Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
5 курс ГКМ
Содержание
- 1. 5 курс ГКМ
- 2. Этиология ГКМП наследственное заболевание, которое передается по
- 3. Слайд 3
- 4. Клиническая картинаКлиническая картина ГКМП может развиваться в
- 5. ДиагностикаАнамнез:Необходим детальный расспрос с целью выявления отягощенной
- 6. Физикальные данные При пальпации определяют высокий, разлитой
- 7. Лабораторные исследованияС целью исключения других наиболее распространенных
- 8. Инструментальные исследованияИз инструментальных исследований выполняют: ЭКГ, рентгенологическое исследование органов грудной клетки, холтеровское мониторирование ЭКГ, ЭхоКГ, МРТ.
- 9. . Наиболее типичные ЭКГ-признаки гипертрофической кардиомиопатии Перегрузка
- 10. Рентгенография органов грудной клетки. При рентгенологическом исследовании
- 11. Магнитно-резонансная томография показана всем пациентам перед оперативным
- 12. ЛечениеЦели лечения: Уменьшение клинических симптомов заболевания.Замедление прогрессирования
- 13. Слайд 13
- 14. Слайд 14
- 15. Слайд 15
- 16. У пациентов ГКМП с прогрессированием сердечной недостаточности
- 17. Слайд 17
- 18. Скачать презентанцию
Этиология ГКМП наследственное заболевание, которое передается по аутосомно-доминантному признаку. Генетический дефект возникает при мутации в одном из 10 генов, каждый из которых кодирует компоненты протеина кардиального саркомера и определяет развитие гипертрофии
Слайды и текст этой презентации
Слайд 2Этиология ГКМП наследственное заболевание, которое передается по аутосомно-доминантному признаку. Генетический
Слайд 4Клиническая картина
Клиническая картина ГКМП может развиваться в следующие варианты течения,
которые и будут определять лечебную тактику:
Прогрессирование симптомов болезни в виде
одышки, болей в грудной клетке и нарушений сознания, головокружения при сохраненной систолической функции ЛЖ;Прогрессирование ХСН с исходом в терминальную фазу с ремоделированием ЛЖ и его систолической дисфункцией
Осложнения в виде фибрилляции предсердий (ФП) и тромбоэмболии
Слайд 5Диагностика
Анамнез:Необходим детальный расспрос с целью выявления отягощенной наследственности: внезапно умерших
родственников, особенно в молодом возрасте, имеющих ССЗ с гипертрофией миокарда
ЛЖ или установленным диагнозом ГКМП.Слайд 6Физикальные данные
При пальпации определяют высокий, разлитой верхушечный толчок который
располагается в 5-м межреберье и часто смещен влево.
При аускультации:систолический шум
выброса, который выявляют у верхушки и в четвертом межреберье слева от грудиныСлайд 7Лабораторные исследования
С целью исключения других наиболее распространенных кардиологических заболеваний необходимо
проводить биохимическое исследование крови (липидный спектр, биомаркеры некроза миокарда, электролитный
состав крови, глюкоза сыворотки крови), оценку функционального состояния почек, печени и общеклинические исследования крови и мочиС целью исключения других наиболее распространенных кардиологических заболеваний необходимо проводить биохимическое исследование крови (липидный спектр, биомаркеры некроза миокарда, электролитный состав крови, глюкоза сыворотки крови), оценку функционального состояния почек, печени и общеклинические исследования крови и мочиСлайд 8Инструментальные исследования
Из инструментальных исследований выполняют: ЭКГ, рентгенологическое исследование органов грудной
клетки, холтеровское мониторирование ЭКГ, ЭхоКГ, МРТ.
Слайд 9. Наиболее типичные ЭКГ-признаки гипертрофической кардиомиопатии
Перегрузка и/или гипертрофия миокарда
ЛЖ;
Отрицательные зубцы Т в грудных отведениях, что связано с выраженной
ассиметричной гипертрофией миокарда ЛЖ;Глубокие атипичные зубцы Q во II, II и AVF отведениях;
Нарушения ритма сердца и проводимости (фибрилляция предсердий, желудочковые нарушения ритма, различные степени блокады левой ножки пучка Гиса).
Слайд 10Рентгенография органов грудной клетки
. При рентгенологическом исследовании у большинства больных
обнаруживают признаки увеличения ЛЖ и ЛП, реже дилатацию восходящей аорты,
однако, в ряде случаев тень сердца может быть нормальной.Слайд 11Магнитно-резонансная томография показана всем пациентам перед оперативным вмешательством. Метод обладает
лучшей, чем ЭхоКГ, разрешающей способностью, позволяет оценить особенности гипертрофии миокарда
ЛЖ и патологических потоков в сердцеСлайд 12Лечение
Цели лечения: Уменьшение клинических симптомов заболевания.
Замедление прогрессирования ХСН.
Профилактика ВСС
и тромбоэмболии.
Воздействие на нейрогуморальные системы, способствующие прогрессированию гипертрофии миокарда
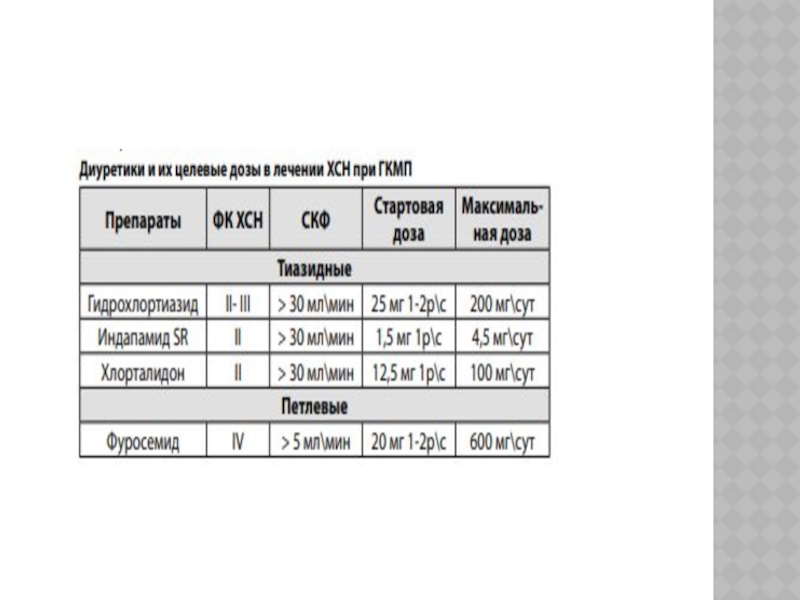
Слайд 16У пациентов ГКМП с прогрессированием сердечной недостаточности и развитием тяжелой
ХСН (ФК III-IV) можно использовать все основные группы препаратов, рекомендованные
для лечения ХСН: ингибиторы АПФ, β-блокаторы, диуретики, антагонисты альдостерона, сердечные гликозиды, блокаторы рецепторов ангиотензина II.В комплексной терапии ХСН необходимо рационально сочетать три нейрогормональных модулятора – ингибиторы АПФ + β-блокаторы + антагонист альдостерона (спиронолактон).