Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
АНАЭРОБНАЯ И СПЕЦИФИЧЕСКАЯ ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ
Содержание
- 1. АНАЭРОБНАЯ И СПЕЦИФИЧЕСКАЯ ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ
- 2. АНАЭРОБНАЯ ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ
- 3. Определение: это тяжёлая токсическая раневая инфекция,
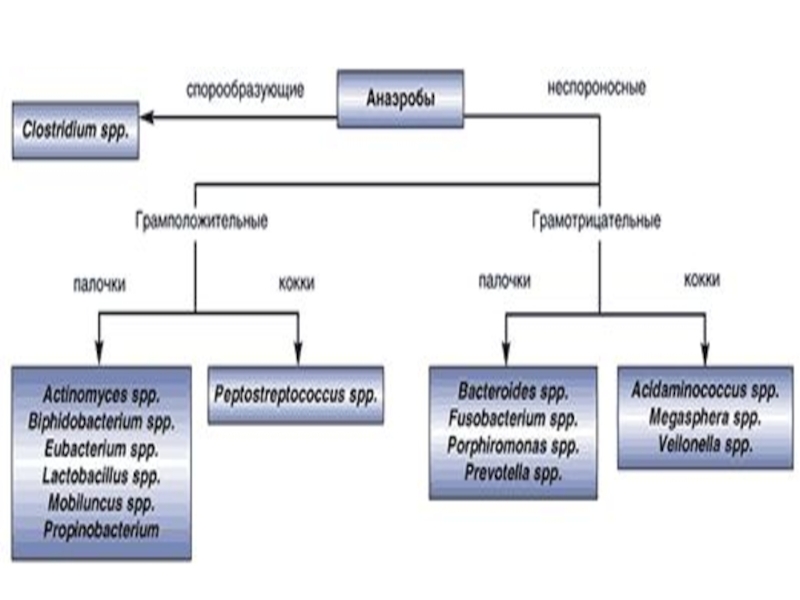
- 4. Существует два основных вида анаэробной инфекции:Неклостридиальная анаэробная
- 5. Слайд 5
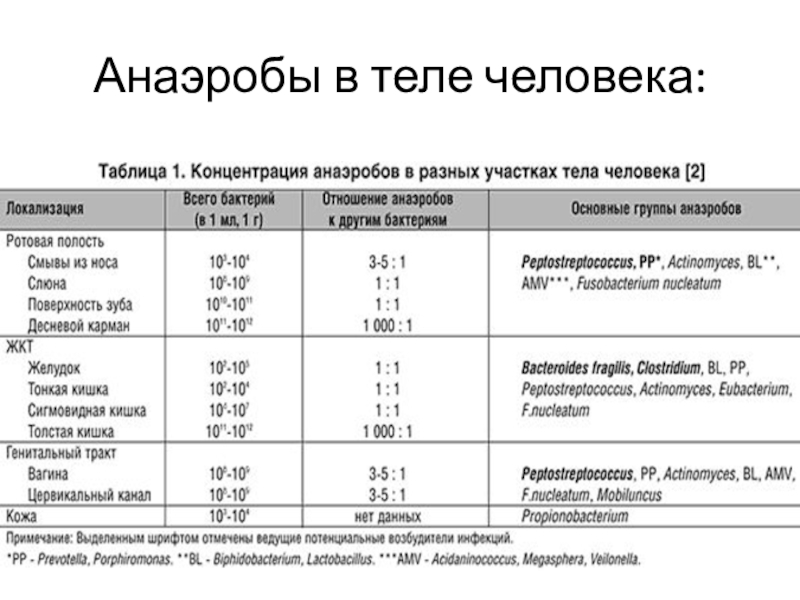
- 6. Анаэробы в теле человека:
- 7. Возбудители классической клостридиальной анаэробной инфекции: clostridtum perfringens
- 8. Условия развития «группы четырёх»:Большая масса некротизированных тканейОбширное
- 9. Патогенез: Размножение возбудителей анаэробной инфекции
- 10. Клиническая картина
- 11. Клинические формы:По особенностям клинического течения выделяют:Анаэробную инфекцию
- 12. Жалобы:на сильные распирающие боли в области раны, ощущение тесноты повязок.
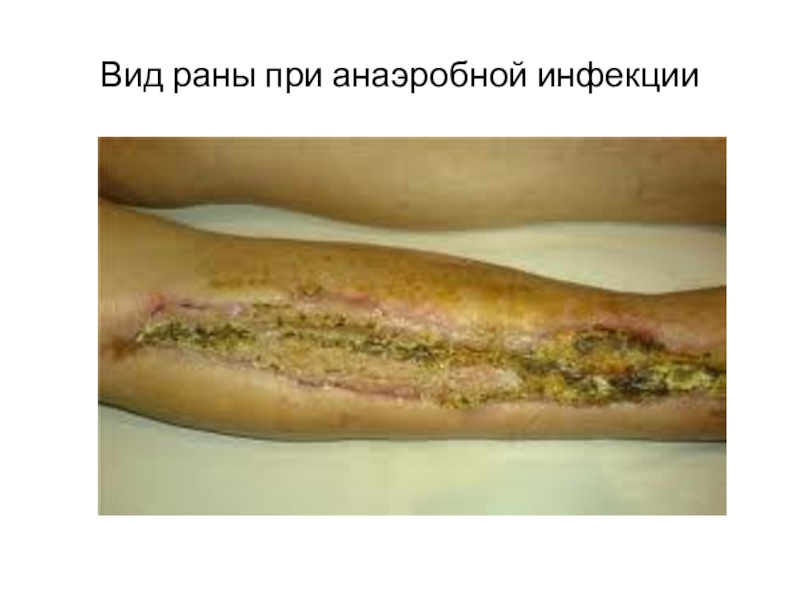
- 13. Местные симптомы: 1. Внешний вид раныСухой, безжизненный
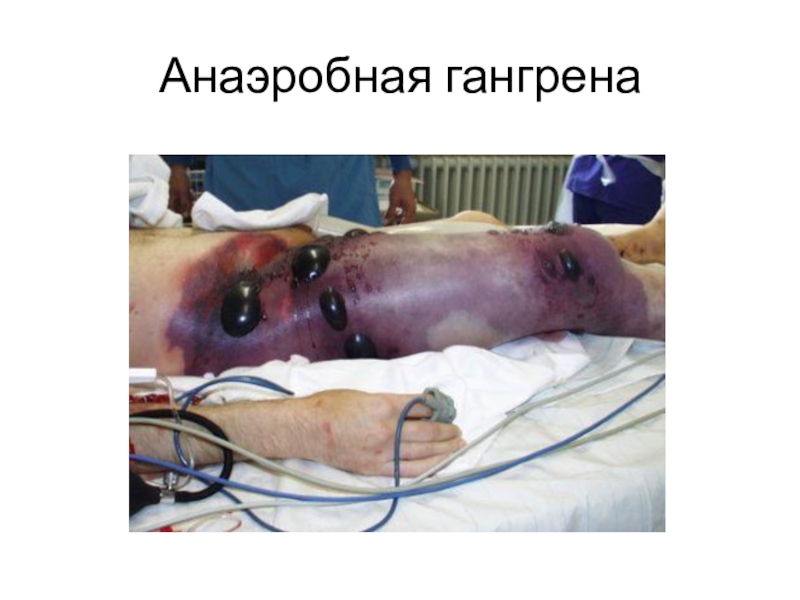
- 14. Анаэробная гангрена
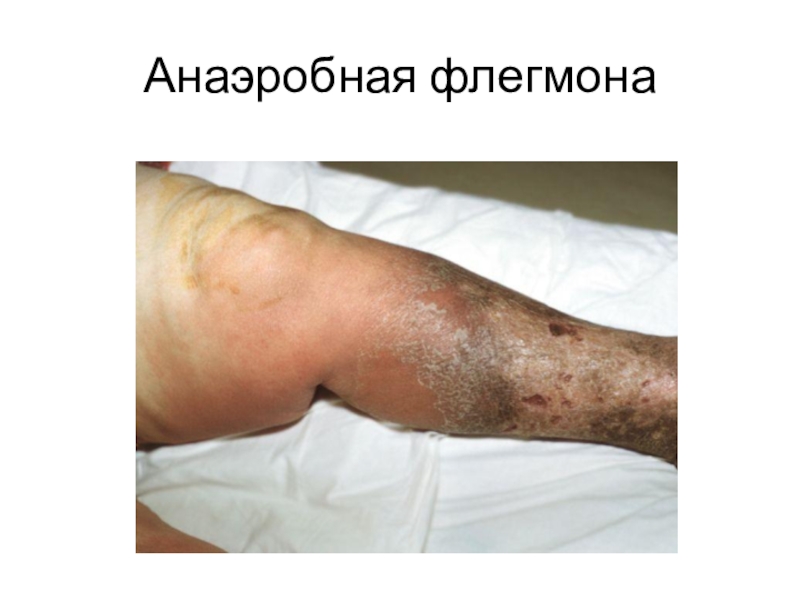
- 15. Анаэробная флегмона
- 16. Местные симптомы: 3. Газообразование: При пальпации зоны
- 17. Общие симптомы:Нарушение сознанияТахикардияГипотонияПечёночная недостаточность (желтушность кожных покровов)Почечная
- 18. Принципы лечения:Раннее началоКомплексный подходТщательный уход за больным
- 19. Оперативное лечение должно осуществляться немедленно после
- 20. Вид раны при анаэробной инфекции
- 21. Ампутация и экзартикуляция конечности проводятся при:подтверждении диагноза
- 22. Общие принципы лечения
- 23. Специфическое: Применение поливалентной противогангренозной сыворотки. Лечебная
- 24. Неспецифическое: Антибиотики резерва (тиенам); Инфузионная терапия (до
- 25. Клинические формы.
- 26. ПрофилактикаРанняя радикальная ПХО ран.При ПХО загрязнённых, размозжённых,
- 27. Анаэробная неклостридиальная инфекция Возбудителями являются представители
- 28. Клинические проявления:Местные проявления:Целлюлит: Ограниченная гиперемия кожи. П\к
- 29. Лечение:Радикальная хирургическая обработка раны с широким рассечением
- 30. Гнилостная инфекция Она вызывается анаэробной неклостридиальной
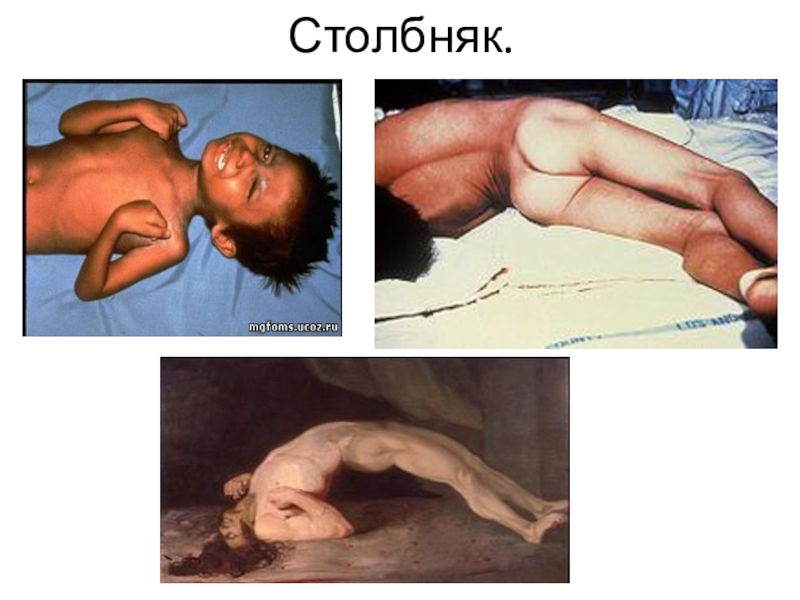
- 31. Столбняк
- 32. Определение: Специфическое инфекционное заболевание, осложняющее течение раневого
- 33. Клинические проявления Ведущими клиническими проявлениями столбняка
- 34. Столбняк.
- 35. Лечение столбнякаМестное: (удаление некротизированных тканей, обеспечение доступа
- 36. Лечение столбнякаПротивосудорожная терапия: аминазин нейролептики транквилизаторы барбитуратыхлоралгидратанальгетикиспазмолитикиГБО
- 37. Профилактика столбняка Плановая: заключается в
- 38. Профилактика столбняка Экстренная: при
- 39. Костно-суставной туберкулёз
- 40. Костно-суставной туберкулёзЭто всегда вторичный процесс. Инфекция попадает
- 41. Выделяют:Туберкулёз крупных суставов (туберкулёзный гонит; туберкулёзный коксит)Туберкулёз позвоночника (туберкулёзный спондилит)
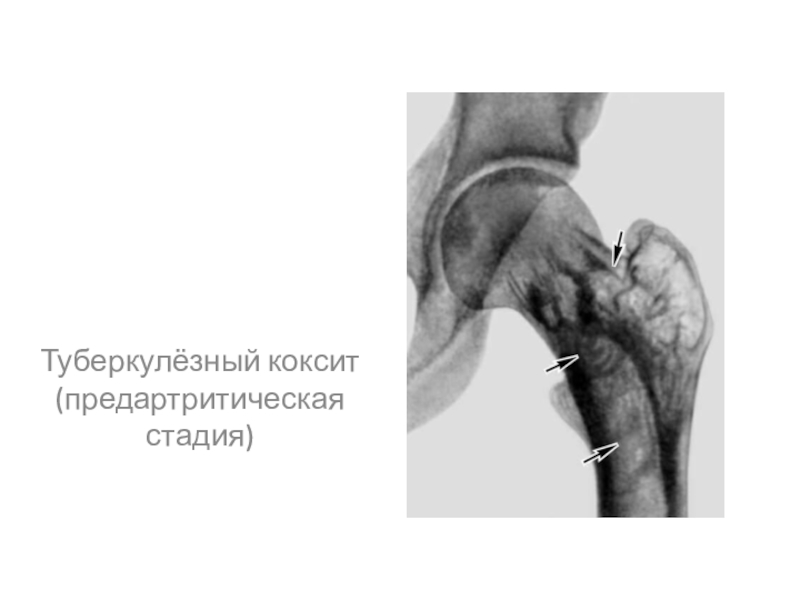
- 42. Туберкулёзный коксит (предартритическая стадия)
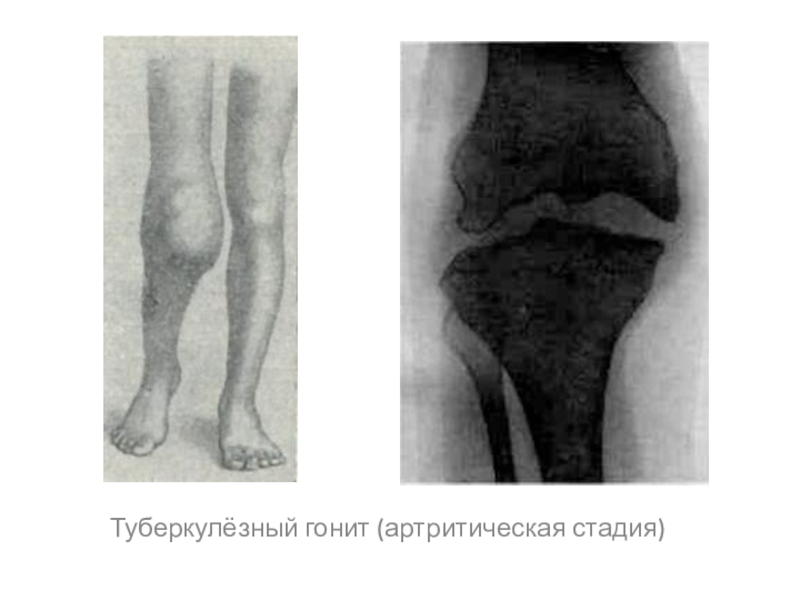
- 43. Туберкулёзный гонит (артритическая стадия)
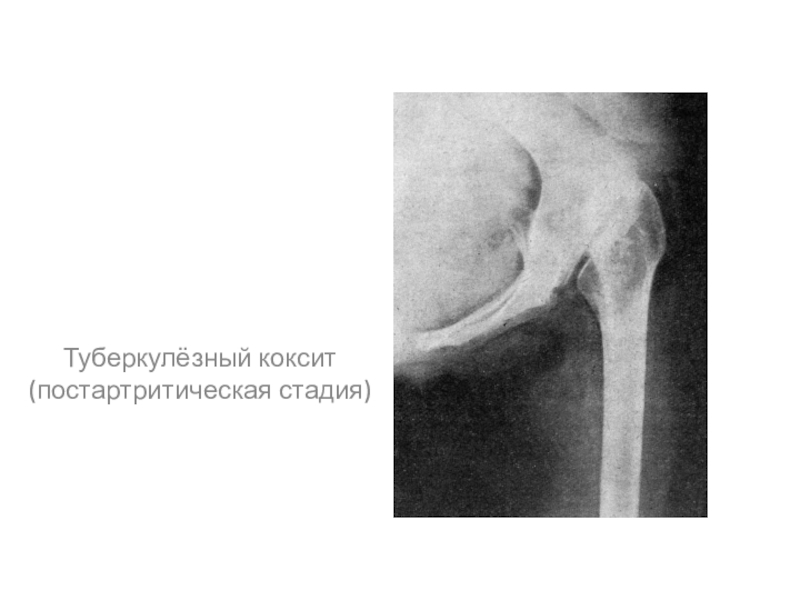
- 44. Туберкулёзный коксит (постартритическая стадия)
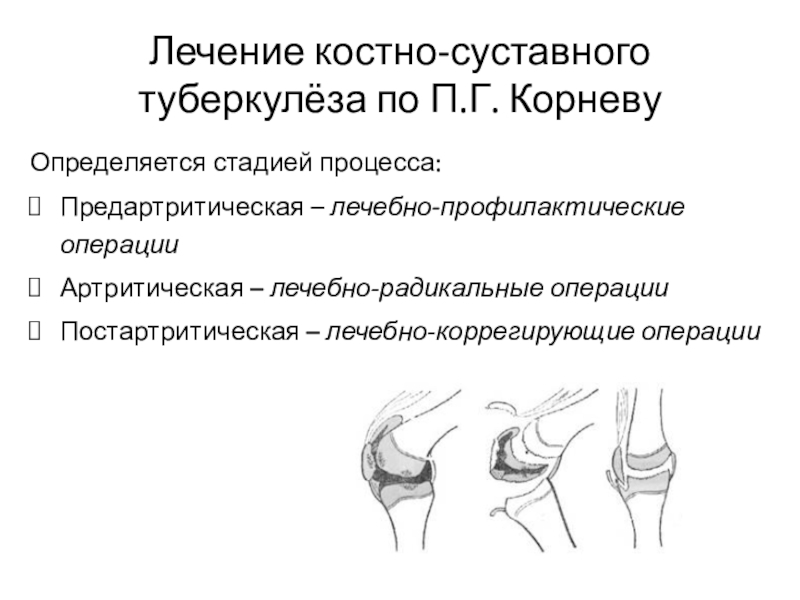
- 45. Лечение костно-суставного туберкулёза по П.Г. КорневуОпределяется стадией
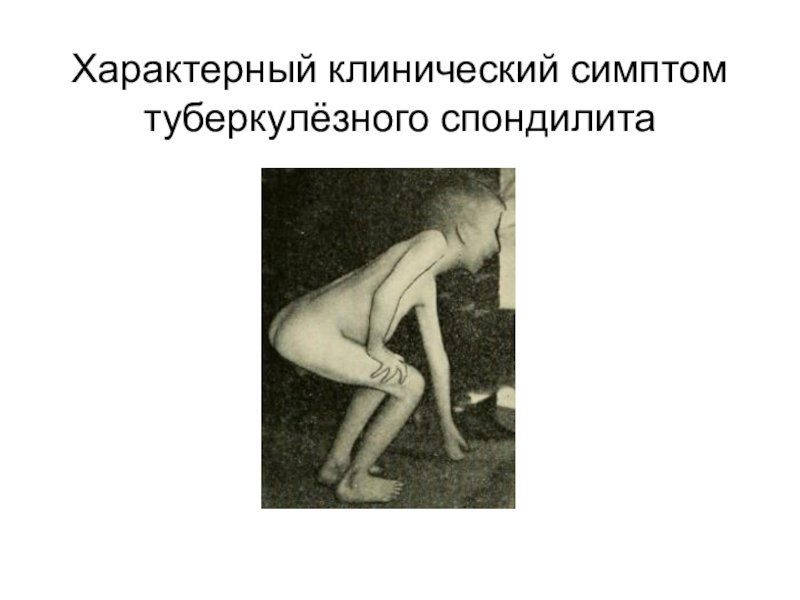
- 46. Характерный клинический симптом туберкулёзного спондилита
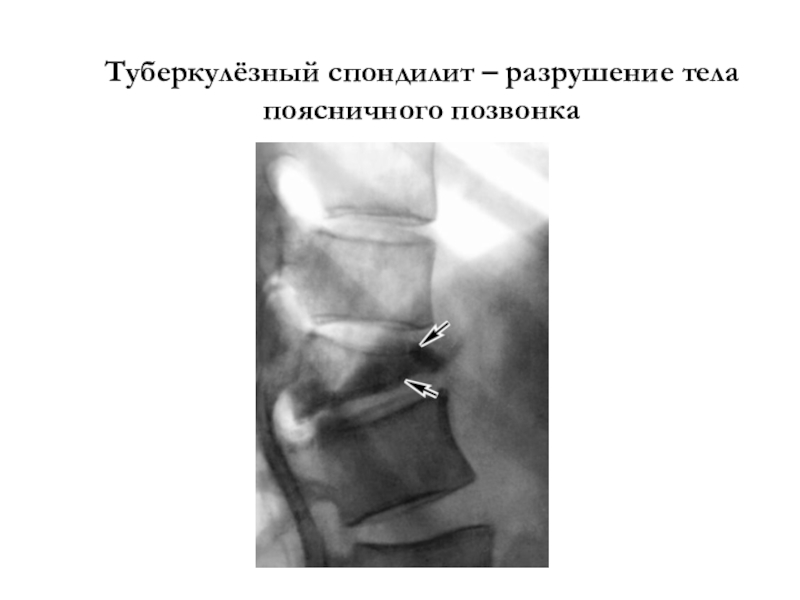
- 47. Туберкулёзный спондилит – разрушение тела поясничного позвонка
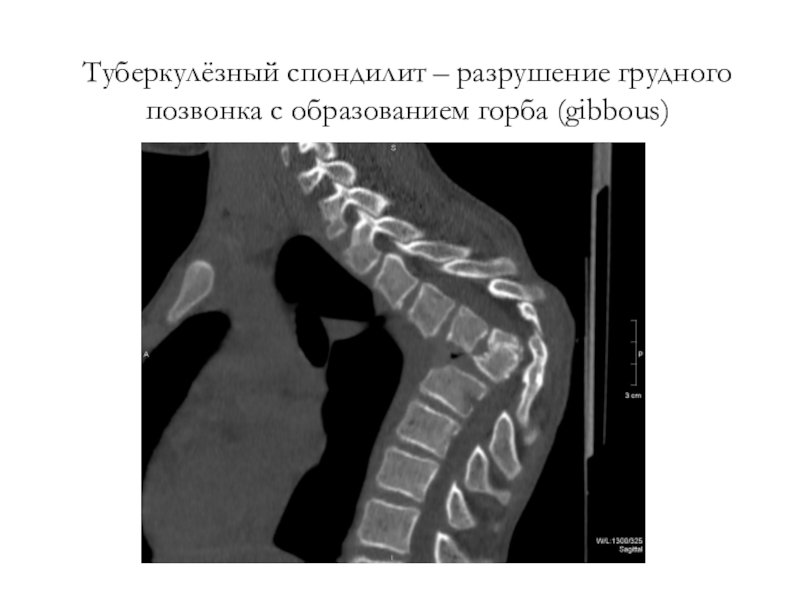
- 48. Туберкулёзный спондилит – разрушение грудного позвонка с образованием горба (gibbous)
- 49. Туберкулёзный спондилит – разрушение тел грудных позвонков
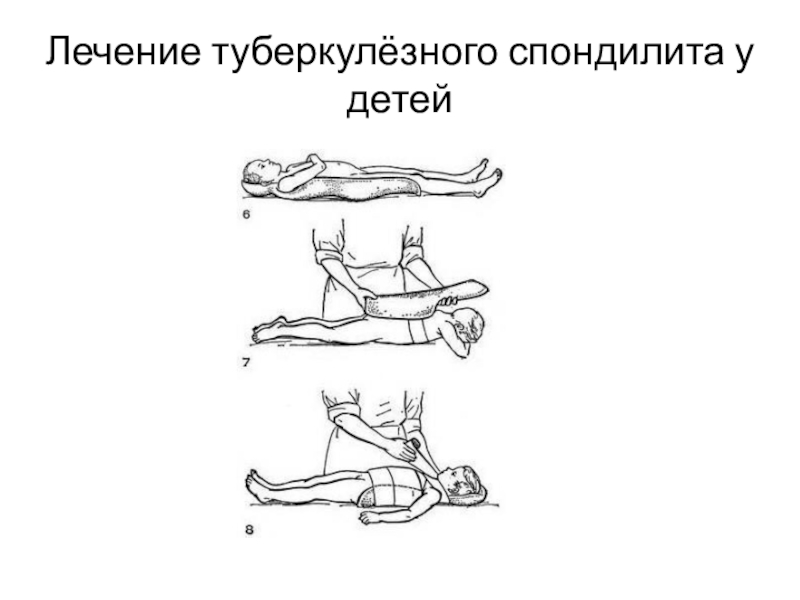
- 50. Лечение туберкулёзного спондилита у детей
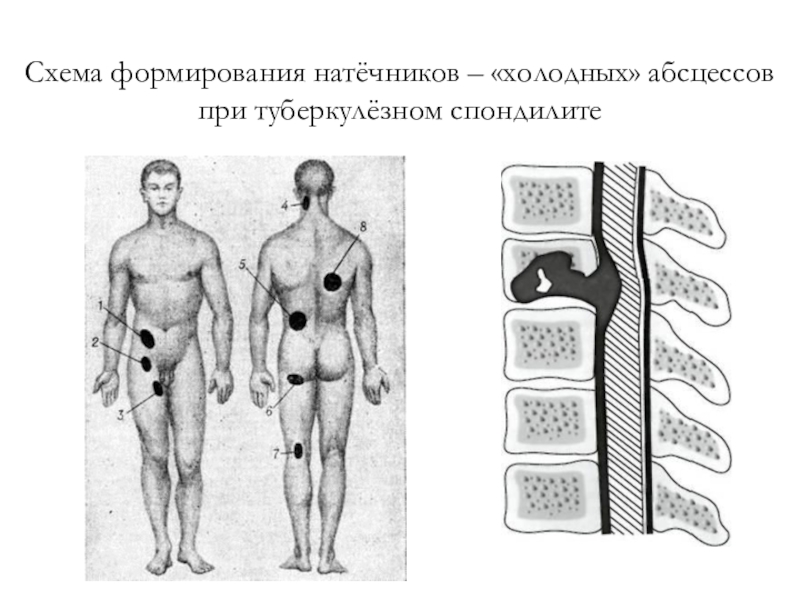
- 51. Схема формирования натёчников – «холодных» абсцессов при туберкулёзном спондилите
- 52. Скачать презентанцию
АНАЭРОБНАЯ ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ
Слайды и текст этой презентации
Слайд 3Определение:
это тяжёлая токсическая раневая инфекция, вызванная анаэробными микроорганизмами
с преимущественным поражением соединительной и мышечной ткани.
Слайд 4Существует два основных вида анаэробной инфекции:
Неклостридиальная анаэробная хирургическая инфекция.
Развитие её обусловлено неспоробразующей анаэробной флорой
Классическая клостридиальная анаэробная хирургическая
инфекция.Слайд 7Возбудители классической клостридиальной анаэробной инфекции:
clostridtum perfringens (44 - 50%
) – газообразование;
clostridtum oedematiens (15 – 20 %)
– выраженный отёк тканей;clostridtum histolyticum (5%) – некроз тканей;
clostridtum septicum (20 – 30 %) – выраженная токсемия.
Слайд 8Условия развития «группы четырёх»:
Большая масса некротизированных тканей
Обширное поражение мышц и
костей
Глубокий раневой канал
Ишемия тканей вследствие повреждения магистральных сосудов
Слайд 9Патогенез:
Размножение возбудителей анаэробной инфекции приводит к прогрессирующему
омертвению тканей, быстро развивающемуся отёку и как следствие нарастающей ишемии
тканей. Отёчная жидкость, богатая токсинами и живыми микроорганизмами распространяется по межфасциальным футлярам.Характерным, хотя и необязательным проявлением анаэробной инфекции является газообразование. Пузырьки газа - продукты жизнедеятельности клостридий (водород и углекислота).
Токсины, всасываясь в кровь, вызывают тяжелейшую интоксикацию и нарушение функции жизненно важных органов и систем.
Слайд 11Клинические формы:
По особенностям клинического течения выделяют:
Анаэробную инфекцию с преимущественным поражением
мышц (клостридиальный миозит)
Преимущественное поражение подкожной клетчатки (клостридиальный целлюлит)
Смешанная форма
По скорости
клинических проявлений различают:Молниеносная форма
Быстро прогрессирующая форма
Медленно прогрессирующая форма
Слайд 13Местные симптомы:
1. Внешний вид раны
Сухой, безжизненный вид раны.
Кожа
вокруг раны цианотична, холодная на ощупь, могут наблюдаться бронзовые или
голубоватые пятна. В местах разрезов вытекает жёлто-коричневая жидкость с неприятным сладковато-гнилостным запахом, содержащая газовые пузырьки.Клетчатка отёчна, имеет студнеобразный вид, имбибирована кровью
Мышцы имеют вид «варёного мяса», дряблые, тускло-серые
2. Выраженный, быстро распространяющийся в проксимальном направлении отёк (симптом Мельникова – повязка врезается в кожу)
Слайд 16Местные симптомы:
3. Газообразование: При пальпации зоны поражения слышен характерный
хруст (крепитация). При извлечении тампона из раны может появиться так
называемый симптом пробки шампанского.4. При рентгеновском исследовании на снимках видна слоистость (перистость) тканей – симптом Краузе.
5. Для окончательного подтверждения диагноза применяют бактериологическое исследование мазков отпечатков.
Слайд 17Общие симптомы:
Нарушение сознания
Тахикардия
Гипотония
Печёночная недостаточность (желтушность кожных покровов)
Почечная недостаточность (вплоть до
анурии)
В крови: нарастающая анемия (гемолиз) и лейкоцитоз со сдвигом формулы
влевоСлайд 19Оперативное лечение
должно осуществляться немедленно после установления диагноза. Даже
незначительное промедление уменьшает шансы больного на спасение.
Широкие («лампасные разрезы») Их
цель: обеспечение притока воздуха к тканям и отток жидкости из поражённых тканей. В зависимости от площади выполняют от 2 до 8 разрезов.Широкая некрэктомия
Ампутация и экзартикуляция конечности
Слайд 21Ампутация и экзартикуляция конечности проводятся при:
подтверждении диагноза «анаэробная инфекция»,
при
ранении магистральных сосудов,
при тяжёлых огнестрельных переломах со значительным поражением
кости.Слайд 23Специфическое:
Применение поливалентной противогангренозной сыворотки. Лечебная доза: 150 000
МЕ. Для предупреждения анафилактических реакций сыворотку вводят под наркозом в/в.
Слайд 24Неспецифическое:
Антибиотики резерва (тиенам);
Инфузионная терапия (до 4 – 5
литров жидкости) с введением белковых препаратов, плазмы, средств, улучшающих микроциркуляцию
(реополиглюкин). Форсированный диурез;Гипербарическая оксигенация: 3 раза в день, до давления в 3 атмосферы, по 2,5 часа;
Соблюдение санэпидрежима (отдельные палата, персонал, перевязочная и операционная).
Слайд 26Профилактика
Ранняя радикальная ПХО ран.
При ПХО загрязнённых, размозжённых, огнестрельных ранах нельзя
применять первичный шов.
Бережная и быстрая транспортировка, надёжная иммобилизация, строгие показания
для использования жгута.Слайд 27Анаэробная неклостридиальная инфекция
Возбудителями являются представители нормальной аутофлоры человека,
находящиеся на коже, в полости рта, ЖКТ.
Это:
Бактероиды
Пептококки
Пептострептококки
Актиномицеты
Микрококки
Слайд 28Клинические проявления:
Местные проявления:
Целлюлит: Ограниченная гиперемия кожи. П\к клетчатка грязно-серого цвета,
пропитана серозно-гнойной буроватой жидкостью.
Фасцит: некроз и частичное расплавление фасций.
Миозит: «варёные
» мышцы, пропитанные серозно-геморрагическим экссудатомОбщие проявления:
Слабость, субфебрилитет, который сменяется лихорадкой, тахикардия, гипотония, печёночно-почечная недостаточность, лейкоцитоз, анемия.
Слайд 29Лечение:
Радикальная хирургическая обработка раны с широким рассечением поражённых тканей, максимальное
иссечение нежизнеспособных тканей.
Антибактериальная терапия (в\в метронидазол, диоксидин, клиндамицин). Дополнительно –
антибиотики из группы аминогликозидов, цефалоспоринов.Дезинтоксикационная терапия с применением средств экстракорпоральной детоксикации.
Иммунотерапия.
Слайд 30Гнилостная инфекция
Она вызывается анаэробной неклостридиальной флорой в сочетании
с аэробными микроорганизмами – кишечная палочка, протей, клебсиелла.
Характерно
преобладание процессов некроза над процессами воспаления. Расплавление тканей сопровождается выделением большого количества зловонного гноя.Нередко ГИ является причиной одонтогенных флегмон, парапроктита.
Лечение по принципам лечения анаэробной неклостридиалной инфекции.
Слайд 32Определение:
Специфическое инфекционное заболевание, осложняющее течение раневого процесса.
По
данным ВОЗ столбняком ежегодно заболевает 1 млн. человек, 500 тыс.
погибают.Возбудитель: Clostridium tetani. Это анаэробный, спорообразующий граммположительный микроорганизм
Экзотоксины:
Тетаноспазмин - повреждающий в первую очередь ЦНС дезорганизует функцию двигательных центров, что приводит к развитию судорожного синдрома.
Тетаногемолизин – вызывает гемолиз эритроцитов
Слайд 33Клинические проявления
Ведущими клиническими проявлениями столбняка является развитие тонических
и клонических судорог скелетных мышц.
Ранний симптом столбняка -
Лори-Эпштейна: при постукивании пальцем по подбородку – рот резко закрывается.
Слайд 35Лечение столбняка
Местное: (удаление некротизированных тканей, обеспечение доступа воздуха к тканям).
Специфическое:
противостолбнячная сыворотка, которая связывает циркулирующие в
крови токсины в дозе 200.000 МЕ в первые и вторые сутки. Это очень большая доза чужеродного белка, поэтому её вводят под наркозом для снижения вероятности иммунного конфликта. На 3 – 4 сутки дозу снижают до 140.000 МЕ. В настоящее время - лучшим антитоксическим средством считается противостолбнячный человеческий иммуноглобулин, который вводят однократно в дозе 900 МЕ (6 мл).
В остром периоде для стимуляции активного иммунитета вводят 1 мл столбнячного анатоксина.
Слайд 36Лечение столбняка
Противосудорожная терапия:
аминазин
нейролептики
транквилизаторы
барбитураты
хлоралгидрат
анальгетики
спазмолитики
ГБО – терапия
При нарастании проявлений дыхательной недостаточности – миорелаксанты с ИВЛ.
Симптоматическая терапия:
дыхателные аналептики, увлажнённый кислород, сердечные средства.Важное значение имеет уход за больным (отдельная палата с неярким светом и шумоизоляцией).
Слайд 37Профилактика столбняка
Плановая:
заключается в активной иммунизации
(АКДС), которая начинается в раннем детстве и её рекомендуют проводить
1 раз в 10 лет.Военнослужащие срочной службы, работники сельского хозяйства – активная иммунизация анатоксином (1 мл через 1 - 1,5 месяца).
Слайд 38Профилактика столбняка
Экстренная:
при получении любой случайной
травмы, ожогах, обморожениях, внебольничных абортах, родах, гангрене или некрозе тканей
любого вида, укусах животных, проникающих ранениях брюшной и грудной полостейНеспецифическая:
ПХО ран, иссечение некрозов, удаление инородных тел.
Специфическая:
ПСС 3 тыс. ед. по Безредко
0,1 мл внутрикожно,
через 20 – 30 мин 0,1 мл подкожно,
через 20 – 30 мин всю дозу внутримышечно.
ПСЧИ 400МЕ
Для активной иммунизации столбнячный анатоксин (1 мл внутримышечно).
Слайд 40Костно-суставной туберкулёз
Это всегда вторичный процесс. Инфекция попадает в костную ткань
из первичного туберкулёзного очага в лёгких.
Выделяют 3 стадии костно-суставного
туберкулёза по П.Г. Корневу:Предартритическая (первичный tbc остит)
Артритическая
Постартритическая