Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Артериальная гипертензия
Содержание
- 1. Артериальная гипертензия
- 2. ОпределениеАртериальная гипертензия – это стабильное повышение артериального
- 3. КлассификацияРазличают: эссенциальную (первичную) вторичную артериальную гипертензию. Эссенциальная
- 4. Эссенциальная артериальная гипертензияхронически протекающее заболевание неизвестной этиологии
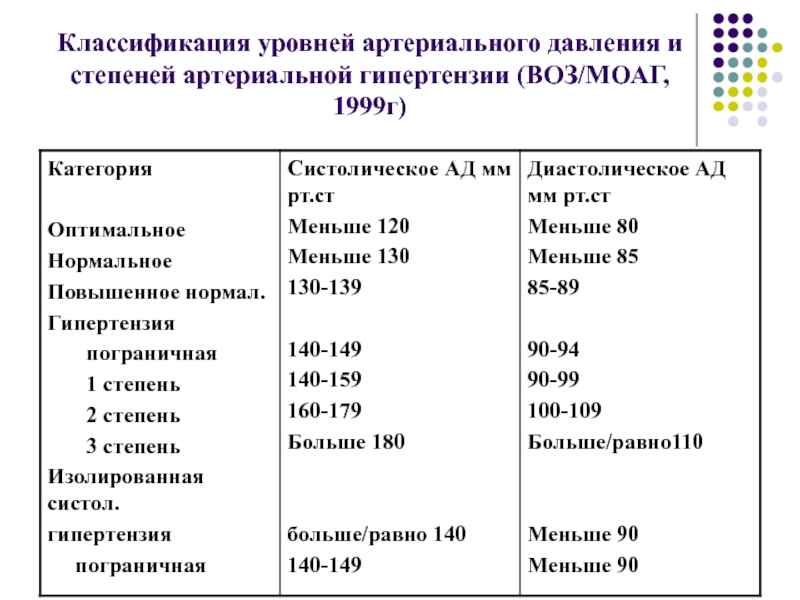
- 5. Классификация уровней артериального давления и степеней артериальной гипертензии (ВОЗ/МОАГ, 1999г)
- 6. Примечанияесли уровни систолического и диастолического артериального давления
- 7. Примечания
- 8. Стратификация риска сердечно-сосудистых осложнений Экспертами ВОЗ и
- 9. Факторы, влияющие на прогноз, и используемые для
- 10. 2. Другие факторы неблагоприятно влияющие на прогнозСниженный
- 11. Поражение органов-мишенейГипертрофия левого желудочка (ЭКГ, Эхо-КГ, Rtg)Протеинурия
- 12. Ассоциированные клинические состоянияЦереброваскулярные заболевания: Ишемический инсульт
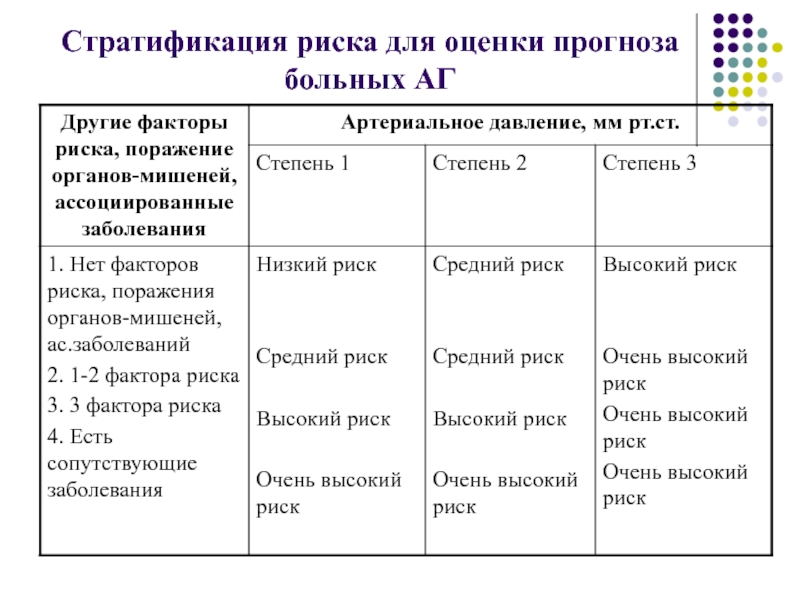
- 13. Стратификация риска для оценки прогноза больных АГ
- 14. Уровни риска ( риск инсульта или инфаркта
- 15. Группы рискаГруппа низкого риска (риск 1). Эта
- 16. Группы рискаГруппа высокого риска ( риск 3).
- 17. Симптоматическая (вторичная) артериальная гипертензияэто повышение АД, этиологически
- 18. Классификация вторичных АГВторичные систоло-диастолические АГ1. Почечные1.1 Заболевания
- 19. 1.2 Реноваскулярные АГ Атеросклероз почечных артерийФибромускулярная гиперплазия
- 20. 2. ЭндокринныеНадпочечниковые (с-м Иценко-Кушинга, врожденная вирилизирующая гиперплазия
- 21. 5. Неврологические нарушенияПовышенное внутричерепное давление (опухоль головного
- 22. 6. Острый стресс, включая послеоперационныйПсихогенная гипервентиляцияГипогликемияОжоговая болезньПанкреатитАбстинентный
- 23. 7. АГ, индуцированные лекарствами, а также при
- 24. Систолическая АГ1. Увеличенный сердечный выбросНедостаточность клапана аортыАртериовенозная
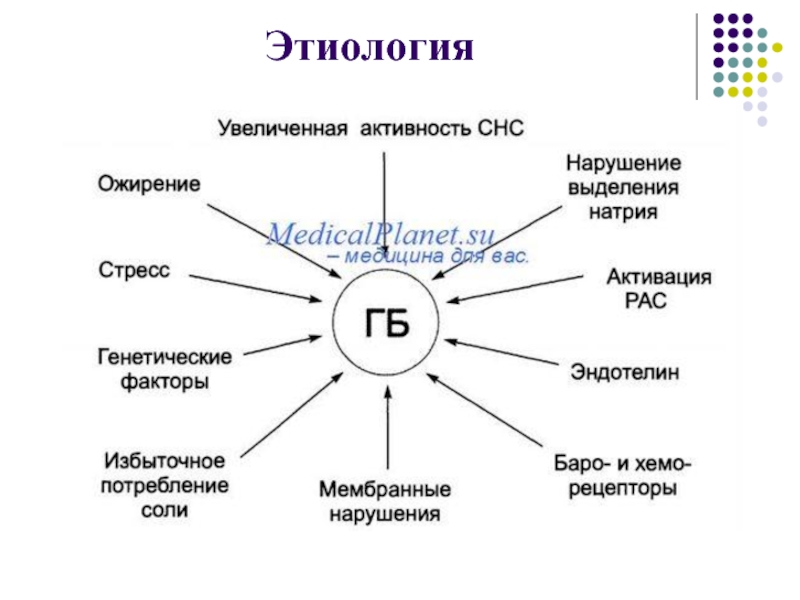
- 25. Этиология
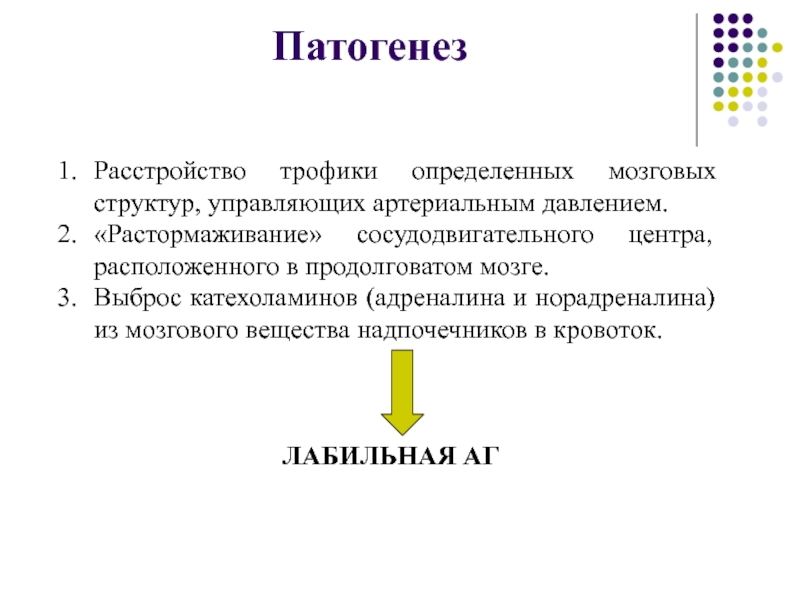
- 26. Патогенез Расстройство трофики определенных мозговых структур, управляющих
- 27. Патогенез Снижается тормозной контроль (парабиоз) барорецепторов сосудов
- 28. Патогенез «Порочные круги» в патогенезе гипертонической болезни:
- 29. Примеры формулировки диагнозаАртериальная гипертензия 1 ст. Риск
- 30. Общая тактика ведения лиц с АГПосле установления
- 31. Клиника
- 32. КлиникаБольной может длительное время не знать о
- 33. Клиника Головные боли - чаще в затылочной
- 34. КлиникаМелькание мушек перед глазами, пелена, мелькание молний
- 35. ДиагностикаСбор анамнезаопределить длительность повышения АД, его уровни,
- 36. Диагностикавыявить факторы, отягощающие течение АГ:наличие дислипидемии, СД,
- 37. Диагностикатщательно выявить жалобы пациента, свидетельствующие о поражении
- 38. Физикальное обследованиеПри физикальном обследовании врач должен выявить
- 39. Физикальное обследованиеОслабленный или запаздывающий пульс на бедренной
- 40. ДиагностикаПОМ следует заподозрить при:головной мозг – аускультация
- 41. ДиагностикаОбщие признаки АГПеркуссия: расширение перкуторной границы сердца
- 42. Стандартные лабораторные исследованияОАК: эритроциты, гемоглобин и гематокритАнализ
- 43. Стандартные инструментальные исследованияЭКГЭхо-КГУЗИ сонных артерийИсследование глазного днаДомашнее
- 44. ЭКГПризнаки гипертрофии ЛЖ: - левограмма - максимальные
- 45. ЭХО-КГПризнаки гипертрофии ЛЖВозможна дилатация ЛЖПризнаки снижения сократительной способности миокарда (появление участков гипокинезии и даже дискинезии
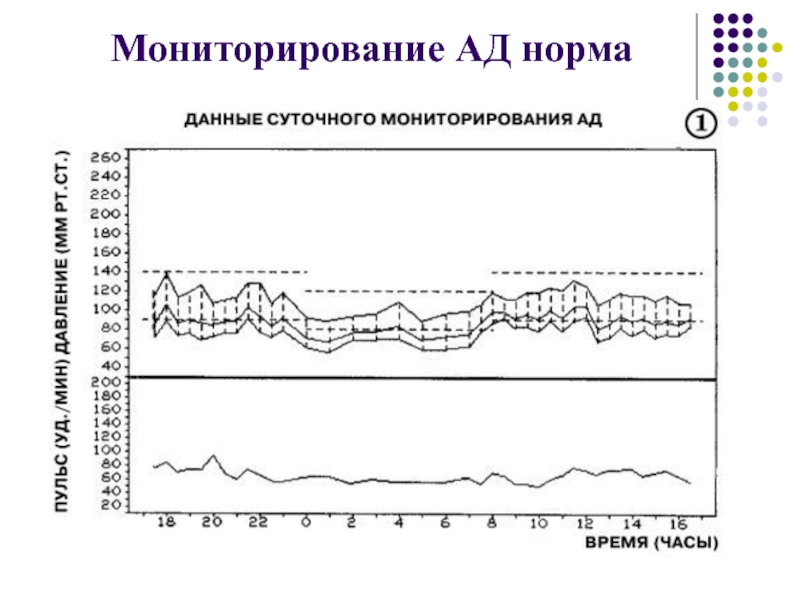
- 46. Мониторирование АД норма
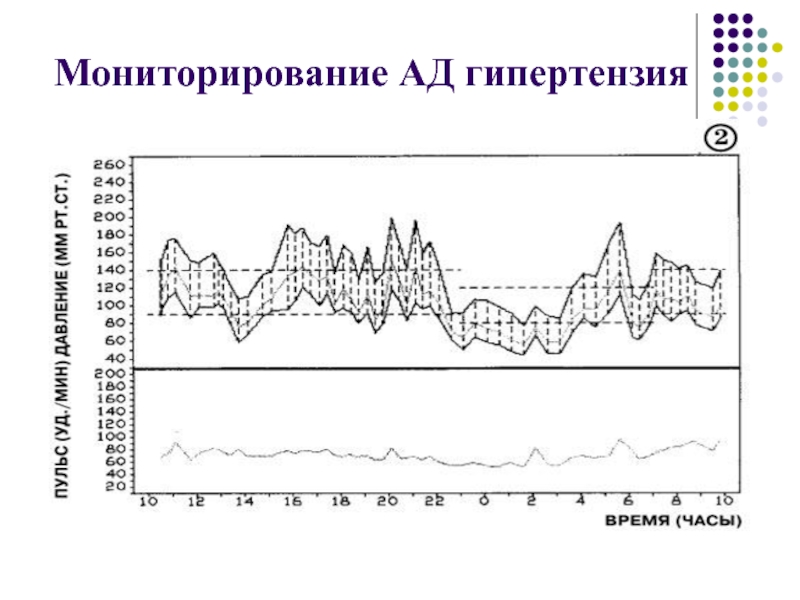
- 47. Мониторирование АД гипертензия
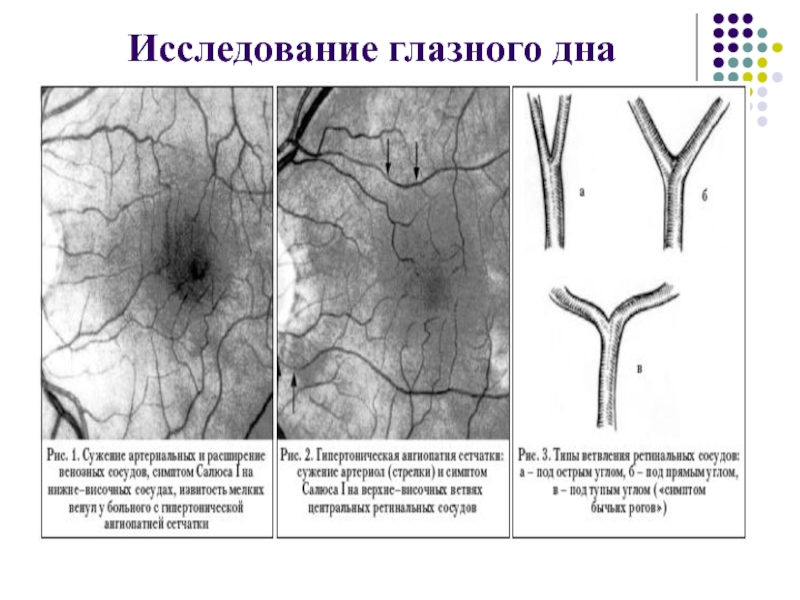
- 48. Исследование глазного дна
- 49. Специальные методы исследованияДля подтверждения вторичной АГ проводятся
- 50. Осложнения ГБ Гипертонический криз. Характерна сильнейшая головная боль,
- 51. Скачать презентанцию
Слайды и текст этой презентации
Слайд 2Определение
Артериальная гипертензия – это стабильное повышение артериального давления – систолического
Слайд 3Классификация
Различают:
эссенциальную (первичную)
вторичную артериальную гипертензию.
Эссенциальная артериальная гипертензия составляет
90-92%, вторичная – около 8-10% от всех случаев повышенного артериального
давления.Слайд 4Эссенциальная артериальная гипертензия
хронически протекающее заболевание неизвестной этиологии с наследственной предрасположенностью,
возникающее вследствие взаимодействия генетических факторов и факторов внешней среды ,
характеризующееся стабильным повышением артериального давления при отсутствии поражения регулирующих его органов и систем.Слайд 5Классификация уровней артериального давления и степеней артериальной гипертензии (ВОЗ/МОАГ, 1999г)
Слайд 6Примечания
если уровни систолического и диастолического артериального давления попадают в различные
классификационные категории, то необходимо выбрать более высокую категорию.
В качестве критерия
диагностики АГ следует в равной мере использовать уровни систолического и диастолического АД, для определения степени изолированной систолической АГ используют градации, приведенные в графе «систолическое артериальное давление».Слайд 8Стратификация риска сердечно-сосудистых осложнений
Экспертами ВОЗ и МОАГ предложена стратификация
риска по четырем категориям ( низкий, средний, высокий и очень
высокий) или риск 1, 2, 3, 4.Риск в каждой категории рассчитан на основе данных в среднем за 10 лет о вероятности смерти от сердечно-сосудистых заболеваний, а также от инфаркта миокарда и инсульта.
Для определения индивидуальной для данного пациента степени риска развития сердечно-сосудистых осложнений необходимо оценить не только степень АГ, но также количество факторов риска, степень поражения органов-мишеней и наличие сопутствующих сердечно-сосудистых заболеваний.
Слайд 9Факторы, влияющие на прогноз, и используемые для стратификации риска
Факторы риска
сердечно-сосудистых заболеваний
1. Используемые для стратификации риска
Величина систолического и диастолического АД
Возраст:
мужчин больше 55 летженщин больше 65 лет
Курение
Уровень общего холестерина крови больше 6,5ммоль/л
Сахарный диабет
Семейные случаи раннего развития СС-заболеваний
Слайд 102. Другие факторы неблагоприятно влияющие на прогноз
Сниженный уровень холестерина ЛПВП
Повышенный
уровень холестерина ЛПНП
Микроальбуминурия (30-300 мг/сут) при СД
Нарушение толерантности к глюкозе
Ожирение
Сидячий
образ жизниПовышенный уровень фибриногена в крови
Социально-экономические группы с повышенным риском
Факторы, влияющие на прогноз, и используемые для стратификации риска
Слайд 11Поражение органов-мишеней
Гипертрофия левого желудочка (ЭКГ, Эхо-КГ, Rtg)
Протеинурия и/или небольшое повышение
концентрации креатинина плазмы
Ультразвуковые или рентгенологические признаки атеросклеротического поражения сонных, подвздошных
и бедренных артерий, аортыГенерализованное или очаговое сужение артерий сетчатки
Факторы, влияющие на прогноз, и используемые для стратификации риска
Слайд 12Ассоциированные клинические состояния
Цереброваскулярные заболевания:
Ишемический инсульт
Геморрагический инсульт
Транзиторные ишемические атаки
Заболевания сердца:
ИМ
Стенокардия
Реваскуляризация коронарных артерийЗастойная СН
Факторы, влияющие на прогноз, и используемые для стратификации риска
Заболевания почек:
Диабетическая нефропатия
Почечная недостаточность
Заболевания сосудов:
Расслаивающая аневризма
Поражение периферических артерий с клиническими проявлениями
Выраженная гипертоническая ретинопатия:
Кровоизлияния или экссудаты
Отек соска зрительного нерва
Слайд 14Уровни риска ( риск инсульта или инфаркта миокарда) в ближайшие
10 лет:
Низкий риск ( риск 1) – менее 15%
Средний риск
( риск 2) – 15-20%Высокий риск ( риск 3) – 20-30%
Очень высокий риск ( риск 4) – 30% и выше
Слайд 15Группы риска
Группа низкого риска (риск 1). Эта группа включает мужчин
и женщин моложе 55 лет с АГ при отсутствии других
факторов риска, поражения органов мишеней и ассоциированных сердечно-сосудистых заболеваний.Группа среднего риска ( риск 2). В эту группу входят пациенты с АГ 1 или 2 степени. Основным признаком принадлежности к этой группе является наличие 1-2 других факторов риска при отсутствии поражения органов мишеней и ассоциированных заболеваний ССС.
Слайд 16Группы риска
Группа высокого риска ( риск 3). К этой группе
относятся пациенты с АГ 1 или 2 степени, имеющие 3
или более других факторов риска или поражение органов мишеней или СД. В эту же группу входят больные с АГ 3 степени без других факторов риска, без поражения органов-мишеней, без сопутствующих заболеваний ССС и СД.Группа очень высокого риска (риск 4). К этой группе относятся пациенты с любой степенью АГ, имеющие сопутствующие заболевания ССС, а также с АГ 3 степени с наличием других факторов риска и/или поражением органов-мишеней и/или СД, даже при отсутствии сопутствующих заболеваний.
Слайд 17Симптоматическая (вторичная) артериальная гипертензия
это повышение АД, этиологически связанное с определенными,
как правило, клинически хорошо очерченными заболеваниями органов и систем, участвующих
в регуляции АД.Слайд 18Классификация вторичных АГ
Вторичные систоло-диастолические АГ
1. Почечные
1.1 Заболевания паренхимы почек
Острый и
хронический гломерулонефрит
Наследственный нефрит
Хронический пиелонефрит
Интерстициальный нефрит
Поликистоз почек
Поражение почек при системных заболеваниях
соединительной ткани и системных васкулитахДиабетическая нефропатия
Гидронефроз
Туберкулез почек
Врожденная гипоплпзия почек
Миеломная нефропатия
Синдром Гудпасчера
Слайд 191.2 Реноваскулярные АГ
Атеросклероз почечных артерий
Фибромускулярная гиперплазия почечных артерий
Тромбозы почечных
артерий и вен
Аневризмы почечных артерий
Неспецифический аортоартериит
1.3 Опухоли почек, продуцирующие ренин
1.4
Первичная почечная ретенция натрия ( синдром Лиддла)1.5 Нефроптоз
Классификация вторичных АГ
Слайд 202. Эндокринные
Надпочечниковые (с-м Иценко-Кушинга, врожденная вирилизирующая гиперплазия коры надпочечников, первичный
гиперальдостеронизм, феохромоцитома)
Гипотиреоз
Акромегалия
Гиперпаратиреоз
Карциноид
3. Коарктация аорты
4. АГ при беременности
Классификация вторичных АГ
Слайд 215. Неврологические нарушения
Повышенное внутричерепное давление (опухоль головного мозга, энцефалит, респираторный
ацидоз)
Квадриплегия
Интоксикация свинцом
Острая порфирия
Гипоталпмический (диэнцефальный) с-м
Семейная дисавтономия
Ночное апноэ центрального генеза
Классификация вторичных
АГСлайд 226. Острый стресс, включая послеоперационный
Психогенная гипервентиляция
Гипогликемия
Ожоговая болезнь
Панкреатит
Абстинентный с-м при алкоголизме
Криз
при серповидноклеточной анемии
Состояние после реанимационных мероприятий
Классификация вторичных АГ
Слайд 237. АГ, индуцированные лекарствами, а также при экзогенных интоксикациях Прием
оральных контрацептивов
Лечение ГКС, минералокортикоидами, симпатомиметиками, эстрогенами
Лечение ингибиторами моноаминоксидазы одновременно с
приемом продуктов, богатых тираминомИнтоксикация свинцом, таллием, кадмием
8. Увеличение ОЦК
Чрезмерные внутривенные инфузии
Истинная полицитемия
9. Злоупотребление алкоголем (хр. алкоголизм)
Классификация вторичных АГ
Слайд 24Систолическая АГ
1. Увеличенный сердечный выброс
Недостаточность клапана аорты
Артериовенозная фистула, открытый аортальный
проток
С-м тиреотоксикоза
Болезнь Педжета
Гиповитаминоз В
Гиперкинетический тип гемодинамики
2. Склерозированная ригидная аорта
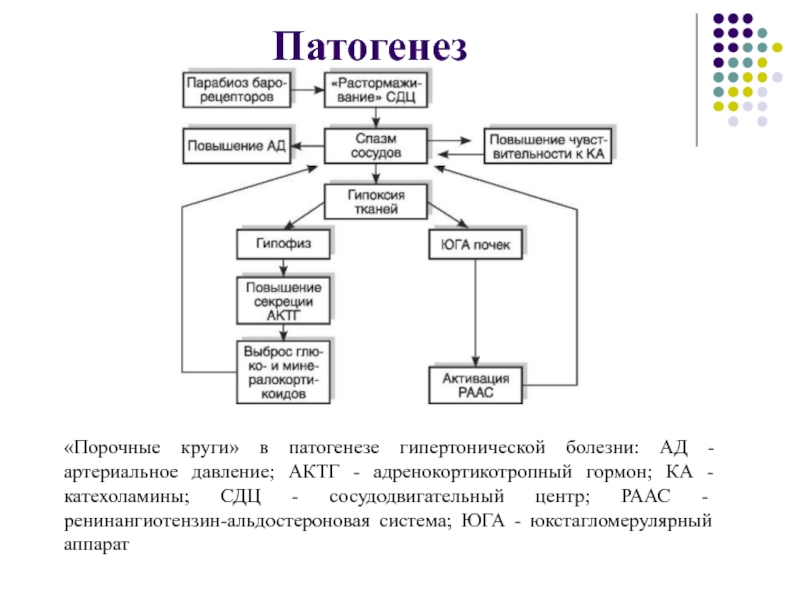
Слайд 26Патогенез
Расстройство трофики определенных мозговых структур, управляющих артериальным давлением.
«Растормаживание» сосудодвигательного
центра, расположенного в продолговатом мозге.
Выброс катехоламинов (адреналина и норадреналина) из
мозгового вещества надпочечников в кровоток.ЛАБИЛЬНАЯ АГ
Слайд 27Патогенез
Снижается тормозной контроль (парабиоз) барорецепторов сосудов над нейронами сосудодвигательного
центра.
Спазм сосудов приводит к гипоксии юкстагломерулярного аппарата почек и
активации РААС. Ишемическая стимуляция аденогипофиза секреция АКТГ повышение содержания в крови гормонов коры надпочечников (минерало- и кортикостероидов).
СТАБИЛЬНАЯ АГ
Слайд 28Патогенез
«Порочные круги» в патогенезе гипертонической болезни: АД - артериальное
давление; АКТГ - адренокортикотропный гормон; КА - катехоламины; СДЦ -
сосудодвигательный центр; РААС - ренинангиотензин-альдостероновая система; ЮГА - юкстагломерулярный аппаратСлайд 29Примеры формулировки диагноза
Артериальная гипертензия 1 ст. Риск 2. Дислипидемия.
АГ 2
ст. Риск 3. Гипертоническое сердце Н1. Желудочковая экстрасистолия.
АГ 2 ст.
Риск 4. СД, 2 тип, стадия клинико-метаболической субкомпенсации, средней ст. тяжести, диабетическая микроангиопатия сосудов нижних конечностей.АГ 3 ст. Риск 4. ИБС: стенокардия напряжения ФК 2. Атеросклероз аорты, венечных артерий. Н 1.
Поликистоз почек. Хр. пиелонефрит, вне обострения. Вторичная нефрогенная АГ.
Слайд 30Общая тактика ведения лиц с АГ
После установления диагноза АГ и
оценки сердечно-сосудистого риска вырабатывается индивидуальная тактика ведения пациента.
Важными аспектами ведения
пациента с АГ являются:Мотивация пациента к лечению и соблюдение им рекомендаций по изменению образа жизни и режима медикаментозной терапии.
Опыт и знания врача и доверие к нему пациента.
Решение о целесообразности и выборе медикаментозной терапии.
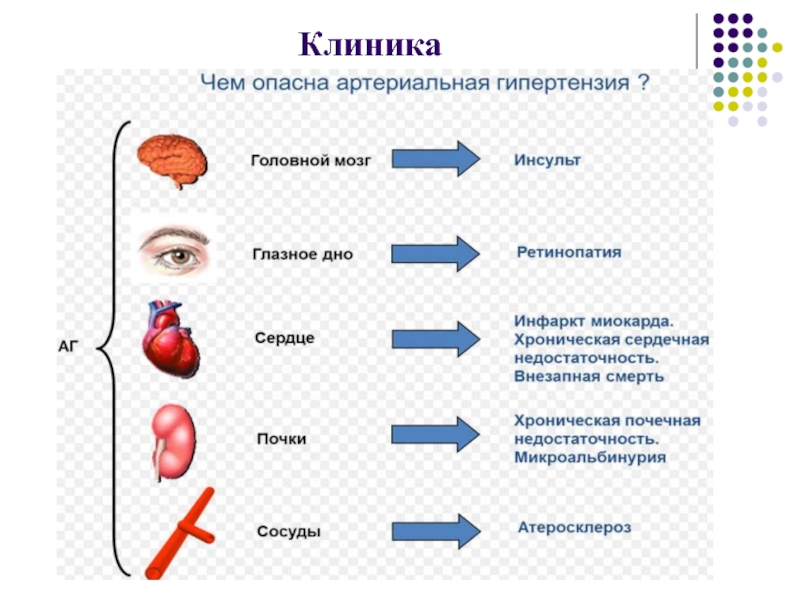
Слайд 32Клиника
Больной может длительное время не знать о повышении АД. Однако, уже
в этот период есть выраженные в той или иной мере
такие неспецифические жалобы, как быстрая утомляемость, раздражительность.В ранний период больные жалуются на невротические нарушения:
общая слабость, снижение работоспособности, невозможность сосредоточиться на работе,
бессонница,
преходящие головные боли, тяжесть в голове, головокружение шум в ушах,
иногда сердцебиение.
Позднее появляется одышка при физической нагрузке.
Слайд 33Клиника
Головные боли - чаще в затылочной и височной области,
чаще по утрам (тяжелая голова) или к концу рабочего дня. Обычно
боли усиливаются в лежачем положении и ослабевают после ходьбы. Часто боли сопровождаются головокружением и шумом в ушах.Боли в области сердца - так как повышение АД связано с усилением работы сердца, то компенсаторно возникает гипертрофия миокарда левого желудочка. В результате гипертрофии возникает диссоциация между потребностями и возможностями миокарда, что клинически проявляется стенокардией. Помимо стенокардитических, боли в области сердца могут быть по типу кардиалгии - длительные тупые боли в области сердца.
Слайд 34Клиника
Мелькание мушек перед глазами, пелена, мелькание молний и другие фотопсии.
Происхождение их связано со спазмом артериол сетчатки.
ГБ - своеобразный сосудистый
невроз. Присутствуют симптомы нарушения ЦНС: быстрая утомляемость, снижение работоспособности, ослабление памяти, отмечаются явления раздражительности, слабости, аффективная лабильность, преобладание тревожного настроения, ипохондрических опасений. Но это бывает далеко не у всех больных - многие не испытывают никаких неприятных ощущений и артериальная гипертензия обнаруживается случайно.
Акцент II тона над аортой, при этом пульс становиться твердым, напряженным.
Слайд 35Диагностика
Сбор анамнеза
определить длительность повышения АД, его уровни, наличие гипертонических кризов;
факторы провоцирующие подъемы АД;
уточнить наличие признаков, позволяющих заподозрить вторичный характер
гипертензии: семейный анамнез почечных заболеваний;
наличие в анамнезе заболеваний почек;
употребление различных лекарств или веществ: ОК, ГСК, НПВС, эритропоэтин, циклоспорин;
длительная работа с солями свинца;
наличие в анамнезе эндокринных заболеваний;
пароксизмальные эпизоды потоотделения, головных болей тревоги, сердцебиения (феохромоцитома);
мышечная слабость парестезии, судороги (альдостеронизм)
Слайд 36Диагностика
выявить факторы, отягощающие течение АГ:
наличие дислипидемии, СД, других заболеваний сердца
и сосудов;
отягощенный анамнез по АГ, СД, другим ССЗ у близких
родственников;курение;
особенности питания;
уровень физической активности;
злоупотребление алкоголем;
храп, апноэ во время сна;
личностные особенности пациента.
Слайд 37Диагностика
тщательно выявить жалобы пациента, свидетельствующие о поражении органов-мишеней:
головной мозг, глаза
– наличие и характер головной боли, головокружение, сенсорные и двигательные
расстройства, нарушение зрения;сердце – боли в грудной клетке, их связь с подъемами АД, эмоциональными и физ.нагрузками, сердцебиение, перебои в работе сердца, одышка;
почки – жажда, полиурия, гематурия, никтурия;
периферические артерии – похолодание конечностей, перемежающаяся хромота.
оценить возможное влияние на АГ факторов окружающей среды, семейного положения, характера труда;
уточнить медико-социальный и трудовой анамнез.
Слайд 38Физикальное обследование
При физикальном обследовании врач должен выявить признаки ПОМ (поражение
органов-мишеней) или признаки вторичных АГ.
Обязательно следует измерить рост, вес, объем
талии пациента, вычислить ИМТ.На вторичный характер АГ могут указывать следующие данные, выявленные при обследовании:
Симптомы болезни или синдрома Иценко-Кушинга;
Нейрофиброматоз кожи (с-м феохромоцитомы);
Увеличение почки (поликистоз, объемные образования);
Слайд 39Физикальное обследование
Ослабленный или запаздывающий пульс на бедренной артерии и сниженный
уровень АД на ней (коарктация аорты, неспецифический аортоартериит);
Грубый систолический шум
над аортой, в межлопаточной области (коарктация аорты, заболевания аорты);Аускультация области живота – шумы над областью брюшного отдела аорты, почечных артерий (стеноз почечных артерий – вазоренальная АГ).
Слайд 40Диагностика
ПОМ следует заподозрить при:
головной мозг – аускультация шумов над сонными
артериями, двигательные и сенсорные расстройства;
сетчатка глаза – изменения сосудов глазного
дна;сердце – усиление верхушечного толчка, нарушения ритма, наличие симптомов ХСН (хрипы в легких, наличие периферических отеков, увеличение размеров печени);
периферические артерии – отсутствие, ослабление или асимметрия пульса, похолодание конечностей, симптомы ишемии кожи;
сонные артерии – систолический шум над областью артерий.
Слайд 41Диагностика
Общие признаки АГ
Перкуссия: расширение перкуторной границы сердца влево, увеличение печени
Аускультация:
сердечный толчок резистентный, приподнимающий, на аорте – акцент ІІ тона,
может быть систолический шум, вследствие расширения аорты, при развитии ХСН в легких- застойные хрипыПульс напряженный, АД повышено.
Слайд 42Стандартные лабораторные исследования
ОАК: эритроциты, гемоглобин и гематокрит
Анализ мочи (с определением
микроальбуминурии); количественный анализ протеинурии.
Гликемия плазмы натощак, проба на толерантность к
глюкозеБАК:
Общий ХЛ, ХЛ ЛПНП, ХЛ ЛПВП, ТГ
Калий
Мочевая кислота
Креатинин
Клиренс креатинина или скорость клубочковой фильтрации
Слайд 43Стандартные инструментальные исследования
ЭКГ
Эхо-КГ
УЗИ сонных артерий
Исследование глазного дна
Домашнее измерение АД
Суточное мониторирование
АД
Измерение скорости пульсовой волны
Лазерная допплеровская флоуметрия микрососудов — единственный
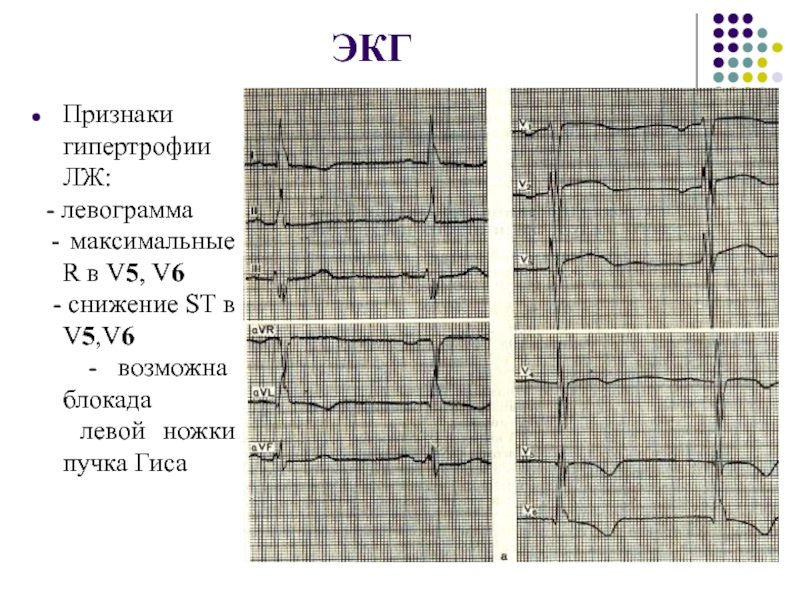
из ныне существующий методов определяет изменения в капиллярах дает возможность определить какое звено регуляторов кровообращения наиболее задействовано и эффективно назначить необходимую терапиюСлайд 44ЭКГ
Признаки гипертрофии ЛЖ:
- левограмма
- максимальные R в
V5, V6
- снижение ST в V5,V6
- возможна блокадалевой ножки пучка Гиса
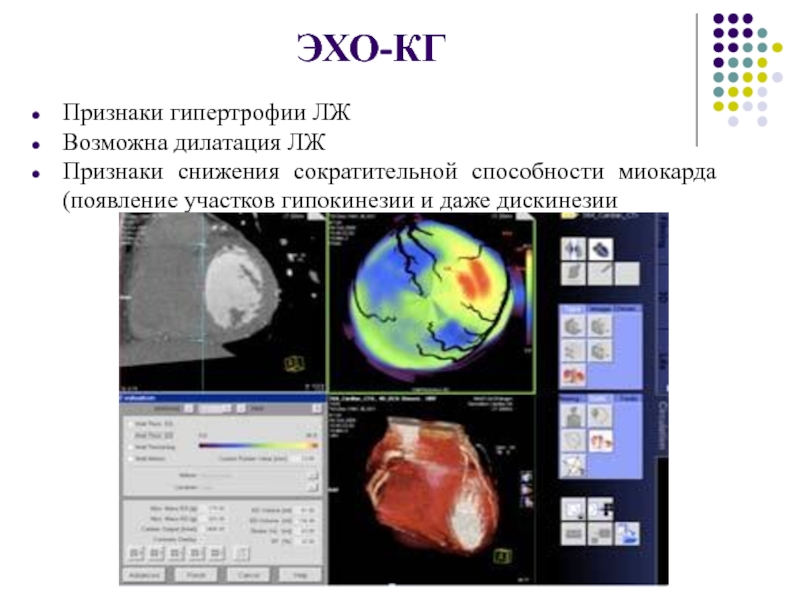
Слайд 45ЭХО-КГ
Признаки гипертрофии ЛЖ
Возможна дилатация ЛЖ
Признаки снижения сократительной способности миокарда (появление
участков гипокинезии и даже дискинезии
Слайд 49Специальные методы исследования
Для подтверждения вторичной АГ проводятся следующие исследования:
определение
концентрации ренина, альдостерона, кортикостероидов, катехоламинов в плазме и/или моче
ангиография
УЗИ почек и надпочечников
КТ
МРТ соответствующих органов, биопсию почек.
Слайд 50Осложнения ГБ
Гипертонический криз. Характерна сильнейшая головная боль, головокружение, тошнота, рвота,
потеря сознания, нарушение зрения вплоть до кратковременной преходящей слепоты, психические нарушения,
адинамияВ начальной стадии болезни кризы, как правило, кратковременны, протекают более легко. Во время криза может развиваться:
нарушения мозгового кровообращения динамического характера с преходящей очаговой симптоматикой,
кровоизлияние в сетчатку и ее отслойка,
мозговой инсульт,
острый отек легких,
сердечная астма и острая левожелудочковая недостаточность
стенокардия, инфаркт миокарда.