Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
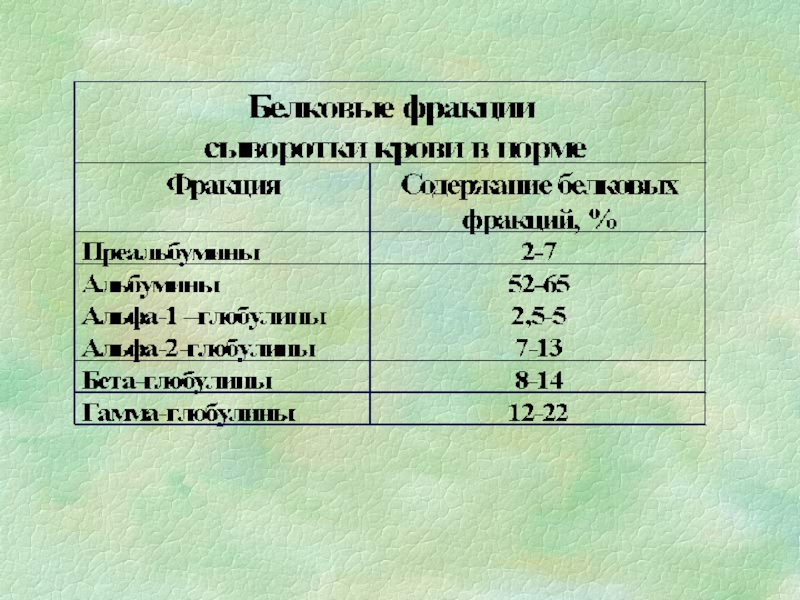
Белки плазмы крови
Содержание
- 1. Белки плазмы крови
- 2. БелкиЭто органические высокомолекулярные азотосодержащие вещества. В плазме
- 3. Физиологическая роль белков плазмыПоддерживают коллоидно-онкотическое давление, сохраняя
- 4. Основные причины гиперпротеинемииАбсолютная:незначительная - при инфекционном или
- 5. Причины развития гипопротеинемииОтносительная - при гидратации (водной
- 6. ПарапротеинемияПарапротеинемия – появление в плазме структурно-аномальных, функционально-инертных
- 7. Способы определения общего белкаАзотометрические (метод Кьельдаля) –
- 8. Способы определения общего белкаСпектрофотометрические: Фотометрия в ультрафиолетовом
- 9. Альбумин в плазме кровиСинтез - в печени
- 10. Методы определения уровня альбумина в сыворотке
- 11. Электрофорез белковЭлектрофорез – процесс разделения заряженных частиц
- 12. Клинические показания для электрофореза сыворотки1. Абсолютное
- 13. Слайд 13
- 14. Изменение фракции альбуминовГипоальбуминемия: Поражения печени (циррозы, опухоли,
- 15. Изменение фракции альфа 1-глобулиновАльфа-1-глобулины - альфа-1-антитрипсин, альфа-1-липопротеид,
- 16. Изменение фракции альфа-2-глобулиновАльфа-2-глобулины:альфа-2-макроглобулин, гаптоглобин, аполипопротеины А, В,
- 17. Изменение фракции бета-глобулиновФракция бета-глобулинов - трансферрин, компоненты
- 18. Изменение фракции гамма-глобулиновФракция гамма-глобулинов: иммуноглобулины G, А,
- 19. ПарапротеиныПарапротеины - моноклональный белок (М-градиент), т.е.
- 20. ДиспротеинемияДиспротеинемия - изменение белковых фракций и нарушение
- 21. Слайд 21
- 22. Слайд 22
- 23. Слайд 23
- 24. Слайд 24
- 25. Слайд 25
- 26. Слайд 26
- 27. Типы патологических протеинограмм. Острый свежий воспалительный процесс:Альбумины
- 28. Альбумин в моче Микроальбуминурия — экскреция альбумина
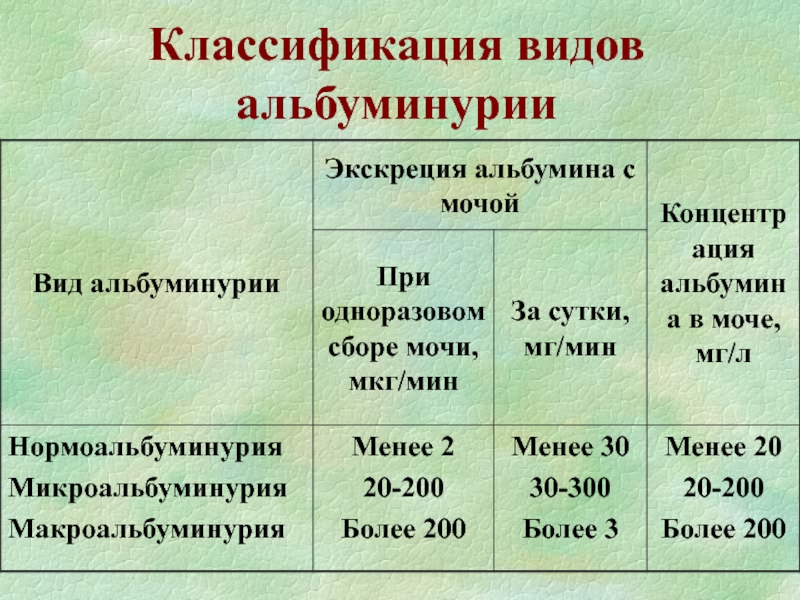
- 29. Классификация видов альбуминурии
- 30. Клиническое значение определение альбумина в моче
- 31. Стадии развития диабетической нефропатии
- 32. Лабораторный контроль динамики нефропатии При отсутствии протеинурии
- 33. Белки острой фазыБелки, концентрация которых резко изменяется
- 34. С - реактивный белокОбразует преципитат с С-полисахаридом
- 35. Диагностическое значение СРБСРБ – неспецифический
- 36. Благодарю за внимание !!!
- 37. Скачать презентанцию
БелкиЭто органические высокомолекулярные азотосодержащие вещества. В плазме крови известно около 200 различных белков. Суммарное количество белков плазмы составляет такое понятие как “общий белок” - Норма - 65-85 г/л - нормопротеинемия.Основные белки
Слайды и текст этой презентации
Слайд 1Белки плазмы крови
Заведующая кафедрой
Клинической лабораторной диагностики, д.м.н., доцент
Новикова
И.А.
Слайд 2Белки
Это органические высокомолекулярные азотосодержащие вещества. В плазме крови известно около
200 различных белков. Суммарное количество белков плазмы составляет такое понятие
как “общий белок” -Норма - 65-85 г/л - нормопротеинемия.
Основные белки плазмы крови: альбумин 45-55 г/л, глобулины - 20-30 г/л, фибриноген - 2-4 г/л.
Место синтеза – печень, РЭС.
Слайд 3Физиологическая роль белков плазмы
Поддерживают коллоидно-онкотическое давление, сохраняя объем крови, связывая
воду и задерживая ее, не позволяя выходить из кровеносного русла;
Принимают
участие в процессах свертывания крови;Поддерживают постоянство рН крови, являясь одной из буферных систем крови;
Соединяясь с рядом веществ (холестерин, билирубин и др.), а также с лекарственными препаратами, доставляют эти вещества к тканям;
Поддерживают нормальный уровень катионов — кальция, железа, меди, магния в крови, образуя с ними недиализируемые соединения;
Играют важнейшую роль в иммунных процессах;
Служат резервом аминокислот;
Входят в состав гормонов, ферментов и других биологически активных веществ.
Слайд 4Основные причины гиперпротеинемии
Абсолютная:
незначительная - при инфекционном или токсическом раздражении РЭС,
в клетках которой синтезируется глобулин, например, хронический полиартрит или другие
хронические воспалительные процессы;выраженная до 120 г/л - встречается при миеломной болезни, макроглобулинемии Вальденстрема (когда появляются дополнительные очаги образование патологических белков - парапротеинов);
Относительная - при сгущении крови из-за значительных потерь жидкости (поносы, рвота, усиленное потоотделение, несахарный диабет, холера, перитонит, тяжелые ожоги).
Слайд 5Причины развития гипопротеинемии
Относительная - при гидратации (водной нагрузке);
Абсолютная:
при недостаточном поступлении
белка с пищей (голодание, нарушение функции ЖКТ)
при уменьшении процесса биосинтеза
белка (хронические гепатиты; метастазы в печень)за счет потери белка (кровотечения; образование обширных экссудатов, ожоги, потеря белка с почками при нефротическом синдроме);
за счет усиленного распада белка (злокачественные опухоли; тяжелые инфекции; сепсис; лихорадка; тиреотоксикоз).
Слайд 6Парапротеинемия
Парапротеинемия – появление в плазме структурно-аномальных, функционально-инертных белков. Выявляются при
плазмоцитоме (миеломе), макроглобулинемии Вальденстрема, лимфопролиферативных заболеваниях, некоторых эпителиальных опухолях.
Дефектопротеинемия -
отсутствует какой-либо белок или целая фракция плазмы крови.анальбуминемия;
афибриногенемия;
ацерулоплазминемия.
Диспротеинемия - нарушение соотношения между белковыми фракциями.
Слайд 7Способы определения общего белка
Азотометрические (метод Кьельдаля) – полное разрушение белка
серной кислотой→ определение содержания аммиака. Недостатки – трудоемкость, низкая точность.
Гравиметрические
(весовые) – осаждение белков, высушивание, взвешивание. Трудоемкость, низкая точность.Флуориметрические – включение в структуру белка или полипептида флуорогенной метки (флуоресцамин) →измерение интенсивности флуоресценции при возбуждении светом. Высокая чувствительность (до 1 мг/л).
Слайд 8Способы определения общего белка
Спектрофотометрические: Фотометрия в ультрафиолетовом диапазоне
(λ =280нм).
Поглощение обусловлено присутствием аминокислот тирозина, трипотофана, фенилаланина. Интерференция – нуклеиновые
кислоты (адсорбируют на 280нм), рН (надо щелочную),мутность раствора.Колориметрические:
Биуретовая реакция – в щелочной среде ионы меди образуют с белками (и пептидами) комплексы фиолетового цвета, измерение 500-560 нм. Хорошо воспроизводим, специфичен, доступен. Унифицирован. Чувствительность до 300 мг/л. Интерференция – высокая концентрация билирубина, триглицериды, избыток CO2. Большинство лекарств интерференцию не вызывают.
Биуретовый метод Лоури – биуретовая реакция + реакция Фолина (восстановление комплекса молибдат-вольфрамат-фосфорная кислота) тирозином и триптофаном белка. Чувствительность ↑ в 100 раз. Недостаток – невысокая специфичность. Интерференция – мочевая кислота, аминокислоты, ксантин, фенолы, углеводы, салицилаты, антибиотики, продукты ПОЛ, вещества, входящие в буферы). Применение – научные исследования.
Методы, основанные на неспецифическом связывании белков с красителями: амидо черный, бромкрезоловый зеленый, тимоловый синий, бромсульфалеин, Кумасси бриллиантовый синий и др.). Кумасси – не выявляет олигопептиды и свободные аминокислоты.
Слайд 9Альбумин в плазме крови
Синтез - в печени (примерно 15 г/сут),
время полураспада в плазме составляет около 17 сут.
Функции альбумина:
·
Создает коллоидно-осмотическое (онкотическое) давление плазмы (65—80 %).·Резерв белка
·Связывание и перенос эндо- и экзогенных веществ: билирубин, гормоны, жирные кислоты, ионы кальция, хлора, лекарственные вещества.
Слайд 10Методы определения уровня альбумина
в сыворотке крови
·Высаливание глобулинов (сульфат натрия,
сульфат аммония, этанольный раствор ТХУ)→определение альбумина в н/ж
·Электрофоретическое фракционирование
·Хроматографическое разделение,
гельфильтрация·Иммунохимическое определение
·Прямое колориметрическое определение – сыворотка +бромкрезоловый зеленый РН 4,2 – зелено-голубое окрашивание → фотометрия λ 580-630 нм. Высокая специфичность и чувствительность.
· Флуориметрическое определение
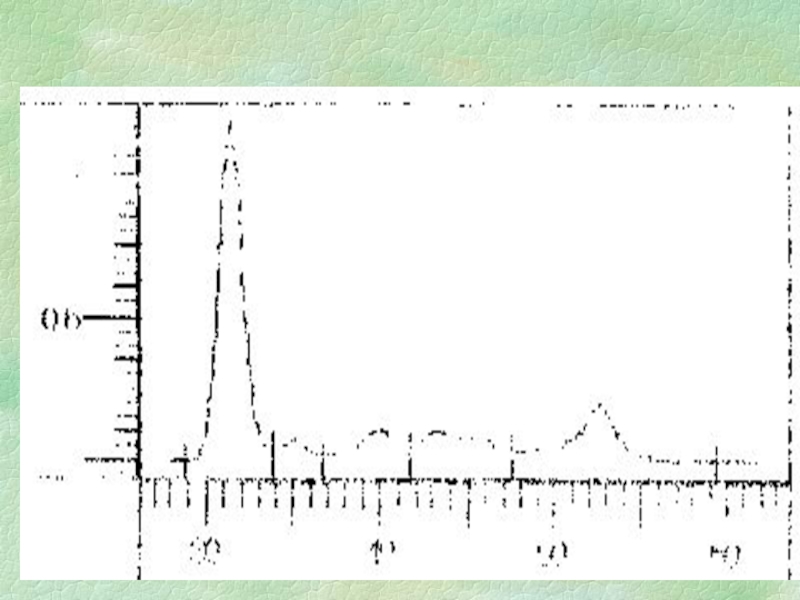
Слайд 11Электрофорез белков
Электрофорез – процесс разделения заряженных частиц в электрическом поле.
Сыворотку
наносят у катода, белки (при рН 8,6) идут к аноду.
Заряд белков может быть образован первично или вторично (в результате взаимодействия с буфером).Типы носителей, используемых в КЛД:
·Ацетатцеллюлоза, агар или агароза – инертный носитель с порами, не препятствующими миграции частиц.
· Крахмальные и акриламидные гели – имеют поры, сравнимые по размерам с размерами белковых молекул.
Слайд 12Клинические показания
для электрофореза сыворотки
1. Абсолютное показание (необходимо для установления
диагноза) – парапротеинемии, гемоглобинопатии, агаммаглобулинемия.
2.Клинически полезно в сочетании с другими
исследованиями – заболевания печени, нефротический синдром, злокачественные заболевания, коллагенозы.3.Наблюдение и лечение заболевания, при которых происходят существенные нарушения в составе белков плазмы (одна и та же методика)
4.Скрининг – популяционные обследования на выявление аномальных белков или дефицита отдельных белков плазмы.
Слайд 14Изменение фракции альбуминов
Гипоальбуминемия:
Поражения печени (циррозы, опухоли, хронические гепатиты)
Хронические заболевания
ЖКТ;
Сердечная недостаточность;
Сахарный диабет;
Ожоги, кровопотери;
Шоковые состояния;
Заболевания почек с нефротическим компонентом;
гипертиреозе;
гиперкортицизме;
Недостаточное белковое
питание;Физиологическая гипоальбуминемия - у детей до 3 месяца жизни, у женщин в 3 триместре беременности.
Гиперальбуминемия – при синдроме дегидратации.
Слайд 15Изменение фракции альфа 1-глобулинов
Альфа-1-глобулины - альфа-1-антитрипсин, альфа-1-липопротеид, кислый альфа-1-гликопротеид.
Увеличение:
острые,
подострые, обострение хронических воспалительных процессов;
все процессы тканевого распада или
клеточной пролиферации.Снижение: дефицит альфа-1-антитрипсина, гипо-альфа-1-липопротеидемии.
Слайд 16Изменение фракции альфа-2-глобулинов
Альфа-2-глобулины:альфа-2-макроглобулин, гаптоглобин, аполипопротеины А, В, С, церулоплазмин.
Увеличение: все
виды острых воспалительных процессов, особенно с выраженным экссудативным и гнойным
характером (пневмония, эмпиема плевры, другие виды гнойных процессов);Заболевания соединительной ткани (коллагенозы, аутоиммунные заболевания, ревматические заболевания);
злокачественные опухоли;
стадия восстановления после термических ожогов;
нефротический синдром;
гемолизе крови в пробирке.
К альфа-глобулинам относится основная масса белков острой фазы.
Снижение:
сахарный диабет, панкреатиты (иногда)
врожденная желтуха механического происхождения у новорожденных,
токсические гепатиты.
Слайд 17Изменение фракции бета-глобулинов
Фракция бета-глобулинов - трансферрин, компоненты комплемента, липопротеиды.
Увеличение:
первичные и
вторичные гиперлипопротеидемиях (особенно II типа),
заболевания печени
нефротический синдром
кровоточащая язва желудка
гипотиреозе.
В целом:
реакция на воспалительный, некротический, инфильтративный процесс.Снижение: - гипо-бета-липо-протеинемия.
Слайд 18Изменение фракции гамма-глобулинов
Фракция гамма-глобулинов: иммуноглобулины G, А, М, D, Е,
белки системы комплемента, плазменные факторы.
Повышение:
реакция системы иммунитета, когда происходит выработка
антител и аутоантител: при вирусных и бактериальных инфекциях, воспалении, коллагенозе, деструкции тканей и ожогах. Снижение:
Гипогаммаглобулинемии: физиологическая (у детей в возрасте 3—5 мес), патологическая - при иммунологической недостаточности гуморального типа.
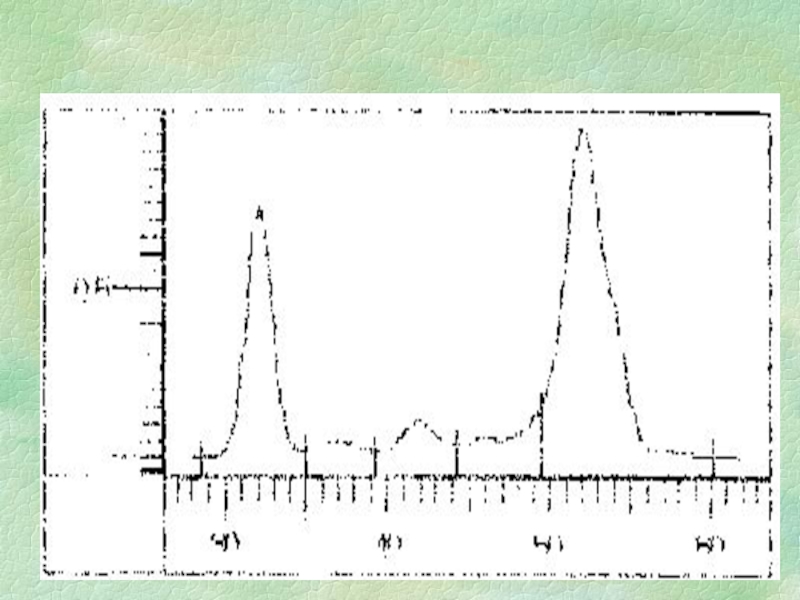
Слайд 19Парапротеины
Парапротеины - моноклональный белок (М-градиент), т.е. все молекулы этого
белка обладают одинаковыми характеристиками (заряд, размер, конфигурация) и на электрофореграмме
проявляются в виде узкой четкой полосы (на денситограмме – пик с узким основанием). В 90% случаев М-градиент обнаруживается в зоне γ-глобулинов, в 6-7% - β-глобулинов и крайне редко - - в α2- фракции глобулинов.Слайд 20Диспротеинемия
Диспротеинемия - изменение белковых фракций и нарушение их соотношения. Не
является специфическим признаком заболевания.
Клиническое применение - оценка стадии и
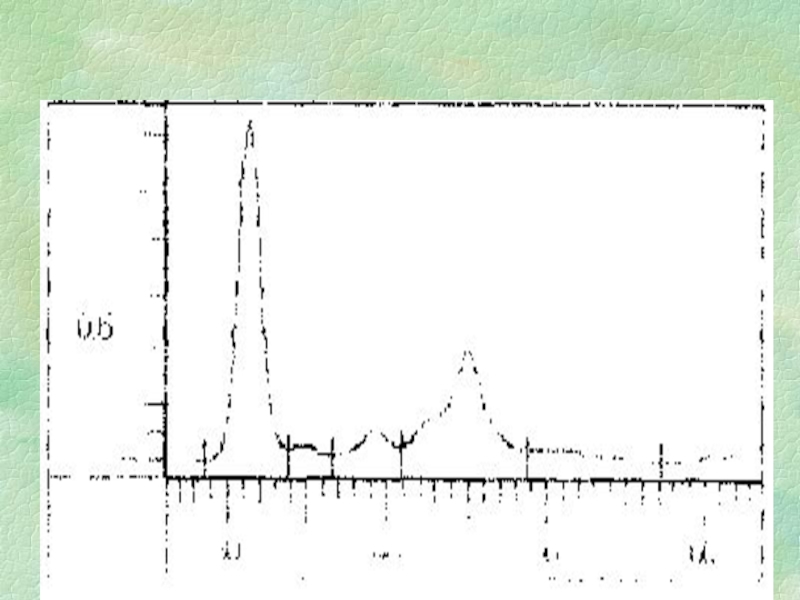
активности процесса. Гипер - глобулинемия является признаком острого развития болезни, - глобулинемия - хронического. Слайд 27Типы патологических протеинограмм.
Острый свежий воспалительный процесс:
Альбумины – N,↓
1- и
2- глобулинов ↑↑
Хроническое воспаление:
2-, - глобулины ↑↑
Нефротический
синдром:Альбумины ↓↓↓
2- и - глобулин ↑↑
Тяжелые нарушения функции печени:
Альбумины ↓↓↓
- глобулины ↑↑
Плазмоцитомы:
- глобулиновые – альбумин ↓↓↓, 2- и - фракции ↓↓,
- глобулины - ↑↑.
- глобулиновые - альбумин ↓↓↓, 2- и - глобулины ↓↓,
- глобулины ↓↓↓.
Слайд 28Альбумин в моче
Микроальбуминурия — экскреция альбумина с мочой, превышающая
допустимые нормальные значения, но не достигающая степени протеинурии.
Норма ≤
30 мг альбумина в сутки (менее 20 мг/л при разовом анализе). Микроальбуминурия: 30-300 мг/сут
Протеинурия: более 300 мг/сут.
Слайд 30Клиническое значение определение альбумина в моче
Диагностика ДН
Микроальбуминурия -
наиболее ранний признак развития ДН (до появления протеинурии).
Появление у больного
сахарным диабетом постоянной микроальбуминурии свидетельствует о вероятном развитии (в течение ближайших 5—7 лет) выраженной стадии ДН.Почечная недостаточность, связанная с диабетической нефропатией, приводит к смерти ≈ у 50% И3СД (заболевших в детском и юношеском возрасте).
Коррекция терапевтических мероприятий
Слайд 32Лабораторный контроль динамики нефропатии
При отсутствии протеинурии необходимо исследование микроальбуминурии
(рекомендации ВОЗ):
у больных с ИЗСД не реже 1 раза в
год спустя 5 лет от начала заболевания (при возникновении СД после полового созревания) и не реже 1 раза в год с момента установления диагноза диабета в возрасте до 12 лет;у больных с ИНСД не реже 1 раза в год с момента установления диагноза
При наличии протеинурии не реже 1 раза в 4—6 мес исследуют:
скорость нарастания протеинурии (в суточной моче);
динамика снижения СКФ.
Слайд 33Белки острой фазы
Белки, концентрация которых резко изменяется в острой фазе
воспалительного процесса. Степень изменения зависит от интенсивности воспаления и особенностей
организма. Синтез преимущественно в печени.Классификация БОФ по степени изменения концентрации:
1. Главные» реактанты (↑ в 100-1000 раз в течение 6-12 часов) – СРБ, амилоидный белок А.
2. Умеренные (↑ в 2-5 раз в течение 24 часов) – орозомукоид, α1-антитрипсин, гаптоглобин, фибриноген, α2- макроглобулин.
3. Слабые (↑ на 20-60% в течение 48 часов) – церрулоплазмин, С3, С4- компоненты комплемента.
4. Негативные - снижаются в течение 12-48 часов - альбумин, трансферрин, преальбумин.
Слайд 34С - реактивный белок
Образует преципитат с С-полисахаридом пневмококков. Синтез –
гепатоциты, Т-лимфоциты (?). Регуляция синтеза – ИЛ-1, ИЛ-6. Основная функция
– иммунорегуляция (опсонизация, активация комплемента, кооперация между клетками).Норма – 5-10 мг/л. Не зависит от эндогенных гормонов, не увеличивается при беременности.
Методы определения:
· Турбидиметрический (образование иммунных комплексов со специфическими АТ→ помутнение). Чувствительность – 3-5 мг/л.
· РИА, ИФА – высокочувствительный СРБ (1-2 мг/л)
Слайд 35Диагностическое значение СРБ
СРБ – неспецифический тест биологической реакции
воспаления.
Показания:
· Диагностика острого воспаления, оценка тяжести воспаления, контроль эффективности антибактериальной терапии.
· Оценка
тяжести воспаления при хронических заболеваниях.· Критерий поражения сосудов при атеросклерозе, кардиомиопатии - высокочувствительный СРБ (субклинический интервал).