Слайд 1Diagnostika a léčba akutního peripartálního život ohrožujícího krvácení (ŽOK)
- doporučený postup
Česká gynekologicko – porodnická společnost a Sdružení
soukromých gynekologů ČR
Česká společnost pro trombózu a hemostázu
Česká společnost anesteziologie, resuscitace a intenzivní medicíny
Česká hematologická společnost a Spolek pro trombózu a hemostázu
Слайд 2Některé skutečnosti..
CZ 2006 105831 živě narozených
cca 5-10 úmrtí během těhotenství,
porodu a 6nedělí na 100000 novorozenců
zvýšená krevní ztráta u 1-6%
porodů
u 0,1% porodů krvácení život ohrožující povahu
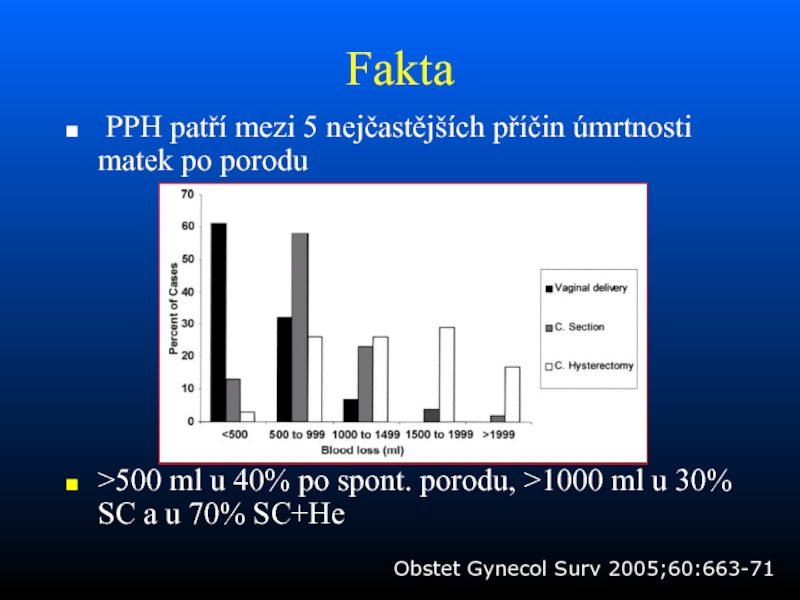
Слайд 3Fakta
PPH patří mezi 5 nejčastějších příčin úmrtnosti matek po
porodu
>500 ml u 40% po spont. porodu, >1000 ml u
30% SC a u 70% SC+He
Obstet Gynecol Surv 2005;60:663-71
Слайд 4Definice
Život ohrožující krvácení můžeme definovat mnoha způsoby
a) ztráta jednoho celého
krevního volumu během 24 hodin
b) 50% ztráta
krevního volumu během 3 hodin
c) krevní ztráta narůstající rychlostí 150ml/min.
Za závažnou krevní ztrátu, která může rodičku ohrozit budeme považovat akutní krevní ztrátu 1500ml
Слайд 5Etiologie peripartálního krvácení
Antepartální a intrapartální krvácení
krvácení po 24.
gestačním týdnu až do vlastního porodu
abrupce placenty, placenta previa a
děložní ruptury
Postpartální krvácení
Primární
do 24 hodin po porodu
sekundární
po 24 hodinách po porodu do konce šestinedělí
děložní atonie, porodní poranění, DIC
Слайд 6Organizační opatření
krizový plán
V každém porodnickém zařízení by na porodním
sále měly být k dispozici diagnosticko-léčebné postupy řešení nejzávažnějších stavů
Jednotlivé
kroky řídí a koordinuje jeden, obvykle vedoucí pracovník
dokumentace události
ve faktické a časové rovině
Слайд 7Diagnosticko- léčebný postup Stanovení diagnózy
Rychlé stanovení diagnózy je základním
kamenem úspěšné léčby
Lokalizace zdroje krvácení:
a) vyšetřením v zrcadlech
b) palpačním bimanuálním
vyšetřením
c) UZ vyšetřením
Слайд 8Neodkladné kroky po stanovení diagnózy
V léčbě se snažíme využít všech
dostupných metod k zachování reprodukčních funkcí ženy bez toho, že bychom
ženu ohrozili bezprostředně na životě
Řešení ŽOK vyžaduje koordinovaný multidisciplinární přístup (porodník, anesteziolog, hematolog)
Слайд 9Bezprostřední léčebná opatření
Prioritou je obnovení a udržení adekvátní tkáňové
perfúze s urychleným souběžným odstraňováním příčiny krvácení.
zajistit 2 periferní
žilní vstupy ( kanyly 14G)
inhalace kyslíku, při obluzeném vědomí včasná intubace
odběr vzorku krve pro laboratorní vyšetření: krevní skupiny, k objednání 4 TU koncentrátu erytrocytů a 4-6 TU ČZP, stanovení KO, koagulačních parametrů [INR, aPTT, TT, fibrinogen, AT III, D- dimery], základní biochemie včetně elektrolytů [U,kreat, AST, ALT, Na, Cl, K, Ca ( ionz)], ABR.
doplňování objemu – iniciálně do 2 000 ml krystaloidů a 1 000 ml koloidů do doby než budou k dispozici krevní deriváty.
Слайд 10Odstranění příčiny krvácení
Primárně nechirurgická příčina krvácení (hypotonie děložní)
l.krok –
digitální, eventuálně instrumentální revize dutiny děložní
- uterotonika
Při neúspěchu
2.krok - digitální odstranění koagul
- Bakriho balonkový katetr + taponáda poševní, uterotonika
odstranit po 12-24 hodinách ( tamponádový test)
- (selektivní katetrizační embolizace uterinních arterií - pokud je dostupná)
Při neúspěchu ihned !!
3.krok – chirurgická intervence
alternativně:
- postupná devaskularizace dělohy (postupný podvaz arterií dělohy a ovarií)
- Lynchova sutura dělohy
- podvaz aa. iliacae internae
Na této úrovni je plně legitimní zvážit podání rFVIIa (NovoSeven®)
Слайд 11Odstranění příčiny krvácení
Chirugická příčina krvácení (ruptura dělohy, krvácení do retroperitonea
a pod.)
Postup je obdobný jako v 3. kroku při primárně nechirurgické
příčině krvácení. V případech poranění lokalizovaném mimo samotnou dělohu, obtížně chirurgicky řešitelném, je metodou první volby podvaz arterií ilicae internae.
Слайд 12Indikace k hysterektomii
Hysterektomie u ženy ve fertilním věku je závažným
činem, který výrazně ovlivní její další život.
K hysterectomii bychom měli
přistupovat velmi uvážlivě:
- po vyčerpání všech dostupných léčebných postupů, které vedou k jejímu odvrácení
- při akutním ohrožení života ženy a nemožnosti využít postupy uvedené v léčebném schématu
- při devastujícím poranění dělohy
- sepsi, jejíž příčinou je sama děloha
Слайд 13Neodkladné kroky při pokračujícím krvácení nebo podezření na rozvíjející se
DIC
udržení a stabilizace cirkulace
opakovaná laboratorní vyšetření po 2-4 hodinách:
KO, koagulace [INR, aPTT, TT, fibrinogen , AT III, D- dimery], ABR
PT a aPTT, D-dimer, trombo, FBG, ATIII
dle možností pracoviště bed side testy: Lee-White, ACT, TEG, TT PK
Слайд 14- svědčí–li výsledky bed side testů pro konsumpční koagulopatii; krvácení progreduje,
tzn. je reálné nebezpečí z časové prodlevy, lze před získáním laboratorních
výsledků podat:
Heparin (UFH) bolus 2 500 – 5000j i.v. a dále pokračovat 5 000 j – 10 000j /24 h (dle hmotnosti pacientky) v kontinuální infúzi
AT III 1000 j i.v.
FBG 2 g i.v. při negativním TT PK ( jen pokud se krev vůbec nesráží)
ČZP 2 TU do doby než budou k dispozici výsledky laboratoře
Слайд 15- následně podle výsledků laboratorních vyšetření svědčících pro DIC
a) Při
snížení hladiny fibrinogenu pod 0,5g/l 2-4 g fibrinogenu i.v [pokud
není k dispozici, je možné podat kryoprecipitát]
b) Při poklesu trombocytů pod 50 x 109 podat destičkový koncentrát
c) AT III podat opakovaně nebo kontinuálně s cílem udržet aktivitu AT v mezích normy
d) Erytrocytární koncentrát podat při hodnotách hematokritu pod 0,20 a Hb pod 70g/l.
e) Při prodloužení aPTT a PT na l,5 násobku normálu a více pokračujeme v podávání čerstvě zmrazené plazmy (20 ml/kg), minimálně 4 TU
f) Korekce acidózy – udržet pH nad 7,2
g) Úprava iontové dysbalance s ohledem na kalcémii
h) Úprava hypotermie
Слайд 16- následně podle výsledků laboratorních vyšetření svědčících pro DIC
ch)
Při pokračujícím ŽOK ( dle definice) podat rFVIIa (
NovoSeven) v dávce 100-140μg/kg i.v.. Při přetrvávání krvácení dávku možno za 2-3 hod. opakovat.
Pozn. Je –li pacientka bezprostředně ohrožena vykrvácením a nelze –li z časového hlediska splnit celý předchozí léčebný postup, je možné podat rFVIIa (NovoSeven®) i mimo schéma (týmové rozhodnutí – porodník, anesteziolog, hematolog).
Слайд 17Užití rfVIIa u PPH
11 publikací (2001-5), 39 pacientek
Příčiny PPH
8x atonie,
7x HELLP, 7x lacerace, 5x ruptura dělohy, 4x ostatní
U 18
pac. DIC dle laboratoře
Hysterektomie u 24 pacientek (62%)
Krvácení ustalo u 29, sníženo u 9 pac., 1 bez úspěchu
Počet dávek rfVIIa: 1 (1-3)
Dávka rfVIIa: 90 (17-120) mg/kg
Minerva Anestesiol 2006;72:389-93
Слайд 18BJOG 2007;114:8–15.
65 rodiček, vyšší věk a SC predisponující faktory
Adjuvans ke
standardní th.
Predisp. příčiny: děložní atonie, lacerace, abnormality placenty, HELLP sy
Hysterektomie
u 46%
Střední dávka rfVIIa 66 (73) mcg/kg, v 73% jediná
Ze 79 kazuistik (ob+gyn) žádné informace o trombotických komplikacích
Слайд 19Off-label užití narůstá u PPH refrakterního vůči konvenční léčbě
Není jednoty
v dávce či jejich počtu
Náklady/benefit: ekv. 50 TU, 1 embolizace
či 2 dny ITU
Zdůrazněna řádné substituční léčba, normotermie, udržení ABR
Trend k časnějšímu užití (6737 TU), dop. podat před hysterektomií
Selhání? – přímé inhibitory trombinu, malá dávka, hypotermie, acidóza, neošetřený zdroj krvácení
Int J Obst Anesth 2007;16:29–34
Слайд 20Klady a nedostatky
Důraz na udržování integrity cirkulace
Důraz na zachování ženiny
reprodukční schopnosti
Explicitně možnost off-label užití rfVIIa
Sémantický šum a
mezioborová koordinace
Role DIC
Chybí stanovisko ČSIM
„Slabá“ data