Слайд 1Дифференциальная диагностика абдоминального болевого синдрома у детей.
Слайд 2
Актуальность
Абдоминальный болевой синдром - ведущий в клинике ряда заболеваний детского
возраста. Разнообразие клинических проявлений и атипичные варианты заболеваний вызывают значительные
трудности в дифференциальной диагностике абдоминального синдрома.
Псевдоабдоминальный синдром (так называемый ложный «острый живот»), доля которого, по данным разных авторов, составляет от 5 до 25% в экстренной диагностике.
Для многих врачей - это один из труднейших разделов дифференциальной диагностики, ибо клиническая картина, симулирующая острое хирургическое заболевание органов брюшной полости, может развиться при патологии органов грудной клетки, забрюшинного пространства, нервной системы, при нехирургических заболеваниях органов брюшной полости, функциональных изменениях и многих других состояниях, не требующих, в отличие от истинного «острого» живота, экстренного оперативного лечения.
Слайд 3Определение боли
Боль, согласно определению Международной ассоциации по изучению боли (IASP),
— это неприятное ощущение и эмоциональное переживание, связанное с действительным
или возможным повреждением тканей или описываемое в терминах такого повреждения.
Абдоминальная боль: острая или хроническая. Условная граница — 3 месяца.
Существует две группы причин абдоминальных болей: интраабдоминальные и экстраабдоминальные.
Слайд 4Важно деление абдоминальных болей на органические и функциональные. У 90
% детей с абдоминальной болью органического заболевания нет, и только
в 10 % случаев удается установить органическую причину.
У детей дифференциальный диагноз абдоминальной боли должен включать такую хирургическую патологию, как:
аппендицит,
перитонит,
инвагинация,
кишечная непроходимость,
врожденные аномалии
инфекционные заболевания (инфекции мочевой системы, пневмонии, мононуклеоз, ветряная оспа, ротавирусная инфекция)
гинекологические проблемы (гематокольпос, гематометр)
лямблиоз, различные глистные инвазии
Слайд 5При обследовании ребенка с болью в животе врач прежде всего
должен ответить на следующие вопросы:
Является ли абдоминальная боль отражением острой
хирургической патологии, требующей безотлагательного оперативного лечения?
В случае хронической или рецидивирующей боли— носит боль органический или функциональный характер?
Если боль носит органический характер, о каком заболевании идет речь?
Слайд 6!!! При курации ребенка с абдоминальной болью сбор анамнеза и
клинический осмотр должны быть очень тщательными. Необходимо выяснить:
Каковы интенсивность боли
и ее динамика?
Каковы характер боли, связь с пищей и др.?
Локализация абдоминальной боли?
В педиатрии очень важно помнить, что дети младшего возраста вообще не локализуют абдоминальную боль, почти всегда переносят ее в виде тяжелой общей реакции организма и указывают ее локализацию в пупке.
Слайд 7Для полноценной дифференцировки абдоминальной боли осуществляются следующие мероприятия:
Тщательный сбор анамнеза
заболевания
Полное объективное обследование ребенка
Обязательным является ректальное исследование
Дополнительные методы диагностики при
острой боли в животе у детей:
Лабораторные: общеклинические анализы крови и мочи; биохимическое исследование крови по показаниям; исследование кала на скрытую кровь, гельминты;
Инструментальные: эхография органов брюшной полости, забрюшинного пространства и малого таза; обзорная рентгенограмма брюшной полости;ФГДС, колоноскопия; КТ живота; диагностическая лапароскопия.
Слайд 91.Характер боли:
Режущая, резкая (кинжальная)
Схваткообразная
Распирающая
Тянущая
Ноющая
Колющая
Жгущая
Скручивающая
2.Начало болей:
Внезапное
Постепенно прогрессирующее
3.Интенсивность болей:
Умеренная
Выраженная
Интенсивная, непереносимая
4.Характеристика боли по
времени:
Постоянная
Приступообразная, периодически изменяющаяся во времени от минимума к максимуму
5.Миграция болей:
Без
перемещения, в одном месте живота
Мигрирующая боль, начинающаяся в одной точке, и достигающая максимальной интенсивности в другой
6.Иррадиация болей:
В правое плечо, шею
В промежность, в крестец, в бедро
В область сердца и поясницу
Слайд 107.Факторы, провоцирующие или облегчающие боль:
Приём пищи
Голодание
Положение тела
Рвота
Дефекация
Мочеиспускание
Приём лекарственных препаратов
8.Сопутствующие симптомы:
Тошнота,
рвота
Желтуха
Повышение температуры тела, лихорадка
Диарея, запоры
Дегтеобразный стул
Учащённое мочеиспускание
Кровь в моче, в
стуле
Вздутие живота
Слайд 11Определение
Острый аппендицит – острое воспаление червеобразного отростка слепой кишки
(МКБ
10 К 35.8)
Слайд 12Эпидемиология
Острым аппендицитом может заболеть ребёнок в любом возрасте.
Пик заболеваемости приходится
на возраст 9-12 лет.
Преимущественно дети после 7 лет, у детей
до 3 лет частота – 8%.
Общая заболеваемость аппендицитом от 3 до 6 на 1000 детей.
Мальчики и девочки болеют одинаково часто.
Острый аппендицит – наиболее частая причина развития аппендицита у детей старшего возраста.
Частота острого аппендицита неодинакова в различных возрастных группах: на ясельный возраст приходится около 5%, на дошкольный — 13%, на школьный — более 80%.
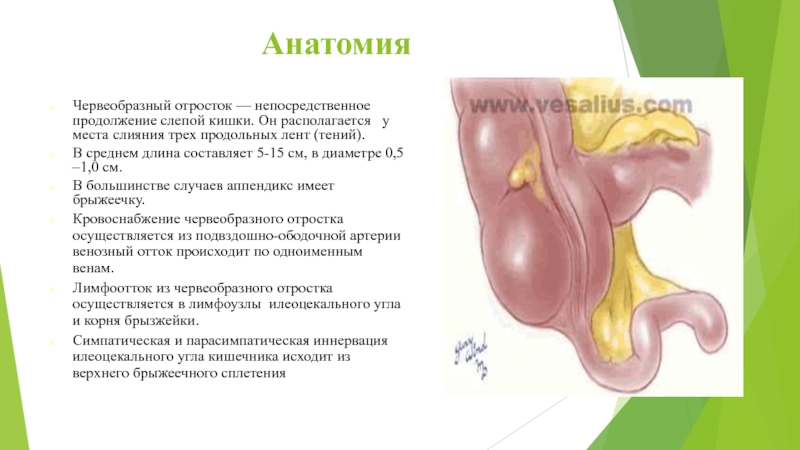
Слайд 13Анатомия
Червеобразный отросток — непосредственное продолжение слепой кишки. Он располагается
у места слияния трех продольных лент (тений).
В среднем длина
составляет 5-15 см, в диаметре 0,5 –1,0 см.
В большинстве случаев аппендикс имеет брыжеечку.
Кровоснабжение червеобразного отростка осуществляется из подвздошно-ободочной артерии венозный отток происходит по одноименным венам.
Лимфоотток из червеобразного отростка осуществляется в лимфоузлы илеоцекального угла и корня брызжейки.
Симпатическая и парасимпатическая иннервация илеоцекального угла кишечника исходит из верхнего брыжеечного сплетения.
Слайд 14Особенности
1. Редкость аппендицита у детей до 1 года
объясняется особенностями анатомического строения червеобразного отростка (отсутствие застоя) и характером
питания (жидкая пища);
2. У детей первого года жизни аппендикулярный клапан отсутствует или слабо развит, что обуславливает свободное отхождение кишечного содержимого из аппендикса в слепую кишку, отсутствие возможности формирование каловых камней и застойных процессов в отростке.
3. У детей до трёх лет аппендикс имеет форму конуса, что не способствует возникновению застойных явлений, и редкость заболевания в этом возрасте.
4. Развитию воспаления способствуют перенесённые соматические и инфекционные заболевания, врождённые аномалии червеобразного отростка (перекруты, изгибы), попадание в отросток инородных тел или кишечных паразитов, образование каловых камней.
5. До 2-летнего возраста ребенка аппендицит развивается редко (хотя может проявиться и у новорожденного). Это объясняется характером питания ребенка и недостаточным развитием лимфоидных фолликулов в самом отростке. Аппендикс за счет этого недоразвития сообщается с кишечником широким отверстием, которое трудно перекрыть. А к 6 годам лимфоидная ткань созревает, и частота аппендицита возрастает.

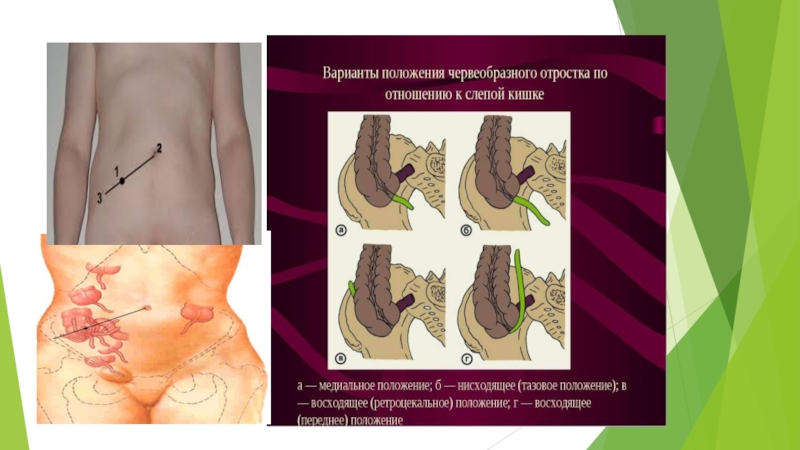
Слайд 15Анатомические особенности
Типы локализации:
До 45% - червеобразный отросток имеет
нисходящее положение, спускается вниз к области входа в малый таз,
т.о. его верхушка может прилежать к мочевому пузырю или стенке прямой кишки. Клиника – дизурические расстройства, учащение стула.
2. У 10% - передневосходящее положение, картина яркая, не вызывает затруднений.
3. У 20% - задневосходящее (ретроцекальное), располагается за слепой кишкой и направляется дорсально кверху. Наибольшие диагностические трудности.
4. У 10% - латеральное положение, располагается кнаружи от слепой кишки, не вызывает диагностических затруднений.
5. У 15% - медиальное расположение, отросток направлен к средней линии. Клиника нетипична, м.б. разлитой перитонит.
Слайд 17Классификация аппендицита
Различают острый и хронический аппендицит.
Разновидности острого аппендицита:
Аппендикулярная колика: слабо
выраженное воспаление отростка, которое через 3-4 ч. проходит.
Катаральный аппендицит: простое,
поверхностное воспаление отростка без разрушения тканей.
Деструктивный аппендицит:
Флегмонозный аппендицит (с перфорацией или без нее): воспаленный отросток покрыт гнойным налетом, с изъязвлением слизистой оболочки и скоплением гноя в его полости; с гнойным или мутным выпотом в брюшную полость.
Гангренозный аппендицит (с перфорацией или без нее) развивается в результате тромбоза сосудов аппендикса: грязно-зеленого цвета отросток со зловонным запахом и выпотом; сопровождается тяжелым общим состоянием ребенка.
Слайд 18Клиническая картина ОА
у детей старшего возраста
Заболевание начинается внезапно, среди
полного благополучия, без продромального периода.
Наиболее постоянный симптом — боль
в животе, которая, как правило, носит постоянный характер, нелокализованная.
Чаще всего она появляется сразу в эпигастральной области или вокруг пупка (симптом Кохера-Волковича) и только спустя несколько часов переместиться в правую подвздошную область.
В первые часы заболевания может появиться тошнота, рвота.
Отказ от еды.
Задержка стула.
Температура может быть нормальной или субфебрильной.
Вынужденное положение тела
Несоответствие пульса и температуре (тахикардия при субфебрилитете
Слайд 19Острый аппендицит у
детей младшего возраста
Бурное начало среди полного здоровья
Превалирование
общих симптомов над местными
Быстрое развитие и прогрессирование воспалительного процесса в
отростке
Отсутствие ограничения процесса и быстрое развитие перитонита
Наиболее частый признак – изменение поведения ребенка
Нарушение сна
Лихорадка до 38-40 градусов С
Диспептические нарушения
Нарушения стула
Учащенное мочеиспускание
Особенности реакции периферической крови (может быть как гиперлейкоцитоз, так и лейкопения)
Слайд 20Симптомы раздражения брюшины
Симптом Кохера–Волковича — смещение болей спустя 2–3 ч от
начала заболевания с подложечной области в правую подвздошную.
Симптом Щеткина–Блюмберга — медленно
и осторожно плашмя пальцами надавливают на переднюю брюшную стенку, а через 3–5 с быстро отнимают руку. Этим движением вызывается сотрясение брюшной стенки, и при наличии воспаления брюшины больной испытывает резкую боль.
Симптом Хедри–Раздольского — при перкуссии передней брюшной стенки возникает резкая боль в правом нижнем квадранте живота (очаг воспаления брюшины).
Симптом Ровзинга — появление болей в правой подвздошной области при выполнении толчков в левой подвздошной области в зоне нисходящей кишки. Сигмовидную кишку при этом придавливают кистью другой руки к задней стенке живота.
Симптом Ортнера–Ситковского–Отта — поворот больного со спины на левый бок вызывает усиление боли в правой подвздошной области, что связано со смещением слепой кишки и червеобразного отростка, натяжением воспаленной брюшины.
Симптом Бартомье — при пальпации слепой кишки в положении больного на левом боку болезненность в правой подвздошной области резко возрастает.
Симптом Образцова (псоас-симптом) — при пальпации (надавливании) правой подвздошной области в положении больного на спине боль резко усиливается при поднимании больным выпрямленной правой ноги.
Симптом Воскресенского (симптом «рубашки», симптом скольжения) — проводя рукой от мечевидного отростка вдоль брюшной стенки через рубашку больного наблюдается усиление болей.
Симптом Михельсона — при остром аппендиците у беременных отмечается усиление болей в правой половине живота в положении больной на правом боку вследствие давления матки на воспаленный очаг.

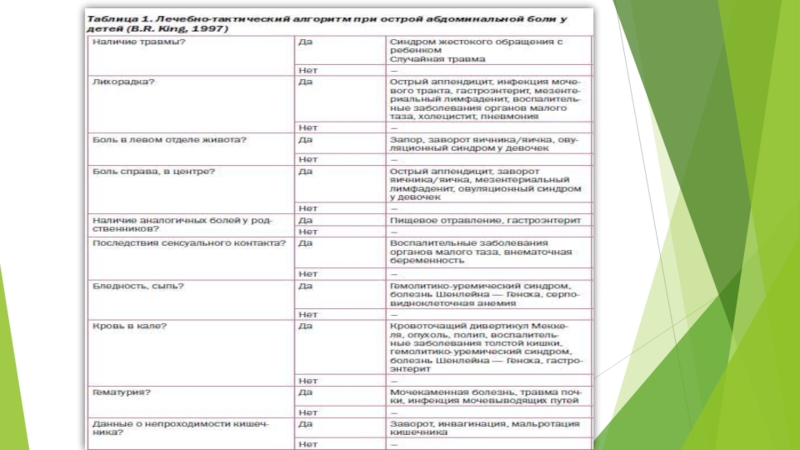
Слайд 21Дифференциальный диагноз
- Острые заболевания органов брюшной полости (ДЖВП, о. холецистит,
о. панкреатит, о. гастрит)
- Острые желудочно-кишечные заболевания
- Урологическая
патология
- Копростаз
- Мезадениты
- Предменустральные боли у девочек, воспалительные заболевания органов половой сферы у девочек
- Детские инфекционные заболевания (корь, скарлатина , ветряная оспа, краснуха, и др.)
- Аскаридоз
- Травма брюшной полости
- Психогенные боли
Слайд 22Острый аппендицит
К 35.8
Боль в животе постоянного характера, постепенно с
усилением.
Сначала в эпигастральной или околопупочной, затем перемещается в правую подвздошную
область.
Пальпаторно: + с. Щеткина – Блюмберга, с. Филатова.
Кишечная непроходимость К 56
Боль приступообразная, интенсивная, между приступами боли – короткие промежутки.
Ребенок, как правило, не может точно локализовать область.
Пальпаторно: опухолевидное образование – продолговатый, гладкий, умеренно подвижный валик.
Слайд 23Перитонит К 65
Разлитая болезненность
Пальпаторно: + с.Щеткина – Блюмберга, напряжение мышц
брюшной стенки («доскообразный живот»)
Вздутие живота
Отсутствие перистальтики (двигательной активности) кишечника.
Характерная поза
больного – с согнутыми в коленях и подведенными к животу ногами (« поза эмбриона»). Это обусловлено тем, что в таком положении снижается напряжение брюшной стенки и, следовательно, несколько уменьшается интенсивность боли.
Острый неспецифический мезентериальный лимфаденит. I 88
Схваткообразные боли в животе, которые редко бывает постоянными, интенсивные, (10–15 минут), реже — в течение одного или нескольких часов и на протяжении суток может возобновляться несколько раз (нередко — при физических нагрузках, ходьбе).
Боль без определенной локализации, со временем может переместиться в правую подвздошную или пупочную область.
Максимальная боль отмечается при глубокой пальпации живота вдоль корня брыжейки — по линии, идущей от точки Mc. Burney в области пупка, несколько левее и выше его (так называемый симптом Штернберга)
Слайд 24О. гастрит, язва желудка
Боль – тупая, ноющая, распирающая.
Симптомы: возможна рвота
(боли усиливаются при рвоте, после рвоты ослабевают)
Проявляются после принятия острой
и кислой пищи, кофе, после недавно перенесённых сильных стрессов. Боли могут откликаться в груди по ходу пищевода
Боль – локализация в верхней части живота
нкреатт, острая фма
О. панкреатит
Боль – носит опоясывающий характер.
Симптомы: неприятный привкус и сухость во рту, повторяющаяся рвота (после рвоты боли ослабевают), возможно повышение давления
Проявляются после принятия острой и жирной пищи, спиртного. Боли могут откликаться в пояснице.
Боль – локализация в центре и в верней части живота
Слайд 25Кишечная колика
Боль – внезапная, резкая, достаточно сильная, схватками
Симптомы: сопровождаются общей
слабостью и ознобом, проявляются после переедания, употребления шоколада и кофе.
Локализация
– в центре живота
Почечная колика
Боль – внезапная, постоянная, схваткообразная
Симптомы: рвота, тошнота, t 37,2-37,3гр, ребенок испуган, плачет, частое мочеиспускание.
Локализация – область пупка, иррадиация по ходу мочеточника в подвздошную, паховую область, мошонку.
Слайд 26Заболевание мочевой системы, внутренних половых органов у детей
Боль - острая,
сильная, резкая, тянущяя.
Симптомы: повышение температуры тела, слабость, вялость, отсутствие аппетита,
боль, натуживание при мочеиспускании, императивные позывы, учащенное мочеиспускание малыми порциями, недержание мочи;
изменение цвета мочи.
Локализация – внизу живота, в поясничной области.
Функциональное расстройство кишечника.
боль — от небольшого дискомфорта до приступов кишечной колики («острый живот»), от нескольких минут до нескольких часов, давящие, распирающие, схваткообразные, тупые, острые,
в области брюшины ощущается дискомфорт и болезненные ощущения, интенсивность которых снижается после актов дефекации;
наблюдается метеоризм и скопление большого количества газов;
нарушаются процессы дефекации, снижается частота стула, изменяется его консистенция, возникают частые позывы к опорожнению кишечника;
в каловых массах выявляются различные примеси.
Локализация в гипогастрии, чаще слева, могут мигрировать;
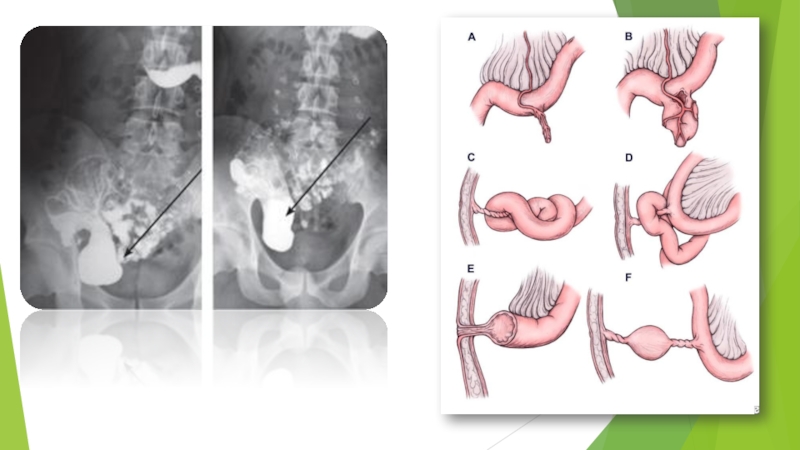
Слайд 27Дивертикул Меккеля
Клиника острого дивертикулита, осложняющего дивертикул Меккеля у детей, напоминает
симптомы острого аппендицита.
Определяется боль около пупка или в правой подвздошной
области, положительный с. Щеткина-Блюмберга, повышение температуры тела, тошнота, рвота.
Обычно верный диагноз устанавливается интраоперационно, когда выявляется интактный червеобразный отросток, а ревизия подвздошной кишки выявляет наличие воспаленного дивертикула Меккеля у ребенка.
Воспаление и изъязвление дивертикула Меккеля у детей может послужить причиной его перфорации в свободную брюшную полость с развитием перитонита.
Кишечная непроходимость, обусловленная дивертикулом Меккеля у детей - схваткообразной болью в животе (инвагинация, перекрут петель подвздошной кишки вокруг дивертикула).
Слайд 29Синдром раздраженного кишечника
– это функциональное расстройство, при котором у больного
беспокоят боли в животе, заметно уменьшающиеся или проходящие после дефекации,
сопровождающиеся изменением частоты стула и характера кала.
При СРК может быть:
боль в области живота и подреберьях, особенно в утренние часы, стихающая после опорожнения кишечника,
запор (стул реже 3 раз в неделю),
понос (стул чаще 3 раз в течение дня), а также внезапные неудержимые позывы освободить кишечник,
чувство неполного опорожнения,
потребность в натуживании, метеоризм, ощущение распирания в животе, слизь в кале.