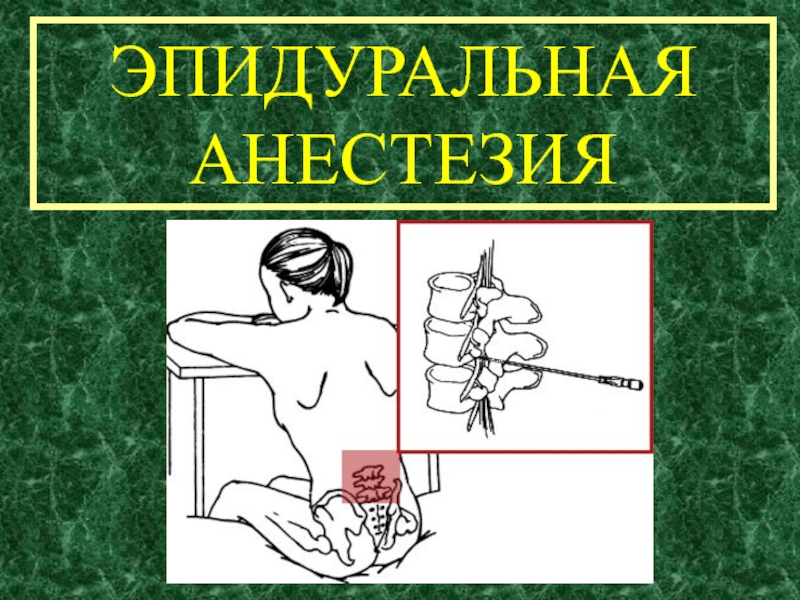
Слайд 2Эпидуральная анестезия—
один из методов регионарной анестезии,
при котором лекарственные
препараты
вводятся в эпидуральное
пространство позвоночника через
иглу или катетер.
Инъекция
приводит:
к потере болевой чувствительности
(анальгезия),
к потере общей чувствительности
(анестезия),
к расслаблению мышц
(миорелаксация).
Слайд 3Преимущества ЭА
снижение общей дозы анестетиков
снижение
общей дозы релаксантов
адекватное послеоперационное обезболивание
возможность вариантов аналгезии (от слабой
двигательной блокады до глубокой анестезии с
полной двигательной блокадой)
необходимая интенсивность анестезии
достигается подбором анестетика, его
концентрации и дозы
Слайд 4Проникновение препаратов через дуральные муфты
в субарахноидальное пространство
Механизм действия ЭА
Блокада
прохождения нервных импульсов (в том числе болевых) по корешковым нервам
и далее в спинной мозг
Слайд 5Область применения ЭА
Как дополнение к общей
анестезии
В качестве основного метода
анестезии
Для послеоперационного
обезболивания
Слайд 6Противопоказания к проведению ЭА (1)
Слайд 7Противопоказания к проведению ЭА (2)
ОТНОСИТЕЛЬНЫЕ ПРОТИВОПОКАЗАНИЯ
Доза гепарина, полученная пациентом
менее, чем за 1,5 часа или
доза низкомолекулярного
гепарина, полученная пациентом,
менее чем за 12 часов до эпидуральной пункции;
Сопутствующие или ранее перенесённые неврологические
заболевания с сохраняющимся неврологическим дефицитом
(рассеянный склероз, боковой амиотрофический склероз,
перенесённые инсульты и т.д.);
Некорригированная гиповолемия;
Неспособность идентифицировать эпидуральное пространство
после 3 - 4 попыток;
Сепсис с бактериемией
Слайд 8Основные положения
проведения ЭА
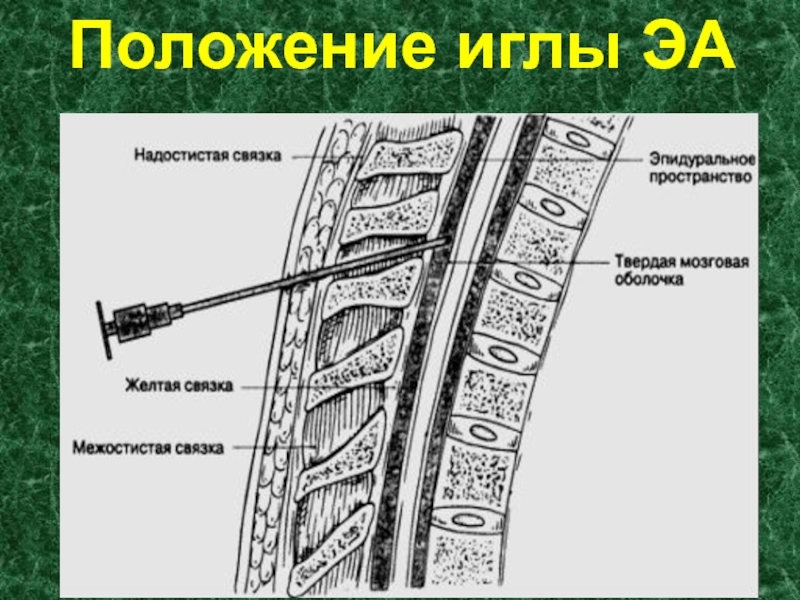
расстояние от поверхности кожи до эпидурального
пространства равняется в среднем 5 см, у тучных больных -
7-8 см;
размеры эпидурального пространства в различных отделах позвоночника:
- в шейном - 1,0-1,5 мм,
- в верхнегрудном - 2,5-3,0 мм,
- в нижнегрудном - 4,0-5,0 мм,
- в поясничном - 5,0-6,0 мм.
катетер для инфузии анестетика
должен быть проведён за просвет
иглы Туохи на 3-5 см.
Слайд 11Методика проведения ЭА (1)
В положении лежа на боку,
или сидя, в стерильных условиях, на требуемом уровне , проводят
обезболивание кожи.
Иглой Туохи вкалываются между позвонками, постепенно продвигают иглу.
Углубившись на 1,5-2 см в толщу межостистой связки, извлекают мандрен и насаживают на иглу шприц, содержащий 3-4 мл физиологического раствора с пузырьком воздуха.
Дальнейшее продвижение иглы сопровождается давлением на поршень шприца, при котором ощущается пружинистое сопротивление; физиологический раствор не выталкивается, в пузыре воздух сжимается.
При прохождении межпозвоночных связок чувствуется сопротивление движению иглы, при нажатии на поршень шприца также ощущается сопротивление.
Слайд 12Методика проведения ЭА (2)
При попадании в эпидуральное пространство
поршень шприца и игла двигаются свободно, раствор свободно выдавливается поршнем.
Для исключения попадания в сосуд, делается аспирационная проба, поршень оттягивается на себя. При этом крови быть не должно.
Проверить местонахождение иглы можно способом "висячей капли". Пациенту предлагают глубоко вздохнуть, в эпидуральном пространстве снижается давление и капля , висящая на конце иглы, втягивается внутрь. Данный метод более показателен при пункции в грудном отделе позвоночника.
При правильном положении иглы, катетер легко заходит в эпидуральное пространство. Иногда, при введении физ. раствора, он вытекает обратно и создает иллюзию вытекания ликвора. Различить эти жидкости можно осязанием, подставив руку под капли. Ликвор всегда теплый, а физ. раствор- комнатной температуры.
Слайд 13Методика проведения ЭА (3)
Удостоверившись в правильном положении иглы,
вводят 2-3 мл 2% раствора лидокаина - дозу, недостаточную для
эпидуральной анестезии, но вызывающую спинномозговую анестезию при случайном попадании в субарахноидальное пространство.
Если через 5 минут нет признаков обезболивания, вводят всю дозу - 15-30 мл анестезирующего раствора.
При попадании анестетика в субарахноидальное пространство иногда возможно провести операцию под спинномозговой анестезией.
Полное обезболивание и миорелаксация обычно наступают через 10-20 минут после введения всей дозы и длятся около 1,5 часов.
Пациенты обычно чувствуют тепло, холод, прикосновение. Выключается только болевая чувствительность. Часто не могут двигать конечностями.
Слайд 16Возрастная дозировка
2% раствора лидокаина
20-30 лет - 1,75-1,60 мл/сегмент
40-50
лет - 1,50-1,40 мл/сегмент
60-70 лет - 1,25-1,10 мл/сегмент
80 лет и
старше - 1,00 мл/сегмент
Слайд 18Средние рекомендуемые дозы местных анестетиков для эпидуральной анестезии на поясничном
уровне
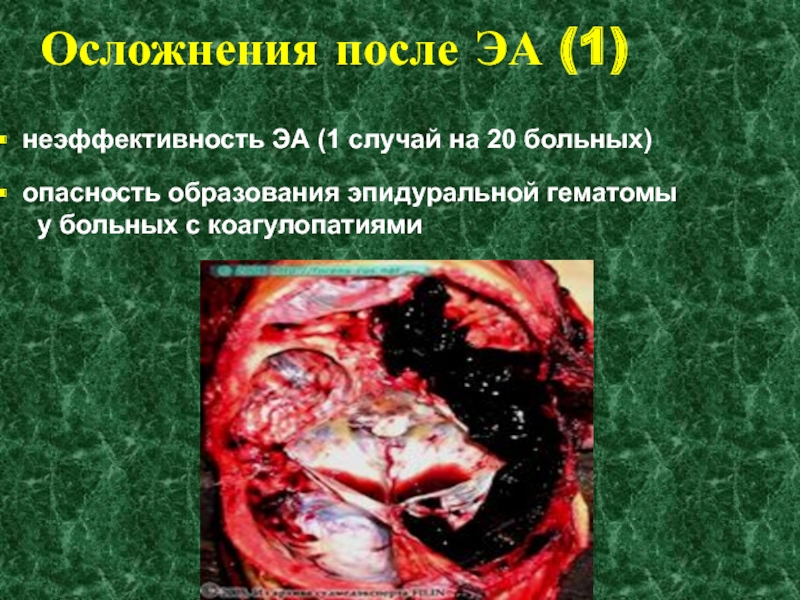
Слайд 19Осложнения после ЭА (1)
неэффективность ЭА (1 случай на 20
больных)
опасность образования эпидуральной гематомы
у больных с
коагулопатиями
Слайд 20Осложнения после ЭА (2)
послеоперационные головные боли из-за прокола
твердой мозговой оболочки и вытекания
цереброспинальной
жидкости в эпидуральное
пространство
попадание катетера в эпидуральную вену или
субарахноидальное пространство
неэффективная блокада нервов при использовании
высоких доз анестетиков, оказывающих токсичное
действие
эпидуральные абсцессы, эпидуриты
Слайд 21 ЭА технически более сложная
Обезболивание при ЭА наступает на
10- 20 мин.
позднее
ЭА может обезболить
грудную клетку, верхние,
нижние отделы живота, таз и конечности, а СА
только нижние отделы живота и ниже
Доза местных анестетиков при ЭА примерно в 5 раз
больше
Катетеризация эпидурального пространства
позволяет продлевать обезболивание до
нескольких дней
Процент неудавшихся ЭА больше
Отличия протекания ЭА от СА