Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Эпилептический статус и его лечение
Содержание
- 1. Эпилептический статус и его лечение
- 2. Эпилептический статус (ЭС) определяется как состояние, при
- 3. Эпилептический статус встречается с частотой 18-20 случаев
- 4. Причины возникновения эпистатуса:эпилепсия (как правило,нарушение регулярности приема
- 5. рубцово-спаечные нарушения церебральной ликвородинамики;дисметаболические состояния (алкогольная абстиненция,диабет,порфирия,
- 6. Патофизиологическая основа всех разновидностей эпистатуса в принципе
- 7. Классификация:Генерализованный ЭС ЭС конвульсивных припадков: тонико-клонических, тонических,
- 8. Частота судорожных приступов при ЭС различна –
- 9. При пролонгированном ЭС длительность припадков постепенно уменьшается,
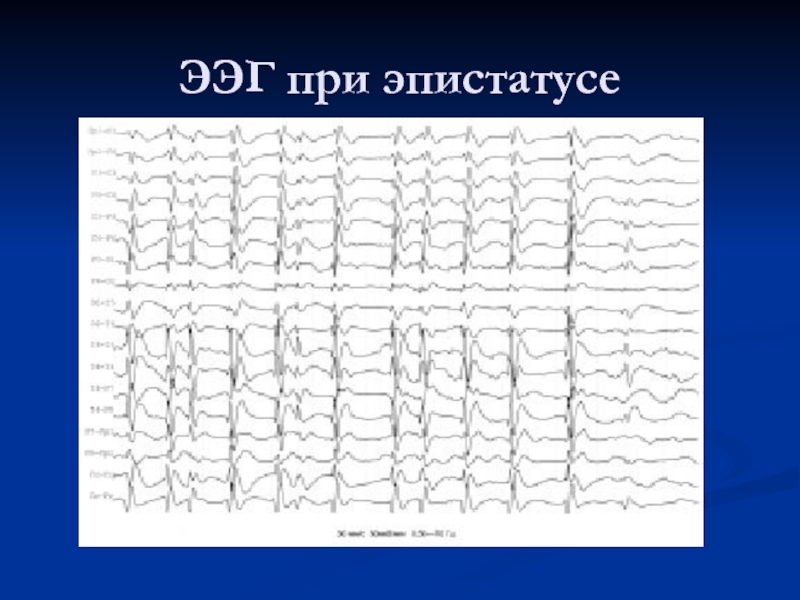
- 10. ЭЭГ при эпистатусе
- 11. Критерии диагностики эпилептического статуса: Следующие один за одним эпилептические припадки. Нарушение сознания в межприступный период.
- 12. ЭС – ургентное состояние, требующее неотложных адекватных
- 13. • по возможности применение минимального числа (один
- 14. Неотложная помощь: Уложить больного на плоскую поверхность
- 15. При возобновлении судорог и эпилептическом статусе обеспечить
- 16. Мериприятия,проводимые в условиях стационара: 1) ингаляция смесью с
- 17. 4)введение антигипоксантов (препараты типа ГОМК
- 18. Причины неудачи в лечении ЭС:
- 19. Непосредственными причинами летальных исходов ЭС бывают респираторные
- 20. Серьезными факторами риска летального исхода ЭС у
- 21. Спасибо за внимание!
- 22. Скачать презентанцию
Эпилептический статус (ЭС) определяется как состояние, при котором эпилептические припадки столь часты и/или продолжительны, что формируется стабильно и качественно иное эпилептическое состояние. При ЭС каждый последующий припадок возникает раньше, чем больной
Слайды и текст этой презентации
Слайд 2Эпилептический статус (ЭС) определяется как состояние, при котором эпилептические припадки
столь часты и/или продолжительны, что формируется стабильно и качественно иное
эпилептическое состояние. При ЭС каждый последующий припадок возникает раньше, чем больной полностью вышел из предыдущего приступа, т. е. у него остаются выраженные нарушения сознания, гемодинамики, дыхания или гомеостаза.Слайд 3Эпилептический статус встречается с частотой 18-20 случаев на 100 000
населения и является одним из наиболее распространенных неврологических состояний. Наиболее
часто эпилептический статус возникает у младенцев, детей младшего возраста и пожилых. Около 5% взрослых пациентов, находящихся под наблюдением эпилептических клиник, имели хотя бы один эпизод статуса в истории своей болезни, у детей эта цифра — около 10-25%.Слайд 4Причины возникновения эпистатуса:
эпилепсия (как правило,нарушение регулярности приема антиэпилепсических препаратов);
черепно-мозговая травма;
опухоль
или другое объемное образование мозга;
воспалительные заболевания мозга и его оболочек;
острое
нарушение мозгового кровообращения;Слайд 5рубцово-спаечные нарушения церебральной ликвородинамики;
дисметаболические состояния (алкогольная абстиненция,диабет,порфирия, острая надпочечниковая или
тиреоидная недостаточность,уремия,эклампсия, острая гипогликемия и др.);
отравления;
общие инфекции,особенно с тяжелой интоксикацией
и гипертермией.Слайд 6Патофизиологическая основа всех разновидностей эпистатуса в принципе одинакова, различие состоит
лишь в полноте вовлечения мозга в эпиактивность. В основе эпистатуса
лежит непрерывная (или прерывистая, но часто повторяющаяся) пароксизмальная коллективная электрическая активность нейронов головного мозга. Далее имеет место возникновение патологического возбуждения по нейронным кругам, как это бывает в миокарде при его фибрилляции, что приводит к поддерживанию статуса эпиприпадков по принципу порочного круга.Слайд 7Классификация:
Генерализованный ЭС
ЭС конвульсивных припадков:
тонико-клонических, тонических, клонических, миоклонических.
ЭС абсансов
Парциальный ЭС
ЭС простых
парциальных припадков:
соматомоторных, соматосенсорных, дисфатических, адверсивных, сенситивных, вегетативных.
ЭС сложных парциальных припадков.
Неонатальный
ЭССлайд 8Частота судорожных приступов при ЭС различна – от 3 до
20 и более в час. Основной критерий оценки повторяющихся припадков
как эпилептического статуса – наличие выраженных изменений,вызванных предшествующим припадком,сохраняющихся ко времени развития следующего приступа. Однако при кратковременных судорогах (10-30 с) даже при часто повторяющихся генерализованных припадках сознание в паузах между ними в течение того или иного времени может быть достаточно сохранено. При ЭС джексоновских припадков сознание может сохраняться в течение 2-3- суток,хотя больные за это время переносят сотни припадков.Слайд 9При пролонгированном ЭС длительность припадков постепенно уменьшается, судороги принимают исключительно
тонический характер, коматозное состояние углубляется. Гипотония мышц сменяется атонией, гиперрефлексия
– арефлексией, исчезают реакции на ноцицептивные раздражения. В паузах между приступами возникают подергивания типа фасцикуляций. Нарастают дыхательные и гемодинамические нарушения. Наконец,судороги полностью прекращаются. Наступает стадия эпилептической прострации: глазные щели полуоткрыты, взор безучастный, зрачки широкие, рот полуоткрыт. В таком состоянии может наступить смерть при явлениях прогрессирующих респираторных, гемодинамических и метаболических расстройств.Слайд 11Критерии диагностики эпилептического статуса:
Следующие один за одним эпилептические припадки.
Нарушение сознания в межприступный период.
Слайд 12 ЭС – ургентное состояние, требующее неотложных адекватных действий. Ведение больных
с ЭС основано на следующих принципах: • максимально раннее начало терапии
(на месте, в машине скорой помощи); • профилактика и устранение расстройств систем жизнеобеспечения организма; • госпитализация в нейрореанимационные или общереанимационные отделенияСлайд 13 • по возможности применение минимального числа (один – два) антиконвульсантов; •
струйное внутривенное их введение (по крайней мере, на начальных этапах); •
правильное дозирование (в мг/кг), мониторирование уровня АЭП в крови; • электроэнцефалографический контроль.Слайд 14Неотложная помощь:
Уложить больного на плоскую поверхность (на пол) и
подложить под голову подушку или валик; голову повернуть набок и
обеспечить доступ свежего воздуха.Восстановить проходимость дыхательных путей: очистить ротовую полость и глотку от слизи, вставить роторасширитель или шпатель, обернутый мягкой тканью, чтобы предотвратить прикусывание языка, губ и повреждение зубов.
Если судороги продолжаются более 3-5 мин, ввести 0,5% раствор седуксена (реланиума) в дозе 0,05 мл/кг (0,3 мг/кг) в/м или в мышцы дна полости рта.
Слайд 15При возобновлении судорог и эпилептическом статусе обеспечить доступ к вене
и ввести 0,5% раствор седуксена в дозе 0,05 мл/кг.
Ввести
25% раствор сульфата магния из расчета 1,0 мл/год жизни, а детям до года - 0,2 мл/кг в/м или 1% раствор лазикса 0,1-0,2 мл/кг (1-2 мг/кг) в/в или в/м. При отсутствии эффекта ввести 20% раствор оксибутирата натрия (ГОМК) 0,5 мл/кг (100 мг/кг) на 10% растворе глюкозы в/в медленно (!) во избежание остановки дыхания.
Слайд 16Мериприятия,проводимые в условиях стационара:
1) ингаляция смесью с повышенным содержанием кислорода;
2)с
целью купирования отека мозга вводятся осмодиуретики или салуретики по общепринятым
методикам: лазикс — 1 мг/1 кг веса, мочевина из расчета 1 — 1.5 г/1 кг веса больного;3)для улучшения реологических свойств крови можно использовать низкомолекулярные декстраны (реополиглюкин 400 мл в/в, капель-но) или гепарин 2500—5000 ЕД п/к или в/м 2—4 раза в сутки;
Слайд 17 4)введение антигипоксантов (препараты типа ГОМК (оксибутират натрия) из
расчета 20—30 мг/1 кг веса). Следует помнить, что данную расчетную
дозу следует вводить на физрастворе, в/в, капельно, медленно в течение 15—20 минут. При быстром, струйном, в/в введении данный препарат сам по себе может вызвать возникновение судорожного синдрома;5) мониторирование и коррекция гемодинамических, метаболических и висцеральных функций;
6)симптоматическая терапия.
Слайд 18Причины неудачи в лечении ЭС:
• позднее начало лечения (обычно
в связи с поздним поступлением больного)
• назначение недостаточной
дозы АЭП• использование препарата внутримышечно или слишком медленно внутривенно;
• непринятие мер для поддержания максимальной концентрации препарата в крови;
• игнорирование причин ЭС;
• необеспечение поддерживающей антиконвульсивной терапии после купирования припадков.