Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Фибрилляция предсердий
Содержание
- 1. Фибрилляция предсердий
- 2. Фибрилляция предсердий – это нарушение сердечного ритма,
- 3. Актуальность проблемы Распространенность ФП – 1,5-2% (чаще
- 4. Заболевания ассоциирующиеся с ФПСтруктурные заболевания
- 5. Смертностьувеличивается вдвоеИнсультГоспитализацииОКС, ХСН декомпенсация, ТЭ
- 6. Классификация ФПВпервые диагностированный эпизод ФППароксизмальная ФП(обычно 48ч,
- 7. По величине ЧСС:ТахисистолическаяНормосистолическаяБрадисистолическая 1. Клапанная (у больных
- 8. Осложнения фибрилляции предсердий: Тромбоэмболия и инсультХроническая сердечная недостаточностьДилатационная кардиомиопатияКардиогенный шок и остановка сердца
- 9. Клиника и диагностика
- 10. Клиническая картинаПри пароксизмальной форме ФП:Приступы учащенного, неритмичного
- 11. ДиагностикаАнамнез жизни (случаи ФП и заболеваний сердца
- 12. Физикальное обследование (пальпация пульса, аускультация сердца, конституция
- 13. Слайд 13
- 14. Лечение
- 15. Лечебная тактика1. Тактика восстановления синусового ритма2. Тактика
- 16. Цели и стратегия леченияУменьшение симптомов связанных с
- 17. Слайд 17
- 18. Тактики ведения пациентов с пароксизмальной формой ФП
- 19. Слайд 19
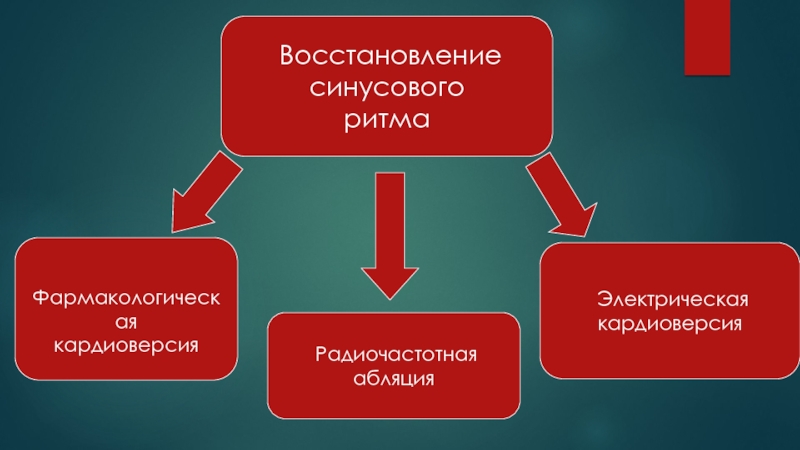
- 20. Восстановление синусового ритма Фармакологическая кардиоверсия Радиочастотнаяабляция Электрическая кардиоверсия
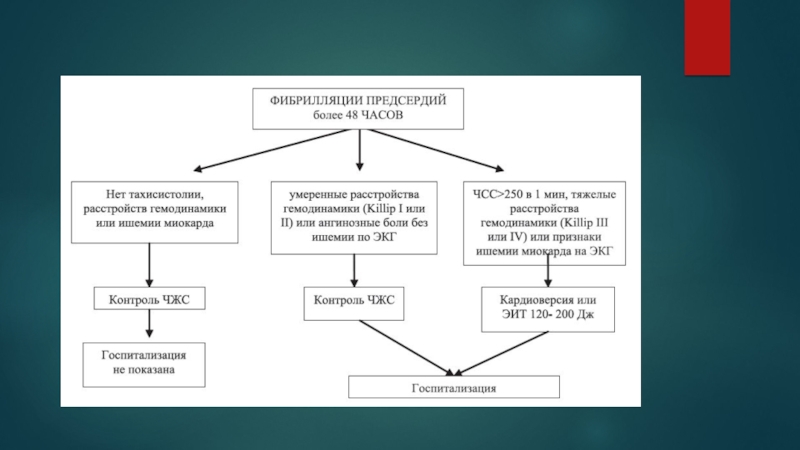
- 21. Показания к госпитализации1. Впервые выявленная ФП2. Пароксизмальная
- 22. Стационарный этапОсновные задачи:1. Лечение осложнений, связанных с
- 23. ЛС для медикаментозной кардиоверсии РКО/ВНОА/АССХ, 2012
- 24. Частота восстановления СР при:в/в введении БАБ (метопролол)
- 25. ЛС для контроля ЧСС
- 26. Электрическая кардиоверсия
- 27. Условия для проведения ЭКВЕсли ФП менее 48ч,
- 28. Чреспищеводное исследование. Тромб в ушке ЛП (УЛП) у больного с ФП.
- 29. Противопоказания для проведения ЭИТКардиомегалия. Тромб в левом
- 30. Осложнения ЭИТТромбоэмболииОжоги в месте контакта электродов с
- 31. Рецидивы ФП после кардиоверсииНемедленный рецидив – возникает
- 32. Факторы предрасполагающие к рецидиву ФПДлительность ФП до
- 33. Антикоагулянтная терапия:1. Антагонисты витамина К - варфарин2.
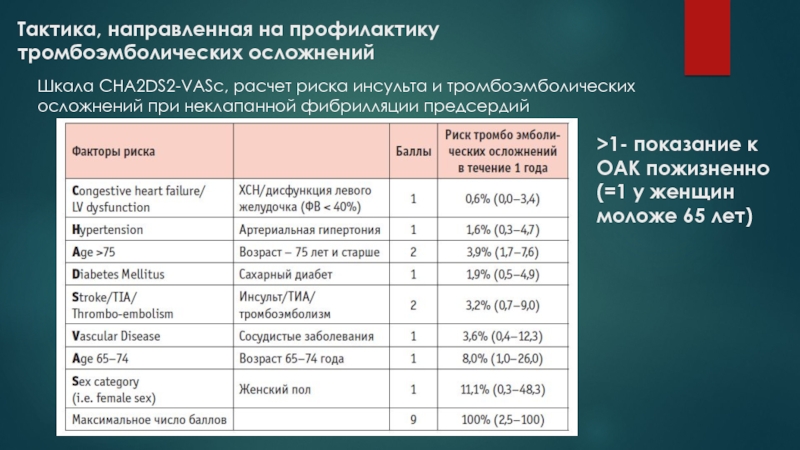
- 34. Тактика, направленная на профилактику тромбоэмболических осложнений Шкала
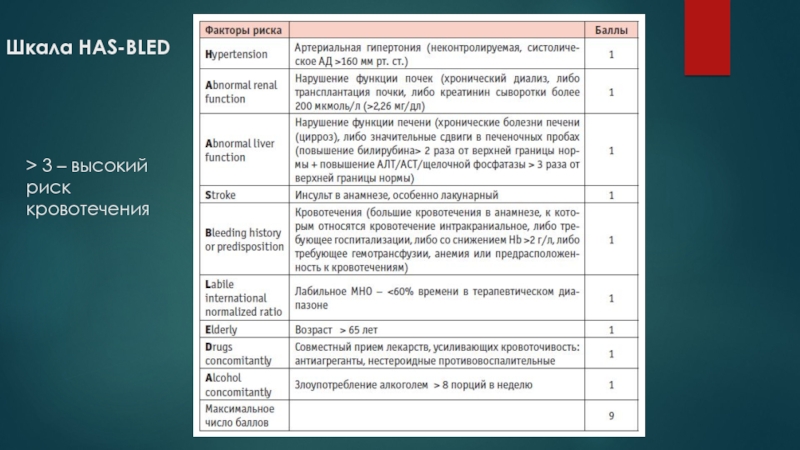
- 35. Шкала HAS-BLED> 3 – высокий риск кровотечения
- 36. Схема перехода с варфарина на НОАК Для
- 37. При переводе пациентов с приема антагонистов витамина
- 38. ВыводыФибрилляция предсердий – это наиболее распространенная и
- 39. Спасибо за внимание!
- 40. Скачать презентанцию
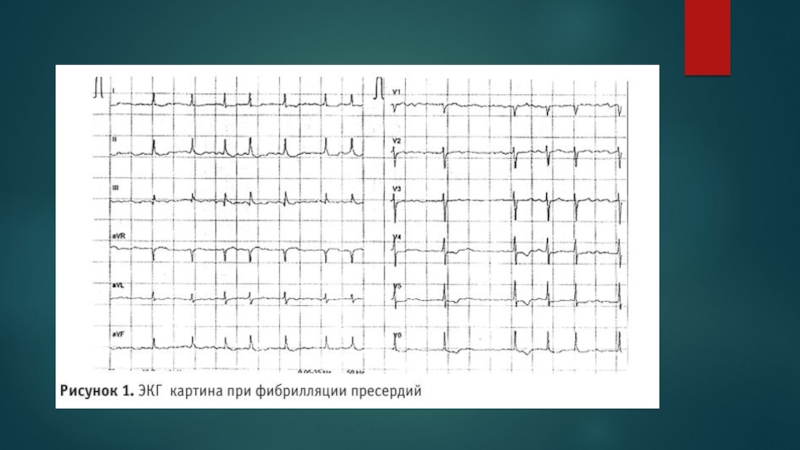
Фибрилляция предсердий – это нарушение сердечного ритма, сопровождающееся увеличением частоты сердечных сокращений до 350 – 700 в минуту. Критерии:отсутствие зубцов P волны фибрилляции f с разной амплитудой и формойАбсолютно неодинаковые интервалы RR (комплексы QRS обычно не изменен)
Слайды и текст этой презентации
Слайд 2Фибрилляция предсердий – это нарушение сердечного ритма, сопровождающееся увеличением частоты
сердечных сокращений до 350 – 700 в минуту.
Слайд 3Актуальность проблемы
Распространенность ФП – 1,5-2% (чаще мужчины)
Риск развития ФП после
40 лет – 25%
На долю ФП приходится около ⅓
госпитализаций по поводу нарушений сердечного ритмаСмертность при ФП увеличивается в 2 раза
ФП увеличивает риск инсульта в 5 раз
Идиопатическая форма ФП прогрессирует в постоянную форму в течении 30 лет в 29%
«Идиопатическая» форма ФП встречается от 2 до 10%
Общая выживаемость у больных с «идиопатической» ФП сходна с выживаемостью в популяции соответствующего возраста
Рекомендации РКО, ВНОК и АССХ 2012г.
Слайд 4
Заболевания ассоциирующиеся с ФП
Структурные заболевания
сердца
Артериальная гипертензия
ХСН II-IV
ФК
30%
Поражение клапанов
сердца
30%
Первичные
кардиомиопатии
ИБС
20%
ДМЖП
10-15%
Избыточная масса тела
Ожирение
25%
Сахарный диабет
20%
ХОБЛ
10-15 %
Апноэ во время сна
ХБП
10-15%
Слайд 5
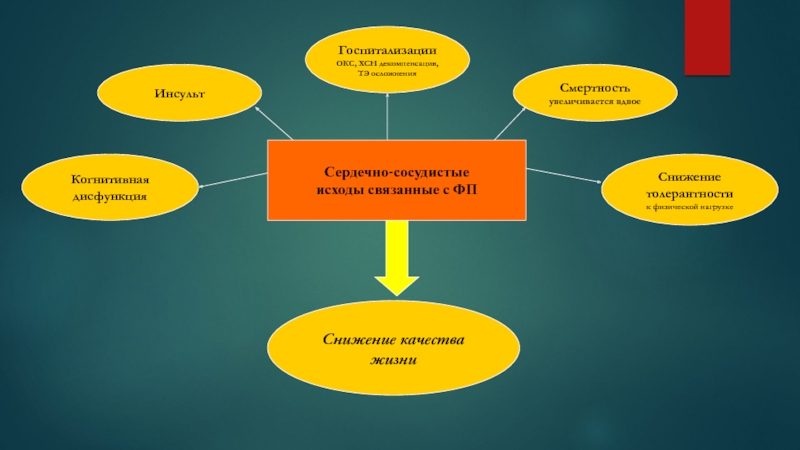
Смертность
увеличивается вдвое
Инсульт
Госпитализации
ОКС, ХСН декомпенсация,
ТЭ осложнения
Сердечно-сосудистые
исходы связанные
с ФП
Когнитивная
дисфункция
Снижение качества
жизни
Снижение
толерантности
к физической нагрузке
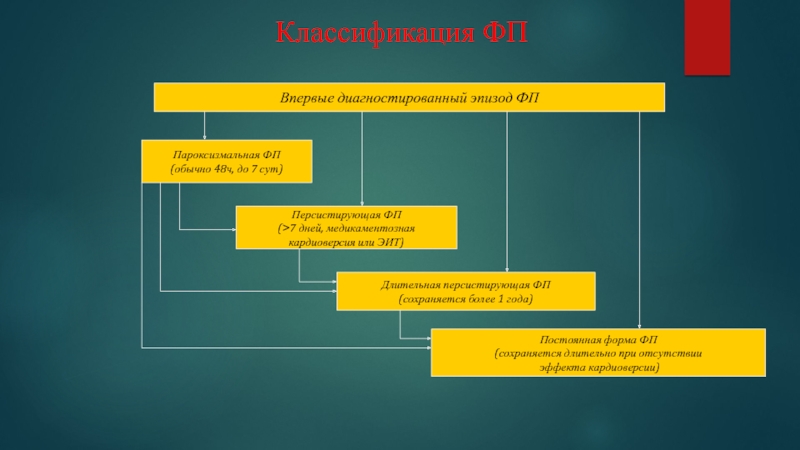
Слайд 6Классификация ФП
Впервые диагностированный эпизод ФП
Пароксизмальная ФП
(обычно 48ч, до 7 сут)
Персистирующая
ФП
(>7 дней, медикаментозная
кардиоверсия или ЭИТ)
Длительная персистирующая ФП
(сохраняется более 1 года)
Постоянная
форма ФП(сохраняется длительно при отсутствии
эффекта кардиоверсии)
Слайд 7По величине ЧСС:
Тахисистолическая
Нормосистолическая
Брадисистолическая
1. Клапанная
(у больных с ИК или
ревматическим
поражением клапанного аппарата сердца)
2.Неклапанная
(все остальные варианты аритмии)
Шкала оценки
тяжести симптомов, связанных с ФП (EHRA)I – «нет симптомов»
II – «легкие симптомы», нормальная повседневная активность не нарушена
III – «выраженные симптомы», нормальная повседневная активность
затруднена
IV – «инвалидизирующие симптомы», нормальная повседневная активность
невозможна
Слайд 8Осложнения фибрилляции предсердий:
Тромбоэмболия и инсульт
Хроническая сердечная недостаточность
Дилатационная кардиомиопатия
Кардиогенный шок и
остановка сердца
Слайд 10Клиническая картина
При пароксизмальной форме ФП:
Приступы учащенного, неритмичного сердцебиения
Одышка
Боли в
грудной клетке (в частности по типу стенокардии)
Головокружение
Слабость
Подъем или снижение АД
Предобморочные
состояния или синкопе (редко)При персистирующей или постоянной форме ФП:
Учащенное, неритмичное сердцебиение при физической нагрузке
Одышка
Слайд 11Диагностика
Анамнез жизни (случаи ФП и заболеваний сердца у родственников, нарушения
в гинекологической сфере, совпадение сроков появления ФП с перенесенной инфекцией,
хронические заболевания ЛОР-органов, щитовидной железы, эрозивно-язвенные заболевания ЖКТ, аллергические реакции)Аритмический анамнез (давность возникновения первого эпизода ФП, определение факторов, провоцирующих аритмию, частоты и продолжительности приступов, их переносимости, способы купирования, ЭИТ в анамнезе, поддерживающая антиаритмическая терапия и урежающая ритм терапия, прием антикоагулянтов и антиагрегантов, геморрагические и тромбоэмболические осложнения).
Слайд 12Физикальное обследование (пальпация пульса, аускультация сердца, конституция тела (наличие признаков
мезенхимальной дисплазии), признаки вегетативной дистонии, состояние небных миндалин, наличие маркёров
хронической алкогольной интоксикации).Лабораторная диагностика (ОАК (Hb, лейкоциты, СОЭ), определение липидного спектра, маркёров воспаления (в т.ч. С-реактивного белка), сердечных тропонинов Т или I, антител к миокарду, кардиотропным вирусам, стрептококкам, определение уровня гормонов щитовидной железы (тироксина) и тиреотропного гормона).
Инструментальная диагностика (ЭКГ в 12 отведениях, Холтер ЭКГ, ЭхоКГ, транспищеводная ЭхоКГ, чреспищеводная стимуляция сердца, компьютерная томография с контрастированием полостей сердца, нагрузочные пробы, коронарная ангиография)
Слайд 15Лечебная тактика
1. Тактика восстановления синусового ритма
2. Тактика поддержания нормальной ЧСС
при сохраняющейся ФП.
Выбор тактики зависит от:
возможности устранить причину, вызвавшую
нарушение ритма (злоупотребление алкоголем, гипертиреоз, гипотиреоз, острый воспалительный процесс, декомпенсация СН и др.)выраженности клинической симптоматики
степени вероятности удержания синусового ритма (размеры камер сердца).
Вне зависимости от того, какая стратегия лечения ФП будет выбрана (контроль ритма или частоты), ключевой позицией остается профилактика тромбоэмболических событий.
Слайд 16Цели и стратегия лечения
Уменьшение симптомов связанных с аритмией
Профилактика ТЭ осложнений
связанных с ФП
Оптимальное лечение сердечно-сосудистых заболеваний
Контроль ЧСС
Коррекция нарушений ритма
Слайд 20 Восстановление
синусового
ритма
Фармакологическая
кардиоверсия
Радиочастотная
абляция
Электрическая
кардиоверсия
Слайд 21Показания к госпитализации
1. Впервые выявленная ФП
2. Пароксизмальная ФП, при безуспешности
медикаментозной кардиоверсии
3.Пароксизмальная ФП, сопровождавшаяся расстройствами гемодинамики или ишемией миокарда, которую
удалось купировать медикаментозно либо с помощью электрической кардиоверсии.4. При развитии осложнений антиаритмической терапии
5. Часто рецидивирующие пароксизмы ФП (для подбора антиаритмической терапии)
При постоянной форме ФП госпитализация показа при высокой тахикардии, нарастании СН (для коррекции медикаментозной терапии).
Слайд 22Стационарный этап
Основные задачи:
1. Лечение осложнений, связанных с тахиаритмией (уменьшение признаков
СН и ишемии миокарда, если таковые имели место).
2. Решение вопроса
о целесообразности восстановления синусового ритма для каждого пациента индивидуально.3. Подбор адекватной (возможно комбинированной) антиаритмической терапии для удержания синусового ритма.
4.Подготовка больного к плановой кардиоверсии.
Слайд 24Частота восстановления СР при:
в/в введении БАБ (метопролол) – 13%
Верапамил –
не опубликовано ни одного крупного РКИ
Дигоксин – как средство устранения
аритмии не эффективно, в исследованиях показал незначительное преимущество по сравнению с плацебо 51% vs 46%Слайд 27Условия для проведения ЭКВ
Если ФП менее 48ч, проводится неотложная ЭКВ
(при нестабильной гемодинамике), при назначении ант.вит.К (под контролем МНО) в
комбинации с в/в болюсным, затем инфузионным введением НФГ /НМГ или новые пероральные антикоагулянты. После кардиоверсии- продолжать НФГ/НМГ до достижения целевого МНО (если выбран варфарин) или продолжать прием НОАК (дабигатран/ривароксабан/апиксабан).При ФП более 48ч, проводится плановая ЭКВ, назначаются ант.вит.К (при МНО=2,0-3,0) или НОАК в течение не менее 3 недель до кардиоверсии и 4 недель после. При наличии ФР инсульта антикоагулянтную терапию следует продолжить неопределенно долго.
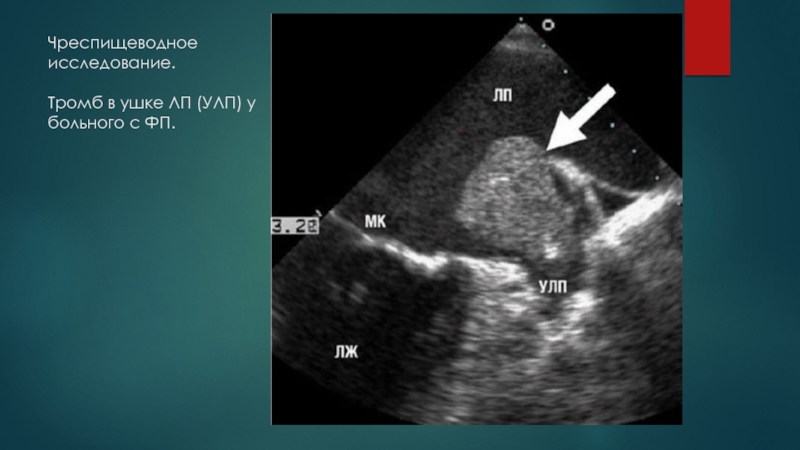
Альтернативой длительной антикоагуляции (особенно при применении НОАК) перед плановой кардиоверсии служит исключение тромба в ЛП и/или его ушке с помощью ЧПЭХОКГ.
Перед и после выполнения ЭКВ для повышения ее эффективности и предупреждения рецидивов ФП целесообразно назначение ААП: амиодарона, либо при наличии противопоказаний соталола, пропафенона, реже аллапинина. Вместе с ними для контроля ЧСС могут применяться БАБ/верапамил,
Слайд 29Противопоказания для проведения ЭИТ
Кардиомегалия.
Тромб в левом предсердии
Гликозидная интоксикация
Гипокалиемия
Тиреотоксикоз, ожирение
III степени
Противопоказания для общей анестезии
Часто рецидивирующие пароксизмы ФП
Артериальная
гипертония III степени (неконтролируемая)Пороки сердца, подлежащие хирургической коррекции, и малый (менее 6 месяцев) срок с момента проведения хирургической коррекции порока сердца
Предшествующий появлению ФП синдром слабости синусового узла (ССУ) с выраженными клиническими проявлениями
Брадикардическая форма ФП, т.к. у многих из них после восстановления синусового ритма появляется выраженная синусовая брадикардия, как проявление ССУ
Хронический алкоголизм
Тяжелые нарушения функции других органов
Слайд 30Осложнения ЭИТ
Тромбоэмболии
Ожоги в месте контакта электродов с кожей больного
Отказ синусового
узла
Опасные аритмии (ЖТ и ФЖ)
Осложнения седации (гипоксия,гиповентиляция, гипотензия и отек
легких)Слайд 31Рецидивы ФП после кардиоверсии
Немедленный рецидив – возникает в течение 5
минут после кардиоверсии
Ранний рецидив – возникает в течение ближайших 5
дней после кардиоверсииПоздний рецидив – более чем через 5 дней после кардиоверсии.
Слайд 32Факторы предрасполагающие к рецидиву ФП
Длительность ФП до кардиоверсии
Количество предыдущих рецидивов
Увеличение
размеров левого предсердия или снижение функции левого предсердия
Наличие ИБС
Пороки клапана
легочной артерии или митрального клапанаСлайд 33Антикоагулянтная терапия:
1. Антагонисты витамина К - варфарин
2. Новые пероральные АК:
- Дабигатрана этексилат (прямой ингибитор тромбина)-прадакса.
- Ривароксабан (прямой ингибитор
Xa)-ксарелто- Апиксабан (прямой ингибитор Xa)-эликвис
! Новые антикоагулянты не показаны пациентам при клапанной ФП (ревматические поражения, иск.клапаны)
Слайд 34Тактика, направленная на профилактику тромбоэмболических осложнений
Шкала CHA2DS2-VASc, расчет риска
инсульта и тромбоэмболических осложнений при неклапанной фибрилляции предсердий
>1- показание к
ОАК пожизненно (=1 у женщин моложе 65 лет)
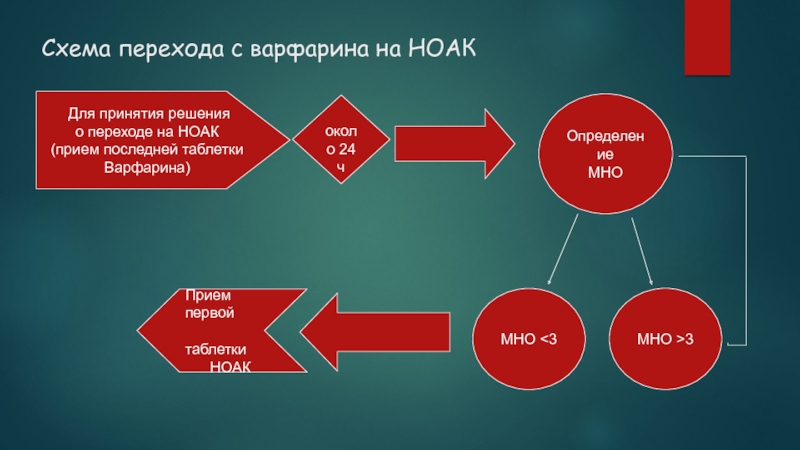
Слайд 36Схема перехода с варфарина на НОАК
Для принятия решения
о
переходе на НОАК
(прием последней таблетки
Варфарина)
около 24 ч
Определение
МНО
МНО >3
МНО
<3Прием первой
таблетки
НОАК
Слайд 37При переводе пациентов с приема антагонистов витамина К на прием
НОАК назначить их можно как только МНО станет ниже 3,0.
В случае необходимости перейти с приема НОАК на прием антагонистов витамина К следует учитывать, что эффект варфарина накапливается как минимум 5 дней. Поэтому в течение нескольких дней до достижения необходимого МНО больной должен будет принимать НОАК вместе с варфарином.