Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Физикальные методы исследования сердечно-сосудистой системы
Содержание
- 1. Физикальные методы исследования сердечно-сосудистой системы
- 2. Жалобы, характерные для заболеваний сердечно-сосудистой системыБоли в
- 3. Причины болей в области сердца: заболевания сердца,
- 4. Характеристика стенокардии: на основе детализации жалоб(ГДЕ) локализация
- 5. Характеристика кардиалгииДиагностика кардиалгии основывается на данных распроса,
- 6. Одышка – понятие, характеризующее субъективный опыт дыхательного
- 7. Сердцебиение и перебоиСердцебиение – это ощущение сильных
- 8. отекиДля отеков, обусловленных правожелудочковой сердечной недостаточностью характерно:первоначальное
- 9. Анамнез заболевания и жизниДавность симптомов – болей,
- 10. Общий осмотрПоложение ортопноэ: полусидя, откинувшись на
- 11. Ожирение висцерального типа - фактор риска сердечно-сосудистых заболеваний
- 12. Лицо Корвизара
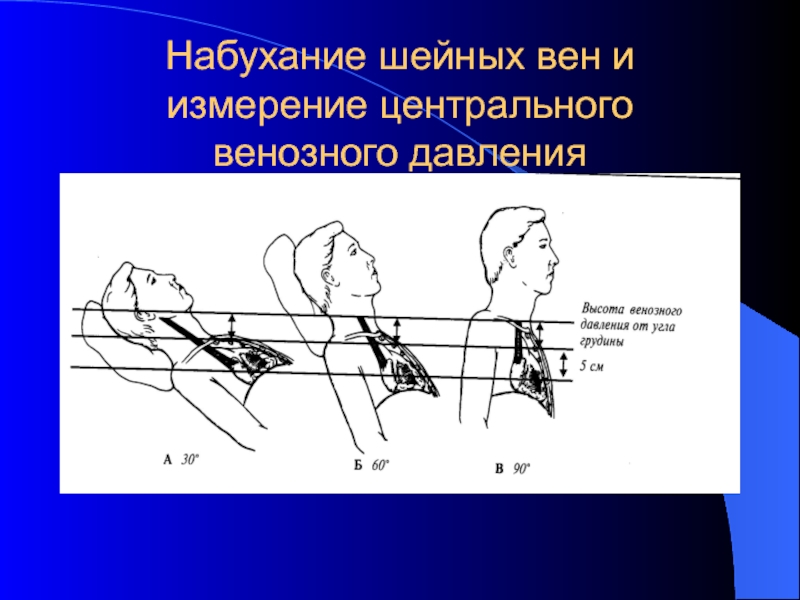
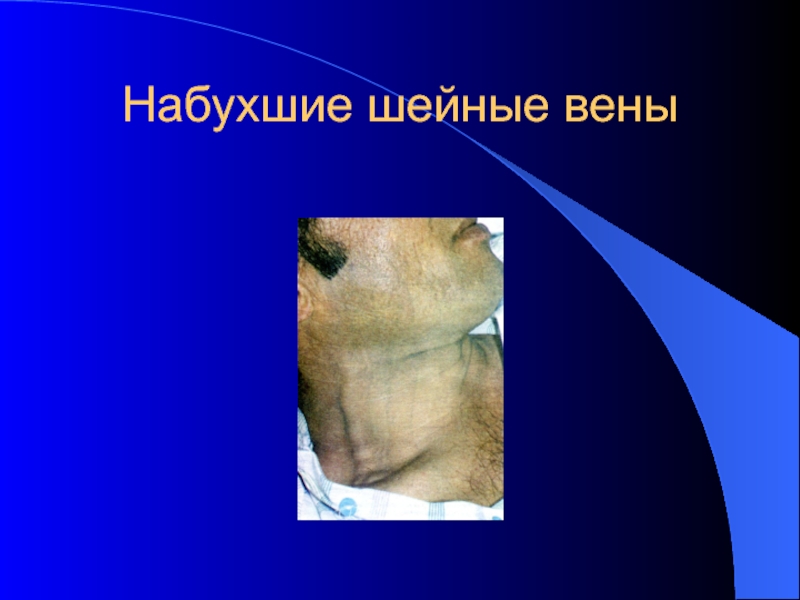
- 13. Общий осмотрНабухание шейных вен – признак венозного
- 14. Набухание шейных вен и измерение центрального венозного давления
- 15. Набухшие шейные вены
- 16. Общий осмотрПоложительный венный пульс – совпадает с
- 17. Слайд 17
- 18. Варикозное расширение вен
- 19. Пульсом называется периодические, синхронное с деятельностью сердца
- 20. Свойства пульсаОдинаковый на обеих руках, differens (различный)
- 21. Свойства пульсаНапряжение пульса: характеризует величину давления в
- 22. Свойства пульсаВеличина пульса определяется его наполнением и
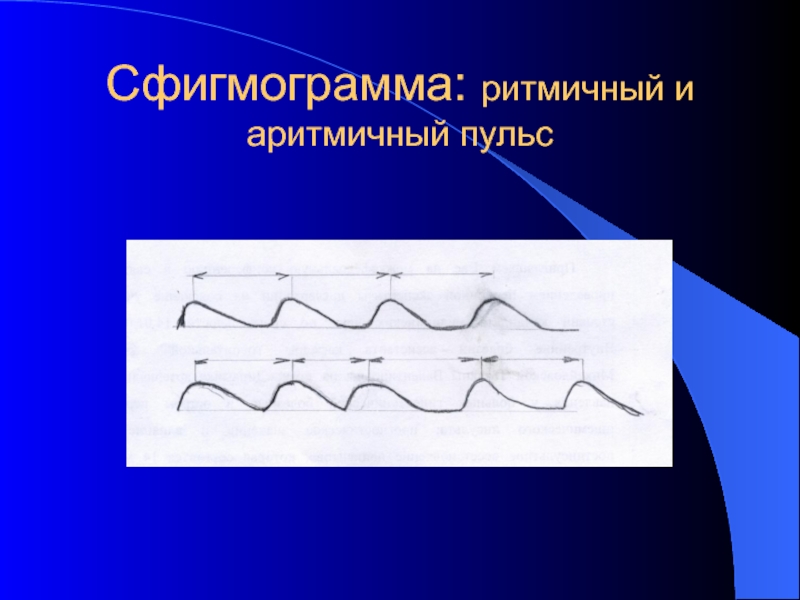
- 23. Сфигмограмма: ритмичный и аритмичный пульс
- 24. Отсутствие пульсаАтеросклеротическое поражение ветвей дуги аортыБолезнь отсутствия
- 25. Осмотр и пальпация области сердцаВерхушечный толчок (осмотр
- 26. Верхушечный толчок – ритмическое выпячивание ограниченного участка
- 27. Пальпация верхушечного толчкаМЕТОДИКА: Для характеристики верхушечного толчка
- 28. Верхушечный толчок площадью боле 2 см2 является
- 29. Варианты верхушечного толчка
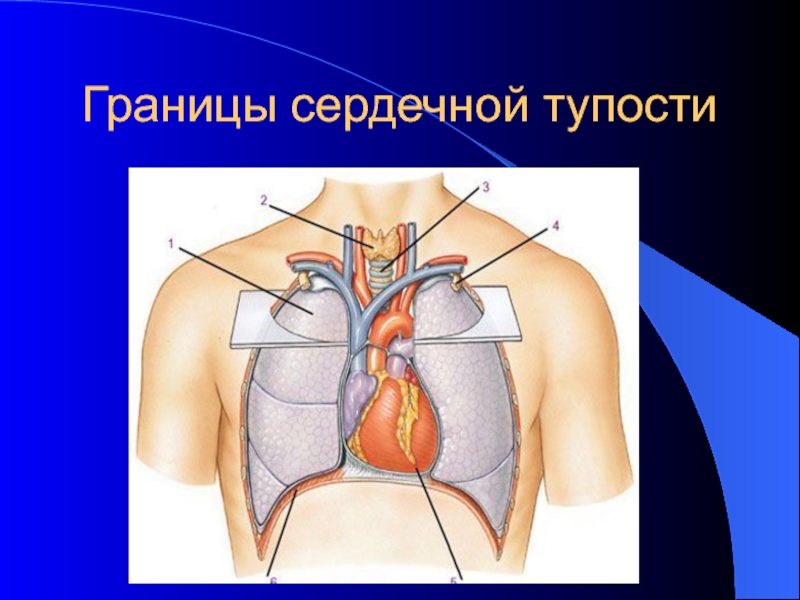
- 30. Границы сердечной тупости
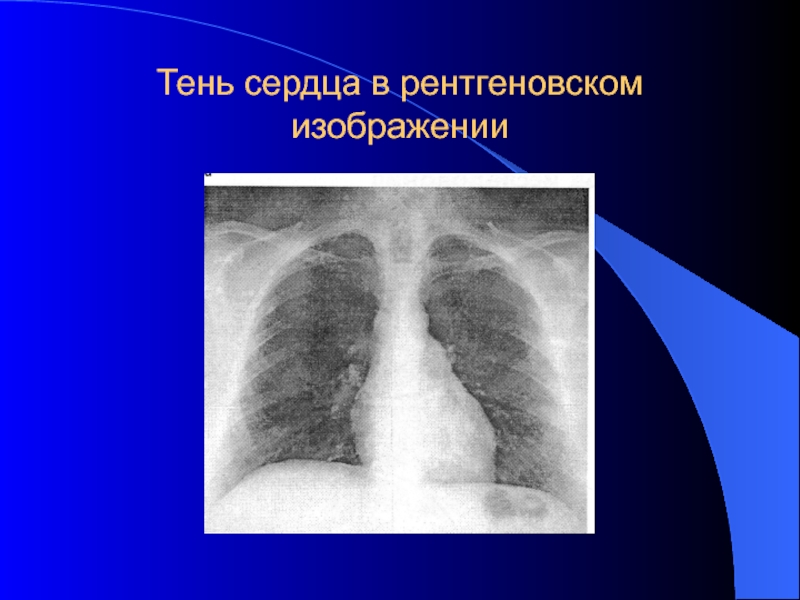
- 31. Тень сердца в рентгеновском изображении
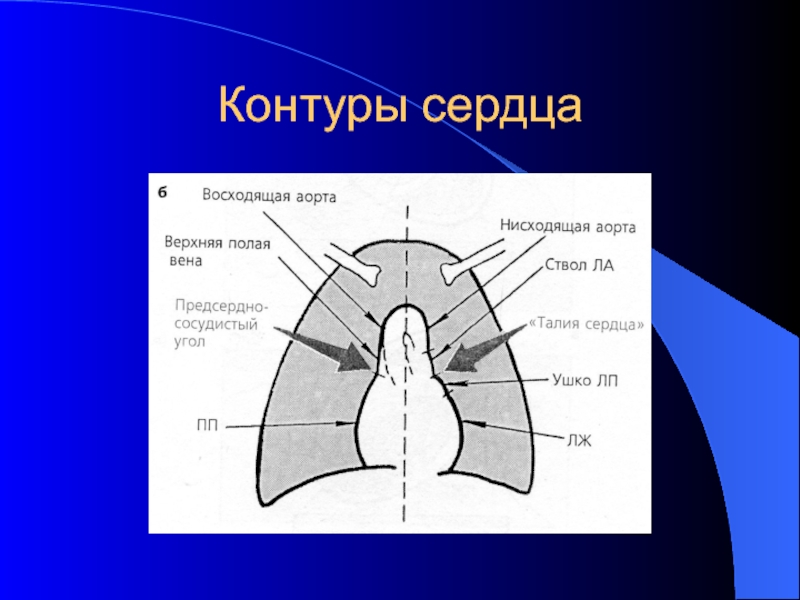
- 32. Контуры сердца
- 33. Перкуссия относительной тупости сердца: сердце и кровь
- 34. Нормативы: Правая граница относительной тупости сердца –
- 35. Слайд 35
- 36. Топография сердца
- 37. Сосудистый пучок-аорта, верхняя полая вена, легочная артерия.
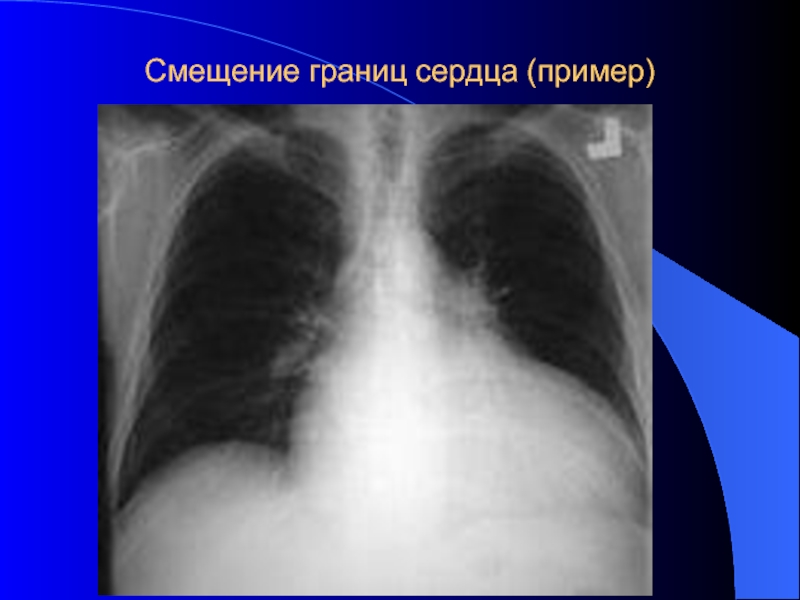
- 38. Смещение границ сердца (пример)
- 39. Артериальное давление – это до давление, которое
- 40. Причины асимметрии АДНаличие атеросклеротического сужения артерии или болезнь ТакаясуСдавление подключичной артерии увеличенным левым предсердием или опухолью
- 41. Николай Сергеевич Коротков 1974-1920 1905 год –
- 42. Методы измерения и оценки АДОфисное измерение АД
- 43. Коротков Николай Сергеевич
- 44. Конец лекции физикальные методы с/с системы
- 45. Аускультация сердцаАускультация. Аускультация сердца – это выслушивание
- 46. Звуковые явления в нормальном сердце Это два
- 47. Точки аускультации 1. митральный клапан - верхушка
- 48. Порядок выслушивания отдельных клапанов определен частотой их
- 49. Отличия первого и второго тоновДля диагностики заболеваний
- 50. Снижение громкости (амплитуды) обоих тонов сердцаоба тона
- 51. Усиление 2 тона на основании сердца (акцент
- 52. Сердечные шумы – это продолжительные звуки, возникающие
- 53. Порок сердца – врожденная или приобретенная аномалия
- 54. ЭКГЭлектрокардиография – метод графической регистрации разности потенциалов,
- 55. Сущность метода электрокардиографииПроцесс возбуждения в целостном миокарде
- 56. Клиническое значение ЭКГРитм и его нарушенияНарушения проводимостиГипертрофия
- 57. ВелоэргометрияУсловия проведения:- обследование должно проводится натощак или
- 58. Суточное мониторирование ЭКГНаряду с нагрузочным тестированием для
- 59. Суточное мониторирование АД Показания к проведению СМАД
- 60. эхокардиографияМетод появился в России в 70 годы
- 61. Слайд 61
- 62. Детализация болей в области сердца: 1)
- 63. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1Физикальные методы исследования
сердечно-сосудистой системы
Бурсиков Александр Валерьевич Лекция 3 курс
2016
Лечебный
факультет
Слайд 2Жалобы, характерные для заболеваний сердечно-сосудистой системы
Боли в области сердца
Одышка
Удушье
(приступы)
Кашель (усиление в горизонтальном положении)
Отеки
Сердцебиение и перебои
Симптомы нарушения
регионарного кровообращения: головные боли, головокружение, шум в ушах, обмороки , похолодание конечностей, боли в икроножных мышцах при ходьбе.Слайд 3Причины болей в области сердца: заболевания сердца, сосудов, легких и
плевры, пищевода, мышц, костей и суставов, нервной системы типы болей
в области сердца:Стенокардия – боли в области сердца коронарного происхождения
Кардиалгия – это все боли в области сердца, не связанные с поражением коронарных сосудов:
В том числе аорталгия – боли в области сердца при повышении АД: длительное чувство тяжести в области сердца или за грудиной, которое уходит вместе со снижением АД.
Слайд 4Характеристика стенокардии: на основе детализации жалоб
(ГДЕ) локализация – внутри грудной
клетки, за грудиной, чаще за верхней частью грудины, чем за
нижней;(КАК) характер боли – давящая, сжимающая (важное значение имеет жест больного, «симптом сжатого кулака», когда больной для описания своих ощущений кладет на грудину свой кулак)
иррадиация в левое плечо и руку наиболее типична, хотя может быть в лопатку, шею, лицо, челюсть, зубы.;
продолжительность: меньше 15 минут, чаще 2-5 минут и реже длится до 10 минут;
(КОГДА) что провоцирует боль: физическая или эмоциональная нагрузка, если в качестве провокатора выступает эмоциональная нагрузка, приступ может быть более затяжным и интенсивным;
что ее облегчает: прекращение физической нагрузки – боль прекращается через 1-2 минуты после прекращения или уменьшения нагрузки;
эффект нитроглицерина: после принятия нитроглицерина приступ проходит через 1-3 минуты, максимум действия нитроглицерина приходится на 2-3 минуте;
поведение больного: предпочитает сидеть или стоять, но избегает лежать.
8 признаков
Слайд 5Характеристика кардиалгии
Диагностика кардиалгии основывается на данных распроса, анамнеза и пальпации
Характер:
колющие кратковременные или давящие, но длительность более 15-20 минут
Локализуются в
области верхушки сердца или в области слева от грудины;Купируются не нитроглицерином, а валидолом или корвалолом, аналгином,
Возникают не на высоте нагрузки, а после ее окончания, связаны с эмоциональными переживаниями, связаны с дыханием, движениями грудной клеткой, или провоцируются пальпацией грудной клетки
тригерные (курковые) точки
Слайд 6Одышка – понятие, характеризующее субъективный опыт дыхательного дискомфорта и включающая
в себя качественно различные ощущения,– некомфортное ощущение собственного дыхания, осознание
затруднения дыхания 1) условия возникновения (днем, ночью, в покое, при физической нагрузке, при кашле и т.д.);
2) характер одышки (инспираторная, экспираторная, смешанная).
Для сердечной одышки характерно наличие одышки
инспираторного характера
при физической нагрузке, а
усиление или появление в горизонтальном положении, при котором усиливается приток крови к сердцу,
Удушье: - это крайняя степень выраженности одышки (сердечная астма), как правило сопровождающаяся объективными признаками (тахипноэ)
Слайд 7Сердцебиение и перебои
Сердцебиение – это ощущение сильных ударов или частого
биения
Перебои в работе сердца – это чувство кувырка или
замирания. Здесь важно выяснить характер аритмии (постоянный, приступообразный, эпизодический); продолжительность приступов, их частота, условия возникновения, чем купируются.
Этим жалобам можно найти объективное проявление: сердцебиения – увеличение частоты пульса, перебоев – аритмичный пульс, аритмичные тоны
Слайд 8отеки
Для отеков, обусловленных правожелудочковой сердечной недостаточностью характерно:
первоначальное появление на стопах
и голенях,
усиление или появление отеков к вечеру,
сочетание с выраженным
периферическим акроцианозом (по данным осмотра);симметричный характер.
Слайд 9Анамнез заболевания и жизни
Давность симптомов – болей, одышки, отеков …
(острое или хроническое заболевание)
Перенесенные или переносимые (хронические) заболевания: артериальная гипертония,
ишемическая болезнь сердца, инфаркт миокарда, ревматизм, миокардит, врожденный или приобретенный порок сердца, ожирение, постоянно получаемое лечение (гипотензивные, нитраты, антиагреганты…)Профессиональные вредности: работа с высоким эмоциональным напряжением, ночные смены, работа на 1,5 ставки
Факторы риска развития патологии сердца:
курение, наличие сердечно-сосудистых заболеваний у ближайших родственников и смерть родителей от сердечно-сосудистых заболеваний.
Слайд 10 Общий осмотр
Положение ортопноэ: полусидя, откинувшись на спинку кресла
Лицо Корвизара
– одутловатое, цианоз губ и кончика носа, рот полуоткрыт
набухшие
шейные веныЦианоз у сердечных больных обусловлен замедлением кровотока на периферии в результате чего увеличивается экстракция кислорода тканями и увеличивается содержание восстановленного гемоглобина – цианоз носит характер акроцианоза.
Отеки голеней и стоп, асцит (основной метод выявления отеков – пальпация, а асцита - перкуссия)
Слайд 13Общий осмотр
Набухание шейных вен – признак венозного застоя в большом
круге кровообращения и повышения центрального венозного давления (в норме 8-10
мм вдн.ст)У здоровых людей в положении изголовья 45 градусов шейные вены не видны или наполнены только до уровня угла Людовика – это 2 ребро, они же не видны и в положении сидя или стоя, при застое в большом круге видно их наполнение в положении полусидя и даже сидя и стоя это повышение ЦВД более 10 мм водн. ст.
Слайд 16Общий осмотр
Положительный венный пульс – совпадает с систолой желудочков и
пульсом на сонной артерии (характерен для недостаточности трехстворчатого клапана)
Варикозное расширение
периферических вен в сочетании с односторонним отеком одной из нижних конечностейСлайд 19Пульсом называется периодические, синхронное с деятельностью сердца расширение сосудов, видимое
глазом или ощущаемое пальцем.
(лат. pulsus удар, толчок)
Пульс - артериальный, венозный, капиллярный Причиной колебания прижатой пальцем артерии является ритмическое колебание внутриартериального давления
Места определения (пальпации) артериального пульса
A. carotis – у внутреннего края грудинно-ключично-сосцевидной мышцы
A. ralialis – у латерального края нижней трети предплечья
A. dorsalis pedis - на тыле стопы
A. tibialis posterior - сзади медиальной лодыжки
Слайд 20Свойства пульса
Одинаковый на обеих руках, differens (различный) зависит от анатомических
особенностей или калибра лучевой артерии, атеросклеротическая бляшка подключичной артерии, опухоль
средостения, митральный стеноз,Частота пульса равна ЧСС: можно просчитать за 15 секунд и умножить на 4, если пульс не ритмичен считать 1 минуту.
Норма 60-90 ударов в 1 минуту. Тахикардия – более 90, брадикардия – менее 60. Лежа меньше чем стоя, влияют эмоции, физическое напряжение. Повышение Т на 1 градус увеличивает частоту на 8-10 ударов.
Ритм пульса: У здоровых сокращения сердца следуют друг за другом через равные промежутки времени, а количество крови, выбрасываемой при каждом сокращении сердца остается постоянным. Если промежутки между отдельными пульсовыми ударами или величина ударов неодинаковы, то пульс называется аритмичным. Ритм и частота пульса характеризуют состояние функции сердца.
Слайд 21Свойства пульса
Напряжение пульса: характеризует величину давления в сосуде: это то
усилие, которое следует приложить, чтобы полностью пережать артерию: 4 пальцем
пережать, а 2 и 3 пальпируют это пережатие. Если сила велика – твердый пульс (durus) или напряженный если эта сила мала – мягкий (mollis) Твердый пульс указывает на высокое артериальное давление, мягкий - на низкое. Пальпация дает возможность определить только очень высокое или очень низкое АД.Наполнение пульса – это степень расширения артерии во время прохождения через нее пульсовой волны – она зависит от количества крови, выбрасываемом во время систолы:
Plenus - наполненный, или пульс удовлетворительного наполнения, vacuus - пустой это бывает при шоке. Наполнение пульса оценивают, сравнивая объем (диаметр) артерии при полном ее сдавлении и при восстановлении в ней кровотока.
Скорость пульса (или форма пульса) – быстрота с которой происходит пульсовое расширение, а затем спадение артерии. Зависит от быстроты нарастания и спадения внутрисосудистого давления. Быстрый и медленный (Celer - tardus)
Слайд 22Свойства пульса
Величина пульса определяется его наполнением и напряжением малый пульс
parvus–большой (magnus) пульс. Нитевидный - filiformis - это мягкий и
малый пульс.Особенности сосудистой стенки: эластичная или ригидная (плотная) при выраженном атеросклерозе.
Дефицит пульса – разница числа сердечных сокращений (ЧСС) и количества пульсовых волн
У здорового человека пульс одинаковый на обеих руках, ритмичный, удовлетворительного наполнения и напряжения: деятельность сердца является ритмичной, ударный объем и артериальное давлениев пределах нормальных значений . Кривая записи пульса - сфигмограмма
Величина, форма и дефицит пульса определяются только при патологии. В пальпации участвуют 2, 3, 4 пальцы
Слайд 24Отсутствие пульса
Атеросклеротическое поражение ветвей дуги аорты
Болезнь отсутствия пульса (болезнь Такаясу)
В
сочетании с болями и резкой бледностью конечности – характерно для
тромбоза и эмболии периферических артерийСлайд 25Осмотр и пальпация области сердца
Верхушечный толчок (осмотр и пальпация)
Сердечный толчок
(3-4 м/р у края грудины) в зоне абсолютной сердечной тупости
в норме не определяетсяЭпигастральная пульсация – под мечевидным отростком (на высоте глубокого вдоха) характерна для гипертрофии и дилатации правого желудочка
Пульсация сонных артерий («пляска каротид»)
Пульсация в яремной вырезке (аорта, аневризма аорты)
Пульсация во 2 межреберье справа (аорта)
Пульсация в 2 межреберье слева (легочная артерия)
Пульсация в области 3-4 ребер у левого края грудины (аневризма сердца) (9 признаков)
Слайд 26Верхушечный толчок – ритмическое выпячивание ограниченного участка грудной клетки в
области верхушки сердца, обусловленное его сокращением (видимое глазом или ощущаемое
пальпаторно).Неподвижной точкой верхушка сердца становится потому, что во время систолы желудочков упирается в грудную клетку
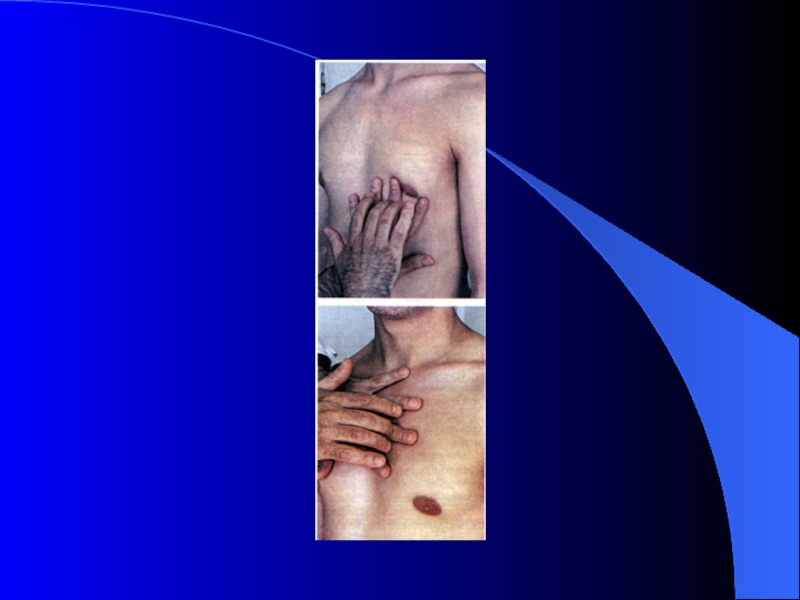
Слайд 27Пальпация верхушечного толчка
МЕТОДИКА: Для характеристики верхушечного толчка врач кладет ладонь
правой руки плашмя на область сердца, а затем, почувствовав верхушечный
толчок, пальпирует его кончиками пальцев. (наклонить вперед, на выдохе)ХАРАКТЕРИСТИКА: 1) Локализация (указать межреберье и отношение к левой среднеключичной линии (в норме в 5 межреберье на 1 см кнутри от левой срединноключичной линии) (самая левая и самая нижняя точка выпячивания);
2) Сила (ослабленный, нормальный, усиленный, приподнимающий – под пальцем находится толстая и плотная мышца, приподнимающая палец);
3) Площадь (ограниченный, разлитой).
ОЦЕНКА: Усиление верхушечного толчка свидетельствует о гипертрофии ЛЖ, а смещение его влево и увеличение площади – о дилатации, то есть о расширении полости ЛЖ .
Слайд 28Верхушечный толчок площадью боле 2 см2 является разлитым, свидетельствует о
дилатации полости левого желудочка
При расширении левого желудочка (дилатации ) верхушечный
толчок смещается не только влево, но и вниз и определяется в 5 и 6 межреберьях, увеличивается его площадь.При расширении правого желудочка верхушечный толчок смещается только влево.
Гипертрофия левого желудочка без его дилатации не приводит к смещению верхушечного толчка.
Концентрическая гипертрофия левого желудочка приводит к усилению верхушечного толчка и увеличению его продолжительности.
Слайд 33Перкуссия относительной тупости сердца: сердце и кровь – безвоздушное тело,
дающее тупой перкуторный звук. Разница между ясным легочным и тупым
звуком дает возможность определить границы сердца: величину, форму, положение). Сердце лежит глубоко, прикрыто легкими, поэтому край сердца при перкуссии дает притупление.Границы относительной тупости сердца образованы:
Правая: верхняя полая вена, правое предсердие
Левая 4 дуги: аорта, легочный ствол, ушко левого предсердия, левый желудочек
Цель перкуссии: определить границы сердца
ПРАВИЛА:
1) При перкуссии сердца палец-плессиметр располагают параллельно ожидаемой границе
2) При границ определении относительной тупости сердца используют перкуссию средней силы,
при определении границ абсолютной тупости – тихую перкуссию
Слайд 34Нормативы: Правая граница относительной тупости сердца – перкутируют по 4
межреберью справа налево: - НОРМА: по правому краю грудины или
на 1 см правее его Левая граница – перкутируют по 5 межреберью слева направо: НОРМА: на - 1-2 см кнутри от левой срединноключичной линии и совпадает с верхушечным толчком Верхняя – перкутируя на 1 см влево от левой грудинной линии (она проходит по краю грудины): - НОРМА: на уровне 3 ребраОЦЕНКА: Смещение правой границы сердца вправо свидетельствует о дилатации правого предсердия или правого желудочка.
Смещение левой границы сердца влево свидетельствует о дилатации левого желудочка,
Смещение верхней границы вверх – дилатация левого предсердия
Кардиомегалия – увеличение сердца – (3-4+8-9см =
11-13см – поперечник сердца)
Слайд 37Сосудистый пучок-аорта, верхняя полая вена, легочная артерия. При определении границ
сосудистого пучка
используют тихую перкуссию
Палец-плессиметр располагают во 2 межреберье
справа и слева от грудины вертикальноВ норме границы сосудистого пучка не выходят за границы грудины
При расширении аорты определяется смещение перкуторной границы сосудистого пучка вправо (и тогда во 2 м/р справа можно увидеть пульсацию)
Слайд 39Артериальное давление – это до давление, которое движущаяся в артериях
кровь оказывает на стенку сосуда.
Измерение АД: измерить АД необходимо минимум
дважды: условия: сидя в состоянии покоя после 5 минутного отдыха, располагая манжету на уровне сердца , а если значения различаются – измерить еще раз.Современные нормативы АД (ВНОК, 2013)
Оптимальное <120 - <80 мм рт. ст.
Нормальное <130 - <85 мм рт. ст.
Высокое нормальное 130-139 – 85-89 мм рт. ст.
АГ 1 степени 140-159 / 90-99 мм рт. ст.
АГ 2 степени 160- 179 / 100-109 мм рт. ст.
АГ 3 степени >180 > 110 мм рт. ст.
Изолированная систолическая гипертония >140 но < 90 мм рт.ст.
Артериальная гипотония – САД 100/60 мм рт. ст и менее
Слайд 40Причины асимметрии АД
Наличие атеросклеротического сужения артерии или болезнь Такаясу
Сдавление подключичной
артерии увеличенным левым предсердием или опухолью
Слайд 41Николай Сергеевич Коротков
1974-1920
1905 год – доклад «К вопросу о
методах исследования кровяного давления»
1910 «Опыт определения силы артериальных коллатералей»
Раненые (Харбин,
Лаоян), собаки, игла в артериюСлайд 42Методы измерения и оценки АД
Офисное измерение АД (на приеме врача)
Суточное
мониторирование АД (СМАД)
Самостоятельное измерение АД больным с использованием автоматических приборов
(домашнее АД)Аускультативный (по Н.С. Короткову) и осцилометрический принципы измерения АД
Слайд 45Аускультация сердца
Аускультация. Аускультация сердца – это выслушивание звуковых явлений, возникающих
в сердце и крупных сосудах при работе сердца
Фонокардиограмма – это
графическая регистрация тонов сердца и сердечных шумов. Это более объективный метод, чем аускультация, поскольку может быть подвергнута многократному анализу. Информация, которую можно получить при аускультации сердца:
Оценить качество сердечного ритма: является ли сердечная деятельность регулярной или нет, соответствует ли ЧСС норме или нет. При нерегулярной – сравнивают ЧСС с частотой пульса и устанавливают наличие дефицита пульса.
Оценить сократительную функцию сердца
Оценить внутрисердечную гемодинамику.
Слайд 46Звуковые явления в нормальном сердце
Это два коротких звука, которые после
некоторой паузы повторяются. Это 1 и 2 тоны. Хотя они
не являются тонами, т.е периодическими колебаниями, а являются шумами, но исторически принято называть их 1 и 2 тоны.1 тон совпадает с началом систолы, поэтому называется систолическим, второй тон с началом диастолы - диастолический,
Короткая пауза между ними систола желудочков, длинная пауза – диастола желудочков.
Кроме 1 и 2 тона в норме может выслушиваться 3 тон.
Первый тон состоит из 3 компонентов:
мышечного, обусловленного колебаниями напряженной мышцы желудочков,
клапанного, обусловленного колебаниями створок а-в клапанов
сосудистого, обусловленного колебаниями стенок аорты и легочной артерии.
Наиболее громкие, т.е. высокоамплитудные колебания – это колебания створок клапанов, мышечный и сосудистые компоненты 1 тона преимущественно низкочастотные, клапанный компонент – преимущественно высокочастотный.
Второй тон обусловлен колебаниями, возникающими при закрытии клапанов аорты и легочной артерии.
Слайд 47Точки аускультации
1. митральный клапан - верхушка сердца
2. аортальный клапан –
второе межреберье справа от грудины
3. клапан легочной артерии – второе
межреберье слева от грудины4. трехстворчатый клапан – у основания мечевидного отростка
5. дополнительное выслушивание аортального клапана – точка Боткина-Эрба- в 4 межреберье у левого края грудины.
Использование именно мест наилучшей аускультации сердца позволяет выслушивать каждый клапан более или менее изолированно
Слайд 48Порядок выслушивания отдельных клапанов определен частотой их поражения
1.
двустворчатый клапан,
2. аорта
3. клапан легочной артерии
4. трехстворчатый клапан.
5. точка
Боткина-Эрба: была предложена для выслушивания недостаточности аортального клапанаСлайд 49Отличия первого и второго тонов
Для диагностики заболеваний сердца очень важно
определить, когда возникают звуковые явления – во время систолы или
во время диастолы: для этого необходимо отличит 1 тон от 2 .1 тон продолжительнее 2 в два раза: продолжительность 1 тона составляет 0,08-015 сек, второго 0,05-0,08 сек.
2) 1 т тон ниже второго
3) пауза перед 1 тоном длительная, она больше чем пауза перед вторым тоном. Первый тон следует после длительной паузы, второй тон следует после короткой паузы)
4) первый тон лучше выслушивается в области верхушки, второй тон лучше выслушивается, то есть он громче на основании сердца (2-3 точки аускультации). Это определяется механизмом образования тонов сердца
5) 1 тон совпадает по времени с пульсом на сонной артерии. Хотя надо отметить, что пульс возникает в периоде изгнания, а 1 тон в периоде напряжения.
Слайд 50Снижение громкости (амплитуды) обоих тонов сердца
оба тона будут снижены при
дегенеративном повреждении волокон миокарда (миокардитах, миокардиодистрофиях, кардиомиопатиях, ИБС и развитии
кардиосклероза), энергия сокращения миокарда при этих заболеваниях сниженапри удлинении систолы желудочков (например, при гипертрофии желудочков), например, при артериальной гипртонии и повышен при ее укорочении (например, при тахикардии)
оба тона будут снижены при коллапсе и шоке, так как скорость сокращения волокон при этих состояниях также снижается.
Слайд 51Усиление 2 тона на основании сердца (акцент 2 тона)
(клапаны аорты
лежат глубже чем клапаны легочной артерии, поэтому сила их звучания
одинакова)акцент 2 тона над аортой или акцент 2 тона над легочной артерией
при повышении артериального давления в аорте (гипертоническая болезнь, нефриты)
при повышении артериального давления в легочной артерии – при повышении давления в малом круге кровообращения (эмфизема легких, диффузные заболевания легких, пневмосклероз)
3) акценты 2 тона как правило, сочетаются и являются признаками гипертрофии соответственно левого или правого желудочков, хотя акцент 2 тона может исчезать, если сократительная способность миокарда снижается.
Слайд 52Сердечные шумы – это продолжительные звуки, возникающие при турбулентном движении
крови
Они бывают органические – вследствие поражения клапанов и перегородок
Функциональные в
их основе – ускорение движения крови через анатомически неизмененные отверстия или снижение вязкости крови.Слайд 53Порок сердца – врожденная или приобретенная аномалия или деформация клапанов
и перегородок сердца, нарушающая центральную и внутрисердечную гемодинамику.
При пороках
сердца регистрируются или выслушиваются органические шумы.Механизмы образования органических систолических шумов:
стенотические шумы – сужение отверстий аорты и легочной артерии она будут выслушиваться на аорте и легочной артерии при аортальном стенозе и стенозе легочной артерии шум возникает при движении крови через суженные естественные отверстия.
шумы недостаточности – неполное закрытие атриовентрикулярных клапанов (митрального и трикуспидального) вследствие их деформации или несовершенной работы сосочковых мышц. – митральная недостаточность, трикуспидальная недостаточность. Шум возникает при обратном движении крови из желудочков в предсердия
Механизмы образования органических диастолических шумов:
недостаточность, то есть неполное закрытие полулунных клапанов аорты или легочной артерии – недостаточность аортального клапана и недостаточность клапана легочной артерии – шум возникает при возврате крови в желудочки во время диастолы.
стенотические шумы, то есть сужение естественных отверстий, через которые проходит кровь во время диастолы – митральный стеноз и трикуспидальный стеноз (в норме кровь проходит через эти отверстия совершенно бесшумно!).
Слайд 54ЭКГ
Электрокардиография – метод графической регистрации разности потенциалов, возникающей в сердце
и окружающих его тканях при распространении волны возбуждения по миокарду.
Электрокардиограмма
– кривая, отражающая изменение разности потенциалов, возникающих при возбуждении миокарда в координатах времени.Слайд 55Сущность метода электрокардиографии
Процесс возбуждения в целостном миокарде – включает две
фазы: деполяризация и реполяризация.
В диастолу миокард электрически однороден, разности
потенциалов нет и прибор (электрокардиограф) рисует изолинию.Процесс смена заряда деполяризация начинается у эндокарда.
Тот заряд, который имеет место у эндокарда в покое условно назван +,Как антипод отрицательного, но это условность. Так как под эндокардом начинается процесс деполяризации, то под эндокардом появляется (-), поскольку остальная часть миокарда заряжена положительно по отношению к этому изменившему заряд участку, то появляется разность потенциалов и гальванометр рисует зубец, направленный вверх. (R).
Реполяризация – смена заряда на противоположный (с + на -) начинается у эпикарда, там вновь появляется -, следовательно вновь появляется разность потенциалов и прибор рисует нам зубец Т, также положительный.
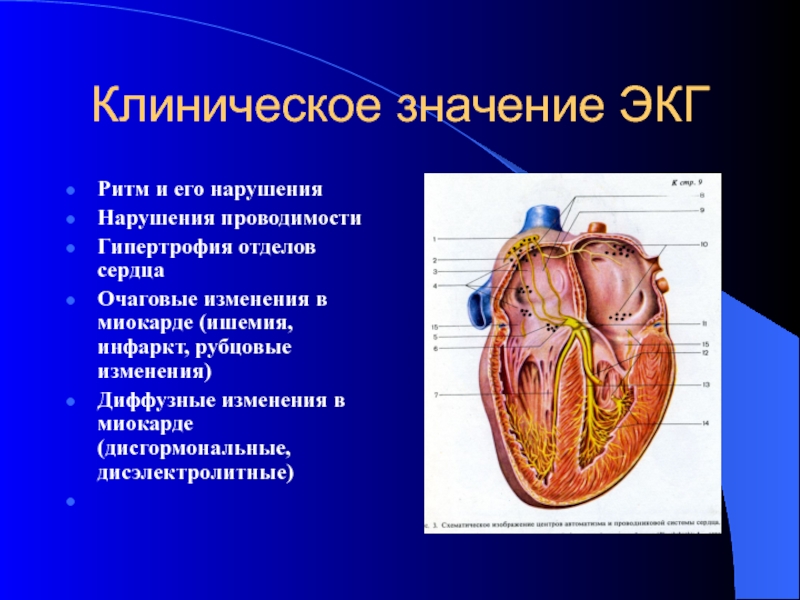
Слайд 56Клиническое значение ЭКГ
Ритм и его нарушения
Нарушения проводимости
Гипертрофия отделов сердца
Очаговые изменения
в миокарде (ишемия, инфаркт, рубцовые изменения)
Диффузные изменения в миокарде (дисгормональные,
дисэлектролитные)Слайд 57Велоэргометрия
Условия проведения:
- обследование должно проводится натощак или спустя 1,5 –
2 часа после приема пищи.
- 24 часа до обследования
не следует принимать лекарственные вещества, способные изменить толерантность к физической нагрузке: препараты депо-нитроглицерина, бета-адреноблокаторы, транквилизаторы, а также препараты, влияющие на конечную часть желудочкого комплекса ЭКГ: сердечные гликозиды, диуретики, препараты калия, кордарон, исключение составляют те случаи, когда методом ВЭМ определяют эффективность лекарственных препаратов. - В кабинете, где проводится велоэргометрия должен быть набор для оказания неотложной помощи и дефибриллятор.
Велоэргометрическа проба применяется в по двум основным показаниям:
1. для диагностики ИБС при нетипичном, нечетком болевом синдроме,
2.для определения толерантности, т.е. переносимости физических нагрузок при четко установленной ИБС, например, после перенесенного инфаркта миокарда, перед аортокоронарным шунтированием или стентированием.
Клинические критерии прекращения пробы:
возникновение приступа стенокардии,
снижение артериального давления на 25-30% от исходного,
повышение артериального давления до 230/120 мм. рт.ст. и более
возникновение приступа удушья, выраженной одышки,
появление общей резкой слабости.
возникновения головокружения, тошноты, сильной головной боли,
7 отказ больного вследствие боязни, усталости или усталости и болей в икроножных мышцах.
Пациент может прекратить нагрузку в любое время по своему усмотрению.
Электрокардиографические критерии прекращения пробы:
1 снижение S-Т на 1 мм и более
2.подъем сегмента S-Т на 1 мм и более
3.появление частых экстрасистол, мерцательной аритмии и других нарушений возбудимости,
4. появление нарушения а-в или внутрижелудочковой проводимости
5. изменение комплекса QRS, снижение вольтажа, углубление и уширение Q или QS.
Слайд 58Суточное мониторирование ЭКГ
Наряду с нагрузочным тестированием для выявления транзиторной ишемии
миокарда широко применяется суточное амбулаторное мониторирование ЭКГ (24-48 часов).
Критерием наличия
ишемии миокарда при ЭКГ мониторировании является так называемая формула 1х1х1 (глубина депрессии не мене 1 мм, длительность депрессии не менее 1 минуты и интервал между эпизодами депрессии не менее 1 минуты.Существует высокая корреляция между результатами суточного мониторирования и ВЭМ.
Но существенным преимуществом суточного мониторирования является возможность выявления вазоспастического варианта стенокардии.
Слайд 59Суточное мониторирование АД
Показания к проведению СМАД С диагностической целью:
1)-
необычные колебания АД во время одного или нескольких визитов.
2)- подозрение
на наличие «гипертонии белого халата» у пациентов с низким риском сердечно-сосудистых заболеваний3)- с целью выявления транзиторных гипертензивных и гипотензивных состояний, ортостатических реакций;
4)- уточнение форма АГ (пограничная, мягкая или умеренная или степени АГ)
5)- выявление АГ, резистентной к проводимой терапии
6)- индивидуальная коррекция доз и времени приема гипотензивных препаратов
7)- контроль безопасности антигипертензивной терапии (эпизоды гипотонии)
Слайд 60эхокардиография
Метод появился в России в 70 годы сначала в виде
одномерной эхокардиографии в М режиме (motion-движение) режиме это одномерная картинка.
Когда появилась Эхокардиография судили в основном по размерам и камерам сердца, измеряя их в сантиметрах..Двухмерная эхокардиография, В режим с двухмерным плоскостным сканированием, на дисплее видны все 4 камеры и даже 5 камер – аорта.
Допплерэхокардиография. Метод позволяет визуализировать движущиеся потоки, особенно если Доплер цветной: тот поток, который идет навстречу датчику красного цвета, тот, который идет от датчика синего цвета, это очень хорошо видно при YVR^ синий поток крови идет в аорту , а в это самое время красный поток идет из предсердий в желудочки.
Эхокардиография позволяет
выявить митральную регургитацию и определить степень ее выраженности:
измерить площадь или диаметр А-В или аортального клапанов и определить выраженность митрального стеноза.
выявить снижение сократительной способности миокарда: глобальное по снижению фракции выброса и локальное, когда один или несколько сегментов плохо сокращаются (это При ИБС)
гипертрофию стенок
дилятацию полостей
зоны гипокинезию, акинезии (при ИБС) аневризму сердца