Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Гиперандрогения: Особенности диагностики и лечебной тактики в репродуктивный
Содержание
- 1. Гиперандрогения: Особенности диагностики и лечебной тактики в репродуктивный
- 2. Гиперандрогения – увеличение содержания андрогенов в периферической
- 3. Клинические проявления гиперандрогении
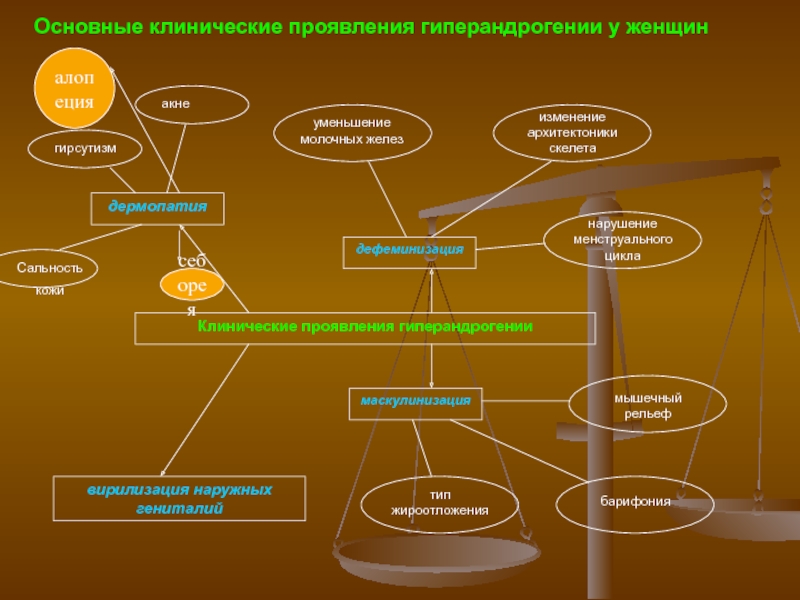
- 4. Основные клинические проявления гиперандрогении у женщинсебореяалопеция
- 5. Гирсутизм - рост терминальных волос в андрогензависимых
- 6. Классификация гиперандрогенииГАГ (Дедов И.И., 1995):1.Надпочечниковая: избыточная продукция
- 7. Синдром гиперандрогении включает в себя:1. СПКЯ2.
- 8. «Главные андрогены» -Тестостерон и дигидротестостерн.У здоровых женщин
- 9. ОБРАЗОВАНИЕ АНДРОГЕНОВ У ЖЕНЩИНКОРА НАДПОЧЕЧНИКАсетчатая зона корыЯИЧНИКклетки
- 10. ДЕГИДРОЭПИАНДРОСТЕРОН Особенности метаболизмаДГА и андростендион синтезируется
- 11. Слайд 11
- 12. Регулирует синтез овариальных андрогенов ФСГ и ЛГ
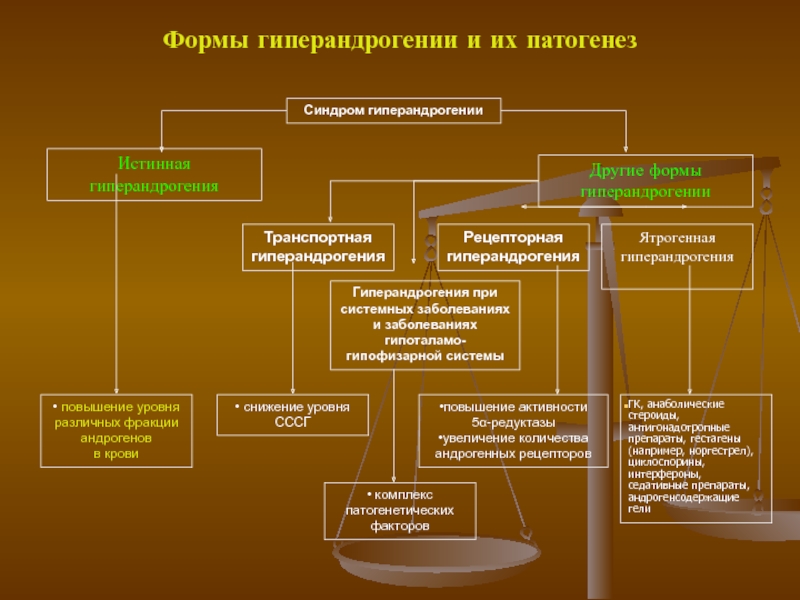
- 13. Формы гиперандрогении и их патогенез
- 14. Гиперандрогения и другие эндокринопатии
- 15. ГиперинсулинемияВпервые сообщено о сочетании ИР и ГАГ
- 16. Гиперинсулинемия (продолжение)опосредованного действия инсулина - подавление инсулином
- 17. В основе ГАГ у больных с нарушением функции ЩЖ лежат
- 18. Сочетание ГПРЛ и ГАГСочетание ГПРЛ и нарушения
- 19. Сочетание ГАГ, гиперкортицизма и акромегалииГиперкортицицизм- редкая
- 20. Надпочечниковые андрогены и СПКЯИзбыточная продукция андрогенов в
- 21. ГИПЕРАНДРОГЕНИЯ ПРИ НАРУШЕНИИ ФУНКЦИИ НАДПОЧЕЧНИКОВВДКН — группа
- 22. В последнее десятилетие возрос интерес к
- 23. Манифестация НК-ВДКН возникает под действием ряда факторов:
- 24. У женщин с НК-ВДКН риск рождения детей
- 25. Диагностика гиперандрогении у женщин с бесплодиемСбор акушерско-гинекологического
- 26. С 90-х годов значительное внимание уделяется феномену
- 27. Диагностика гиперандрогенииДля оценки гирсутизма применяют шкалу Ферримана-Голвея,
- 28. Диагностика гиперандрогении Биохимическая гиперандрогенияМультистероидный одномоментный анализ (10
- 29. Современные методы гормонального иммуноанализа общего и свободного
- 30. Диагностика надпочечниковой ГАГЕдиницы измерения 17-ОНР: 1 нг/мл=100
- 31. Диагностика надпочечниковой ГАГТест экскреции 17-КС с мочей
- 32. Диагностические пробы Образец крови берется в 8.00
- 33. Диагностические пробы
- 34. Проблема гиперандрогении при беремености
- 35. Неоправданным является факт установки диагноза ГАГ только
- 36. У беременных интерпретация маркеров ГАГ проводится с
- 37. Лечение гиперандрогенииУ женщин с ожирением терапия метформином
- 38. Назначение ГК (при планировании и в раннем
- 39. Назначение ГК при НК-ВДКН показано пациенткам
- 40. Пациенткам с ановуляторным бесплодием,привычным невынашиванием на фоне
- 41. Лечение гиперандрогении глюкокортикоидамиВсе препараты ГК различаются по
- 42. Лечение гиперандрогении глюкокортикоидамиНеприродные глюкокортикоидоы (ГК): преднизолон, метипред,
- 43. Слайд 43
- 44. Природные и нефторированные ГК (преднизолон, метипред)практически, не
- 45. Наиболее часто для терапии НК-ВДКН используются гидрокортизон
- 46. На уровень 17-ОНР не всегда следует полагаться
- 47. Во время беременности контроль адекватности дозы ГК
- 48. Лечение ВДКН во время гестации. В случае
- 49. Среди заболеваний, при которых наблюдают гиперандрогению, именно
- 50. Спасибо за внимание!
- 51. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1Гиперандрогения:
Особенности диагностики и лечебной тактики в репродуктивный период
Л.Б.Сентюрина
01.12.15
Г.Екатеринбург
Слайд 2Гиперандрогения – увеличение содержания андрогенов в периферической крови вследствие их
повышенной продукции, характеризующееся клиническими проявлениями – гирсутизм, угри и алопеция.
(ГАГ) - одно из наиболее частых эндокринных нарушений, наблюдающихся у 5% женщин в популяции и у 5-41% пациенток, страдающих бесплодием, обусловленным хронической ановуляцией.Слайд 5Гирсутизм - рост терминальных волос в андрогензависимых областях кожи, не
соответствующих полу и возрасту, обусловленных повышенной чувствительностью волосяных фолликулов к
нормальному количеству андрогенов, встречается у женщин и детей.Гипертрихоз – количественное увеличение волос на теле при генерализованном характере их распределения, не зависящее от секреции андрогенов и не связанное с вирилизацией. Встречается у детей, женщин и мужчин.
Слайд 6Классификация гиперандрогении
ГАГ (Дедов И.И., 1995):
1.Надпочечниковая: избыточная продукция андрогенов надпочечникового генеза
(ВДКН, вирилизирующие опухоли надпочечников).
2.Яичниковая: (СПКЯ, маскулинизирующие опухоли яичников).
3. При поражении
гипоталамо-гипофизарной области: болезнь Иценко-Кушинга, гипоталамический синдром пубертатного периода, СПГА.4. ГАГ при нарушении рецепции и обмена андрогенов: конституциональная, экзогенная и идиопатические формы гирсутизма
Слайд 7Синдром гиперандрогении
включает в себя:
1. СПКЯ
2. НК-ВДКН
3. Изолированная андрогензависимя
дермопатия
Генез НК-ВДКН известен. Остальные состояния – диагноз исключения.
Е.Н.
Андреева, Е.В.Шереметьева, Щ.З. Григорян. Гиперандрогения у женщин в клинической практике. Практические реком-ии. Москва 2014Слайд 8«Главные андрогены» -Тестостерон и дигидротестостерн.
У здоровых женщин репродуктивного периода ежедневно
производится 300 мкг Т, что составляет 5% ежедневной продукции у
мужчин (С.Ю. Калинченко, «Лечащий врач», сентябрь 2010).«Слабые андрогены» - Андростендион и ДГА-С.
Андростендион и тестостерон синтезируется тека-клетками созревающего фолликула яичников под влиянием ЛГ и в сетчатой зоне надпочечников.
ДГА-С – секретируется корой надпочечников(100%) и на периферии превращается в более активные половые стероиды: ТЕСТОСТЕРОН И ЭСТРОГЕНЫ
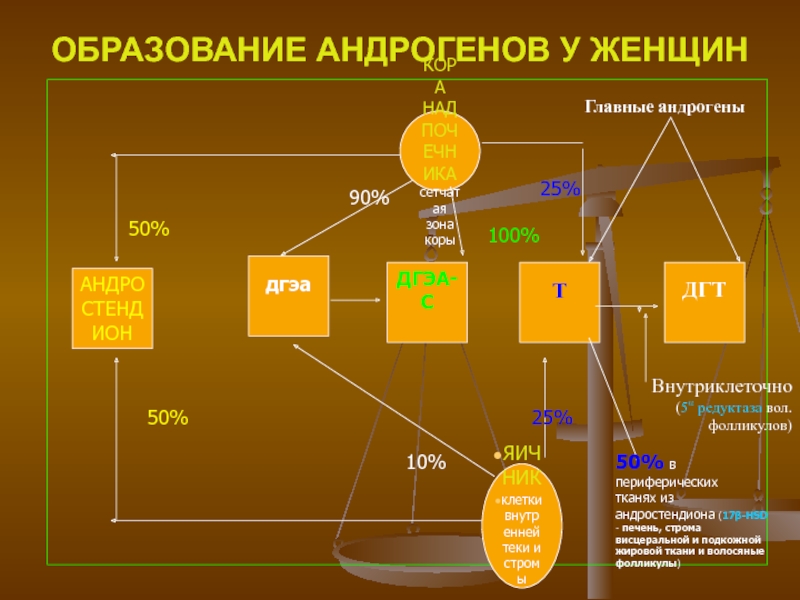
Слайд 9ОБРАЗОВАНИЕ АНДРОГЕНОВ У ЖЕНЩИН
КОРА НАДПОЧЕЧНИКА
сетчатая зона коры
ЯИЧНИК
клетки внутренней теки и
стромы
АНДРОСТЕНДИОН
дгэа
ДГЭА-С
Т
ДГТ
50%
50%
10%
25%
90%
100%
25%
Внутриклеточно
(5α редуктаза вол. фолликулов)
Главные андрогены
50% в периферических
тканях из андростендиона (17β-HSD
- печень, строма висцеральной и подкожной жировой ткани и волосяные фолликулы)Слайд 10ДЕГИДРОЭПИАНДРОСТЕРОН
Особенности метаболизма
ДГА и андростендион синтезируется только у приматов в
сетчатой зоне надпочечников. Доминирует образование огромного количества ДГА – сульфата,
во много раз превышающее продукцию кортизола и эстрадиола.ДГА - нейростероид. Кроме надпочечников ДГА синтезируется de novo и метаболизруется в мозге.
Динамика изменения уровня ДГА: низкий в начале пубертата, заметное повышение с 6-8 лет, постепен-ное нарастание по мере полового созревания с выходом на максимальную продукцию к 30 годам. Суточная продукция его в «цветущем репродуктивном возрасте» 25-30 мг.
Слайд 11
продолжение
ДГЭА - естественный антиглюкокортикоид.
При старения - снижение концентрации ДГЭА и теряется защита против гормонов стресса. В отличие от кортизола, ДГА активирует иммунную систему.
В опытах на приматах показана способность экзогенного вводимого ДГА в дозе 60мг/кг/день снижать ЛПНП, т.е. обладает антиатерогенными свойствами.
Низкий уровень продукции ДГА надпочечниками является провоцирующим фактором развития ожирения. Обнаружена способность ДГА повышать чувствительность тканей к инсулину.
Постепенное снижение со средней скоростью 60 нг/мл/год.
Слайд 12Регулирует синтез овариальных андрогенов ФСГ и ЛГ гипофиза.
Основным регулирующим
фактором синтеза андрогенов в надпочечниках, как и других кортикостероидов, является
АКТГ.Регуляция продукции ДГА осуществляется помимо АКТГ, ПРЛ : обнаружены рецепторы к ПРЛ в сетчатой зоне. В условиях de vitro ПРЛ стимулирует продукцию ДГА.
В кровеносном русле половые стероиды (как андрогены, так и эстрогены) связываются специфическим белком — сексстероидсвязывающим глобулином (СССГ), имеющим большее сродство к андрогенам.
Только 1% андрогенов находятся в свободном состоянии и имеют возможность взаимодействовать с андрогенными рецепторами.
Слайд 15Гиперинсулинемия
Впервые сообщено о сочетании ИР и ГАГ в 1980
Е.И. Манухина,
М.А. Геворкян «Проблемы репродукции»,2, 2011
У всех инсулинорезистентных больных достоверно выше
концентрации тестостерона общего как следствие усиления продукции андрогенов в результате: непосредственного действия инсулина на ЛГ-зависимый синтез тестостерона в поликистозных яичниках. Инсулин связывается с рецепторами инсулиноподобного фактора роста (IGF) I типа в яичниках, увеличивается чувствительность тека-клеток, вырабатывающих андрогены, к действию ЛГ.
(Гончаров Н. П., Колесникова Г. С. Кортикостероиды: метаболизм, механизм действия и клиническое применение. М., 2002. С. 2–40. )
Слайд 16Гиперинсулинемия (продолжение)
опосредованного действия инсулина - подавление инсулином продукции СССГ в
печени -↑ биологической активности тестостерона
Идея: инсулин стимулирует продукцию андрогенов
путем активации собственных рецепторов (через яичниковый цитохром 450)Е.Н. Андреева, Е.В.Шереметьева, Щ.З. Григорян. Гиперандрогения у женщин в клинической практике. Практические реком-ии. Москва 2014
Большинство пациенток с ГАГ инсулинорезистетны независимо от сопутствующего ожирения
Манухин И.Б., Геворкян М.А., Чагай Н.Б. Ановуляция и инсулинорезистетность. М, 2006.С24-99
Слайд 17В основе ГАГ у больных с нарушением функции ЩЖ лежат существенное СССГ(ГСПС).
Вследствие
снижения уровня ГСПС ↑ скорость превращения андростендиона в тестостерон.
Гипотиреоз сопровождается
изменением метаболизма ряда ферментативных систем, синтез эстрогенов отклоняется в сторону накопления эстриола (Е3), а не эстрадиола (Е2). Развивается клиническая картина преобладающего биологического эффекта тестостерона.По данным С. Йена и Р. Джаффе [8], у больных с гипотиреозом возможно развитие вторичного поликистоза яичников.
Патогенетические аспекты и современные возможности коррекции гиперандрогенных проявлений у девочек-подростков
Е. В. Уварова
Слайд 18Сочетание ГПРЛ и ГАГ
Сочетание ГПРЛ и нарушения секреции и метаболизма
андрогенов имеется у 40% больных. В.М.Сидельникова «Эндокринология беременности в норме
и патологии», S.Glicman и соавт., 1982г).ГПРЛ тормозит импульсную секрецию ЛГ- ↓продукция яичниками эстрогенов- аменорея.
ПРЛ ↑ продукцию адреналовых андрогенов за счет ингибирования активности 3β-гидроксистероид-дегидрогеназы, непосредственного воздействия на волосяные фолликулы(в них есть рецепторы к ПРЛ).
Е.Н. Андреева, Е.В.Шереметьева, Щ.З. Григорян. Гиперандрогения у женщин в клинической практике. Практические реком-ии. Москва 2014
↑ уровня ДЭА и ДГАс в результате ↓ СССГ (действие ПРЛ на печень). Повышение менее активных андрогенов и незначительные клинические проявления
Слайд 19Сочетание ГАГ, гиперкортицизма и акромегалии
Гиперкортицицизм- редкая причина гирсутизма- при
карциноме надпочечника, при АКТГ – зависимой форме синдромаболезни (болезнь Иценко-Кушинга,
АКТГ-эктопированный синдром)При акромегалии гормон роста может способствовать росту волос за счет непосредственного влияния на пилосебоцейный комплекс, за счет регуляции продукции ИПФ роста, который усиливает активность 5α-редуктазы.
Е.Н. Андреева, Е.В.Шереметьева, Щ.З. Григорян. Гиперандрогения у женщин в клинической практике. Практические реком-ии. Москва 2014
2014
Слайд 20Надпочечниковые андрогены и СПКЯ
Избыточная продукция андрогенов в надпочечниках может быть
и у больных с синдромом поликистозных яичников (СПКЯ), т. е.
речь идет о смешанном генезе гиперандрогении.(Е. И. Манухина М. А. Геворкян Е. М. Кузнецова 3/12Гинекология Коллоквиум).
Повышенный уровень 17-ОНП и ДГЭА-С — андрогена, преимущественно синтезируемого в надпочечниках, отмечен более чем у 50% пациенток с СПКЯ (Геворкян М. А. Эндокринно-метаболические и молекулярно-биологические факторы в восстановлении репродуктивного здоровья у женщин с синдромом поликистозных яичников. Автореф. дис. докт. мед. наук. М., 2001. )
Слайд 21ГИПЕРАНДРОГЕНИЯ ПРИ НАРУШЕНИИ ФУНКЦИИ НАДПОЧЕЧНИКОВ
ВДКН — группа заболеваний с аутосомно-рецессивным
типом наследования, патогенетиче-ской основой которых является ферментативный
дефект на
различных уровнях биосинтеза стероидов, приводящий к дефициту кортизола.«Общемировая» частота классических форм ВДКН признана равной 1 : 14 199 новорожденных.
С 2006г в России АГС включен в программу «Национальные приоритетные проекты» и введен в неонатальный скрининг.
Слайд 22В последнее десятилетие возрос интерес к неклассическим формам недостаточности
коры надпочечников (НК-ВДКН) и их влиянию на репродуктивную функцию человека.
Неклассическая форма недостаточности 21-гидроксилазы наиболее часто встречающаяся, наследуемая по аутосомно-рецессивному типу.
В странах Европы среди белого населения встречаемость неклассической формы ВДКН признана равной 1 : 1 000 (в некоторых этнических группах достигает 3,7%)
09.08.2010 | "Справочник заведующего КДЛ"
Слайд 23Манифестация НК-ВДКН возникает под действием ряда факторов:
Период физиологической активации репродуктивной
системы (пубертатный период, беременность, роды, потеря беременности);
Стрессовые ситуации;
Инфекции;
Интоксикации;
«Усиленный» адренархе –
триггер в возникновении НК-ВДКН в пубертатном возрасте. Е.И. Манухина, М.А. Геворкян «Проблемы репродукции»,2, 2011
Слайд 24У женщин с НК-ВДКН риск рождения детей с классической
формой ВДКН - около 2,5%, с НК-ВДКН — не менее
15%, что зависит от наличия у обоих родителей дефекта 21-гидроксилазы (хотя бы в форме гетерозиготного носительства)Проблемы репродукции, № 3, 2009; к.м.н. Н.Б. ЧАГАЙ1, д.м.н., проф. В.В. ФАДЕЕВ
Слайд 25Диагностика гиперандрогении у женщин с бесплодием
Сбор акушерско-гинекологического анамнеза.
Выявление наличия ановуляции.
Группа
риска по развитию ановуляции (Салоники, 2007г.):
преждевременное адренархе
(раннее оволосение 5-8 лет 2 ст по Таннеру). Факторы риска преждевременного адренархе: низкий вес при рождении (менее 3 кг) риск развития ИР, ожирения, ГАГ; СПКЯ у матери. Карпова Е.А., 2010г., обучающий семинар, г. Екатеринбург
Слайд 26С 90-х годов значительное внимание уделяется феномену инвертированного появления вторичных
половых признаков (вначале появление пубархе (андрогензависимые признаки), а затем телархе
(эстрогензави-симые признаки).В настоящее время синдром изолированного пубархе (ИП) не является признаком физиологического созревания – это самый ранний признак патологической андрогени-зации женского организма в детском возрасте. Это своеобразный «детский эквивалент» гирсутизма, который впоследствии может привести к первичному бесплодию, увеличить риск онкозаболеваемости в более старшем возрасте.
Слайд 27Диагностика гиперандрогении
Для оценки гирсутизма применяют шкалу Ферримана-Голвея, в которой учитывается
локализация оволосения в 11 областях тела и степень выраженности в
баллах от 0 до 4 в каждой области.Сумма баллов во всех областях (гирсутное число) до 7 считается нормой, от 8 до 12 – пограничной, более 12 – избыточной для женщин славянок
Клетки волосяных фолликулов секретируют 3β-гидроксистероид-дегидрогеназу (3β-HSD), ароматазу и 5a-редуктазу, что позволяет им синтезировать ДЭА (15%), андростендион (5%) и наиболее активную андрогенную фракцию — дигидротестостерон.
(Патогенетические аспекты и современные возможности коррекции гиперандрогенных проявлений у девочек-подростков. В. Уварова
Слайд 28Диагностика гиперандрогении
Биохимическая гиперандрогения
Мультистероидный одномоментный анализ (10 позиций) путем спектографии (Карпова
Е.А., 2010г., обучающий семинар, г. Екатеринбург
В раннюю фолликулярную фазу (5-7
день) -исследование общего Тестостерона, СССГ. И ДГА-С.Подсчет Т биодоступного (свободного) по формуле.
Утренняя концентрация (до 10.00 ) 17-ОН прогестеро-на сыворотки крови проводится с целью исключения НК-ВДКН.
Необходимо исследование ТТГ и ПРЛ
При наличии клинической картины- тесты, исключающие гиперкортицизм и акромегалию
Дигидротестерон не исследуется ввиду короткоговремени полужизни
Е.Н. Андреева, Е.В.Шереметьева, Щ.З. Григорян. Гиперандрогения у женщин в клинической практике. Практические реком-ии. Москва 2014
Слайд 29Современные методы гормонального иммуноанализа общего и свободного Т не обеспечивают
достаточной точности. (Проблемы эндокринологии, 2008, Т.54,№5).
Международной ассоциацией эндокринологов в
2007г заявлено о недопустимости использования прямых методов иммуноанализа для определения Т у женщин и детей. Идеальным считается метод тандем-масс-спектрометрии. Определяется процентное содержание свободного Т=
Тобщ (нмоль/л)х100/СССГ(нмоль/л).
Нормальными значениями являются 0,8-11%.
Слайд 30Диагностика надпочечниковой ГАГ
Единицы измерения 17-ОНР: 1 нг/мл=100 нг/дл =3,03нмоль/л. Предпочтительно
в ранние утренние часы в раннюю фолликулярную фазу Эндокринные заболевания
и беременность в вопросах и ответах»; под ред. И.И.Дедова, Ф.Ф.Бурумкуловой; e-noto,Москва, 2015Базальные значения 17-ОНР ниже 2 нг/мл позволяют исключить дефицит 21-гидроксилазы; от 2-5 – пограничный для диагностики, более 5 нг/мл — диагноз вероятен(«диагностический уровень»).
При двукратном определении базального содержания 17-ОН ПРГ в пределах «серой зоны» (6-15 нмоль/л) проводят тест с АКТГ в I фазу цикла («Эндокринология. \национальное руководство»).
Слайд 31Диагностика надпочечниковой ГАГ
Тест экскреции 17-КС с мочей малоинформативен и не
может быть критерием диагностики ГАГ (Нац. руководство).
Нет единых референсных
критериев 17-ОН ПРГ во время беременности. Если до гестации диагностика НК-ВДКН не проведена, то во время беременности исследовать его уровень нецелесообразно Эндокринные заболевания и беременность в вопросах и ответах»; под ред. И.И.Дедова, Ф.Ф.Бурумкуловой; e-noto,Москва, 2015Слайд 32Диагностические пробы
Образец крови берется в 8.00 – 9.00 и
через 9 часов (17.00-18.00) после введения в/м инъекции синактена-депо в
дозе 1 мг.Результаты: стимулированный уровень кортизола должен в 2-3 раза превышать базальный, что исключает надпочечниковую ГАГ и врожденную патологию адреналового стероидогенеза.
Повышение базального уровня 17-ОН-ПРГ выше 7 нмоль/л и стимулированного - выше 51 нмоль/л является доказательством 21-гидроксилазного дефицита при неклассическом варианте ВДКН.
Слайд 33Диагностические пробы
продолжение
Стимулированный уровень 17-ОН-ПРГ 30-50 нмол/л свидетельствует о гетерозиготном носительстве 21-гидроксилазного дефицита.
Стимулированный уровень 17-ОН-ПРГ до 30 нмол/л расценивается как вариант нормы.
Стимулированный уровень 17-ОН-ПРГ до 30 нмол/л в сочетании с повышенным стимулированным уровнем ДГАС в 2-3 раза указывает на неклассический вариант дефекта 3ß-ГСД.
Чрезвычайно высокий уровень базального ДГАС не изменяющийся после стимуляции, характерен для опухоли надпочечника.
Слайд 35Неоправданным является факт установки диагноза ГАГ только на фоне повышения
ДГЭА и начало лечения его, особенно во время беременности.
У
плода огромный надпочечник (размером со взрослый надпочечник) вырабатывает вплоть до родов только ДГАС, а из него плацента «делает» Е2 и Е3 (Мельниченко Г.А.).В плаценте нет 17-гидроксилазы и она не вырабатывает андрогены. Эту функцию выполняют надпочечники плода: образуемые ими андрогены – предшественники эстрогенов. ДГА-С матери и плода в плаценте превращаются в Т и Анд, которые ароматизируются в эстрон и эстрадиол.
Б. Гинстейн, Д. Вуд «Наглядная эндокринология», под редакцией Г.А. Мельниченко ,2009.
Слайд 36У беременных интерпретация маркеров ГАГ проводится с учетом возраста и
срока гестации.
Изменения концентрации 17-ОН ПРГ во время беременности отражают
физиологическую активацию стероидогенеза в это время. Максимальная концентрация стероидов в крови беременной определяется в 3-м триместре. Единые референтные интервалы для данных показателей в период гестации, предлагаемые справочной литературой, не учитывают особенности метаболизма стероидов в течении беременности и могут стать причиной неверной интерпретации показателей биохимических маркеров ГАГ.
В проведенном исследовании предложены референтные интервалы ДГЭА-С: для женщин в возрасте до 30 лет составляют в 1-3 триместрах 0,43-3,2 мкг/мл; 0,46- 2,8 мкг/мл и 0,34-2,33 мкг/мл соответственно, старше 30 лет- 0,35-2,5 мкг/мл; 0,3-2,26 мкг/мл и 0,27-1,88 мкг/мл соответственно.
Слайд 37Лечение гиперандрогении
У женщин с ожирением терапия метформином не всегда позволяет
достичь желаемого эффекта ввиду сохранения негативного влияния избытка жировой ткани
на метаболизм и гормональный гомеостаз. Снижение массы тела на 10% и более от исходного показателя является чрезвычайно важным компонентом лечения.При эндокринопатиях снижение потенциала фертильности у данной категории больных происходит раньше, чем в популяции.
Слайд 38Назначение ГК (при планировании и в раннем сроке беременности) без
дифференциальной диагностики НК-ВДКН не является оправданным.
Не менее 80% пациенток
имеют именно классический СПКЯ, при котором синтез андрогенов как яичников, так и надпочечников повышен по причине гиперактивности 17α-гидроксилазы (Р450С17), но отсутствует дефицит 21-гидроксилазы и не снижена секреция кортизола.Проблемы репродукции, № 3, 2009; к.м.н. Н.Б. ЧАГАЙ1, д.м.н., проф. В.В. ФАДЕЕВ
Применение глюкокортикоидов у пациенток с СПКЯ… способно только усугубить имеющуюся при СПКЯ инсулинорезистентность, ухудшить функциональные свойства плаценты.
(Мельниченко Г. А., Семичева Т. В., Фадеев В. В., Чеботникова Т. В. Применение глюкокортикоидов во время беременности // Вестник репродуктивного здоровья. 2008, 7, с. 7–17 ) (Van den Akker E. S., Stikkelbroeck M. M., Menheere P. P. Sucsessful treatment and pregnancy in a wemen with non-classic form of congenital adrenal hyperplasia // Ned Tijdschr Geneeskd. 2002, 146 (6), p. 246–249).
Слайд 39Назначение ГК при НК-ВДКН показано пациенткам с выраженными проявлениями
ГА, такими как гирсутизм, НМЦ и бесплодие.
Целесообразность назначения ГК
при бессимптомной НК-ВДКН сомнительна.Проблемы репродукции, № 3, 2009; к.м.н. Н.Б. ЧАГАЙ, д.м.н., проф. В.В. ФАДЕЕВ
У пациенток с сохраненным менструальным циклом и нормальной репродуктивной функцией, у которых патология стероидогенеза чаще выявляется случайно, скорее применима выжидательная тактика.
Показанием к приему ГК может быть тяжесть гирсутизма, но не планирование беременности
Слайд 40Пациенткам с ановуляторным бесплодием,
привычным невынашиванием на фоне установленной НК-ВДКН показано
лечение ГК планировании беременности и в I триместре беременности.
У
пациенток с НК-ВДКН без ановуляторного бесплодия, но с тяжелым гирсутизмомвесь период беременности допустимо применение ГК, не преодолевающих плацентарный барьер (Проблемы репродукции, № 3, 2009; к.м.н. Н.Б. ЧАГАЙ, д.м.н., проф. В.В. ФАДЕЕВ).
Слайд 41Лечение гиперандрогении глюкокортикоидами
Все препараты ГК различаются по отношению аффинности к
глюко- и минералокортикоидным рецепторам. К эндогенному кортизолу по своей активности
наиболее близки:преднизолон (4:0,8) и метипред (5:0,5). Выраженный глюкокортикоидный эффект дает дексаметазон (30:0)
Слайд 42Лечение гиперандрогении глюкокортикоидами
Неприродные глюкокортикоидоы (ГК): преднизолон, метипред, дексаметазон.
Преднизолон –
синтетический ГК, в 4 раза сильнее гидрокортизона по ГК- активности,
но уступающий ему по минералокортикоидной активности; является ГК средней степени длительности. (Схема:таб. 0,005 г- по 2,5-10 мг/сутки)Метипред (метилпреднизолон) – несколько более сильный ГК по ГК- активности, чем преднизолон, минимальное минералокортикоидное действие. Обладает меньшими побочными действиями: реже вызывает усиление аппетита, ульцерогенное действие, предпочтителен у полных пациенток
(Схема:таб. 4 мг по 2-8 мг/сутки)
Слайд 43
продолжение
Дексаметазон – один из наиболее мощных ГК из группы фторированных препаратов, в 7 раз сильнее преднизолона, не имеет минералокортикоидной активности. Вызывает сильное угнетение гипоталамо-гипофизарно-надпочечниковой системы, выраженное нарушение углеводного, жирового и кальциевого обмена, психостимулирующее действие. Препарат метаболизируется медленнее других и имеет самый большой период полувыведения.
(Схема:таб. 0,5 мг по 0,25-1 мг/сутки).
Фторированные ГК (дексаметазон) проникают через плацентарный барьер (50%), при длительном применении нежелательны и могут вызывать уродства.
Слайд 44Природные и нефторированные ГК (преднизолон, метипред)практически, не проникают через фетоплацентарный
барьер; в целом, безопасны для плода и не ведут к
внутриутробному развитию синдрома Кушинга, угнетению гипоталямо-гипофизарной системы.При кормлении грудью низкие дозы ГК эквивалентные 5 мг преднизолона не представляют опасности для плода, так как плохо проникают в молоко.
Слайд 45Наиболее часто для терапии НК-ВДКН используются гидрокортизон (кортеф), преднизолон и
метипред.
Для компенсации ГА при НК-ВДКН достаточно использовать препараты в
дозах: гидрокортизон 15—20 мг/сут (в 3 приема через равные промежутки); преднизолон 2,5—5 мг/сут (ранним утром или в 2 приема —2/3 утром и 1/3 перед сном); метипред 2—4 мг/сут (кратность приема, как у преднизо-лона).Слайд 46На уровень 17-ОНР не всегда следует полагаться в том случае,
когда он исходно повышен. У многих пациенток он сохраняется повышенным,
несмотря на назначение больших доз ГК.Показателем нормализации стероидогенеза является регресс симптомов ГА: востановление овуляции, наступление беременности и коррекция дерматологических проявлений.
Нормализация менструального цикла и восстановление овуляции, как правило, наступают через 3—4 мес терапии.
Проблемы репродукции, № 3, 2009; к.м.н. Н.Б. ЧАГАЙ, д.м.н., проф. В.В. ФАДЕЕВ
Слайд 47Во время беременности контроль адекватности дозы ГК следует осуществлять по
уровню Т матери, который должен оставаться на верхних пределах для
беременных женщин (В.А. Петеркова, Т.В. Семчева, «Врожденная дисфункция коры надпочечников у детей», пособие для врачей, 2003).По мнению гинекологов (Гиперандрогения и беременность, СидельниковаВ.М., гл.4.), при назначении дексаметазона для предотвращения вирилизации плода контроль за эффективностью супрессии надпочечников плода следует осуществлять путем исследования уровня эстриола у матери. Уровень эстриола будет сниженным при адекватной супрессии надпочечников.
Слайд 48Лечение ВДКН во время гестации.
В случае согласия родителей на сохранение
ребенка с предполагаемой ВДКН, беременной женщине назначают дексаметазон в дозе
20 мкг/кг в сутки, начиная с 5-6 нед (с момента подтверждения беременности).В 9-11 нед проводят ДНК-анализ клеток ворсинок хориона и определяют генетичес-кий пол плода. При обнаружении мутаций, характерных для классической формы 21-гидроксилазной недостаточности, и женского генетического пола плода лечение дексаметазоном продолжают.