Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Гипертонические кризы
Содержание
- 1. Гипертонические кризы
- 2. План лекции:ЭпидемиологияОпределение Триггерные факторы возникновения гипертонических кризовКлассификацияМеры неотложной помощи в различных клинических ситуацияхВыводыВопросы
- 3. Алгоритмы ведения пациента с гипертоническим кризом. Общероссийская
- 4. Гипертонический криз - это состояние выраженного повышения
- 5. Главная и обязательная черта гипертонического криза –
- 6. Основные отличительные черты определения ГКСимптомное повышение АД
- 7. Состояния, при которых возможно резкое повышение АД_____________________________________________________________1.
- 8. Триггерные факторы внезапного повышения АДПрекращение приема гипотензивных
- 9. Патогенетические механизмы гипертонического кризавнезапное нарушение равновесия, обусловленное
- 10. ЖалобыНаиболее частая триада симптомов (70-90% случаев):Головная боль
- 11. Классификация гипертонических кризовС точки зрения определения тактики
- 12. Неосложненный ГК (некритический, неотложный, urgency) – протекает
- 13. Действия врача при внезапном повышении АД: Вопросы,
- 14. Действия врача при внезапном повышении АД: Диагностика
- 15. Обследование пациентов направлено на выявление у него:очаговой
- 16. Задачи лечения больных при гипертоническом кризеКупирование кризаПосткризовая стабилизацияПрофилактика повторных кризов
- 17. Неосложненный гипертонический криз
- 18. ЖалобыНаиболее частая триада симптомов (70-90% случаев):Головная боль
- 19. Постепенное снижение АД на 20—25% по сравнению
- 20. Тактика ведения неосложненных ГКНеосложненные ГК чаще всего
- 21. Терапия неосложненных гипертонических кризовНазначение комбинации оральных препаратов,
- 22. Требования к пероральным антигипертензивным препаратам быстрое (20—30
- 23. Пероральные антигипертензивные препараты
- 24. Пероральные антигипертензивные препараты
- 25. Дифференцированное применение пероральных препаратов при неосложненном кризе
- 26. КаптоприлНачинают с приема 25 — 50 мг
- 27. Фуросемид 40 — 80 мг под язык.
- 28. Клонидин Начинают с приема 0,075 — 0,15
- 29. НифедипинНачинают с приема 10—20 мг под язык.
- 30. В настоящее время не рекомендуется (с осторожностью)
- 31. Метопролол/ пропранолол Начинают с приема под язык:
- 32. Моксонидин Начинают с приема 0,4 мг под
- 33. ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ ПРИ НЕОСЛОЖНЕННОМ ГИПЕРТОНИЧЕСКОМ КРИЗЕНеясность
- 34. Осложненный гипертонический криз
- 35. Осложненный гипертонический криз- Гипертоническая энцефалопатияОстрое нарушение
- 36. Пути госпитализации при ГК Все остальные пациенты могут быть госпитализированы в общетерапевтические и кардиологические отделения
- 37. ЖалобыНаиболее частая триада симптомов:Головная боль Головокружение Тошнота
- 38. Тактика при осложненных гипертонических кризахОсложненный ГК служит
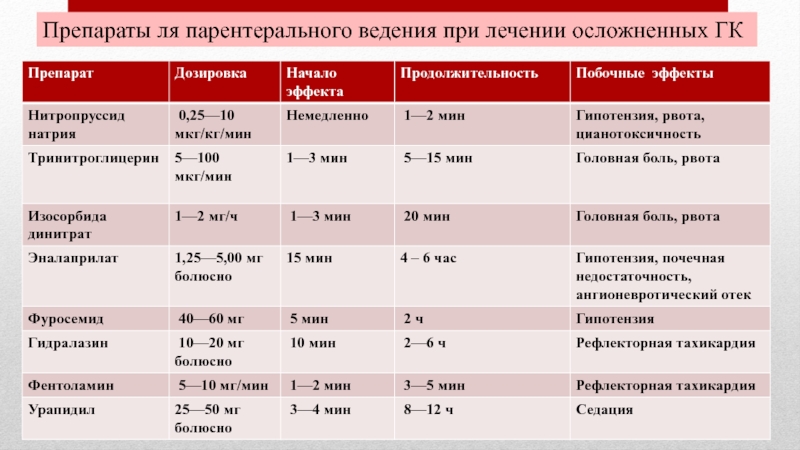
- 39. Препараты ля парентерального ведения при лечении осложненных ГК
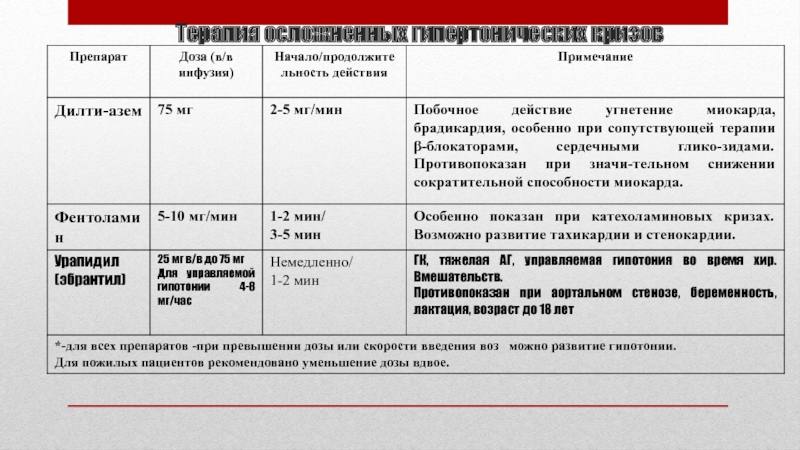
- 40. Терапия осложненных гипертонических кризов
- 41. Терапия осложненных гипертонических кризов
- 42. Острая гипертоническая энцефалопатияОстрая гипертоническая энцефалопатия - одно
- 43. Диагностические критерии острой гипертонической энцефалопатии
- 44. Лечение гипертонической энцефалопатииОсобенно опасно ДАД (120 мм
- 45. Лечение гипертонической энцефалопатииПоказаны: вазодилататоры, антагонисты кальция, иАПФ,
- 46. Гипотензивная терапия в первые часы и сутки ишемического инсультаПри САД < 220 мм рт. ст. и ДАД
- 47. Препараты, рекомендованные к применению в острый период
- 48. Клонидин, резерпин, метилдопа.Натрия нитропруссид и гидралазин теоретически
- 49. Гипотензивная терапия в подостром периоде ишемического инсультаПостепенное
- 50. Гипотензивная терапия в подостром периоде ишемического инсультаБольным
- 51. Сопровождается повышенным внутричерепным давлением: - систолическое АД
- 52. Субарахноидальное кровоизлияниеПоказаны: урапидил, бета- блокаторы (эсмолол), эналаприлатНе
- 53. Интенсивное снижение АД в остром периоде (целевое САД
- 54. Острая сердечная недостаточность (отек легких)Показано внутривенное введение
- 55. Острый коронарный синдром (ИМпST, ИМбпST нестабильная стенокардия)Клиническая
- 56. Препаратами выбора для снижения АД как при
- 57. Расслоение аортыТАКТИКАБыстрое снижение АД на 25% от
- 58. Расслоение аорты: препаратыПрепараты выбора - β-блокаторы (ПРОТИВОПОКАЗАНЫ
- 59. При расслоении внутривенно вводят нитраты (нитроглицерин, изосорбида
- 60. Другие заболевания, при которых возможно развитие гипертонического криза
- 61. Преэклампсия и эклампсияПреэклампсией называется сочетание АГ и
- 62. Применение сульфата магния является предпочтительным методом контролирования
- 63. Катехоламиновые кризыПоказаны: фентоламин, урапидил, нитропруссид натрия Не
- 64. Острый гломерулонефритЛечение ГК, сопровождающегося острым нарушением функции
- 65. Алкоголь-индуцированные гипертонические кризыРезкое повышение АД возможно как
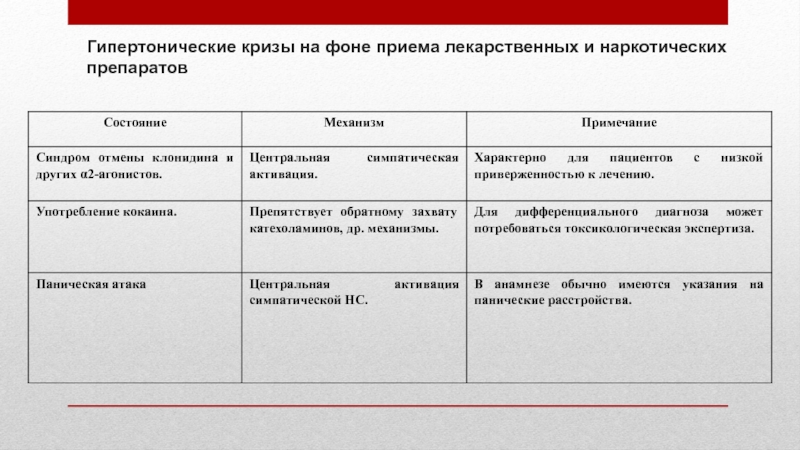
- 66. Гипертонические кризы на фоне приема лекарственных и наркотических препаратов
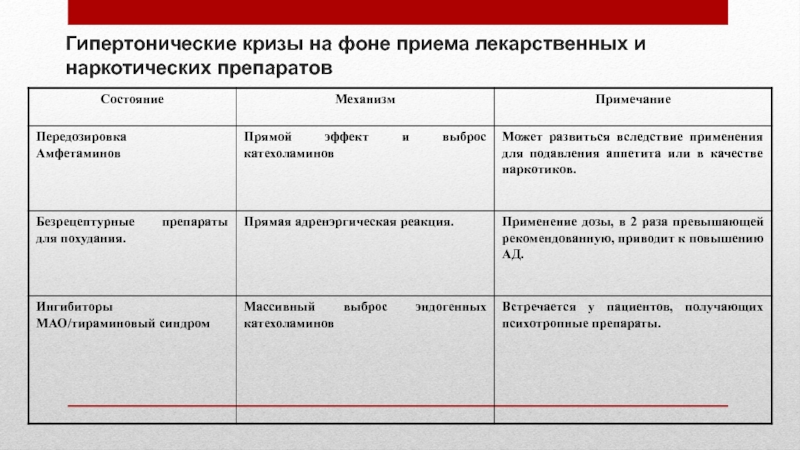
- 67. Гипертонические кризы на фоне приема лекарственных и наркотических препаратов
- 68. Травмы головыРекомендуется применение эсмолола (кардиоселективный β-блокатор ультракороткого
- 69. Предоперационная гипертензияПоказаны: урапидил, нитропруссид натрия, нитроглицерин, эсмолол,
- 70. Гипертонические кризы у пожилыхОсобенно опасным следует считать
- 71. Гипертонические кризы у детейГК в детском возрасте
- 72. Выводы:Гипертонический криз - это состояние требующее быстрого
- 73. Вопросы ???
- 74. Слайд 74
- 75. Использование диуретических препаратов при ГКПроведенные исследования в
- 76. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1Неотложные состояния: Гипертонические кризы
к.м.н., доцент Института терапии и инструментальной
диагностики, Захарчук Н.В.
Слайд 2План лекции:
Эпидемиология
Определение
Триггерные факторы возникновения гипертонических кризов
Классификация
Меры неотложной помощи в
различных клинических ситуациях
Выводы
Вопросы
Слайд 3Алгоритмы ведения пациента с гипертоническим кризом. Общероссийская общественная организация «Содействия
профилактике и лечению артериальной гипертензии „Антигипертензивная Лига”». Санкт-Петербург, 2015. Издание
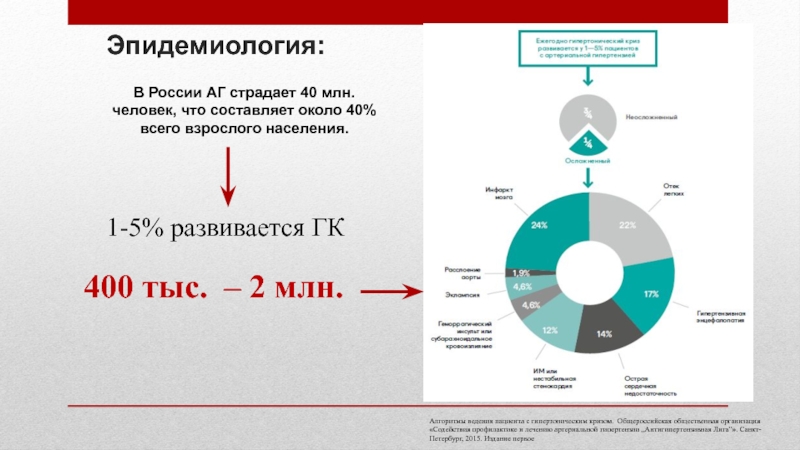
первоеЭпидемиология:
В России АГ страдает 40 млн. человек, что составляет около 40% всего взрослого населения.
1-5% развивается ГК
400 тыс. – 2 млн.
Слайд 4Гипертонический криз - это состояние выраженного повышения АД, сопровождающееся появлением
или усугублением клинических симптомов и требующее быстрого контролируемого снижения АД
для предупреждения или ограничения повреждения органов-мишеней.Слайд 5Главная и обязательная черта гипертонического криза – это внезапный подъем
АД до индивидуально высоких цифр. Яркость клинической симптоматики тесно связана
с темпом повышения АД.Диагноз гипертонического криза = уровень АД + резкий подъем АД + клиническая симптоматика криза.
Слайд 6Основные отличительные черты определения ГК
Симптомное повышение АД - круг симптомов
повреждения органов-мишеней (впервые возникших, или резко усилившихся) достаточно четко очерчен
и определяет тип криза и тактику ведения больных.Контролируемое снижение АД не обязательно до нормальных значений. Дифференцированный подход к снижению АД в зависимости от конкретной клинической ситуации, учитывающие потенциальный риск гипотонии и гипоперфузии при излишне агрессивной терапии.
Слайд 7Состояния, при которых возможно резкое повышение АД
_____________________________________________________________
1. Гипертоническая болезнь
2.
Симптоматические артериальные гипертензии
______________________________________________________________
3. Острый гломерулонефрит
4. Преэклампсия и эклампсия беременных
5. Феохромоцитома
6. Черепно-мозговая травма
7. Алкогольная интоксикация
Слайд 8Триггерные факторы внезапного повышения АД
Прекращение приема гипотензивных лекарственных средств
Психоэмоциональный
стресс, психогенная гипервентиляция
Избыточное потребление соли и жидкости
Прием гормональных
контрацептивов Физическая нагрузка
Злоупотребление алкоголем, прием наркотиков
Употребление симпатомиметиков
Гиперволемия
Гипертермия
Боль
Хирургические операции
«Перерастянутый» мочевой или желчный пузырь
Острое нарушение уродинамики при аденоме предстательной железы и мочекаменной болезни
Синдром апноэ во сне
Ухудшение почечного кровотока
Слайд 9Патогенетические механизмы гипертонического криза
внезапное нарушение равновесия, обусловленное либо повышением объема
внутрисосудистой жидкости, либо чрезмерным увеличением сосудистого сопротивления, либо сочетанием обоих
факторов с резким повышением АД;гиперстимуляция РААС с запуском порочной цепной реакции, включающей повреждение сосудов, ишемию тканей и дальнейшее перепроизводство ренина;
избыток вазоконстрикторов (катехоламинов, ангиотензина II, альдостерона, вазопрессина, тромбоксана, эндотелина-1) и недостаток вазодилататоров (NO и простагландин I2), приводящие к нарушению местной регуляции периферического сопротивления;
вслед за повреждением эндотелия развивается гипоперфузия и фибриноидный некроз артериол с повышением проницаемости сосудов
активация системы коагуляции
Слайд 10Жалобы
Наиболее частая триада симптомов (70-90% случаев):
Головная боль
Головокружение
Тошнота
Вегетативные
проявления криза:
Мышечная дрожь
Усиленное потоотделение
Красные пятна на коже
Сердцебиение
К концу криза полиурия
Иногда обильный жидкий стул
Слайд 11Классификация гипертонических кризов
С точки зрения определения тактики лечения и прогноза
наиболее рациональным является
разделение ГК на неосложненый (жизненеугрожающий) без признаков поражения
органов-мишеней и осложненный (жизнеугрожающий) с признаками поражения органов-мишенейСлайд 12Неосложненный ГК (некритический, неотложный, urgency) – протекает с минимальными субъективными
и объективными симптомами на фоне имеющегося существенного повышения АД. Он
не сопровождаются острым развитием поражения органов-мишеней.Требует снижения АД в течение нескольких часов. Экстренной госпитализации не требуется.
Осложненный ГК (критический, экстренный, жизнеугрожающий, emergency) сопровождается развитием острого клинически значимого и потенциально фатального повреждения органов-мишеней, что требует экстренной госпитализации (обычно в блок интенсивной терапии) и немедленного снижения АД с применением парентеральных антигипертензивных средств.
Слайд 13Действия врача при внезапном повышении АД: Вопросы, которые необходимо задать пациенту?
Регистрировались ли ранее подъемы АД?
Каковы привычные и максимальные цифры
АД? Чем субъективно проявляется повышение АД (жалобы)?
Получает ли пациент регулярную гипотензивную терапию и какую?
Когда появилась симптоматика и сколько длится криз (минуты, часы)?
Чем раньше удавалось снизить АД?
Были ли попытки самостоятельно купировать криз и чем?
Есть ли в анамнезе инсульт и сопутствующие заболевания почек и сердца?
Уточнить наличия ухудшения зрения, рвоты, судорог, стенокардии, одышки, объема диуреза (ОСЛОЖНЕННЫЙ КРИЗ)?
Слайд 14Действия врача при внезапном повышении АД:
Диагностика
Оценка общего состояния
Оценка сознания
(возбуждение, оглушенность, без сознания)
Оценка дыхания (наличие тахипноэ)
Положение больного (лежит, сидит,
ортопное)Цвет кожных покровов и влажность (повышена, сухость, холодный пот на лбу)
Сосуды шеи (наличие набухания вен, видимой пульсации)
Наличие периферических отеков
Исследование пульса (правильный, неправильный), измерение ЧСС (тахи-, брадикардия)
Измерение АД на обеих руках
Перкуссия сердца, пальпация, аускультация сердца
Аускультация легких
Исследование неврологического статуса
Регистрация ЭКГ в 12 отведениях
Слайд 15Обследование пациентов направлено на выявление у него:
очаговой неврологической симптоматики
острых изменений
со стороны глазного дна (отек, геморрагии, экссудация)
острой сердечной недостаточности (признаки
отека легких, ХСН, набухание шейных вен, периферические отеки)симптомов острой расслаивающей аневризмы аорты
ишемии миокарда
ОСЛОЖНЕННЫЙ ГИПЕРТОНИЧЕСКИЙ КРИЗ
Слайд 16Задачи лечения больных
при гипертоническом кризе
Купирование криза
Посткризовая стабилизация
Профилактика повторных кризов
Слайд 18Жалобы
Наиболее частая триада симптомов (70-90% случаев):
Головная боль
Головокружение
Тошнота
Вегетативные
проявления криза:
Мышечная дрожь
Усиленное потоотделение
Красные пятна на коже
Сердцебиение
К концу криза полиурия
Иногда обильный жидкий стул
Слайд 19Постепенное снижение АД на 20—25% по сравнению с исходным.
При
любом темпе снижения необходимо помнить об опасности избыточности гипотензивной терапии
— «неуправляемая гипотония» (медикаментозный коллапс, ишемия головного мозга, очаговая неврологической симптоматика).Особенно осторожно следует снижать АД при вертебро-базилярной недостаточности.
Для предотвращения потенциальных опасностей при резком снижении АД, больной во время оказания неотложной помощи должен находиться в горизонтальном положении.
За пациентом с гипертоническим кризом желательно врачебное наблюдение на протяжении не менее 6 часов для исключения осложнений.
Тактика ведения неосложненных ГК
Слайд 20Тактика ведения неосложненных ГК
Неосложненные ГК чаще всего представляют собой случаи
малосимптомной тяжелой АГ, требующей снижения АД в течение нескольких часов.
Госпитализация обычно не требуется.Необходимым и достаточным считается назначение комбинированной антигипертензивной терапии в амбулаторных условиях.
Требуется медикаментозная коррекция, которая не должна быть агрессивной.
Обязательное обследование должно быть направлено на диагностику возможного повреждения органов-мишеней (сердце, почки) и исключение вторичной АГ.
Слайд 21Терапия неосложненных гипертонических кризов
Назначение комбинации оральных препаратов, обеспечивающих постепенное снижение
АД в течение нескольких часов (до суток)
Достигнутый эффект может
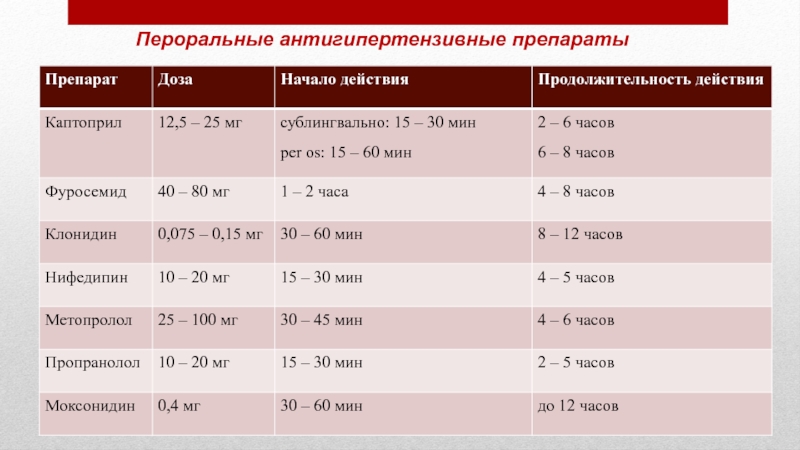
быть продлен переходом на плановый прием антигипертензивных средств (в большинстве случаев – тех же, с помощью которых был купирован ГК).Слайд 22Требования к пероральным антигипертензивным препаратам
быстрое (20—30 мин) начало действия
при пероральном приеме, продолжающееся 4—6 часов, которое дает возможность назначить
базовое лекарственное средстводозозависимый предсказуемый гипотензивный эффект
возможность применения у большинства пациентов (отсутствие большого числа противопоказаний)
отсутствие побочных эффектов
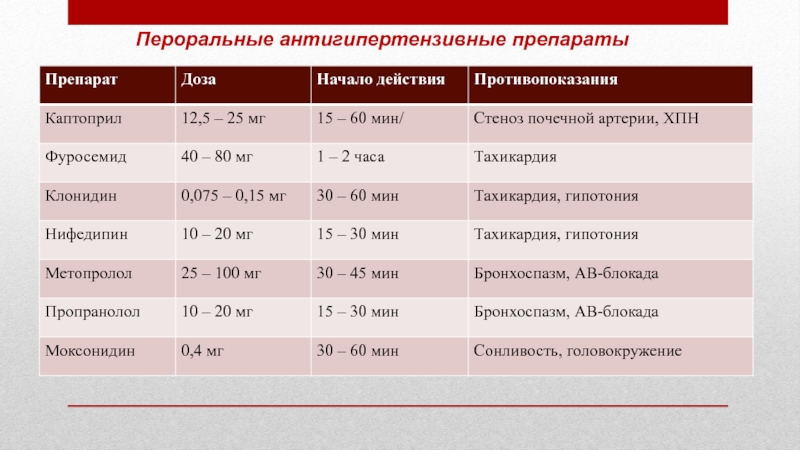
Слайд 26Каптоприл
Начинают с приема 25 — 50 мг под язык.
Если
через 30 мин не наблюдается постепенного снижения АД (на 20-25%)
и улучшения самочувствия пациентов прием препарата можно повторить через 30 мин.Слайд 28Клонидин
Начинают с приема 0,075 — 0,15 мг под язык.
Если не наблюдается постепенного снижения АД (на 20-25%), повторный прием
каждый час до суммарной дозы 0,6 мг.Слайд 29Нифедипин
Начинают с приема 10—20 мг под язык.
Если через 30
мин не наблюдается постепенного снижения АД (на 20-25%) и улучшения самочувствия
пациентов прием препарата можно повторить через 30 мин.Слайд 30В настоящее время не рекомендуется (с осторожностью) применение для купирования ГК
короткодействующего нифедипина, так как оказывает слишком быстрый и значительный эффект
(от 5 до 30 минут), вплоть до гипотонии.Кобалава Ж.Д., Гудков К.М. Сердце №3 2003
Hypertension. 2003;42:1206–1252
Hypertensive crises: emergencies and urgencies donald vidt March 5, 2003,
Mansoor AF et all 2002 P&T July 2002 • Vol. 27 No. 7
Слайд 31Метопролол/ пропранолол
Начинают с приема под язык: метопролол 25 –
50 мг/ пропранолол 10 – 40 мг.
Если через 30
мин не наблюдается постепенного снижения АД (на 20-25%) и улучшения самочувствия пациентов прием препарата можно повторить через 30 мин. Слайд 32Моксонидин
Начинают с приема 0,4 мг под язык.
Если через
30 мин не наблюдается постепенного снижения АД (на 20-25%) и улучшения
самочувствия пациентов прием препарата можно повторить через 30 – 60 мин.Слайд 33ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ ПРИ НЕОСЛОЖНЕННОМ ГИПЕРТОНИЧЕСКОМ КРИЗЕ
Неясность диагноза и необходимость
проведения специальных (чаще, инвазивных) исследований для уточнения природы АГ.
Трудность
в подборе медикаментозной терапии на догоспитальном этапе (частые кризы, резистентная к проводимой терапии АГ).Национальные рекомендации по диагностике и лечению артериальной гипертензии, ВНОК
Слайд 35Осложненный гипертонический криз
- Гипертоническая энцефалопатия
Острое нарушение мозгового
кровообращения (ишемический и
геморрагический
инсульты, субарахноидальное кровоизлияние)
Острая сердечная недостаточность (отек легких)
- Острый коронарный синдром
- Расслаивающая аневризма аорты
Гипертоническая болезнь и симптоматические АГ, осложнившаяся острым повреждением органов-мишеней:
Другие заболевания и состояния, при которых возможно резкое повышение АД:
- Преэклампсия и эклампсия
- Катехоламиновые кризы
- Острый гломерулонефрит
- Алкоголь-индуцированные кризы
- Травма головы
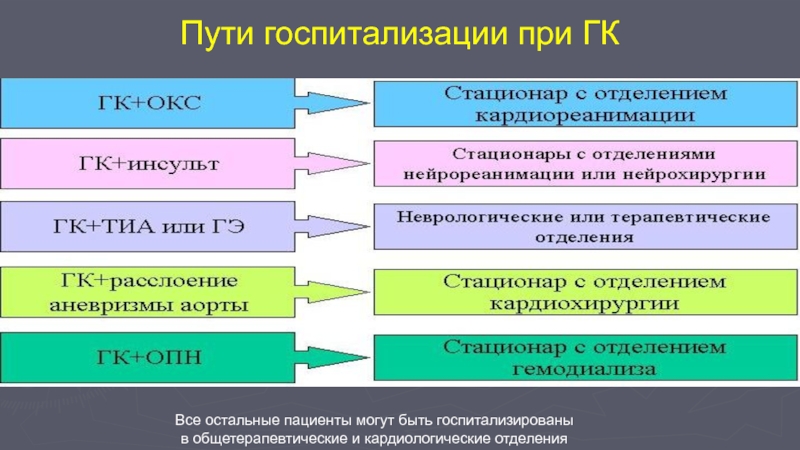
Слайд 36Пути госпитализации при ГК
Все остальные пациенты могут быть госпитализированы
в
общетерапевтические и кардиологические отделения
Слайд 37Жалобы
Наиболее частая триада симптомов:
Головная боль
Головокружение
Тошнота
Вегетативные проявления криза:
Мышечная дрожь
Усиленное потоотделение
Красные пятна на коже
Сердцебиение
К
концу криза полиурия Иногда обильный жидкий стул
+
Симптомы, характерные для определенной клинической ситуации
Слайд 38Тактика при осложненных гипертонических кризах
Осложненный ГК служит показанием для госпитализации
и максимально быстрого начала антигипертензивной терапии, используя внутривенный способ введения
препаратовВ течение первых 30-120 мин следует добиться снижения АД примерно на 15-25%.
В течение последующих 2-6 часов - достичь АД 160/100 мм рт. ст.
Далее возможен переход на оральные формы препаратов.
В каждом правиле
есть исключения!
Слайд 42Острая гипертоническая энцефалопатия
Острая гипертоническая энцефалопатия - одно из характерных осложнений
ГК, которое клинически проявляется головной болью, тошнотой, рвотой, расстройствами сознания
(спутанность, оглушенность, летаргия), нередко - судорогами и нарушениями зрения, вплоть до слепоты..
Действия врача:
Дифференциальная диагностика с инсультом, субарахноидальным кровоизлиянием, эпилепсией, васкулитом и энцефалитом.
Адекватная терапия, так как ОЭП связана с отеком мозга и может привести к внутримозговому кровоизлиянию, коме и смерти.
Купирование ГК, осложненного гипертонической энцефалопатией или ОНМК, должно проводиться с участием невролога
Слайд 44Лечение гипертонической энцефалопатии
Особенно опасно ДАД (120 мм рт. ст. и
более), так как это создает реальную угрозу развития ОНМК вследствие
срыва компенсаторной вазоконстрикции церебральных сосудовТАКТИКА:
Снижение среднего АД на 25 % в течение 8 часов
Слайд 45Лечение гипертонической энцефалопатии
Показаны: вазодилататоры, антагонисты кальция, иАПФ, α-блокаторы.
В зависимости от
выраженности сопутствующей симптоматики показаны дополнительные введения эуфиллина (10 мл 2,4%
раствора в/в медленно), диазепама (10 мг в/в медленно).Сульфат магния обладает сосудорасширяющим, седативным и противосудорожным действием, уменьшая отек мозга (при развитии судорожного синдрома в дозе 1000-2500 мг в/в медленно в течение 7-10 минут).
Целесообразно применение нифедипина 10-20 мг сублингвально, который наряду со снижением давления улучшает мозговой кровоток.
Противопоказаны: итропруссид натрия, гидралазин, клонидин, резерпин, метилдопа.
Слайд 46Гипотензивная терапия в первые часы и сутки ишемического инсульта
При САД
< 220 мм рт. ст. и ДАД
часов антигипертензивная терапия не требуетсяСнижение АД показано, если при повторных измерениях САД превышает 220, а ДАД составляет 120–140 мм рт. ст.
Исключение составляют пациенты, которым проводится фибринолитическая терапия (тромболизис): САД у таких пациентов должно быть < 185 мм рт. ст.
Если симптоматика ухудшается при назначении адекватной терапии, необходимо пересмотреть степень снижения артериального давления, или рассмотреть альтернативные диагнозы.
Слайд 47Препараты, рекомендованные к применению в острый период ишемического инсульта
каптоприл 6,25–12,5
мг внутрь;
урапидил 10–15 мг внутривенно, с последующим введением 4–8
мг внутривенно;клонидин 0,15–0,3 мг внутривенно или подкожно;
метопролол 10 мг внутривенно;
При ДАД свыше 140 мм рт. ст. желательно применить: нитроглицерин 5 мг внутривенно с последующим введением 1–4 мг внутривенно; нитропрусид натрия 1–2 мг внутривенно.
Слайд 48Клонидин, резерпин, метилдопа.
Натрия нитропруссид и гидралазин теоретически могут привести к
внутричерепному шунтированию крови (избегать у пациентов с повышением внутричерепного давления).
Диуретики не
должны быть использованы у этих больных, если нет четких доказательств перегрузки объемом.Гидралазин
Нифедипин
Препараты, которые необходимо избегать в острый период ишемического инсульта
Слайд 49Гипотензивная терапия в подостром периоде ишемического инсульта
Постепенное снижение АД (спонтанное
или медикаментозное) представляется полезным.
Если спонтанного снижения АД до привычных
для больного значений не происходит в первые несколько дней ишемического инсульта, то антигипертензивные препараты должны быть назначены. Общепризнано, однако, что и в этом периоде не надо активно стремиться к нормализации АД.
Слайд 50Гипотензивная терапия в подостром периоде ишемического инсульта
Больным с АГ в
анамнезе:
постепенное снижение АД до 160–170/90–100 мм рт. ст.,
или среднего АД
115–125 мм рт. ст.Больным без АГ в анамнезе:
постепенное снижение до 140–150/85–95 мм рт. ст.,
или среднего АД 105–115 мм рт. ст.
Слайд 51Сопровождается повышенным внутричерепным давлением:
- систолическое АД < 180 мм
рт. ст.
- среднее АД < 130 мм рт. ст.
Геморрагический инсульт:
в течение первых 24 часов
Показаны: урапидил, бета- блокаторы (эсмолол)
Не показаны: нитропруссид натрия, гидралазин
Не сопровождается повышенным внутричерепным давлением:
- систолическое АД < 160 мм рт. ст.
- среднее АД < 110 мм рт. ст.
Слайд 52Субарахноидальное кровоизлияние
Показаны: урапидил, бета- блокаторы (эсмолол), эналаприлат
Не показаны: нитропруссид натрия,
гидралазин
Систолическое АД < 160 мм рт. ст. , пока аневризма
не оперирована или сохраняется спазм мозговых сосудов.Слайд 53Интенсивное снижение АД в остром периоде (целевое САД
рт.ст. в течение
значения САД <180 мм рт.ст.. Специфических препаратов, предпочтительных в данном случае, нет.European Stroke Organisation (ESO) guidelines for the management of spontaneous intracerebral hemorrhage, 2014
Слайд 54Острая сердечная недостаточность (отек легких)
Показано внутривенное введение нитроглицерина или нитропруссида
натрия (доза постоянно титруется под контролем АД, ЧСС).
Показана комбинация одного
из указанных препаратов с петлевыми диуретиками (фуросемид внутривенно) при САД выше 140 мм рт.ст. Применение иАПФ (эналаприлат внутривенно 0,625-1,25 мг струйно в течение 5 минут) при ОЛЖН патогенетически обосновано (уменьшение постнагрузки) и эффективно.
Противопоказаны бета-блокаторы!!!
Клиническая картина: удушье, влажные хрипы над легкими
Нитроглицерин (предпочтительно), фуросемид, эналаприлат, урапидил
Слайд 55Острый коронарный синдром (ИМпST, ИМбпST нестабильная стенокардия)
Клиническая картина: Характерный болевой
синдром (приступ стенокардии)
При ИМ: повышение кардиоспецифичных ферментов, изменения на ЭКГ.
ТАКТИКА:
Активная
терапия проводится при САД > 160 мм рт. ст. и ДАД > 100 мм рт. ст. Снижение АД на 20—30 % от исходного.
Если АД > 185/100 мм рт. ст., то это относительное противопоказание для проведения тромоболизиса при ИМпST. Желательным представляется снижение АД до <160/110 мм рт. ст.
Слайд 56Препаратами выбора для снижения АД как при нестабильной стенокардии, так
и при ИМ являются β-блокаторы (внутривенно)
Эффективно использование нитратов (нитроглицерин внутривенно).
Эффективно
использование иАПФ, которые снижают ОПСС без рефлекторной активации симпато-адреналовой системы. Недигидропиридиновые БКК представляются препаратами второго выбора при наличии противопоказаний к использованию β-блокаторов и невыраженных признаках СН.
Метопролол в/в, эсмолол, нитроглицерин в/в, эналаприлат, урапидил
Слайд 57Расслоение аорты
ТАКТИКА
Быстрое снижение АД на 25% от исходного в течение
5-10 мин
Целевым САД может быть 110-100 мм рт. ст. и
даже ниже. Клиническая картина: боль, картина шока, при поражении брюшного отдела аорты возможны нарушения кровообращения в бассейне брыжеечных сосудов с развитием кишечной непроходимости; аортальная недостаточность; тампонада перикарда; ишемия головного и спинного мозга, конечностей и др.
Слайд 58Расслоение аорты: препараты
Препараты выбора - β-блокаторы (ПРОТИВОПОКАЗАНЫ при выраженной клапанной
регургитации или подозрении на тампонаду сердца)
Возможно комбинированное лечение с
применением наркотических анальгетиков (морфин), β-блокаторов и вазодилататоров (нитроглицерин, нитропруссид) – при этом β-блокаторы вводят до вазодилататоров!!!Вазадилататоры (нитропруссид натрия, нитроглицерин), дигидропиридиновые блокаторы кальциевых каналов и гидралазин в качестве монотерапии противопоказаны.
Возможно применение ганглиоблокаторов.
Не показаны: фуросемид (исключение – отек легких) и эналаприлат.
Слайд 59При расслоении внутривенно вводят нитраты (нитроглицерин, изосорбида динитрат) или нифедипин
(10—20 мг, таблетку разжевать) в сочетании с внутривенным введением β-адреноблокаторов
(пропранолол или метопролол).При непереносимости β-адреноблокаторов блокатор кальциевых каналов верапамил вводят внутривенно медленно в дозе 5—10 мг.
Слайд 61Преэклампсия и эклампсия
Преэклампсией называется сочетание АГ и протеинурии >0,3 г/сут,
впервые выявленное после 20 недель беременности. Однако этот патологический процесс
может протекать и без протеинурии, но с наличием других симптомов (поражение нервной системы, печени, гемолиз и др.).Эклампсия - развитие отека головного мозга с головными болями, гиперрефлексией и судорожным синдромом, кровоизлияниями в сетчатку, картиной эксудатов и отека соска зрительного нерва при осмотре глазного дна.
HELLP-синдром, который включает гемолиз (Haemolysis), повышение уровня печеночных ферментов (Elevated Liver enzymes) и тромбоцитопению (Low Platelets).
Критическим уровнем АД считается для САД >170 мм рт. ст., для ДАД>110 мм рт. ст.
Слайд 62Применение сульфата магния является предпочтительным методом контролирования приступов.
При помощи
инфузионного насоса должна быть введена ударная доза лекарства в количестве
4 г за 5–10 минут, а в дальнейшем – по 1 г/час в течение 24 часов после последнего приступа.Рецидивирующие приступы следует лечить либо болюсом в 2г сульфата магния, либо путем увеличения темпа вливания до 1,5 или 2,0 г/час.
Если женщине назначен сульфат магния, то его следует продолжать принимать минимум в течение 24 часов после родов или в течение 24 после последнего приступа.
Преэклампсия и эклампсия: тактика
Слайд 63Катехоламиновые кризы
Показаны: фентоламин, урапидил, нитропруссид натрия
Не показаны: бета-блокаторы в
монотерапии
Возможно: фентоламин + β-блокатор,
нитропруссид натрия + β-блокатор(при этом β-блокатор вводится после фентолаина
или нитропруссида натрия)
Катехоламиновые кризы - при феохромоцитоме, приеме ингибиторов МАО и тирамина, симпатомиметиков.
Слайд 64Острый гломерулонефрит
Лечение ГК, сопровождающегося острым нарушением функции почек, не должно
включать нефротоксичные препараты, потенциально способные уменьшить почечный кровоток.
Для лечения повышенного
АД, наряду с мочегонными, предпочтительны антагонисты кальция (никардипин, верапамил, дилтиазем)Ингибиторы АПФ или сартаны следует назначать с осторожностью, их применение возможно только при сохранной функции почек и отсутствии гиперкалиемии.
Показаны: антагонисты кальция, урапидил, фуросемид
Не показаны/ с осторожностью: β-блокаторы, ингибиторы АПФ
Слайд 65Алкоголь-индуцированные гипертонические кризы
Резкое повышение АД возможно как в фазу интоксикации
(опьянения), так и наиболее часто - на фоне абстиненции.
Для купирования
ГК могут быть применены β-блокаторы и карведилол.Возможно назначение иАПФ и БКК.
По мере снижения АД основной задачей становится проведение дезинтоксикации и регидратации.
Применение клонидина противопоказано!!!
Слайд 68Травмы головы
Рекомендуется применение эсмолола (кардиоселективный β-блокатор ультракороткого действия).
В случае
ГК вследствие травмы головы следует избегать препаратов, оказывающих седативный эффект
или повышающих внутричерепное давление.Не рекомендуется: метилдопа, резерпин, нитропруссид натрия, нитроглицерин, гидралазин.
Слайд 69Предоперационная гипертензия
Показаны: урапидил, нитропруссид натрия, нитроглицерин, эсмолол, бета-блокаторы.
Бета-блокаторы -
препараты выбора при сосудистых вмешательствах и у больных со средним
или высоким риском сердечных осложнений.Целевое предоперационное АД находится в пределах 20 % от обычного АД пациента, кроме тех случаев, когда есть вероятность развития жизнеугрожающего артериального кровотечения.
Слайд 70Гипертонические кризы у пожилых
Особенно опасным следует считать развитие гипотонии с
потенциальной гипоперфузией органов, в первую очередь – головного мозга, сердца
и почек.Необходим отказ от препаратов, вызывающих резкое неконтролируемое снижение АД – нифедипина с быстрым высвобождением, гидралазина.
У пожилых больных с признаками распространенного атеросклероза, курящих стоит воздержаться от внутривенного введения эналаприлата.
Хорошим препаратом для купирования ГК у пожилых является клонидин per os.
Слайд 71Гипертонические кризы у детей
ГК в детском возрасте в большинстве случаев
возникают на фоне почечной гипертонии (постстрептококковый гломерулонефрит).
Колебаниям АД способствуют
терапия циклоспорином и глюкокортикостероидами. Осложнения - острая гипертоническая энцефалопатия, проявляющаяся беспокойством, головными болями, рвотой, судорогами, нередки расстройства зрения, носовые кровотечения, кроме того, возможно развитие левожелудочковой недостаточности.
В отличие от взрослых пациентов с ГК, у детей с успехом может применяться короткодействующий нифедипин per os.
Слайд 72Выводы:
Гипертонический криз - это состояние требующее быстрого контролируемого снижения АД.
С точки зрения определения тактики лечения наиболее рациональным является разделение
ГК на неосложненный и осложненный.При неосложненном ГК экстренной госпитализации чаще всего не требуется (можно ограничиться применением пероральных препаратов).
Осложненный ГК требует экстренной госпитализации и немедленного, но контролируемого снижения АД с применением парентеральных средств.
Слайд 75Использование диуретических препаратов при ГК
Проведенные исследования в НИИ им. Склифосовского
показали, что на высоте гипертонического криза что у 42% больных
существует дефицит жидкости в организмеУ 41% нет отклонений от должного уровня и лишь у 17% имеется ее задержка.
Эти данные убедительно доказывают, что у 83% нет прямых показаний для применения мочегонных средств.