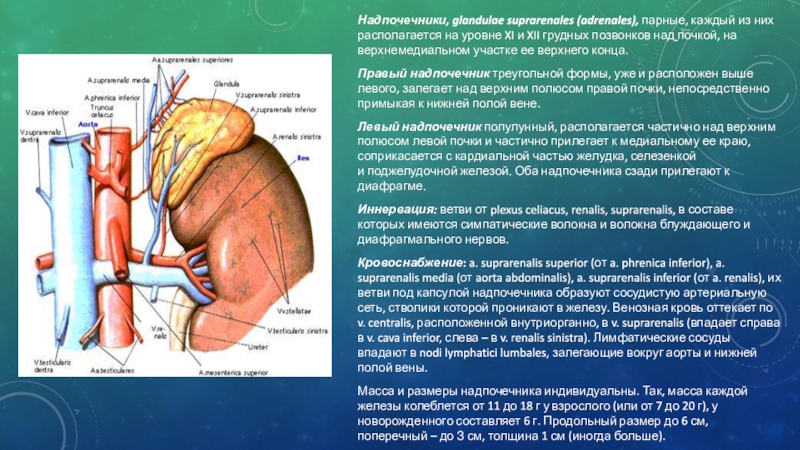
Слайд 2Надпочечники, glandulae suprarenales (adrenales), парные, каждый из них располагается на уровне
XI и XII грудных позвонков над почкой, на верхнемедиальном участке ее верхнего конца.
Правый надпочечник треугольной формы, уже и расположен выше левого, залегает над верхним полюсом правой почки, непосредственно примыкая к нижней полой вене.
Левый надпочечник полулунный, располагается частично над верхним полюсом левой почки и частично прилегает к медиальному ее краю, соприкасается с кардиальной частью желудка, селезенкой и поджелудочной железой. Оба надпочечника сзади прилегают к диафрагме.
Иннервация: ветви от plexus celiacus, renalis, suprarenalis, в составе которых имеются симпатические волокна и волокна блуждающего и диафрагмального нервов.
Кровоснабжение: a. suprarenalis superior (от a. phrenica inferior), a. suprarenalis media (от aorta abdominalis), a. suprarenalis inferior (от a. renalis), их ветви под капсулой надпочечника образуют сосудистую артериальную сеть, стволики которой проникают в железу. Венозная кровь оттекает по v. centralis, расположенной внутриорганно, в v. suprarenalis (впадает справа в v. cava inferior, слева – в v. renalis sinistra). Лимфатические сосуды впадают в nodi lymphatici lumbales, залегающие вокруг аорты и нижней полой вены.
Масса и размеры надпочечника индивидуальны. Так, масса каждой железы колеблется от 11 до 18 г у взрослого (или от 7 до 20 г), у новорожденного составляет 6 г. Продольный размер до 6 см, поперечный – до З см, толщина 1 см (иногда больше).
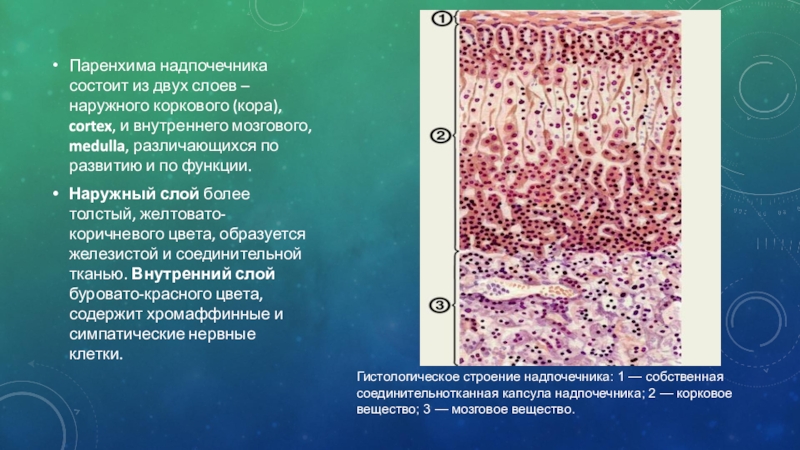
Слайд 3Паренхима надпочечника состоит из двух слоев – наружного коркового (кора),
cortex, и внутреннего мозгового, medulla, различающихся по развитию и по
функции.
Наружный слой более толстый, желтовато-коричневого цвета, образуется железистой и соединительной тканью. Внутренний слой буровато-красного цвета, содержит хромаффинные и симпатические нервные клетки.
Гистологическое строение надпочечника: 1 — собственная соединительнотканная капсула надпочечника; 2 — корковое вещество; 3 — мозговое вещество.
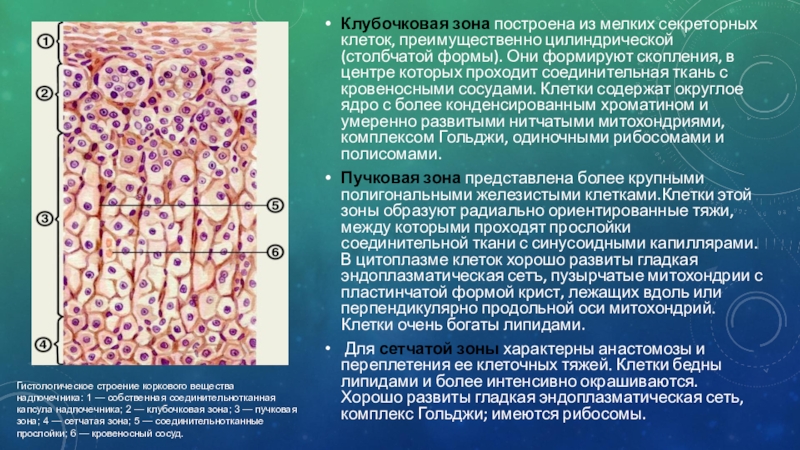
Слайд 4Клубочковая зона построена из мелких секреторных клеток, преимущественно цилиндрической (столбчатой
формы). Они формируют скопления, в центре которых проходит соединительная ткань
с кровеносными сосудами. Клетки содержат округлое ядро с более конденсированным хроматином и умеренно развитыми нитчатыми митохондриями, комплексом Гольджи, одиночными рибосомами и полисомами.
Пучковая зона представлена более крупными полигональными железистыми клетками.Клетки этой зоны образуют радиально ориентированные тяжи, между которыми проходят прослойки соединительной ткани с синусоидными капиллярами. В цитоплазме клеток хорошо развиты гладкая эндоплазматическая сетъ, пузырчатые митохондрии с пластинчатой формой крист, лежащих вдоль или перпендикулярно продольной оси митохондрий. Клетки очень богаты липидами.
Для сетчатой зоны характерны анастомозы и переплетения ее клеточных тяжей. Клетки бедны липидами и более интенсивно окрашиваются. Хорошо развиты гладкая эндоплазматическая сеть, комплекс Гольджи; имеются рибосомы.
Гистологическое строение коркового вещества надпочечника: 1 — собственная соединительнотканная капсула надпочечника; 2 — клубочковая зона; 3 — пучковая зона; 4 — сетчатая зона; 5 — соединительнотканные прослойки; 6 — кровеносный сосуд.
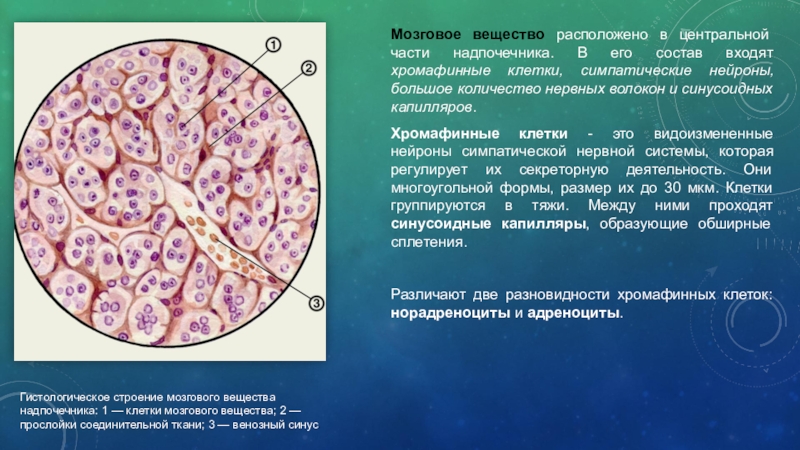
Слайд 5Мозговое вещество расположено в центральной части надпочечника. В его состав
входят хромафинные клетки, симпатические нейроны, большое количество нервных волокон и
синусоидных капилляров.
Хромафинные клетки - это видоизмененные нейроны симпатической нервной системы, которая регулирует их секреторную деятельность. Они многоугольной формы, размер их до 30 мкм. Клетки группируются в тяжи. Между ними проходят синусоидные капилляры, образующие обширные сплетения.
Различают две разновидности хромафинных клеток: норадреноциты и адреноциты.
Гистологическое строение мозгового вещества надпочечника: 1 — клетки мозгового вещества; 2 — прослойки соединительной ткани; 3 — венозный синус.
Слайд 6Корковое вещество
Три основные группы:
минералокортикоиды (альдостерон, дезоксикортикостерон, 18-оксикортикостерон);
глюкокортикоиды (кортизол,
кортизон, кортикостерон, 11-дезоксикортизол и 11-дегидрокортикостерон) ;
половые гормоны (андрогены, эстрогены
и небольшое количество прогестерона).
Слайд 7Минералокортикоиды
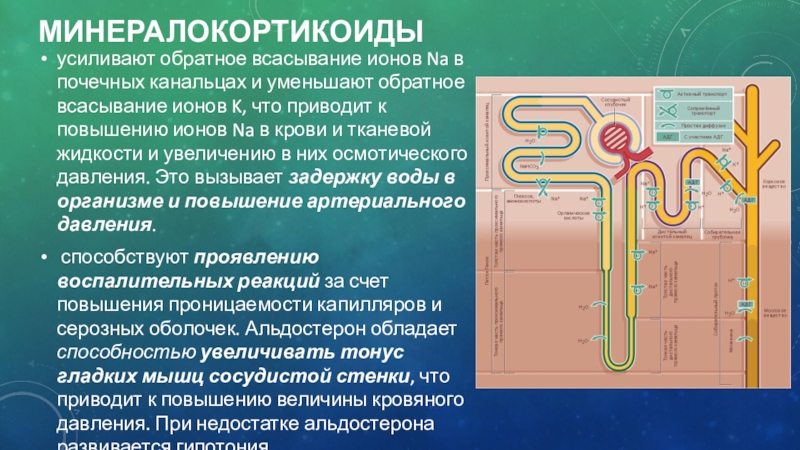
усиливают обратное всасывание ионов Na в почечных канальцах и уменьшают
обратное всасывание ионов K, что приводит к повышению ионов Na
в крови и тканевой жидкости и увеличению в них осмотического давления. Это вызывает задержку воды в организме и повышение артериального давления.
способствуют проявлению воспалительных реакций за счет повышения проницаемости капилляров и серозных оболочек. Альдостерон обладает способностью увеличивать тонус гладких мышц сосудистой стенки, что приводит к повышению величины кровяного давления. При недостатке альдостерона развивается гипотония
Слайд 8Глюкокортикоиды
участвуют в регуляции углеводного метаболизма , подавляя использование глюкозы и усиливая
распад белков в тканях, увеличивают содержание липидов в крови.
обладают выраженным противовоспалительным действием,
индуцируют апоптоз клеток лимфоидной ткани (в тимусе , селезенке ,лимфоузлах );
угнетают рост фибробластов при заживлении ран ;
подавляют воспалительную реакцию , вызванную бактериальными и химическими агентами, блокируют выход лизосомных ферментов из лейкоцитов .
принимают участие как в регуляции синтеза катехоламинов , так и в реализации их действия;
стимулируют синтез гормона роста , а также липокринов , что вызывает снижение выработки простагландинов .
играют важную роль в адаптации организма к различным стрессовым воздействиям, таким как травмы, тяжелые инфекционные заболевания, интоксикации и т.п
во многих случаях выступают в роли факторов, способствующих дифференцировке различных тканей
Слайд 9Половые гормоны
имеют большое значение в развитии половых органов в детском возрасте, когда
внутрисекреторная функция половых желез незначительна.
Оказывают анаболическое действие на белковый обмен: повышают
синтез белка за счет увеличенного включения в его молекулу аминокислот.
Слайд 10Мозговое вещество
Адреналин – гормон, синтезирующийся клетками мозгового вещества надпочечников, относится к
группе катехоламинов. Поступая в кровь, адреналин оказывает влияние практически на
все органы. Особенно ярко проявляется его действие при стрессе, когда в кровоток одномоментно поступает большое количество гормона
Норадреналин непосредственно участвует в передаче нервных импульсов в нейронах симпатического отдела центральной нервной системы, оказывает мощное сосудосуживающее действие
Слайд 11Синдром гипокортицизма, или надпочечниковая недостаточность- полисимптомное эндокринное заболевание, обусловленное недостаточной
секрецией гормонов коры надпочечников вследствие нарушения функционирования звеньев гипоталамо-гипофизарно-надпочечниковай системы.
Слайд 12КЛАССИФИКАЦИЯ
Острая
Хроническая
Явная
Латентная
Первичная ( аутоиммунная деструкция коры надпочечников:изолированная 1-ХНН,аутоиммунный полигландулярный синдром 1типа,аутоиммунный
полигандулярный синдром 2 типа; туберкулёз, ятрогенная, адренолейкодистрофия, метастатическое и опухолевое
поражение, геморрагический инфаркт)
Вторичная ( терапия ГКС, гипопитуитаризм, изолированный дефект АКТГ)
Третичная (поражение гипоталамуса, длительное применение подавляющих доз ГК)
Слайд 13Эпидемиология
Заболевание встречается у 0,3-1 на 100000 населения, одинаково часто у
мужчин и женщин, в возрасте преимущественно от 20 до 50
лет.
Истинная частота центральных форм ХНН неизвестна, но наиболее частой ее причиной является подавление гипоталамо-гипофизарно-надпочечниковой системы на фоне хронической терапии глюкокортикоидами. В клинической практике чаще встречается первичный гипокортицизм (около 95% всех случаев). Примерно у 25% больных заболевание впервые диагностируется, когда пациент находится в критическом состоянии. Летальность составляет 40-50%.
Слайд 14Томас Аддисон – английский врач, живший в XIX веке. Именно он
в 1855 году описал патологическое состояние, характеризующееся неспособностью надпочечников производить
достаточное количество гормонов и, прежде всего, кортизола. С тех пор хроническая недостаточность коры надпочечников носит название болезни Аддисона.
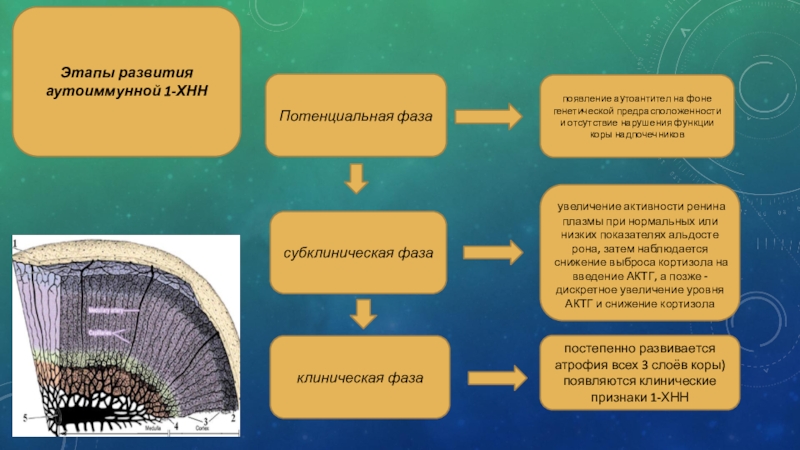
Слайд 15Потенциальная фаза
субклиническая фаза
клиническая фаза
появление аутоантител на фоне генетической
предрасположенности и отсутствие нарушения функции коры надпочечников
увеличение активности ренина
плазмы при нормальных или низких показателях альдостерона, затем наблюдается снижение выброса кортизола на введение АКТГ, а позже - дискретное увеличение уровня АКТГ и снижение кортизола
постепенно развивается атрофия всех 3 слоёв коры) появляются клинические признаки 1-ХНН
Этапы развития аутоиммунной 1-ХНН
Слайд 16Аутоиммунный полигландулярный синдром (АПС) - первичное аутоиммунное поражение двух и
более периферических эндокринных желез, приводящее, как правило, к их недостаточности,
часто сочетающееся с различными органоспецифическими неэндокринными заболеваниями аутоиммунного генеза. Выделяют АПС I типа и АПС II типа (АПС-1 и АПС-2).
Для АПС-1 характерна классическая триада: слизисто-кожный кандидоз, гипопаратиреоз, 1-ХНН.
Самым частым проявлением АПС-2 является синдром Шмидта: сочетание 1-ХНН и аутоиммунных тиреопатий (аутоиммунный тиреоидит или диффузный токсический зоб). Реже встречается сочетание 1-ХНН с сахарным диабетом I типа (синдром Карпентера).
Слайд 17Вторичная и третичная хроническая надпочечниковая недостаточность развиваются в результате первичного
поражения гипоталамуса или гипофиза с недостаточной секрецией АКТГ, что приводит
к двусторонней атрофии коры надпочечников, а также вследствие длительного приема экзогенных ГК
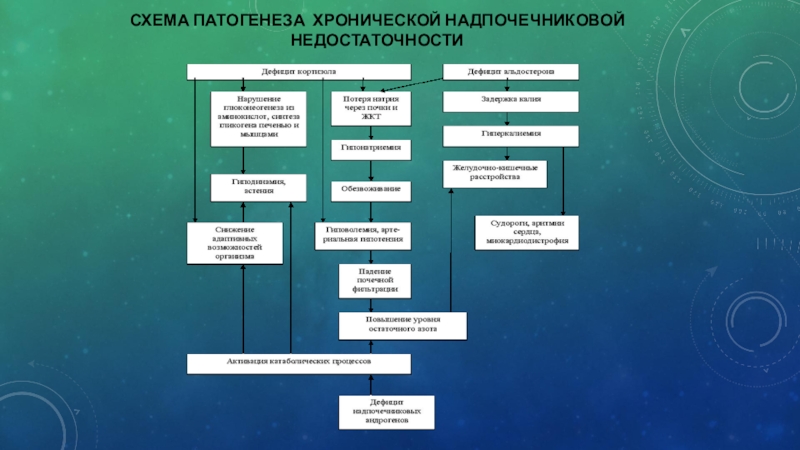
Слайд 18Схема патогенеза хронической надпочечниковой недостаточности
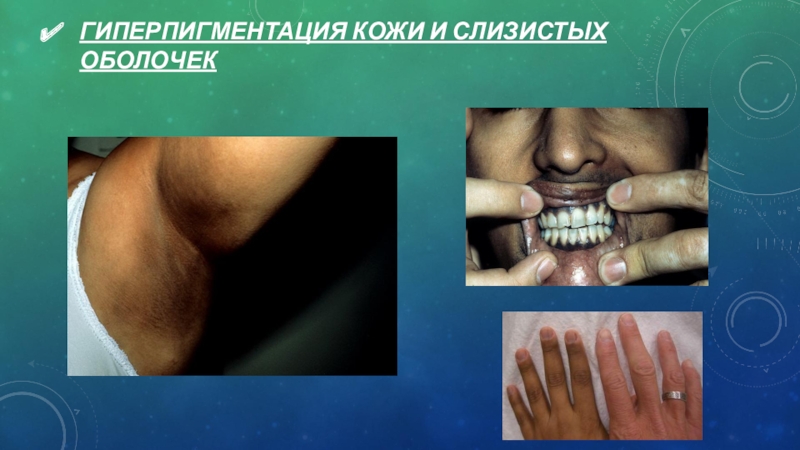
Слайд 20Гиперпигментация кожи и слизистых оболочек
Слайд 29Лабораторные методы исследования:
1) исследование суточной экскреции с мочой свободного кортизола.
2) Уровень кортизола плазмы
Слайд 303) При пограничных или сомнительных результатах определения экскреции кортизола пациентам
показано проведение короткого синактенового теста . В вену вводится синактен
в дозе 250 мкг на 5 мл физиологического раствора, через 30 и 60 минут производят забор крови для исследования уровня кортизола. Повышение уровня кортизола более 550 нмоль/л надежно исключает 1-ХНН, но не исключает 2-ХНН. Для дифференциальной диагностики 1-ХНН и 2-ХНН используют 24-часовую пробу с депо-синактеном (препарат пролонгированного действия). Через 1, 4, 8, 24 часа после парентерального введения 1 мг депо-синактена определяют кортизол плазмы. При 1-ХНН во всех пробах уровень кортизола остается низким, при 2-ХНН через 4 часа показатель повысится до 700 нмоль/л и выше.
Слайд 31Схема алгоритма диагностики аддисоновой болезни при развернутой
клинической картине.
Слайд 324) Исследование АКТГ проводится только при подтвержденной ХНН. При снижении
суточной продукции кортизола повышается активность гипоталамуса и гипофиза. При этом
возрастает содержание АКТГ в плазме крови. Если уровень АКТГ более 100 пг/мл, то при подтвержденном гипокортицизме это свидетельствует о 1-ХНН. Его снижение наблюдается при ХНН центрального генеза.
5) Исследование альдостерона и ренина плазмы. При 1-ХНН отмечается снижение содержания альдостерона и высокая активность ренина плазмы, чего не наблюдается при 2-ХНН. Предпочтение отдается пробе со стимулятором секреции альдостерона- ангиотензину. 0,5мг препарата, растворенного в 50-100 мл изотонического раствора хлорида натрия или глюкозы, вводят в/в путем инфузии в течение 50-60 минут под контролем АД. Отсутствие повышения концентрации альдостерона в конце инфузии указывает на гипоальдостеронизм-1-ХНН.
Слайд 336) При подозрении на ХНН центрального происхождения проводят тест с
инсулиновой гипогликемией. Пациенту внутривенно вводится инсулин короткого действия в дозе
0,1 ЕД/кг. При этом уровень глюкозы в плазме крови должен снизиться до 2,2 ммоль/л. Если этого не произошло, доза вводимого инсулина должна быть увеличена. Гипогликемия, развившаяся в ответ на введение инсулина, приводит к массивному выбросу кортикотропин-рилизинг-гормона и вазопрессина. Происходит стимуляция секреции АКТГ гипофизом. При этом у здоровых людей уровень АКТГ увеличивается, по крайней мере, до 150 пг/мл (при утренней норме до 40 пг/мл), а кортизола - минимум до 550 нмоль/л. При центральных формах ХНН должного подъема уровня АКТГ не происходит, что свидетельствует о поражении в системе гипоталамус-гипофиз.
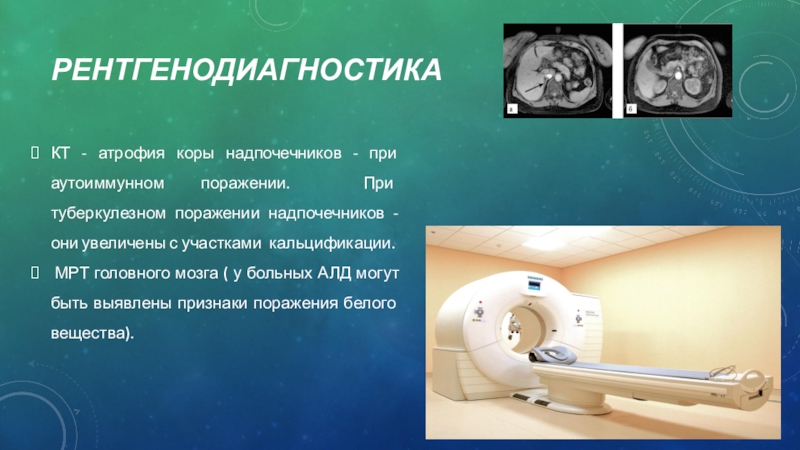
Слайд 34Рентгенодиагностика
КТ - атрофия коры надпочечников - при аутоиммунном поражении. При
туберкулезном поражении надпочечников - они увеличены с участками кальцификации.
МРТ
головного мозга ( у больных АЛД могут быть выявлены признаки поражения белого вещества).
Слайд 35Лечение
Больные с ХНН нуждаются в постоянной заместительной гормональной терапии.
При
впервые выявленной ХНН, как правило, начинают с внутримышечного введения препарата
в течение нескольких дней до нормализации состояния, затем переходят на таблетированные формы. Доза и время приема препарата должны назначаться с учетом суточного ритма секреции кортикостероидов у здорового человека: 2/3 суточной дозы принимается утром и 1/3 – во второй половине дня.
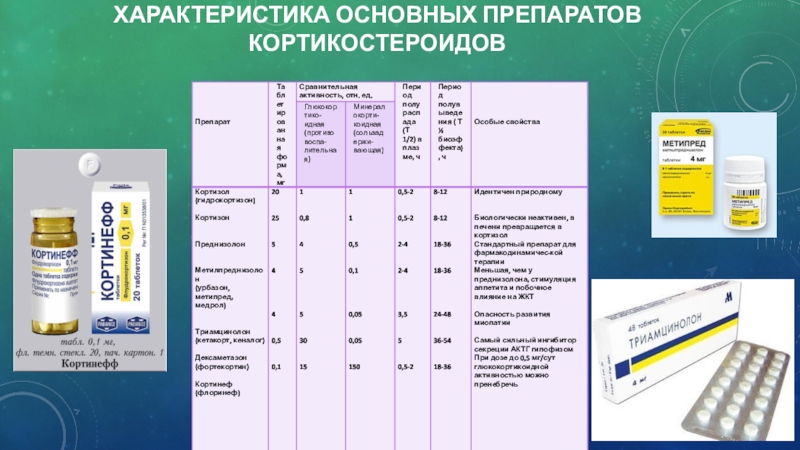
Слайд 36Гидрокортизон (кортизол, кортеф в таблетках по 5, 10 и 20
мг) является препаратом выбора; его применяют из расчета 12-15 мг/м2
в среднем по 30 мг в день (20 мг утром и 10 мг после обеда).
Слайд 37Характеристика основных препаратов кортикостероидов
Слайд 38Кортизон (кортизона ацетат, таблетки по 25 мг) обычно применяют в
дозе 40-50 мг (25 мг утром и 12,5 мг после
обеда). Однако кортизон обладает более низкой минералокортикоидной эффективностью и в настоящее время для лечения больных с надпочечниковой недостаточностью почти не применяется.
Слайд 39Критерии адекватности глюкокортикоидного компонента
заместительной терапии ХНН:
минимально выраженные жалобы
на слабость и низкую работоспособность;
отсутствие выраженной гиперпигментации кожи и
ее постепенный регресс;
поддержание нормальной массы тела, отсутствие жалоб на постоянное чувство голода и признаков передозировки (ожирение, «кушингоидизация», остеопения, остеопороз).
Слайд 40Прогноз при ранней диагностике и адекватной заместительной терапии, как правило,
благоприятный. Больные не могут заниматься тяжелым физическим трудом. Лица, страдающие
недостаточностью надпочечников, должны знать, что любое стрессовое состояние (инфекция, физическое или умственное перенапряжение и др.) требует увеличения приема глюкокортикоидов.
Слайд 41Знаменитые личности
Джон Фицджеральд Кеннеди (1917-1963) - 35-й президент США
Сэр Роджер
Баннистер-первый легкоатлет, пробежавший милю менее, чем за 4 минуты.