Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
ГНОЕРОДНЫЕ (ПИОГЕННЫЕ) КОККИ
Содержание
- 1. ГНОЕРОДНЫЕ (ПИОГЕННЫЕ) КОККИ
- 2. Гноеродные коккиГрамположительные – роды:Staphylococcus StreptococcusГрамотрицательные – род:Neisseria
- 3. СТАФИЛОКОККИ род Staphylococcus
- 4. Виды стафилококковS.aureus - золотистыйS.epidermidis - эпидермальныйS.saprophyticus - сапрофитический
- 5. Морфологические признаки- грамположительные кокки, - в мазке
- 6. Чистая культура стафилококка, окраска по Граму
- 7. Культуральные признакирастут на простых питательных средах при
- 8. Культуральные признакиНа молочно-солевом агаре S. aureus -
- 9. Биохимические признакибольшой набора ферментов, родовым свойством является
- 10. Серологические признакивидоспецифические антигены: –
- 11. Факторы патогенности1. Ферменты вирулентности (патогенности):Плазмокоагулаза (главный фактор
- 12. Факторы патогенности2. Факторы, угнетающие фагоцитоз: = микрокапсула, = белок А.
- 13. Факторы патогенности3. Белковые токсины - эзотоксиныМембраноповреждающие (основной
- 14. Стафилококковые инфекции: эпидемиология Источник инфекцииМеханизмы передачи
- 15. Стафилококковые инфекции1. Болезни кожи и подкожной клетчатки:
- 16. Стафилококковые инфекции3. Болезни нервной системы и органов
- 17. Стафилококковые инфекции5. Болезни костно-мышечной системы и соединительной
- 18. Стафилококковые инфекции7. Болезни мочеполовых органов: -
- 19. Профилактика стафилококковых инфекцийНеспецифическая = комплекс мер, направленных на:А. ликвидацию источника инфекции,Б. разрыв механизма и путей передачи.Специфическая
- 20. Неспецифическая профилактика стафилококковых инфекций, направленная на
- 21. Неспецифическая профилактика стафилококковых инфекций, направленная на
- 22. Специфическая профилактика стафилококковый анатоксин
- 23. Лечение стафилококковых инфекцийострые инфекции: антибиотики (по результатам
- 24. Лечение стафилококковых инфекцийхронические и тяжелые инфекции:
- 25. Микробиологическая диагностика стафилококковых инфекцийГной, кровь, слизь из
- 26. Определение антибиотикограммы
- 27. Фаготипирование стафилококков
- 28. СТРЕПТОКОККИ род Streptococcus
- 29. Классификация стрептококков по полисахаридному антигенув реакции
- 30. Классификация стрептококков по способности вызывать
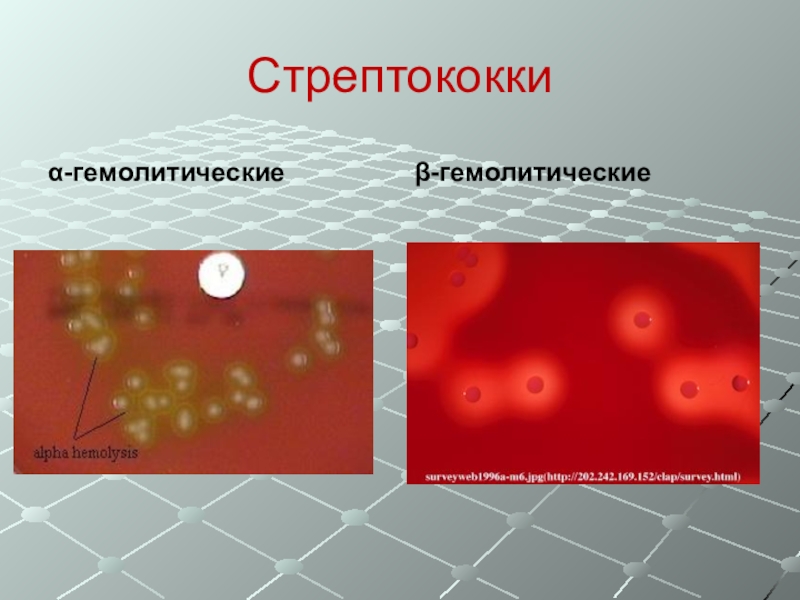
- 31. Стрептококки-гемолитические-гемолитические
- 32. Виды стрептококковS. pyogenes – серогруппа АS. pneumoniae
- 33. S. pyogenes = гноеродный кокк,гемолитический стрептококк
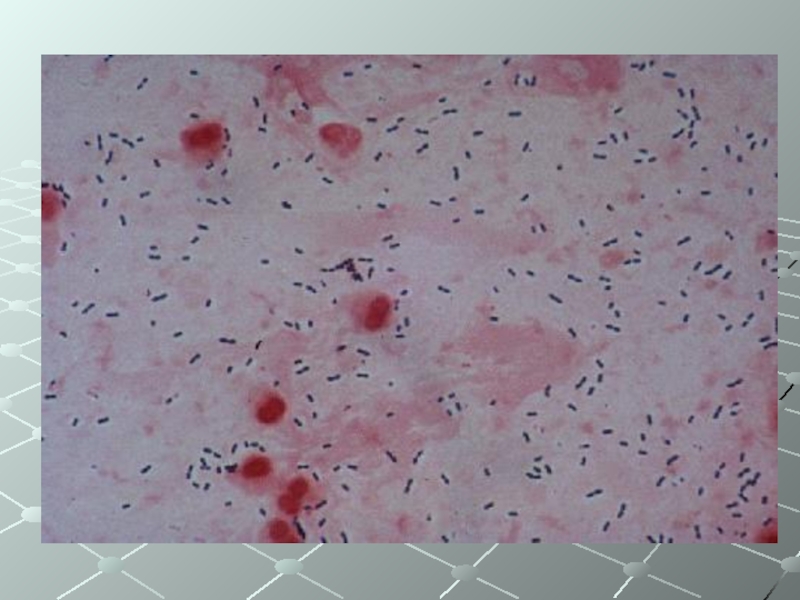
- 34. Морфологические свойства- овальные грамположительные кокки, - располагающиеся
- 35. Чистая культура стрептококка. Окраска по Граму
- 36. Культуральные свойства- растут на сложных средах (содержащих
- 37. Биохимические свойства - как стафилококки, но менее
- 38. Факторы патогенности1. ПилиМ-белок (адгезия, угнетение фагоцитоза, суперантиген),2. Ферментыстрептокиназа (гидролиз фибрина),аминопептидаза (угнетает хемотаксис фагоцитов),гиалуронидаза (обуславливает инвазию),ДНК-аза (стрептодорназа).
- 39. Факторы патогенности3. Белковые токсиныстрептолизины О и S,цитотоксин
- 40. Эпидемиология стрептококковых инфекцийисточники инфекции:- человек (больной, носитель)
- 41. Патогенез стрептококковых инфекций2 группы заболеваний:- Нагноительные (ангины, абсцессы, флегмоны, гаймориты)- Ненагноительные (рожистое воспаление, стрептодермия, импетиго, скарлатина)
- 42. Стрептококковые инфекцииПрофилактиканеспецифическая – предупреждение хронизации процессаспецифическая –
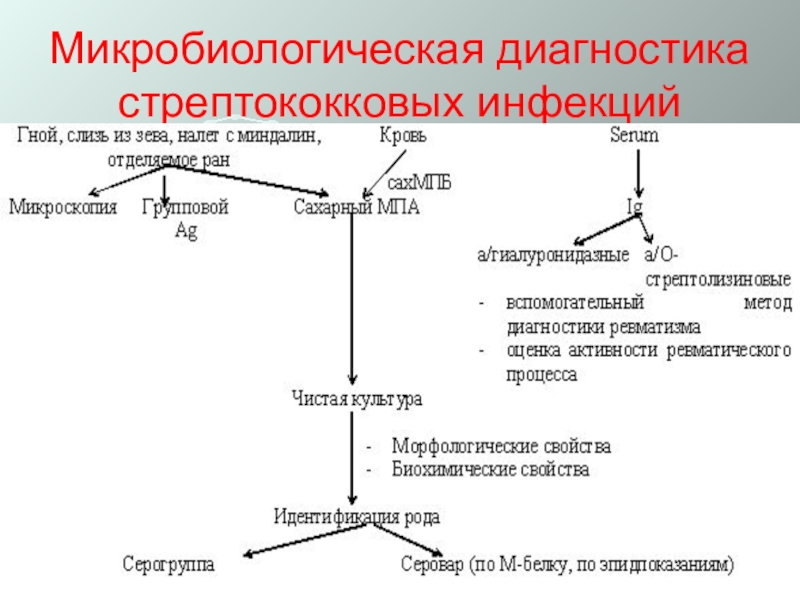
- 43. Микробиологическая диагностика стрептококковых инфекций
- 44. ПНЕВМОКОКК S. pneumoniae
- 45. Морфологические свойстваланцетовидные грамположительные кокки, располагающиеся в мазке попарно, спор не образуют, характерная черта - макрокапсула, неподвижны
- 46. Слайд 46
- 47. Культуральные свойстварастут на сложных (содержащих кровь или
- 48. Свойства пневмококкабиохимические:- умеренно выражены, характерно: ферментация инулинасерологические:по К-антигену (полисахарид капсулы) подразделяется на более 80 сероваров
- 49. факторы патогенности пневмококка1. капсула, 2. субстанция С (=тейхоевая кислота КС)
- 50. Пневмококковые инфекцииЭпидемиологияисточник инфекции: - больные, - носители
- 51. Клинические проявления пневмококковых инфекцийпневмония, менингит, ползучая язва роговицы, поражения других органов.
- 52. Профилактика пневмококковых инфекцийнеспецифическая – мероприятия, направленные на
- 53. Полисахаридная пневмококовая вакцина Пневмовакс 23
- 54. Конъюгированная пневмококовая вакцина Превенар13
- 55. Этиотропная терапия пневмококковых инфекцийантибиотики (по результатам антибиотикограммы),препараты выбора: левомицетин, цефтриаксон, ванкомицин, Рифампицин.
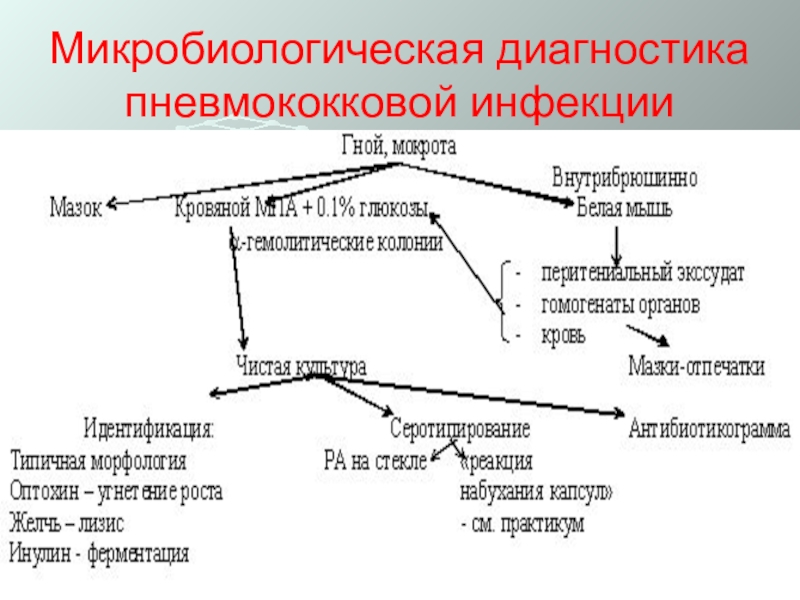
- 56. Микробиологическая диагностика пневмококковой инфекции
- 57. МЕНИНГОКОКК Neisseria meningitidis
- 58. Менингококк: классификацияПо капсульным антигенам выделяют 9 серогрупп:
- 59. Менингококк: морфологические свойства- бобовидные грамотрицательные кокки,
- 60. Чистая культура менингококка. Окраска по Граму
- 61. Менингококк: культуральные свойстварастут на сложных питательных
- 62. Менингококк: свойствабиохимические:- оксидазоположительны (родовой признак), ферментируют до кислоты глюкозу и мальтозу (видовой признак).факторы патогенности:Капсула,Эндотоксин,Пили,IgA-протеазы.
- 63. Менингококковая инфекцияЭпидемиологияисточник инфекции: человекв 70-80% случаев –
- 64. Патогенез Входные ворота: слизистые оболочки носоглотки. Размножаясь,
- 65. Менингококковая инфекцияКлинические проявлениябактерионосительство,менингококковый назофарингит,менингококкцемия,эпидемический цереброспинальный менингит .Иммунитетобусловлен комплементсвязывающими антителами против капсульных полисахаридов (постинфекционный – перекрестный)
- 66. Профилактика менингококковой инфекцииНеспецифическая – соблюдение санитарно-противоэпидемического режима
- 67. Этиотропная терапия менингококковой инфекцииантибиотики (по результатам антибиотикограммы),сульфаниламиды.
- 68. Микробиологическая диагностика
- 69. Материал для исследования: носоглоточная слизь (от
- 70. Материал для исследования: при цереброспинальном менингите
- 71. Методы диагностики1. Бактериологический – основной.
- 72. Методы диагностики 2. Бактериоскопическое исследование: 2.1.
- 73. Методы диагностики 2. Бактериоскопическое исследование: 2.2.
- 74. Методы диагностики 3.Серологический метод используют для
- 75. Методы диагностики 3.Серологический метод
- 76. ГОНОКОКК Neisseria gonorrhoeae
- 77. Гонококк: морфологические свойствабобовидные грамотрицательные кокки, располагающиеся в мазке попарно, спор и макрокапсул не образуют, неподвижны.
- 78. Гонококки в гное. Окраска по Граму
- 79. Гонококк: культуральные свойстварастут на сложных (содержащих
- 80. Гонококк: свойствабиохимические:оксидазаположительны (родовой признак), ферментируют до кислоты
- 81. Гонококк: свойствафакторы патогенности:пили (обеспечивают адгезию и колонизацию),ЛПС (эндотоксин).
- 82. Гонокковая инфекцияЭпидемиологияисточник инфекции: человекмеханизм передачи: – контактный:половой, реже – бытовой.
- 83. Гонокковая инфекцияКлинические проявленияОстрая гонорея – гнойный уретрит,
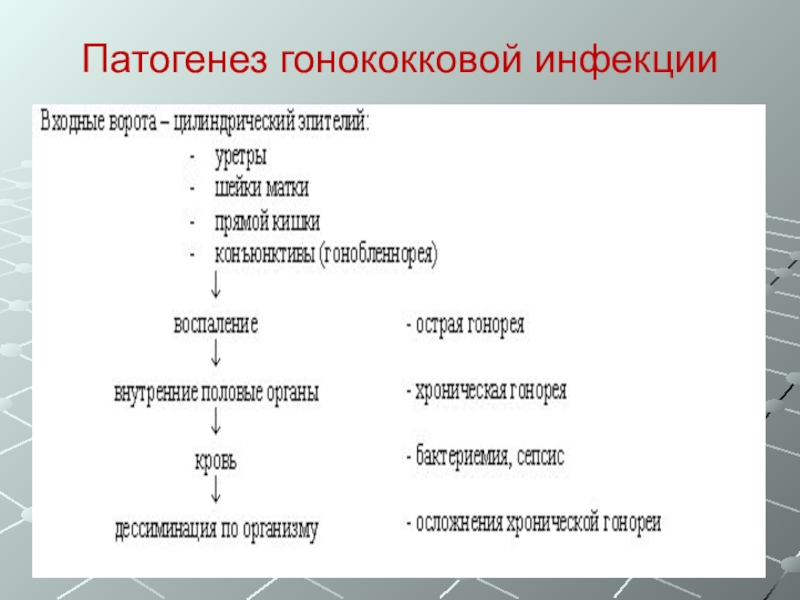
- 84. Патогенез гонококковой инфекции
- 85. Профилактика гонокковой инфекции: неспецифическая – бленнореи –
- 86. Гонокковая инфекция: этиотропная терапия При острой
- 87. Микробиологическая диагностика гонококковой инфекцииМатериал: гной из уретры,
- 88. Методы микробиологической диагностики гонококковой инфекции2.Бактериологический метод: посев
- 89. Методы микробиологической диагностики гонококковой инфекции2.Бактериологический метод -
- 90. Микробиологическая диагностика гонококковой инфекции 3. Серологический метод: РСК
- 91. Скачать презентанцию
Гноеродные коккиГрамположительные – роды:Staphylococcus StreptococcusГрамотрицательные – род:Neisseria
Слайды и текст этой презентации
Слайд 2Гноеродные кокки
Грамположительные – роды:
Staphylococcus
Streptococcus
Грамотрицательные – род:
Neisseria
Слайд 4Виды стафилококков
S.aureus - золотистый
S.epidermidis - эпидермальный
S.saprophyticus - сапрофитический
Слайд 5Морфологические признаки
- грамположительные кокки,
- в мазке располагаются кучками наподобие
гроздей винограда,
Слайд 7Культуральные признаки
растут на простых питательных средах при 370С, через сутки
образуют крупные пигментированные
S-колонии;
элективная среда –
солевая (5 – 10 % NaCl):желточно-солевой или молочно-солевой агар.
Слайд 8Культуральные признаки
На молочно-солевом агаре S. aureus - мутные круглые ровные
колонии кремового, желтого или оранжевого цвета.
На желточно-солевом агаре S.
aureus - колонии окружены радужным венчиком за счет образования фермента лецитовителлазы. На кровяном агаре образуют гемолиз.
На жидких средах - равномерное помутнение, а затем рыхлый осадок, превращающийся в тягучую массу.
Слайд 9Биохимические признаки
большой набора ферментов,
родовым свойством является ферментация глюкозы в
анаэробных условиях с образованием молочной кислоты,
S.aureus – коагулазоположительный.
Слайд 10Серологические признаки
видоспецифические антигены:
– белок А,
–тейхоевые кислоты (рибит- и глицеринтейхоевые),
у S.aureus имеются
перекрестнореагирующие антигены с эритроцитами, клетками кожи и почек.Слайд 11Факторы патогенности
1. Ферменты вирулентности (патогенности):
Плазмокоагулаза (главный фактор вирулентности): переводит протромбин
в тромбин из фибриногена вокруг микробной клетки образуется фибриновый
чехол защита от фагоцитоза.Гиалуронидаза,
Фибринолизин,
ДНК-аза,
Лецитиназа.
Слайд 13Факторы патогенности
3. Белковые токсины - эзотоксины
Мембраноповреждающие (основной – -токсин) -
действуют на клетки крови (в т.ч. эритроциты = гемолизины) и
тучные клетки;Эксфолиативные (эксфолиатины) – действуют на клетки кожи, вызывают пузырчатку новорожденных, буллезное импетиго, скарлатиноподобную сыпь;
Экзотоксин синдрома токсического шока (ЭТШ).
Им обладают более 50 % штаммов S. aureus.
Слайд 14
Стафилококковые инфекции:
эпидемиология
Источник инфекции
Механизмы передачи
(путь):
Человек:
- больные,
- носители (временные и постоянные);
2. Животные.
аэрогенный,
контактный,
фекально-оральный
(алиментарный).Слайд 15Стафилококковые инфекции
1. Болезни кожи и подкожной клетчатки:
-
пиодермия и эксфолиатиновый дерматит новорожденных,
- у более
старших детей и взрослых:= абсцесс,
= фурункул,
= панариций и др.
2. Болезни органов дыхания:
= ангина,
= плеврит,
= пневмония и др.
Слайд 16Стафилококковые инфекции
3. Болезни нервной системы и органов чувств:
=
менингит,
= отит,
= конъюнктивит и
др.4. Болезни органов пищеварения:
= стоматит,
= перитонит,
= энтерит,
= энтероколит и др.
Слайд 17Стафилококковые инфекции
5. Болезни костно-мышечной системы и соединительной ткани:
- артриты,
- остеомиелит,
- периостит и др.6. Болезни системы кровообращения:
- эндокардит,
- перикардит и др.
Слайд 18Стафилококковые инфекции
7. Болезни мочеполовых органов:
- пиелит,
- цистит,
- уретрит,
- мастит,
- эндометрит, - орхит и др.
8. Стафилококковый сепсис.
Слайд 19Профилактика стафилококковых инфекций
Неспецифическая = комплекс мер, направленных на:
А. ликвидацию источника
инфекции,
Б. разрыв механизма и путей передачи.
Специфическая
Слайд 20
Неспецифическая профилактика стафилококковых инфекций, направленная на ликвидацию источника инфекции:
1.
Выявление и лечение больных и носителей.
2.Ежедневный осмотр медперсонала, с целью
выявления и отстранения от работы лиц с гнойно-воспалительными заболеваниями (особенно кистей рук и носоглотки).3. Проведение планового обследования медперсонала на носительство стафилококка в верхних дыхательных путях, выявление резидентных носителей и их санация с помощью:
стафилококкового бактериофага,
хлорофиллипта,
эктерицида,
лизоцима.
Санация антибиотиками носителей стафилококка недопустима!!!
Слайд 21 Неспецифическая профилактика стафилококковых инфекций, направленная на разрыв механизма и путей
передачи
строгий санитарно-гигиенический режим,
строгое соблюдение правил:
асептики,
антисептики,
дезинфекции,
стерилизации.
Слайд 23Лечение стафилококковых инфекций
острые инфекции:
антибиотики (по результатам антибиотикограммы),
до получения результатов антибиотикограммы:
- антибиотики широкого спектра действия,
Н-р,
полусинтетическим пенициллины, обладающие устойчивостью к β-лактамазе. - комбинированные препараты, содержащие блокаторы
β-лактамазы,
н-р, амоксиклав (=амоксициллин в комбинации с клавулановой кислотой).
Слайд 24Лечение стафилококковых инфекций
хронические и тяжелые инфекции:
- аутовакцина,
- стафилококковый анатоксин,
- противостафилококковый
человеческий иммуноглобулин,
- антистафилококковая плазма.
Слайд 25Микробиологическая диагностика стафилококковых инфекций
Гной, кровь, слизь из зева, носа, отделяемое
ран, мокрота
посевмазок ЖСА - «радужный венчик» кровяной/ шоколадный агар-
грам + гемолиз
кокки
чистая культура: плазмокоагулаза +
глюкоза под маслом +
маннит под маслом +
Антибиотикограмма фаготипирование
Слайд 29Классификация стрептококков
по полисахаридному антигену
в реакции преципитации (РП) подразделяют на
20 групп (A – V).
Наибольшую роль в патологии человека
играют стрептококки группы А.Слайд 30Классификация стрептококков
по способности вызывать гемолиз
на МПА с
кровью барана:
-гемолитические – окруженные небольшой зоной гемолиза с зеленоватым оттенком,
(из-за чего называются еще зеленящими стрептококками),-гемолитические – окруженные прозрачной зоной гемолиза, играют основную роль (среди других стрептококков) в патологии человека,
-гемолитические стрептококки не образуют на агаре с кровью барана визуально видимых зон гемолиза (негемолитические).
Слайд 32Виды стрептококков
S. pyogenes – серогруппа А
S. pneumoniae – серогруппа не
определена
Оральные стрептококки:
S. mutans,S. mitis,
S. salivarius,
S. sanguis
Слайд 34Морфологические свойства
- овальные грамположительные кокки,
- располагающиеся в мазке цепочками,
- спор и макрокапсул не образуют,
- неподвижны.
Слайд 36Культуральные свойства
- растут на сложных средах (содержащих глюкозу, сыворотку или
кровь) при 370С, образуют через сутки мелкие прозрачные S-формы колоний
-
на жидких дают придонный рост, оставляя среду прозрачной.Слайд 37Биохимические свойства
- как стафилококки, но менее выражена протеолитическая активность,
-
в отличие от стафилококков не образуют каталазы.
Слайд 38Факторы патогенности
1. Пили
М-белок (адгезия, угнетение фагоцитоза, суперантиген),
2. Ферменты
стрептокиназа (гидролиз фибрина),
аминопептидаза
(угнетает хемотаксис фагоцитов),
гиалуронидаза (обуславливает инвазию),
ДНК-аза (стрептодорназа).
Слайд 39Факторы патогенности
3. Белковые токсины
стрептолизины О и S,
цитотоксин (у нефритогенных стрептококков),
эритрогенин
(у скарлатинозного стрептококка – пироген и аллерген).
Слайд 40Эпидемиология
стрептококковых инфекций
источники инфекции:
- человек (больной, носитель)
- животные,
механизмы передачи:
- аэрогенный (основной),
- контактный (дополнительный)
Слайд 41Патогенез
стрептококковых инфекций
2 группы заболеваний:
- Нагноительные (ангины, абсцессы, флегмоны, гаймориты)
- Ненагноительные
(рожистое воспаление, стрептодермия, импетиго, скарлатина)
Слайд 42Стрептококковые инфекции
Профилактика
неспецифическая – предупреждение хронизации процесса
специфическая – не разработана
Этиотропная терапия
пенициллины
(к ним у стрептококков устойчивость не развивается)
Слайд 45Морфологические свойства
ланцетовидные грамположительные кокки,
располагающиеся в мазке попарно,
спор не
образуют,
характерная черта - макрокапсула,
неподвижны
Слайд 47Культуральные свойства
растут на сложных (содержащих кровь или сыворотку + 0,1%
глюкозы) питательных средах при 370С,
образуют через сутки мелкие S-колонии
с α-гемолизомСлайд 48Свойства пневмококка
биохимические:
- умеренно выражены,
характерно: ферментация инулина
серологические:
по К-антигену (полисахарид капсулы)
подразделяется на более 80 сероваров
Слайд 50Пневмококковые инфекции
Эпидемиология
источник инфекции:
- больные,
- носители (до 50% детей
дошкольного возраста, до 25% взрослых)
механизмы (пути) передачи:
аэрогенный (воздушно-капельный, особенно
при вспышках), контактный.
предрасполагающие условия: снижение резистентности, на фоне другой патологии, алкоголизм
Слайд 51Клинические проявления
пневмококковых инфекций
пневмония,
менингит,
ползучая язва роговицы,
поражения других органов.
Слайд 52Профилактика
пневмококковых инфекций
неспецифическая – мероприятия, направленные на предупреждение возникновения эндогенной инфекции,
специфическая
– поливалентная химическая вакцина (группам риска) 2 вакцины:
Полисахаридная
Конъюгированная
Слайд 53
Полисахаридная
пневмококовая вакцина
Пневмовакс 23 - смесь высокоочищенных капсульных полисахаридов из
23 наиболее распространённых и инвазивных серотипов Streptococcus pneumoniae
Слайд 54
Конъюгированная
пневмококовая вакцина
Превенар13 - представляет собой капсулярные полисахариды 13
серотипов пневмококка: 1, 3, 4, 5, 6A, 6B, 7F, 9V,
14, 18C, 19A, 19F и 23F, индивидуально конъюгированные с дифтерийным белком CRM197 и адсорбированные на алюминия фосфате,=вакцина пневмококковая полисахаридная конъюгированная адсорбированная, тринадцативалентная.
Слайд 55Этиотропная терапия пневмококковых инфекций
антибиотики (по результатам антибиотикограммы),
препараты выбора:
левомицетин,
цефтриаксон,
ванкомицин,
Рифампицин.
Слайд 58Менингококк: классификация
По капсульным антигенам выделяют
9 серогрупп: A, B, C,
D, X, Y, Z, W135, E29.
Штаммы серогруппы А вызывают
эпидемические вспышки, В, С и Y – спорадические случаи заболеваний.
На основании различий типоспецифических антигенов выделяют серотипы, которые обозначают арабскими цифрами.
Серотипы выявлены в серогруппах В, С, Y, W135.
Слайд 59Менингококк: морфологические свойства
- бобовидные грамотрицательные кокки,
располагающиеся в мазке
попарно,
спор не образуют,
образуют с трудом обнаруживаемую макрокапсулу,
неподвижны.
Слайд 61Менингококк:
культуральные свойства
растут на сложных питательных средах (содержащих большое количество
белка, например сывороточных) при 370С (лучше – при повышенном СО2),
образуют через 2-3 суток мелкие круглые бесцветные нежные S-колонии маслянистой консистенции.
Слайд 62Менингококк: свойства
биохимические:
- оксидазоположительны (родовой признак),
ферментируют до кислоты глюкозу
и мальтозу (видовой признак).
факторы патогенности:
Капсула,
Эндотоксин,
Пили,
IgA-протеазы.
Слайд 63Менингококковая инфекция
Эпидемиология
источник инфекции: человек
в 70-80% случаев – носители,
в 10-30% случаев
– больные менингококковым назофарингитом,
в 1-3% случаев – больные генерализованными формами
менингококковой инфекции.механизм передачи – аэрогенный (воздушно-капельный путь)
Слайд 64Патогенез
Входные ворота: слизистые оболочки носоглотки.
Размножаясь, они формируют первичный очаг
воспаления.
По окончаниям обонятельного нерва воспалительный процесс может распространиться на
оболочки мозга. Возможно и гематогенное распространение менингококка по организму.
Важная роль в патогенезе принадлежит эндотоксину, который обнаруживается в крови и спинномозговой жидкости, участвует в развитии токсического шока и угнетении фагоцитарной активности нейтрофилов.
Слайд 65Менингококковая инфекция
Клинические проявления
бактерионосительство,
менингококковый назофарингит,
менингококкцемия,
эпидемический цереброспинальный менингит .
Иммунитет
обусловлен комплементсвязывающими антителами против
капсульных полисахаридов (постинфекционный – перекрестный)
Слайд 66Профилактика
менингококковой инфекции
Неспецифическая – соблюдение санитарно-противоэпидемического режима в дошкольных, школьных учреждениях
и местах постоянного скопления людей.
Специфическая:
активная – химическая вакцина (полисахариды групп
А и С). В России проводят вакцинацию групп риска менингококковой вакциной А или бивакциной А+С.
В замкнутых коллективах, если имеется хотя бы один случай менингококковой инфекции, проводят химиопрофилактику с применением антибиотиков.
Для создания пассивного иммунитета детям дошкольного возраста вводят однократно иммуноглобулин.
Слайд 67Этиотропная терапия
менингококковой инфекции
антибиотики (по результатам антибиотикограммы),
сульфаниламиды.
Препарат выбора – бензилпенициллин,
эффективны также полусинтетические пенициллины (ампициллин, оксациллин).
Оптимально назначение антибиотиков в
сочетании с диуретиками.Слайд 69
Материал для исследования:
носоглоточная слизь (от больных и носителей), которую берут
специальным тампоном, изогнутым под углом, с задней стенки глотки при
визуальном контроле, вводя тампон за мягкое небо,ликвор, кровь, гной с мозговых оболочек, соскоб с элементов геморрагической сыпи на коже.
Слайд 70
Материал для исследования:
при цереброспинальном менингите исследуемым материалом является ликвор, берут
его в день госпитализации больного асептически люмбальной пункцией в количестве
2-5 мл.от трупа гной с мозговых оболочек, соскоб из кожных поражений берут во время вскрытия.
Поскольку менингококки очень неустойчивы вне организма человека, клинический материал транспортируют в утепленных контейнерах при 30-350.
Слайд 71Методы диагностики
1. Бактериологический – основной.
Материал засевают на
чашки с питательным агаром, содержащим кровь, сыворотку крови или асцитическую
жидкость, в которую добавили антибиотик ристомицин (150 ЕД/мл) для подавления грамположительных кокков.Культуры инкубируют в течение 18-24 ч при 370С в сосуде со свечой или в специальном термостате с повышенным содержанием СО2 (8-10%).
Идентификацию выделенной культуры проводят на основании биохимических свойств.
Принадлежность к серогруппам определяют в реакции агглютинации.
Для эпидемиологического анализа проводят фаготипирование выделенных культур менингококков.
Слайд 72Методы диагностики
2. Бактериоскопическое исследование:
2.1. Ликвор центрифугируют, из осадка
готовят мазки, которые окрашивают по Граму, метиленовым синим и другими
методами.В положительных случаях наблюдают:
полинуклеарные лейкоциты,
эритроциты,
нити фибрина,
грамотрицательные диплококки бобовидной формы, окруженные капсулой в виде плохо окрашиваемого ореола.
Слайд 73Методы диагностики
2. Бактериоскопическое исследование:
2.2. Для микроскопического исследования крови
готовят препарат «толстой капли», который высушивают и окрашивают метиленовой синью
без фиксации.В положительном случае обнаруживают на голубом фоне менингококки, имеющие типичную морфологию, окруженные капсулой в виде бесцветного ореола.
2.3.Трупный материал исследуют только бактериоскопически из-за низкой жизнеспособности менингококка.
2.4. Носоглоточная слизь не микроскопируется из-за наличия в ней условно-патогенных нейссерий, морфологически сходных с менингококком.
Слайд 74Методы диагностики
3.Серологический метод
используют для обнаружения растворимых антигенов менингококка
в ликворе и других видах материала или антител в сыворотке
крови.3.1. Для обнаружения антигена применяют ИФА, РИА и метод встречного иммуноэлектрофореза:
- в агаровых пластинах на стекле размером 9 х 12 см вырезают два параллельных ряда лунок диаметром около 3 мм.
- В лунки одного ряда вносят исследуемую жидкость, в лунки другого ряда – преципитирующие антименингококковые сыворотки разных серогрупп. Для реакции используется веронал-мединаловый буфер.
- Пластины помещают в аппарат для иммуноэлектрофореза на 40-45 мин при комнатной температуре и силе тока около 30 А.
- При положительном результате между лунками со спинномозговой жидкостью и соответствующей антисывороткой образуются 1-2 полосы преципитации.
Слайд 75Методы диагностики
3.Серологический метод
3.2.
Для обнаружения антител при серологическом обследовании больных или для подтверждения
диагноза используют РПГА (реакцию пассивной гемагглютинации) с парными сыворотками.У больных менингококковой инфекцией антитела обнаруживаются с конца первой недели болезни, достигая максимума на 2-3 неделе, а затем их титр снижается.
Слайд 77Гонококк:
морфологические свойства
бобовидные грамотрицательные кокки,
располагающиеся в мазке попарно,
спор
и макрокапсул не образуют,
неподвижны.
Слайд 79Гонококк:
культуральные свойства
растут на сложных (содержащих большое количество белка, например
сывороточных) питательных средах при 370С (лучше – при повышенном СО2),
образуют через 2-3 суток мелкие (вирулентные варианты – с пилями) или крупные (невирулентные варианты – без пилей) S-колонии. Слайд 80Гонококк: свойства
биохимические:
оксидазаположительны (родовой признак),
ферментируют до кислоты глюкозу (видовой признак).
серологические:
антигенами
являются:
- белки наружной мембраны (однако серологическая классификация гонококков применяется
редко из-за быстрой смены этих антигенов),- ЛПС.
Слайд 81Гонококк: свойства
факторы патогенности:
пили (обеспечивают адгезию и колонизацию),
ЛПС (эндотоксин).
Слайд 82Гонокковая инфекция
Эпидемиология
источник инфекции: человек
механизм передачи: – контактный:
половой,
реже – бытовой.
Слайд 83Гонокковая инфекция
Клинические проявления
Острая гонорея – гнойный уретрит, цервицит;
Хроническая гонорея
– хронический воспалительный процесс во внутренних половых органах;
Бленнорея –
гнойный конъюнктивит, угрожающий слепотой.Иммунитет
гуморальный,
постинфекционный – практически отсутствует.
Слайд 85Профилактика гонокковой инфекции:
неспецифическая –
бленнореи – 1-2 капли
нитрата серебра или другого антисептика сразу после родов в глаза
новорожденному (девочкам – еще и в половую щель),острой гонореи – презерватив, хлоргексидина биглюконат,
хронической гонореи – полное вылечивание острой гонореи.
специфическая – не разработана.
Слайд 86
Гонокковая инфекция: этиотропная терапия
При острой гонорее:
- сульфаниламиды,
-
антибиотики (пенициллин),
- если выделена культура, то по результатам антибиотикограммы,
При
хронической:– иммунотерапия: гонококковая вакцина или пирогенал, которые способствуют быстрому рассасыванию воспалительных инфильтратов,
- затем антибиотики.
Слайд 87Микробиологическая диагностика гонококковой инфекции
Материал: гной из уретры, влагалища, мазки со
слизистой оболочки мочеполовых органов.
Методы:
1.Бактериоскопический метод - окраска двух мазков:
1) по Граму; 2) 1% водным раствором метиленового синего и 1% спиртовым раствором эозина.
Слайд 88Методы
микробиологической диагностики гонококковой инфекции
2.Бактериологический метод:
посев на питательные среды, содержащие
нативные белки крови, сыворотки или асцитической жидкости;
оптимум роста в
атмосфере 10-20% углекислого газа, при рН 7,2-7,4
температуре 37°С.
Слайд 89Методы
микробиологической диагностики гонококковой инфекции
2.Бактериологический метод - результат:
Гонококки образуют круглые прозрачные
колонии, напоминающие капли росы.
Выделенную чистую культуру идентифицируют по биохимическим
признакам (ферментация глюкозы с образованием кислоты).При хронической гонорее для обострения процесса за 12 час до взятия материала вводят гонококковую вакцину.
Слайд 90Микробиологическая диагностика гонококковой инфекции
3. Серологический метод:
РСК (реакция Борде-Жангу) или
РПГА с сывороткой крови больного – используется при хронической гонорее
при отсутствии у больного выделений.В качестве антигена применяют гонококковую вакцину или антиген из убитых гонококков.
Реакция бывает положительна на 3-4 неделе болезни.