Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Грудная железа
Содержание
- 1. Грудная железа
- 2. АНАТОМИЯ
- 3. Мастит(mastitis; от греч. mastos грудь + -itis)воспаление паренхимы, стромы и жировой клетчатки молочной железы
- 4. Актуальность проблемы80-85% - лактационный мастит10-15% - послеродовые
- 5. КлассификацияI. По течению процесса 1. Острый: -
- 6. Слайд 6
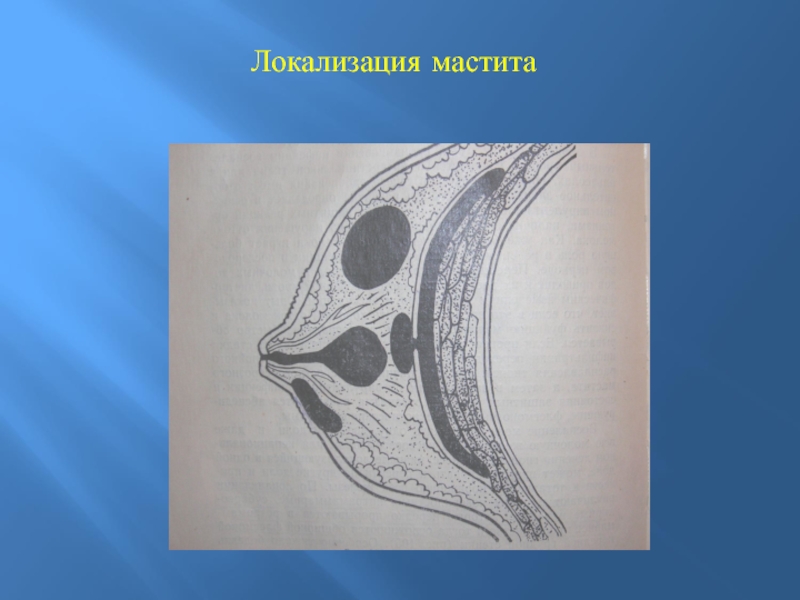
- 7. Локализация мастита
- 8. Этиология1. Золотистый стафилококк – 90,8 % (сохраняет
- 9. Патогенез1. Лактостаз (в 85,8 % он предшествует
- 10. Патологическая анатомия Воспалительный процесс при остром мастите
- 11. КлиникаДля лактостаза характерно:٭ нагрубание железы٭ чувство тяжести
- 12. Для серозного мастита характерно:٭ жалобы на общую
- 13. Для инфильтративного мастита характерно:٭ субфебрильная температура тела٭
- 14. Для деструктивного мастита характерно:٭ жалобы на общую
- 15. Для гангренозного мастита характерно: ٭ значительное
- 16. Диагностика٠ клинические данные٠ общий анализ кровиНаибольшей информативностью
- 17. ЛечениеКонсервативное: Иммобилизация железы Пузырь со льдом на
- 18. инфильтратЦель применения физиотерапии – добиться в начальной
- 19. ПОКАЗАНО ПРИ ГНОЙНО-ДЕСТРУКТИВНЫХ И ГАНГРЕНОЗНЫХ ФОРМАХ МАСТИТА:
- 20. абсцессЦель применения физиотерапии в послеоперационном периоде: улучшить
- 21. Слайд 21
- 22. Слайд 22
- 23. Профилактика1. До родов: Санация очагов инфекции Обучение
- 24. Мастопатия(греч. mastos грудь + pathos болезнь, син.
- 25. Актуальность проблемы Фибро-кистозная мастопатия (ФКМ) развивается у
- 26. В соответствии с рекомендациями МЗ РСФСР (1985),
- 27. ЭтиологияФакторы риска: Генетическая предрасположенность Социально-бытовая неустроенность Сексуальная
- 28. Патогенез٭ Развитие астенодепрессивного синдрома٭ Относительная гиперэстрогенемия٭ Ановуляторные
- 29. • БОЛЕВЫЕ ОЩУЩЕНИЯ В ОДНОЙ ИЛИ ОБЕИХ
- 30. МЕТОДЫ ВЫЯВЛЕНИЯ ЗАБОЛЕВАНИЙ МОЛОЧНОЙ ЖЕЛЕЗЫСуществуют следующие виды
- 31. Самообследование молочных желез — важный способ ранней
- 32. НЕОБХОДИМО ОБРАЩАТЬ ВНИМАНИЕ НА СЛЕДУЮЩИЕ МОМЕНТЫ: есть
- 33. Пальпация молочной железы
- 34. Маммограмма неизмененной железы1 — сосок; 2 —
- 35. Диффузная фиброзно-кистозная мастопатия с преобладанием кистозного компонента
- 36. Узловая мастопатия
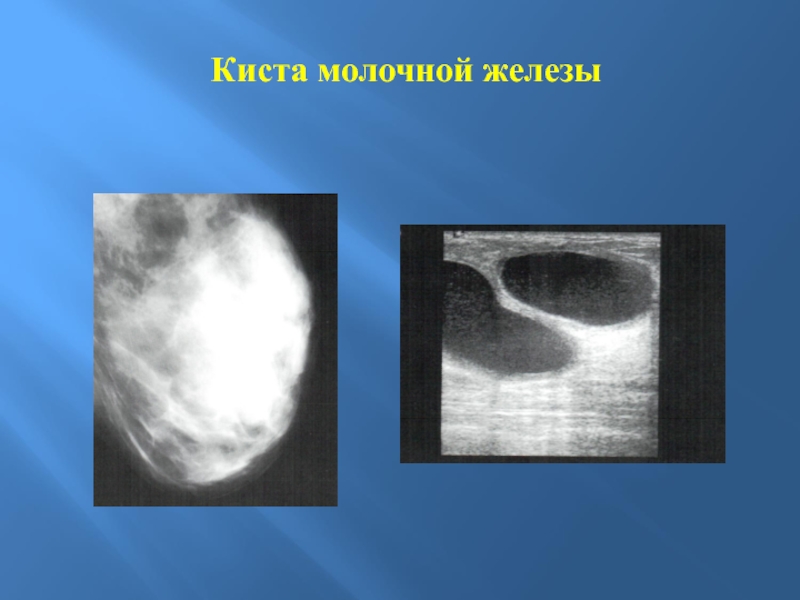
- 37. Киста молочной железы
- 38. Принципы консервативной терапииУстранение факторов перенапряжения ЦНСОбщеоздоровительные мероприятия:-
- 39. Оперативное лечениеСекторальная резекция молочной железы и гемимастэктомия
- 40. - ПРОФИЛАКТИЧЕСКИХ САМОНАБЛЮДЕНИЙ МОЛОЧНЫХ ЖЕЛЕЗ 1 РАЗ
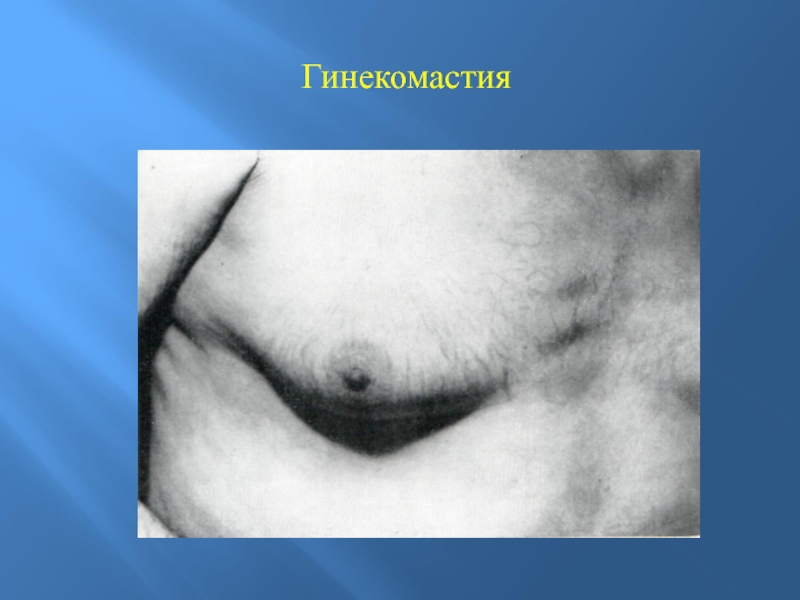
- 41. Гинекомастия
- 42. Слайд 42
- 43. Слайд 43
- 44. Рак молочной железы Рак молочной железы возникает
- 45. Симптомы РМЖ Пальпируемое образование, единичное или множественное,
- 46. Слайд 46
- 47. Лечение.Лечение РМЖ - комбинированное (хирургическое, лучевое, химиотерапевтическое,
- 48. Виды операций:- Лампэктомия (секторальная резекция), лимфаденэктомия подмышечных
- 49. Лучевая терапия- Предоперационная. Больные РМЖ после установления
- 50. Химиотерапия Замедляет или предупреждает рецидив,
- 51. Гормональная терапия Подавление функций яичников
- 52. Скачать презентанцию
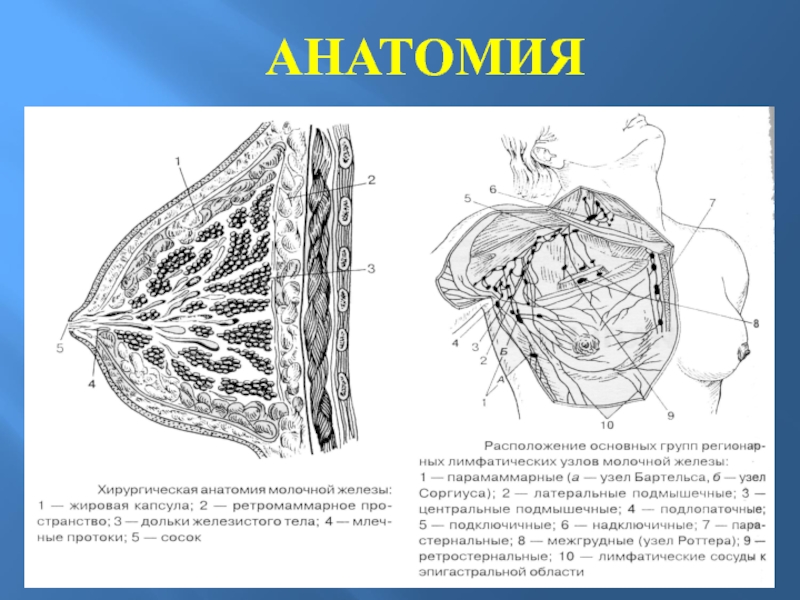
АНАТОМИЯ
Слайды и текст этой презентации
Слайд 3
Мастит
(mastitis; от греч. mastos грудь + -itis)
воспаление паренхимы, стромы
и
жировой клетчатки молочной железы
Слайд 4
Актуальность проблемы
80-85% - лактационный мастит
10-15% - послеродовые маститы, развивающиеся у
некормящих грудью женщин
До 20% по отношению к числу рожавших
Слайд 5
Классификация
I. По течению процесса
1. Острый:
- серозный
- инфильтративный
- абсцедирующий
- флегмонозный
- гангренозный
2. Хронический неспецифический:
-
гнойный- негнойный плазмоклеточный перидуктальный
3. Хронический специфический:
- туберкулезный (казеозный, склеротический)
- сифилитический
- актиномикозный
II. По локализации процесса:
- субареолярный
- подкожный
- интрамаммарный
- ретромаммарный
Слайд 8Этиология
1. Золотистый стафилококк – 90,8 % (сохраняет вирулентность в течение
130 дней).
2. Инфицирование происходит в родильном стационаре через воздух, белье
предметы.3. Входные ворота: устья молочных протоков, реже – трещины и экскориации сосков.
4. Большинство авторов считают, что передает инфекцию новорожденный при кормлении, а ребенок от персонала и предметов.
5. Отмечают влияние неблагоприятных факторов: лактостаз; снижение иммунореактивности организма родильниц; обильное обсеменение молочной железы патогенной микрофлорой.
Слайд 9Патогенез
1. Лактостаз (в 85,8 % он предшествует маститу) возникает при
несоблюдении режима кормления ребенка грудью или нерегулярном сцеживании молочных желез
и при затрудненном сцеживании.2. При лактостазе в молочных протоках увеличивается количество микробов, нарушается венозное кровообращение и лимфоотток в молочной железе. Нуждается в купировании в течение 3-4 суток для предотвращения мастита.
3. Трещины сосков отмечены у 13,5 % кормящих. Возникают при травматизации сосков во время сосания груди, мацерации и давления сосков одеждой, более подвержены втянутые соски.
4. Из-за трещин женщина ограничивает кормление грудью, что способствует лактостазу.
5. У всех больных гнойным маститом снижена реактивность иммунной системы. Все показатели реактивности иммунной системы восстанавливаются к 7-м суткам после родов. Угнетение иммунной системы связано с вынашиванием плода.
6. Другие сопутствующие факторы, снижающие иммунореактивность способствуют ее более значительному снижению, что приводит к маститу. Интоксикация препятствует быстрому восстановлению иммунореактивности.
Слайд 10Патологическая анатомия
Воспалительный процесс при остром мастите может ограничиться воспалением
млечных протоков или желез околососкового кружка.
При поражении паренхимы
железы и прогрессировании процесса наблюдаются фазы серозного и гнойного воспаления с выраженными деструктивными изменениями. При прогрессировании процесса серозное пропитывание сменяется диффузной гнойной инфильтрацией паренхимы с мелкими очагами гнойного расплавления, образуя абсцессы.
При тромбировании сосудов наступает некроз тканей и развивается деструктивная или гангренозная формы мастита.
При хроническом гнойном мастите происходит образование множества мелких абсцессов с выраженной индурацией окружающих тканей.
При плазмоклеточном мастите вокруг млечных протоков образуются инфильтраты с большим количеством блуждающих плазматических клеток.
Слайд 11Клиника
Для лактостаза характерно:
٭ нагрубание железы
٭ чувство тяжести и напряжения в
железе
٭ сцеживание молока болезненно, но приносит облегчение
٭ пальпируется уплотнение с
четкими сегментарными границами, умеренно подвижное, безболезненное٭ температура тела нормальная или субфебрильная
٭ нет лейкоцитоза
Слайд 12
Для серозного мастита характерно:
٭ жалобы на общую слабость, разбитость и
боли в пораженной молочной железе вследствие интоксикации
٭ нагрубание железы
٭ стойкая
субфебрильная, а через 2-3 дня – фебрильная температура тела с ознобом٭ железа увеличена в объеме, но пальпация ее мало болезненна
٭ зона уплотнения имеет нечеткие границы
٭ сцеживание молока болезненно и не приносит облегчения
٭ в крови лейкоцитоз до 10-12 х 109/л, СОЭ 25-30 мм/ч, увеличение ЛИИ до 3-4
Слайд 13
Для инфильтративного мастита характерно:
٭ субфебрильная температура тела
٭ в пораженной груди
пальпируется плотный болезненный инфильтрат с достаточно четкими границами
٭ отделение молока
снижено٭ лейкоцитоз и ускорение СОЭ
Слайд 14
Для деструктивного мастита характерно:
٭ жалобы на общую слабость, плохой сон,
жажду, снижение аппетита и боли в пораженной железе
٭ повышение температуры
тела до 39-40°С٭ лихорадка приобретает гектический характер
٭ грудь увеличена в объеме и напряжена
٭ кожа над зоной поражения гиперемирована
٭ в инфильтрате определяется участок зыбления
٭ гиперлейкоцитоз и увеличение ЛИИ до 10 и более единиц, возможно появление регионарного лимфаденита
Слайд 15
Для гангренозного мастита характерно:
٭ значительное увеличение железы с
отеком тканей
٭ появление участков некрозов кожи и субэпидермальных пузырей, наполненных
темной геморрагической жидкостью٭ симптомы тяжелой интоксикации (возбуждение или апатия, тахикардия до 120 уд/мин и более)
٭ гиперлейкоцитоз или, наоборот, лейкопения с увеличением ЛИИ до 20, анемия, диспротеинемия
٭ повышение протеолитической активности крови
Слайд 16
Диагностика
٠ клинические данные
٠ общий анализ крови
Наибольшей информативностью обладает лейкоцитарный индекс
интоксикации Я.Я. Кальфа-Калифа (ЛИИ), отражающий лейкоцитоз, сдвиг лейкоцитарной формулы влево
с увеличением содержания в крови палочкоядерных нейтрофилов, появление юных форм и миелоцитов.ЛИИ определяют по формуле: [(4Мл+3Ю+2П+С)×(Пл+1)]:[(Л+Мон) ×(Э+1)],
Где: Мл – миелоциты нейтрофильные, Ю – юные нейтрофилы, П – палочкоядерные нейтрофилы, С – сегментоядерные нейтрофилы, Пл – плазматические клетки, М – моноциты, Л – лимфоциты, Э – эозинофилы.
В норме ЛИИ не превышает значения 1,5. Его увеличения от 1,5 до 1,8 трактуются как малоубедительные, а увеличение до 2,0 и более достоверно свидетельствует об имеющемся эндотоксикозе.
٠ белок и сахар крови
٠ контактная или бесконтактная термометрия
٠ посев молока на микрофлору и чувствительность ее к антибиотикам
•
Слайд 17Лечение
Консервативное:
Иммобилизация железы
Пузырь со льдом на пораженную железу на
20-30 мин с интервалом в 2 часа
Анальгин или баралгин
внутрь Ретромаммарная новокаиновая блокада с добавлением лидазы и антибиотиков аминогликозидного или цефалоспоринового ряда
- При лактостазе проводят нежный массаж железы и продолжают кормление ребенка, назначают бромкриптин в течение 2-3 дней, сцеживают молоко руками и отсасывают молокоотсосом
- При мастите кормление пораженной железой прекращают!
Слайд 18инфильтрат
Цель применения физиотерапии – добиться в начальной стадии рассасывания инфильтрата,
предупредить образование абсцесса или флегмоны, при плотных инфильтратах – ускорить
образование абсцесса.В ранней стадии инфильтрата назначают ультрафиолетовое облучение области инфильтрата, 4 – 5 биодоз, через 1 – 2 дня; УВЧ-поле на область инфильтрата, 8 – 10 мин, ежедневно или микроволновую терапию области инфильтрата, 15 мин, ежедневно; ультразвуковую терапию области инфильтрата, 5 мин, ежедневно или электрофорез террамицина на область инфильтрата поперечно или продольно, 20 мин, ежедневно.
После стихания острых воспалительных явлений назначают соллюкс на область инфильтрата, 10 – 15 мин, ежедневно или индуктотермию на область инфильтрата диском (малым), 15 мин, ежедневно или парафино-озокеритовые аппликации на область инфильтрата (50°С), 20 -30 мин, ежедневно.
Слайд 19ПОКАЗАНО ПРИ ГНОЙНО-ДЕСТРУКТИВНЫХ И ГАНГРЕНОЗНЫХ ФОРМАХ МАСТИТА: - ВСКРЫВАЮТ ИНТРАМАММАРНЫЕ ГНОЙНИКИ
РАДИАЛЬНЫМИ, А РЕТРОМАММАРНЫЕ – ПОЛУЛУННЫМ СУБМАММАРНЫМ РАЗРЕЗАМИ - ПОЛОСТЬ ГНОЙНИКА ОБРАБАТЫВАЮТ
АНТИСЕПТИКОМ - ЛЕЧЕНИЕ БРОМКРИПТИНОМ ПРОДОЛЖАЮТ В ТЕЧЕНИЕ 10-12 ДНЕЙ - ПРОВОДЯТ КОРРЕКЦИЮ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ В ЗАВИСИМОСТИ ОТ РЕЗУЛЬТАТОВ БАКПОСЕВА - В ПОСЛЕОПЕРАЦИОННОМ ПЕРИОДЕ ПРОВОДЯТ РЕАБИЛИТАЦИОННУЮ ТЕРАПИЮОперативное лечение
Слайд 20абсцесс
Цель применения физиотерапии в послеоперационном периоде: улучшить местное кровообращение, уменьшить
интоксикацию, ускорить отторжение некротических тканей, стимулировать заживление раны.
Назначают ультрафиолетовое
облучение гнойной раны и окружающей кожи, 4 биодозы, через день до очищения раны от гноя; УВЧ-поле на область гнойной раны, доза тепловая, 15 мин до выполнения раны грануляциями или соллюкс, электросветовая ванна нa область раны через повязку, 10—20 мин, ежедневно. Слайд 23Профилактика
1. До родов:
Санация очагов инфекции
Обучение технике грудного вскармливания
и уходу за молочными железами
Закаливание организма
Обучение личной гигиене после родовПодготовка сосков к кормлению ребенка
2. После родов:
Предупреждение лактостаза
Уход за сосками и ареолой
Строгое соблюдение личной гигиены
Слайд 24Мастопатия
(греч. mastos грудь + pathos болезнь, син. фиброаденоматоз,
фибрознокистозная болезнь)
-
это фиброзно-кистозная болезнь, характеризующаяся нарушением соотношений эпителиального и соединительнотканного компонентов,
широким спектром пролиферативных и регрессивных изменений тканей молочной железы.Слайд 25Актуальность проблемы
Фибро-кистозная мастопатия (ФКМ) развивается у 30-40% женщин репродуктивного
возраста с пиком заболеваемости в 45 лет
При профилактических осмотрах
ФКМ обнаруживают у четверти всех женщин в возрасте от 30 до 50 летРак молочной железы у больных ФКМ развивается в 3-6 раз чаще, чем в общей популяции женщин
При обнаружении атипичных клеток или рака молочной железы в семейном анамнезе риск заболеть раком молочной железы у больных ФКМ возрастает в 10-15 раз
Слайд 26
В соответствии с рекомендациями МЗ РСФСР (1985), принято различать следующие
виды дисгормональных дисплазии:
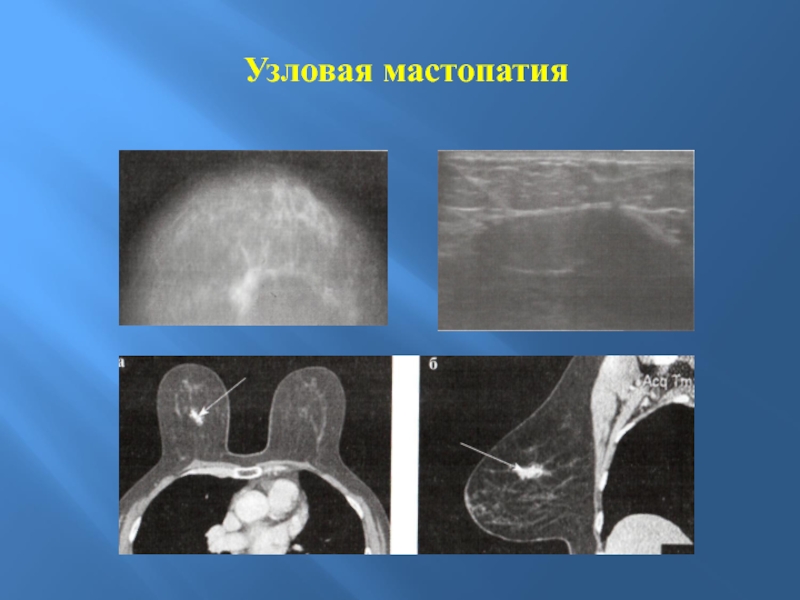
1) узловая мастопатия;
2) диффузная мастопатия:
диффузная мастопатия с преобладанием
железистого компонента (аденоз);диффузная мастопатия с преобладанием фиброзного компонента (фиброаденоматоз);
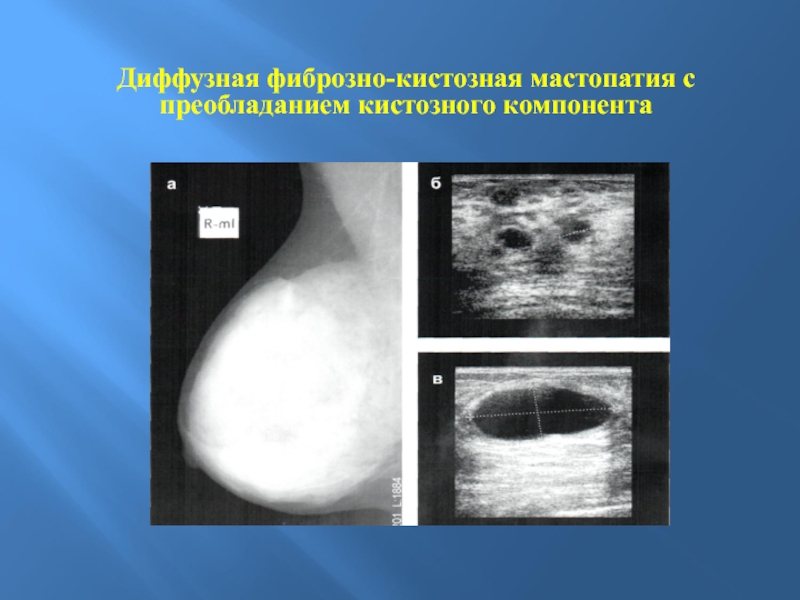
диффузная мастопатия с преобладанием кистозного компонента;
смешанная форма диффузной мастопатии (фибро-кистозная мастопатия);
3) доброкачественные опухоли и опухолеподобные процессы:
аденома;
фиброаденома;
внутрипротоковая папиллома;
киста;
4) особые формы:
листовидная (филлоидная) опухоль.
Слайд 27Этиология
Факторы риска:
Генетическая предрасположенность
Социально-бытовая неустроенность
Сексуальная неудовлетворенность женщины
Снижение функциональной активности репродуктивной системы женщины и недостаточная ее реализация
Заболевания половых органов и хроническое воспаление придатков маткиПрименение пероральных гормональных противозачаточных средств
Заболевания эндокринной системы (гипотиреоз, ожирение)
Болезни печени и желчевыводящих путей
Неполноценное питание
Нарушение режима труда и отдыха, переутомление
Неврозы и бессоница
Астенодепрессивный синдром
Слайд 28Патогенез
٭ Развитие астенодепрессивного синдрома
٭ Относительная гиперэстрогенемия
٭ Ановуляторные менструации
٭ Недостаточность
функциональной активности желтого тела
٭ Диспротеинемия
٭ Гиперхолестеринемия и увеличение массы тела
٭ Уменьшение содержания тиреоидных гормонов в крови
Слайд 29• БОЛЕВЫЕ ОЩУЩЕНИЯ В ОДНОЙ ИЛИ ОБЕИХ МОЛОЧНЫХ ЖЕЛЕЗАХ, ВОЗНИКАЮЩИЕ
ИЛИ УСИЛИВАЮЩИЕСЯ В ПРЕДМЕНСТРУАЛЬНЫЙ ПЕРИОД • У 15% ЖЕНЩИН НАБЛЮДАЕТСЯ
БЕЗБОЛЕВАЯ ФОРМА • НАГРУБАНИЕ МОЛОЧНОЙ ЖЕЛЕЗЫ В ПРЕДМЕНСТРУАЛЬНЫЙ ПЕРИОД В СОЧЕТАНИИ С БОЛЬЮ • ВЫДЕЛЕНИЯ ИЗ СОСКА: МАЛОЗИВНЫЕ, СЕРОЗНЫЕ, КРОВЯНИСТЫЕ ПРИ ПАПИЛЛОМАТОЗЕ ПРОТОКОВ • УПЛОТНЕНИЕ МОЛОЧНОЙ ЖЕЛЕЗЫ (ДИФФУЗНОЕ ИЛИ ОГРАНИЧЕННОЕ)Клиника
Слайд 30МЕТОДЫ ВЫЯВЛЕНИЯ ЗАБОЛЕВАНИЙ МОЛОЧНОЙ ЖЕЛЕЗЫ
Существуют следующие виды диагностики:
Клиническая — осмотр,
пальпация.
Рентгенологическая — маммография, дуктография (галактография), пневмокистография.
Ультразвуковая.
Мультиспиральная компьютерная томография (МСКТ-маммография).
Магнитно-резонансная томография
(МР-маммография).Морфологическая — цитологическое исследование (пункционная биопсия, трепан-биопсия).
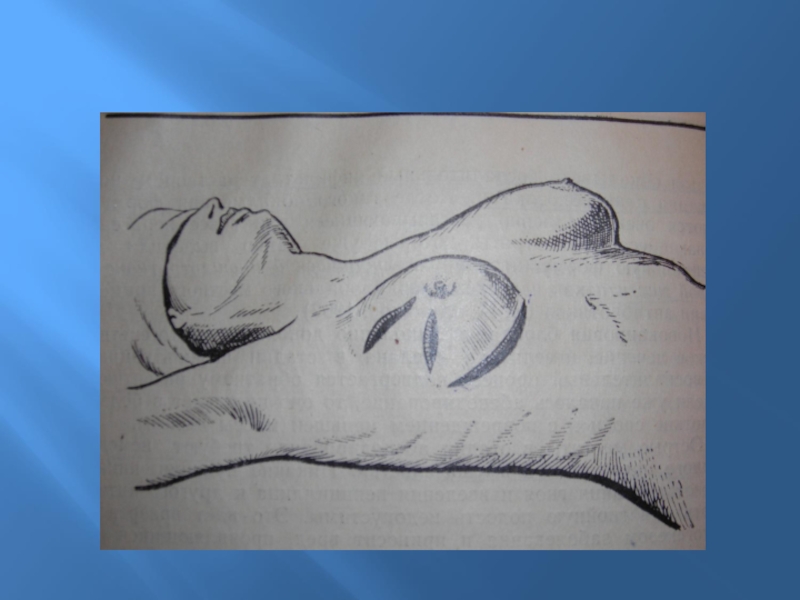
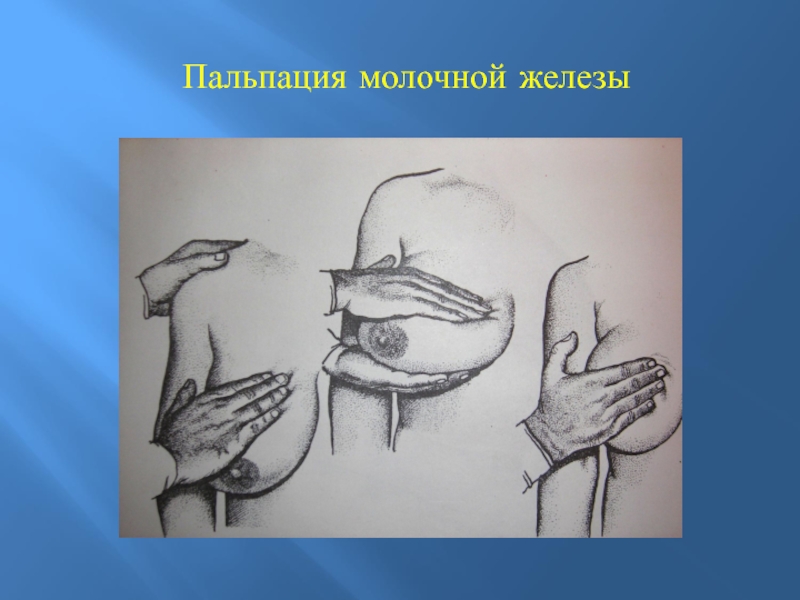
Слайд 31Самообследование молочных желез — важный способ ранней диагностики опухолей, который
в ряде случаев может спасти жизнь женщины. Каждая женщина старше
20 лет должна регулярно обследовать свои молочные железы, тратя на это несколько минут один раз в месяц — на 6—12-й день от начала менструации. Женщины в менопаузе должны проводить самообследование в установленный ими день каждого месяца.Слайд 32НЕОБХОДИМО ОБРАЩАТЬ ВНИМАНИЕ НА СЛЕДУЮЩИЕ МОМЕНТЫ:
есть ли асимметрия в
размерах желез: увеличена или уменьшена одна из них;
расположены ли
железы на одном уровне по отношению к срединной линии;равномерно ли смещаются железы при поднятии рук, изменении положения тела и др.
При наличии асимметрии молочных желез, которая встречается у около 30% здоровых женщин, важно знать, когда она появилась. Сравнительно недавнее появление асимметрии одной из желез является признаком возможного заболевания.
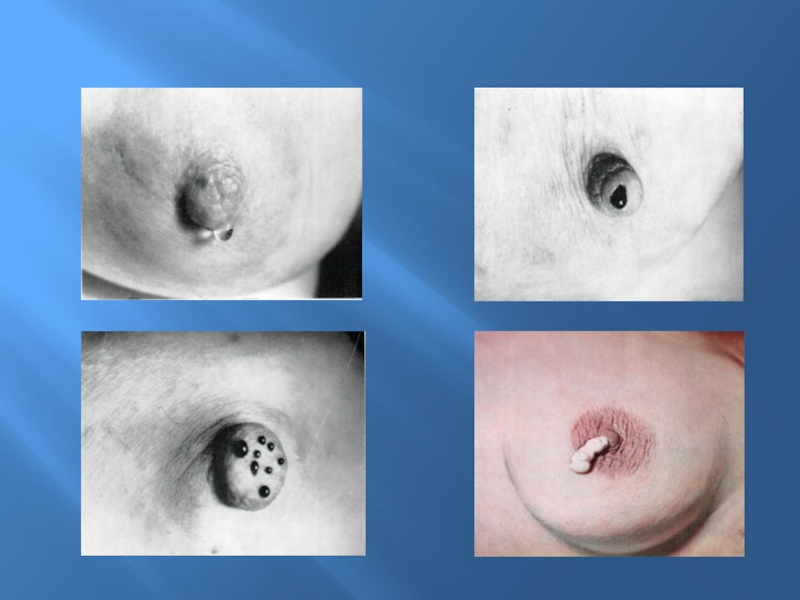
Следует осмотреть кожу желез, а также соски: нет ли на их поверхности втяжений, изъязвлений, не изменились ли их цвет и форма.
Слайд 34Маммограмма неизмененной железы
1 — сосок; 2 — кожа; 3 -
подкожная жировая клетчатка; 4 - железистая ткань; 5 — связка
Купера.Слайд 38Принципы консервативной терапии
Устранение факторов перенапряжения ЦНС
Общеоздоровительные мероприятия:
- прием витаминов А,
Е, С и группы В
- прием препаратов селена и цинка
-
аэро-, гидро- и бальнеотерапия Ликвидация сопутствующих гинекологических заболеваний
Нормализация функции печени
Коррекция гипотиреоза
Коррекция гиперпролактинемии (бромкриптин)
Устранение дисбаланса эстрогенов, андрогенов и прогестерона (тестостерон, тамоксифен, прогестерон)
Коррекция белкового и липидного обменов
Полноценное питание, исключить шоколад, кофе, крепкий чай, колу
Ретромаммарные новокаиновые блокады или электрофорез с новокаином и йодитом калия
Нестероидные противовоспалительные средства
Подбор бюстгалтера
Диспансеризация
Слайд 39Оперативное лечение
Секторальная резекция молочной железы и гемимастэктомия при ограниченном локализованном
фиброаденоматозе
Подкожная мастэктомия при множественных локализованных участках фиброаденоматоза
Рациональное сочетание оперативного и
консервативного методов лечения Поддерживающая консервативная терапия в позднем послеоперационном периоде
Диспансерное наблюдение за больными
Слайд 40- ПРОФИЛАКТИЧЕСКИХ САМОНАБЛЮДЕНИЙ МОЛОЧНЫХ ЖЕЛЕЗ 1 РАЗ В МЕСЯЦ, ПРИ
МАЛЕЙШЕМ СОМНЕНИИ КОНСУЛЬТАЦИЯ У МАММОЛОГА - СВОЕВРЕМЕННОЕ ЛЕЧЕНИЕ ЗАБОЛЕВАНИЙ И
ФУНКЦИОНАЛЬНЫХ РАССТРОЙСТВА ЖЕНСКОЙ ПОЛОВОЙ СФЕРЫ, ПЕЧЕНИ И ЭНДОКРИННЫХ ОРГАНОВ - НЕ ПРИМЕНЯТЬ ГОРМОНАЛЬНЫЕ КОНТРАЦЕПТИВЫ - ИЗБЕГАТЬ АБОРТОВ - НЕ НОСИТЬ ДЕФОРМИРУЮЩИХ ГРУДЬ БЮСТГАЛТЕРОВ - КОРМИТЬ ДЕТЕЙ ГРУДЬЮ ДО 1 ГОДА - ИЗБЕГАТЬ СТРЕССОВЫХ СИТУАЦИЙ - ГАРМОНИЗИРОВАТЬ ПОЛОВУЮ ЖИЗНЬПрофилактика
Слайд 44Рак молочной железы
Рак молочной железы возникает у 1 женщины
из 10.
Смертность, обусловленная раком молочной железы составляет 19-25%
от всех злокачественных новообразований у женщин. Наиболее часто встречается в левой молочной железе.
Наиболее часто опухоль располагается верхне-наружном квадранте.
1% от всех случаев рака молочной железы составляет рак грудной железы у мужчин.
Наибольшие факторы риска - женский пол, случаи семейного заболевания раком молочной железы.
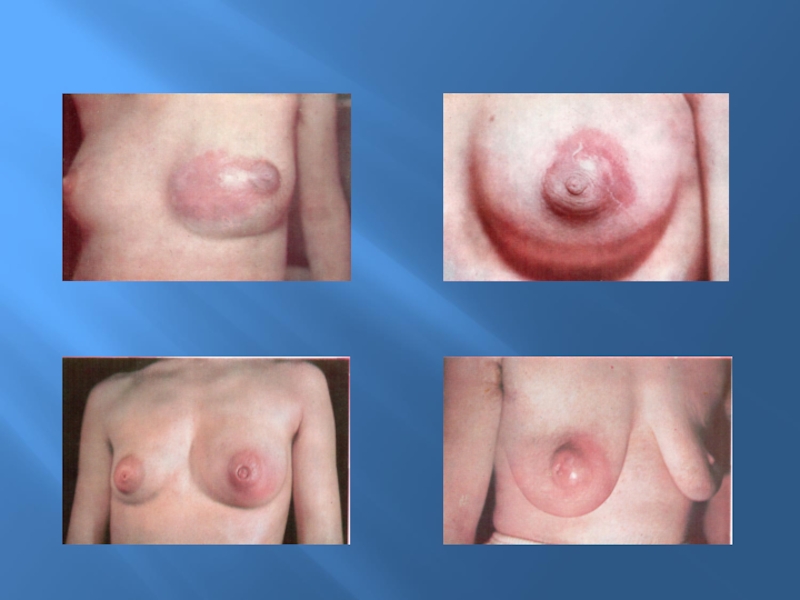
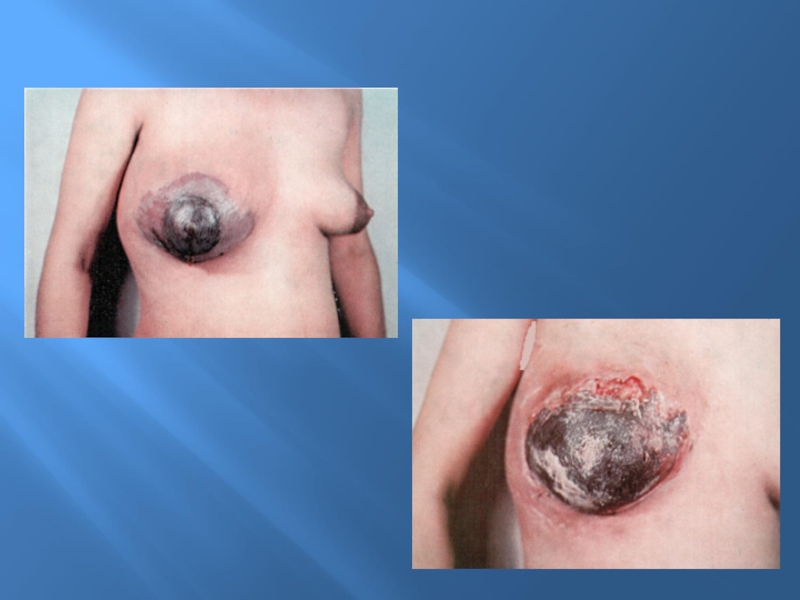
Слайд 45Симптомы РМЖ
Пальпируемое образование, единичное или множественное, плотное, иногда с втяжением
кожи в виде "лимонной корочки"
Боли в области молочной железы
Увеличенные плотные
подмышечные лимфатические узлы: среди женщин с увеличением подмышечных узлов у 1/3 - 1/2 находят рак молочной железы
Слайд 47Лечение.
Лечение РМЖ - комбинированное (хирургическое, лучевое, химиотерапевтическое, гормонотерапия).
Хирургическое лечение.
Операция
может быть радикальной или паллиативной.
В большинстве случаев применяется модифицированная
радикальная мастэктомия. Операции с сохранением молочной железы позволяют правильно оценить распространенность опухолевого процесса и улучшают косметический результат: однако, возможность сохранения железы имеется не у всех больных.Удаление всей пораженной молочной железы необходимо по причине многофокусности заболевания. Примерно у 30-35% пациенток находят предраковые или раковые поражения в участках, соседних с пораженным первичной опухолью.
Удаление подмышечных лимфатических узлов необходимо для определения поражения узлов и стадии заболевания.
Слайд 48Виды операций:
- Лампэктомия (секторальная резекция), лимфаденэктомия подмышечных лимфатических узлов и
послеоперационное облучение применяются при небольших опухолях (менее 4 см) и
при интрадуктальных карциномах.- Простая мастэктомия (операция Мадена) включает удаление молочной железы с околососковым пространством совместно с удалением лимфатических узлов.
- Модифицированная радикальная мастэктомия (операция Пэтти). Удаляют кожу вокруг железы, молочную железу, малую грудной мышцы, жировую клетчатку с лимфатическими узлами подмышечной, подключичной и подлопаточной областей. Уро
- Радикальная мастэктомия по Холстеду. Вместе со всеми тканями, указанными выше, удаляют и большую грудную мышцу.
- Обширная радикальная мастэктомия включает удаление лимфоузлов средостения. Операция показана при больших или медиально расположенных опухолях с наличием внутригрудных (парастернальных) метастазов. Высокий риск интраоперационной летальности.
- Операции по реконструкции молочной железы выполняют одновременно с мастэктомией либо вторым этапом после полного заживления первичной операционной раны.
Слайд 49Лучевая терапия
- Предоперационная. Больные РМЖ после установления диагноза получают курс
предоперационной лучевой терапии на молочную железу и зоны регионарного метастазирования.
-
Послеоперационная. Больные, перенесшие удаление опухоли и подмышечных лимфоузлов и не прошедшие курс предоперационной лучевой терапии, должны получать заключительную лучевую терапию на область молочной железы и лимфатических узлов (при обнаружении в них метастазов).- Облигатная послеоперационная. Больные РМЖ должны получать послеоперационное облучение при наличии любого из ниже перечисленных факторов риска:
размер первичной опухоли более 5 см
метастазирование более чем в 4 подмышечных лимфоузла
опухоль достигает резекционной линии, проникает в грудную фасцию и/или мышцу, либо распространяется из лимфатических узлов в подмышечную жировую клетчатку.
Больные с высоким риском отдаленного метастазирования могут получать лучевую терапию до завершения адъювантной химиотерапии либо ее можно проводить совместно с облучением. Послеоперационное облучение подмышечной впадины повышает риск отека верхней конечности.
Слайд 50Химиотерапия
Замедляет или предупреждает рецидив, улучшает выживаемость больных
с метастазами в подмышечные лимфоузлы, а также у части больных
без подмышечных метастазов.Химиотерапия наиболее эффективна у пациенток в пременопаузе с метастазами в подмышечные лимфоузлы (наблюдают снижение 5-летней летальности на 30%).
Комбинированная химиотерапия предпочтительней монотерапии, особенно в группе больных с метастатическим раком молочной железы. Прием препаратов шестью курсами в течение шести месяцев - оптимальный по эффективности и по длительности метод лечения.
Слайд 51Гормональная терапия
Подавление функций яичников облучением или овариоэктомией
приводит к неоднозначным результатам; в отдельных подгруппах больных отмечают продолжительные
периоды улучшения состояния.Позитивный ответ на гормональную терапию вероятен при следующих условиях:
длительный период без метастазирования (более 5 лет);
пожилой возраст, наличие метастазов в костях;
региональные метастазы и минимальные метастазы в легких;
гистологические подтвержденная злокачественность 1 и 2 степени;
длительная ремиссия в результате предшествующей гормонотерапии.
Антагонист эстрогенов тамоксифен задерживает наступление рецидивов, улучшает выживаемость и предпочтительнее для больных в постменопаузе.