Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Ишемическая болезнь сердца
Содержание
- 1. Ишемическая болезнь сердца
- 2. Слайд 2
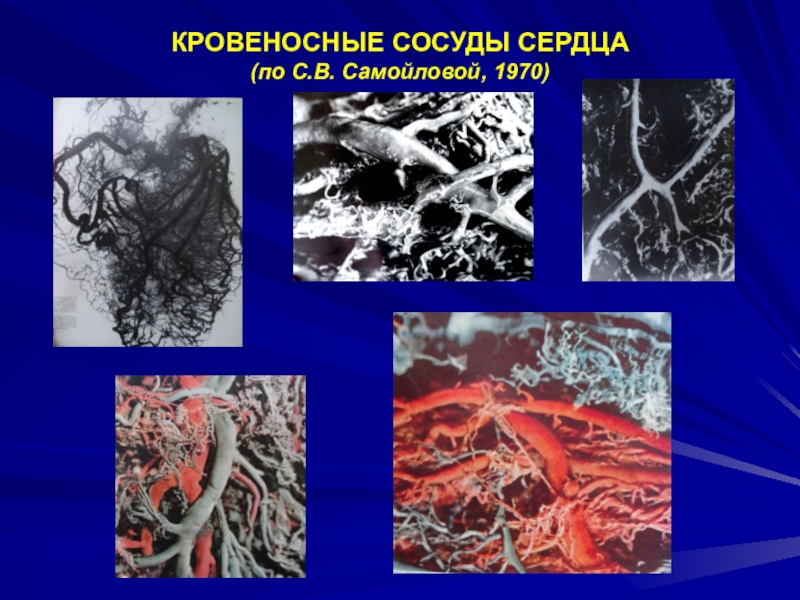
- 3. КРОВЕНОСНЫЕ СОСУДЫ СЕРДЦА
- 4. ДИАБЕТИЧЕСКАЯ МИКРОАНГИОПАТИЯTop: left – intestine, right –spleen,
- 5. ФОРМЫ ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦАСтенокардия напряжения: с постоянным
- 6. Патогенез ИБС и ее смешанные, переходные формыКроме
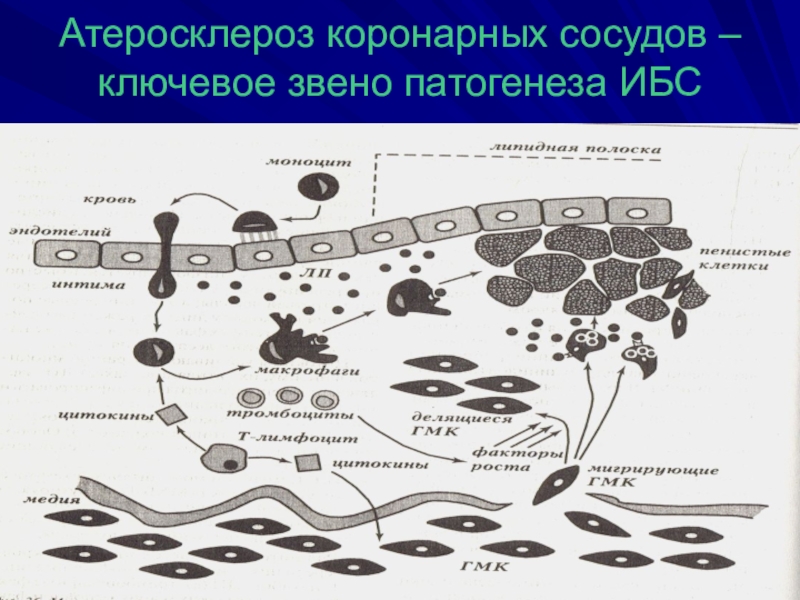
- 7. Атеросклероз коронарных сосудов – ключевое звено патогенеза ИБС
- 8. Атеросклероз и артериосклероз – не одно и
- 9. ГИПЕРЛИПОПРОТЕИДЕМИИ
- 10. ГИПЕРЛИПОПРОТЕИДЕМИИ –ГЛАВНЫЙ ФАКТОР РИСКА ИБС. РАННИЕ СТИГМЫ
- 11. Коронарная системаКоронарные артерии не анатомически,
- 12. Основные регуляторы коронарного кровотока
- 13. Слайд 13
- 14. Проявления стенокардииСтенокардия, самый частый симптом ИБС.Это —
- 15. Разновидности стенокардииа. Стенокардия с постоянным порогом ишемии.
- 16. Вариантная форма стнокардии ПринцметалаФорма нестабильной стенокардии покоя,
- 17. Классификация атеросклеротических поражений у человека, разработанная в
- 18. Слайд 18
- 19. Адаптивная ценность фиброзных изменений доказывается прижизненными наблюдениями
- 20. Инфаркт миокардаПри выраженной длительной ишемии (порядка нескольких
- 21. Проявления и осложнения инфаркта миокардаМеханизм инфаркта миокарда — разрыв атеросклеротической бляшки, часто при умеренном стенозе (
- 22. Формы инфаркта миокарда по локализации ишемии
- 23. Феномен обкрадывания – основа развития субэндокардиальных инфарктов
- 24. Передняя нисх. ветвь левой КА: Status anginosus -
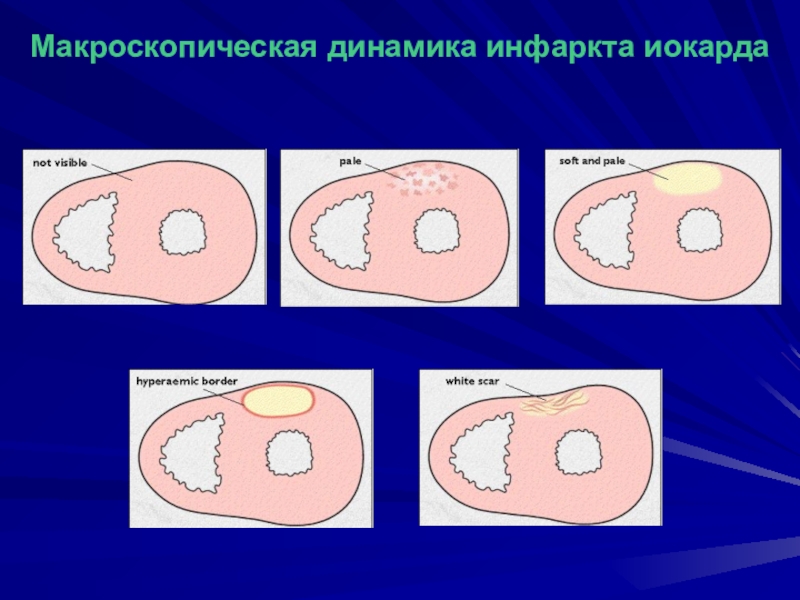
- 25. Макроскопическая динамика инфаркта иокарда
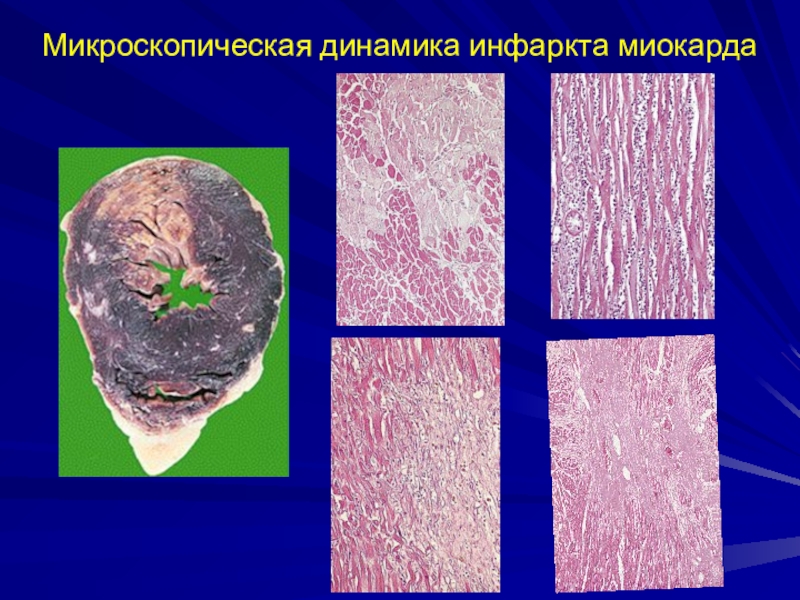
- 26. Микроскопическая динамика инфаркта миокарда
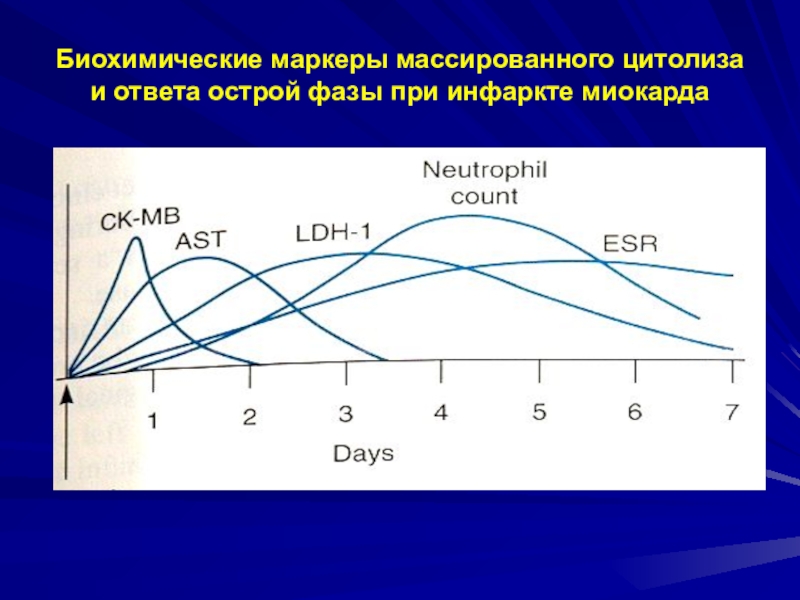
- 27. Биохимические маркеры массированного цитолиза и ответа острой фазы при инфаркте миокарда
- 28. Ранние иммунологические маркеры цитолиза кардиомиоцитов
- 29. ЭКГ при инфаркте миокарда Инфаркт миокарда с патологическими
- 30. СХЕМА МОРФОЛОГИЧЕСКИХ ИЗМЕНЕНИЙ В СЕРДЕЧНОЙ МЫШЦЕ ПРИ
- 31. Внезапная коронарная смерть – основная (85%) форма ВСС
- 32. Патогенез внезапной сердечной смертиВо время первого приступа
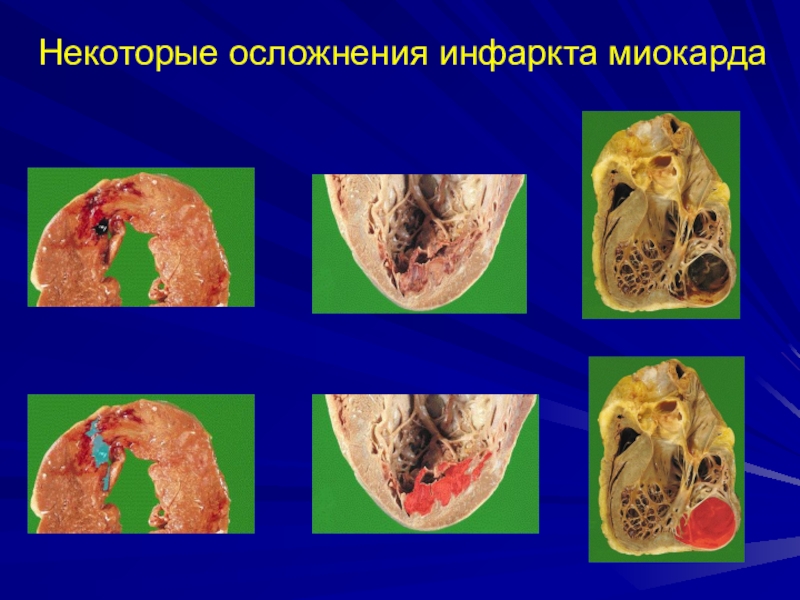
- 33. Осложнения инфаркта миокардаАритмии: в острый период –
- 34. Некоторые осложнения инфаркта миокарда
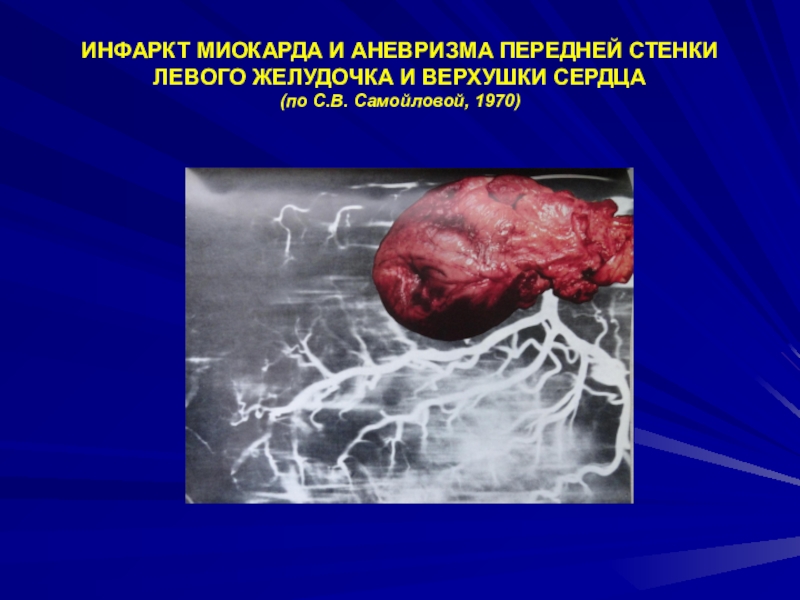
- 35. ИНФАРКТ МИОКАРДА И АНЕВРИЗМА ПЕРЕДНЕЙ СТЕНКИ ЛЕВОГО
- 36. СПАСИБО ЗА ВНИМАНИЕ!
- 37. Скачать презентанцию
Слайды и текст этой презентации
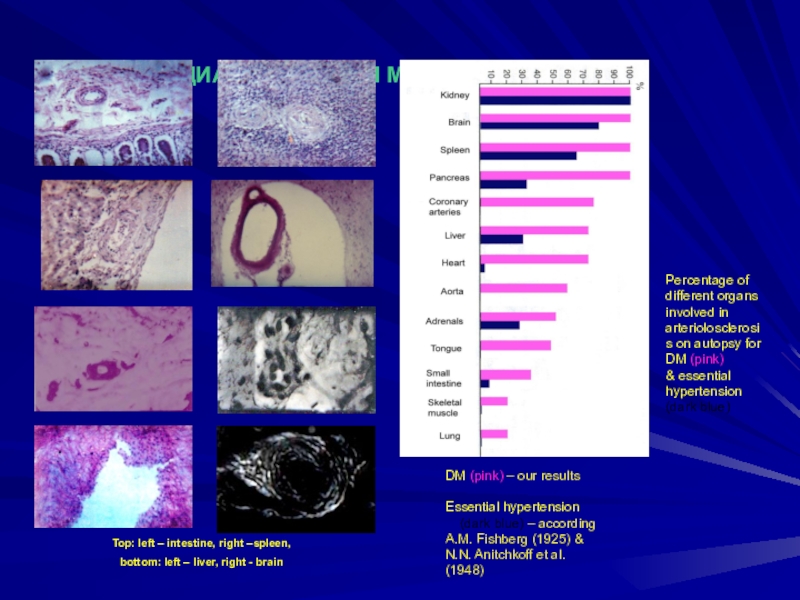
Слайд 4ДИАБЕТИЧЕСКАЯ МИКРОАНГИОПАТИЯ
Top: left – intestine, right –spleen,
bottom: left –
liver, right - brain
Percentage of different organs involved in
arteriolosclerosis on autopsy for DM (pink)
& essential hypertension (dark blue)DM (pink) – our results
Essential hypertension
(dark blue) – according
A.M. Fishberg (1925) &
N.N. Anitchkoff et al. (1948)
Слайд 5ФОРМЫ ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА
Стенокардия напряжения: с постоянным (стабильная стенокардия) или
меняющимся порогом ишемии.
Стенокардия нестабильная ( прогрессирующая стенокардия, стенокардия покоя,
вариантная стенокардия Принцметала, постинфарктная стенокардия). Инфаркт миокарда.
Внезапная (коронарогенная) сердечная смерть.
Атеросклеротический диффузный кардиосклероз (ХИБС). Клинически – аритмии с постепенным формированием ХСН, иногда – хронической аневризмы сердца.
Слайд 6Патогенез ИБС и ее смешанные, переходные формы
Кроме того, при ИБС
наблюдаются
Безболевая ишемия, которая служит плохим прогностическим признаком.
Возможный механизм:
повышение болевого порога. Признаки ишемии регистрируют раньше (при меньших ЧСС и АД), чем появляется стенокардия. Определенную роль в возникновении безболевой ишемии, вероятно, играет динамическая обструкция (спазм коронарной артерии).
Оглушенный миокард - преходящее нарушение локальной сократимости левого желудочка после прекращения действия ишемии.
Патогенез. После восстановления перфузии часть миокардиальных клеток находится в состоянии «механической оглушенности» — то есть обратимого некробиоза, когда сократительная их функция нарушена, но сами клетки не разрушаются.
Устранение ишемии (клеточной гипоксии) нормализует обменные процессы, но сократительная способность клеток остается нарушенной на протяжении нескольких дней (недель).
Уснувший миокард - нарушение локальной сократимости левого желудочка без иных проявлений ишемии, возникающее под действием выраженного и долгого снижения перфузии.
Патогенез: уменьшение перфузии ведет к «перенастройке» регуляции сократимости, при которой устанавливается неустойчивое равновесие между перфузией и сократимостью, позволяющее избежать некробиоза. Дальнейшее снижение перфузии или повышение потребности миокарда в кислороде приводит к усугублению относительной гипоксии и некробиозу.
Слайд 8Атеросклероз и артериосклероз – не одно и то же
АТЕРОСКЛЕРОЗ –
ЭТО:
От интимы к адвентиции
С обязательным отложением липопротеидов
Поражаются крупные артерии мышечно-эластического
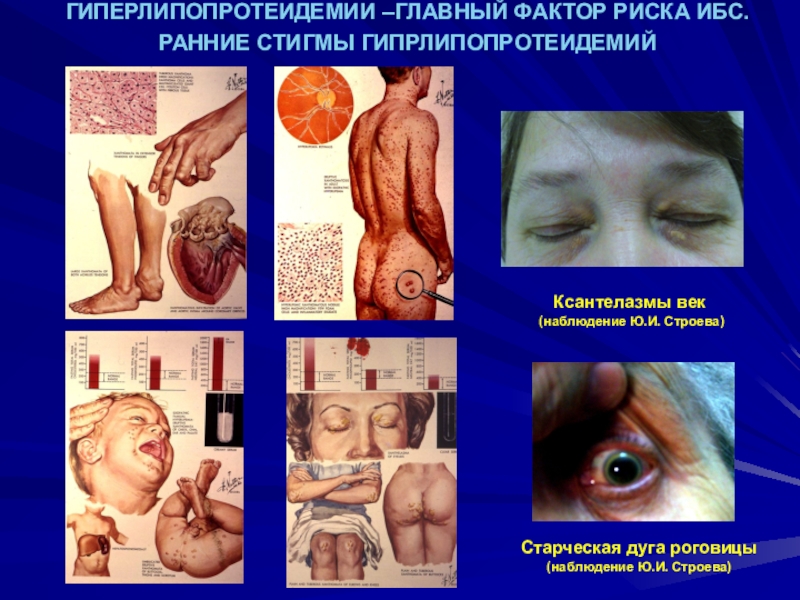
и эластического типаСлайд 10ГИПЕРЛИПОПРОТЕИДЕМИИ –ГЛАВНЫЙ ФАКТОР РИСКА ИБС. РАННИЕ СТИГМЫ ГИПРЛИПОПРОТЕИДЕМИЙ
Ксантелазмы век
(наблюдение Ю.И. Строева)
Старческая дуга роговицы (наблюдение
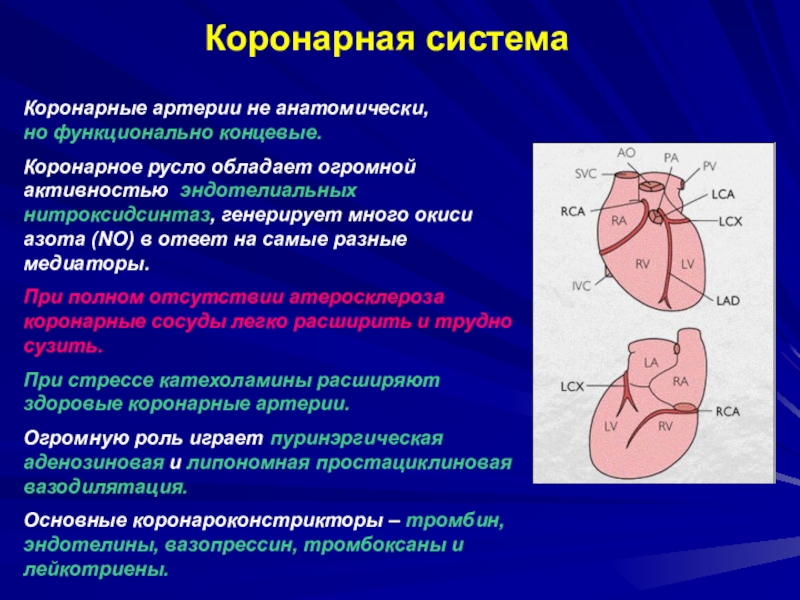
Ю.И. Строева)Слайд 11Коронарная система
Коронарные артерии не анатомически,
но функционально концевые.
Коронарное русло обладает огромной активностью эндотелиальных
нитроксидсинтаз, генерирует много окиси азота (NO) в ответ на самые разные медиаторы. При полном отсутствии атеросклероза коронарные сосуды легко расширить и трудно сузить.
При стрессе катехоламины расширяют здоровые коронарные артерии.
Огромную роль играет пуринэргическая аденозиновая и липономная простациклиновая вазодилятация.
Основные коронароконстрикторы – тромбин, эндотелины, вазопрессин, тромбоксаны и лейкотриены.
Слайд 14Проявления стенокардии
Стенокардия, самый частый симптом ИБС.
Это — синдром, включающий боль
АЦИДОТИЧЕСКОГО ПРОИСХОЖДЕНИЯ, возникающую при гипоксическом некробиозе и лактатацидозе кардиомиоцитов.
Боль
возникает в груди, обычно за грудиной, длится 5—10 мин, иррадиирует в левую руку, шею, нижнюю челюсть, спину и эпигастрий. Боль обычно не острая, а давящая или сжимающая.
Характерен вегетативный аккомпанемент (тахикардия, реже брадикардия, холодный пот, реже — тошнота, тревога и страх) — эти явления связаны со стрессом и продукцией в ответ на боль энкефалинов и вазопрессина.
Слайд 15Разновидности стенокардии
а. Стенокардия с постоянным порогом ишемии. Приступ возникает при
одном и том же уровне нагрузки (количественным выражением которого служит
произведение ЧСС и АД) и обычно проходит в течение нескольких минут после прекращения нагрузки или приема нитроглицерина. Ишемия обусловлена стенозом коронарных артерий, максимальный кровоток в которых недостаточен для обеспечения миокарда нужным количеством кислорода в условиях повышенной потребности в нем.б. Стенокардия с меняющимся порогом ишемии. Приступ возникает при разных уровнях нагрузки; характер симптомов может резко меняться день ото дня и даже в течение нескольких часов. Факторами, провоцирующими ишемию, служат охлаждение, прием пищи, курение, возбуждение, страх.
Ишемия миокарда обусловлена не только стенозом коронарных артерий, но и спазмом: к постоянному препятствию добавляется динамическое.
Нестабильную стенокардию диагностируют при появлении стенокардии покоя либо частых или тяжелых приступов стенокардии напряжения. Нестабильная стенокардия может возникать на фоне предшествующей стенокардии напряжения (когда возрастает частота, интенсивность или продолжительность приступов или снижается порог ишемии) или в ее отсутствие. Нестабильная стенокардия более опасна, чем стенокардия со стабильным течением, и требует безотлагательного лечения.
Патогенез:
Разрыв атеросклеротической бляшки, часто — с тромбозом и спазмом коронарной артерии.
Стенокардия, вызванная нарушением микроциркуляции (синдром X). Характерно наличие стенокардии в отсутствие выраженных стадий коронарного атеросклероза (по данным коронарной ангиографии). Вероятнее всего, ишемия обусловлена нарушением механизма дилатации на уровне мелких сосудов. Возможно, нарушена также висцеральная чувствительность (изменение болевого порога).
Вариантная стенокардия Принцметала (см. далее)
Слайд 16Вариантная форма стнокардии Принцметала
Форма нестабильной стенокардии покоя, с ночными спазмами
коронарных артерий, плохим прогнозом и длительным (порядка получаса) приступом.
Объективное
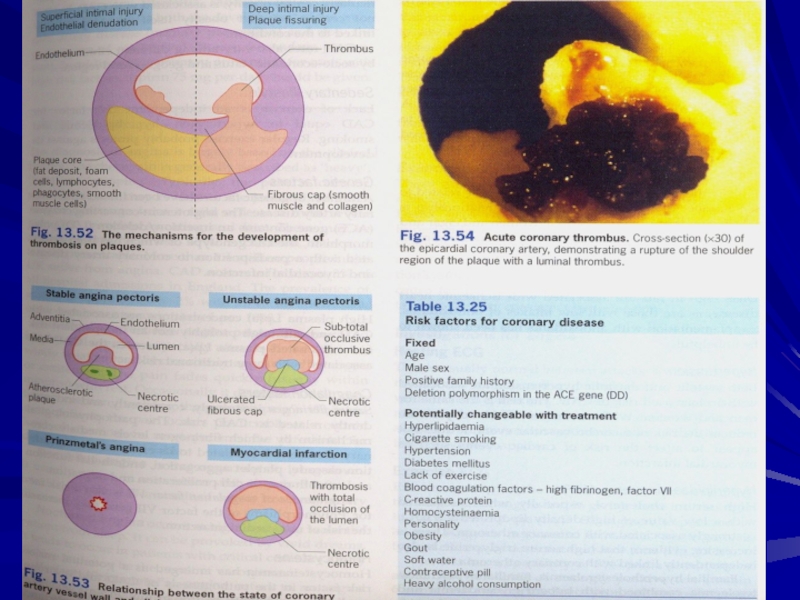
отличие – S–T- интервал претерпевает не депрессию, как при любой иной форме стенокардии, а подъем – как при инфакте миокарда, но без ферментемии и иммунологических маркеров.Слайд 17Классификация атеросклеротических поражений у человека, разработанная в 1995 г. Х.К.
Стэри и принятую кардиологическими обществами ряда стран
Тип I -
начальные поражения, характеризуются изменениями в эндотелии и наличием отдельных пенистых клеток макрофагального происхождения.Тип II – липидные полоски, характеризуются, преимущественно, внутриклеточными депонированием липидов в скоплениях пенистых клеток макрофагального гладкомышечного генеза.
Тип III – переходные поражения, сходные с II, но имеющие некоторое количество внеклеточных липидных депозитов.
Тип IV – атеромы, располагают значительным ядром внеклеточных липидов.
Тип V – фиброатеромы, отличаются наличием фиброзной «крышки» над липидным ядром, могут кальцифицироваться или бывают, преимущественно, фиброзными. Фиброатеромы растут за счет пролиферации гладкомышечных элементов и синтеза ими коллагена, эластина и гликозаминогликанов.
Тип VI – осложненные поражения, имеют поверхностные дефекты, вторичное тромбообразование, растут при участии механизмов кровоизлияний и интрамурального тромбоза, часто проникают в медию. Возникают не только из поражений типа V, но и типа IV.
Клинические симптомы осложнений атеросклероза характерны только для V-VI типов, а иногда могут быть при богатых липидами и активными макрофагами поражениях типа IV. I-III типы поражений, как правило, протекают субклинически.
Слайд 19 Адаптивная ценность фиброзных изменений доказывается прижизненными наблюдениями за состоянием пораженных
различными поздними атеросклеротическими изменениями коронарных артерий. Эти данные получены методом
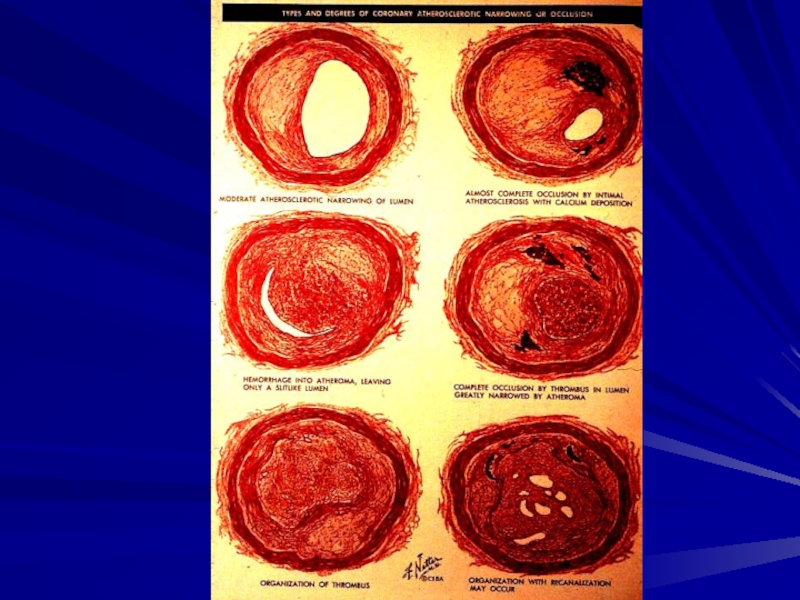
коронарной артериографии и допплеровской ультрасонографии У. Фъюстером (1992). Доказано, что средние и малые по размеру бляшки, богатые липидами, вызывают спазм коронарных сосудов и приступы ИБС намного чаще, чем большие фиброзные бляшки, богатые ГАГ и эластином. Причина этого кроется в том, что бляшка провоцирует окклюзию сосуда не механически, в силу своего размера и геометрии, а патохимически -– как источник лейкотриенов и тромбоксанов. Эти липидные медиаторы высвобождаются при контакте активных макрофагов с липидами атером. Поэтому нестабильная стенокардия, инфаркт миокарда и внезапная сердечная смерть чаще наблюдаются при наличии бляшек, богатых липидами, или при разрыве фиброзных капсул фиброатером. Фиброзные бляшки чаще дают стабильные формы стенокардии.Слайд 20Инфаркт миокарда
При выраженной длительной ишемии (порядка нескольких часов) возникает МАССИВНЫЙ
ОЧАГОВЫЙ некроз кардиомиоцитов, что ведет к нарушению парциальных органных свойств
миокарда, появлению в крови ферментативных и иммунологических маркеров цитолиза, нарушению ионных градиентов и характерной картине на ЭКГ, в последующем – перифокальному воспалению.Слайд 21Проявления и
осложнения инфаркта миокарда
Механизм инфаркта миокарда — разрыв атеросклеротической бляшки, часто
при умеренном стенозе (
тромбогенные коронароконстрикторные медиаторы высвобождаются, происходит активация тромбоцитов, запускается каскад реакций свертывания, что приводит к острой окклюзии коронарной артерии.Если восстановления перфузии не происходит, то развиваются некроз миокарда (начиная с субэндокардиальных отделов), дисфункция пораженного желудочка (в подавляющем большинстве случаев — левого), аритмии.
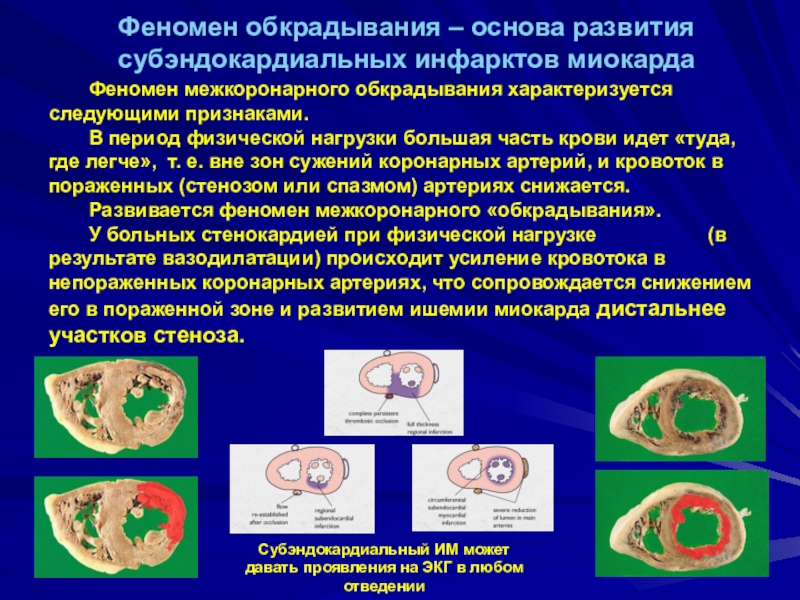
Слайд 23Феномен обкрадывания – основа развития субэндокардиальных инфарктов миокарда
Субэндокардиальный ИМ может
давать проявления на ЭКГ в любом отведении
Феномен межкоронарного обкрадывания характеризуется
следующими признаками. В период физической нагрузки большая часть крови идет «туда, где легче», т. е. вне зон сужений коронарных артерий, и кровоток в пораженных (стенозом или спазмом) артериях снижается. Развивается феномен межкоронарного «обкрадывания».
У больных стенокардией при физической нагрузке (в результате вазодилатации) происходит усиление кровотока в непораженных коронарных артериях, что сопровождается снижением его в пораженной зоне и развитием ишемии миокарда дистальнее участков стеноза.
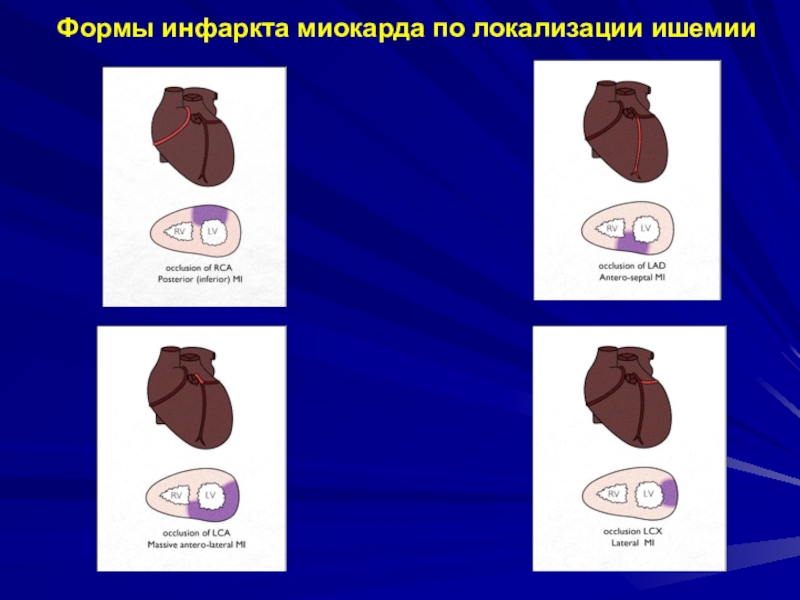
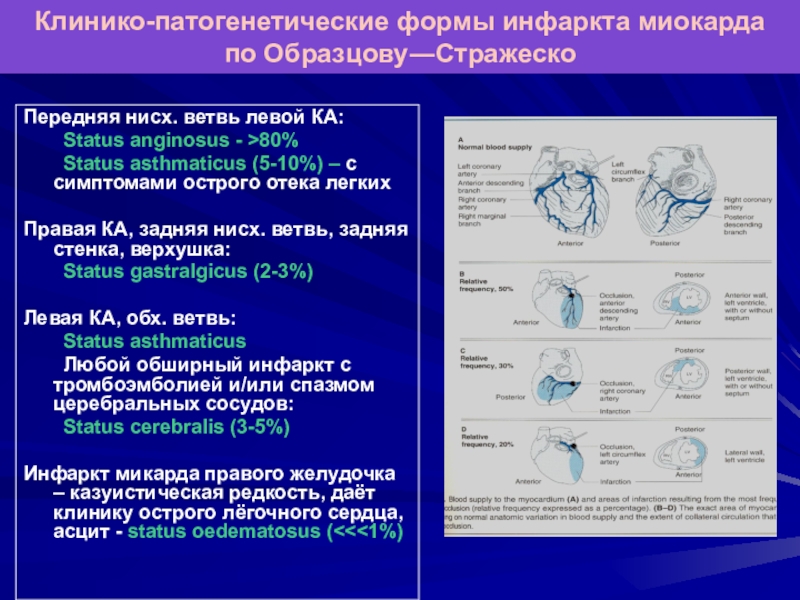
Слайд 24Передняя нисх. ветвь левой КА:
Status anginosus - >80%
Status asthmaticus (5-10%)
– c cимптомами острого отека легких
Правая КА, задняя нисх. ветвь,
задняя стенка, верхушка:Status gastralgicus (2-3%)
Левая КА, обх. ветвь:
Status asthmaticus
Любой обширный инфаркт с тромбоэмболией и/или спазмом церебральных сосудов:
Status cerebralis (3-5%)
Инфаркт микарда правого желудочка – казуистическая редкость, даёт клинику острого лёгочного сердца, асцит - status oedematosus (<<<1%)
Клинико-патогенетические формы инфаркта миокарда по Образцову―Стражеско
Слайд 29ЭКГ при инфаркте миокарда
Инфаркт миокарда с патологическими зубцами Q. Тромботическая окклюзия
коронарной артерии возникает у 80% больных с инфарктом миокарда и
ведет к трансмуральному некрозу миокарда и появлению зубца Q на ЭКГ.Инфаркт миокарда без патологических зубцов Q. Чаще всего возникает при спонтанном восстановлении перфузии или хорошо развитых коллатералях. В результате размер инфаркта — меньше, функция левого желудочка страдает не столь сильно, а больничная летальность — ниже.
Однако в связи с тем, что такие инфаркты миокарда — «незавершенные» (то есть оставшийся жизнеспособным миокард снабжается пораженной коронарной артерией), частота повторных инфарктов миокарда больше, чем при инфаркте миокарда с патологическими зубцами Q; к концу первого года летальность уравнивается.
Поэтому при инфаркте миокарда без патологических зубцов Q придерживаются более активной лечебно-диагностической тактики.
Слайд 30СХЕМА МОРФОЛОГИЧЕСКИХ ИЗМЕНЕНИЙ В СЕРДЕЧНОЙ МЫШЦЕ ПРИ ОСТРОМ ИНФАРКТЕ МИОКАРДА
Зона
некроза – патологический зубец Q и уменьшение амплитуды зубца R
(при нетрансмуральном инфаркте миокарда) или комплекс Q-S и исчезновение зубца R (при трансмуральном инфакте).Зона ишемического повреждения – смещение сегмента RS-T выше (при субэпикардиальном или трансмуральном инфаркте миокарда) или ниже изоэлектрической линии (при субэдокардиальном поражении сердечной мышцы).
Зона ишемии – коронарный (равносторонний и остроконечный) зубец Т (высокий положительный при субэндокардиальном инфаркте миокарда и отрицательный – при субэпикардиальном или трансмуральном инфаркте миокарда).
Слайд 32Патогенез внезапной сердечной смерти
Во время первого приступа ишемии возникает выделение
аритмогенных липидов из нестабильных атером.
Провоцируется острая аритмия и ОСН, смерть
от ОСН наступает до развития инфаркта миокарда.При формировании инфаркта миокарда аритмогенные липиды замурованы в очаге некроза, а тяжелая аритмия развивается не всегда.
Известное значение имеют аномалии транспорта жирных кислот в митохондрии (аритмогенная кардиомиопатия) и слабость дофаминэргической каротидной аналептической регуляции.
Слайд 33Осложнения инфаркта миокарда
Аритмии: в острый период – экстрасистолы и блокады,
реже – мерцательная аритмия.
Острая митральная недостаточность.
Перикардит.
Синдром Дресслера (аутоаллергический
полисерозит с антителами к пируваткиназе). Разрыв межжелудочковой перегородки.
Разрыв стенки левого желудочка, тампонада сердца.
Тромбоз левого желудочка, системная тромбоэмболия большого круга.
Кардиогенный шок.
Аневризма левого желудочка.