Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
КАФЕДРА ОНКОЛОГІЇ З КУРСАМИ РАДІАЦІЙНОЇ МЕДИЦИНИ ТА РЕАНІМАТОЛОГІЇ МЕДИЧНОГО
Содержание
- 1. КАФЕДРА ОНКОЛОГІЇ З КУРСАМИ РАДІАЦІЙНОЇ МЕДИЦИНИ ТА РЕАНІМАТОЛОГІЇ МЕДИЧНОГО
- 2. Найбільш поширені форми раку (кількість хворих
- 3. Актуальність проблеми РЛВиявляється щорічно 18000-19500 хворих І –
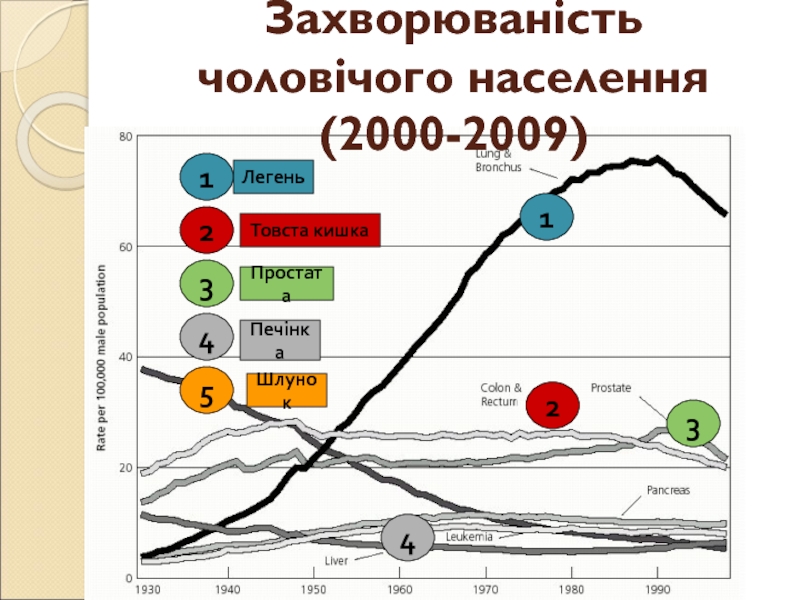
- 4. Захворюваність чоловічого населення (2000-2009)152341234ЛегеньТовста кишкаПростатаПечінкаШлунок
- 5. Етіологія та передракиПаління;
- 6. Ріст та поширення пухлиниВ залежності від локалізації
- 7. Серед центрального раку легенів виділяють форми з
- 8. Центральний РЛ Периферичний РЛ1. Ендобронхіальний вузловий 1. Кругла пухлина2. Перибронхіальний вузловий 2. Пневмонієподібний3. Перибронхіальний розгалужений 3. Рак верхівки123123
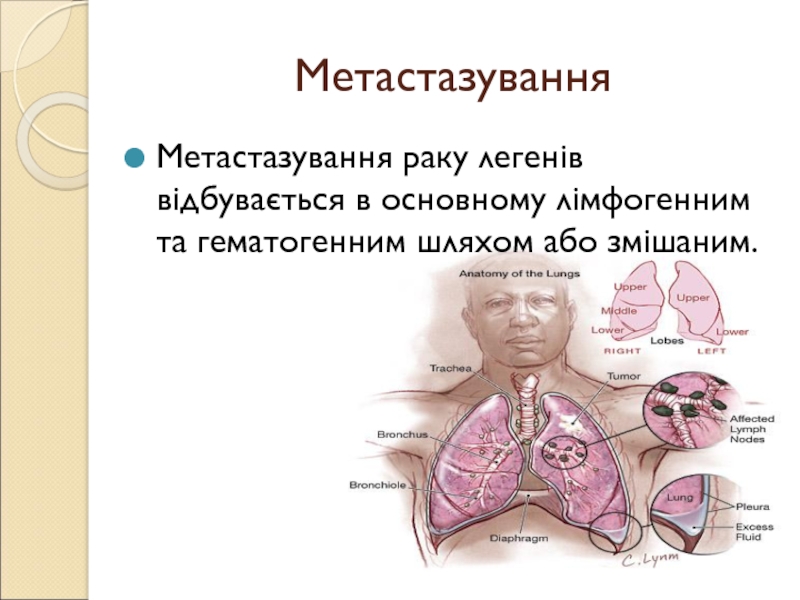
- 9. МетастазуванняМетастазування раку легенів відбувається в основному лімфогенним та гематогенним шляхом або змішаним.
- 10. ЛімфогеннеІ - легеневі та бронхолегеневі лімфатичні вузли,
- 11. ГематогеннеРЛ може метастазувати в печінку, кістки (довгі
- 12. ІмплантаційноКарциноматоз легені, плеври, із бронха в бронх
- 13. Гістологічна класифікаціяПлоскоклітинний 40-50%Аденокарцинома 15-25%Дрібноклітинний 20-25%Крупноклітинний 10-15%
- 14. Класифікація за системою TNMТХ - пухлина не
- 15. N - регіонарні лімфатичні вузли. N0 -
- 16. М - віддалені метастази. МО - відсутні
- 17. Клініко-анатомічна класифікація (А. І. Савіцкий, 1957 р.)
- 18. Симптоматика та клініка РЛСкладна та різноманітна і залежить від:Локалізації пухлини;Гістологічної та морфологічної будови;Стадії процесу;Ускладнень;Паранеоплазій
- 19. Кашель, кровохаркання спостерігається у 70-90% хворих –
- 20. Клінічні синдроми та їх характеристика у хворих
- 21. ДіагностикаАнамнез – куріння, умови праці, рецидиви хронічних
- 22. Загальна пам’ятка для лікаря (передумови для встановлення
- 23. Ro-графічне обстеження: 1. Поліпозиційна скопія;2. Ro-графія у
- 24. КТ, УЗД, біопсія л/в, сцинтіграфія – уточнюють
- 25. Слайд 25
- 26. Слайд 26
- 27. ЛікуванняВ залежності від хіміо- та радіочутливості виділяють
- 28. Стандартним методом лікування пацієнтів з потенційно-операбельним недрібноклітинним
- 29. Під радикальними операціями при раку легенів розуміють
- 30. Бронхопластичні лобектомії у провідних клініках складають до
- 31. Ефективність бронхопластичних лобектомій не ппоступається пульмонектоміям –
- 32. Питання про доцільне застосування складних пластичних операцій
- 33. Стандарти лікування недрібноклітинного
- 34. Променева терапіяПроменева терапія раку легенів отримала широке
- 35. Променеву терапію застосовують як один із компонентів
- 36. При недрібноклітинному раку легень роль післяопераційної променевої
- 37. ХіміотерапіяХіміотерапію при недрібноклітинному раку легень застосовують при
- 38. Дрібноклітинний РЛПри дрібноклітинному раку легень хірургічне лікування
- 39. У хворих з досягнутою ремісією показане профілактичне
- 40. Скачать презентанцию
Найбільш поширені форми раку (кількість хворих щорічно)Рак легень 1 350 000 (12,3%)Рак молочної золози 1 050 000 (10,4%)Рак товстої
Слайды и текст этой презентации
Слайд 2Найбільш поширені форми раку
(кількість хворих щорічно)
Рак легень
1 350
000 (12,3%)Рак молочної золози 1 050 000 (10,4%)
Рак товстої кишки 945 000 (9,4%)
Рак шлунку 876 000 (8,7%)
Рак печінки 564 000 (5,6%)
Рак предміхурової 543 000 (5,4%)
залози
Слайд 3Актуальність проблеми РЛ
Виявляється щорічно 18000-19500 хворих
І – ІІ ст. ІІІ ст.
ІV ст.
24,1% 47% 22,3%
69,3%
Однорічна летальність
65,6%5-річне виживання 8-9% (США – 14%)
Слайд 4Захворюваність чоловічого населення (2000-2009)
1
5
2
3
4
1
2
3
4
Легень
Товста кишка
Простата
Печінка
Шлунок
Слайд 5Етіологія та передраки
Паління; 75 %
пухлин легень у чоловіків і 45% у
жінок обумовлена палінням.Канцерогени, радіаційні елементи у воді та грунті, у виробництві;
Генетичний фактор - при наявності в сімї злоякісних пухлин ризик раку легень у прямих родичів зростає в 3-4 рази.
Хронічні захворювання бронхів та легенів – основи для впливу канцерогенів.
Слайд 6Ріст та поширення пухлини
В залежності від локалізації пухлини в легені
розрізняють центральний рак, що розвивається з епітелію слизової головних часткових
та початкових відділів сегментарних бронхів та периферійний, що росте з епітелію слизової субсегментарних бронхів та бронхіол.Слайд 7Серед центрального раку легенів виділяють форми з переважним ендобронхіальним ростом
(екзофітний тип росту), тобто переважним ростом в просвіт бронху та
перибронхіальним ростом пухлини з переважним ростом в тканину легені (інфільтративний тип росту) – перибронхіально-вузлові та перибронхіально-розгалужені пухлини. Центральні форми раку легень складають до 3/4 злоякісних пухлин цього органу.Слайд 8Центральний РЛ Периферичний РЛ
1. Ендобронхіальний вузловий 1. Кругла пухлина
2. Перибронхіальний вузловий 2.
Пневмонієподібний
3. Перибронхіальний розгалужений 3. Рак верхівки
1
2
3
1
2
3
Слайд 9Метастазування
Метастазування раку легенів відбувається в основному лімфогенним та гематогенним шляхом
або змішаним.
Слайд 10Лімфогенне
І - легеневі та бронхолегеневі лімфатичні вузли, розташовані по ходу
сегментарних та часткових бронхів та судин до воріт легенів, а
також під плеврою між долями.ІІ - лімфатичні залози, розташовані у воротах легені. Межа між цими двома групами лімфатичних залоз умовна.
ІІІ - лімфатичні залози середостіння, серед яких виділяють групу біфуркаційних, нижніх трахеобронхіальних та паратрахеальних залоз.
ІV – надключичних, шийних, рідше аксилярних лімфатичних вузлів.
Слайд 11Гематогенне
РЛ може метастазувати в печінку, кістки (довгі трубчаті та плоскі),
плевру з появою ексудату, або без, головний мозок, рідше -
в наднирники, шкіру, перикард, протилежну легеню і т.д.Слайд 13Гістологічна класифікація
Плоскоклітинний 40-50%
Аденокарцинома 15-25%
Дрібноклітинний 20-25%
Крупноклітинний 10-15%
Слайд 14Класифікація за системою TNM
ТХ - пухлина не визначається рентгенологічно та
при бронхоскопії , але пухлина визначається наявністю злоякісних клітин в
харкотинні.ТІ - пухлина до 3 см в діаметрі оточена вісцеральною плеврою чи легеневою тканиною, при бронхоскопії не відмічається ураження, інфільтрації головного бронха.
Т2 - пухлина > за 3 см, знаходиться на віддалені > 2 см від біфуркаційного кіля.
ТЗ - пухлина будь-якого розміру, що переходить безпосередньо на сусідні анатомічні структури. Край пухлини < 2 см від біфуркаційного кіля.
Т4 - пухлина будь-якого розміру з інфільтрацією середостіння, серця, магістральних судин, трахеї стравоходу, тіл хребців, біфуркаційного кіля, або плевральний ексудат із наявністю ракових клітин у ньому.
Слайд 15N - регіонарні лімфатичні вузли.
N0 - немає даних про ураження
лімфатичних вузлів.
NІ - уражені лімфатичні вузли кореня легені (перибронхіальні, внутрішньолегеневі)
на стороні патології.N2 - уражені лімфатичні вузли середостіння на боці патології.
NЗ - ураження лімфатичних вузлів кореня легені чи середостіння
на протилежному боці, або надключичних лімфатичних вузлів.
Слайд 16М - віддалені метастази.
МО - відсутні ознаки віддаленого метастазування.
МІ -
наявні віддалені метастази.
Мх - метастази сумнівні.
Слайд 17Клініко-анатомічна класифікація (А. І. Савіцкий, 1957 р.)
1. Центральний
рак легені (ЦРЛ):
Ендобронхільний вузловий;
Перибронхіальний вузловий;
Перибронхілальний розгалужений.
2. Периферичний рак легені (ПРЛ):
Кругла
пухлина або “шароподібний рак”Пневмонієподібний рак
Рак верхівки легені (Пенкоста)
3. Атипові форми:
Медіастенальний;
Легеневий карциноматоз
Кісткова, мозгова та ін.
Слайд 18Симптоматика та клініка РЛ
Складна та різноманітна і залежить від:
Локалізації пухлини;
Гістологічної
та морфологічної будови;
Стадії процесу;
Ускладнень;
Паранеоплазій
Слайд 19Кашель, кровохаркання спостерігається у 70-90% хворих – найбільш частий і
ведучий симптом раннього раку легенів;
Задишка при фізичному навантажені, як ранній
симптом раку легенів, спостерігається приблизно у 40% випадків.Біль – в грудях займає серед симптомів раку легенів друге місце і відмічається у 60-70% хворих;
Лихоманка – також спостерігається у багатьох хворих (60-70%) і нерідко буває єдиним проявом захворювання.
Симптоматика та клініка РЛ
Слайд 20Клінічні синдроми та їх характеристика у хворих на РЛ
Синдром подразнення
бронха (інтенсивний сухий кашель, на протязі всієї доби, виснажливий);
Синдром патологічних
виділень (виділення мокротиння різного характеру з неприємним запахом, кровохаркання);Температурний синдром (від субфебрильної до гектичної);
Больовий синдром (біль різного характеру, поверхневий, глибокий, часто при акті дихання)
Функціональний синдром (задуха, пітливість, серцебиття, акроціаноз, утруднене дихання)
Паранеопластичний синдром та синдром запальних ознак
Слайд 21Діагностика
Анамнез – куріння, умови праці, рецидиви хронічних захворювань легень, генетичний
фактор;
Огляд – колір шкіри, деформація грудної клітки, перкусія, аускультація, пальпація
регіонарних л/в, симптом Горнера та ін.;Лабораторні методи –на жаль малоінформативні,
ШОЕ, лейкоцитоз = запалення,
3-5 кратне обстеження харкотиння,
цитологічне обстеження плеврального випоту
Слайд 22Загальна пам’ятка для лікаря
(передумови для встановлення правильного діагнозу)
1. Фізикальними методами
обстеження патологічні зміни
не виявляються не тому, що вони відсутні,
а тому, щометодами володіють недостатньою мірою;
2. Якщо патологічний субстрат у легенях незрозумілий для
інтерпретації, то перше, що слід виключити, то є РЛ.
3. При запальних процесах у легенях більше вислуховується,
ніж проглядається.
4. При пухлинних процесах у легенях більше проглядається,
ніж вислуховується.
5. Для раку легенів характерні “ножиці” (розбіжність)
6. Рецидивний характер легеневих захворювань > 3-х міс.
Слайд 23Ro-графічне обстеження:
1. Поліпозиційна скопія;
2. Ro-графія у 2 проекціях: сагітальній
та фронтальній;
3. Томографія;
4. Бронхографія;
Основні ознаки центрального раку – ателектаз;
Периферичного –
кругла пухлина, картина запалення, абсцесу і т.д.Фібробронхоскопія + біопсія – дає гістологічне підтвердження:
1. Прямі ознаки: + тканина, деформація, звуження просвіту;
2. Непрямі ознаки: інфільтрація слизової, ригідність стінки, деформації, нечіткий малюнок кілець і т.д.
3. Біопсія: шматочкова, зішкріб, відбитки слизової, змивні води, трансбронхіальна та трансторакальна пункції та ін.
Слайд 24КТ, УЗД, біопсія л/в, сцинтіграфія – уточнюють поширення патологічного процесу.
Якщо
природу патологічного процесу в легенях і середостінні не встановлено –
показанна ВІДЕОТОРАКОСКОПІЯ, ТОРАКОТОМІЯСлайд 27Лікування
В залежності від хіміо- та радіочутливості виділяють дві великі групи
РЛ:
чутлива форма – дрібноклітинний (вівсяно-, лімфо-, веретено-, поліморфно-клітинні) та
резистентна – недрібноклітинний (плоскоклітинний, залозистий, крупноклітинний). Тому лікування грунтується на особливостях морфологічної форми пухлини.
Слайд 28Стандартним методом лікування пацієнтів з потенційно-операбельним недрібноклітинним раком легенів без
віддалених метастазів є хірургічний. Тривалість життя після хірургічного лікування залежить
від стадії захворювання, поширеності процесу.Не рекомендують проводити оперативні втручання при ТЗ-4 N2-3.
Слайд 29Під радикальними операціями при раку легенів розуміють видалення легені, долі,
чи обох долей, а також сегменту легені з регіонарними лімфатичними
вузлами кореня та частково середостіння. Цим вимогам відповідають такі операції, як лоб – і білобектомія, пневмонектомія. Сегментарна резекція легень можлива при периферійному раку Т1NоМоСлайд 30Бронхопластичні лобектомії у провідних клініках складають до 23% від всіх
лобектомій і 11% радикальних операцій. Радикалізм втручань забезпечують адекватним відступом
лінії резекції бронху від пухлини (клиноподібна, вікончата при ендобронхіальному процесі та циркулярна при інфільтрації входу часткового бронху).Слайд 31Ефективність бронхопластичних лобектомій не ппоступається пульмонектоміям – 53% 5 річна
виживаємість після хірургічного лікування РЛ І-ІІ стадій.
Слайд 32Питання про доцільне застосування складних пластичних операцій на бронхах при
раку легенів залишається не вирішеним, через високу післяопераційну летальність 7-16%.
Слайд 33Стандарти лікування недрібноклітинного
раку легень I-II стадії
Стадія 0(ТisN0М0) – сегментектомія або лобектомія, допустима
фізична деструкція пухлини (лазерна, кріогенна, термічна), можлива брахітерапія.Стадія IА – IВ(Т1 - 2N0М0) – радикальна лобектомія, пневмонектомії або бронхопластична операція з лімфодисекцією.
Стадія IIА – IIВ(Т1 - 2N1М0, Т3N0М0 ) – лобектомія, пневмонектомія або бронхопластична операція з лімфодисекцією. При N+ і недиференційованому ракові - адювантна хіміо-променева терапія.
Зменшення обєму операції або лімфодисекції недопустимо, так як у 30% хворих виявляються метастази в регіонарні лімфовузли.