Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
КазНМУ им. С.Д.Асфендиярова
Содержание
- 1. КазНМУ им. С.Д.Асфендиярова
- 2. Боль – компонент хирургического стрессаОфициальное определение Международной
- 3. Слайд 3
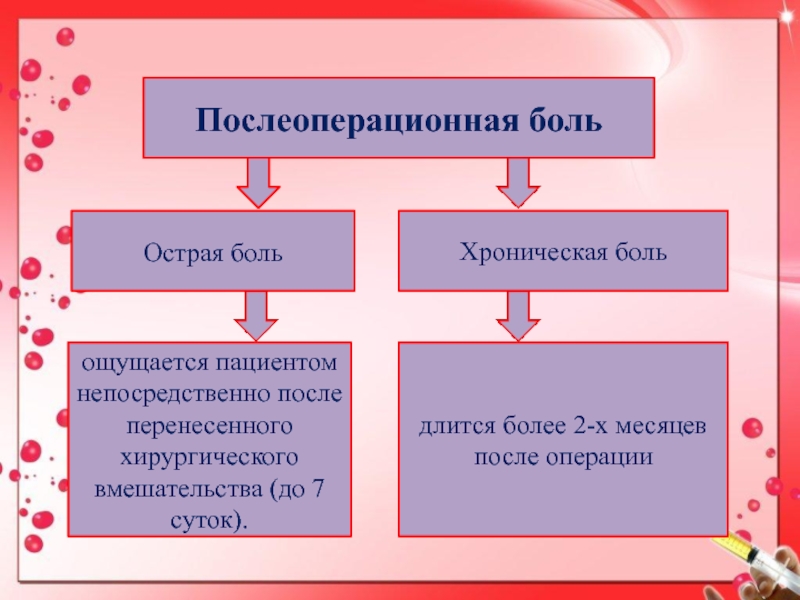
- 4. Послеоперационная больдлится более 2-х месяцев после операцииощущается
- 5. Факторы риска хронического послеоперационного болевого синдрома:1) наличие
- 6. Влияние неадекватного послеоперационного обезболивания Задержка заживления раны
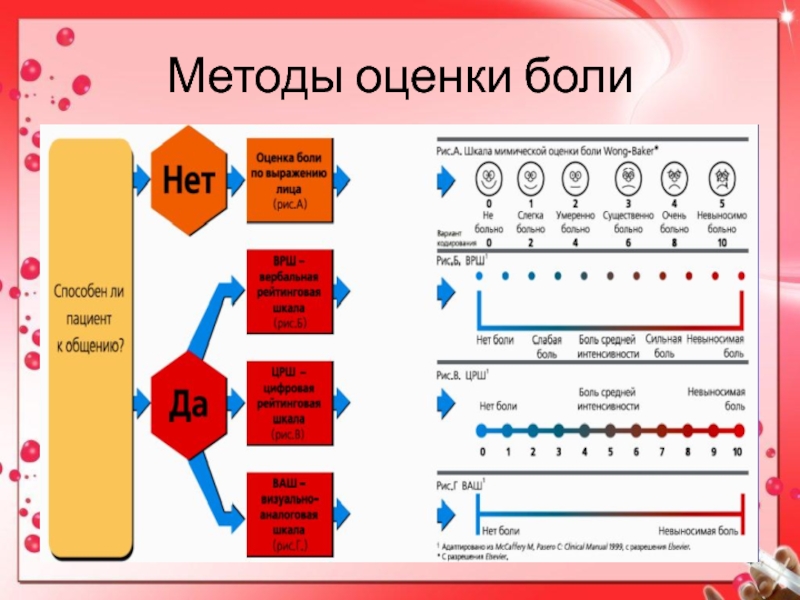
- 7. Методы оценки боли
- 8. Задачи послеоперационного обезболивания:Повышение качества жизни пациентов в
- 9. Неадекватный контроль боли в послеоперационном периоде:удлиняет период
- 10. Методы и средства послеоперационного обезболивания
- 11. Слайд 11
- 12. Слайд 12
- 13. Слайд 13
- 14. Слайд 14
- 15. Послеоперационная длительная эпидуральная анальгезия абсолютно показана у пациентов
- 16. Анальгетический эффект ДЭА может быть, достигнут при
- 17. Преимущества эпидуральной инфузииСтабильный уровень анальгезииОтсутствие нежелательных кардио-респираторных
- 18. Недостатки ДЭА: 1) менее чем у 6% пациентов
- 19. МУЛЬТИМОДАЛЬНАЯ АНАЛЬГЕЗИЯВ настоящее время не существует идеального
- 20. Мультимодальный подход
- 21. Слайд 21
- 22. Литература: 1. Овечкин A.M. Профилактика послеоперационного болевого
- 23. Благодарю за внимание!
- 24. Скачать презентанцию
Боль – компонент хирургического стрессаОфициальное определение Международной Ассоциации по Изучению Боли (IASP, 1979) характеризует боль как: «неприятное ощущение и эмоциональное переживание, связанное с имеющимся или вероятным повреждением тканей, или же описываемое
Слайды и текст этой презентации
Слайд 1КазНМУ им. С.Д.Асфендиярова
Кафедра: Анестезиологии и реаниматологии
Самостоятельная работа слушателя
Тема:
Послеоперационное обезболивание
Слайд 2Боль – компонент хирургического стресса
Официальное определение Международной Ассоциации по Изучению
Боли (IASP, 1979) характеризует боль как: «неприятное ощущение и эмоциональное
переживание, связанное с имеющимся или вероятным повреждением тканей, или же описываемое пациентом терминами, характеризующими состояния при подобных повреждениях».Слайд 4Послеоперационная боль
длится более 2-х месяцев после операции
ощущается пациентом непосредственно после
перенесенного хирургического вмешательства (до 7 суток).
Острая боль
Хроническая боль
Слайд 5Факторы риска хронического послеоперационного болевого синдрома:
1) наличие боли до операции;
2)
молодой возраст;
3) женский пол;
4) травматичный хирургический доступ (повреждение значительного количества
нервных волокон);5) неадекватная анестезия во время операции;
6) неадекватное обезболивание в раннем послеоперационном периоде.
Слайд 6Влияние неадекватного послеоперационного обезболивания
Задержка заживления раны за счет увеличения
тонуса симпатической нервной системы
Ускорение развития несостоятельности анастомоза
Повышенный риск легочных заболеваний,
включая ателектазы и пневмонию из-за нарушения биомеханики дыхания, обусловленного болью.Повышенный риск тромбоэмболии.
Повышенный риск смертности.
Устойчивая гиперадренергическая стрессовая реакция с артериальной гипертензией.
Слайд 8Задачи послеоперационного обезболивания:
Повышение качества жизни пациентов в послеоперационном периоде.
Ускорение послеоперационной
функциональной реабилитации.
Снижение частоты послеоперационных осложнений.
Ускорение выписки пациентов из клиники.
Слайд 9Неадекватный контроль боли в послеоперационном периоде:
удлиняет период активизации пациентки и
увеличивает время пребывания в ПИТ и стационаре;
увеличивает частоту регоспитализаций;
повышает риск
и частоту инфекционных осложнений;резко повышает риск развития хронического болевого синдрома.
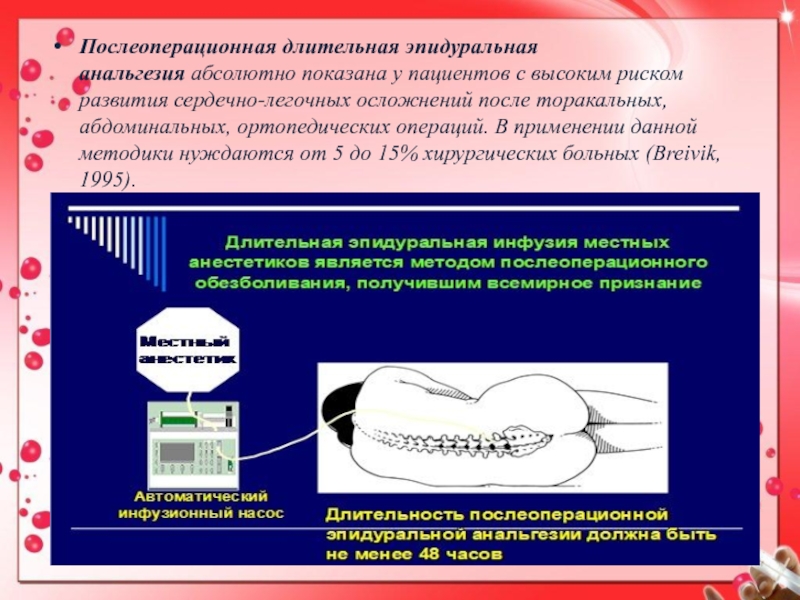
Слайд 15Послеоперационная длительная эпидуральная анальгезия абсолютно показана у пациентов с высоким риском
развития сердечно-легочных осложнений после торакальных, абдоминальных, ортопедических операций. В применении
данной методики нуждаются от 5 до 15% хирургических больных (Breivik, 1995).Слайд 16Анальгетический эффект ДЭА может быть, достигнут при помощи эпидурального введения
следующих препаратов:
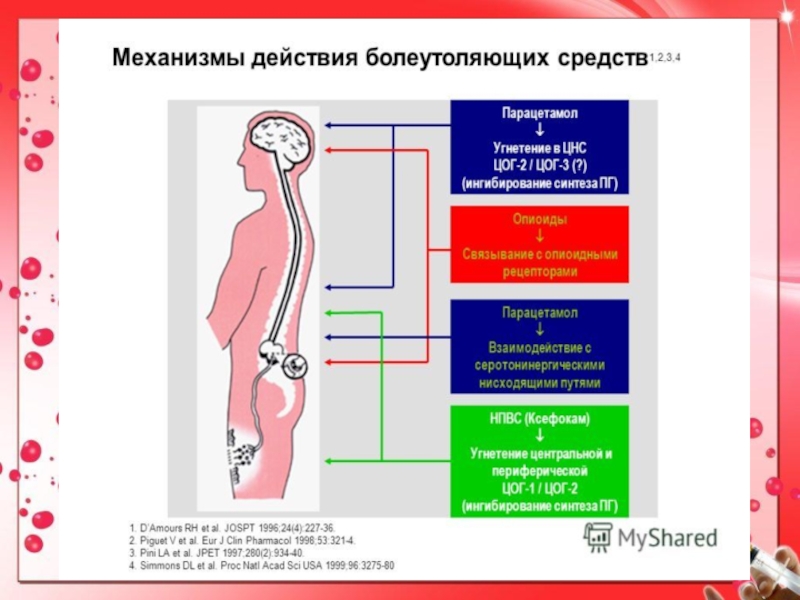
1. опиоидных агонистов, ингибирующих синаптическую передачу болевых импульсов за
счет действия на пресинаптические опиоидные рецепторы (торможение высвобождения субстанции Р из первичных афферентных нейронов) и постсинаптические рецепторы (гиперполяризация мембран нейронов задних рогов);2. адренергических агонистов, тормозящих передачу болевых импульсов за счет воздействия на постсинаптические адренергические рецепторы;
3. местных анестетиков, угнетающих аксональную и синаптическую возбудимость ноцицептивных нейронов.
Слайд 17Преимущества эпидуральной инфузии
Стабильный уровень анальгезии
Отсутствие нежелательных кардио-респираторных эффектов
Снижение частоты и
выраженности моторной блокады
Снижение вероятности инфицирования эпидурального катетера
НАРОПИН (ропивакаин)
Специальная форма для
длительного обезболивания: пластиковый контейнер 100 мл. (инфузия от 7 до 16,5 часов)Купирование п/операционной боли 12-28 мг/час.
Слайд 18Недостатки ДЭА:
1) менее чем у 6% пациентов при эпидуральном введении
опиоидов наблюдаются тошнота и кожный зуд.
2) Снижение тонуса мышц нижних
конечностей за счет моторной блокады отмечают не более 2% больных при размещении катетера в грудных сегментах. 3) Крайне редко (0,07% по данным Breivik, 1995) наблюдаются признаки раздражения мозговых оболочек по типу асептического менингита, самостоятельно купирующиеся после удаления эпидурального катетера.
4) Одним из наиболее грозных осложнений ДЭА является образование эпидуральной гематомы с компрессией спинного мозга и развитием параплегии. Факторами, предрасполагающими к развитию данного осложнения, являются: а) травматичная пункция и катетеризация эпидурального пространства, б) исходные нарушения гемостаза, в) антикоагулянтная терапия.
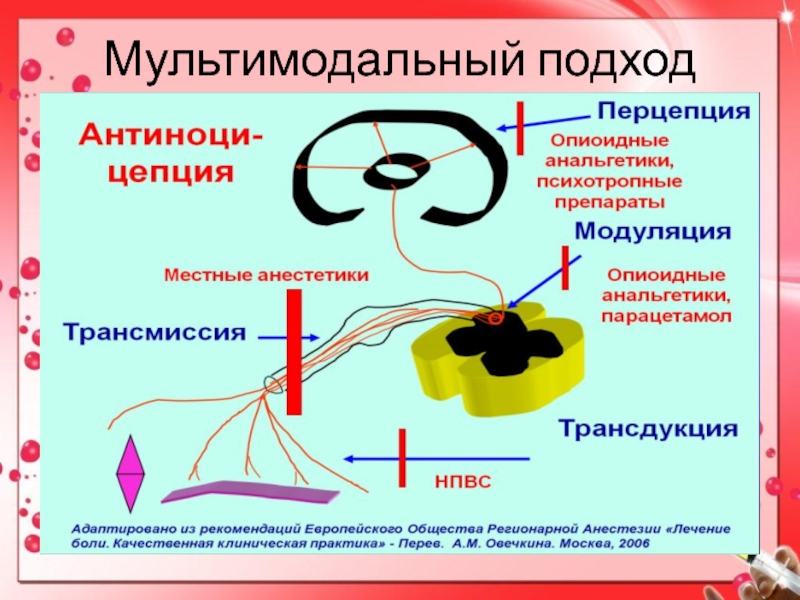
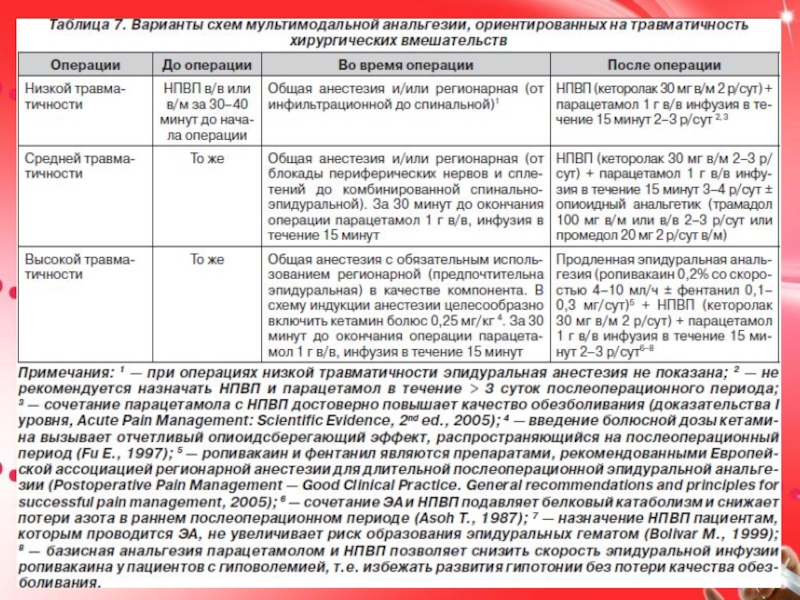
Слайд 19МУЛЬТИМОДАЛЬНАЯ АНАЛЬГЕЗИЯ
В настоящее время не существует идеального анальгетика или метода
лечения острой послеоперационной боли.
Приблизиться к решению проблемы адекватности послеоперационного обезболивания
можно лишь, реализуя в клинике концепцию мультимодальной анальгезии, предусматривающей одновременное назначение двух и более анальгетиков и/или методов обезболивания, обладающих различными механизмами действия и позволяющих достичь адекватной анальгезии при минимуме побочных эффектов.Мультимодальная анальгезия в настоящее время является методом выбора послеоперационного обезболивания. Ее базис — назначение неопиоидных анальгетиков (НПВП и парацетамол), которое у пациентов с болями средней и высокой интенсивности сочетается с использованием опиоидных анальгетиков и методов регионарной анальгезии.