Слайд 1 « Клиническая анатомия
мозгового отдела головы, применительно к операциям на
мозговом черепе
для студентов ĨII медицинского факультета по специальности
«СТОМАТОЛОГИЯ»
2016
Запорожский государственный медицинский университет
Кафедра анатомии ЧЕЛОВЕКА, оперативной хирургии и топографической анатомии
Лекция на тему
Слайд 2
нейрохирургические методы исследования на головном мозге:
1 Спинномозговая (Люмбальная) пункция –
проводиться с целью определения состава и давления спинномозговой жидкости, и
проведения ликвородинамических проб.
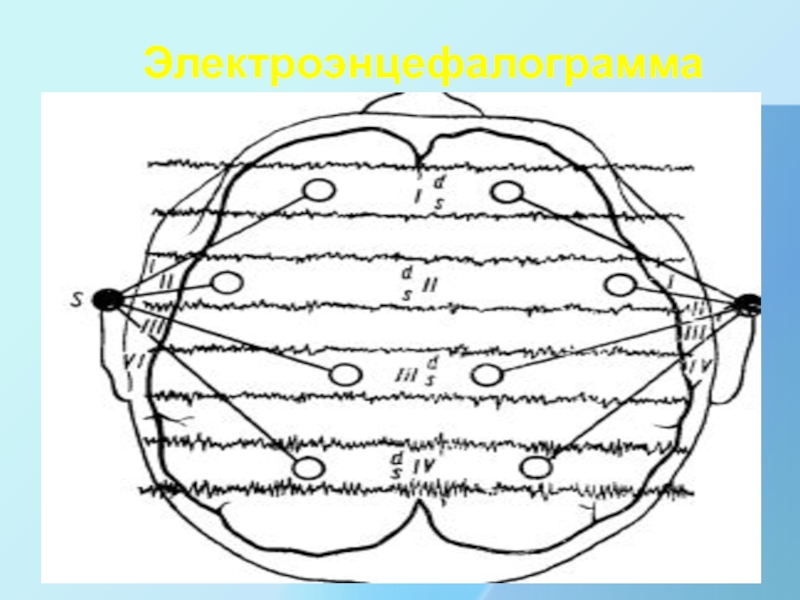
2. Электро -, эхоэнцефалография – это рентгенография черепа после искусственного введения воздуха -30-40см3 в подпаутинное пространство, в цистерны и желудочки мозга с помощью спинномозговой пункции .
3. Радионуклиидное сканирование головного мозга связанное с накоплением введенного радиоактивного препарата в ткани мозга при опухолевидных образованиях .
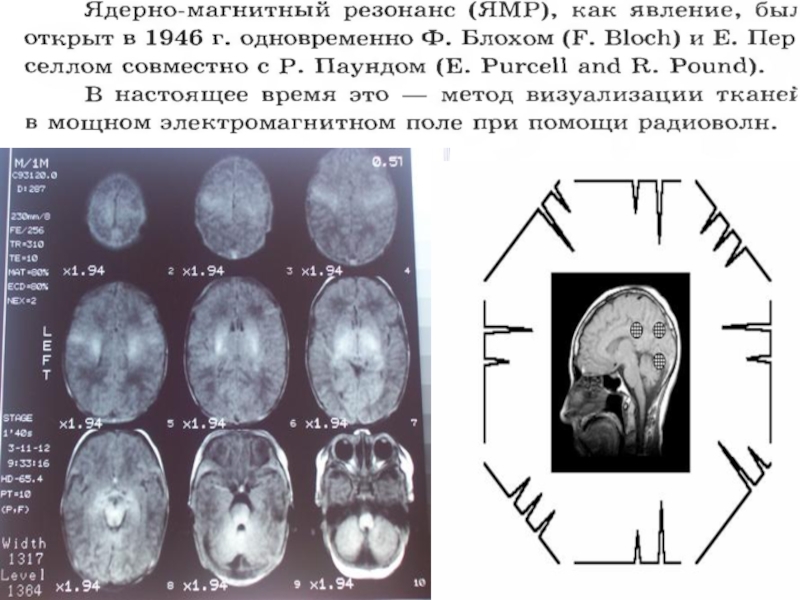
4. Компьютерная томография (КТГ) с помощью ядерно-магнитного резонанса (ЯМР) – это отчетливое изображение срезов головного мозга.
5. Контрастная МР ангиография (контрастное в-во в общую сонную артерию), позволяющая выявить аневризму сосудов головного мозга,
6. Миелография – рентгенография позвоночного столба после искусственного контрастирования подпаутинного пространства любым инертным газом.
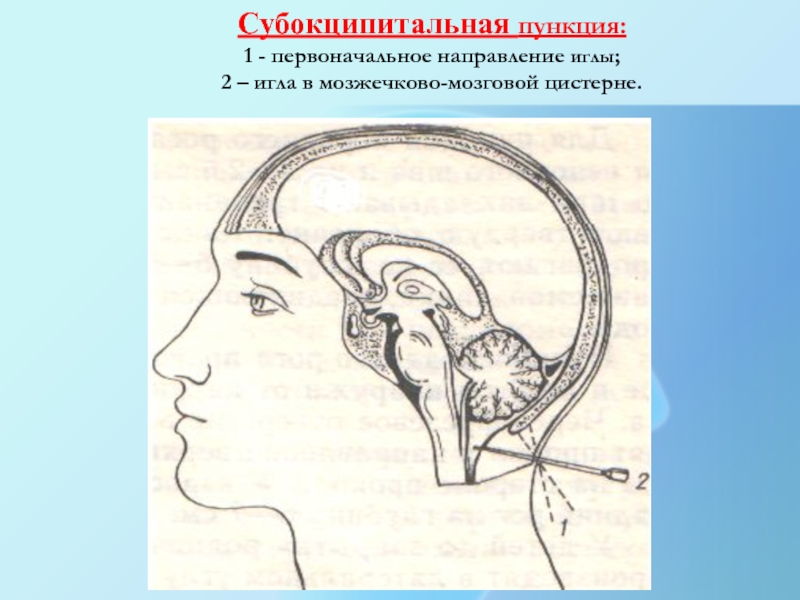
7.Субокципитальная пункция- прокол большой затылочной цистерны
Слайд 9Субокципитальная пункция:
1 - первоначальное направление иглы;
2 – игла в
мозжечково-мозговой цистерне.
Слайд 10
Техника выполнения
субокципитальной пункции
Пункцию мозжечково-мозговой цистерны мозга (большой цистерны
мозга) проводят для сравнительного изучения спинномозговой жидкости цистерн головного мозга
и подпаутинного пространства путем введения контрастных (при миелографии) или лекарственных веществ (цитостатиков при лечении злокачественных опухолей головного мозга). ТРЕБУЕТ БОЛЬШОЙ ОСТОРОЖНОСТИ И ОПРЕДЕЛЕННЫХ НАВЫКОВ.
.
1. После дезинфекции операционного поля голову больного максимально наклоняют кпереди. Это увеличивает расстояние между дужкой С-1 позвонка и краем большого (затылочного) отверстия.
2. После предварительного обезболивания мягких тканей иглу вводят точно посередине расстояния между наружным затылочным выступом и остистым отростком СII позвонка, строго по задней срединной линии, или по линии, соединяющей нижние края сосцевидных отростков.
3. После, как игла коснется затылочной кости, ее слегка извлекают и, приподнимая канюлю иглы, ее вновь продвигают вперед.
4. Прокалывают заднюю атлантозатылочную мембрану, твердую и паутинную оболочки мозга, после чего из иглы начинает вытекать спинномозговая жидкость. Глубина прокола составляет всего 4-5 см.

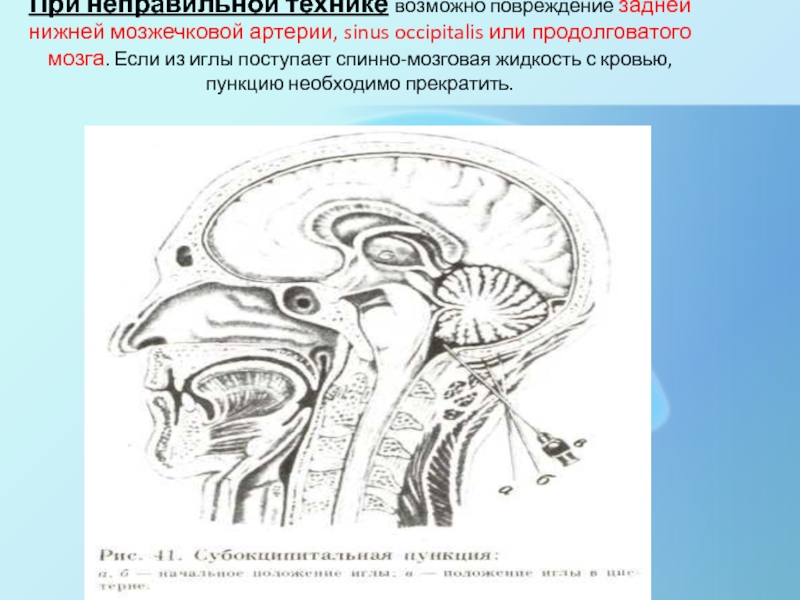
Слайд 11При неправильной технике возможно повреждение задней нижней мозжечковой артерии, sinus
occipitalis или продолговатого мозга. Если из иглы поступает спинно-мозговая жидкость
с кровью, пункцию необходимо прекратить.
Слайд 12
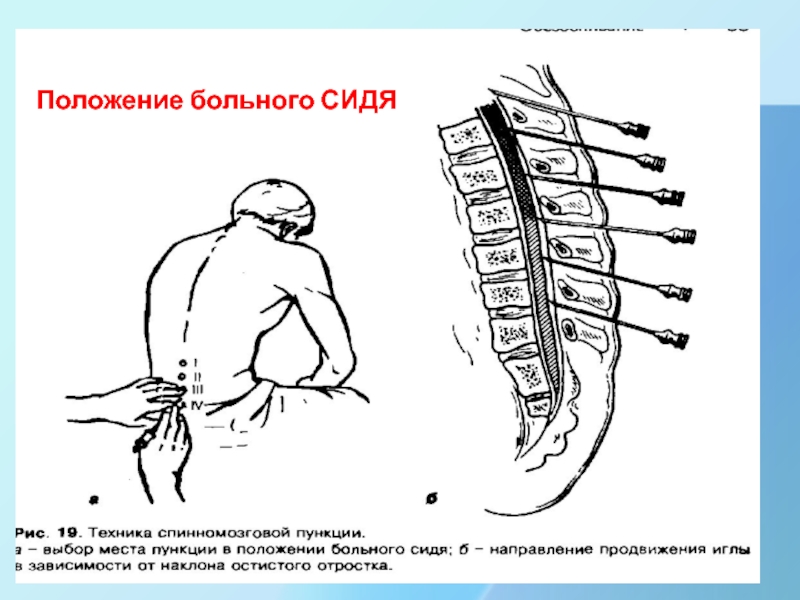
Люмбальная (спинномозговая) пункция
1. Пункцию (прокол) производят под местным обезболиванием
в точке по линии Якоби (линия, соединяющая наиболее выступающие части
гребней подвздошных костей), что соответствует верхушке остистого отростка 4 поясничного позвонка.
2. Наиболее удобным и безопасным местом для пункции является расстояние
между 3 и 4 или 4 и 5 поясничными позвонками.
3. Детям во избежание травмирования спинного мозга пункцию наиболее безопасно следует проводить ниже 3-го поясничного позвонка между 4-5 поясничным позвонками.
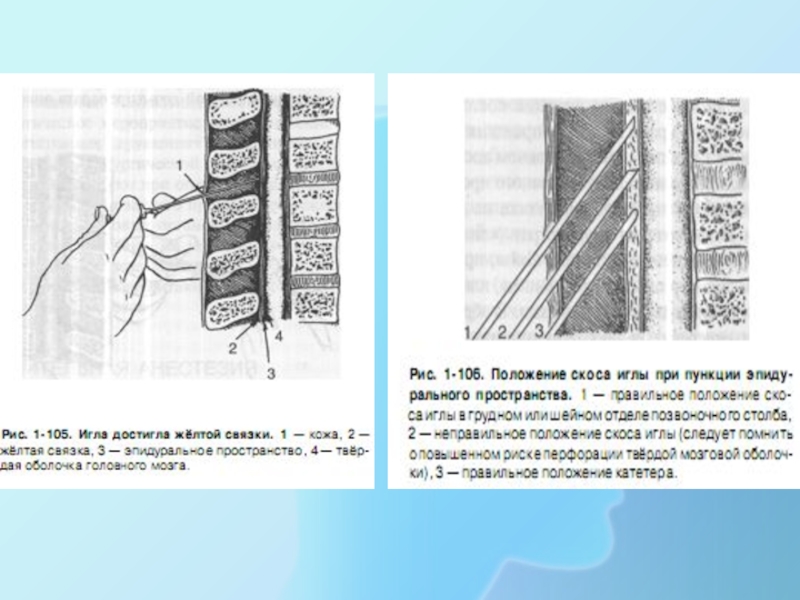
4. Иглу с мандреном (9-12 cм) вводят строго по срединной линии сначала в сагиттальной плоскости, а проколов кожу, иглу направляют несколько кверху в соответствии с черепицеобразным расположением отростков, между остистыми отростками и продвигают вглубь связочного аппарата ( надостистой и межостистыми связками), проколов желтую связку, прокалывают упруго –эластичную твердую и тонкую паутинную оболочки спинного мозга .
5. На глубине 4-7 см у взрослых и 2 см у детей возникает чувство «провала» (своеобразный «хруст» ) при прокалывании одной за другой желтой связки и твердой мозговой оболочки, что является признаком проникновения иглы в подпаутинное пространство.
Противопоказания к проведению пункции: при объемных процессах задней черепной ямки (опухоли, абсцессы, гематомы и кисты), т. к. в результате извлечения жидкости может возникнуть вклинение миндалин мозжечка в большое (затылочное отверстие ) и сдавление продолговатого мозга.

Слайд 14ПОЛОЖЕНИЕ БОЛЬНОГО (ЛЕЖА) ПРИ ЛЮМБАЛЬНОЙ ПУНКЦИИ
Стрелкой указана линия ЯКОБИ, соединяющая
гребни подвздошных костей
Слайд 16Спинномозговая пункция (продолжение) открыл Квинке в 1891г
Пункция должна проводиться совершенно
безболезненно.
Премедикация обязательна.
Движение иглы – плавным и осторожным
Люмбальную
пункцию проводят с диагностической и лечебной целью для исследования давления жидкости, прозрачности, цвета и состава смж, а также для введения в спинномозговой канал контрастных веществ при производстве миелографии и пневмо-энцефалографии, а также для снижения давления спинномозговой жидкости в канале и извлечения определенного количества ликвора, содержащего продукты распада клеток.
ОСОБЕННОСТЬ ТЕХНИКИ---- В ПРОДВИЖЕНИИ ИГЛЫ, ПОСЛЕ ПРОКАЛЫВАНИЯ ЖЕЛТОЙ СВЯЗКИ - ИЗВЛЕКАЮТ МАНДРЕН
Особую осторожность при ЗАБОРЕ ликвора.
Ликвор выпускается каплями, медленно
Так же этой техникой ПОЛЬЗУЮТСЯ ДЛЯ СПИННОМОЗГОВОЙ АНЕСТЕЗИИ ПРИ КОТОРОЙ В СУБАРАХНОИДАЛЬНОЕ ПРОСТРАНСТВО ВВОДЯТ ЛИДОКАИН, ТРИМЕКАИН, БУПИВАКАИН, при которой блокируются спинно-мозговые корешки -
Для измерения давления ликвора пользуются манометром
в норме давление ликвора составляет в пределах 100-180 мм водного столба лежа, а сидя повышается до 250- 300 мм вод. ст.

Слайд 18Правильное и неправильное положение иглы
Слайд 19Лобно-теменно-затылочная область (ЛТЗ)
В слоях следует отметить наиболее важные анатомо-клинические
аспекты:
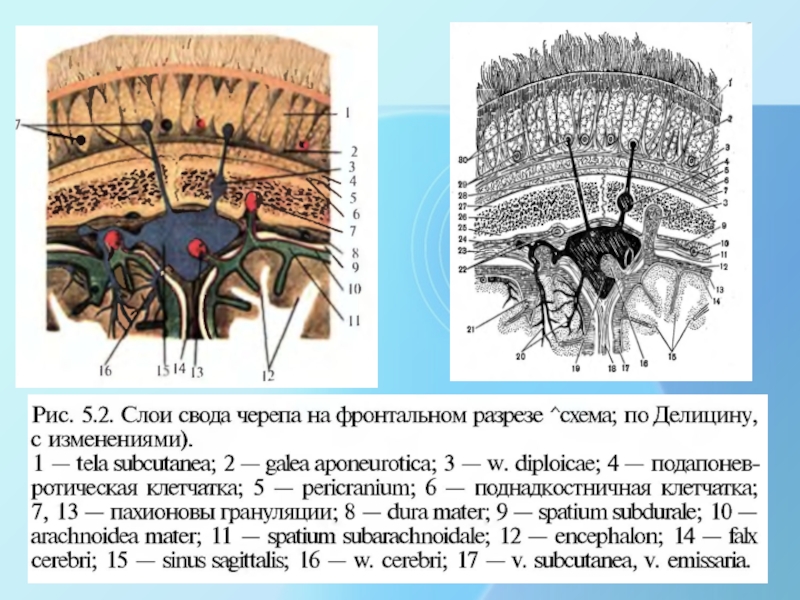
1. В ПЖК располагаются продольные фиброзные перемычки, идущие в
глубину и связывающие кожу с сухожильным шлемом - «скальпированный» характер ран, т.к. 3 слоя соединены в 1 (один ) фиброзными перемычками.
2. Адвентиция сосудов ПЖК спаяна с этими фиброзными перемычками ПЖК и при ранении свода черепа они зияют, не спадаются -- массивное кровотечение даже при незначительном повреждении. Все сосуды этой области лежат над сухожильным шлемом в ПЖК, а не под ним .
3. Гематома в ПЖК в виде «шишки»- перемычки не дают распространяться по поверхности ни крови, ни нагноительному процессу, а только в пределах этой перемычки. Толщина ПЖК -2см-АМОРТИЗАТОР для удара.
4. Сухожильный шлем связан с надкостницей рыхло --- гематома в подапоневротическом пространстве носит разлитой характер.
5. Гематома в поднадкостничной клетчатке ограничена швами костей черепа.
6. Диплоические вены в губчатом веществе между пластинками (внутренней и наружной) связаны с венами ПЖК и венозными пазухами посредством эмиссариев. Благодаря такой связи возможна передача инфекции с ПЖК на мозговые оболочки при фурункулах, карбункулах лба , затылка.

Слайд 21АНАТОМО-ФИЗИОЛОГИЧЕКИЕ ОСОБЕННОСТИ СТРОЕНИЯ МОЗГОВОГО И ЛИЦЕВОГО ЧЕРЕПА У ДЕТЕЙ
1.МОЗГОВОЙ ОТДЕЛ
ГОЛОВЫ ИМЕЕТ БОЛЬШОЙ СВОД ЧЕРЕПА И МАЛЕНЬКОЕ ОСНОВАНИЕ ЧЕРЕПА.
2. ЛОБНЫЕ
ПАЗУХИ ОТСУТСТВУЮТ.
3.5 ШВОВ НА СВОДЕ ЧЕРЕПА: ПРОДОЛЬНЫЙ, ВЕНЕЧНЫЙ , ЛАМБДОВИДНЫЙ И 2 ЧЕШУЙЧАТЫХ.
4. НА СТЫКЕ ШВОВ (ИЛИ ОТДЕЛЬНЫХ КОСТЕЙ ) ОБРАЗУЮТСЯ РОДНИЧКИ, ПРЕДСТАВЛЯЮЩИЕ СОБОЙ ФИБРОЗНЫЕ ПЕРЕМЫЧКИ. У НЕДОНОШЕННЫХ И ПЛОДОВ ИХ 6, А У НОВОРОЖДЕННЫХ - 1 ИЛИ 2.
7. ПОЗДНЕЕ ЗАКРЫТИЕ РОДНИЧКОВ ( ПОСЛЕ 2-Х ЛЕТ) НАБЛЮДАЕТСЯ ПРИ РАХИТЕ И ГИДРАЦЕФАЛИИ.
8. ЗАДНИЙ РОДНИЧОК ДОЛЖЕН БЫТЬ ВООБЩЕ ЗАКРЫТ
Слайд 23 Клетчаточные пространства лобно-теменно-затылочной области
имеет свои анатомические особенности, которые определяют
характер гематом, возникающих в случаях травм.
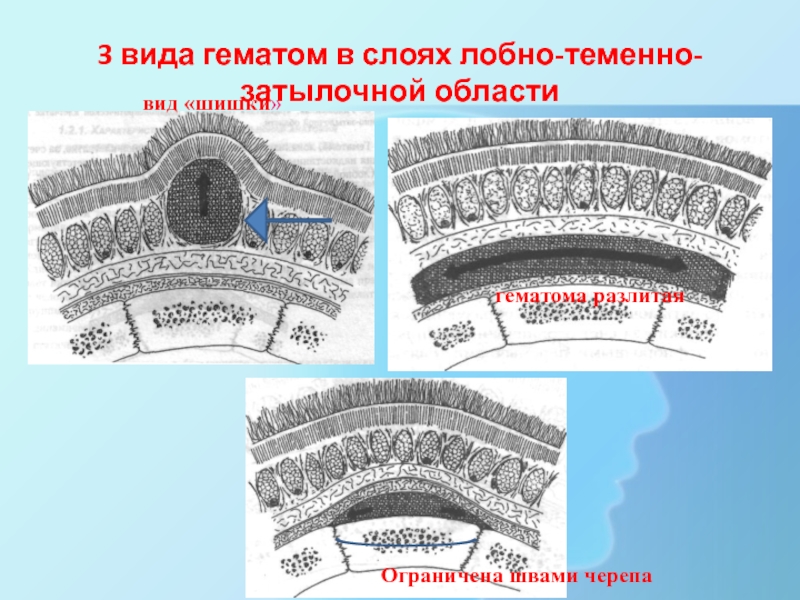
1. В ПЖК гематома имеет
вид «шишки»: ячеистость пжк –ограниченность для распространения нагноительных процессов и для крови
2. В подапоневротической клетчатке гаматома имеет разлитой характер., т.е. плывет по поверхности черепа.
3. В поднадкостничной клетчатке гематома повторяет форму кости (ограничена швами черепа), поскольку надкостница плотно приращена к линии костных швов.
У ДЕТЕЙ В ПЖК МАЛО ПЕРЕМЫЧЕК ПОЭТОМУ РАНЫ У ДЕТЕЙ РАННЕГО ВОЗРАСТА И ДО 10 ЛЕТ
НЕ КРОВОТОЧАТ , Т.К. СОСУДЫ ЛЕГКО СПАДАЮТСЯ .
КОСТИ ЧЕРЕПА У ДЕТЕЙ ОБЛАДАЮТ БОЛЬШОЙ ЭЛАСТИЧНОСТЬЮ, И У ДЕТЕЙ НЕ ПРОИСХОДИТ ОТСЛОЙКИ ВНУТРЕННЕЙ ПЛАСТИНКИ, КАК У ВЗРОСЛЫХ.
Слайд 243 вида гематом в слоях лобно-теменно-затылочной области
вид «шишки»
гематома разлитая
Ограничена швами черепа
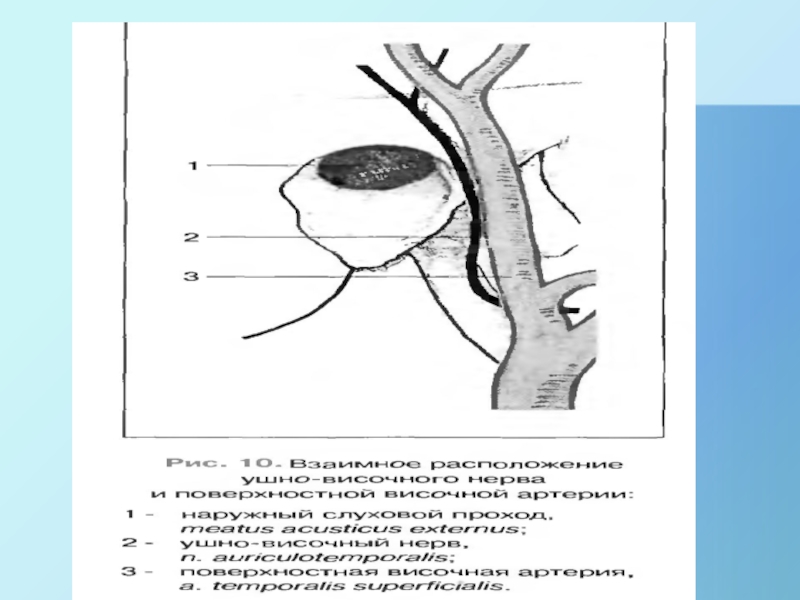
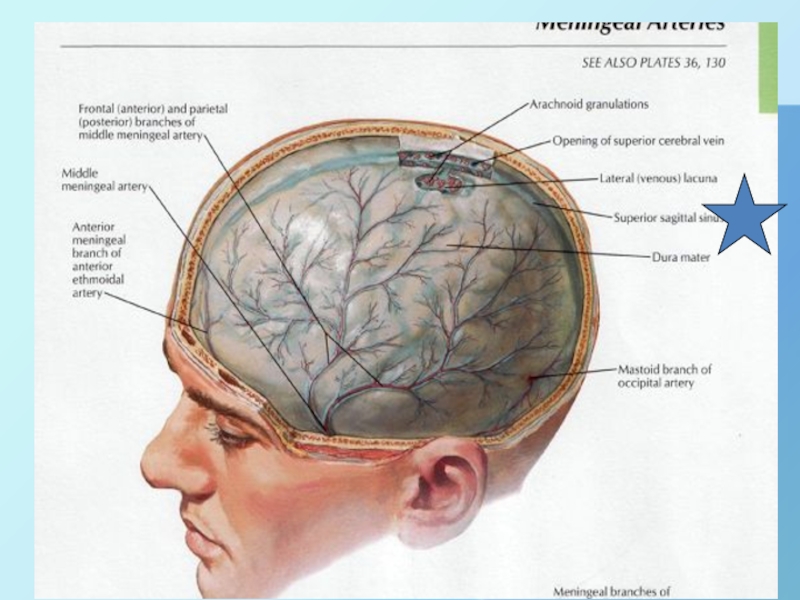
Слайд 27Височная область
остановимся на наиболее важных анатомических моментах для оперативных вмешательств
1. В Пжк височной области проходит a. temporalis superficialis. В
этом месте ее можно пропальпировать на предмет повреждения или целостности наружной сонной артерии., и ушно-височный нерв
2. Височный апоневроз (она же височная фасция) состоит из 2-х листков (поверхностного и глубокого), которые расходятся вблизи скуловой дуги, а между ними находится слой жировой клетчатки - межапоневротической – 2-е клетчаточное пространство
3. Под глубоким листком височного апоневроза находится подапоневротическое пространство- 3-е клетчаточное пространство, которое переходит в жировой комок щеки ( жировое тело щеки Биша).
4. На надкостнице чешуи височной кости располагается височная мышца, в толще которой проходит а. temporalis profunda.
5. Сама чешуя височной кости очень тонкая, не содержит диплоического вещества и легко ломается при переломах, а со стороны полости черепа к ней прилегает основной ствол средней менингеальной артерии, который легко рвется при малейших повреждениях--- смертельное кровотечение. Происходит эта артерия из a. мaxillaris, через остистое отверстие вступает в полость черепа.

Слайд 29
Meningea media
Стрелкой указана
проекция
средней менингеальной артерии
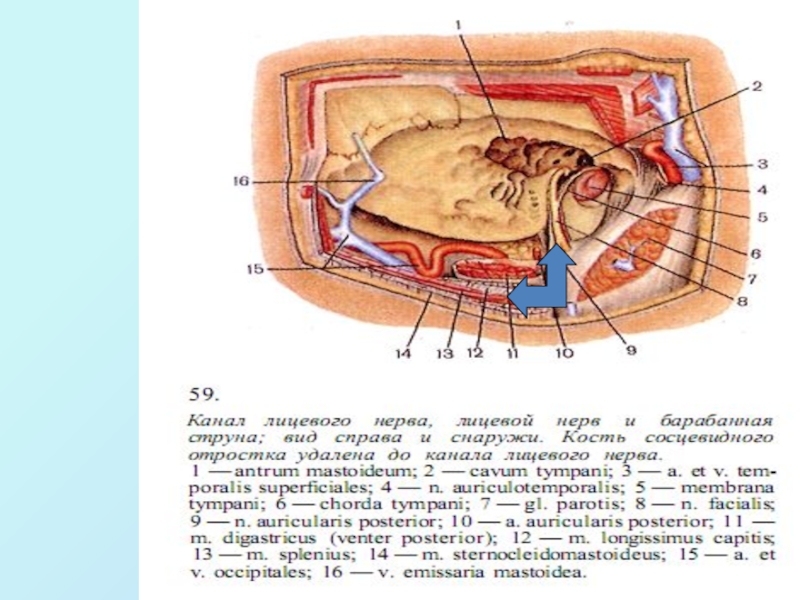
Слайд 32Область сосцевидного отростка
Трепанационный ∆ (Шипо) на пов-сти сосцевидного отростка височной
кости
Выполнена antrotomia в пределах ∆ Шипо
Слайд 33Область сосцевидного отростка
Сам сосцевидный отросток - ЭТО КОНУС с
основанием обращенным вверх
К надкостнице сосцевидного отростка прикрепляются сразу несколько
мышц (5)
А позади ушной раковины имеется гладкая площадка, лишенная мышц, которая при гнойном мастоидите или хроническом воспалении среднего уха подвергается трепанации сосцевидной части височной кости – антрумтомии или антрумэктомии в предедах т.н. «Трепанационный треугольник Шипо» - в пределах которого выполняют оперативное вмешательство.
Границы этого треугольника:
1). Спереди - задний край наружного слухового отверстия.
2). Сзади – сосцевидный гребень.
3). Сверху- горизонтальная линия, являющаяся продолжением скуловой дуги.
В толще сосцевидной части височной кости на глубине 1-2см находятся костные полости – ячейки cellulae mastoidea, содержащие воздух и выстланы слизистой оболочкой , которые переходят из полости среднего уха.
Слайд 35
aditus ad antrum
При гнойных отитах у детей как осложнение
после гриппа , кори , скарлатины гной из среднего уха
попадает в сосцевидные ячейки - а именно в самую большую пещеру.—МАСТОИДИТ!!!!!
При трепанации сосцевидного отростка долотом ( шилом Воячека)
НЕЛЬЗЯ ВЫХОДИТЬ:
за заднюю границу- повредить сигмовидный синус (массивное кровотечение)
за переднюю - можно попасть в нижний отдел канала лицевого нерва и полукружные каналы (паралич мимических мышц),
за верхнюю – в барабанную полость (перелом косточек среднего уха)
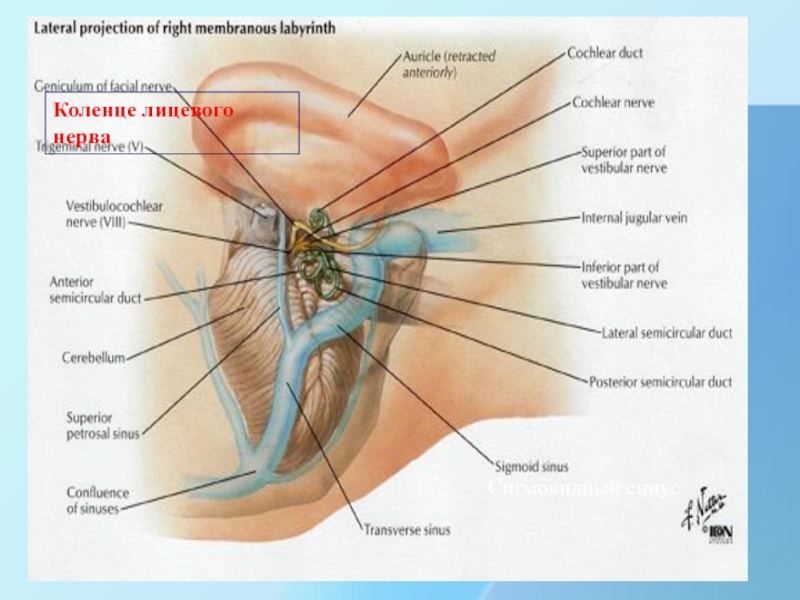
Слайд 38
Коленце лицевого нерва
Сигмовидный синус
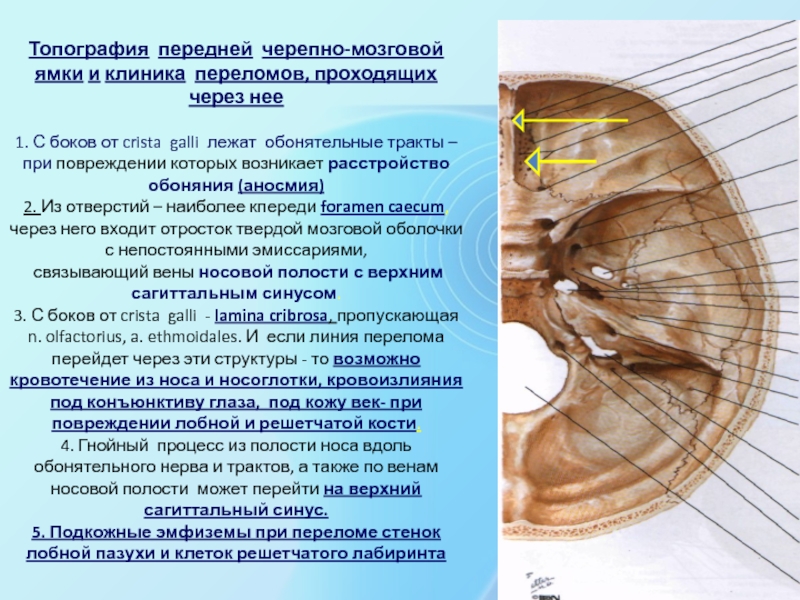
Слайд 39Топография передней черепно-мозговой ямки и клиника переломов, проходящих через нее
1.
С боков от crista galli лежат обонятельные тракты – при
повреждении которых возникает расстройство обоняния (аносмия)
2. Из отверстий – наиболее кпереди foramen caecum, через него входит отросток твердой мозговой оболочки с непостоянными эмиссариями,
связывающий вены носовой полости с верхним сагиттальным синусом.
3. С боков от crista galli - lamina cribrosa, пропускающая n. olfactorius, a. ethmoidales. И если линия перелома перейдет через эти структуры - то возможно кровотечение из носа и носоглотки, кровоизлияния под конъюнктиву глаза, под кожу век- при повреждении лобной и решетчатой кости.
4. Гнойный процесс из полости носа вдоль обонятельного нерва и трактов, а также по венам носовой полости может перейти на верхний сагиттальный синус.
5. Подкожные эмфиземы при переломе стенок лобной пазухи и клеток решетчатого лабиринта
Слайд 40Линии типичных переломов через переднюю и среднюю черепно – мозговые
ямки
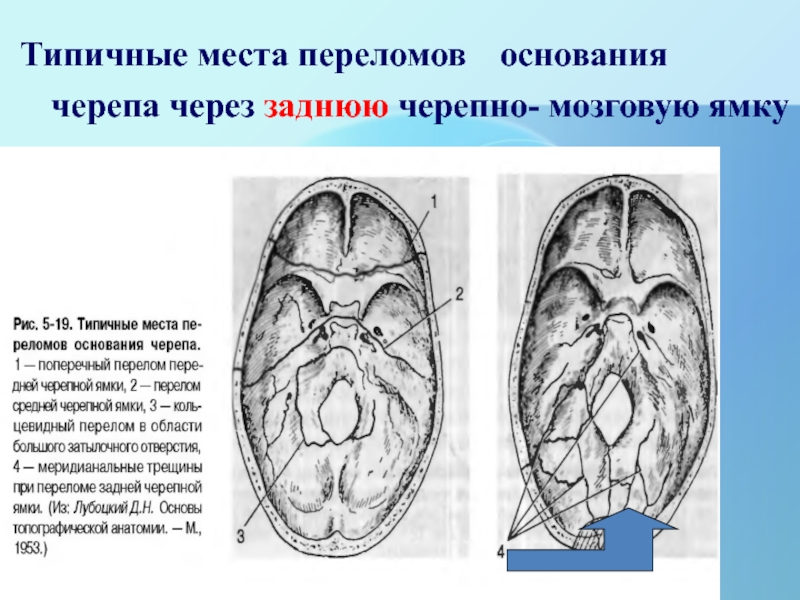
Слайд 41Типичные места переломов основания черепа через заднюю черепно- мозговую ямку
Слайд 42
Топография отверстий
с. ч. м ямки и клиника переломов в
ней.
1.. Центральная часть ч.м.я. образована телом клиновидной кости ,
и в результате раздробления этой кости- кровотечение из носа и носоглотки.
2. С боков от турецкого седла лежит пещеристый синус, в который впадает верхняя и нижняя глазничные вены, а внутри
к нему предлежат -- внутренняя сонная артерия и n.abducens, при повреждении которых возможно пульсирующее пучеглазие
3. Из отверстий - наиболее кпереди лежит canalis opticus---n. opticus (2), a.ophtalmica ,
fissura orbitalis superior—v.ophtalmicae, n.oculomotorius (3),
n. trochlearis(4), n.ophtalmicus(5-1), n.abducens(6),
foramen rotundum– n.maxilaris(5-2),
foramen ovale ---n.mandibularis(5-3) и вены, связывающие крыловидное сплетение с пещеристым синусом ,
кзади от foramen ovale находится foramen spinosum - a. meningea media ,
foramen lacerum—n.petrosus major , сюда же открывается канал внутренней сонной артерии.
При переломе пирамиды височной кости и разрыве барабанной перепонки, возможны кровотечения из ушной раковины и истечение цереброспинальной жидкости из уха.
При повр.VI, VII , V III - внутр.косоглазие, паралич мышц лица,

Слайд 43
1. Содержание: мост, мозжечок и продолговатый мозг.
2. Синусы: поперечный, переходящий
в сигмовидный.
и затылочный.
4. Отверстия: porus acusticus internus:
a. labyrinthi
n. facialis(7)
+ n. vestibulocochlearis (8)
foramen jugulare – n. glossopharyngeus (IX)
n. vagus (X)
n. accessorius (11)
v. jugularis interna
n. hypoglossus (12) и вены, связывающие plexus venosus vertebralis internus с v. jugularis interna
5. Переломы:
1) Подкожные кровоизлияния позади уха
2) Наружных кровоизлияний и ликвороистечений не бывает
3) Вовлечение в гнойный процесс 9,10,11 пары- вызывает нарушение глотания, паралич небной занавески, охриплость голоса, затруднение дыхания, вплоть до полной остановки, судороги г-к-с мышц и трапецивидной
Топография задней черепно-мозговой ямки и клиника переломов
через
передний
отдел
через
задний
отдел
canalis
hypoglossus
Слайд 44ПХО РАН СВОДА ЧЕРЕПА :
Раны свода черепа могут быть
непроникающими (без повреждения твердой оболочки) и проникающими (с повреждением твердой
оболочки и нередко вещества мозга).
Техника операции ПХО непроникающей раны свода черепа (с сохранением целостности твердой мозговой оболочки).
1. Туалета раны, экономно скальпелем рассекают кожу, учитывая форму раны, ее расположение, и радиальное направление сосудов и нервов. Разрез производят окаймляющий, стараясь придать ране удлиненно овальную форму. При повреждении мягких тканей иссечение краев рвано-ушибленной раны свода черепа должно быть очень экономным, т.к. рана и так скальпированная,
2. Обработку костей раны производят после тщательной остановки кровотечения в кожной ране электрокоагуляцией.
3.При оскольчатых переломах удаляют свободно лежащие осколки костей и инородные тела. Затем кусачками Дальгрена очень экономно скусывают края костного дефекта и придают ему округло-овальную форму для проведения в дальнейшем пластики дефекта.
4. Через трепанационное отверстие (дефект) удаляют осколки внутренней пластинки кости, которая может быть повреждена на большом протяжении.
5. Если отломки легко подвижны, поднимают отломки и после тщательного осмотра твердой оболочки головного мозга укладывают на место соответственно кривизне костей черепа.
6. Если твердая оболочка мозга не повреждена, хорошо пульсирует, нет признаков эпидуральной и субдуральной гематом, ее не трогают .
7. Рану мягких тканей свода черепа зашивают наглухо на дренаже.

Слайд 46Пхо непроникающих ран
Пхо
свода черепа –
без повреждения твердой
мозговой
оболочки
Слайд 47пхо проникающих ран свода черепа – с повреждением
твердой
мозговой оболочки
1. Но твердую мозговую оболочку уже рассекают для
создания хорошего обозрения головного мозга, удаляют из вещества мозга видимые костные отломки, сгустки крови и другие инородные тела.
2. Рану промывают теплым изотоническим раствором натрия хлорида, в котором растворен антиботико - хлор-кальциевый комплекс или раствор канамицина сульфат, но не антибиотики пенициллинового ряда, т.к. это может повлечь за собой появление эпилептических припадков.
3. Разрушенную мозговую ткань (детрит) и мелкие костные отломки удаляют струей теплого изотонического раствора натрия хлорида.
4. Чтобы освободить раневой канал мозга, больному предлагают покашлять (если он в сознании и под местным обезболиванием) или сдавливают ему внутренние яремные вены, вследствие чего внутричерепное давление повышается, что способствует самопроизвольному выталкиванию костных отломков
5. Необходимо стараться ушить редкими капроновыми швами твердую оболочку (герметичность твердой мозговой оболочки оправдана – радикальная мера предупреждения распространения попадания инфекции в глубину раны)
6. Затем послойно в обратном порядке швы на сухожильный шлем и кожу.
Нецелесообразно- иссекать большие края раны, рану зондировать зондом , поиск инородных тел производить пальцами- можно повредить жизненно –важные центры.

Слайд 48
При ч.м.т., сопровождающейся повреждением синусов, ВОЗНИКАЕТ массивное кровотечение.
Чаще
всего повреждается верхний сагиттальный синус (если удар сверху), реже поперечный
и сигмовидный (удары сзади).
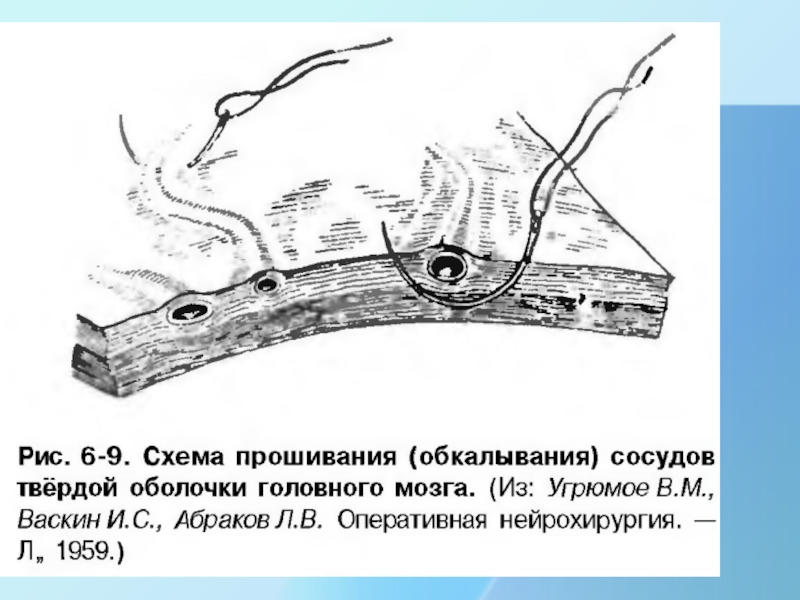
Тактика поведения в ране при повреждении синусов:
1. Прижатие синуса пальцем левой руки и удаление сгустков и костных отломков правой рукой.
2. Прижатие места ранения кусочком мышцы, гемостатической губкой, или марлевыми турундами, мотком кетгута между внутренней пластинкой и твердой мозговой оболочкой
3. Линейные раны верхнего сагиттального синуса могут быть ушиты непрерывным шелковым швом, но только в передней- трети этого синуса, вдали от конфлюэнса- синусного стока, которые образуют сразу 4 синуса, что связано с опасностью тяжелых осложнений, связанных с расстройством мозгового кровообращения, т. н. венозная энцефалопатия.
4. Опасно перевязывать оба поперечных синуса, т.к. это затрудняет отток венозной крови из мозга в яремные вены (внутренние).
Слайд 54
обработка поврежденного синуса и закрытие дефекта
1. Широкое трепанационное отверстие
в кости.
2. Тампонада кусочком мышцы.
3.Тампонада марлевой турундой, смоченной в гемостатической
губке, или скрученным мотком кетгута.
4.Закрытие раны лоскутом, выкроенным из наружного листка твердой мозговой оболочки по Бурденко (рис.2).
5. Если результатов предыдущие способы не принесли, то перевязывают оба конца синуса лигатурой, или прошивают в передней трети того или иного синуса вдали от стока (рис.4).
Слайд 55
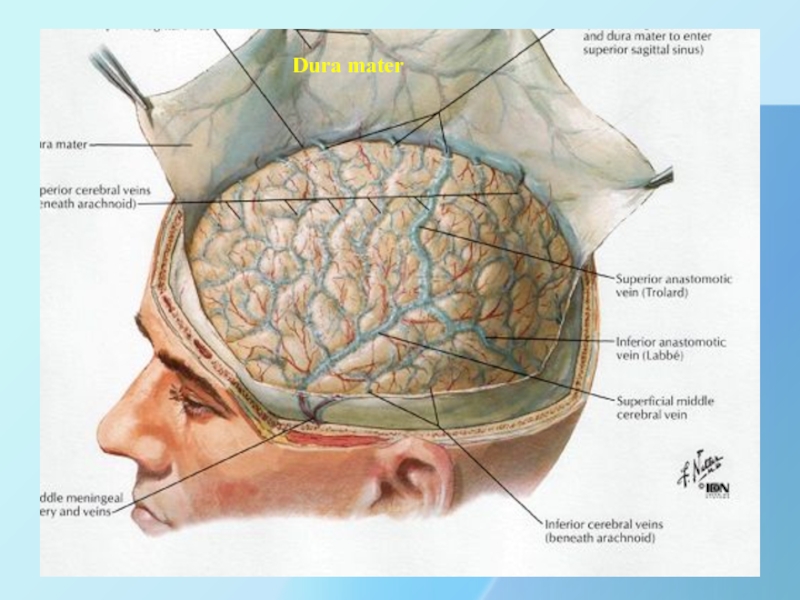
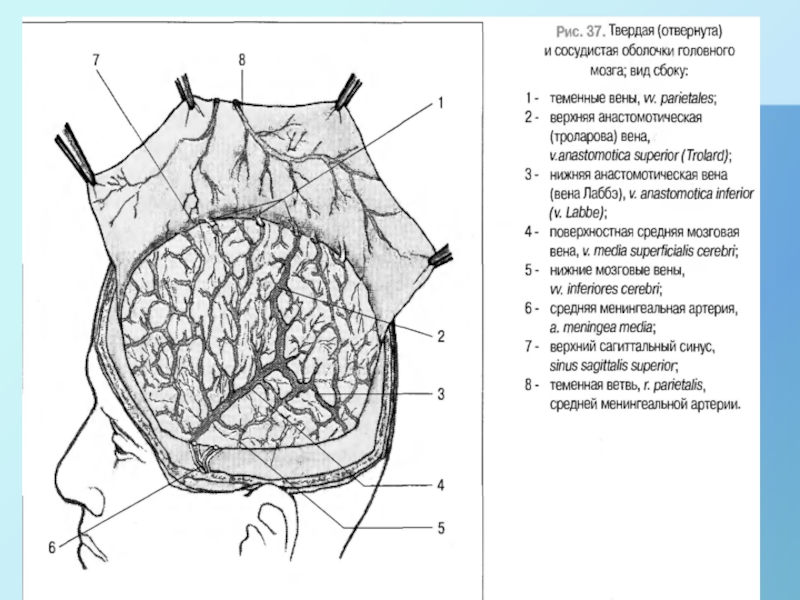
ВЕНЫ СВОДА И ОСНОВАНИЯ ЧЕРЕПА
Вены не сопровождают артерии как это
принято топографической анатомии СНП верхней и нижней конечности, а вены
головы отличает 3-х «ярусность строения»:
1. Подкожные вены, расположенные в ПЖК на своде черепа.
2. Диплоические вены, расположенные в губчатом веществе.
3. Синусы твердой мозговой оболочки, которые впадают в систему внутренней яремной вены.
ВЕНЫ НА СВОДЕ ЧЕРЕПА ПРИ РАНЕНИИ НЕ СПАДАЮТСЯ И НЕ ИМЕЮТ КЛАПАНОВ.
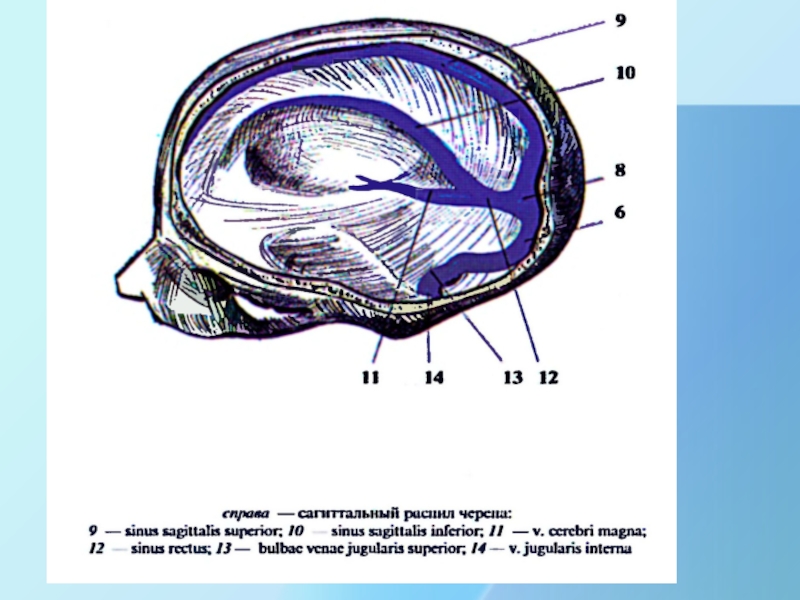
Верхний сагиттальный синус – нижний сагиттальный синус—прямой синус в который впадает большая вена мозга и нижний сагиттальный синус– затылочный синус—поперечный синус – сигмовидный синус– внутренняя яремная вена
Сток- образуют
Верхняя сагиттальная пазуха, прямая и затылочная пазуха, а из стока кровь оттекает в поперечные пазухи, которые впадают в сигмовидный синус.
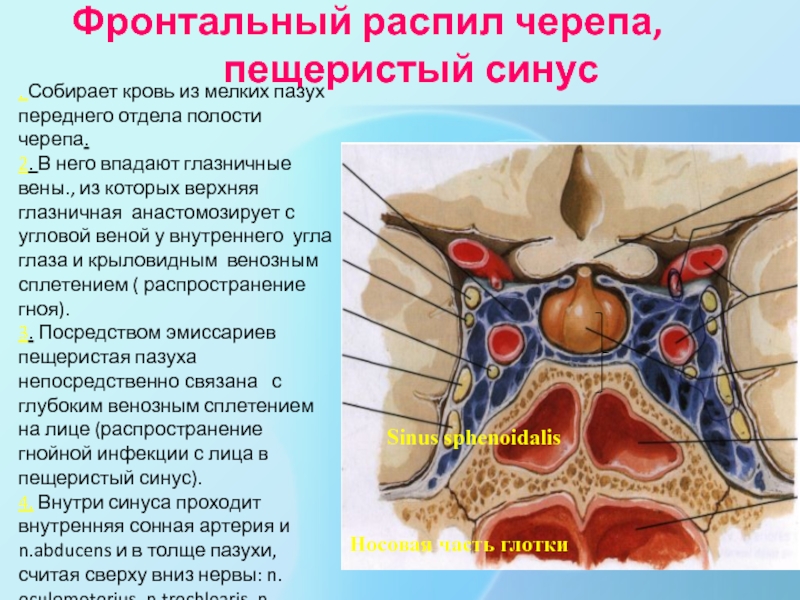
Слайд 57Фронтальный распил черепа, пещеристый синус
Sinus sphenoidalis
Носовая часть глотки
. Собирает кровь
из мелких пазух переднего отдела полости черепа.
2. В него впадают
глазничные вены., из которых верхняя глазничная анастомозирует с угловой веной у внутреннего угла глаза и крыловидным венозным сплетением ( распространение гноя).
3. Посредством эмиссариев пещеристая пазуха непосредственно связана с глубоким венозным сплетением на лице (распространение гнойной инфекции с лица в пещеристый синус).
4. Внутри синуса проходит внутренняя сонная артерия и n.abducens и в толще пазухи, считая сверху вниз нервы: n. oculomotorius, n.trochlearis, n. ophtalmicus
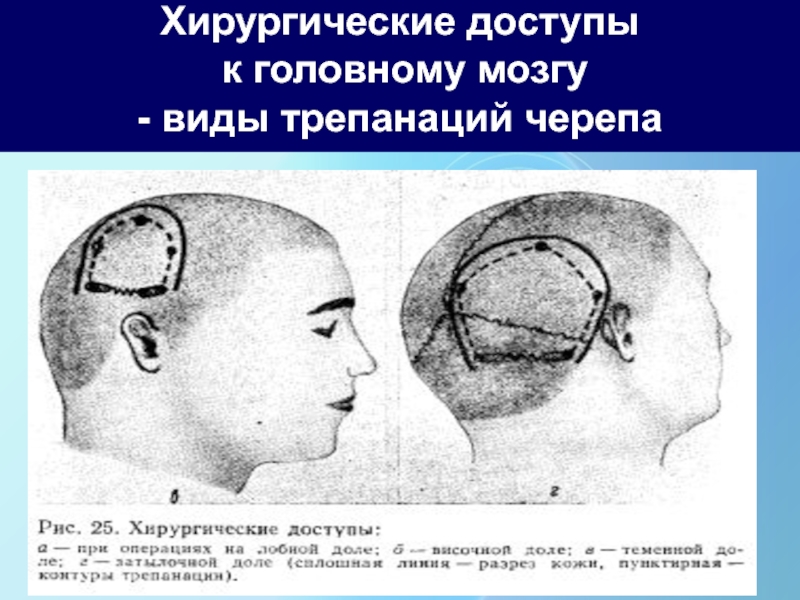
Слайд 60Хирургические доступы
к головному мозгу
- виды трепанаций черепа
Слайд 61 - это вскрытие полости черепа и является одновременно доступом к
головному мозгу и его оболочкам для любого планового оперативного вмешательства.
Вскрытие
полости черепа бывает 2 путями: костно-пластическим и резекционным путем.
Костно-пластическая трепанация предусматривает откидывание костного лоскута на ножке, включающей надкостницу и мягкие ткани. Этот лоскут после операции укладывают на место. Предпочтение во всех возможных случаях отдают костно-пластической трепанации, а при резекционном способе костную пластинку удаляют (окончательно), а дефект свода черепа остается не закрытым на всю жизнь.
Костно-пластическую трепанацию можно осуществить 2 путями
1. Раздельным 2-х лоскутное выкраиванием кожно-апоневротического лоскута с широким основанием и отдельным костно-надкостничным лоскутом на самостоятельной узкой ножке (способ Зуттера- Оливекрона), чаще применяемый за счет широкого вскрытия черепной коробки, и широкого маневрирования в ране.
2. Одновременное однолоскутное выкраивание подковообразного кожно-апоневротического , надкостнично-костного подковообразного лоскута, висящего на узкой ножке (способ Вагнера- Вольфа).
Трепанация черепа -

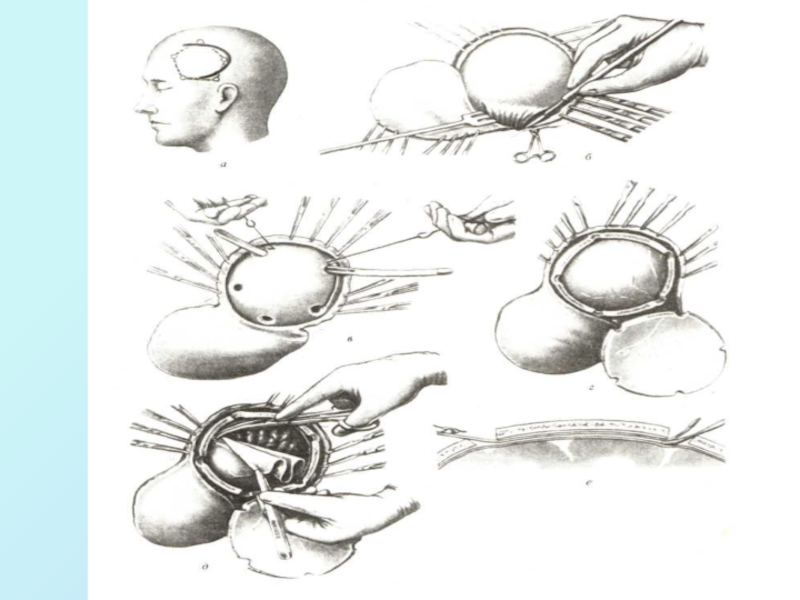
Слайд 62Цель костно- пластической трепанации- диагностическая, или для установления травматических внутричерепных
гематом , для установления датчиков мониторного контроля ВЧД или локального
мозгового кровотока, или как доступ к головному мозгу для выполнения оперативного приема (т.е. лечебная цель).
Фрезевые отверстия накладывают в определенных топографических точках со сменой фрез!!!!! с копьевидной на сферовидную, в зависимости от целей операции и пораженных долей.
5-6 фрезевых отверстий с помощью коловорота Дуайена, проводник Поленова между отверстиями для предупреждения повреждения головного мозга и пилой Оливекрона с ручками Джильи соединяют эти отверстия
Слайд 65
Декомпрессионная трепанация черепа
цель операции –
снизить внутичерепное давление, возникшее
в результате неоперабельной опухоли или прогрессирующего отека мозга
1а. Через подковообразный
разрез по Кушингу по линии прикрепления височной мышцы.
1б.В центре височной кости делают 1 фрезевое отверстие 6 см2, и через него резецируют височную кость кусачками нейрохирургическими Дальгрена.
2. При этой трепанации удаляют участок кости черепа и рассекают твердую мозговую оболочку крестообразно, создавая таким образом дополнительное пространство для выбухания мозгового вещества. Перед рассечением = люмбальная пункция
Слайд 68Трепанация сосцевидного отростка (antrotomia)-
Показанием к операции является гнойное воспаление
среднего уха, осложненное гнойным воспалением ячеек сосцевидного отростка.
1.Разрез проводится
позади ушной раковины параллельно ей, отступая от линии ее прикрепления на 1 см.
2.Начинают разрез на уровне верхнего края уха, заканчивая его у вершины сосцевидного отростка.
3. Распатором ФАРАБЕФА отслаивают надкостницу, чтобы хорошо был виден трепанационный треугольник Шипо (гладкая поверхность кости). В пределах этого треугольника желобоватым долотом и молотком или шилом Воячека удаляют наружный слой кости, пока не покажутся костные ячейки.
4. Долото следует направлять вовнутрь треугольника , т. е. в центр, а не кнаружи!!!!!, пока не покажется самая крупная ячейка — antrum, сообщающаяся ходом (aditus ad antrum) с барабанной полостью. Это можно проверить пуговчатым зондом.
5.Острой костной ложечкой Фолькмана или Брунса выскабливают полость пещеры и всех ячеек, которые обычно заполнены гноем и грануляциями. Полученную полость промывают и осушают, оставляя при этом антибиотики. Рану ушивают, с обязательным дренированием.

Слайд 70Ошибки и осложнения
при оперативных вмешательствах на мозговом отделе головы
1.Разрез
кожи желательно выполнять соответственно ходу основных артерий и нервов, т.е.
радиально , так как артерии на своде черепа имеет радиальный ход
2. Разрезы плоских мышц – затылочной , височной, лобной следует проводить по направлению волокон, поскольку функция поперечно перезанной мышцы восстанавливается плохо.
3. Во время трепанации кожно-апоневротически-надкостничный лоскут должен превышать размер дефекта кости
.
4. Ранение синусов твердой мозговой оболочки попадающие на разрез кожи чревато мощным кровотечением.
5. Смена фрез с копьевидной на сферовидную, а не наоборот. Приведет к повреждению внутренней пластинки костей свода черепа
6. обязательное использование карты «нервных центров» и нейрохирургических шпателей во избежание повреждения тканей мозга
7 Дефект костной пластинки – сейчас заменяют быстротвердеющей пластмассой - протакрил, либо консервированной гемокостью