Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Клиническая эхокардиография
Содержание
- 1. Клиническая эхокардиография
- 2. Эхокардиография (ЭхоКГ) — метод УЗИ, направленный на
- 3. Показания к ЭХОКГНаличие патологических шумов при аускультации.Признаки
- 4. Показания к ЭХОКГВрожденные пороки, кардиомиопатии.Контроль после перенесенных
- 5. Форматы сканированияСекторный датчик с фазированной решеткой.Взрослая кардиология, транскраниальные исследования, периферические сосуды.
- 6. МетодикиТрансторакальная эхокардиографияЧреспищеводная эхокардиография
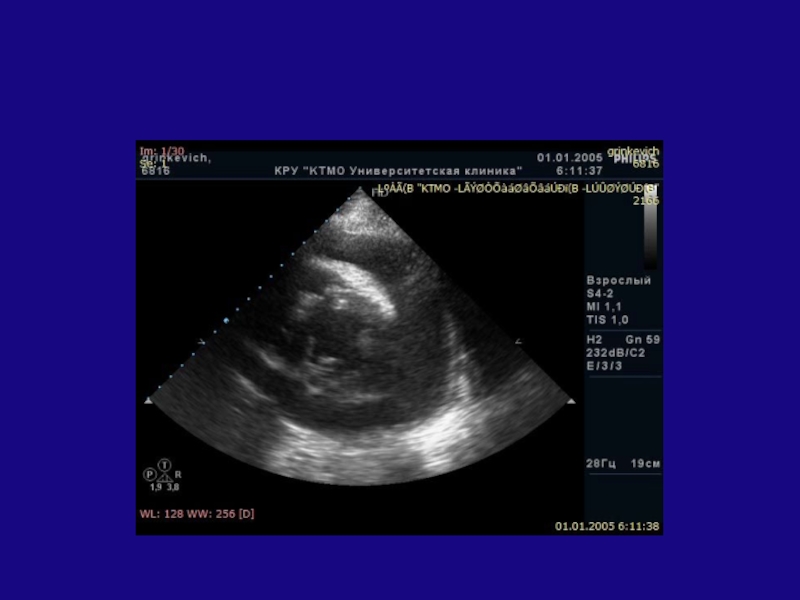
- 7. Анатомия
- 8. Сердечный циклСистола – период сокращения камеры сердца (желудочков).Диастола – период расслабления и наполнения желудочков.Систола предсердий.
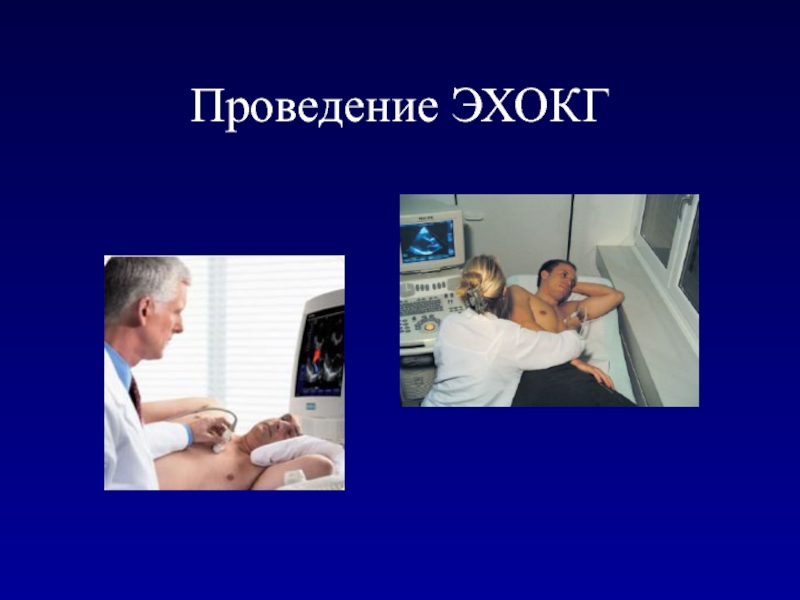
- 9. Проведение ЭХОКГ
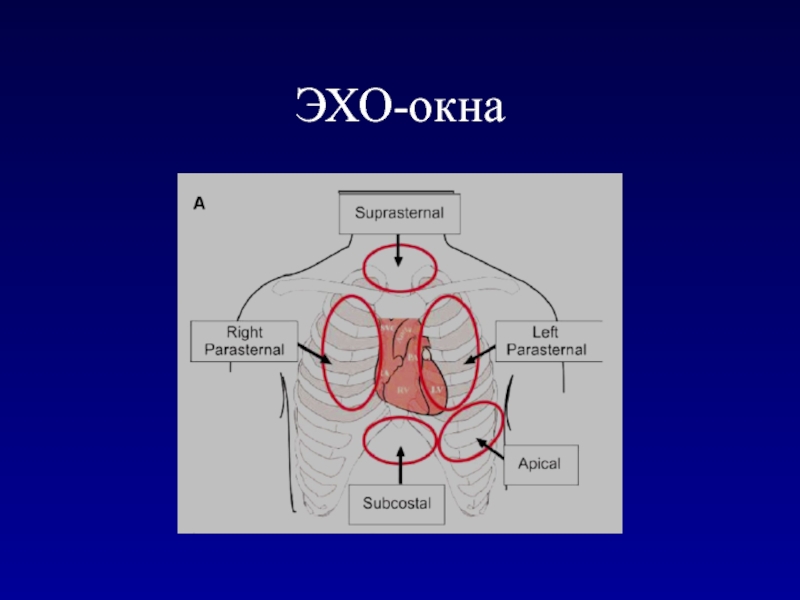
- 10. ЭХО-окна
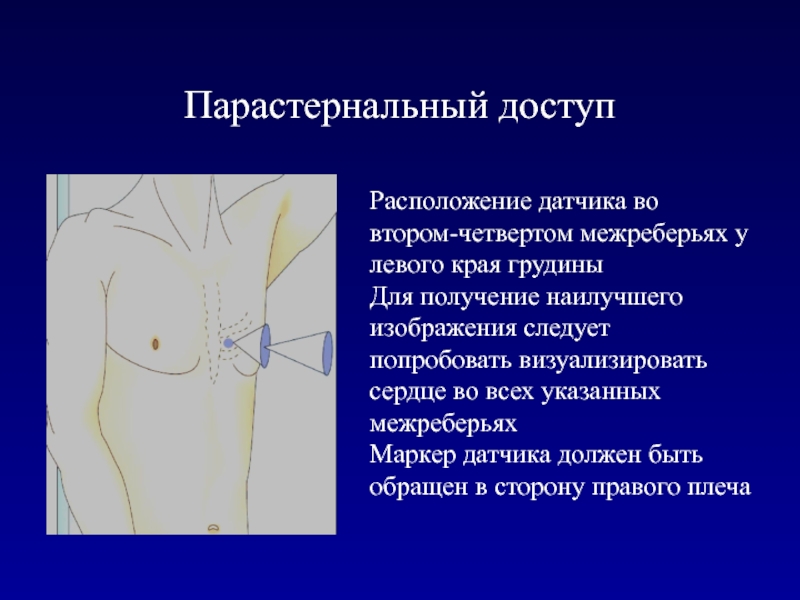
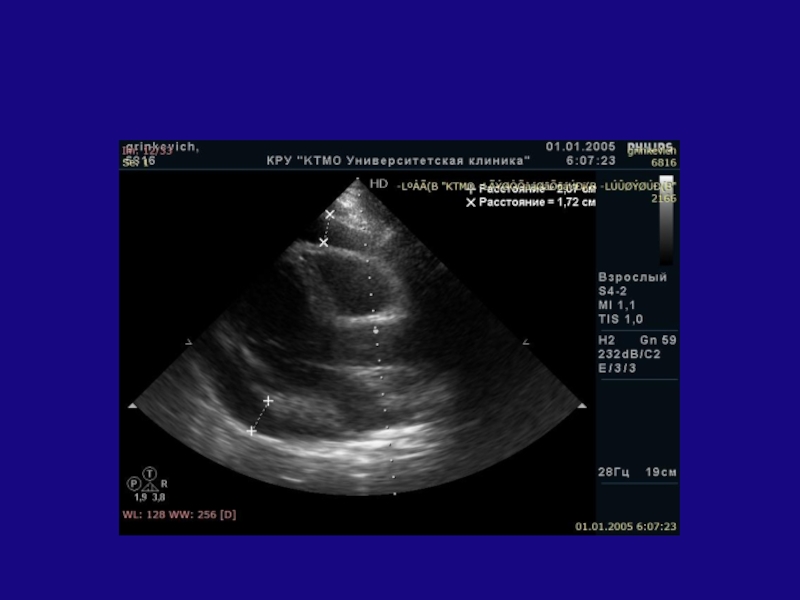
- 11. Парастернальный доступРасположение датчика во втором-четвертом межреберьях у
- 12. Слайд 12
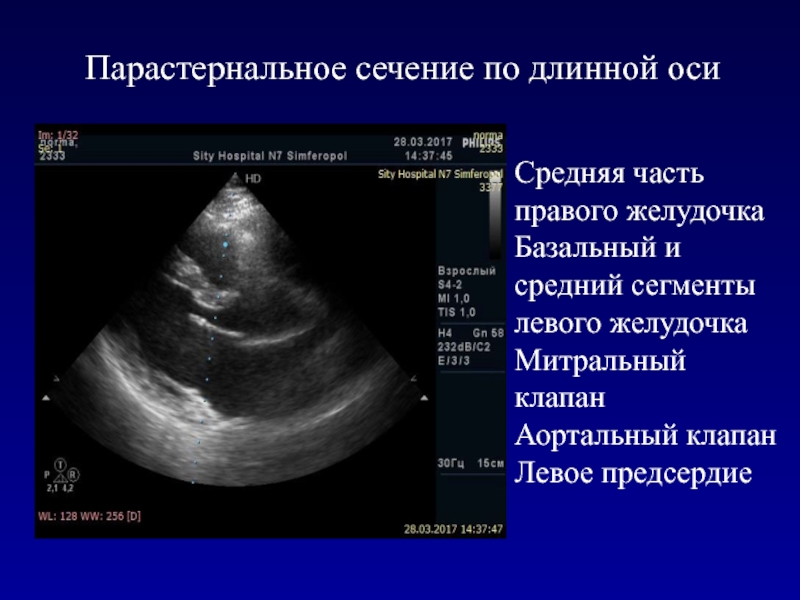
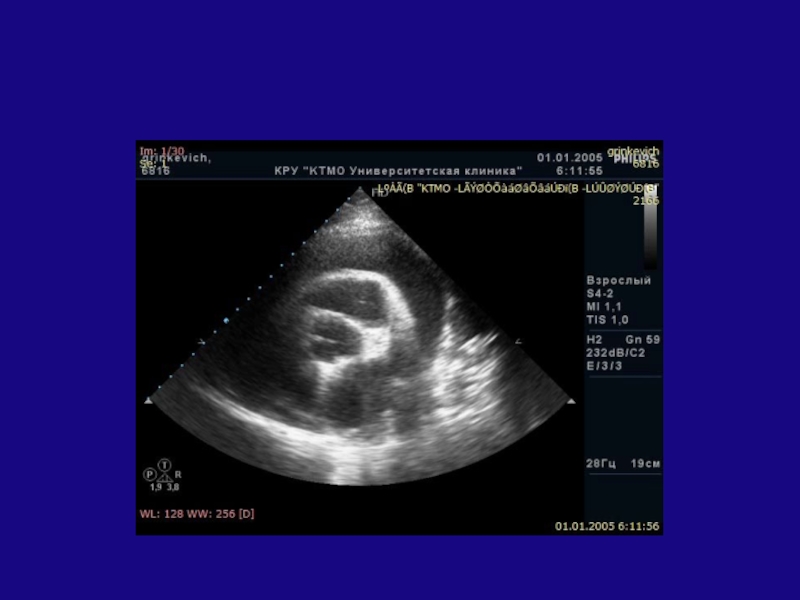
- 13. Парастернальное сечение по длинной осиСредняя часть правого желудочкаБазальный и средний сегменты левого желудочкаМитральный клапанАортальный клапанЛевое предсердие
- 14. Слайд 14
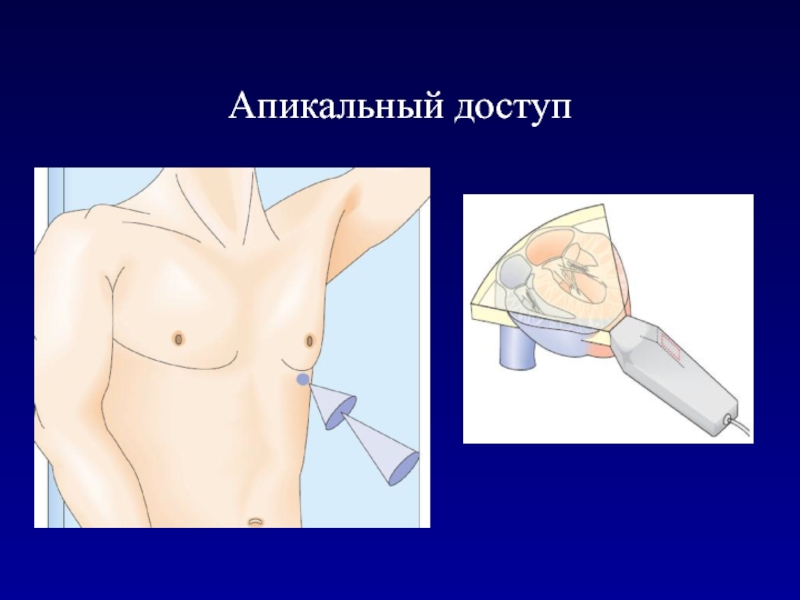
- 15. Апикальный доступ
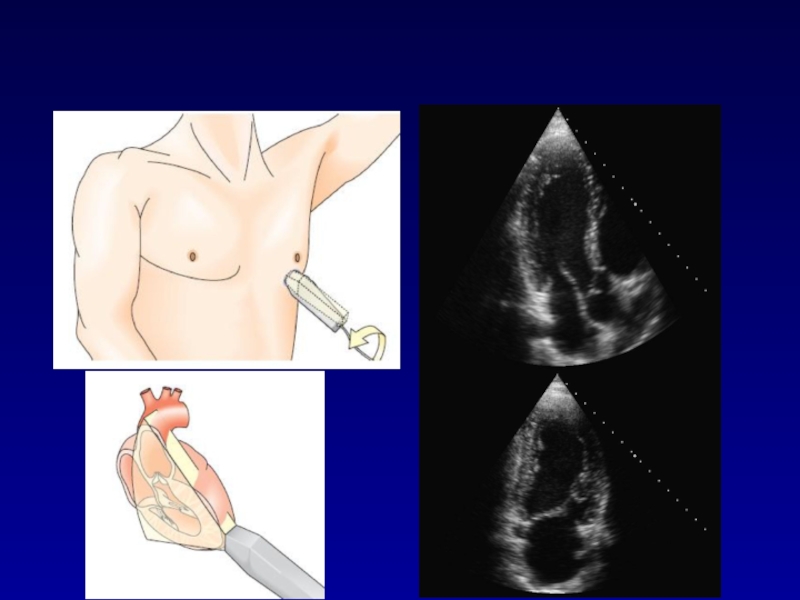
- 16. Апикальная 4-х камерная позицияАпикальная 5-ти камерная позиция
- 17. Слайд 17
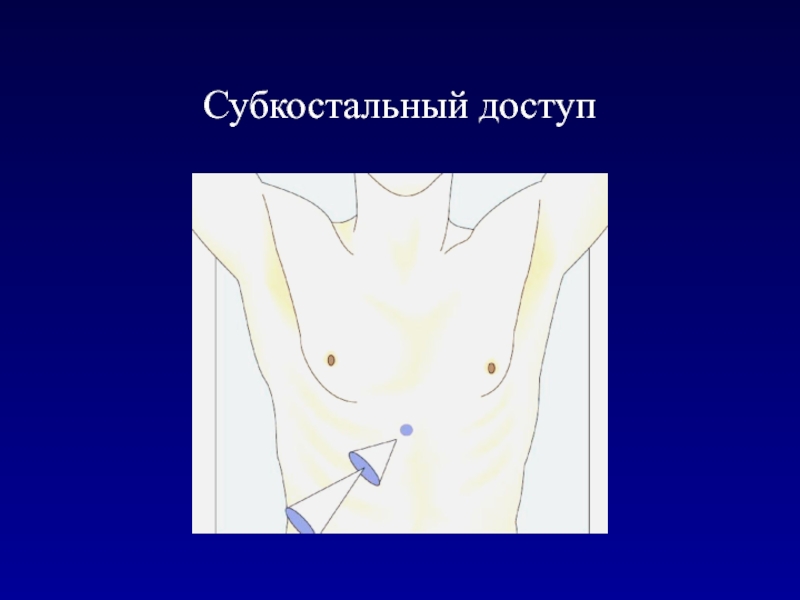
- 18. Субкостальный доступ
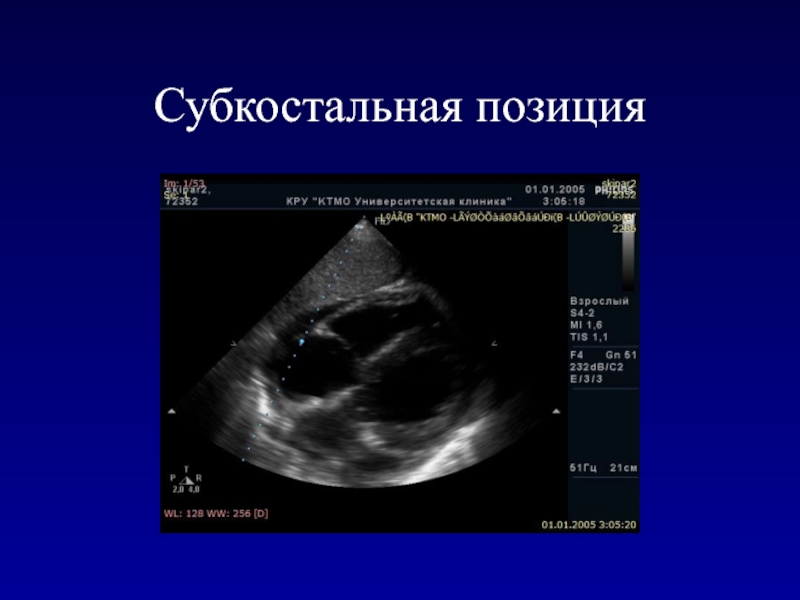
- 19. Субкостальная позиция
- 20. Супрастернальный доступ
- 21. Эхокардиографические режимыДвухмерная визуализацияВизуализация в М-режимеДопплер-эхокардиографияИмпульсно-волновая допплерографияПостоянно-волновая допплерографияЦветовое (допплеровское) картирование потокаТканевая допплерография3D-эхокардиография
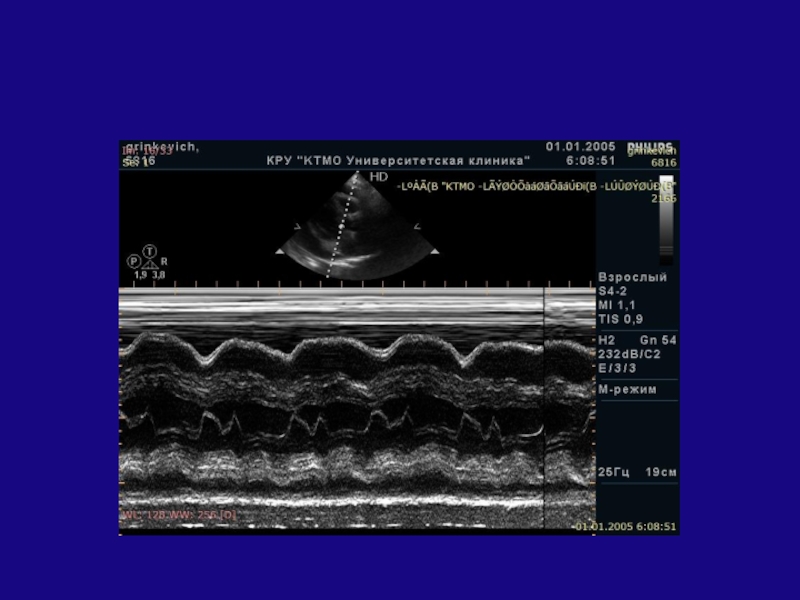
- 22. М-режим
- 23. М-режимдля оценки размеров и сократительной функции сердца,
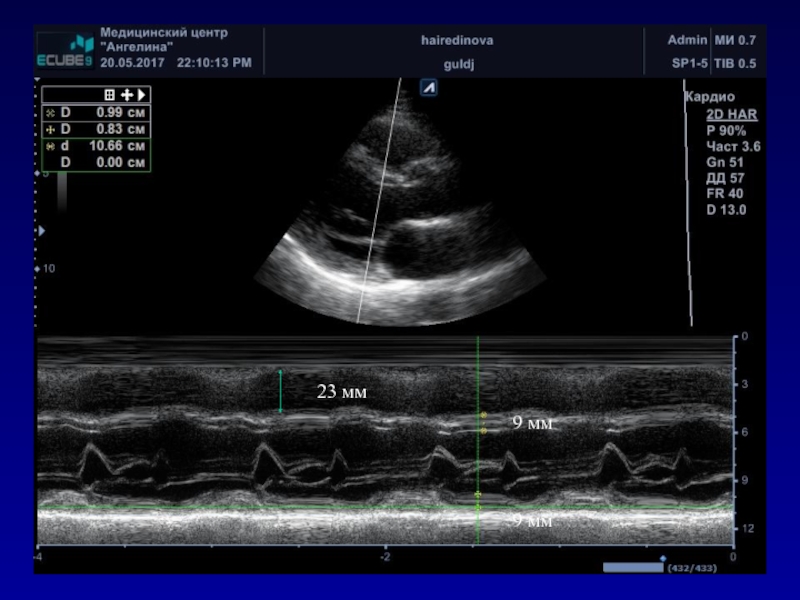
- 24. 23 мм9 мм9 мм
- 25. Слайд 25
- 26. расчеты в М-режиме по ( Teichholz , 1976) КДО = 7,0/
- 27. Митральный клапанДвижение створок разнонаправленное>25 мм
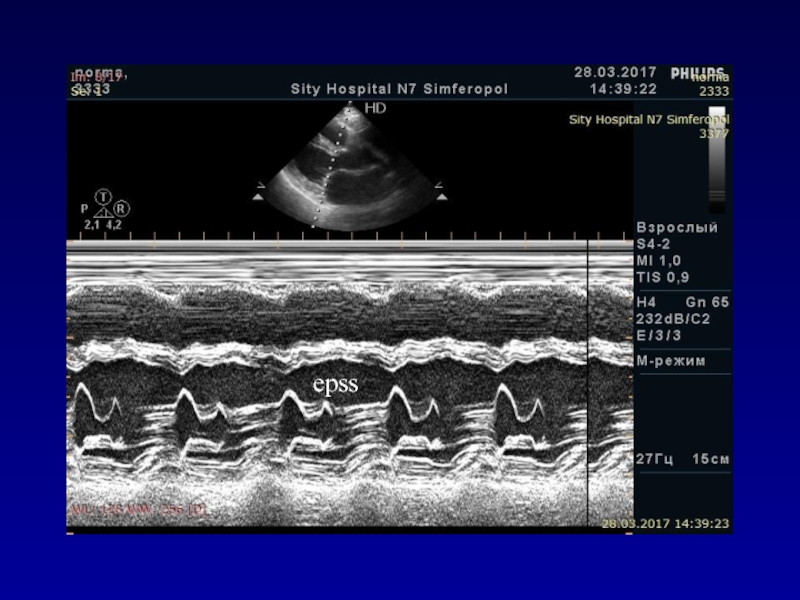
- 28. epss
- 29. EPSSРасстояние от Е-пика движения передней створки митрального
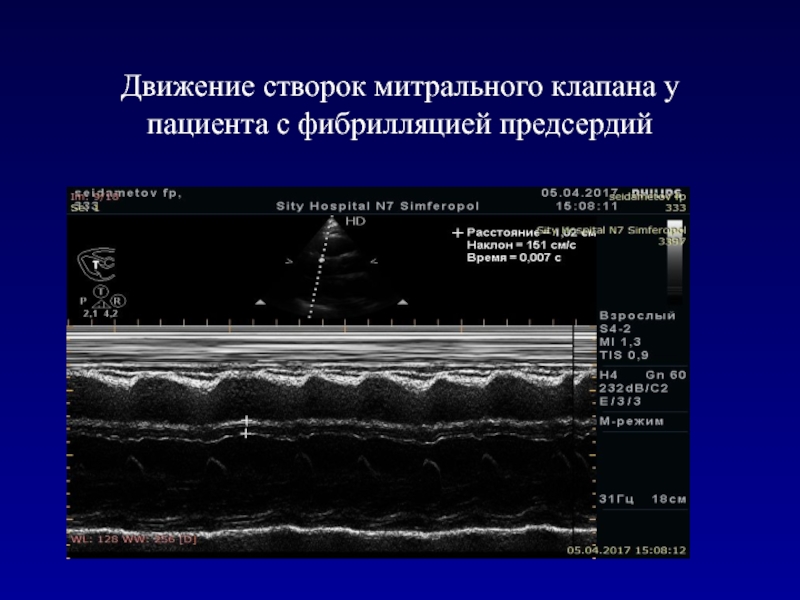
- 30. Движение створок митрального клапана у пациента с фибрилляцией предсердий
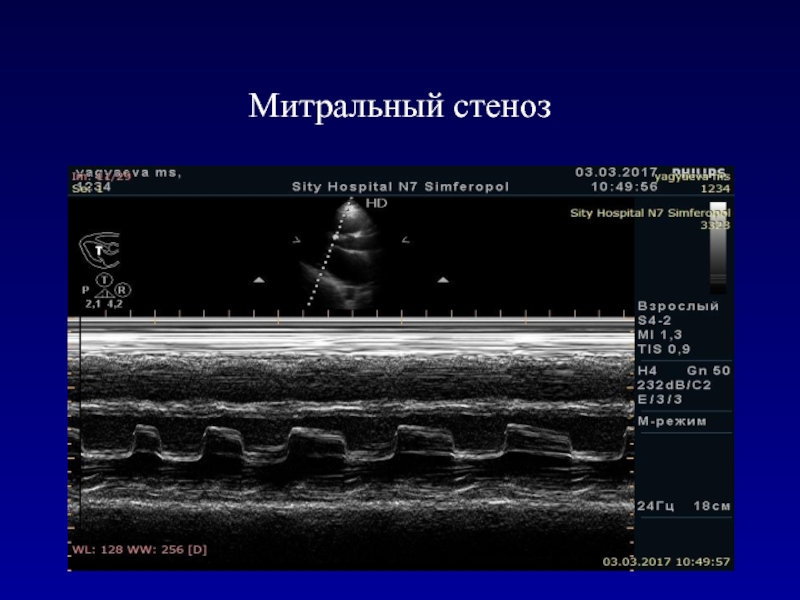
- 31. Митральный стеноз
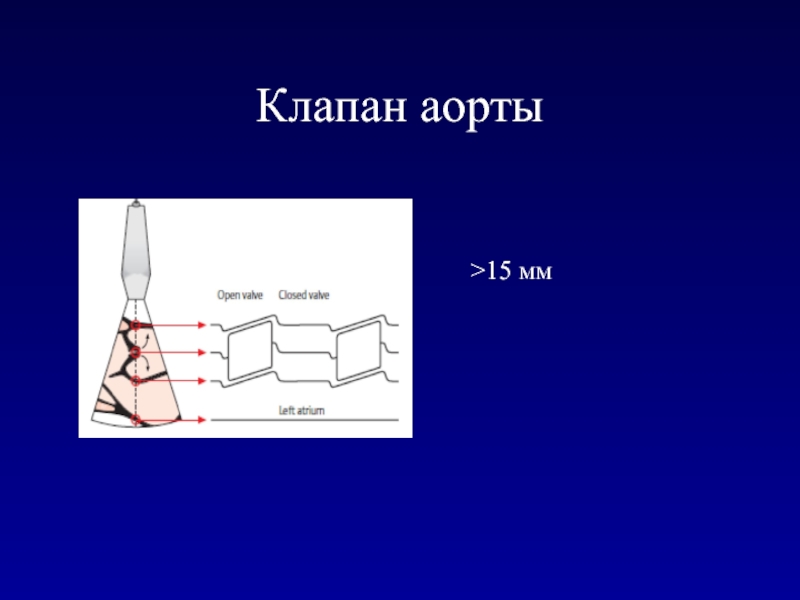
- 32. Клапан аорты>15 мм
- 33. М-режим. Открытие створок аортального клапана
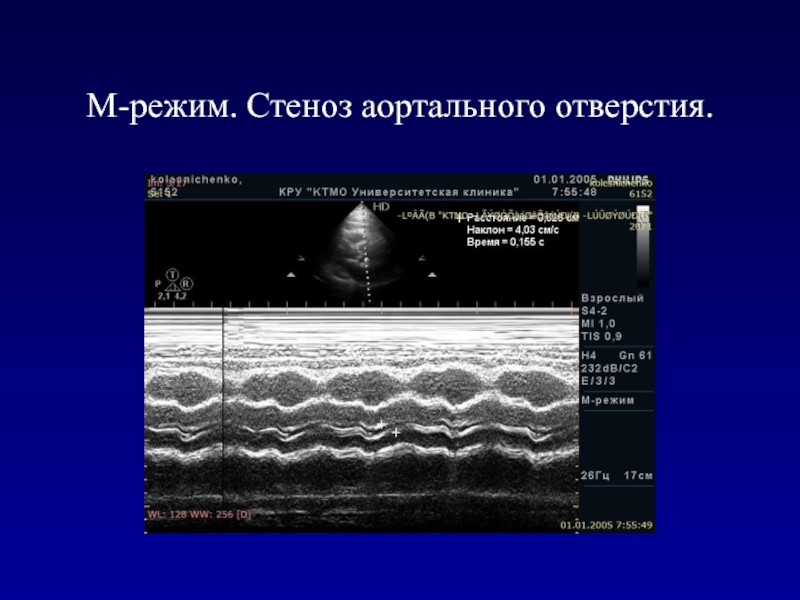
- 34. М-режим. Стеноз аортального отверстия.
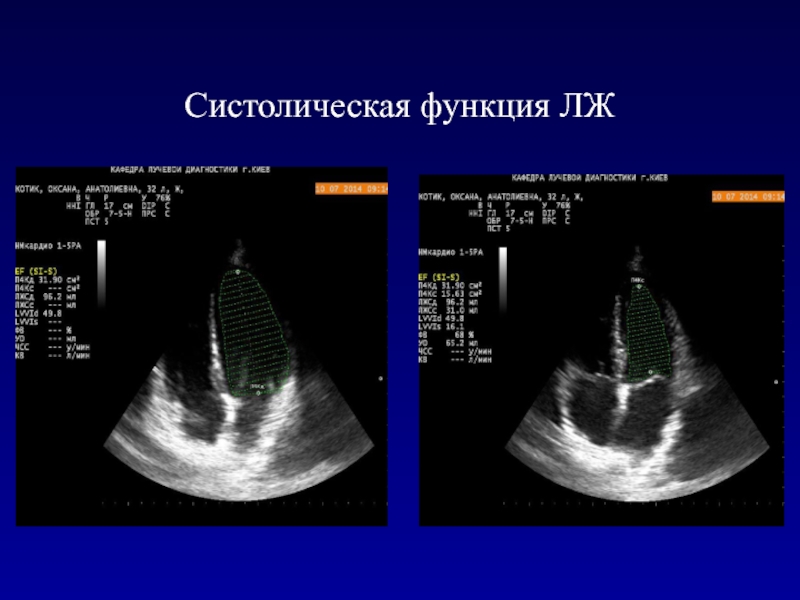
- 35. Систолическая функция левого желудочкаНаиболее распространенным методом оценки
- 36. EPSS>5 мм
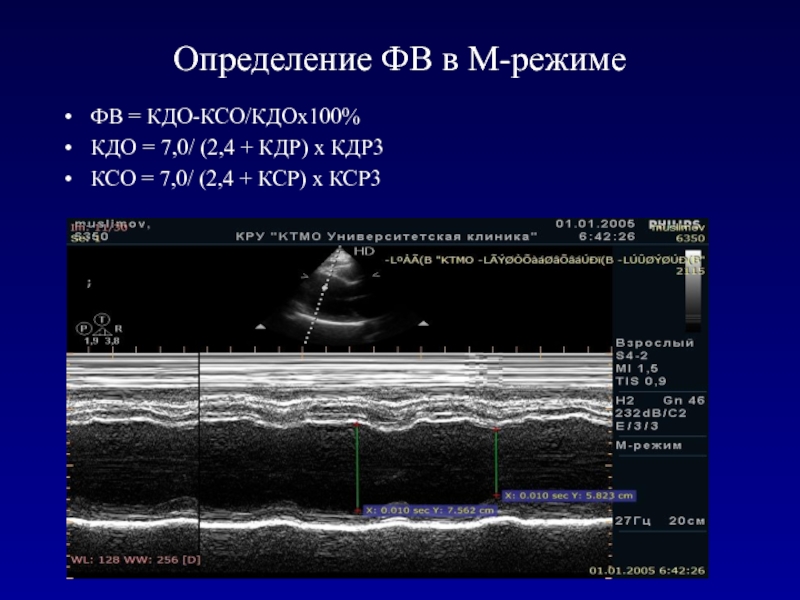
- 37. Определение ФВ в М-режиме ФВ = КДО-КСО/КДОх100%КДО
- 38. В-режим
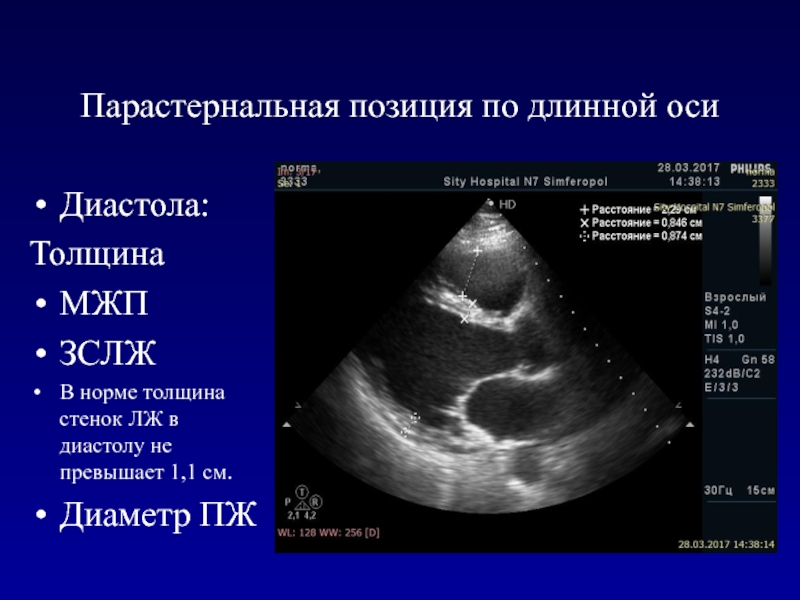
- 39. Парастернальная позиция по длинной осиДиастола:ТолщинаМЖПЗСЛЖВ норме толщина стенок ЛЖ в диастолу не превышает 1,1 см.Диаметр ПЖ
- 40. Парастернальная позиция по длинной осиКДР – конечно-диастолический размер
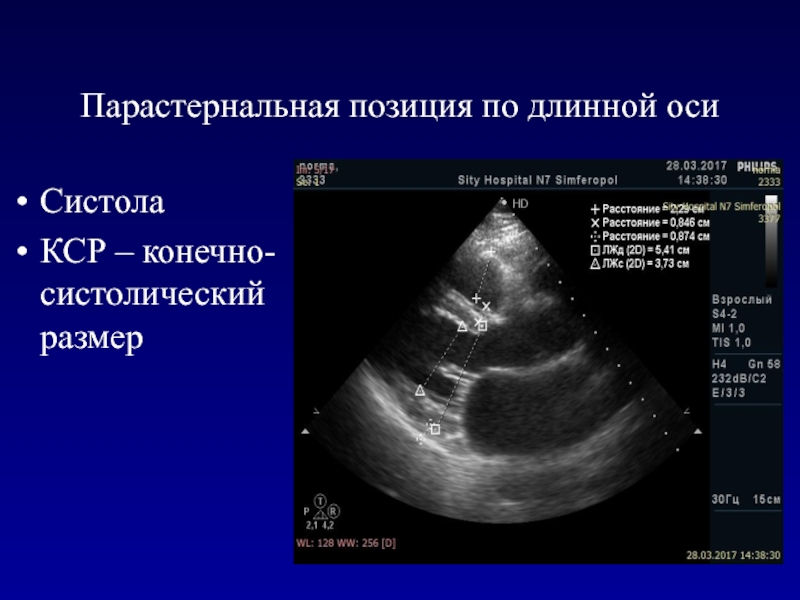
- 41. Парастернальная позиция по длинной осиСистолаКСР – конечно-систолический размер
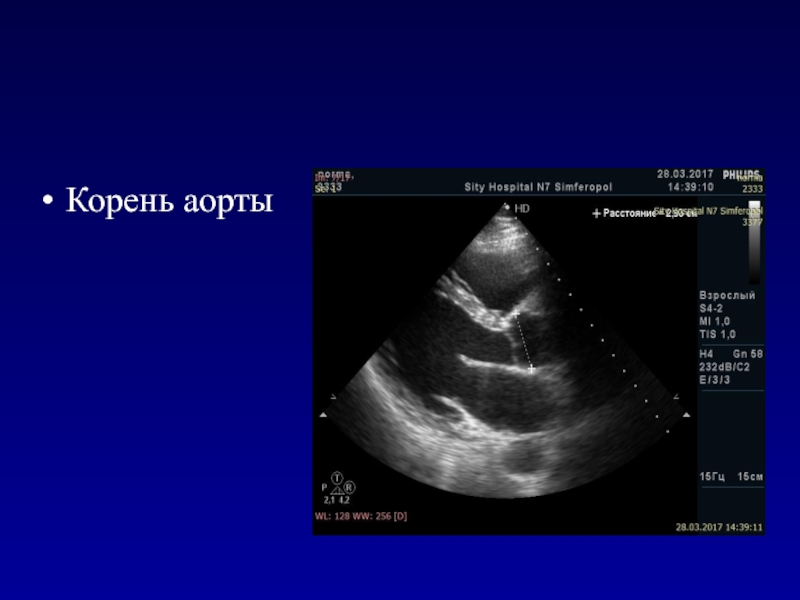
- 42. Корень аорты
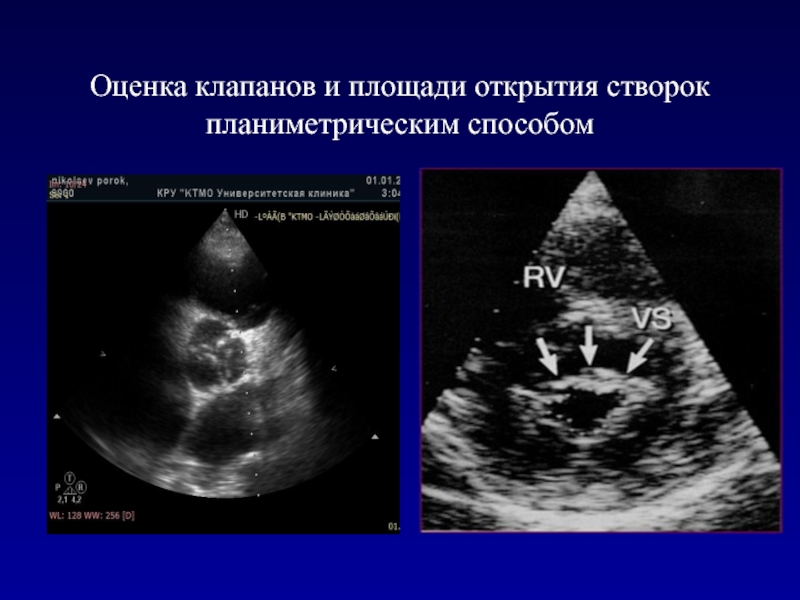
- 43. Оценка клапанов и площади открытия створок планиметрическим способом
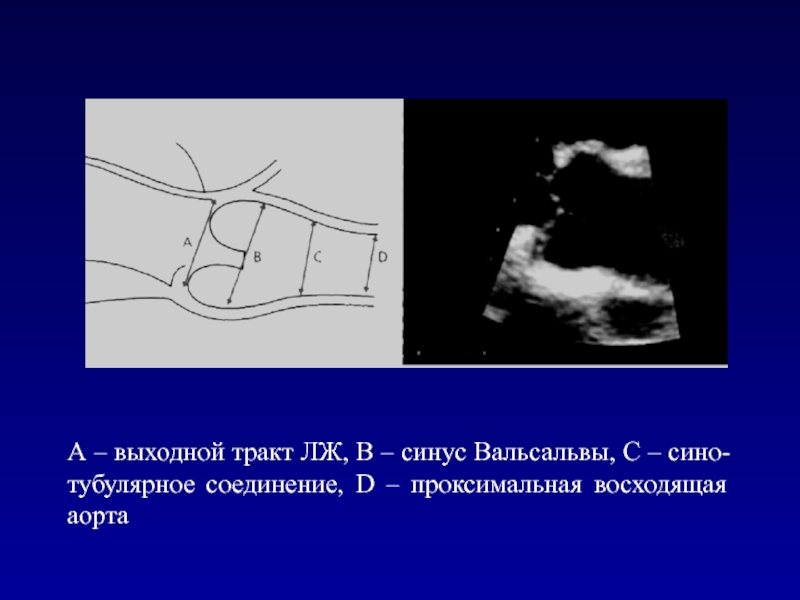
- 44. А – выходной тракт ЛЖ, В –
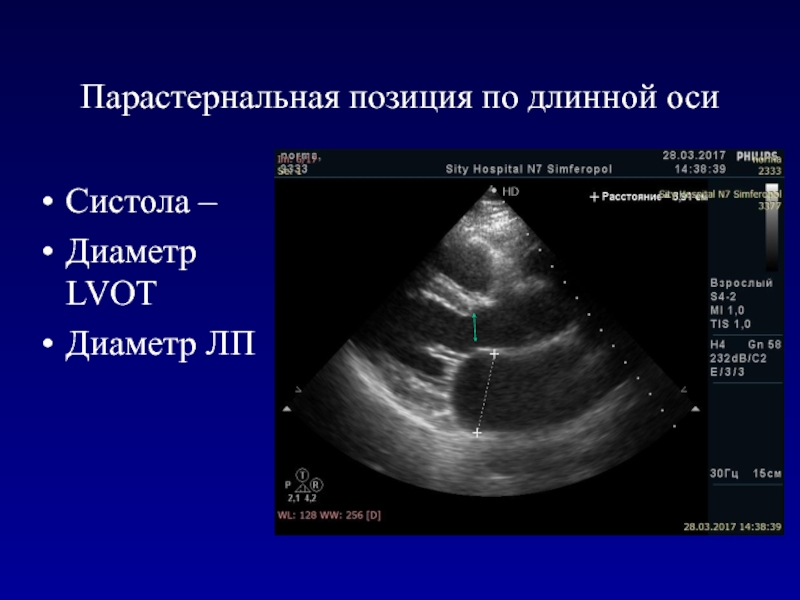
- 45. Парастернальная позиция по длинной осиСистола –Диаметр LVOTДиаметр ЛП
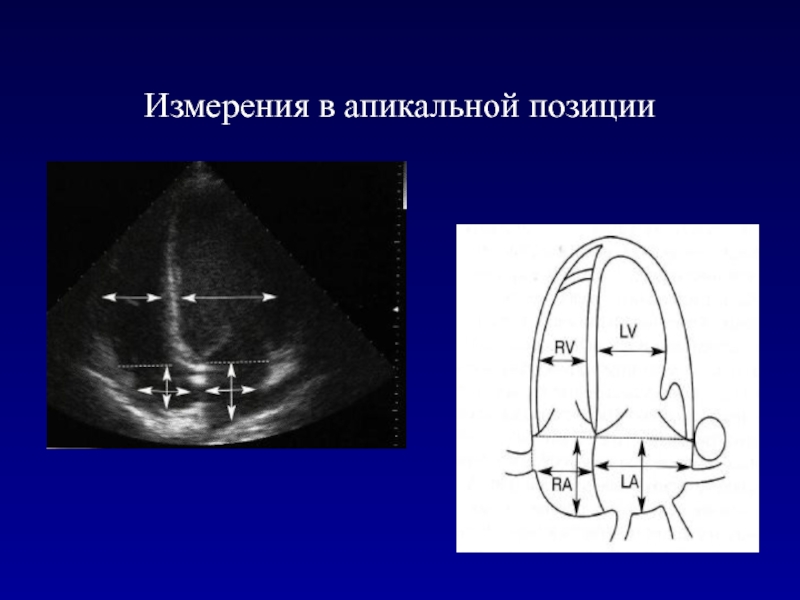
- 46. Измерения в апикальной позиции
- 47. Объем левого предсердия
- 48. Оценка размеров ПЖ
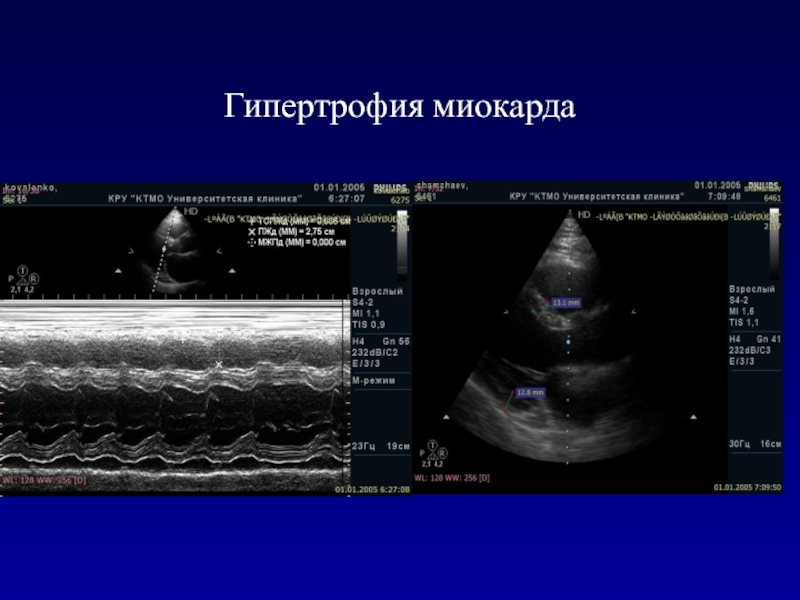
- 49. Гипертрофия миокарда
- 50. Гипертрофия миокарда ЛЖСтепени гипертрофии стенок левого желудочка:–
- 51. Отношение толщины межжелудочковой перегородки к толщине задней
- 52. Масса миокарда ЛЖАмериканское эхокардиографическое общество (ASE) ММЛЖ
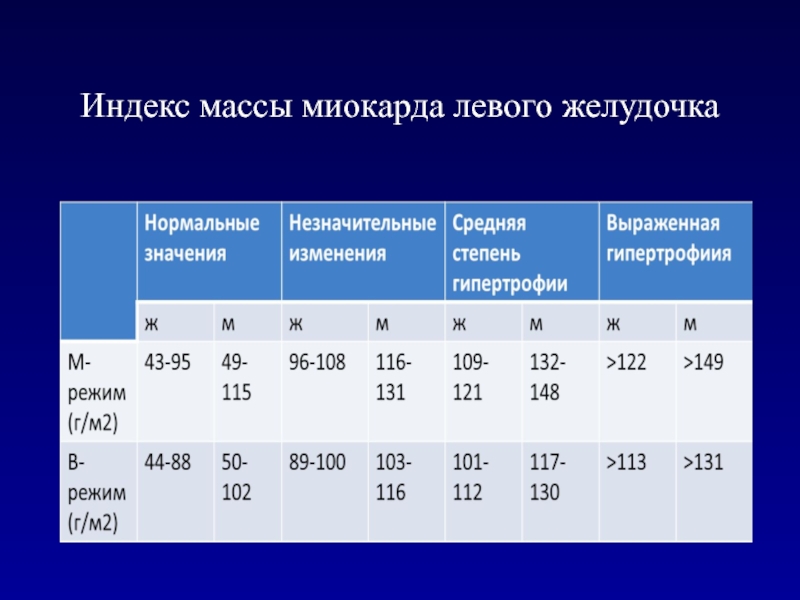
- 53. Индекс массы миокарда левого желудочка
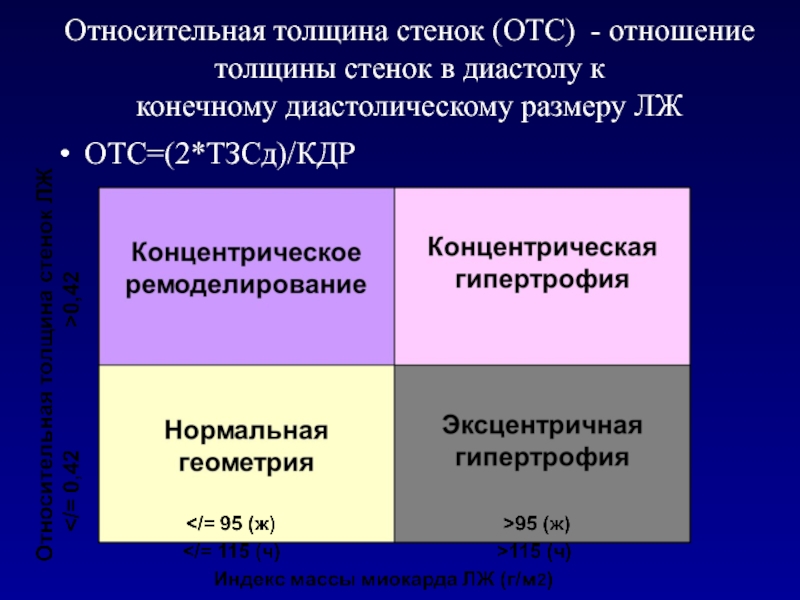
- 54. Относительная толщина стенок (ОТС) - отношение толщины стенок в диастолу к конечному диастолическому размеру ЛЖОТС=(2*ТЗСд)/КДР
- 55. Полуколичественная оценка систолической функции ЛЖ
- 56. Слайд 56
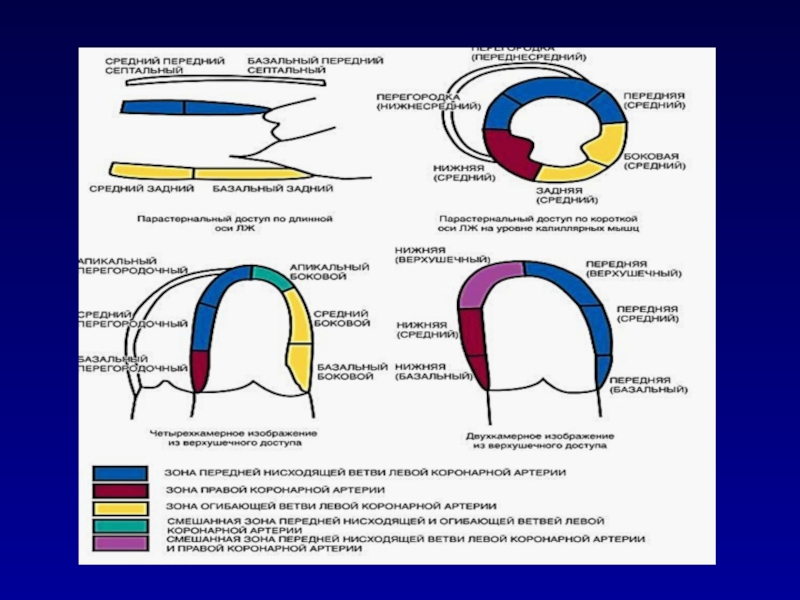
- 57. Критерии балльной оценки сократимости отдельных сегментов ЛЖ
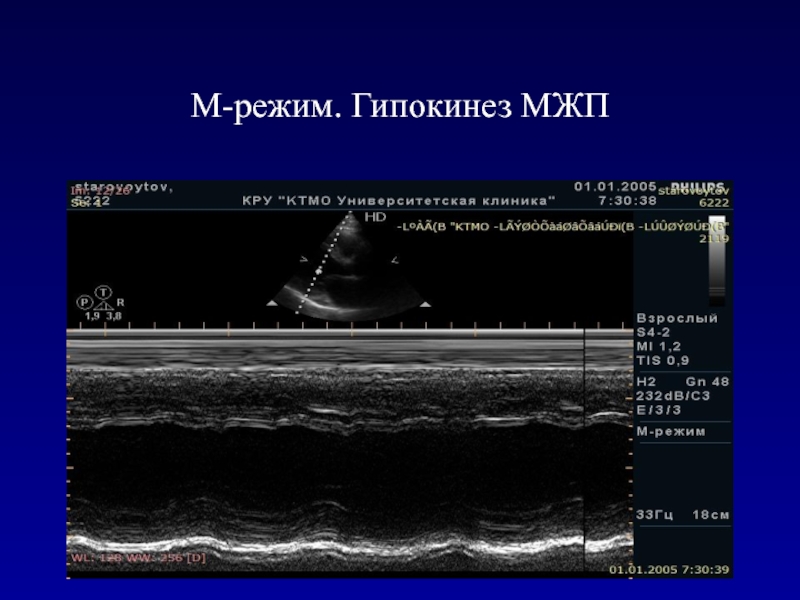
- 58. М-режим. Гипокинез МЖП
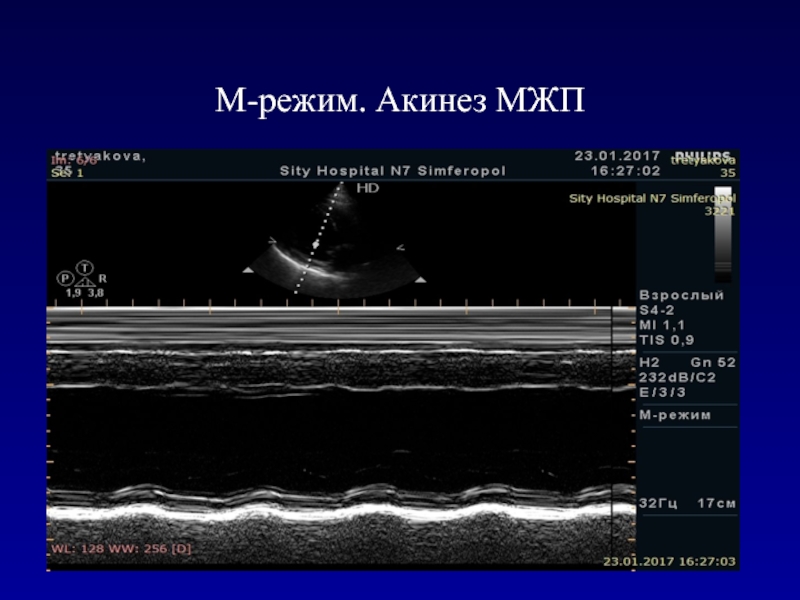
- 59. М-режим. Акинез МЖП
- 60. Акинез базального сегмента задней стенки ЛЖ
- 61. Гипо- и акинез нижней стенки ЛЖ
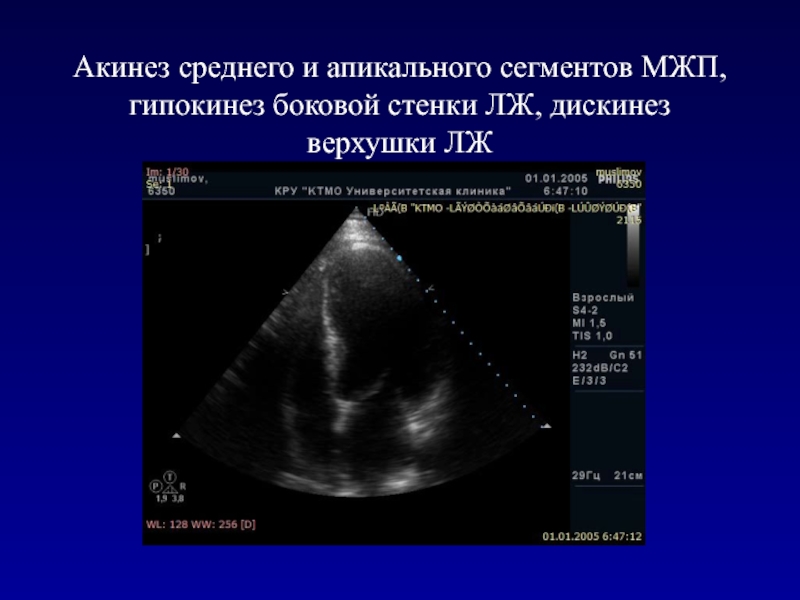
- 62. Акинез среднего и апикального сегментов МЖП, гипокинез боковой стенки ЛЖ, дискинез верхушки ЛЖ
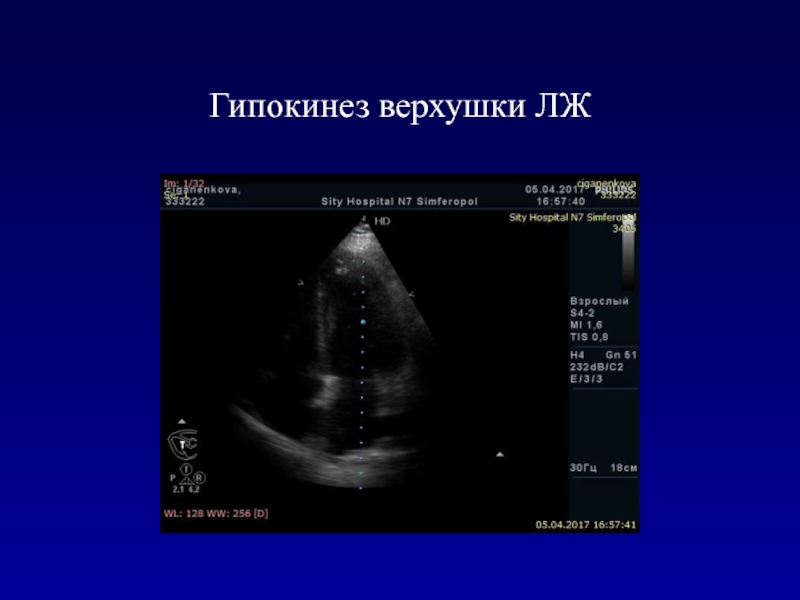
- 63. Гипокинез верхушки ЛЖ
- 64. Оценка систолической функции ЛЖФракция укороченияФУ ЛЖ (%)=
- 65. Систолическая функция ЛЖФракция выброса (ФВ) – процент крови, покидающий камеру сердца (желудочек) за период ее сокращения.ФВ=УО/КДО×100%ФВ=(КДО-КСО)/КДО×100%
- 66. Количественная оценка глобальной сократимости ЛЖ Модифицированный алгоритм
- 67. Систолическая функция ЛЖ
- 68. Нормальные значения ФВ ЛЖ (2015)Для лиц старше
- 69. Фракция выброса ЛЖ
- 70. Нормальные значения эхокардиографических показателей, измеряемых из парастернального
- 71. Левый желудочек1) КДР-3,7-5,6 см;2) КДО-58-154 мл (Teicholz);3)
- 72. Правый желудочек1) переднезадний размер - до 3,2
- 73. Нормативы стандартных измерений (апикальная 4х-камерная позиция)ЛЖ –
- 74. Допплерографические измерения
- 75. Эффект Допплера заключается в изменении частоты ультразвукового
- 76. Допплеровский сдвиг частот (Δf) зависит от скорости
- 77. Импульсно-волновой допплер (Pulsed Wave – PW)Преимущество метода
- 78. Непрерывноволновой допплер (Continuouse Wave – CW)Преимуществом метода
- 79. Кровоток в выносящем тракте ЛЖВ норме скорость
- 80. у некоторых пациентов трансаортальный поток может быть
- 81. прогноз ухудшается при увеличении пиковой скорости кровотока
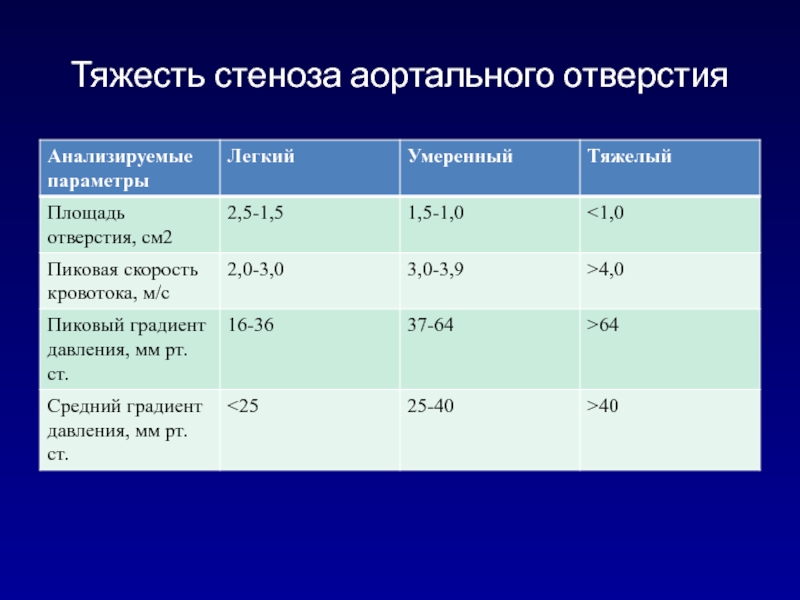
- 82. Тяжесть стеноза аортального отверстия
- 83. Кровоток через митральный клапанВ норме скорость пика Е у взрослых 0,6-1,3 м/сЕ/А в норме 0,9-1,9ЕА
- 84. Диастолическая дисфункция левого желудочка Нарушение диастолических свойств
- 85. Факторы, приводящие к развитию диастолической дисфункции, ухудшают
- 86. Диастолическая дисфункция ЛЖ способствует гемодинамической перегрузке левого
- 87. Основными параметрами диастолической функции желудочков служат:скорость активного
- 88. Диастолическая функция ЛЖ: импульсно-волновой допплерографический режим1. Фаза
- 89. АТ (АссТ) – acceleration time, время ускорения
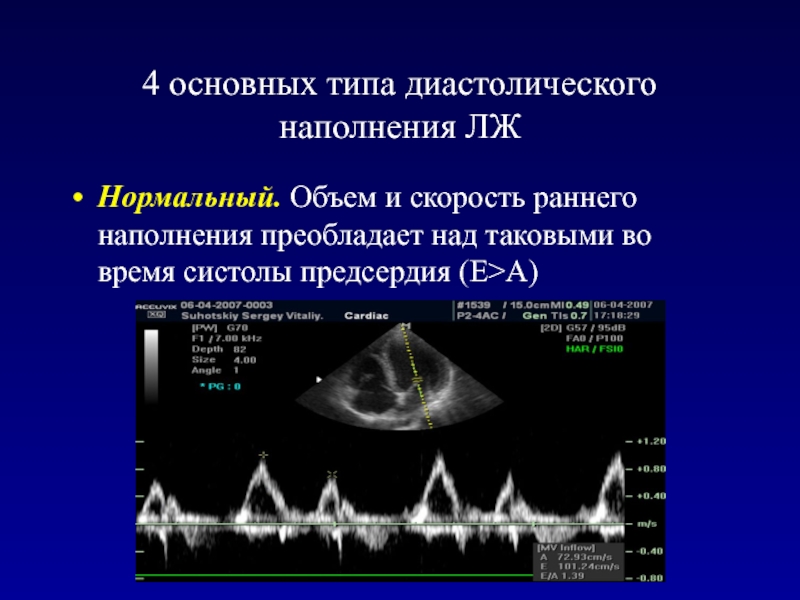
- 90. 4 основных типа диастолического наполнения ЛЖНормальный. Объем
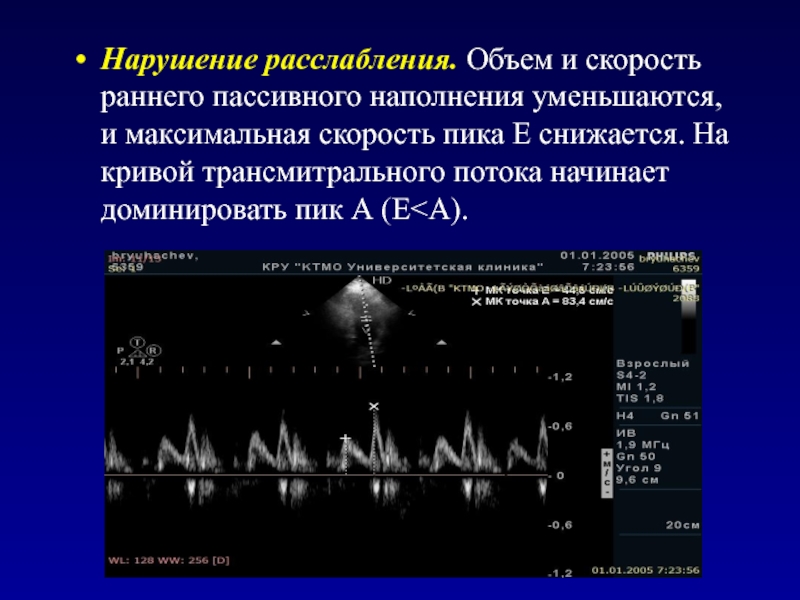
- 91. Нарушение расслабления. Объем и скорость раннего пассивного
- 92. Псевдонормальный тип наполнения. Снова преобладает пик Е (Е>А).
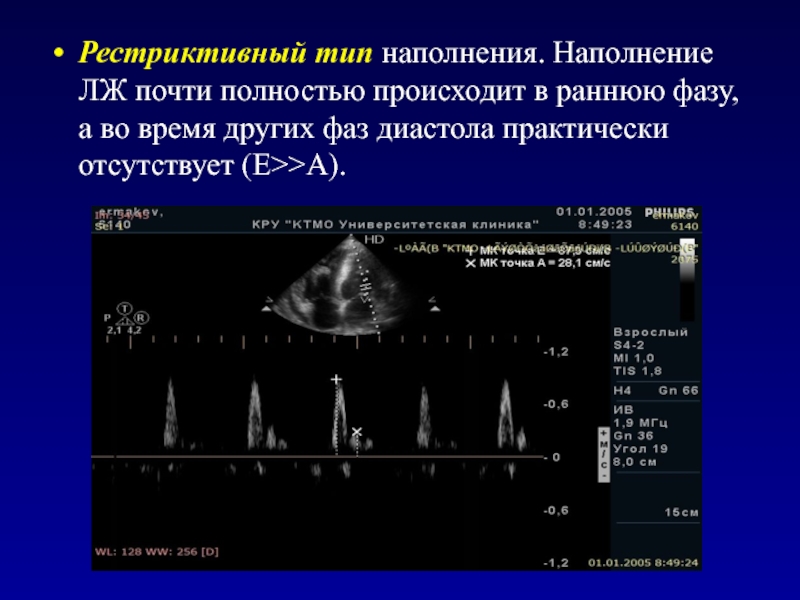
- 93. Рестриктивный тип наполнения. Наполнение ЛЖ почти полностью
- 94. Цветовое допплеровское кодирование (ЦДК)
- 95. Цветовое допплеровское кодированиеПоток крови, двигающийся в сторону
- 96. Аортальная регургитация
- 97. Митральная регургитация
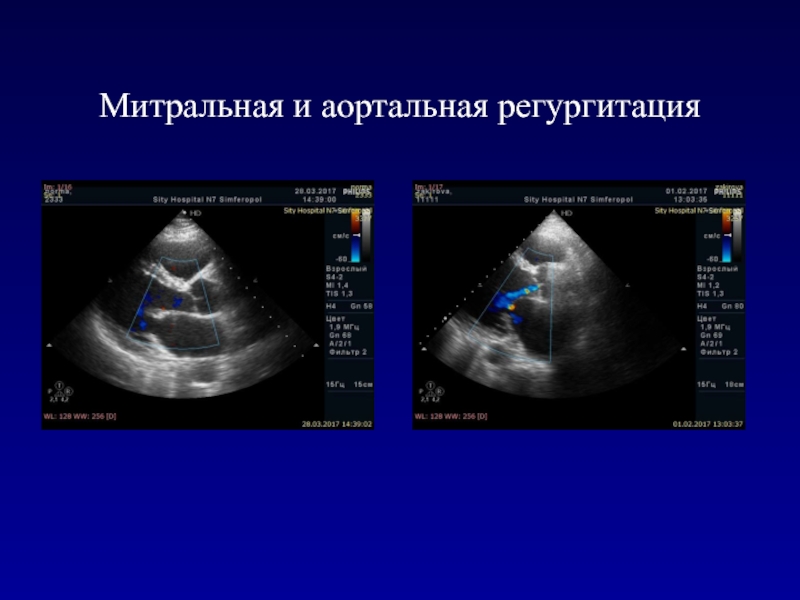
- 98. Митральная и аортальная регургитация
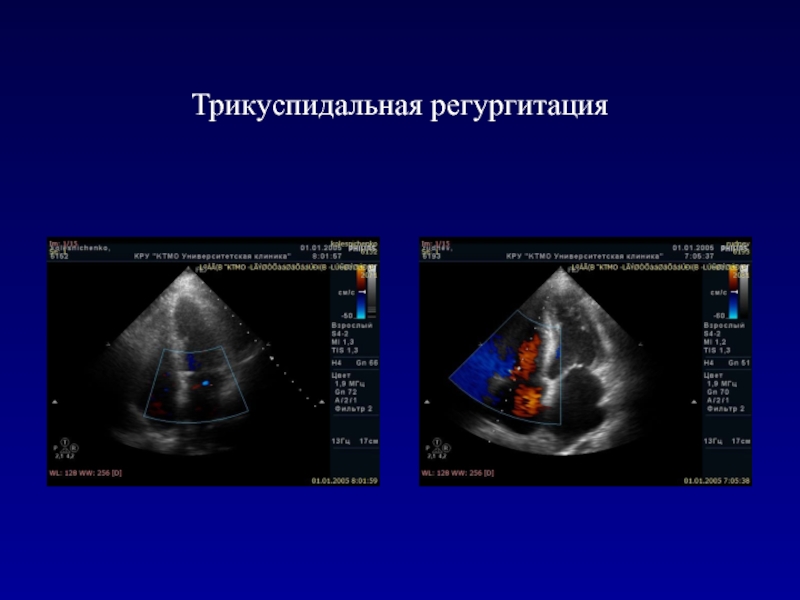
- 99. Трикуспидальная регургитация
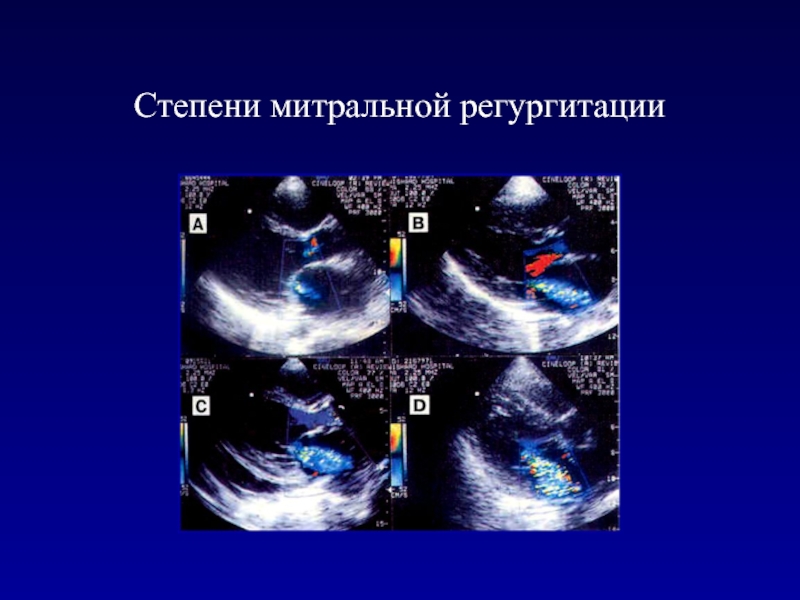
- 100. Степени митральной регургитации
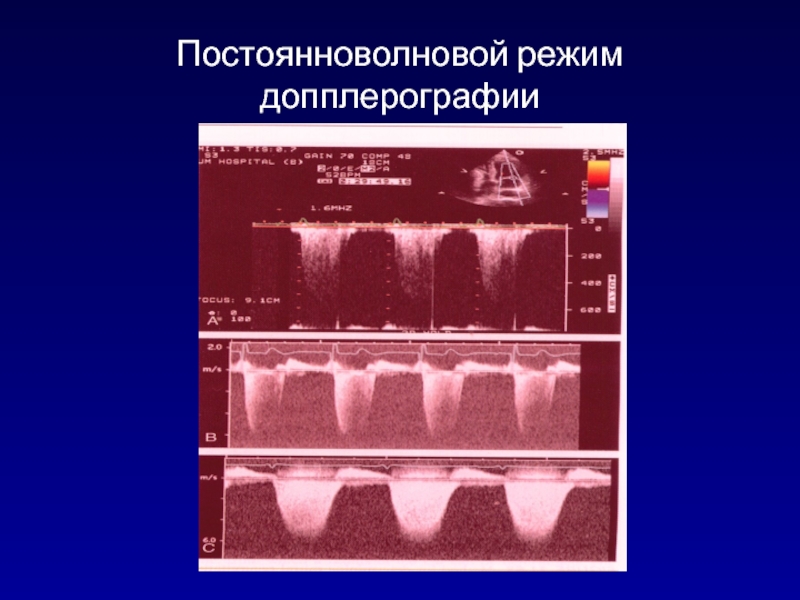
- 101. Постоянноволновой режим допплерографии
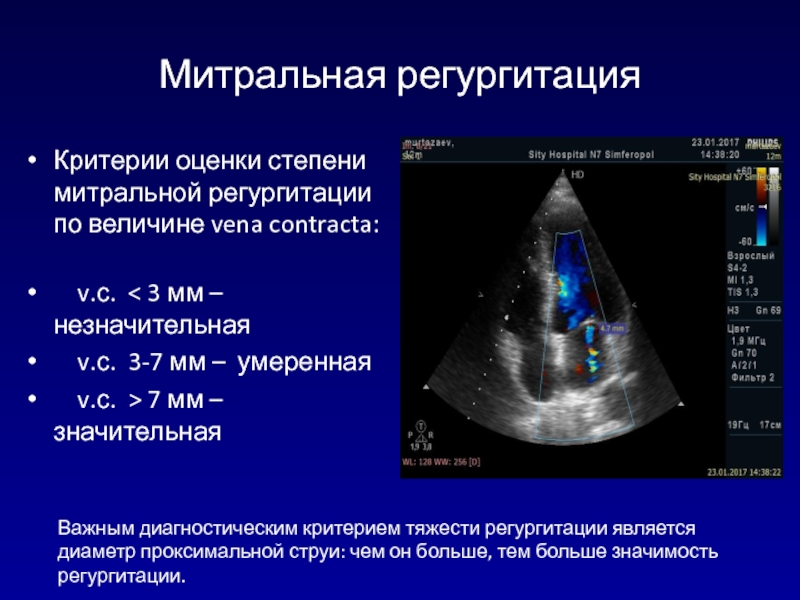
- 102. Митральная регургитацияКритерии оценки степени митральной регургитации по
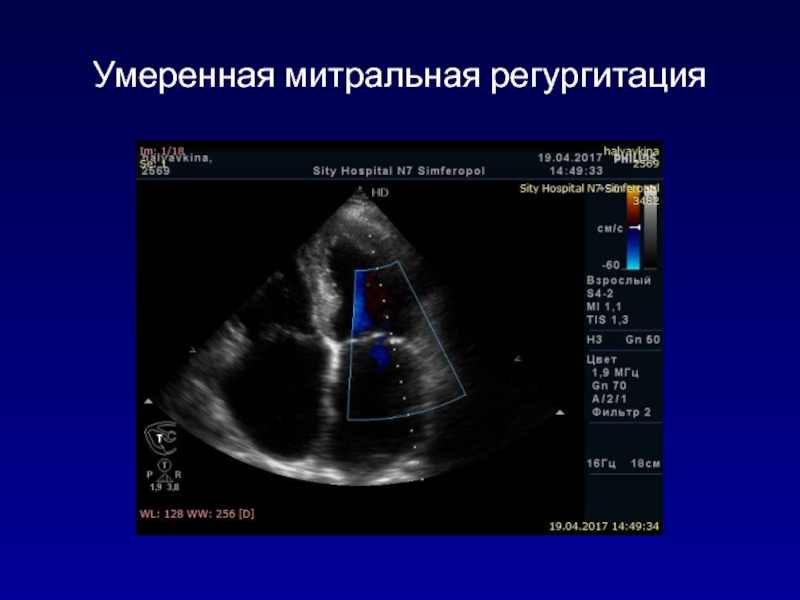
- 103. Умеренная митральная регургитация
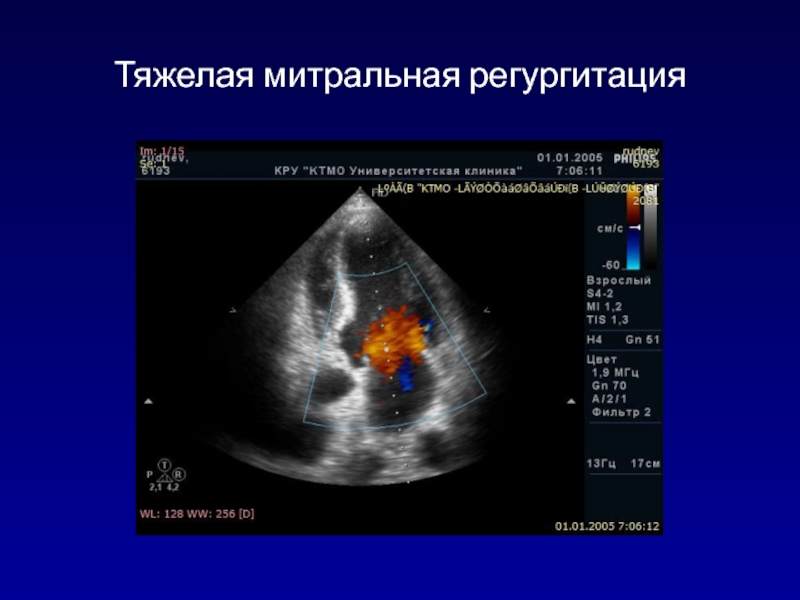
- 104. Тяжелая митральная регургитация
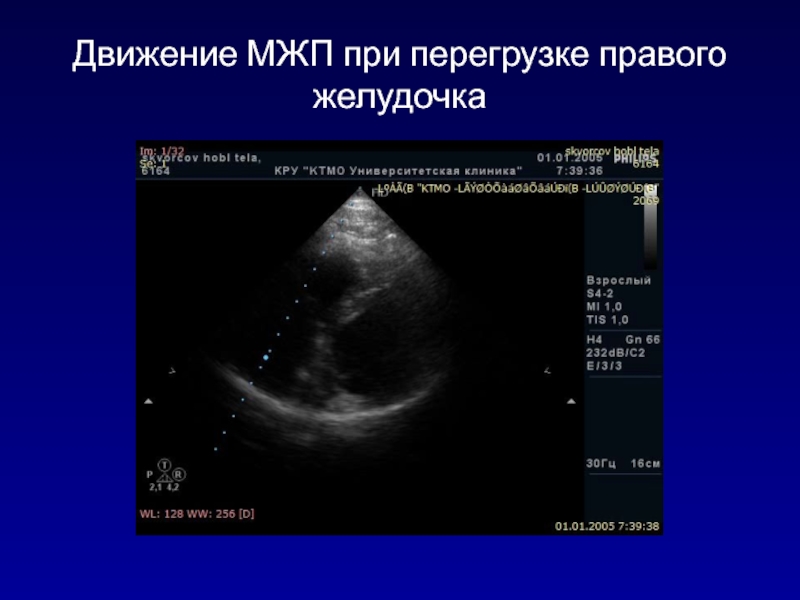
- 105. АОРТАЛЬНАЯ РЕГУРГИТАЦИЯНаиболее распространенными причинами хронической аортальной регургитации
- 106. Аортальная регургитацияРетроградный ток крови через АК в диастолу.
- 107. Двустворчатый аортальный клапан
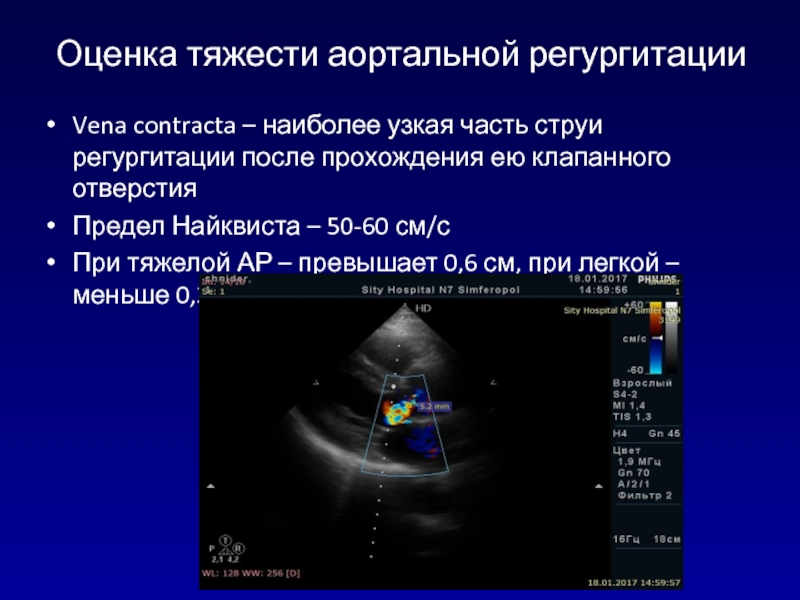
- 108. Оценка тяжести аортальной регургитацииVena contracta – наиболее
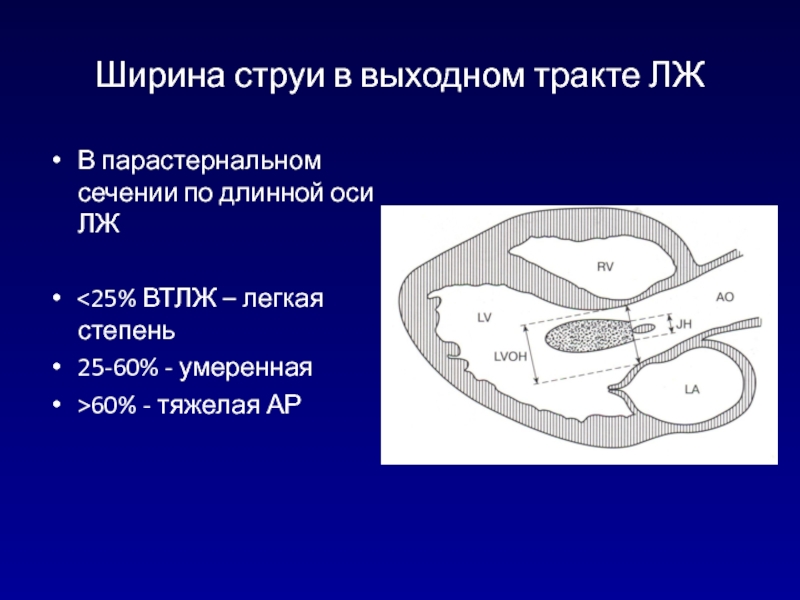
- 109. Ширина струи в выходном тракте ЛЖВ парастернальном сечении по длинной оси ЛЖ60% - тяжелая АР
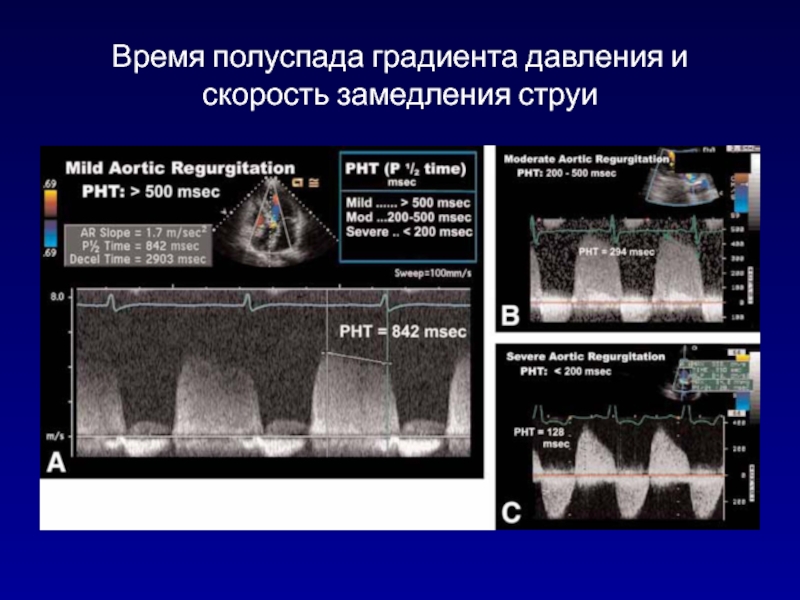
- 110. Время полуспада градиента давления и скорость замедления струи
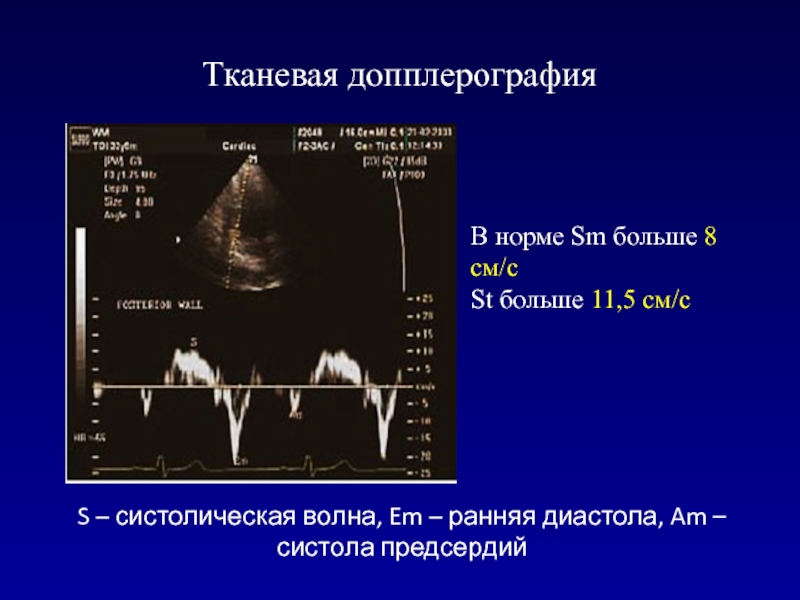
- 111. Тканевая допплерографияS – систолическая волна, Em –
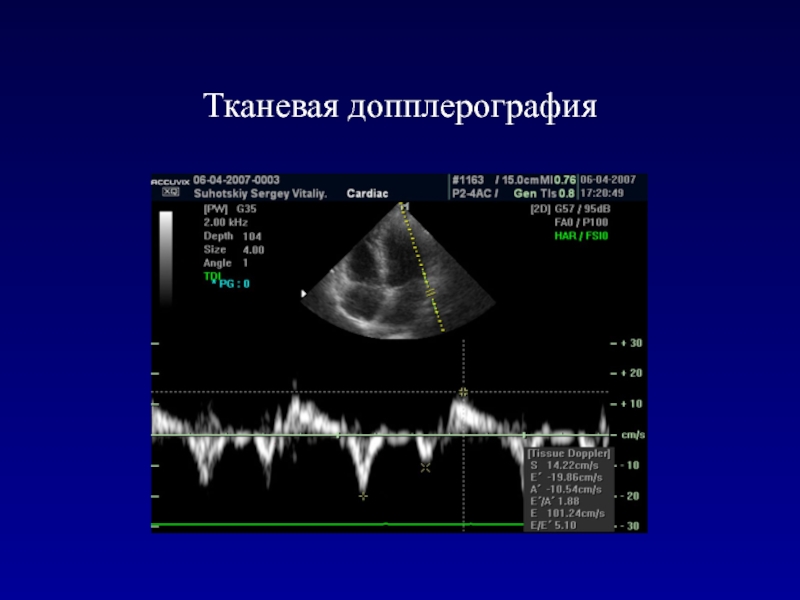
- 112. Тканевая допплерографияМетод тканевой допплерэхокардиографии относится к наиболее
- 113. Тканевая допплерографияМетодика основана на выявлении и вычислении
- 114. Тканевая допплерография
- 115. Еа10-15 – повышение давления в ЛП
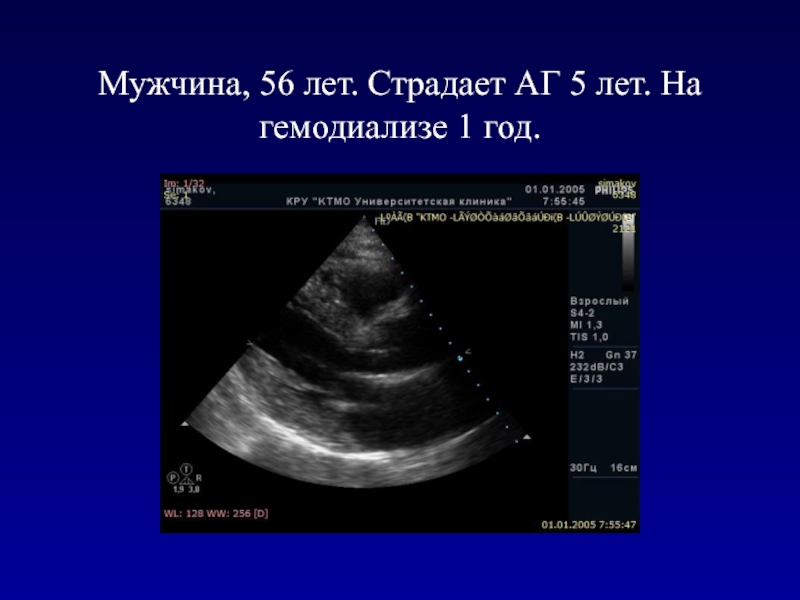
- 116. Мужчина, 56 лет. Страдает АГ 5 лет. На гемодиализе 1 год.
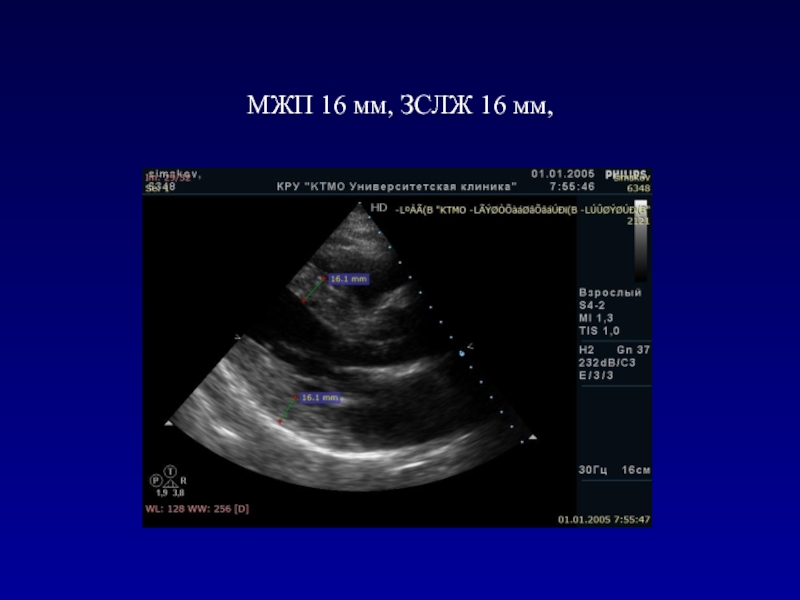
- 117. МЖП 16 мм, ЗСЛЖ 16 мм,
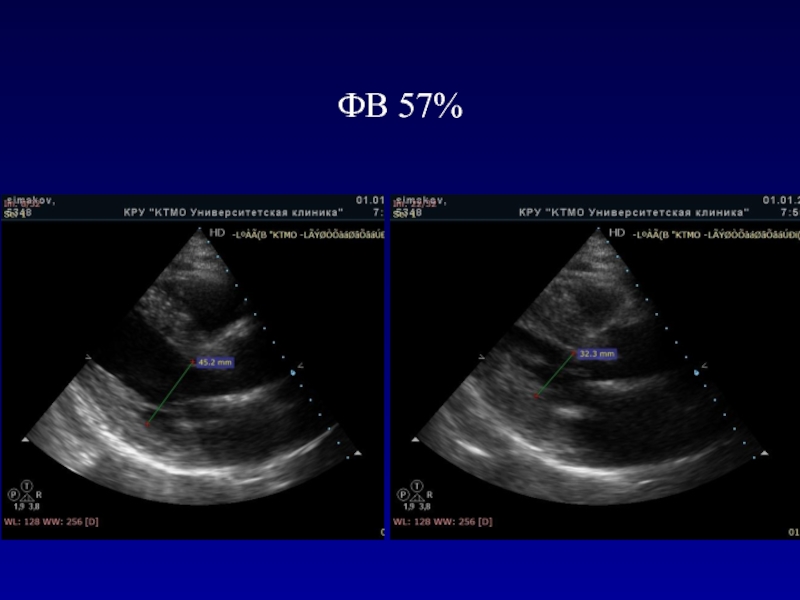
- 118. ФВ 57%
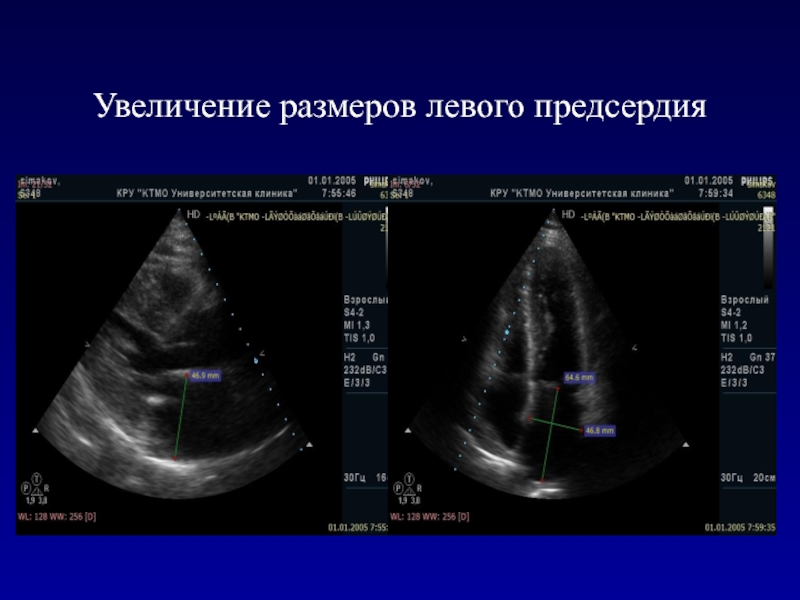
- 119. Увеличение размеров левого предсердия
- 120. Трансмитральный поток: Е/А=0,9
- 121. Диастолическая сердечная недостаточностьВ одном из последних исследований,
- 122. Strong Heart Study (3 года, 3000 чел.).отношение
- 123. Легочная гипертензия и возможности ее диагностики в эхокардиографии
- 124. Легочная гипертензия (ЛГ) — это синдром, который
- 125. Эксперты Европейского общества кардиологов, 2009Легочная гипертензия –
- 126. Согласно консенсусу экспертов ACC/AHA (2009) диагноз ЛГ
- 127. Классификация легочной гипертензии (2008 г., г. Дана-Поинт,
- 128. Клиническая картина ЛГСимптомы ЛГ неспецифичны и чаще
- 129. Эхокардиографические признаки повышения давления в ЛА увеличение
- 130. Двухмерная ЭхоКГ в диагностике ЛГДилатация полости ПЖ>2,6
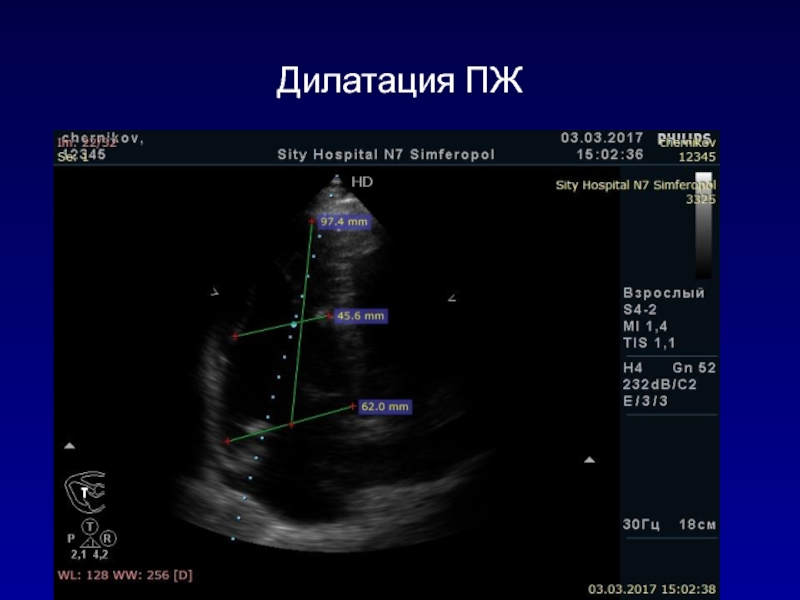
- 131. Дилатация ПЖ
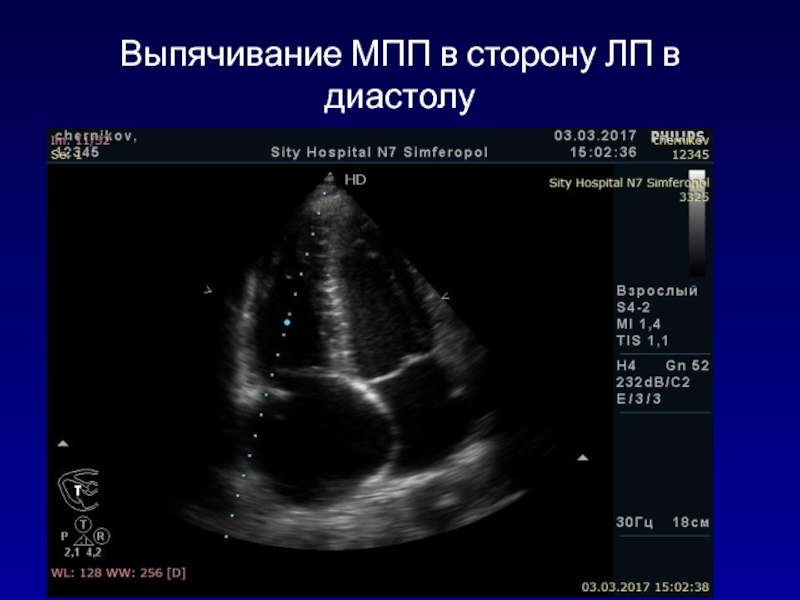
- 132. Выпячивание МПП в сторону ЛП в диастолу
- 133. Расширение полости ПЖ, выпот в перикард
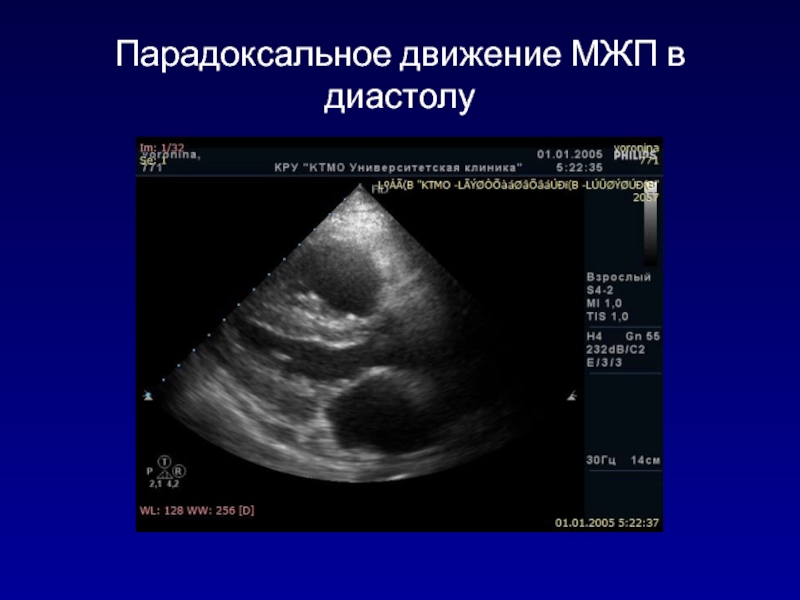
- 134. Парадоксальное движение МЖП в диастолу
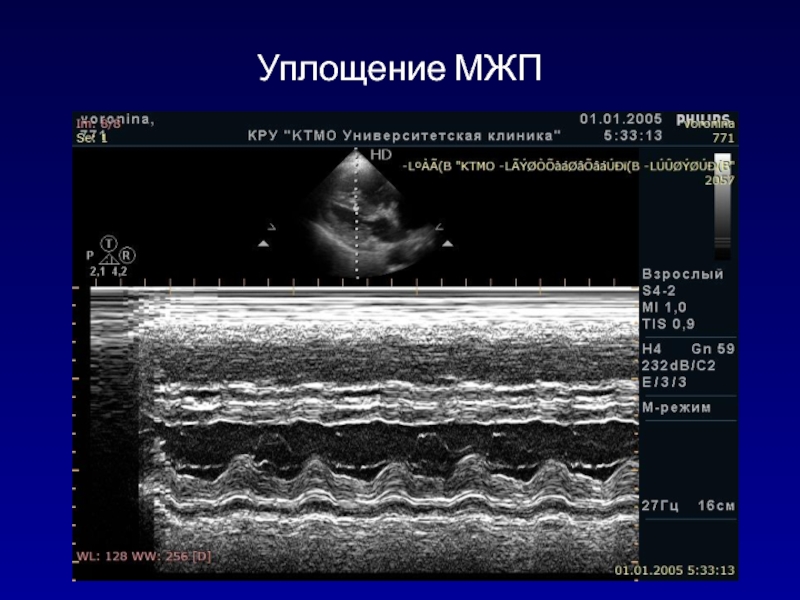
- 135. Уплощение МЖП
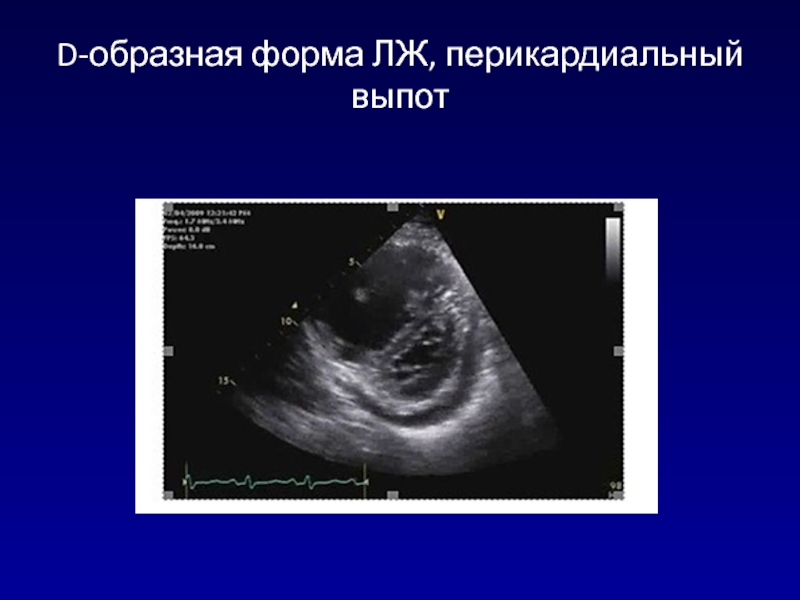
- 136. D-образная форма ЛЖ, перикардиальный выпот
- 137. Движение МЖП при перегрузке правого желудочка
- 138. Систолическое давление в легочной артерииСДЛА (мм рт.
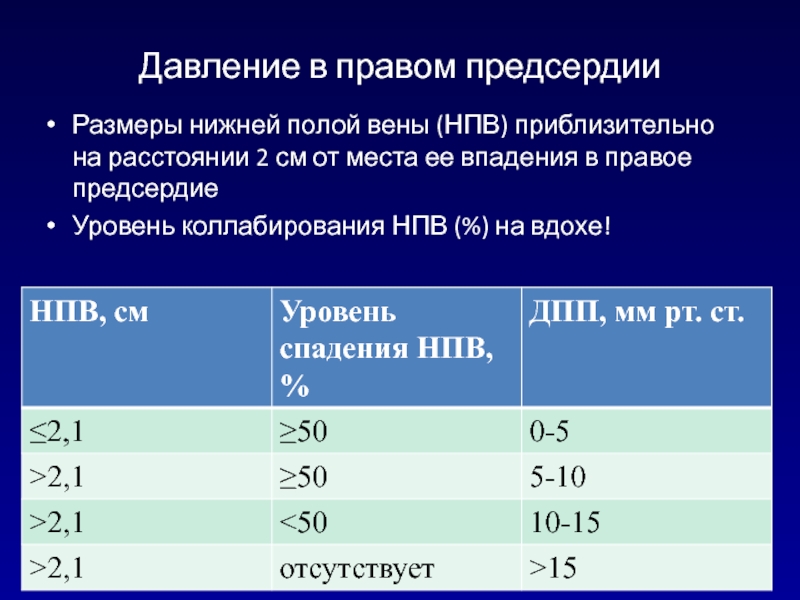
- 139. Давление в правом предсердииРазмеры нижней полой вены
- 140. Следует отметить, что у здоровых, молодых спортсменов
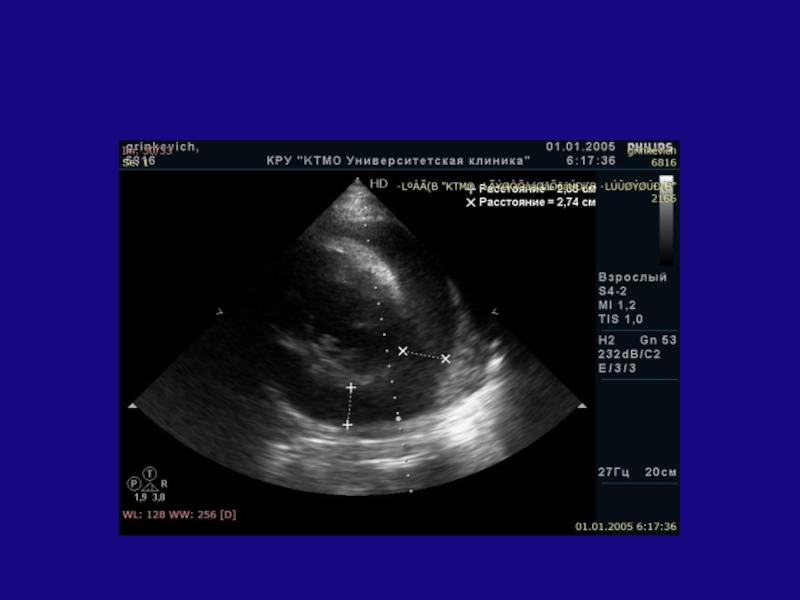
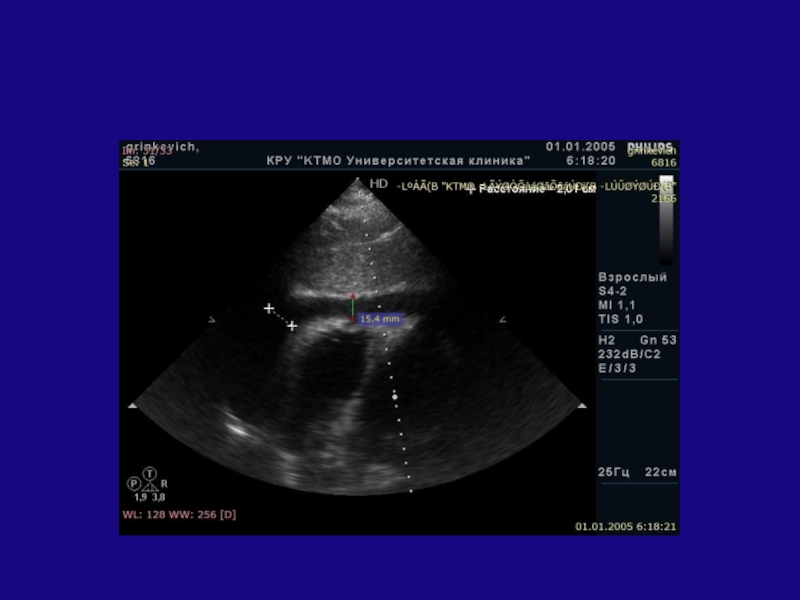
- 141. Слайд 141
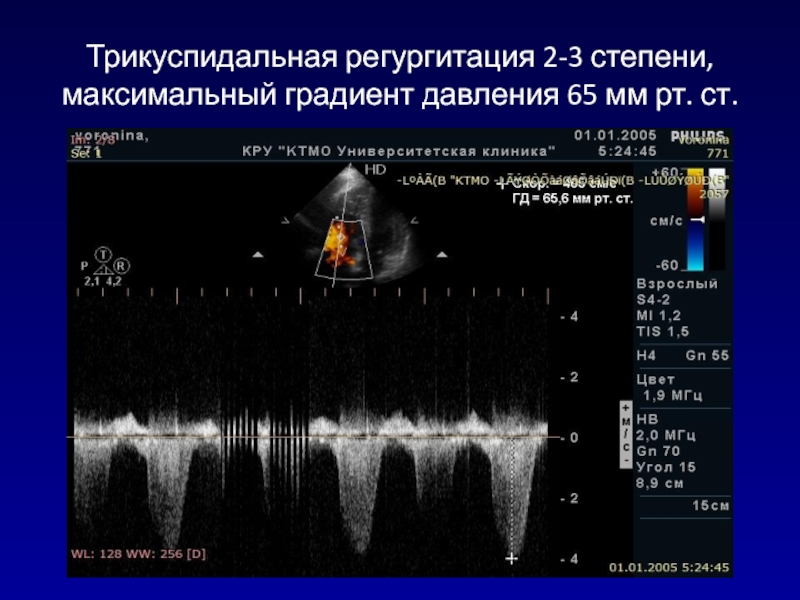
- 142. Трикуспидальная регургитация 2-3 степени, максимальный градиент давления 65 мм рт. ст.
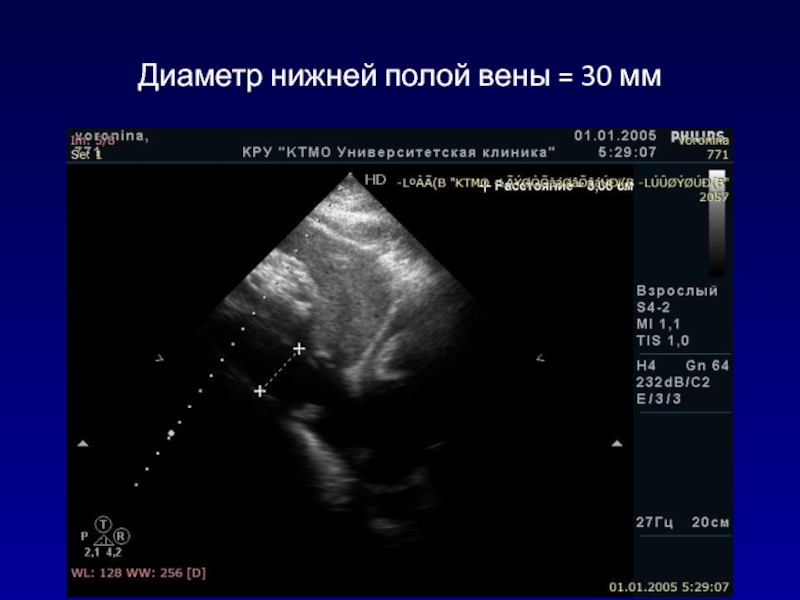
- 143. Диаметр нижней полой вены = 30 мм
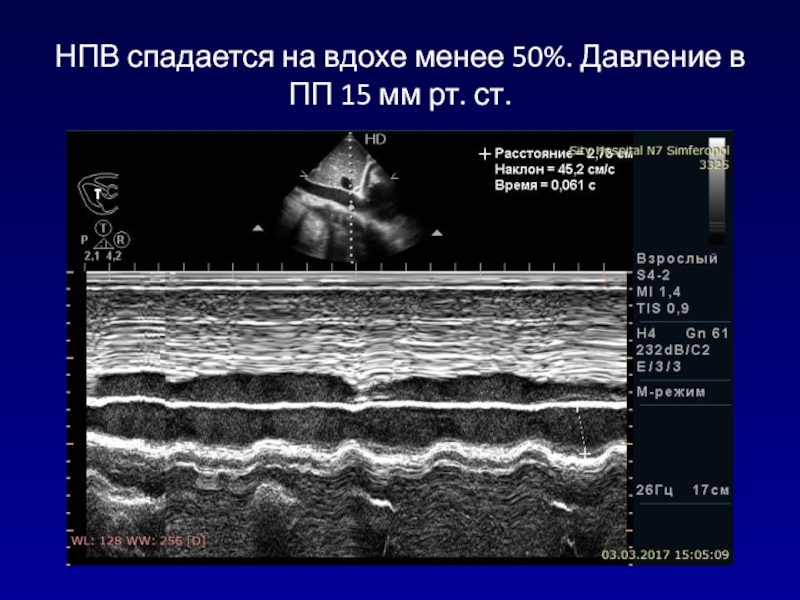
- 144. НПВ спадается на вдохе менее 50%. Давление в ПП 15 мм рт. ст.
- 145. САД в ЛА= 65 мм рт. ст.+15 мм рт. ст.=80 мм рт. ст.
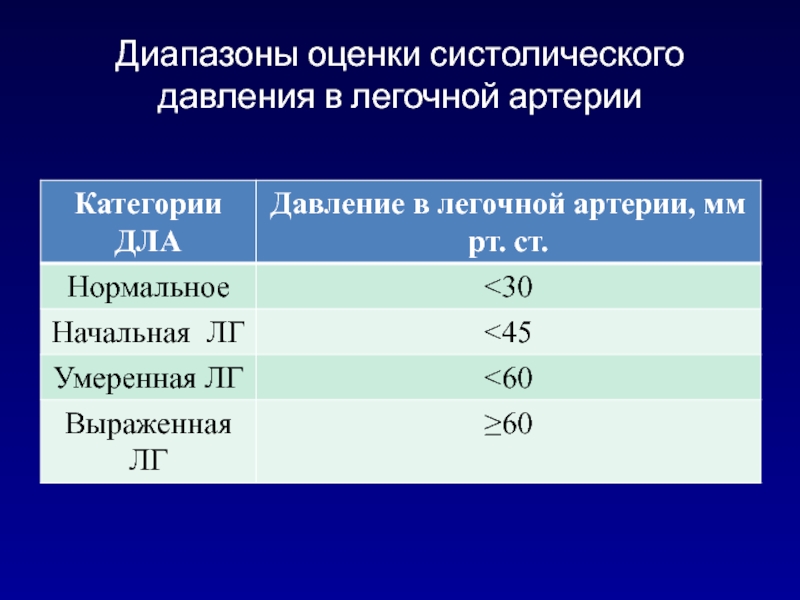
- 146. Диапазоны оценки систолического давления в легочной артерии
- 147. Жидкость в перикарде. Определение объема. Клиническое значение
- 148. Критерии оценки количества жидкости в полости перикардаНезначительное
- 149. Критерии оценки количества жидкости в полости перикарда
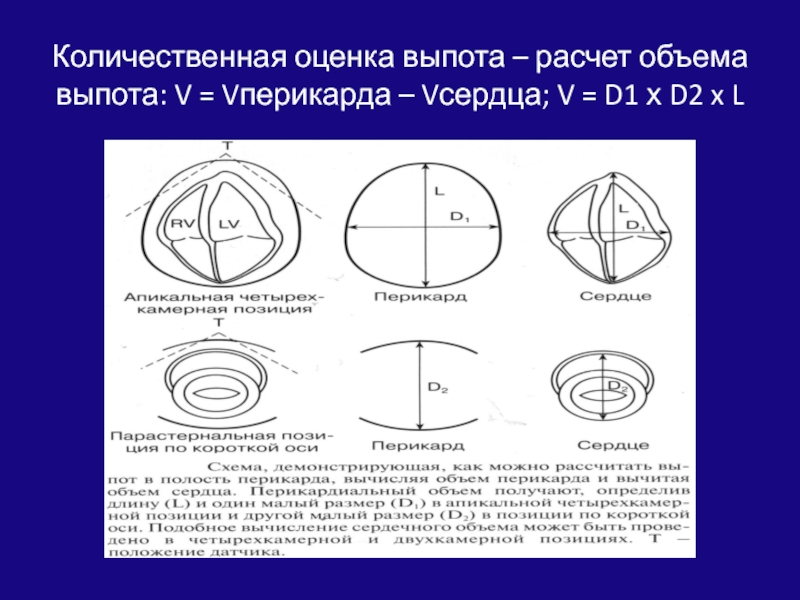
- 150. Количественная оценка выпота – расчет объема выпота:
- 151. Диф. диагностика острого и хронического перикардитаОстрый перикардит(менее
- 152. Структуры, ошибочно принимаемые за жидкость в полости
- 153. Структуры, ошибочно принимаемые за жидкость в полости
- 154. ЭХОКГ-признаки тампонады сердцаКоллабирование стенки правого желудочка в
- 155. Слайд 155
- 156. Слайд 156
- 157. Слайд 157
- 158. Слайд 158
- 159. Слайд 159
- 160. Слайд 160
- 161. Слайд 161
- 162. Слайд 162
- 163. Слайд 163
- 164. Слайд 164
- 165. Слайд 165
- 166. V=1232 мл- 299 мл=933 мл
- 167. Инфекционный эндокардит
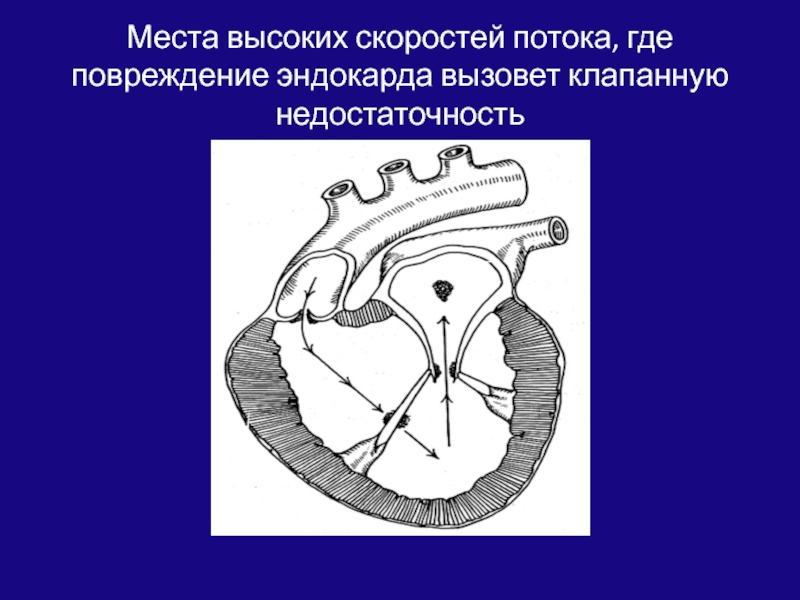
- 168. Места высоких скоростей потока, где повреждение эндокарда вызовет клапанную недостаточность
- 169. Основные ЭхоКГ-критерии диагноза ИЭ:a) мобильная, эхо-плотная масса,
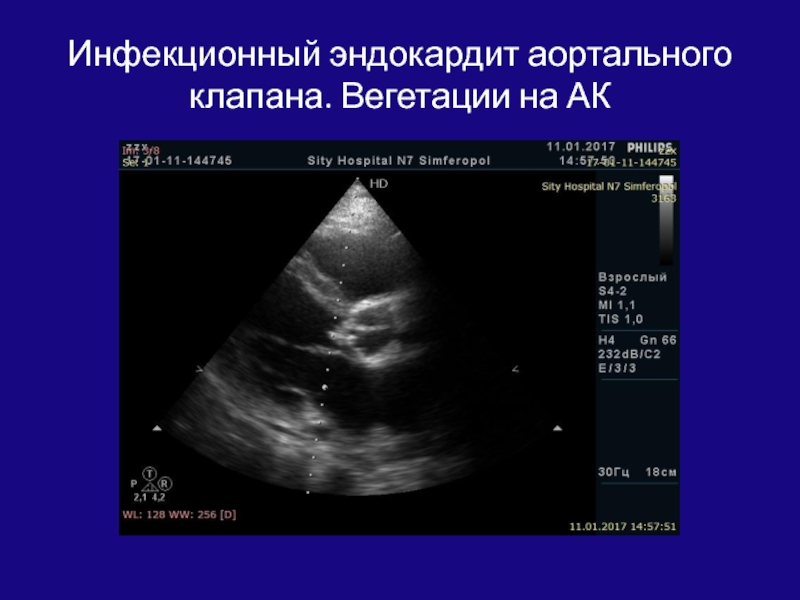
- 170. Инфекционный эндокардит аортального клапана. Вегетации на АК
- 171. Инфекционный эндокардит аортального клапана. Вегетации на АК
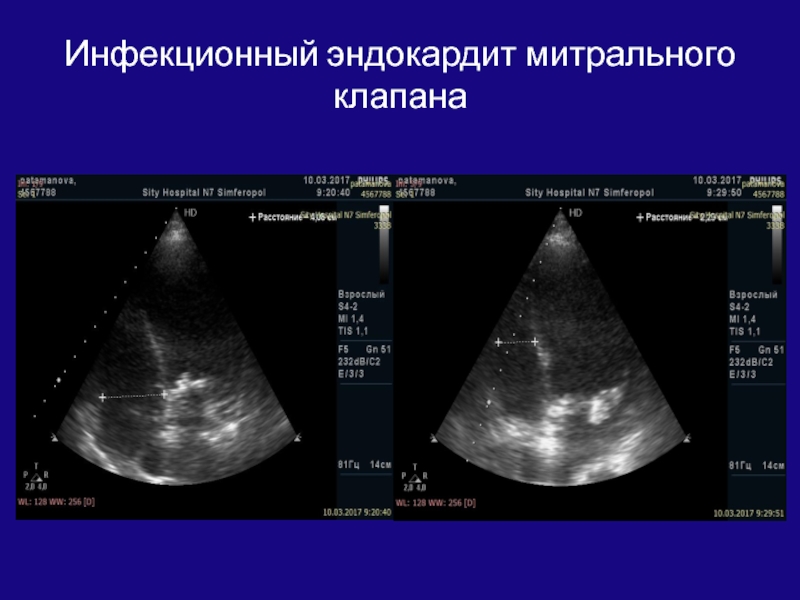
- 172. Инфекционный эндокардит митрального клапана
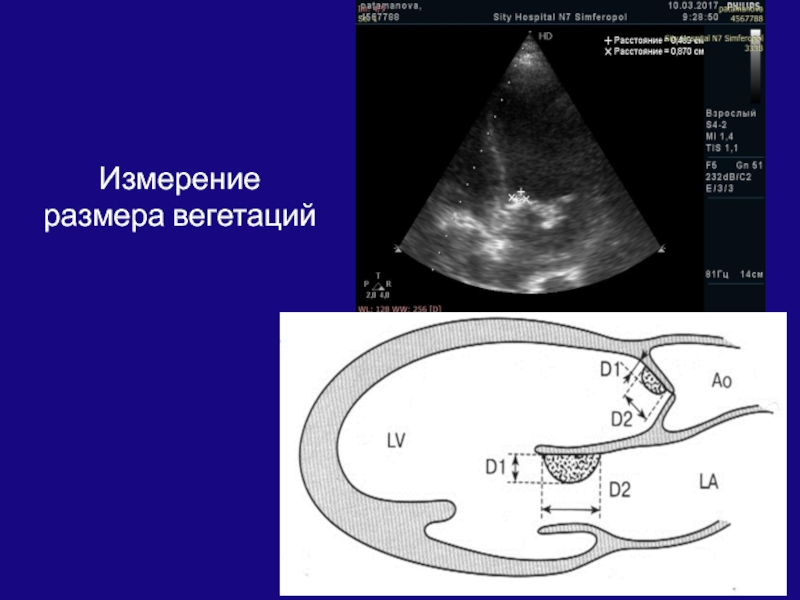
- 173. Измерение размера вегетаций
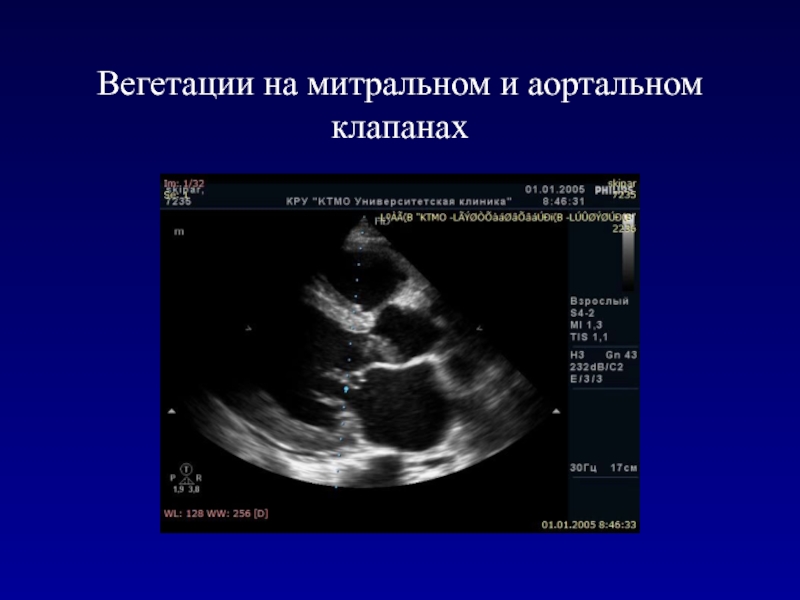
- 174. Вегетации на митральном и аортальном клапанах
- 175. Малые аномалии развития сердца
- 176. Дополнительные хордыНаблюдаются в 90% случаев
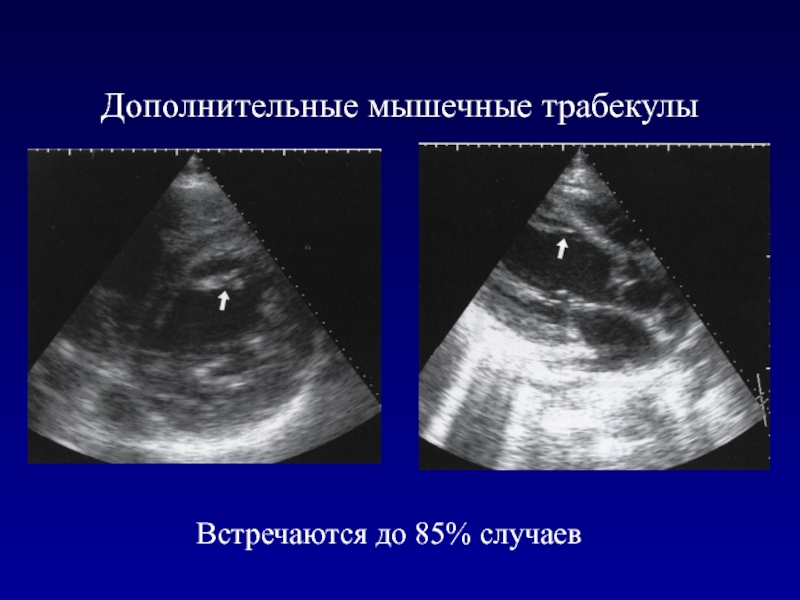
- 177. Дополнительные мышечные трабекулыВстречаются до 85% случаев
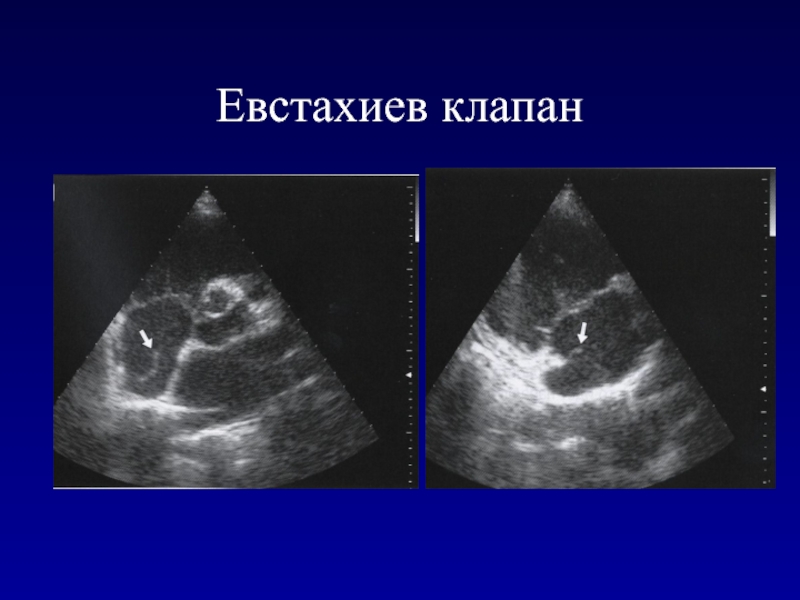
- 178. Евстахиев клапан
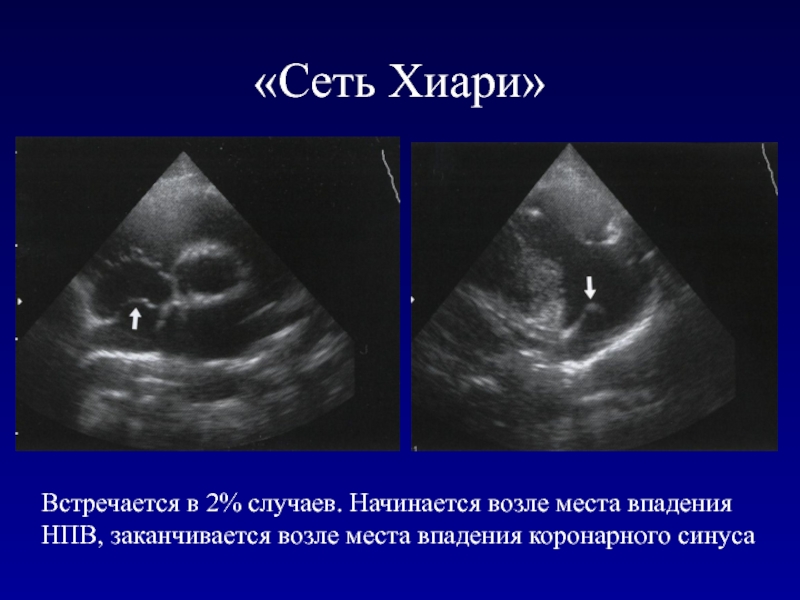
- 179. «Сеть Хиари»Встречается в 2% случаев. Начинается возле
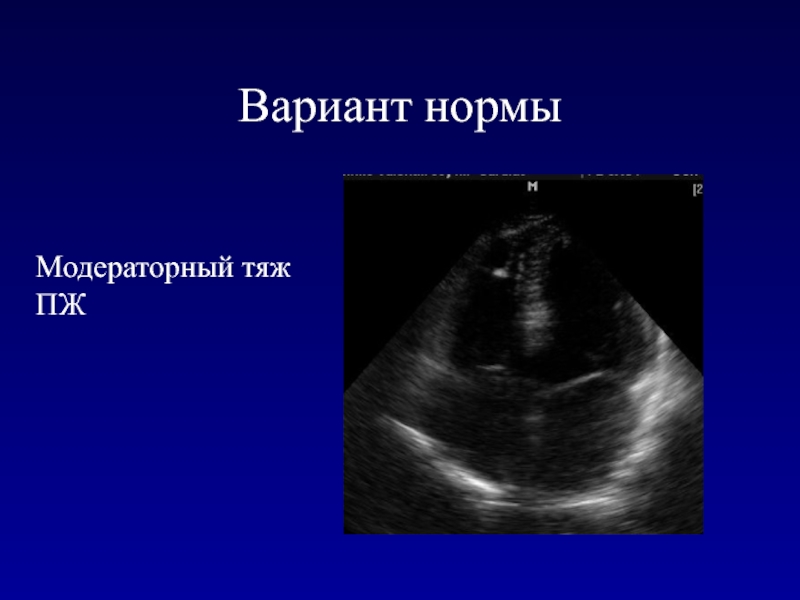
- 180. Вариант нормыМодераторный тяж ПЖ
- 181. Скачать презентанцию
Эхокардиография (ЭхоКГ) — метод УЗИ, направленный на исследование морфологических и функциональных изменений сердца и его клапанного аппарата.
Слайды и текст этой презентации
Слайд 2
Эхокардиография (ЭхоКГ) — метод УЗИ, направленный на исследование морфологических и
функциональных изменений сердца и его клапанного аппарата.
Слайд 3Показания к ЭХОКГ
Наличие патологических шумов при аускультации.
Признаки лево- или правожелудочковой
недостаточности (отек легких, отеки ног, увеличение печени и т.п.)
ИБС, АГ.
Нарушения
ритма сердца.Боль за грудиной и в области сердца.
Септические состояния.
Травмы грудной клетки.
Слайд 4Показания к ЭХОКГ
Врожденные пороки, кардиомиопатии.
Контроль после перенесенных операций на сердце
и магистральных сосудах
Тромбоз магистральных глубоких вен.
Проведение химиотерапии в онкологии.
Подозрение на
аневризму аорты.Хроническая головная боль.
Наличие наследственных заболеваний у родственников первой линии.
Исследование сердца плода…
Слайд 5Форматы сканирования
Секторный датчик с фазированной решеткой.
Взрослая кардиология, транскраниальные исследования, периферические
сосуды.
Слайд 8Сердечный цикл
Систола – период сокращения камеры сердца (желудочков).
Диастола – период
расслабления и наполнения желудочков.
Систола предсердий.
Слайд 11Парастернальный доступ
Расположение датчика во втором-четвертом межреберьях у левого края грудины
Для
получение наилучшего изображения следует попробовать визуализировать сердце во всех указанных
межреберьяхМаркер датчика должен быть обращен в сторону правого плеча
Слайд 13Парастернальное сечение по длинной оси
Средняя часть правого желудочка
Базальный и средний
сегменты левого желудочка
Митральный клапан
Аортальный клапан
Левое предсердие
Слайд 21Эхокардиографические режимы
Двухмерная визуализация
Визуализация в М-режиме
Допплер-эхокардиография
Импульсно-волновая допплерография
Постоянно-волновая допплерография
Цветовое (допплеровское) картирование потока
Тканевая
допплерография
3D-эхокардиография
Слайд 23М-режим
для оценки размеров и сократительной функции сердца, работы клапанного аппарата
в период как систолы, так и в период диастолы. С
помощью этого режима можно рассчитать сократительную способность левого и правого желудочков, оценить кинетику их стенок.дает возможность проводить измерения даже при плохом качестве визуализации, например, при плохом "ультразвуковом окне".
Еще одним плюсом использования данного режима эхокардиографии является тот факт, что для его осуществления не требуется дорогостоящего оборудования.
Слайд 26расчеты в М-режиме по ( Teichholz , 1976)
КДО = 7,0/ (2,4 + КДР) х КДР3
КСО =
7,0/ (2,4 + КСР) х КСР3
УО (ударный объем) = КДО — КСО
ФВ (фракция выброса)
= [(КДО — КСО) / КДО] х 100МО (минутный объем) = УО х ЧСС
Масса ЛЖ ( ASE) = 1,04 х (КДР + ТМЖПд + ТЗСд)3 — КДР3
Масса ЛЖ ( Penn ) = 0,8 х Масса ЛЖ ( ASE ) + 0,6 ASE — рекомендации Американской ассоциации эхокардиографистов Penn — рекомендации Пенсильванской конвенции
Слайд 29EPSS
Расстояние от Е-пика движения передней створки митрального клапана до межжелудочковой
перегородки – это расстояние между точкой наибольшего раскрытия митрального клапана
(в фазу ранней диастолы) и ближайшим участком межжелудочковой перегородки (во время систолы). В норме это расстояние не превышает 5 мм.Слайд 35Систолическая функция левого желудочка
Наиболее распространенным методом оценки глобальной систолической функции
левого желудочка является определение фракции выброса (ФВ), который представляет собой
выбрасываемый в систолу процент объема крови, заполняющий левый желудочек в диастолу (в норме 55-65%).Фракция выброса - обладает самостоятельным прогностическим значением независимо от клинических характеристик больных.
Однако он не всегда коррелирует с симптомами заболевания и толерантностью к физической нагрузке.
Слайд 37Определение ФВ в М-режиме
ФВ = КДО-КСО/КДОх100%
КДО = 7,0/ (2,4
+ КДР) х КДР3
КСО = 7,0/ (2,4 + КСР) х КСР3
Слайд 39Парастернальная позиция по длинной оси
Диастола:
Толщина
МЖП
ЗСЛЖ
В норме толщина стенок ЛЖ в
диастолу не превышает 1,1 см.
Диаметр ПЖ
Слайд 44А – выходной тракт ЛЖ, В – синус Вальсальвы, С
– сино-тубулярное соединение, D – проксимальная восходящая аорта
Слайд 50Гипертрофия миокарда ЛЖ
Степени гипертрофии стенок левого желудочка:
– незначительная – 1,2
– 1,4 см,
– умеренная – 1,4 – 1,8 см,
– значительная
– 1,8 – 2,0 см,– выраженная – более 2,0 см.
Слайд 51Отношение толщины межжелудочковой перегородки к толщине задней стенки ЛЖ используется
в качестве диагностического критерия асимметрической гипертрофии миокарда.
В норме это
соотношение должно быть менее 1,3. Слайд 52Масса миокарда ЛЖ
Американское эхокардиографическое общество (ASE)
ММЛЖ = 0,8 *
(1,04 * [(КДР + ТЗСд + ТМЖПд) 3 – (КДР)
3 ]) + 0.6 граммСлайд 54Относительная толщина стенок (ОТС) - отношение толщины стенок в диастолу
к
конечному диастолическому размеру ЛЖ
ОТС=(2*ТЗСд)/КДР
Слайд 62Акинез среднего и апикального сегментов МЖП, гипокинез боковой стенки ЛЖ,
дискинез верхушки ЛЖ
Слайд 64Оценка систолической функции ЛЖ
Фракция укорочения
ФУ ЛЖ (%)= (КДР-КСР)/КДР×100
В норме ФУ
ЛЖ 26-44%
Данная модель основана на предположении, что функция базальных сегментов
ЛЖ соответствует сократимости других участков ЛЖ. Справедлива, когда функция ЛЖ не нарушена или при наличии равномерной дисфункции всего миокарда ЛЖ.Слайд 65Систолическая функция ЛЖ
Фракция выброса (ФВ) – процент крови, покидающий камеру
сердца (желудочек) за период ее сокращения.
ФВ=УО/КДО×100%
ФВ=(КДО-КСО)/КДО×100%
Слайд 66Количественная оценка глобальной сократимости ЛЖ
Модифицированный алгоритм Симпсона – метод
дисков.
В основе метода лежит реконструкция ЛЖ из 20 дисков –
срезов ЛЖ на разных уровнях. Метод предполагает получение взаимно перпендикулярных изображений ЛЖ в двух- и четырехкамерной позициях.Слайд 68Нормальные значения ФВ ЛЖ (2015)
Для лиц старше 20 лет ФВ
ЛЖ должна быть в диапазоне 53-73% (для мужчин более 52%,
для женщин – более 54%)Слайд 70Нормальные значения эхокардиографических показателей, измеряемых из парастернального доступа по длинной
и короткой осям (Бокерия Л.А. 2002)
Аорта
1) фиброзное кольцо - 1,8-2,6
см;2) восходящий отдел-2,0-3,7 см;
3) открытие клапана - 1,5 - 2,6 см;
4) площадь отверстия > 2,0 см2
.
Размер левого предсердия - 1,9-4,0 см.
Митральный клапан
1) фиброзное кольцо - 2,3-3,0 см;
2) площадь открытия - 2,5-6,0 см2.
Слайд 71Левый желудочек
1) КДР-3,7-5,6 см;
2) КДО-58-154 мл (Teicholz);
3) КСР-2,5-3,6 см;
4) КСО
- 25-54 мл (Teicholz);
5) толщина МЖП = ЗСЛЖ - 0,6-1,1
см.Слайд 72Правый желудочек
1) переднезадний размер - до 3,2 см.
2) фиброзное кольцо
трикуспидального клапана - 2,7-3,4 см.
Легочная артерия
1) фиброзное кольцо - 1,8-2,5
см;2) диаметр ствола - до 3,0 см.
Слайд 73Нормативы стандартных измерений (апикальная 4х-камерная позиция)
ЛЖ – до 56-40 мм
ЛП
– до 40×48 мм
МЖП – до 12 мм
ПП – до
38×46 ммПЖ – до 36 мм
Слайд 75Эффект Допплера заключается в изменении частоты ультразвукового сигнала при отражении
от движущихся предметов по сравнению с первоначальной частотой посланного сигнала
(допплеровский сдвиг частот).Слайд 76Допплеровский сдвиг частот (Δf) зависит от скорости движения (ν) элементов
крови, угла между вектором скорости отражателя и вектором ультразвукового луча
(a), скорости распространения звука в среде (с) и первичной частоты излучения (f0.).Слайд 77Импульсно-волновой допплер (Pulsed Wave – PW)
Преимущество метода - Оценка потока
в определенной точке. Графическая развертка отражает характер кровотока в данной
точке. По вертикали на графике откладывается скорость потока, по горизонтали – время.Ограничением метода является невозможность регистрации высокоскоростного потока. Скоростной предел (не более 2,5 м/с).
Слайд 78Непрерывноволновой допплер (Continuouse Wave – CW)
Преимуществом метода является возможность регистрации
высокоскоростных потоков.
Недостаток метода - отсутствие дифференцировки сигнала по глубине сканирования.
На графике регистрируются все потоки по ходу луча.Слайд 79Кровоток в выносящем тракте ЛЖ
В норме скорость потока в ВТЛЖ
у взрослых 0,7-1,2 м/с
Скорость на АК у взрослых 1,0-1,7 м/с
Слайд 80у некоторых пациентов трансаортальный поток может быть низким вследствие систолической
дисфункции ЛЖ и его низкой фракции выброса (ФВ) либо вследствие
небольшой гипертрофии ЛЖ с низким ударным объемом.Слайд 81прогноз ухудшается при увеличении пиковой скорости кровотока >4,0 м/с и
среднего градиента давления на аортальном клапане (АК) >40 мм рт.ст.
У пациентов с низким трансаортальным потоком тяжелый АС может характеризоваться и более низкими показателями пиковой скорости и градиента давления на клапане, поэтому у таких больных следует рассчитывать также площадь его отверстия.
Слайд 83Кровоток через митральный клапан
В норме скорость пика Е у взрослых
0,6-1,3 м/с
Е/А в норме 0,9-1,9
Е
А
Слайд 84Диастолическая дисфункция левого желудочка
Нарушение диастолических свойств негипертрофированного миокарда, возможно,
обусловлено развитием в нем интерстициального фиброза и наблюдается после 45
лет, как вариант возрастной нормы.Этот тип изменения диастолы характерен для стареющего сердца (даже при отсутствии какого-либо сердечнососудистого заболевания) в связи с закономерно возникающими при нормальном старении нарушениями растяжимости, жесткости и податливости миокарда левого желудочка, обусловленными изменениями, происходящими в тканях (прежде всего увеличением содержания коллагена), пониженной рецепторной функцией, эндотелиальной дисфункцией и пр.
Слайд 85Факторы, приводящие к развитию диастолической дисфункции, ухудшают процесс расслабления, уменьшают
эластичность стенок левого желудочка, главным образом, вследствие развития гипертрофии (утолщения)
миокарда.При артериальной гипертонии нарушение релаксации выявляется у 90% больных с гипертрофией левого желудочка и у 25% - без таковой. Значительная диастолическая дисфункция иногда наблюдается у больных с весьма умеренным и локализованным утолщением стенки желудочка и без обструкции.
Слайд 86Диастолическая дисфункция ЛЖ способствует гемодинамической перегрузке левого предсердия, его растяжению,
проявлению аритмической активности в виде наджелудочковых нарушений ритма – экстрасистолии,
фибрилляции предсердийНарастание предсердной постнагрузки обладает проаритмогенным эффектом, и было выявлено, что предсердия более склонны к развитию фиброза, чем к гипертрофии при повышенной постнагрузке.
объем левого предсердия коррелирует со степенью предсердного фиброза
Слайд 87Основными параметрами диастолической функции желудочков служат:
скорость активного диастолического расслабления желудочка
(длительность изоволюмического расслабления);
структура диастолического наполнения желудочка (оценивается по результатам
допплеровского исследования: кровотока через атриовентрикулярные клапаны – митральный или трикуспидальный); уровень КДД в желудочке
уровень среднего давления в предсердии; эффективность сокращений предсердий
ЧСС
Состояние перикарда
Слайд 88Диастолическая функция ЛЖ: импульсно-волновой допплерографический режим
1. Фаза изоволюмического расслабления.
2.
Фаза быстрого раннего наполнения.
3. Фаза медленного наполнения (диастаз).
4. Фаза позднего
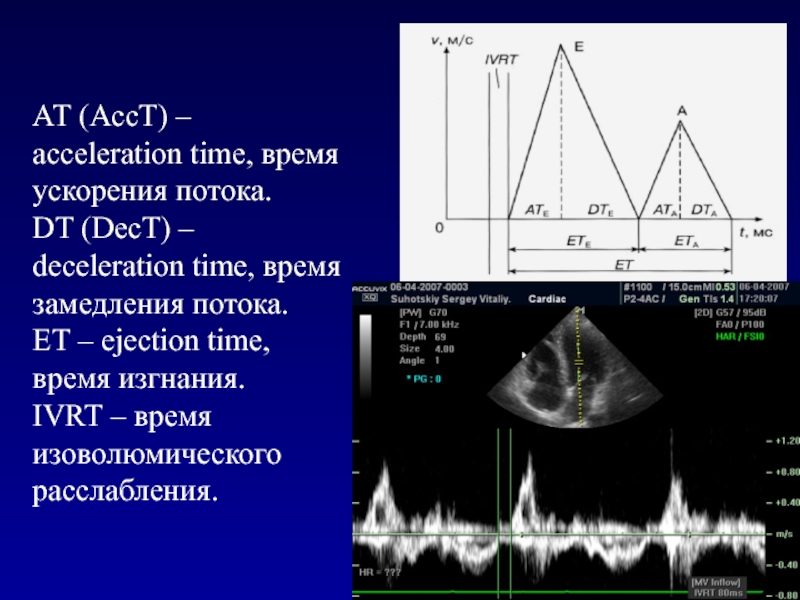
наполнения.Слайд 89АТ (АссТ) – acceleration time, время ускорения потока.
DT (DecT) –
deceleration time, время замедления потока.
ET – ejection time, время изгнания.
IVRT
– время изоволюмического расслабления.Слайд 904 основных типа диастолического наполнения ЛЖ
Нормальный. Объем и скорость раннего
наполнения преобладает над таковыми во время систолы предсердия (Е>А)
Слайд 91Нарушение расслабления. Объем и скорость раннего пассивного наполнения уменьшаются, и
максимальная скорость пика Е снижается. На кривой трансмитрального потока начинает
доминировать пик А (Е<А).Слайд 93Рестриктивный тип наполнения. Наполнение ЛЖ почти полностью происходит в раннюю
фазу, а во время других фаз диастола практически отсутствует (Е>>А).
Слайд 95Цветовое допплеровское кодирование
Поток крови, двигающийся в сторону от датчика, обозначаются
синим цветом
Поток крови, направленный к датчику – красным
Турбулентный кровоток кодируется
сине-зелено-желтым цветом.Преимуществами метода является возможность быстрой оценки кровотока в камерах сердца и магистральных сосудах, выявление патологического кровотока через клапаны, регистрация шунтов и т.д.
Ограничением метода могут служить плохая визуализация в В-режиме и пристеночные турбулентные потоки.
Слайд 102Митральная регургитация
Критерии оценки степени митральной регургитации по величине vena contracta:
v.с. < 3 мм – незначительная
v.с.
3-7 мм – умереннаяv.с. > 7 мм – значительная
Важным диагностическим критерием тяжести регургитации является диаметр проксимальной струи: чем он больше, тем больше значимость регургитации.
Слайд 105АОРТАЛЬНАЯ РЕГУРГИТАЦИЯ
Наиболее распространенными причинами хронической аортальной регургитации (АР) в развитых
странах являются двустворчатый АК и кальцинирующая болезнь клапанов.
вследствие первичных
заболеваний, вызывающих расширение восходящей аорты или синусов Вальсальвы. ревматическая болезнь сердца (основная причина во многих развивающихся странах).
У большинства пациентов с АР заболевание имеет хроническое течение и прогрессирует медленно с увеличением объемной нагрузки на ЛЖ и его адаптацией за счет расширения камеры и гипертрофии.
Слайд 108Оценка тяжести аортальной регургитации
Vena contracta – наиболее узкая часть струи
регургитации после прохождения ею клапанного отверстия
Предел Найквиста – 50-60 см/с
При
тяжелой АР – превышает 0,6 см, при легкой – меньше 0,3 см.Слайд 109Ширина струи в выходном тракте ЛЖ
В парастернальном сечении по длинной
оси ЛЖ
60% - тяжелая
АРСлайд 111Тканевая допплерография
S – систолическая волна, Em – ранняя диастола, Am
– систола предсердий
В норме Sm больше 8 см/с
St больше 11,5
см/сСлайд 112Тканевая допплерография
Метод тканевой допплерэхокардиографии относится к наиболее информативным способам диагностики
диастолических нарушений ЛЖ и позволяет регистрировать раннюю диастолическую дисфункцию левого
желудочка у всех больных гипертонической болезнью 1-2 ст.Слайд 113Тканевая допплерография
Методика основана на выявлении и вычислении скорости движения определенного
участка стенки миокарда.
В апикальном 4х-камерном сечении измеряется пиковая скорость
раннего расслабления миокарда (Еа) в области латеральной части митрального кольца. Слайд 121Диастолическая сердечная недостаточность
В одном из последних исследований, Hogg и др.
провели 10 «поперечных» исследований населения США и нескольких стран Европы
и выявили высокую вариабельность сердечной недостаточности с высокой фракцией выброса (Hogg и соавт, 2004).Поперечное исследование выявило, что около 50% пациентов с хронической сердечной недостаточностью имели нормальную фракцию выброса.
Этот тип сердечной недостаточности особенно характерен для пожилых людей, чаще встречается у женщин и намного чаще ассоциируется с артериальной гипертонией и фибрилляцией предсердий, чем с ишемической болезнью сердца.
Слайд 122Strong Heart Study (3 года, 3000 чел.).
отношение пиков трансмитрального кровотока
Е/А< 0,6 (признак нарушения расслабления ЛЖ) ассоциировалось с увеличением смертности
в два раза, несмотря на отсутствие зависимости от других показателей, а также было выявлено, что отношение Е/А >1,5 ассоциировалось с повышением сердечно-сосудистой смертности в 3 раза, что не зависело от других показателей, в том числе и от гипертрофии левого желудочка.Слайд 124Легочная гипертензия (ЛГ) — это синдром, который развивается вследствие затрудненного
кровотока в легочных артериях и приводит к прогрессирующему увеличению сосудистой
резистентности в легких и обусловливает правожелудочковую сердечную недостаточностьСлайд 125Эксперты Европейского общества кардиологов, 2009
Легочная гипертензия – патофизиологическое и гемодинамическое
состояние, а не клинический диагноз.
ЭХОКГ как метод скрининга для верификации
ЛГ (Американский консенсус и Европейские рекомендации по диагностике и лечению ЛГ)Слайд 126Согласно консенсусу экспертов ACC/AHA (2009) диагноз ЛГ правомерен, если:
Среднее давление
в легочной артерии (ЛА) превышает 25 мм рт. ст. в
покое.Давление заклинивания в легочных капиллярах меньше или равно 15 мм рт. ст., измеренных с помощью катетеризации ЛА.
Слайд 127Классификация легочной гипертензии
(2008 г., г. Дана-Поинт, Калифорния, США)
Легочная артериальная гипертензия
ЛГ
вследствие патологии левых отделов сердца
ЛГ вследствие заболеваний легких и/или гипоксии
Хроническая
тромбоэмболическая ЛГЛГ вследствие невыясненных многофакторных механизмов
Слайд 128Клиническая картина ЛГ
Симптомы ЛГ неспецифичны и чаще встречаются при других
заболеваниях.
Самые частые симптомы ЛГ включают инспираторную одышку, боли в
грудной клетке, слабость, повышенную утомляемость, отеки нижних конечностей, сердцебиение, синкопальные состояния.Слайд 129Эхокардиографические признаки повышения давления в ЛА
увеличение размеров правых камер,
расширение ствола ЛА,
увеличение толщины стенки ПЖ,
патологическая форма и
функция межжелудочковой перегородки (МЖП), расширение нижней полой вены (НПВ) и уменьшение степени ее коллабирования,
трикуспидальная регургитация,
правожелудочковая недостаточность,
выпот в перикарде
Слайд 130Двухмерная ЭхоКГ в диагностике ЛГ
Дилатация полости ПЖ>2,6 см
Гипертрофия свободной стенки
ПЖ >0,5 см
Вдавливание базального сегмента МЖП в полость ЛЖ в
диастолуУвеличение соотношения медиально-латеральных размеров правого и левого желудочков сердца, измеренных из апикальной 4х-камерной позиции >0,6
Дилатация правого предсердия
Дилатация ствола ЛА >3 см
Дилатация нижней полой вены >2 см с коллабированием ее на вдохе менее, чем на 50%
Слайд 138Систолическое давление в легочной артерии
СДЛА (мм рт. ст.)=СДПЖ (мм рт.
ст.)+ДПП (мм рт. ст.)
СДЛА – систолическое давление в ЛА
СДПЖ –
систолическое давление в ПЖДПП – давление в ПП
СДПЖ равняется градиенту давления (ΔР) между ПЖ и ПП:
ΔР=4V², где V – максимальная скорость трикуспидальной регургитации (м/с)
Слайд 139Давление в правом предсердии
Размеры нижней полой вены (НПВ) приблизительно на
расстоянии 2 см от места ее впадения в правое предсердие
Уровень
коллабирования НПВ (%) на вдохе!Слайд 140Следует отметить, что у здоровых, молодых спортсменов НПВ может быть
дилатирована при нормальном давлении в ПП. Нижняя полая вена обычно
дилатирована и не коллабирует на вдохе у пациентов, находящихся на искусственной вентиляции легких и, следовательно, в таких случаях не используется при оценке давления в ПП.Слайд 148Критерии оценки количества жидкости в полости перикарда
Незначительное количество – до
100 мл
Умеренное – 100-500 мл
Большое – 500 мл и более
Слайд 149Критерии оценки количества жидкости в полости перикарда (Европейская кардиологическая ассоциация)
Сепарация листков перикарда за задней стенкой ЛЖ менее 10 мм
– небольшое количество (менее 100 мл)Сепарация листков перикарда 10-20 мм – умеренное количество (100-500 мл)
Сепарация более 20 мм – значительное кол-во (более 500 мл)
Слайд 150Количественная оценка выпота – расчет объема выпота: V = Vперикарда
– Vсердца; V = D1 х D2 x L
Слайд 151Диф. диагностика острого и хронического перикардита
Острый перикардит
(менее 1 мес.)
Перикард не
утолщен
Характер жидкости гомогенный
Хронический перикардит )более 1 мес)
Перикард утолщен
Наличие наложений фибрина
на стенке ПЖ, верхушке ЛЖНаличие спаек
Слайд 152Структуры, ошибочно принимаемые за жидкость в полости перикарда
Физиологическая перикардиальная жидкость
(в норме 20-80 мл)
Эпикардиальный жир
Жидкость в левой плевральной полости
Тень от
кальцината левого фиброзного А-В кольцаГрудная нисходящая аорта
Слайд 153Структуры, ошибочно принимаемые за жидкость в полости перикарда
Дилатированный коронарный синус
у больных с сердечной недостаточностью
ЛП с высокой степенью дилатации
Ложная аневризма
в области базальной стенки ЛЖКиста перикарда
Слайд 154ЭХОКГ-признаки тампонады сердца
Коллабирование стенки правого желудочка в конце диастолы
«Качающееся» сердце
Парадоксальное
движение МЖП при дыхании (увеличение объема ПЖ на вдохе)
Коллапс стенки
ПП вследствие выравнивания давления в ПП и в перикардеДилатация НПВ и ПВ и отсутствие ее реакции на вдох
Коллапс стенки ЛП
Слайд 168Места высоких скоростей потока, где повреждение эндокарда вызовет клапанную недостаточность
Слайд 169Основные ЭхоКГ-критерии диагноза ИЭ:
a) мобильная, эхо-плотная масса, прикрепленная к эндокарду
клапана или стенки, или имплантированная в материал протеза;
b) наличие абсцессов
или фистул;c) новый тип движения протеза клапана при раскрытии, особенно в позднем периоде после имплантации.