Слайд 2Заболеваемость колоректальным раком (КРР)
Согласно прогнозам в первые десятилетия наступившего тысячелетия
рак данной локализации возникнет у каждого 16–17-го жителя планеты
В структуре
онкологической заболеваемости КРР прочно занимает второе–третье место в большинстве экономически развитых стран мира как у мужчин, так и у женщин
В мире ежегодно регистрируется более 500 тыс. случаев КРР. Наибольшая заболеваемость отмечается в США, Канаде, странах Западной Европы и России. Менее выражен рост заболеваемости в странах Азии и Африки.
В Великобритании рак прямой кишки составляет 15% всех злокачественных опухолей, уступая лишь раку легкого.
В США в 2000 г. зарегистрировано 130 200 случаев рака прямой и ободочной кишки, при этом умерло 56 300 больных, 93% приходится на лица старше 50 лет. Колоректальный рак занимает второе место в структуре женской онкологической заболеваемости, уступая лишь раку молочной железы, и третье место в структуре мужской заболеваемости после рака предстательной железы и легкого
Наиболее выражено увеличение числа больных КРР среди населения стран с исходно низкими показателями заболеваемости. В Японии до 1947 г. темп прироста колоректального рака составлял 3–4% в год, а с 1960 по 1977 г. – 113% у мужчин и 78% у женщин.

Слайд 5Число вновь выявленных случаев заболевания 2998
Заболеваемость на 100 000 населения
(грубый интенсивный показатель) 31,6
Диагноз установлен в I стадии заболевания (%
к вновь выявленным случаям)
11,0 Диагноз установлен в II стадии заболевания (% к вновь выявленным случаям) 43,7
Диагноз установлен в III стадии заболевания (% к вновь выявленным случаям) 21,9
Диагноз установлен в IV стадии заболевания (% к вновь выявленным случаям) 23,4
Прожили менее года с момента установления диагноза из числа заболевших в предыдущем году (одногодичная летальность в %) 25,0
Умерло от злокачественных новообразований 1 335
Смертность на 100 000 населения Грубый интенсивный показатель 14,1
Отношение смертности к заболеваемости в % (интенсивные показатели) 44,6 Число пациентов, состоящих на учете на конец года 14 480 Из них состоящих на учете 5 и более лет, %
Слайд 6
Факторы риска возникновения КРР
Возраст: более 90% людей с
диагностированным колоректальным раком это лица старше 50 лет.
Семейный
анамнез: лица, имеющие близких родственников (родители, братья, сестры, дети) больных колоректальным раком до возраста 60 лет или имеющие двух и более близких родственников, у которых колоректальный рак развился в любом возрасте, находятся в группе высокого риска колоректального рака.
Личный анамнез: лица, у которых был диагностирован и лечен колоректальный рак, находятся в группе риска повторного развития рака.
Кишечные полипы: присутствие больших или множественных полипов значительно увеличивает риск развития колоректального рака.
Генетические нарушения: колоректальный рак значительно чаще развивается у лиц с нарушениями определенных генов. Существуют определенные типы врожденного (генетического) колоректального рака:
Слайд 7Факторы риска возникновения КРР
Врожденный неполипозный рак толстой кишки, наиболее частый
тип. Это заболевание связано приблизительно с 2% всех колоректальных раков
и возникает вследствие изменения специфических генов.
Семейный аденоматозный полипоз. Возникает вследствие изменения специфического гена APC и является причиной приблизительно 1% всех колоректальных раков.
Члены семей лиц с врожденный неполипозным раком толстой кишки или семейным аденоматозным полипозом должны проходить специальное обследования с целью выявления у них специфических генетических изменений.
Слайд 8Влияние факторов окружающей среды на формирование КРР
Диета: лица,
потребляющие в основном пищу, содержащую много жиров животного происхождения, находятся
в группе высокого риска развития колоректального рака. Рекомендуется употреблять в пищу много фруктов, овощей и цельнозерновые продукты, а также уменьшить потребление жиров.
Физическая активность: наибольшая вероятность развития колоректального рака у лиц со сниженной физической активностью и избыточным весом.
Курение/алкоголизм: курильщики или лица злоупотребляющие алкоголем имеют больший риск развития колоректального рака.
Слайд 10Гистологическая структура полипов ТК
Аденомы величиной до 1 см, по данным
различных исследователей, малигнизируются в 1-20% наблюдений,
более 2 см –
в
10-50%.
Слайд 11Отличия очаговой гиперплазии от гиперпластического полипа
Ученые выделяют среди начальных
форм рака толстой кишки так называемую группу первичного рака без
аденоматозного фона, имеющего определенные макроструктуру и фоновое состояние слизистой оболочки (МНИОИ им. П.А. Герцена)
Слайд 12Значение очаговой гиперплазии в развитии КРР
Оценка более 300 новообразований в
пределах слизисто-подслизистого слоя выявила группу опухолей, составившую 1/3 наблюдений, в
которых не обнаружено признаков предсуществующей Аденомы. Эти новообразования, как правило, не превышали 2 см в диаметре и имели определенную макроструктуру: более половины характеризовались бляшковидной формой роста.
Кроме того, имелись образования в виде поверхностной плоской язвы или участка зернистой слизистой оболочки. Среди них особый интерес представляли опухоли в пределах слизистой оболочки. Как правило, эти образования выявлялись на фоне Дисплазии в криптах или в очаговой гиперплазии. Чем меньше был очаг малигнизации, тем чаще обнаруживались изменения Дисплазии.
Слайд 13Стадирование КРР
ТХ — недостаточно данных для оценки первичной опухоли;
Тis — преинвазивная карцинома;
Т1 —
опухоль инфильтрирует слизистую оболочку и подслизистый слой прямой кишки;
Т2 — опухоль инфильтрирует
мышечный слой, без ограничения подвижности стенки стенки кишки;
Т3 — опухоль, прорастающая все слои стенки кишки с инфильтрацией или без инфильтрации параректальной клетчатки, но не распространяющаяся на соседние органы и ткани.
Для опухолей, расположенных в верхнеампулярном и ректосигмоидном отделах прямой кишки (покрытых брюшиной), последние распространяются до субсерозы (не прорастают серозу).
Т4 — опухоль, прорастающая в окружающие органы и ткани.
NХ — недостаточно данных для оценки регионарных лимфоузлов
N0 — поражения регионарных лимфатических узлов нет
N1 — метастазы в 1–3 регионарных лимфатических узлах
N2 — метастазы в 4 и более регионарных лимфатических узлах
М0 — без отдаленных метастазов
М1 — с наличием отдаленных метастазов.
Слайд 14Гистологическая классификация (Классификация опухолей пищеварительной системы, ВОЗ, 2010). Более 90
% опухолей ободочной кишки – аденокарциномы [M8140/3], большинство из которых
экспрессируют цитокератин 20 и фактор транскрипции CDX2, а также негативны к цитокератину 7. Часть опухолей негативны к цитокератину 20. К слизистым аденокарциномам [M8480/3] относятся опухоли, более, чем на 50 %, состоящие из внеклеточного муцина. Аденокарциномы, содержащие менее 50 % экстрацеллюлярной слизи классифицируются как «содержащие слизистый компонент». Перстневидноклеточный рак [M8490/3] – вариант аденокарциномы, более 50 % клеток которой представлены перстневидными клетками (большое количество внутриклеточной слизи, смещающее ядро на периферию клетки). Аденокарциномы, содержащие менее 50 % перстневидных клеток, классифицируются как «содержащие перстневидноклеточный компонент». Медуллярный рак [M8510/3] – редкий вариант рака ободочной кишки, характеризующийся полями злокачественных клеток с везикулярным ядром с выраженным ядрышком и обильной эозинофильной цитоплазмой. Зубчатая аденокарцинома [M8213/3] – редкий вариант рака ободочной кишки, характеризующийся строением, напоминающим зубчатую аденому (зубчатость желез и низкое ядерно-цитоплазматическое отношение). Крибриформная комедо-карцинома [M8201/3] – редкий вариант аденокарциномы, напоминающий аналогичный вид рака молочной железы за счет преобладания больших крибриформных желез с некротическими массами в центре. Микропапиллярная аденокарцинома [M8265/3] – редкий вариант рака ободочной кишки, построенный из мелких кластеров опухолевых клеток, отделенных от стромы пространством, что создает впечатление массивной инвазии в лимфатические сосуды. Аденосквамозный рак [M8560/3] – необычная опухоль, построенная из двух злокачественных компонентов: аденокарциномы и плосколеточного рака. Следует отличать этот вариант от аденокарциномы с мелкими очагами плоскоклеточной дифференцировки. Национальный правовой Интернет-портал Республики Беларусь, 13.10.2018, 8/33500 92 Веретеновидноклеточный рак [M8032/3] – бифазная карцинома с веретеновидноклеточнымсаркоматоидным компонентом, при этом имеется хотя бы фокальная иммунопозитивность к цитокератину. Недифференцированная карцинома [M8020/3] – редкая ситуация, при которой в эпителиальной злокачественной опухоли отсутствуют морфологические, иммуногистохимические и молекулярно-биологические признаки, по которым можно было бы ее классифицировать. Другие редкие варианты рака ободочной кишки: 1) светло-клеточная карцинома; 2) папиллярная аденокарцинома, богатая клетками Панета. Опухоли аппендикса: Аденокарцинома: 8140/3 муцинозная аденокарцинома 8480/3 аппендикулярная муцинозная опухоль низкой степени злокачественности 8480/1 перстневидно-клеточная карцинома 8490/3 Недифференцированная карцинома
![Колоректальный рак Гистологическая классификация (Классификация опухолей пищеварительной системы, ВОЗ, 2010). Более 90 % Гистологическая классификация (Классификация опухолей пищеварительной системы, ВОЗ, 2010). Более 90 % опухолей ободочной кишки – аденокарциномы [M8140/3],](/img/thumbs/a336fe33fcaa5574fdaa11918d8eb1a8-800x.jpg)
Слайд 15Классификация рака анального канала
Тх Недостаточно данных для оценки
первичной опухоли
Т0 Первичная опухоль не определяется
Тis
Преинвазивная карцинома
Т1 Опухоль до 2-х см в наибольшем измерении
Т2 Опухоль до 5 см в наибольшем измерении
Т3 Опухоль более 5 см в наибольшем измерении
Т4 Опухоль любого размера, прорастающая соседние органы: влагалище, мочеиспускательный канал, мочевой пузырь (вовлечение одного мышечного сфинктера не классифицируется как Т4)
N0 Нет признаков метастатического поражения регионарных лимфатических узлов
N1 Метастазы в периректальных лимфатических узлах
N2 Метастазы в подвздошных или паховых лимфатических узлах с одной стороны
N2 Метастазы в периректальных и паховых лимфатических узлах и (или) в подвздошных и (или) паховых с обеих сторон.
M1 Метастазы в отдаленные органы
Слайд 16Клинические формы рака ободочной кишки
токсико-анемическая, характеризующаяся различной степенью
выраженности анемией, общими симптомами, интоксикацией;
обтурационная, характеризующаяся появлением признаков
нарушения проходимости кишечника и сопровождающаяся приступообразными болями в животе, урчанием и усиленной перистальтикой, задержкой стула и плохим отхождением газов;
энтероколитическая форма, сопровождающаяся вздутием живота, чередованием поносов с запорами, наличием патологических примесей в кале, тупыми, ноющими болями в животе;
Слайд 17Клинические формы рака ободочной кишки
псевдовоспалительная форма, характеризующаяся малой
выраженностью кишечных расстройств на фоне признаков воспалительного процесса в брюшной
полости; опухолевая (атипичная) форма, для которой не характерны общие симптомы, нарушение проходимости кишечника, при определяемой пальпаторно опухоли в брюшной полости;
диспепсическая форма, характерными признаками которой являются симптомы желудочного дискомфорта (тошнота, отрыжка, чувство тяжести в эпигастральной области), сопровождающиеся болями, локализующимися преимущественно в верхнем этаже брюшной полости. рр
Слайд 18Клиническая картина рака толстой кишки
Много лет назад Дюкен предложил схему
симптомокомплекса рака толстой кишки в виде «синдрома правой» и «синдрома
левой» половины.
Эта схема не потеряла своего значения и
актуальности и по сей день
1. Симптомы опухоли правого отдела ободочной кишки:
анемия, слабость, частые головокружения, снижение аппетита,
тупая ноющая боль и тяжесть в правом подреберье,
гипертермическая реакция, лейкоцитоз
2. Симптомы опухоли левой половины толстой кишки:
запоры (свыше 3 дней), патологические выделения (слизь, кровь,
гной), пальпируема опухоль.
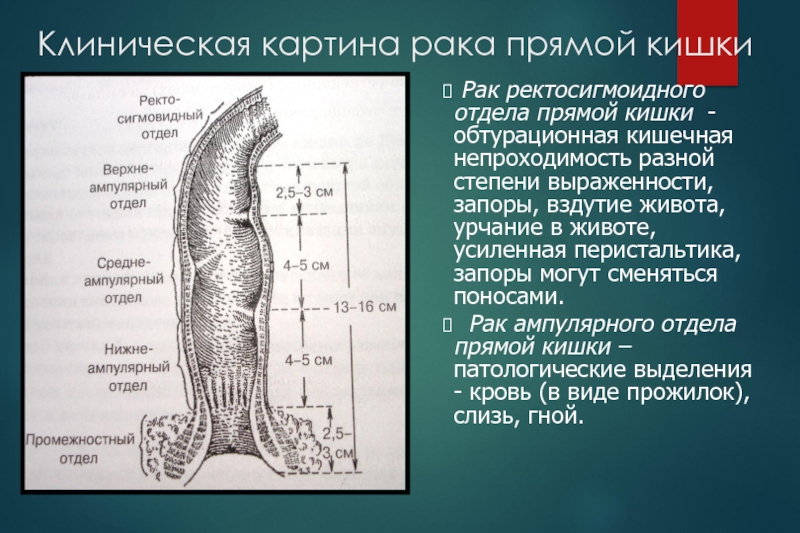
Слайд 19Клиническая картина рака прямой кишки
Рак ректосигмоидного отдела прямой кишки
- обтурационная кишечная непроходимость разной степени выраженности, запоры, вздутие живота,
урчание в животе, усиленная перистальтика, запоры могут сменяться поносами.
Рак ампулярного отдела прямой кишки –патологические выделения - кровь (в виде прожилок), слизь, гной.
Слайд 20Клиническая картина рака прямой кишки
Осложнения рака
прямой кишки
В прямой кишке происходит постоянная травматизация опухоли каловыми массами,
что в свою очередь может привести к возникновению воспаления в самой опухоли с переходом на окружающие ткани. В этих случаях появляются симптомы, характерные для перифокального воспаления, тазового абсцесса (при локализации в ампулярном отделе), абсцесса брюшной полости, перфорации кишки в зоне самой опухоли и как следствие перитонита (при локализации в ректосигмоидном отделе), а также свищи: ректовезикальный, ректовагинальный, ректопромежностный.
Опухоль нижних отделов прямой кишки может распространяться на заднепроходной канал, на предстательную железу у мужчин и на влагалище у женщин: боли в области анального прохода, копчика, крестца и даже в поясничной области, тенезмы. У мужчин возможны затруднения при мочеиспускании.
Слайд 21Группы риска КРР
1. Группа низкого риска. Сюда входят лица старше
50 лет с отрицательным семейным анамнезом. Им необходимы проведение пробы
на скрытую кровь и пальцевое исследование ежегодно, а также раз в 5 лет фиброколоноскопия или ирригоскопия.
2. Группа среднего риска. Лица того же возраста, имеющие одного или нескольких родственников, страдающих раком толстой кишки. В этой группе скрининг нужно начинать с 40 лет по указанной схеме.
3. Группа высокого риска. Это больные семейным полипозом, язвенным колитом или болезнью Крона. Этим больным необходима ежегодная колоноскопия начиная с 12–14 лет.
Слайд 22Диагностика КРР
Диагностические мероприятия.
9.4.1. Анамнез и физикальный осмотр.
9.4.2. Лабораторные исследования:
группа крови
и резус-фактор;
анализ крови на сифилис (реакция микропреципитации);
общий анализ крови;
общий анализ
мочи;
биохимическое исследование крови: общий белок, мочевина, креатинин, билирубин,
глюкоза, электролиты – К, Na, Cl; по показаниям: АЛТ, АСТ, ЛДГ, ЩФ;
опухолевые маркеры (РЭА);
коагулограмма (АЧТВ, протромбиновое время, тромбиновое время, фибриноген,
МНО; по показаниям: Д-димеры) – на этапе предоперационной подготовки.
9.4.3. Инструментальные исследования.
ЭКГ;
пальцевое исследование прямой кишки;
тотальная колоноскопия до операции с биопсией (или после операции в течение 1–3
месяца при стенозирующей опухоли);
ирригоскопия (по показаниям);
виртуальная колонография (при невозможности выполнения колоноскопии или
ирригоскопии);
гастродуоденоскопия;
компьютерная томография органов Грудной клетки, при невозможности –
рентгенография органов Грудной клетки;
компьютерная томография органов брюшной полости и таза, при невозможности
ультразвуковое исследование органов брюшной полости, забрюшинного пространства,
таза;
магнитно-резонансная томография органов брюшной полости, забрюшинного
пространства – по показаниям;
другие исследования и консультации специалистов по показаниям.
ФДГ ПЭТ/КТ выполняется при наличии резектабельных метастазов или при
подозрении на метастазы по данным КТ или МРТ для исключения нерезектабельных
экстраорганных метастазов в случаях, когда их подтверждение принципиально меняет
тактику лечения;
компьютерная томография органов Грудной клетки, брюшной полости и таза
обязательна при рецидивах и отдаленных метастазах.

Слайд 23Рентгенологические методы диагностики КРР
Исследование толстой кишки при подозрении
на опухоль чаще всего производится с помощью контрастной (бариевой) клизмы
(ирригоскопия). Это исследование не может быть заменено так называемым «досмотром толстой кишки» на следующий день после приема контрастной взвеси per os, так как последнее позволяет оценит лишь функцию кишечника и может привести к грубым диагностическим ошибкам. Между тем даже бариевая клизма не всегда позволяет иагностировать опухоли небольших размеров, в связи с чем постепенно утрачивает свое диагностическое значение.
Более чувствительной методикой является ирригоскопия с двойным контрастированием, при которой сначала в просвет кишки вводится бариевая взвесь, а затем исследуемый орган раздувается воздухом. Этот метод позволяет выявлять даже аденомы небольших размеров.
Слайд 24Рак правого изгиба ободочной кишки
Рак сигмовидной кишки
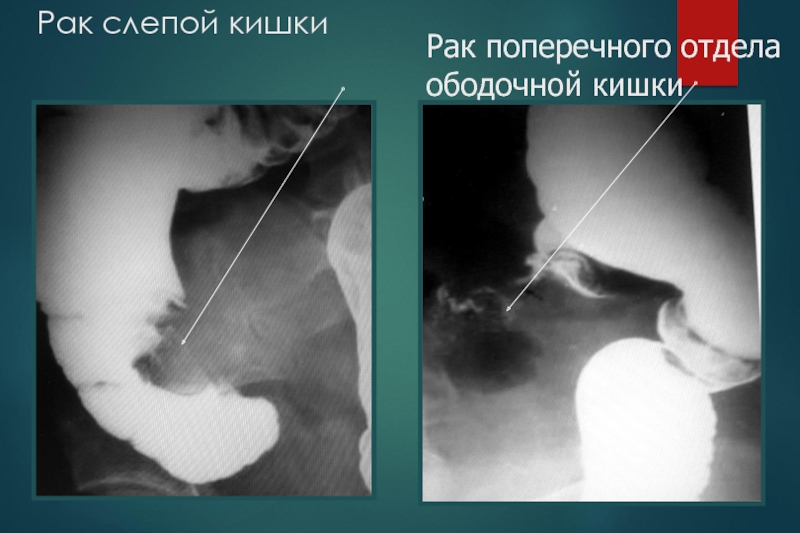
Слайд 25Рак слепой кишки
Рак поперечного отдела ободочной кишки
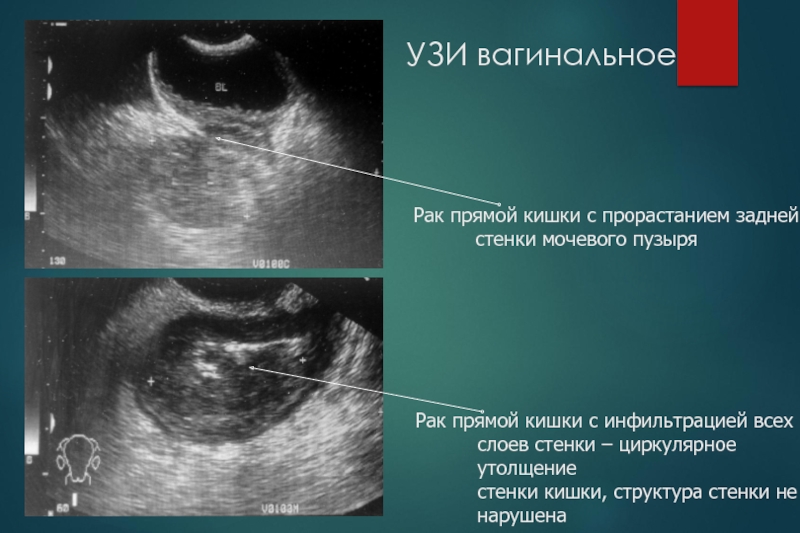
Слайд 26УЗИ вагинальное
Рак прямой кишки с инфильтрацией всех
слоев стенки –
циркулярное утолщение
стенки кишки, структура стенки не
нарушена
Рак прямой кишки
с прорастанием задней
стенки мочевого пузыря
Слайд 27Диагностика КРР
Обзорная рентгенография брюшной полости имеет значение лишь в ургентных
ситуациях (приподозрении на кишечную непроходимость или перфорацию) и, как правило,
не используется при плановом обследовании больного.
Компьютерная томография (КТ) является важным современным методом первичного обследования больных
раком ободочной кишки, так как позволяет оценить:
местное распространение опухоли, в том числе прорастание ее в прилежащие к кишке органы;
наличие отдаленных метастазов (включая вовлечение забрюшинных и мезентериальных лимфатических узлов, а также печени).
Для повышения чувствительности КТ используется
дополнительное контрастирование, которое особенно эффективно при исследовании паренхиматозных органов
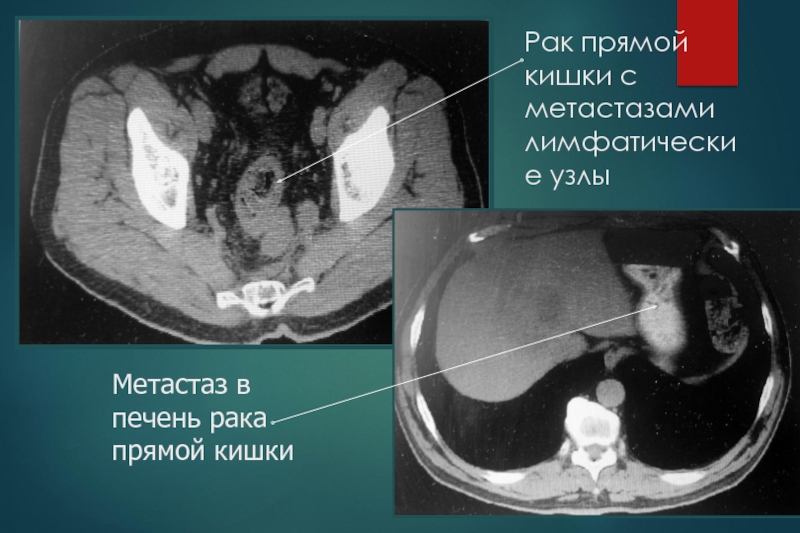
Слайд 28Рак прямой кишки с метастазами лимфатические узлы
Метастаз в печень рака
прямой кишки
Слайд 29Эндоскопическое исследование
(колоноскопия)
Достоинствами этого метода являются:
прямая визуальная оценка распространения
опухоли в просвете кишки;
возможность выполнения биопсии опухоли;
большая чувствительность
по сравнению с двойным контрастированием при выявлении небольших по
размеру аденом;
возможность удаления полипов.
Колоноскопия и ирригоскопия с двойным кон_
трастированием не являются взаимоисключаю_
щими методами: оптимальным, с точки зрения
диагностических возможностей, считаетсяих
сочетание.
Слайд 30Опухолевые маркеры
Раковоэмбриональный антиген (РЭА)
степень повышения РЭА со степенью дифференцировки опухолевых
клеток, и больные с низкодифференцированными
опухолями могут иметь нормальный уровень этого
маркера.
Высокий исходный уровень РЭА служит косвенным признаком
неблагоприятного прогноза.
Уровень РЭА отражает эффективность лечения; у 20%
больных снижение наблюдается несмотря на прогрессирование
Чувствительность теста на РЭА в отношении выявления
рецидивов и метастазов в печень у оперированных больных
раком ободочной кишки и прямой кишки составляет 100%,
специфичность – 88,2%.
СА 19-9 и СА-50
высоко информативны при диагностике первичной опухоли, а
их значение в раннем выявлении рецидивов до конца не
определено.
Слайд 31Лимфоотток прямой кишки
от верхних 2\3 прямой кишки (пк) -
в л\у вдоль верхней прямокишечной артерии и у корня нижних
брыжеечных сосудов, от них в парапортальные л\у
от нижнеампулярного отдела пк – в параректальные л\у, по ходу средних и нижних прямокишечных артерий, от них в гр. гипогастральных л\у.
от анального отдела пк – в параректальные л\у, по ходу нижних прямокишечных артерий, в гипогастральные л\у, пахово-бедренные л\у.
Слайд 32Лимфооток ободочной кишки
а) эпиколические – располагающиеся непосред-
ственно возле стенки кишки;
б)
параколические – по ходу краевого сосуда, пита-
ющего данный сегмент;
в) промежуточные
– вдоль стволов крупных пита-
ющих артерий;
г) базальные или основные – около устьякрупных
сосудов (нижней брыжеечной артерии, ободочно-ки-
шечных артерий).
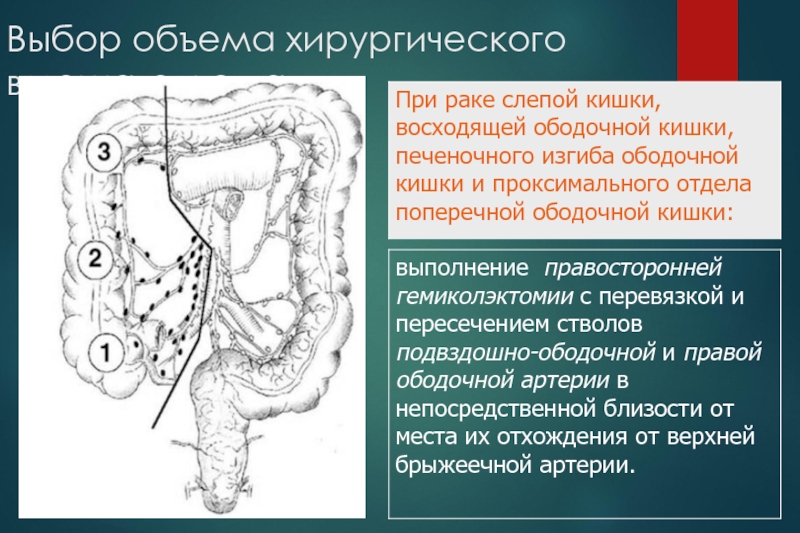
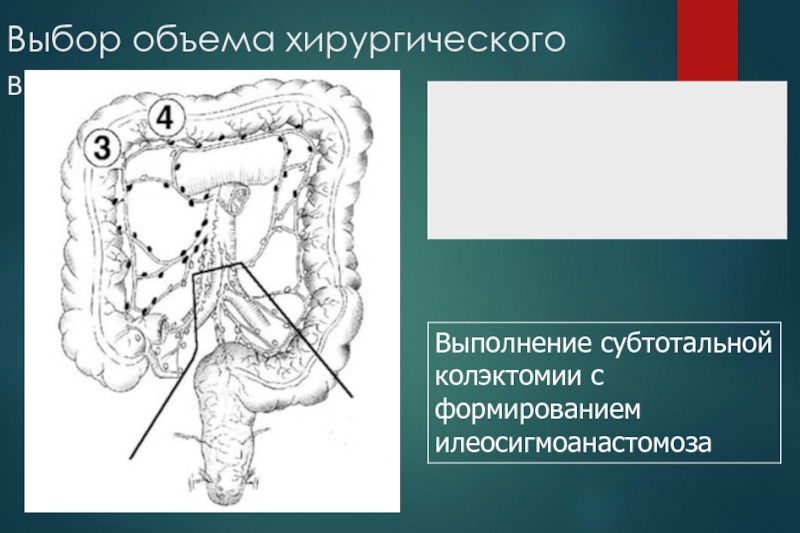
Слайд 33Выбор объема хирургического вмешательства
Слайд 34Выбор объема хирургического вмешательства
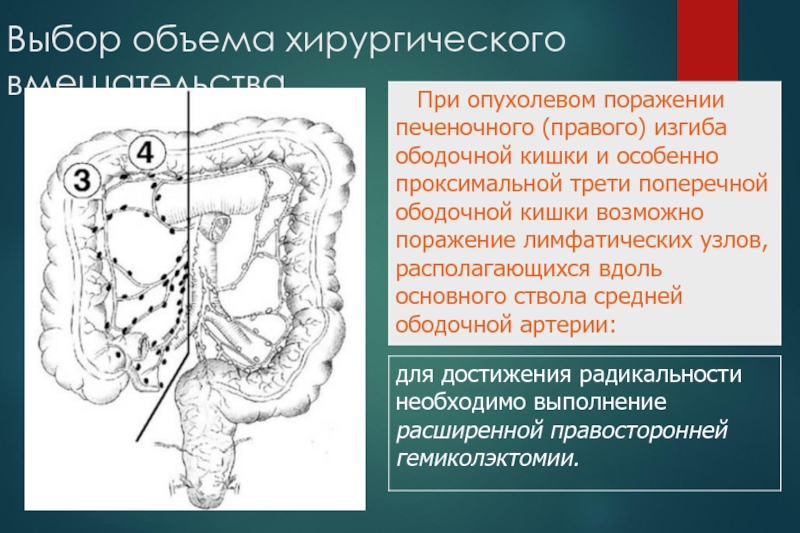
Слайд 35Выбор объема хирургического вмешательства
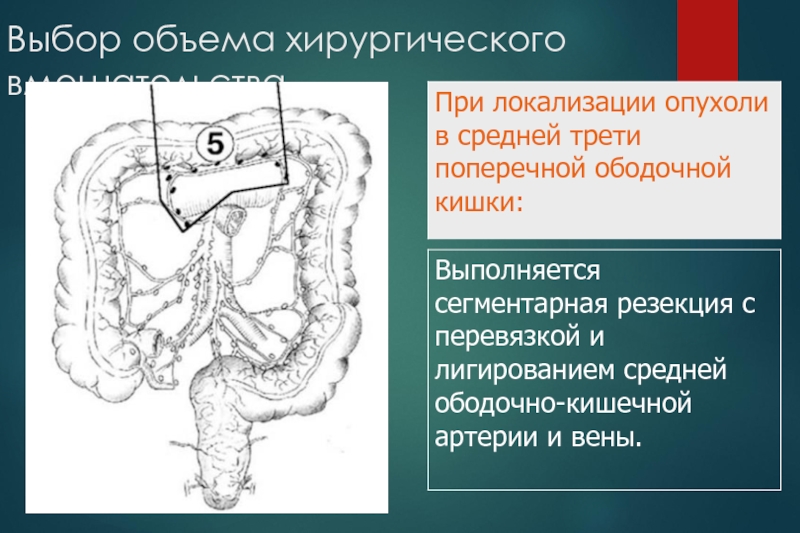
Слайд 36Выбор объема хирургического вмешательства
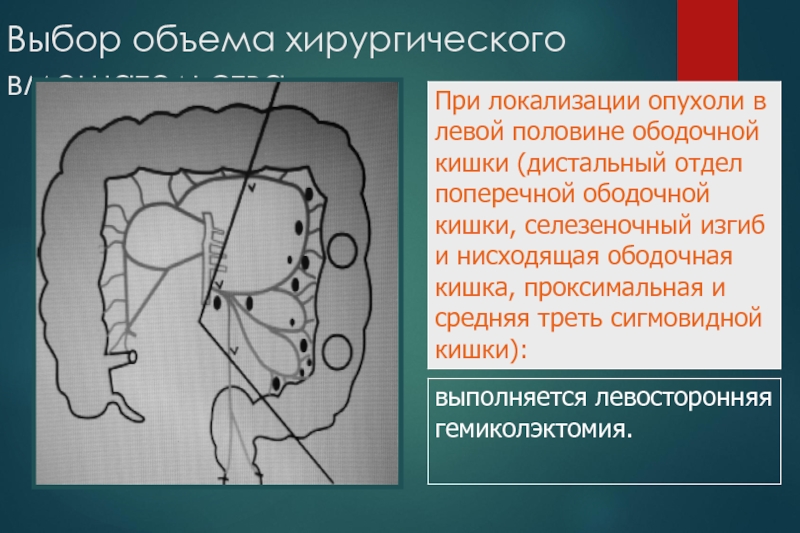
Слайд 37Выбор объема хирургического вмешательства
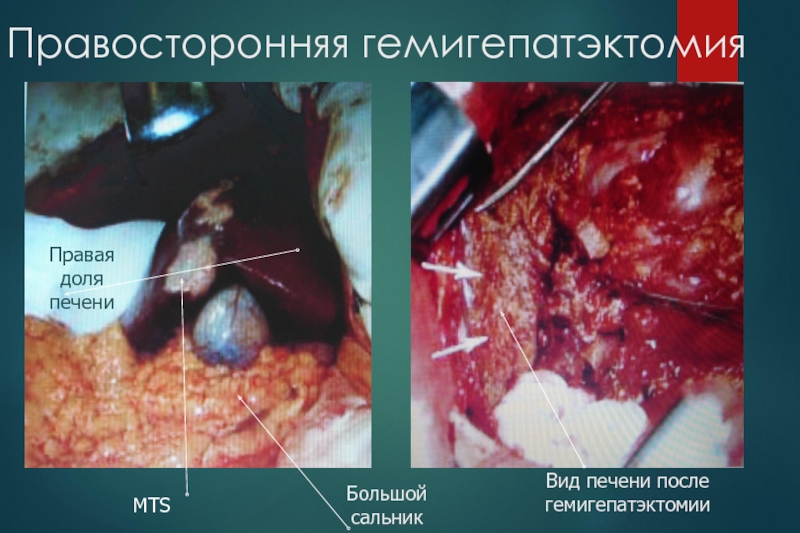
Слайд 38Правосторонняя гемигепатэктомия
Правая доля печени
MTS
Большой сальник
Вид печени после гемигепатэктомии
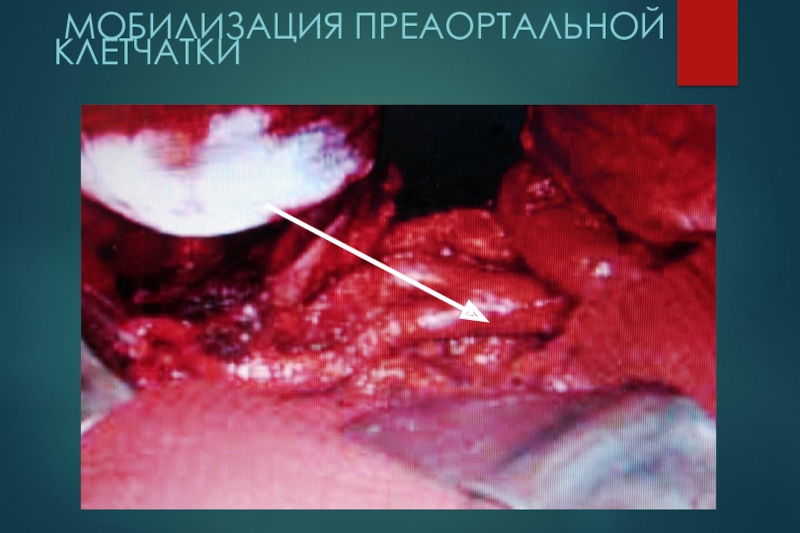
Слайд 39 Мобилизация преаортальной клетчатки
Аорта
Нижняя полая вена
Слайд 40Современная стратегия лечения больных раком прямой кишки
РАК РЕКТОСИГМОИДНОГО И
ВЕРХНЕАМПУЛЯРНОГО ОТДЕЛА ПРЯМОЙ КИШКИ
• При локальном опухолевом процессе (размеры опухоли
не более 5 см) и отсутствии данных о метастатическом поражении регионарных лимфатических узлов хирургический метод является методом выбора, и оперативное вмешательство выполняется в объеме чрезбрюшной резекции.
• При размерах опухолевого процесса более 5 см и подозрении на метастатическое поражение регионарных лимфатических узлов - комбинированное лечение с неоадъювантной лучевой терапией.
РАК СРЕДНЕАМПУЛЯРНОГО ОТДЕЛА ПРЯМОЙ КИШКИ
Методом выбора при любой степени местного распространения опухолевого процесса является комбинированное лечение с предоперационной лучевой терапией. Особенно показано применение комбинированного метода лечения при планировании сфинктеросохраняющих операций.
РАК НИЖНЕАМПУЛЯРНОГО ОТДЕЛА
При любой степени местного распространения опухолевого процесса - применение предоперационной и термолучевой терапии (при наличии аппаратов для проведения локальной СВЧ-гипертермии) в плане комбинированного лечения. Хирургический метод лечения должен иметь ограниченное применение и выполняться лишь при осложненном опухолевом процессе.

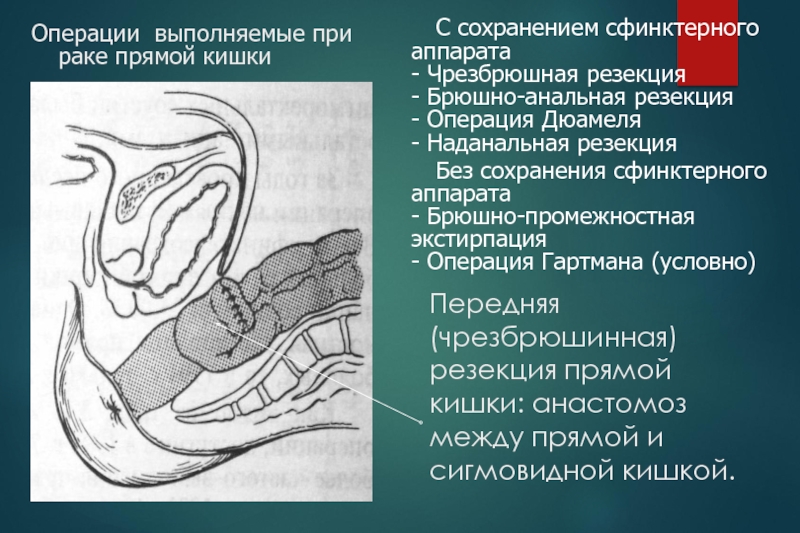
Слайд 41Операции выполняемые при раке прямой кишки
Передняя (чрезбрюшная) резекция прямой кишки.
Заключается в удалении части прямой кишки, пораженной опухолью и формировании
анастомоза (соединения) между прямой и сигмовидной кишкой. Широкое использование циркулярных сшивающих аппаратов (АКА-2, АСК-1, AutoSuture и пр.) позволяет производить резекцию прямой кишки при низко расположенных опухолях.
Брюшно-анальная резекция прямой кишки. Суть операции состоит в удалении всей прямой кишки за исключением сфинктера прямой кишки, трансплантации сигмовидной кишки в малый таз и формировании анастомоза. Эта операция выполняется при низко расположенных опухолях и невозможности выполнения передней резекции.
Слайд 42Экстирпация прямой кишки. Операция заключается в полном удалении прямой кишки
вместе со сфинктером. Выполняется при опухолях, поражающих сфинктер прямой кишки,
запущенных, осложненных опухолях. Операция заканчивается формированием постоянной колостомы. Долгое время эта операция оставалась единственным методом лечения низких опухолей прямой кишки, дающим приемлемые результаты. Однако с момента разработки в Онкологическом центре программы комбинированного лечения с предоперационной лучевой терапией, во многих случаях стало возможным проведение брюшно-анальной резекции с сохранением сфинктера прямой кишки при хороших онкологических результатах.
Операция Гартмана. Применяется при осложненных формах рака прямой кишки, а также у ослабленных и очень пожилых пациентов. Заключается в удалении части прямой кишки пораженной опухолью, ушивании оставшейся части прямой кишки и формировании сигмовидной кишки в виде одноствольной колостомы. При благоприятном прогнозе и проведении реабилитационных мероприятий возможно впоследствии формирование анастомоза и восстановление толстой кишки.

Слайд 43Передняя (чрезбрюшинная) резекция прямой кишки: анастомоз между прямой и сигмовидной
кишкой.
С сохранением сфинктерного аппарата
- Чрезбрюшная резекция
- Брюшно-анальная
резекция
- Операция Дюамеля
- Наданальная резекция
Без сохранения сфинктерного аппарата
- Брюшно-промежностная экстирпация
- Операция Гартмана (условно)
Операции выполняемые при раке прямой кишки
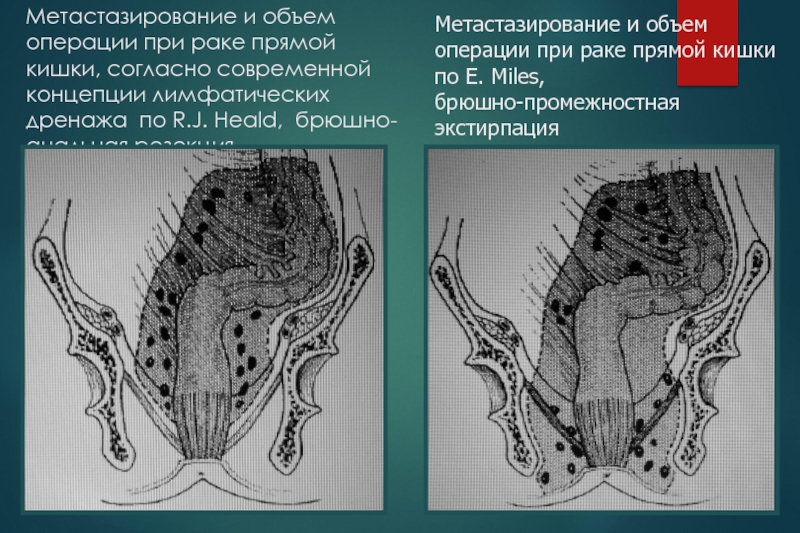
Слайд 44Метастазирование и объем операции при раке прямой кишки, согласно современной
концепции лимфатических дренажа по R.J. Heald, брюшно-анальная резекция.
Метастазирование и объем
операции при раке прямой кишки по E. Miles,
брюшно-промежностная экстирпация
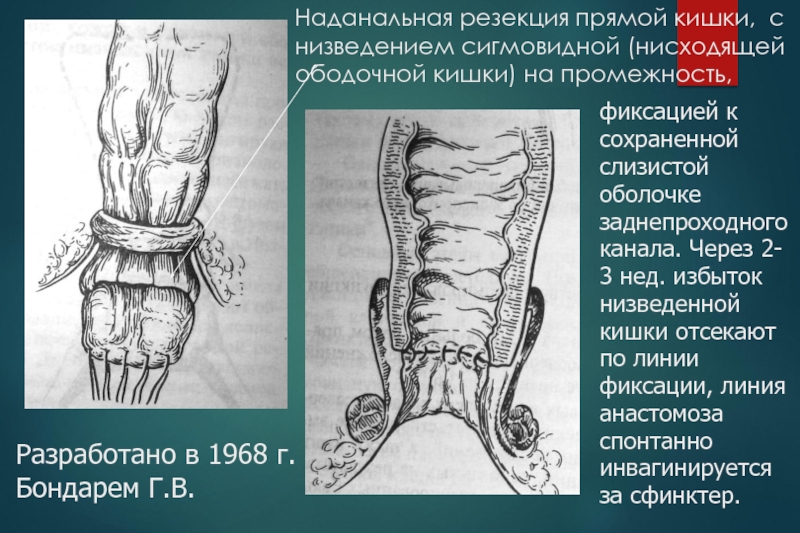
Слайд 45Наданальная резекция прямой кишки, с низведением сигмовидной (нисходящей ободочной кишки)
на промежность,
фиксацией к
сохраненной
слизистой
оболочке
заднепроходного
канала. Через
2-
3 нед. избыток
низведенной
кишки отсекают
по линии
фиксации, линия
анастомоза
спонтанно
инвагинируется
за сфинктер.
Разработано в 1968 г. Бондарем Г.В.
Слайд 48Современные режимы химиотерапии КРР
(резюме)
6 месяцев адъювантной химиотерапии комбинацией FOLFOX4 сопровождались
достоверным улучшением 4-летней безрецидивной выживаемости (БРВ) на 8,7% при III
стадии по сравнению с режимом LV5FU2 (снижение риска рецидива на 25%). При II стадии FOLFOX привел к снижению риска редукции на 20%, но различия не достигли статистической достоверности.
Слайд 49Резюме
режимы со струйным введением 5-фторурацила не могут сейчас рассматриваться как
стандарт адъювантной терапии больных III стадией РТК;
добавление оксалиплатина в
режимы адъювантной химиотерапии безопасно и позволяет снизить риск рецидива на 21-25% у больных с III стадией РТК;
иринотекан-содержащие комбинации не улучшают результатов адъювантной химиотерапии больных РТК;
капецитабин в адъювантной терапии РТК обладает меньшей токсичностью и, по видимому, большей эффективностью, чем стандартный режим Мейо.
Слайд 50Метастатический КРР
С каждым годом успехи таргетной терапии все больше и
больше. Вслед за иматинибом, трастузумабом и ритуксимабом арсенал врачей пополнился
другими препаратами, среди которых применение при РТК нашли бевацизумаб (Авастин®) и цетуксимаб (Эрбитукс®). Наиболее интересные исследования при РТК, представленные на ASCO 2005, были связаны именно с этими двумя препаратами.
добавление бевацизумаба к режимам химиотерапии эффективно во всех линиях химиотерапии;
не все антиангиогенные препараты одинаково эффективны;
капецитабин можно применять как альтернативу инфузионному 5-фторурацилу в режимах с оксалиплатином.
Слайд 51Лучевая терапия КРР
В настоящее время в Онкологическом центре применяется программа
комбинированного лечения рака ободочной кишки с использование предоперационной радиотерапии.
В
зону облучения включается:
первичная опухоль
околокишечная клетчатка
участки ободочной кишки проксимальнее и
дистальнее опухоли на 6 см
забрюшинные лимфатические узлы.
Облучение проводится в течение 4 дней крупными фракциями по 5 Гр до суммарной дозы 20 Гр.
Слайд 52Лучевая терапия
В качестве средства защиты окружающих опухоль здоровых тканей, попадающих
в зону облучения, применяется метод гипоксирадиотерапии.
Суть его состоит во
вдыхании в процессе облучения газовой смеси ГГС-9, состоящей из 9% кислорода и 91% азота.
При этом формируется состояние гипоксии в здоровых тканях, что обеспечивает снижение их радиочувствительности и позволяет достичь суммарной дозы 25 Гр.
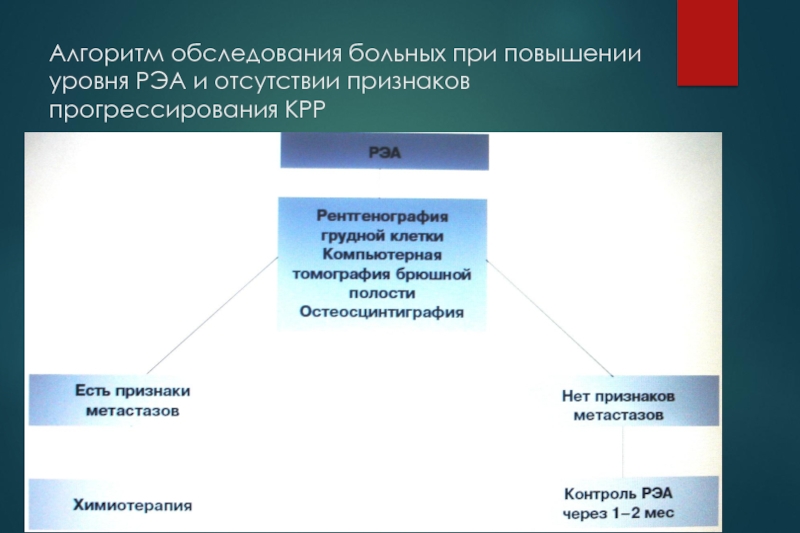
Слайд 53Алгоритм обследования больных при повышении уровня РЭА и отсутствии признаков
прогрессирования КРР
Слайд 54Прогноз при раке прямой кишки
Стадия T1N0M0 после хирургического лечения –
прогноз благоприятный, 5-летний срок переживают более 90% больных.
Стадия T2N0M0 после
комбинированного лечения – 70-80% больных переживают 5 лет.
Стадия T3N0M0 – прогноз сомнительный, после комбинированного лечения 60-65% больных переживают 5 лет, после хирургического – 50-55%.
При наличии метастазов в регионарных лимфатических узлах и степени прорастания опухоли Т1-3 прогноз неблагоприятный. После хирургического лечения 5 лет переживают 25-30% больных, после комбинированного лечения – 50-55%.
Стадия Т4N0-1M0-1 – прогноз крайне неблагоприятный. После комбинированного или комплексного лечения 5-летняя выживаемость не превышает 10-15%, а после колостомии медиана выживаемости составляет 10 месяцев.
Слайд 55Выживаемость больных раком прямой кишки в зависимости от метода лечения
Слайд 56Выживаемость больных КРР
5-летняя выживаемость РТК в Европе составляет 45-49%, в
США - 63-64%. Показатель выживаемости улучшился к 2000 г. на
15%.
Медиана выживаемости больных с метастазами РТК без химиотерапии - 5-6 мес., при использовании комбинации различных препаратов от 12 мес до 24 мес.
После резекции печени по поводу изолированных метастазов 5-летняя выживаемость составляет 25%. После резекции легких по поводу изолированных метастазов 5-летняя выживаемость составляет 20%.
Слайд 57Скрининг КРР
Среди всего населения: ректальное исследование, клинический анализ крови, после
40 лет ректороманоскопия каждые 3-5 лет.
Среди населения с колоректальным
раком у родственников: ректороманоскопия каждые 3-5 лет начиная с 35 лет, контрастное исследование толстой кишки каждые 3-5 лет.
Пациенты с язвенным колитом более 10 лет нуждаются в резекции толстой кишки, и ежегодной колоноскопии с биопсией.
Пациенты с семейным полипозом - резекция толстой кишки, исследование кишки через каждые 6 месяцев.











![Колоректальный рак Гистологическая классификация (Классификация опухолей пищеварительной системы, ВОЗ, 2010). Более 90 % Гистологическая классификация (Классификация опухолей пищеварительной системы, ВОЗ, 2010). Более 90 % опухолей ободочной кишки – аденокарциномы [M8140/3],](/img/thumbs/a336fe33fcaa5574fdaa11918d8eb1a8-800x.jpg)