Слайд 1Компьютерная томография
при травматических повреждениях головного мозга
Янченко А.А.
Слайд 2ЧМТ по своему значению является одной из самых актуальных проблем
современной медицины и составляет около 40% всех травм
По данным ВОЗ
имеется тенденция к нарастанию ЧМТ в среднем на 2% в год
Преобладают пострадавшие в возрасте 20-50 лет, т.е. в период наибольшей работоспособности
Летальность при тяжелой ЧМТ составляет около 70%
Слайд 3Классификация травматических повреждений мозгового черепа
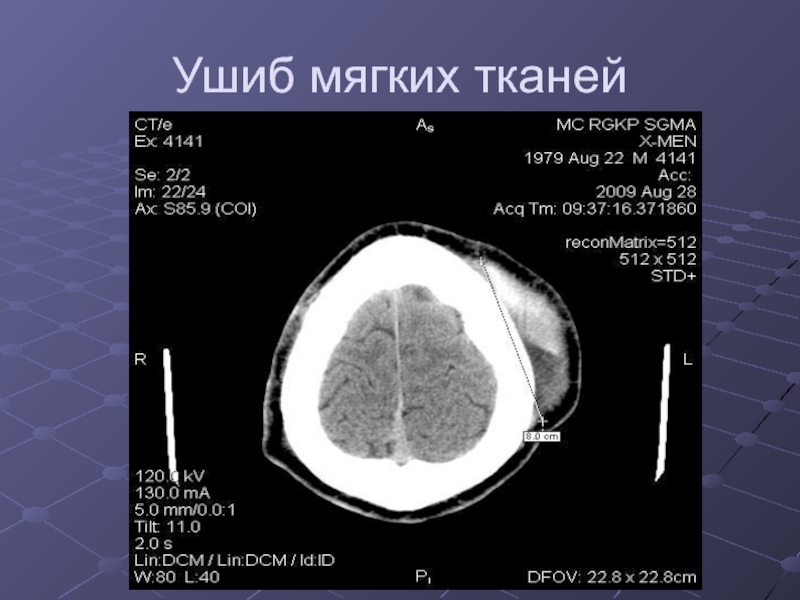
Открытая ЧМТ сопровождается повреждением мягких тканей.
Существует 2 вида ОЧМТ: проникающее ранение и непроникающее повреждение в
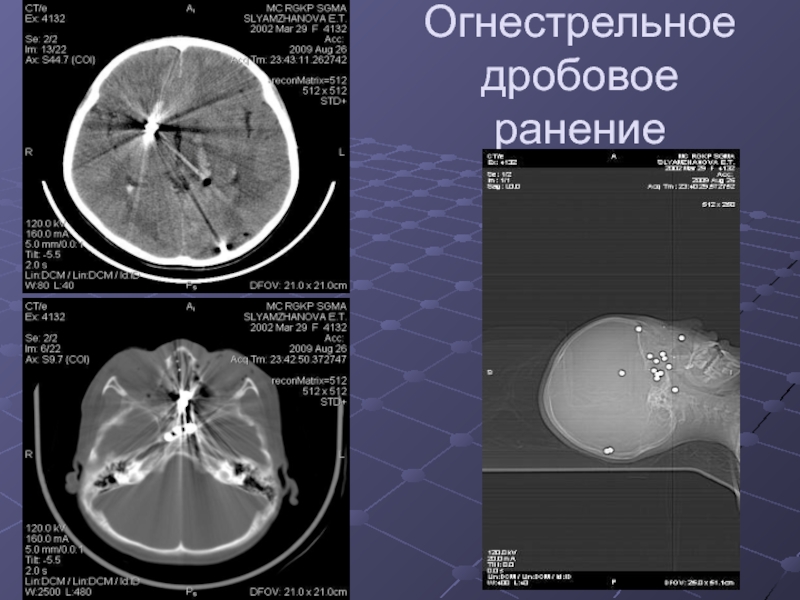
зависимости от повреждения твердой мозговой оболочки. По механизму возникновения выделют огнестрельное и неогнестрельное ранение
Закрытая ЧМТ без повреждения мягких тканей
Слайд 4Диагностика
В настоящее время золотым стандартом, при
обследовании больных с черепно-мозговой
травмой,
является следующий комплекс обследований:
1. Клинический осмотр нейрохирурга.
2. Рентгенография
черепа в двух (как минимум) проекциях.
3. Эхоэнцефалография.
4. КТ (компьютерная томография) головного мозга.
Вопрос о дополнительных методах обследования решается индивидуально
Слайд 5Внутричерепные кровоизлияние
Внутримозговая гематома
Эпидуральная гематома
Субдуральная гематома
Субарахноидальное кровоизлияние
Слайд 6Эволюция кровоизлияний
Основным прямым признаком острой гематомы является зона повышенной плотности
с денситометрическими показателями от 50 до 88 ед. Н.Наличие высокой
плотности обусловлено повышенной концентрацией гемоглобина и образованием сгустков крови.
Слайд 7Изоденсная стадия (подострая гематома) связана с гемолизом эритроцитов, что в
определенной фазе сравнивает плотность гематомы с плотностью крови
Гиподенсная стадия гематомы
(хроническая гематома) характерна для начала формирования постинсультной кисты
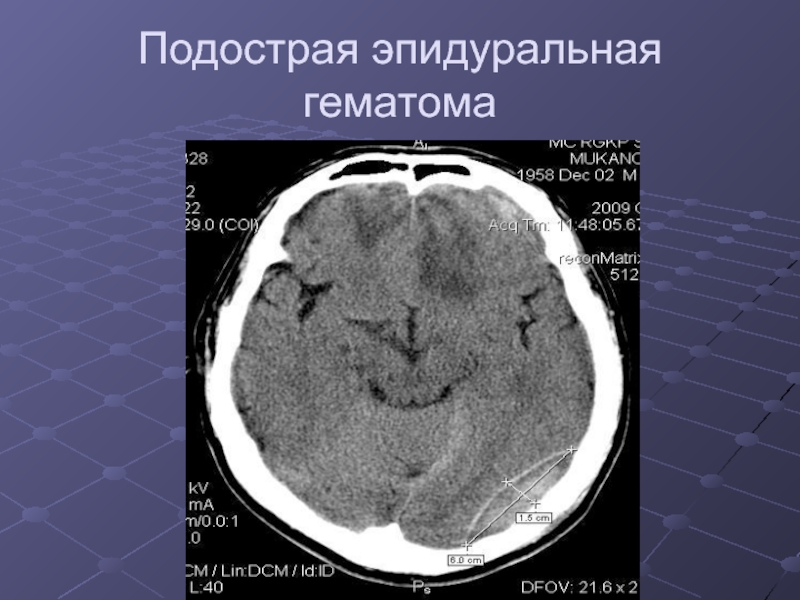
Слайд 8Эпидуральная гематома.
Представляет собой скопление жидкой крови (плотность от
+50 до +60 ед Н.) и ее сгустков (плотность от
+64 до 88 ед. Н.) между костями черепа и ТМО. Эпидуральная гематома всегда прилежит к кости и имеет форму двояковыпуклой линзы. Источником кровотечения в эпидуральную гематому становятся поврежденые ветви оболочечных артерий, диплоэтические вены или венозные синусы. Эти нарушения чаще возникают при переломах костей черепа. Эпидуральная гематома не распространяется за пределы швов.
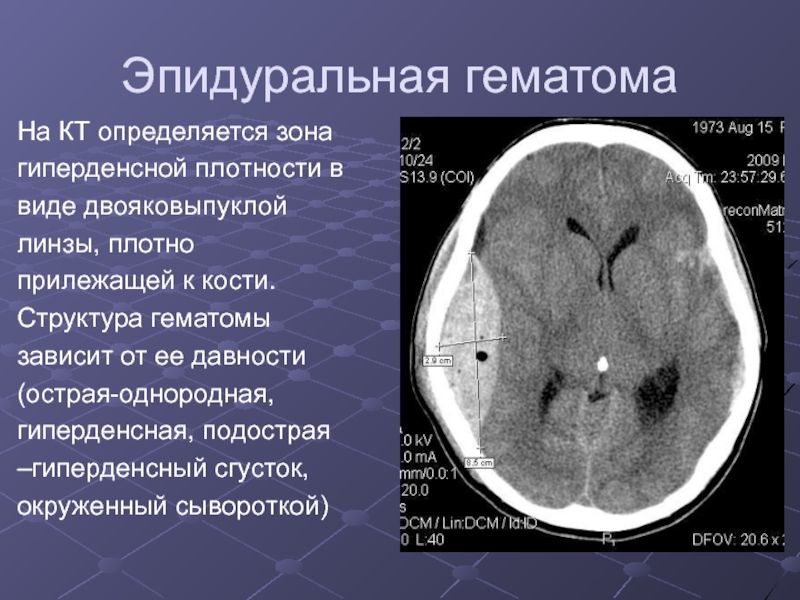
Слайд 9Эпидуральная гематома
На КТ определяется зона
гиперденсной плотности в
виде
двояковыпуклой
линзы, плотно
прилежащей к кости.
Структура гематомы
зависит от
ее давности
(острая-однородная,
гиперденсная, подострая
–гиперденсный сгусток,
окруженный сывороткой)
Слайд 11Субдуральная гематома
Возникает при разрыве вен, впадающих в венозные синусы.
В отличии
от эпидуральной гематомы, которая всегда локальна, субдуральная распространяется весьма далеко,
может окружать все полушарие. Это связано с тем, что кровь может спокойно распространяться в субдуральном пространстве. Поэтому субдуральная гематома может распространяться не только вдоль костей черепа, но и вдоль серповидного отростка или намета мозжечка.
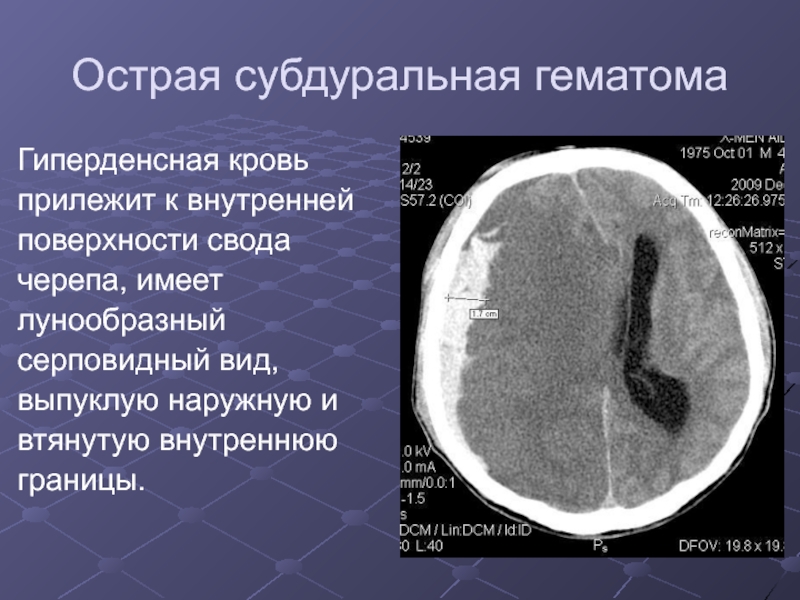
Слайд 12Острая субдуральная гематома
Гиперденсная кровь
прилежит к внутренней
поверхности свода
черепа,
имеет
лунообразный
серповидный вид,
выпуклую наружную и
втянутую внутреннюю
границы.
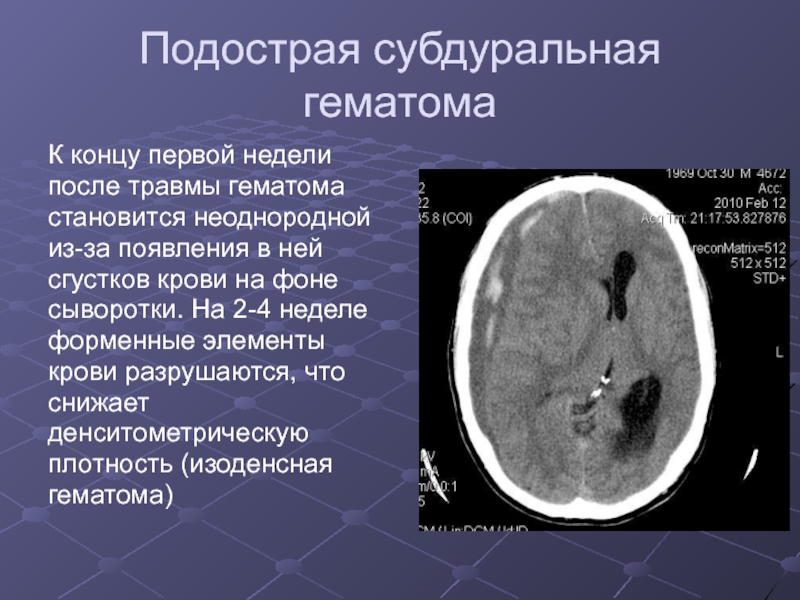
Слайд 13Подострая субдуральная гематома
К концу первой недели
после травмы гематома
становится
неоднородной
из-за появления в ней
сгустков крови на фоне
сыворотки.
На 2-4 неделе
форменные элементы
крови разрушаются, что
снижает
денситометрическую
плотность (изоденсная
гематома)
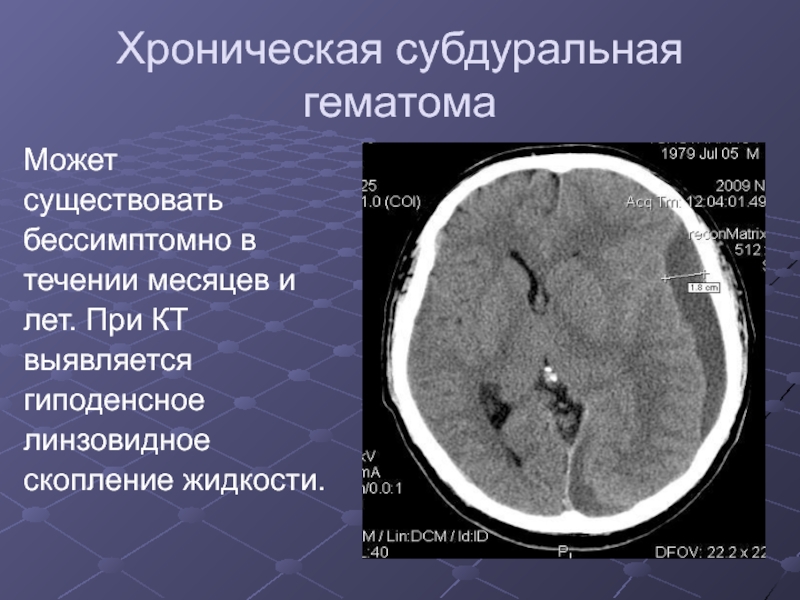
Слайд 14Хроническая субдуральная гематома
Может
существовать
бессимптомно в
течении месяцев и
лет.
При КТ
выявляется
гиподенсное
линзовидное
скопление жидкости.
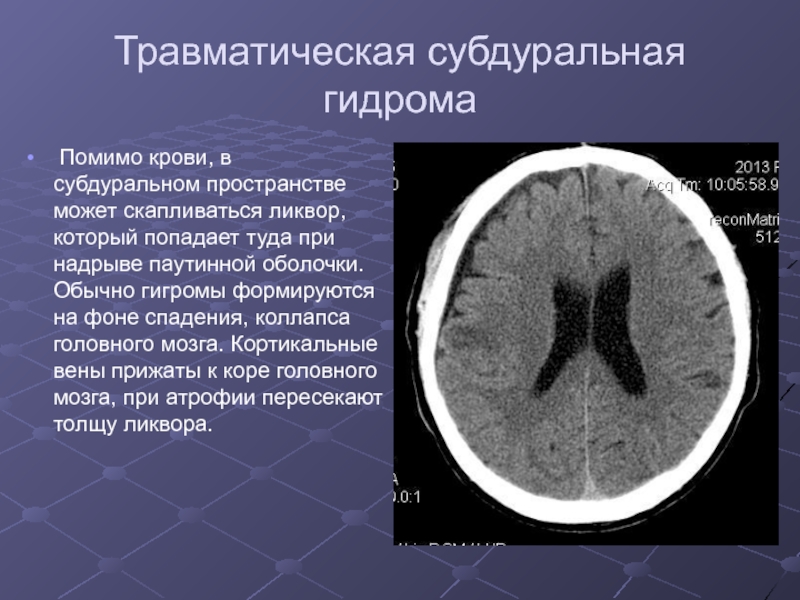
Слайд 15Травматическая субдуральная гидрома
Помимо крови, в субдуральном пространстве может скапливаться
ликвор, который попадает туда при надрыве паутинной оболочки. Обычно гигромы
формируются на фоне спадения, коллапса головного мозга. Кортикальные вены прижаты к коре головного мозга, при атрофии пересекают толщу ликвора.
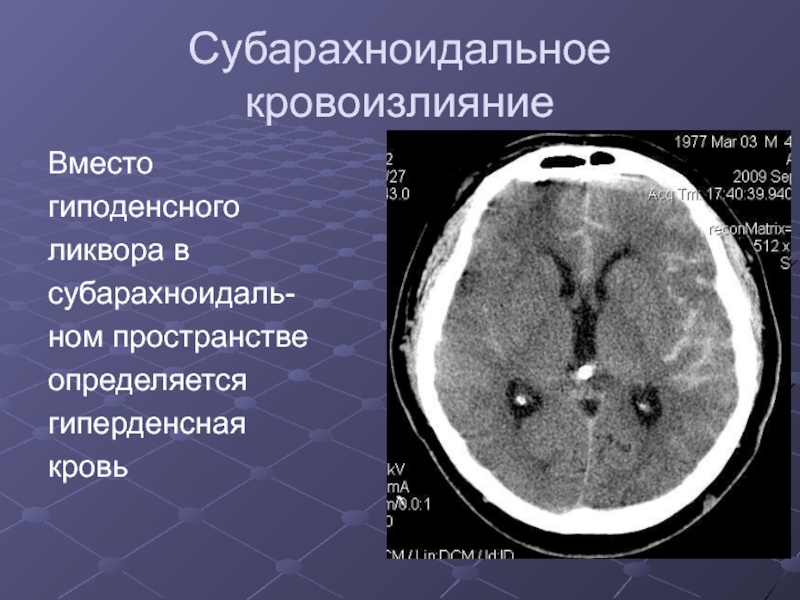
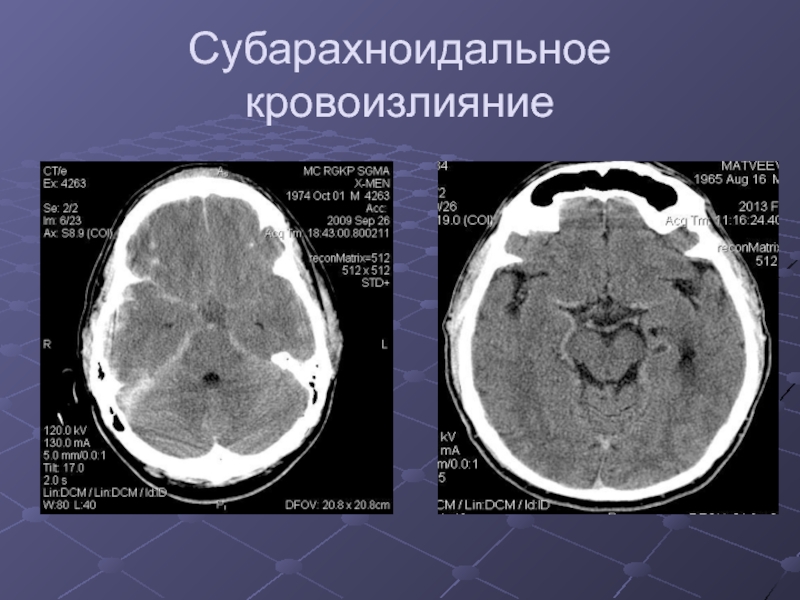
Слайд 16Субарахноидальное кровоизлияние
Вместо
гиподенсного
ликвора в
субарахноидаль-
ном пространстве
определяется
гиперденсная
кровь
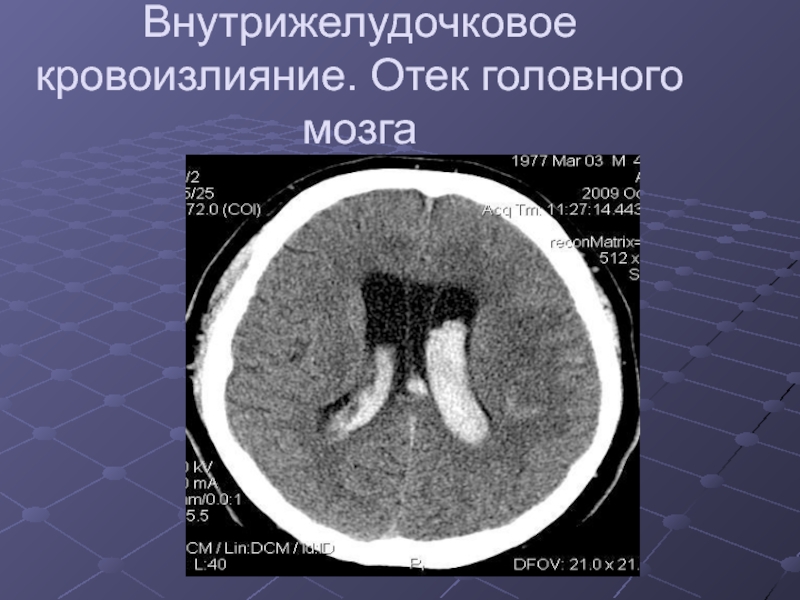
Слайд 18Внутрижелудочковое кровоизлияние. Отек головного мозга
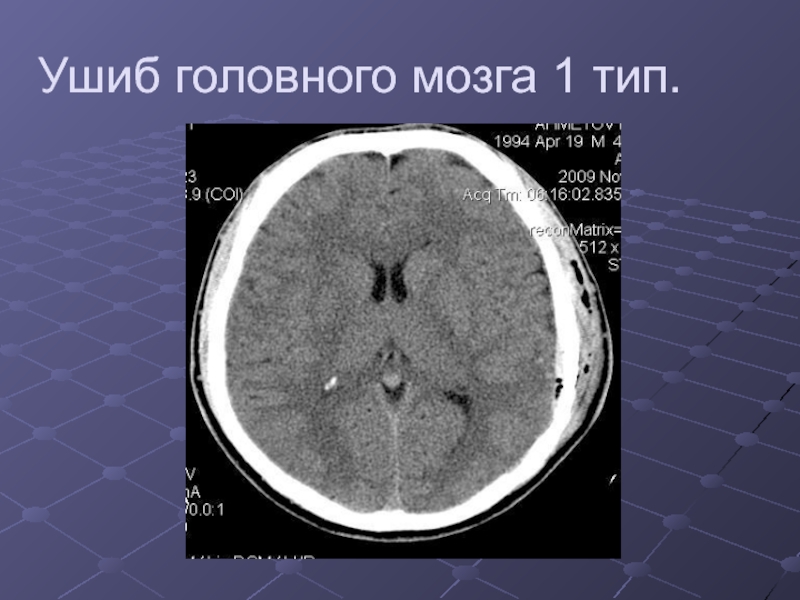
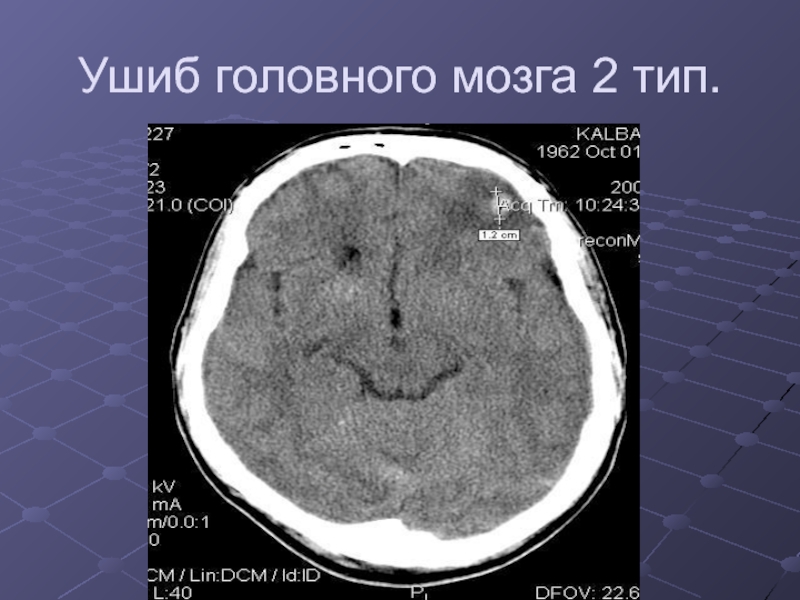
Слайд 19Ушибы головного мозга.
Не смотря на высокий удельный вес переломов
черепа и оболочечных гематом , чаще всего при черепно-мозговой травме
формируются ушибы или контузионные очаги в веществе мозга.
В зоне ушиба наблюдаются размозжение, некроз мозговой ткани, кровоизлияния и отек
Слайд 20КТ семиотика ушибов мозга
Включает в себя зону
гетерогенной плотности,
состоящую
из гиподенсивного
фона (размозжение, отек) с
яркими гиперденсивными
участками (кровоизлияниями).
Слайд 21Ушибы головного мозга
Могут развиваться по механизму удара
(кость внедряющаяся интракраниально
деформирует и поражает мозговую ткань)
и противоудара (мозг как единая
гидродинамическая система продолжает
движение внутри черепа в направлении
приложенной травмирующей силы и ударяется
и неподвижную кость)
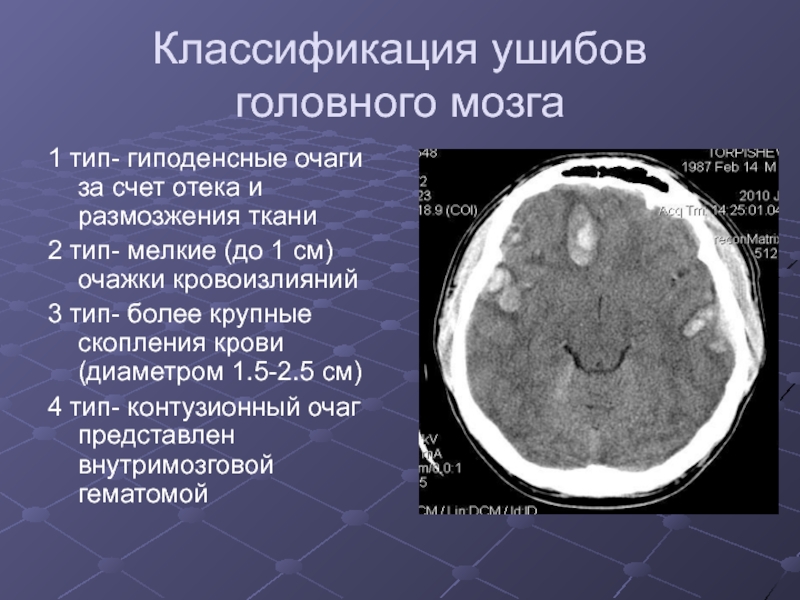
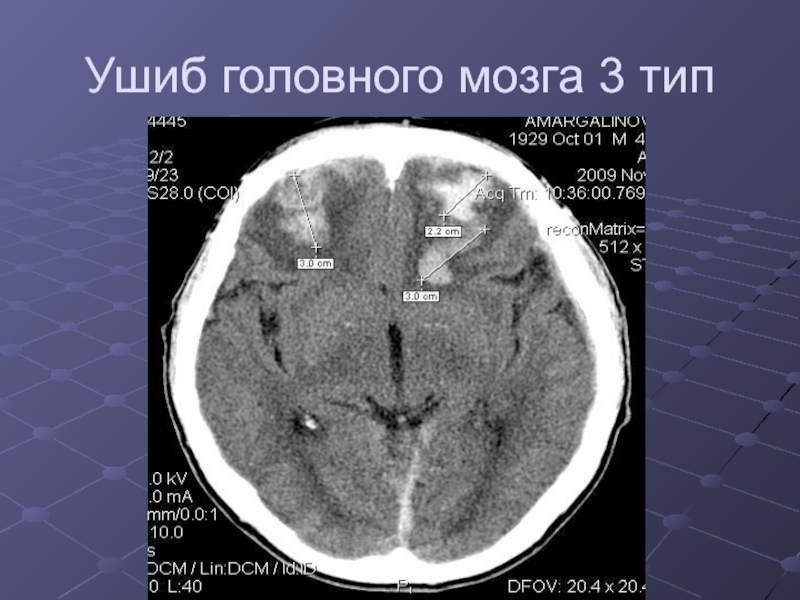
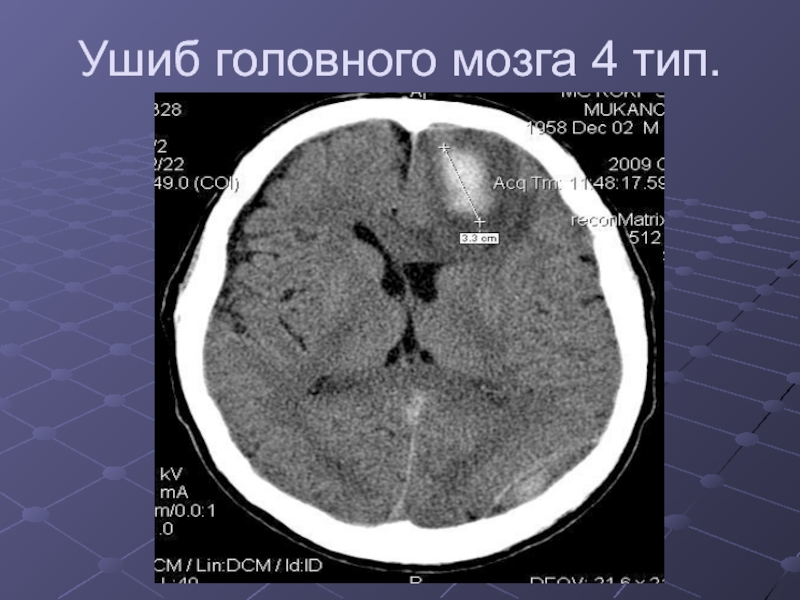
Слайд 22Классификация ушибов головного мозга
1 тип- гиподенсные очаги за счет отека
и размозжения ткани
2 тип- мелкие (до 1 см) очажки кровоизлияний
3
тип- более крупные скопления крови (диаметром 1.5-2.5 см)
4 тип- контузионный очаг представлен внутримозговой гематомой
Слайд 27Определение объема гематомы (патологического очага)
Объем =3.14/6хАхВхС
Где А,В,С основные максимальные диаметры
гематомы
Все перечисленные параметры обязательно должны быть отражены в протоколе описания
томограмм.
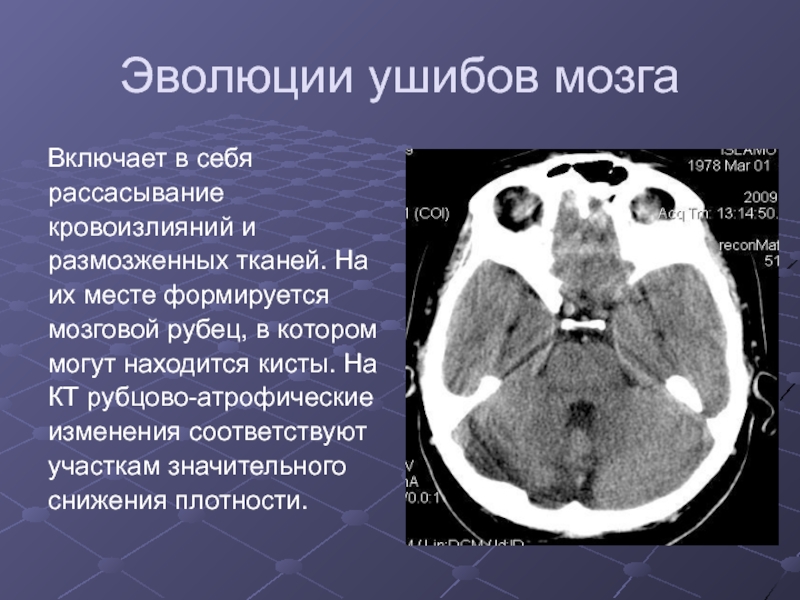
Слайд 28Эволюции ушибов мозга
Включает в себя
рассасывание
кровоизлияний и
размозженных тканей.
На
их месте формируется
мозговой рубец, в котором
могут находится
кисты. На
КТ рубцово-атрофические
изменения соответствуют
участкам значительного
снижения плотности.
Слайд 29Вторичные поражения головного мозга
Сдавление мозга, его дислокация
Нарушение ликвороциркуляции
Нарушение гемоциркуляции вследствии
сосудистого спазма, тромбоза или эмболии сосудов
Ишемия и лизис некротизированных клеток
мозга
Набухание мозга вследствие отека, гиперемии, венозного полнокровия.
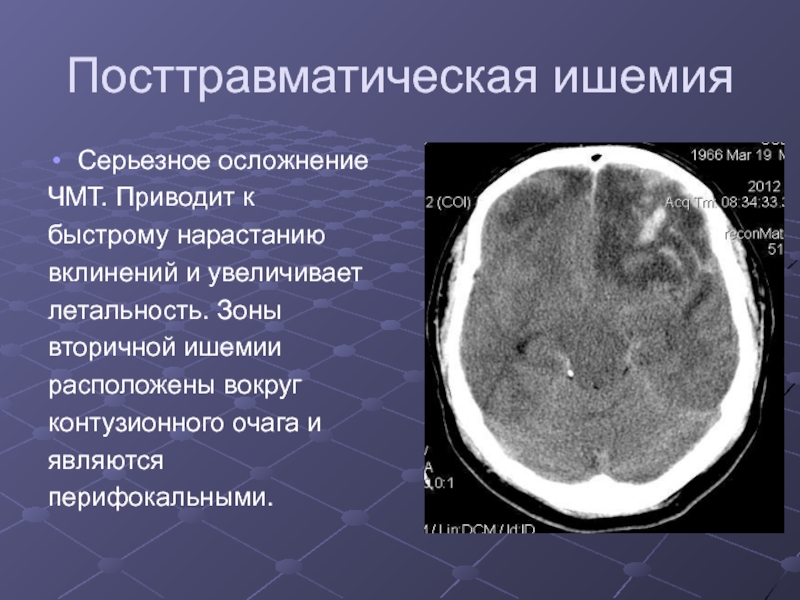
Слайд 30Посттравматическая ишемия
Серьезное осложнение
ЧМТ. Приводит к
быстрому нарастанию
вклинений и
увеличивает
летальность. Зоны
вторичной ишемии
расположены вокруг
контузионного очага и
являются
перифокальными.
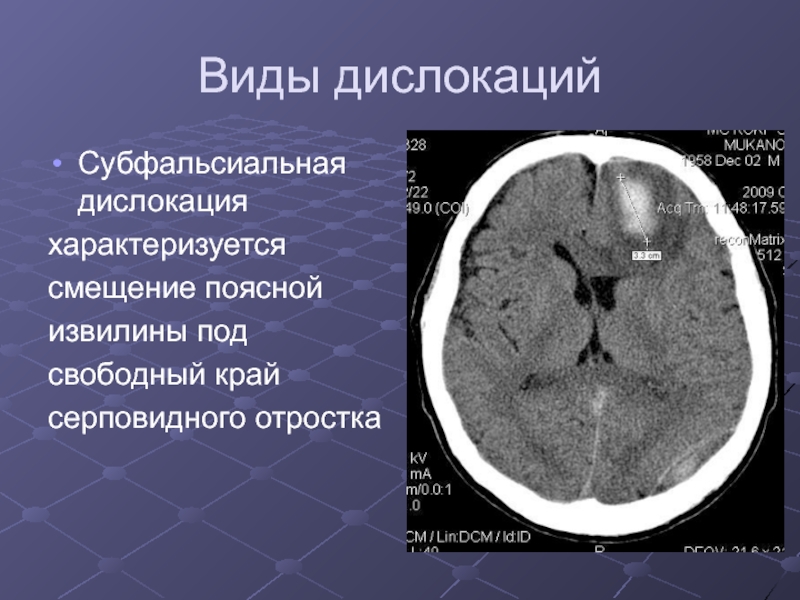
Слайд 31Виды дислокаций
Субфальсиальная дислокация
характеризуется
смещение поясной
извилины под
свободный край
серповидного
отростка
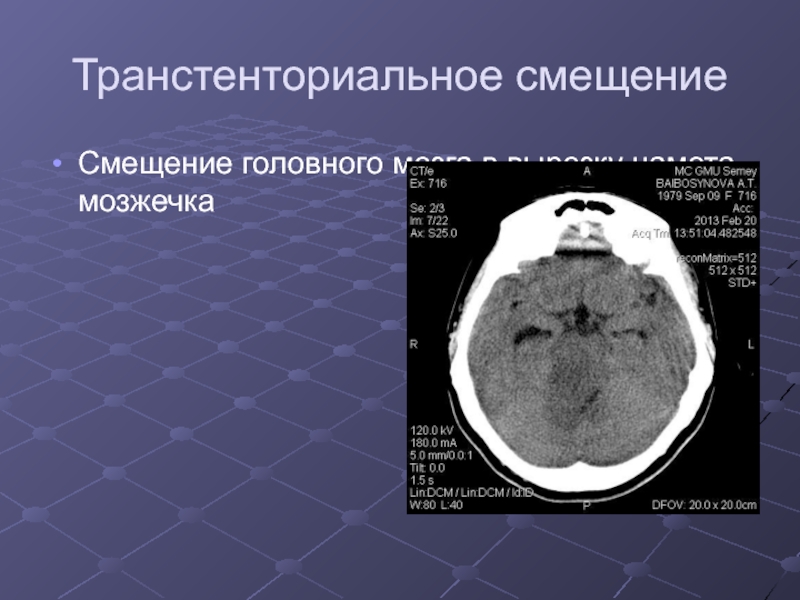
Слайд 32Транстенториальное смещение
Смещение головного мозга в вырезку намета мозжечка
Слайд 33Отек головного мозга
Вазогенный отек –увеличение проницаемости ГЭБ для плазмы, что
влечет за собой повышение содержания внеклеточной жидкости. Этот вид отека
типичен для травмы с максимальной выраженностью в первые сутки.
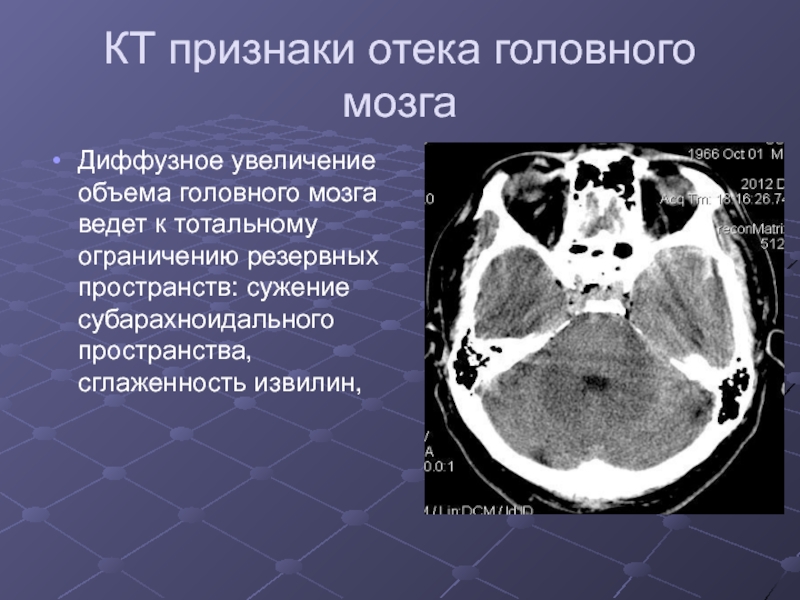
Слайд 34КТ признаки отека головного мозга
Диффузное увеличение объема головного мозга ведет
к тотальному ограничению резервных пространств: сужение субарахноидального пространства, сглаженность извилин,
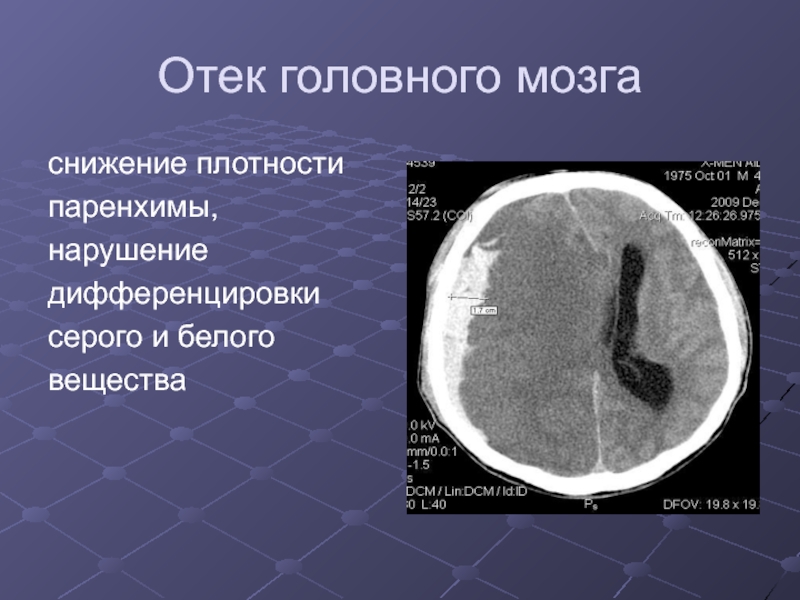
Слайд 35Отек головного мозга
снижение плотности
паренхимы,
нарушение
дифференцировки
серого и белого
вещества
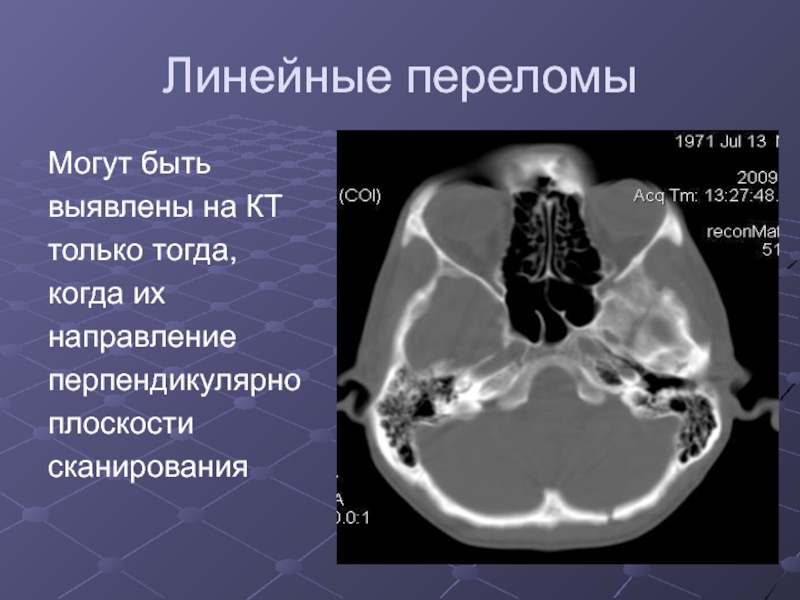
Слайд 36Линейные переломы
Могут быть
выявлены на КТ
только тогда,
когда их
направление
перпендикулярно
плоскости
сканирования
Слайд 37Вдавленные переломы
Одинаково успешно распознаются на
рентгенограммах и на КТ. При
выявлении
вдавленного перелома необходимо оценить
размеры отломков и глубину их
интракраниального смещения.
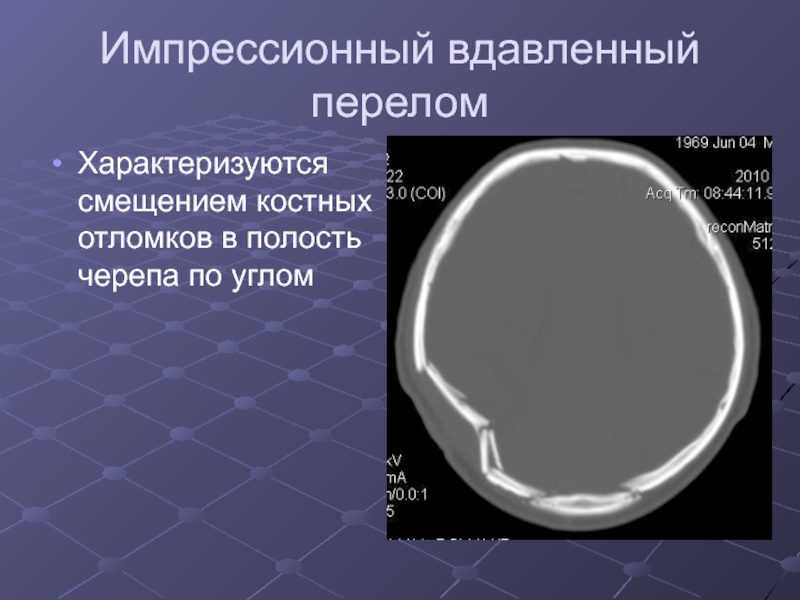
Слайд 38Импрессионный вдавленный перелом
Характеризуются смещением костных отломков в полость черепа
по углом
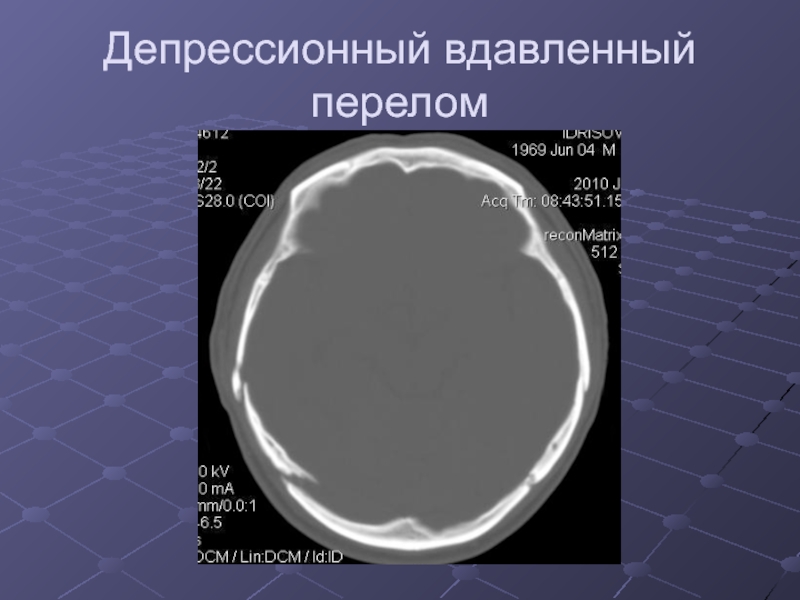
Слайд 39Депрессионный вдавленный перелом
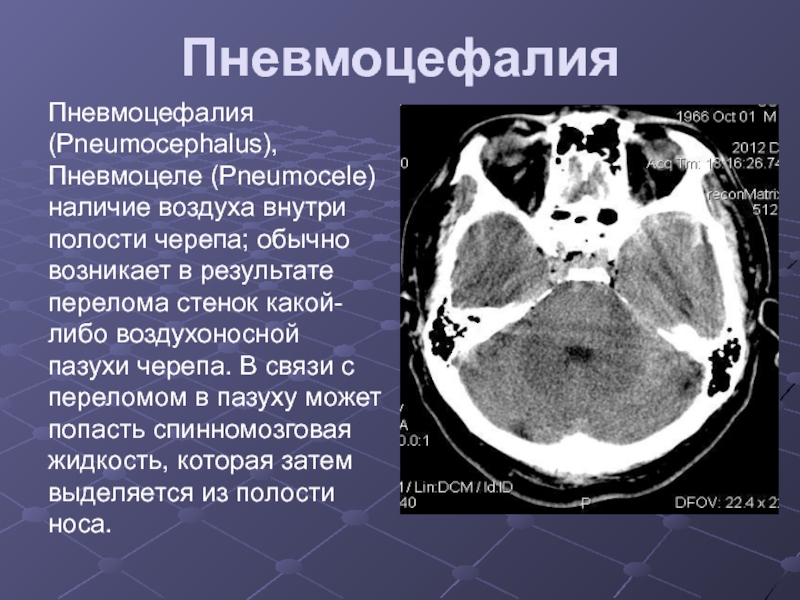
Слайд 43Пневмоцефалия
Пневмоцефалия (Pneumocephalus), Пневмоцеле (Pneumocele)наличие воздуха внутри полости черепа; обычно возникает
в результате перелома стенок какой-либо воздухоносной пазухи черепа. В связи
с переломом в пазуху может попасть спинномозговая жидкость, которая затем выделяется из полости носа.
Слайд 44N.B!
Наличие пневмоцефалии в остром периоде ЧМТ (у неоперированных больных) всегда
свидетельствует о проникающем повреждении черепа. Для клинициста это означает возможность
развития у больного гнойных осложнений (менингита, энцефалита) и требует проведение энергичной профилактической противовоспалительной терапии.