Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
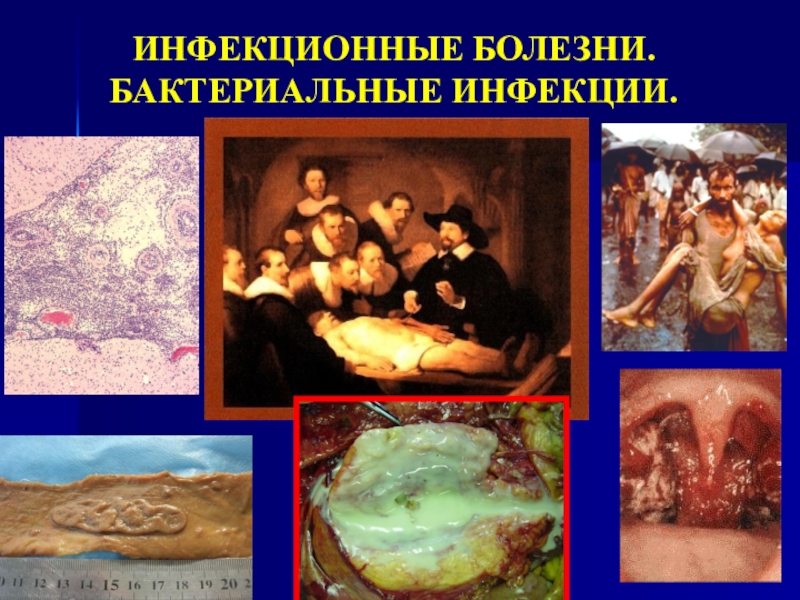
Копия бакт. инфекции.ppt
Содержание
- 1. Копия бакт. инфекции.ppt
- 2. БРЮШНОЙ ТИФБрюшной тиф- острое кишечное инфекционное заболевание,
- 3. • По оценкам ВОЗ, ежегодно возникает
- 4. ИЗМЕНЕНИЯ ПРИ БРЮШНОМ ТИФЕI МЕСТНЫЕлокализация: тонкая кишка
- 5. II ОБЩИЕ ИЗМЕНЕНИЯОбусловлены распространением брюшнотифозных палочек в
- 6. Стадии морфогенеза изменений пейеровых бляшекСтадия мозговидного набуханияCD 8Брюшнотифозные гранулемы:преобладание макрофагов в лимфатических структурах тонкой кишки
- 7. Стадии морфогенеза изменений пейеровых бляшекСтадия некроза групповых фолликуловНекроз пейеровой бляшки подвздошной кишкиНекроз солитарного лимфоидного узелка
- 8. Стадии морфогенеза изменений пейеровых бляшекСтадия чистых язвДно «чистой язвы» подвздошной кишки
- 9. Стадии морфогенеза изменений пейеровых бляшекСтадия заживления язвРеконвалесцентная пигментацияРегенерация брюшнотифозной язвы
- 10. ИЗМЕНЕНИЯ Л/У БРЫЖЕЙКИГиперплазия л/уМакрофагальные гранулемы в мезентериальном
- 11. Осложнения брюшного тифа:Кишечные - кровотечение
- 12. Осложнения брюшного тифа:Большинство пейеровых бляшек имеет кровоизлияния
- 13. ШИГЕЛЛЕЗ (ДИЗЕНТЕРИЯ)ДИЗЕНТЕРИЯ – острое кишечное инфекцонное заболевание
- 14. Патологическая анатомия дизентерииI МЕСТНЫЕ ИЗМЕНЕНИЯПоражение слизистой оболочки
- 15. ДИЗЕНТЕРИЯКатаральный колит
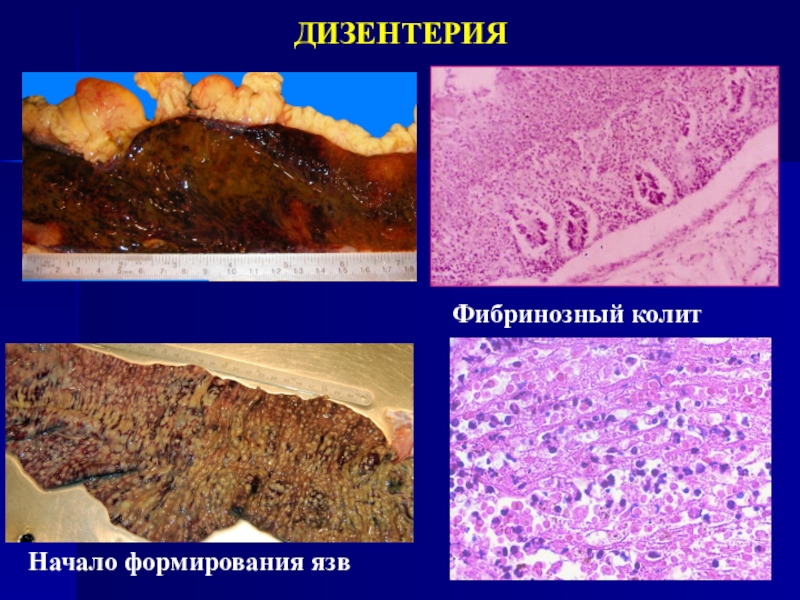
- 16. ДИЗЕНТЕРИЯФибринозный колитНачало формирования язв
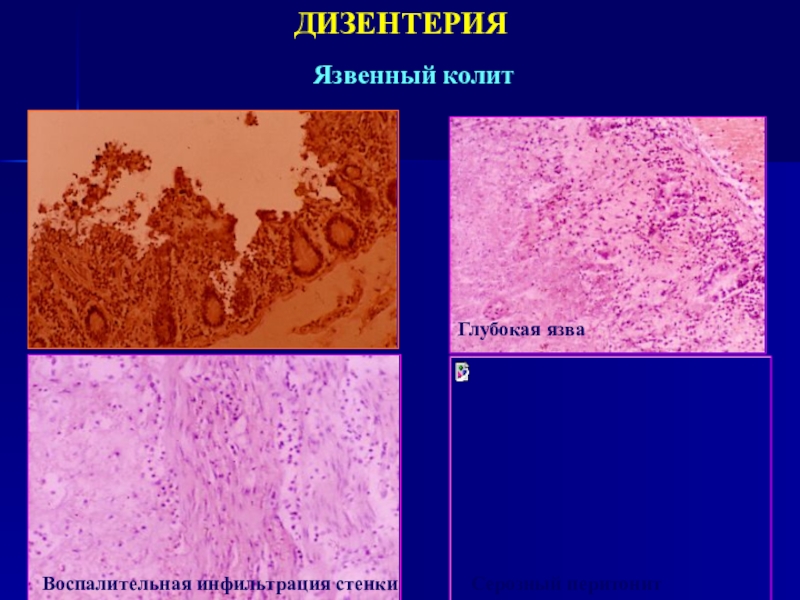
- 17. ДИЗЕНТЕРИЯЯзвенный колитВоспалительная инфильтрация стенкиГлубокая язваСерозный перитонит
- 18. ОСЛОЖНЕНИЯ ДИЗЕНТЕРИИ:Кишечные - перфорация язв
- 19. ХОЛЕРА Холера – острое инфекционное диарейное
- 20. ХОЛЕРА Возбудителями холеры, склонной к эпидемическому
- 21. Патогенез: Проходя через ЖКТ, часть холерных вибрионов
- 22. КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯПотеря жидкости, достигающая 8-10% от веса
- 23. Стадии развития:Холерный энтеритХолерный гастроэнтеритАлгидный периодХОЛЕРА
- 24. Холерный энтерит:Отек и полнокровие слизистой оболочкиГиперсекреция бокаловидных
- 25. Слайд 25
- 26. Слайд 26
- 27. Слайд 27
- 28. Слайд 28
- 29. Слайд 29
- 30. ДИФТЕРИЯДифтерия – острое инфекционное заболевание, характеризующееся местным
- 31. ДИФТЕРИЯПатогенез: возбудитель размножается в месте внедрения с
- 32. ДИФТЕРИЯКЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ1. Местные изменения: дифтерия зева, гортани, глаза, кожи, половых органов (дифтеритический вариант фибринозного воспаления).
- 33. ДИФТЕРИЯ ЗЕВАокраска по Грам-Вейгерту Глубокие участки некроза
- 34. При токсической форме дифтерии ротоглотки (20%) помимо
- 35. Дифтерия дыхательных путей: выраженные местные изменения с
- 36. ДИФТЕРИЯКЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ2. Общие изменения: токсический миокардит с
- 37. СКАРЛАТИНАСкарлатина - острое инфекционное заболевание стрептококковой природы
- 38. СКАРЛАТИНАПатогенез:В области входных ворот происходит размножение возбудителя
- 39. СКАРЛАТИНАПериоды течения заболевания:• инкубационный • начальный период
- 40. СКАРЛАТИНАИзменения языка начальном периоде«малиновый язык»Белый дермографизмэкзантемаБледность носогубного треугольникаКрупнопластинчатое шелушение
- 41. СКАРЛАТИНА«Некротическая ангина (тонзиллит) при скарлатине». Слизистая оболочка
- 42. СКАРЛАТИНАОСЛОЖНЕНИЯ:Септические - заглоточный абсцесс, флегмона
- 43. МЕНИНГОКОККОВАЯ ИНФЕКЦИЯМенингококковая инфекция –
- 44. Менигококковый назофарингит – катаральное воспаление слизистой оболочки
- 45. Синдром Уотерхауса-ФридериксонаГиперемия надгортанникаКровоизлияния в оба надпочечника
- 46. 3. Менингококковый менингит –диффузное гнойное воспаление мягких мозговых оболочек1.2.3.1- ликвор с кровью, 2- норма3- менингитэпистотонус
- 47. Рвота, повышение температуры, головные боли, напряжение шейных
- 48. Осложнения менингита:Отек головного мозга, гидроцефалияДилатация четвертого желудочка
- 49. СЕПСИССепсис- особая форма тяжелой генерализованной инфекции, при
- 50. Классификация И.В.ДавыдовскогоВозглавлял в годы ВОВ патологоанатомическую службу
- 51. Классификация И.В.ДавыдовскогоСептикопиемияСептицемияЗатяжной септический эндокардитХрониосепсис
- 52. Сепсис — это синдром системного воспалительного ответа
- 53. Синдром полиорганных нарушений (синдром полиорганной недостаточности —
- 54. МКБ-10. СЕПСИС
- 55. МКБ-10. СЕПТИЧЕСКИЕ ФОРМЫ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ
- 56. МКБ-10. СЕПТИЧЕСКИЙ ШОК Мкб-10. ИНФЕКЦИОННЫЙ ЭНДОКАРДИТ
- 57. Классификация сепсисаПо клинико-морфологическим проявлениям -
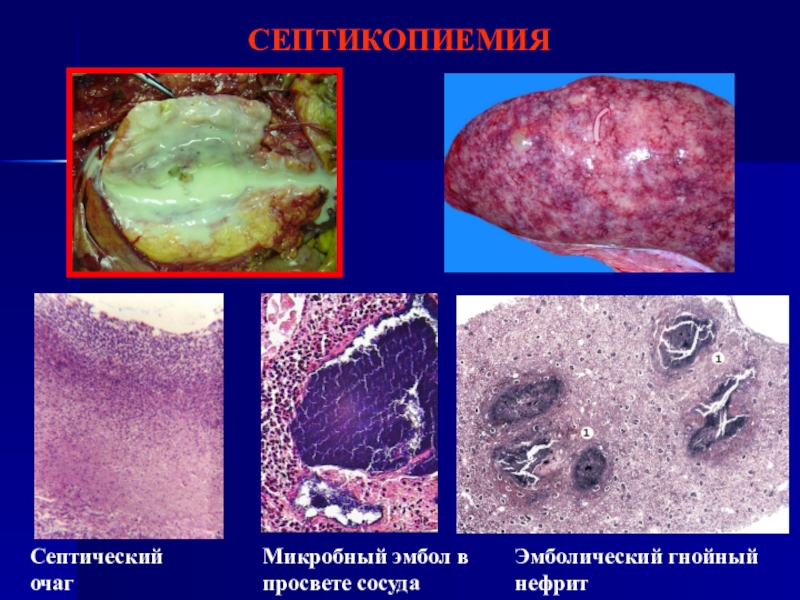
- 58. СЕПТИКОПИЕМИЯСептикопиемия – наличие при сепсисе гнойничков различных
- 59. СЕПТИКОПИЕМИЯПатологическая анатомия:Макроскопические измененияМестные изменения -
- 60. СЕПТИКОПИЕМИЯМикробный эмбол в просвете сосудаЭмболический гнойный нефритСептический очаг
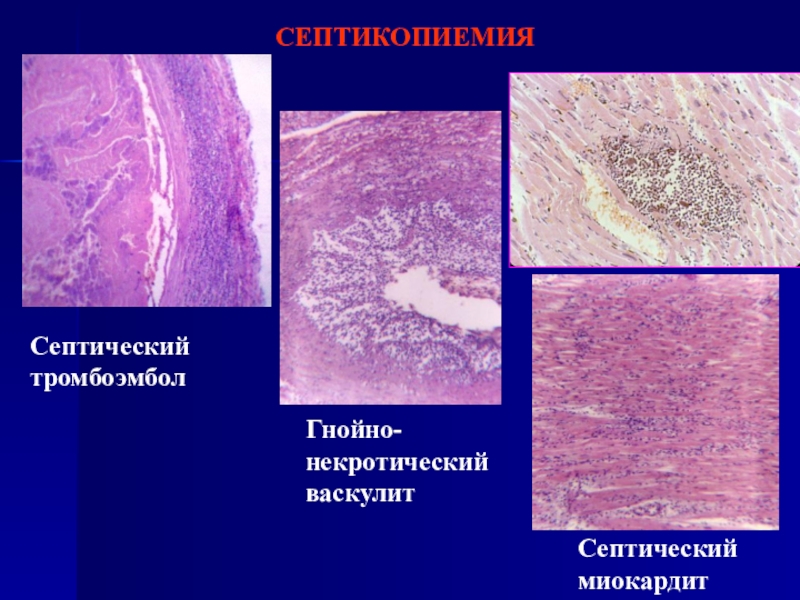
- 61. СЕПТИКОПИЕМИЯСептический тромбоэмболСептический миокардитГнойно-некротический васкулит
- 62. СЕПТИЦЕМИЯСЕПТИЦЕМИЯ – форма сепсиса при отсутствии метастатических
- 63. СЕПТИЦЕМИЯПатологическая анатомия:Микроскопические измененияМестные изменения -
- 64. СЕПТИЦЕМИЯ«Шоковая почка»СтазКровоизлияния в кишечникСмешанный фибрино-эритроцитарный тромб в капиллярах клубочка
- 65. гиалиновые мембраны ДВС-СИНДРОМФибриновые микротромбы (красного цвета) в просвете легочных вен Окраска по Marcius-Scarlet-Blue
- 66. СЕПТИЧЕСКИЙ ЭНДОКАРДИТСептический эндокардит – особая форма поражения
- 67. СЕПТИЧЕСКИЙ ЭНДОКАРДИТОстрый инфекционный эндокардитПовреждения створок глубокие (острый
- 68. СЕПТИЧЕСКИЙ ЭНДОКАРДИТПодострый инфекционный эндокардит - чаще бывает
- 69. СЕПТИЧЕСКИЙ ЭНДОКАРДИТВегетации на неизмененных створках аортального и митрального клапанов (болезнь Черногубова)Пятна Лукина-Либмана
- 70. СЕПТИЧЕСКИЙ ПОДОСТРЫЙ ЭНДОКАРДИТ
- 71. Особенности септического эндокардита у наркомановГНОЙНЫЕ МЕТАСТАТИЧЕСКИЕ ОЧАГИРАЗВИЕ ГНОЙНОГО ПОЛИПОЗНО-ЯЗВЕННОГО ЭНДОКАРДИТАПОРАЖЕНИЕ ПРЕИМУЩЕСТВЕННО ТРЕХСТВОРЧАТОГО КЛАПАНАОТСУТСТВИЕ ИММУНОКОМПЛЕКСНЫХ ПОРАЖЕНИЙ
- 72. ПРИМЕР НЕВЕРНО СФОРМУЛИРОВАННОГО ПАТОЛОГОАНАТОМИЧЕСКОГО ДИАГНОЗАОСНОВНОЕ ЗАБОЛЕВАНИЕ: СЕПСИС,
- 73. ПРИМЕР ПРАВИЛЬНО СФОРМУЛИРОВАННОГО ПАТОЛОГОАНАТОМИЧЕСКОГО ДИАГНОЗАОсновное заболевание: Стафилококковый
- 74. СПАСИБО ЗА ВНИМАНИЕ
- 75. Скачать презентанцию
Слайды и текст этой презентации
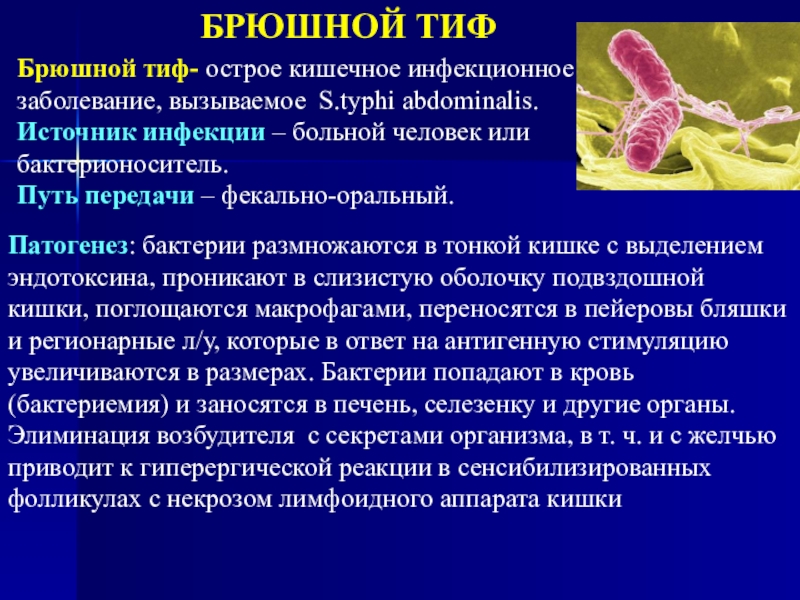
Слайд 2БРЮШНОЙ ТИФ
Брюшной тиф- острое кишечное инфекционное заболевание, вызываемое S.typhi abdominalis.
Источник
инфекции – больной человек или бактерионоситель.
размножаются в тонкой кишке с выделением эндотоксина, проникают в слизистую оболочку подвздошной кишки, поглощаются макрофагами, переносятся в пейеровы бляшки и регионарные л/у, которые в ответ на антигенную стимуляцию увеличиваются в размерах. Бактерии попадают в кровь (бактериемия) и заносятся в печень, селезенку и другие органы. Элиминация возбудителя с секретами организма, в т. ч. и с желчью приводит к гиперергической реакции в сенсибилизированных фолликулах с некрозом лимфоидного аппарата кишкиСлайд 3• По оценкам ВОЗ, ежегодно возникает 16–20 млн. случаев
новых заболеваний брюшного тифа
• Число смертельных исходов заболевания в
мире оценивается примерно в 600 тыс.• В связи с повсеместным распространением устойчивости Salmonella typhi к антимикробным препаратам, в настоящее время вполне реальна перспектива повторного появления БТ, неподдающегося лечению известными антибактериальными препаратами
• Единичные групповые вспышки заболевания
Слайд 4ИЗМЕНЕНИЯ ПРИ БРЮШНОМ ТИФЕ
I МЕСТНЫЕ
локализация: тонкая кишка (илеотиф), тонкая и
толстая кишка (илеоколотиф), толстая кишка (колотиф).
поражается слизистая оболочка и лимфоидный
аппарат кишечника.Изменения в пейеровых бляшках подвздошной кишки:
стадия мозговидного набухания
стадия некроза групповых фолликулов
стадия образования язв
стадия чистых язв
стадия заживления
Слайд 5II ОБЩИЕ ИЗМЕНЕНИЯ
Обусловлены распространением брюшнотифозных палочек в период персистирующей бактериемии.
розеолезная
сыпь (8-10день на коже живота, боковых поверхностях груди и на
спине)брюшнотифозные гранулемы
увеличение брыжеечных л/у
гепатоспленомегалия
вторичные метастатические инфекционные очаги
очаги хронической инфекции ( брюшнотифозный холецистит)
дистрофические изменения паренхиматозных органов
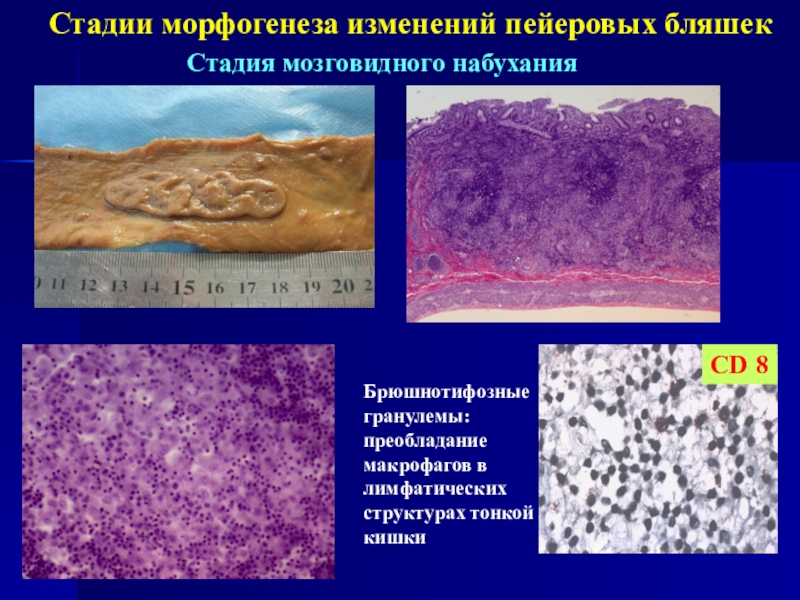
Слайд 6Стадии морфогенеза изменений пейеровых бляшек
Стадия мозговидного набухания
CD 8
Брюшнотифозные гранулемы:
преобладание макрофагов
в лимфатических структурах тонкой кишки
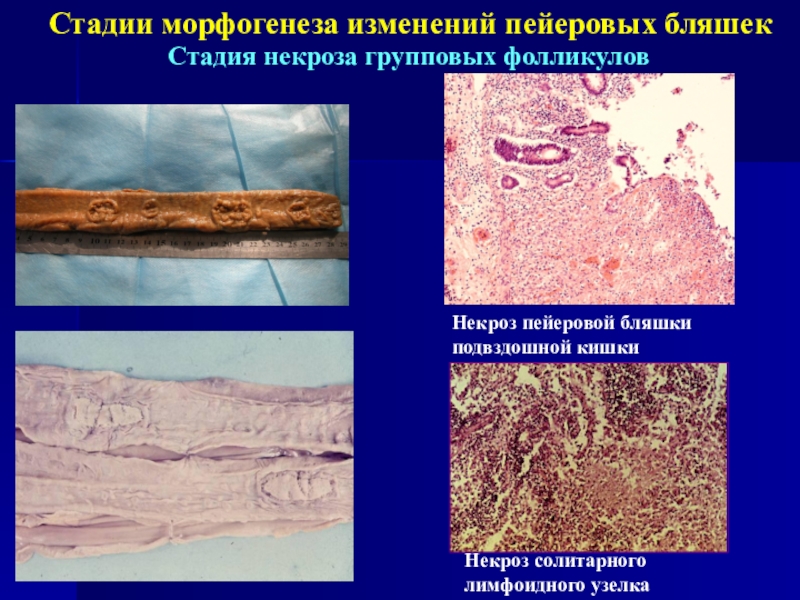
Слайд 7Стадии морфогенеза изменений пейеровых бляшек
Стадия некроза групповых фолликулов
Некроз пейеровой бляшки
подвздошной кишки
Некроз солитарного лимфоидного узелка
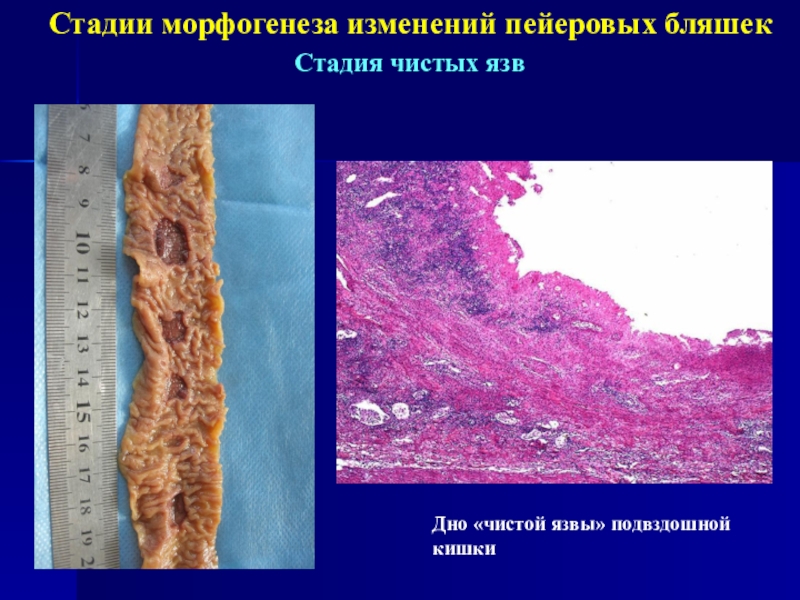
Слайд 8Стадии морфогенеза изменений пейеровых бляшек
Стадия чистых язв
Дно «чистой язвы» подвздошной
кишки
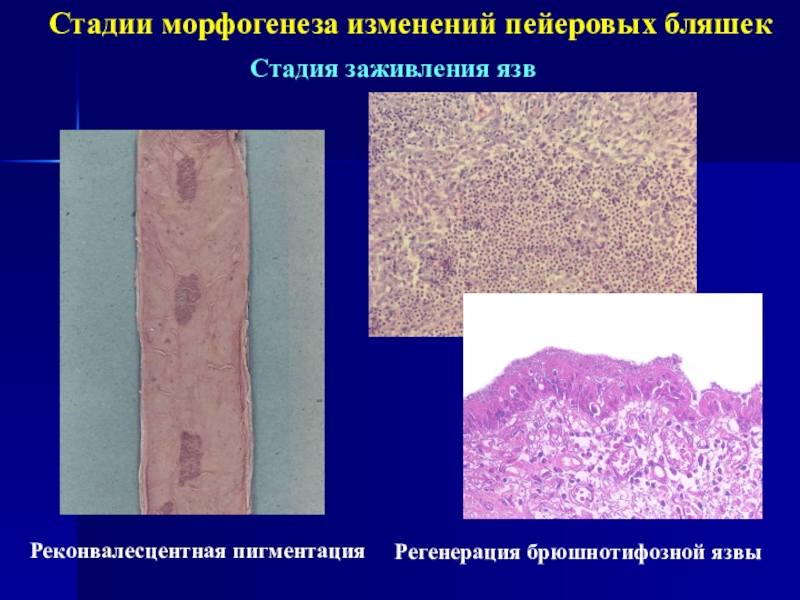
Слайд 9Стадии морфогенеза изменений пейеровых бляшек
Стадия заживления язв
Реконвалесцентная пигментация
Регенерация брюшнотифозной язвы
Слайд 10ИЗМЕНЕНИЯ Л/У БРЫЖЕЙКИ
Гиперплазия л/у
Макрофагальные гранулемы в мезентериальном л/у
CD 68
Некроз
мезентериального
лимфатического узла
Резкое преобладание макрофагов в мезентериальных лимфатических узлах
Слайд 11Осложнения брюшного тифа:
Кишечные
- кровотечение (стадия некроза фолликулов))
- прободение (стадия язв)
- перитонит
Внекишечные
- гнойный перихондрит гортани- восковидные (ценкеровские) некрозы прямых мышц
живота
- периоститы большеберцовой кости и межпозвонковых
дисков, остеомиелиты, артриты
- цистит, простатит
- присоединение вторичной инфекции с развитием
очаговой пневмонии, внутримышечных абсцессов
- брюшнотифорзный сепсис
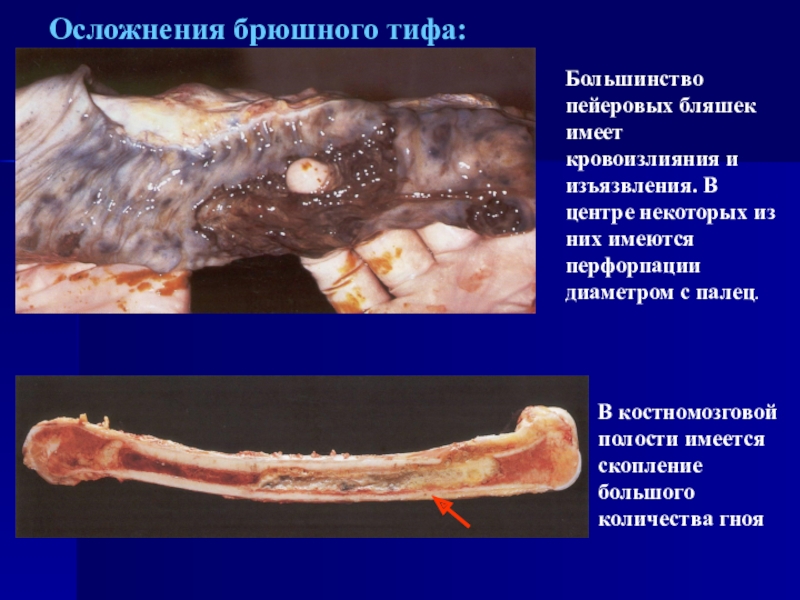
Слайд 12Осложнения брюшного тифа:
Большинство пейеровых бляшек имеет кровоизлияния и изъязвления. В
центре некоторых из них имеются перфорпации диаметром с палец.
В костномозговой
полости имеется скопление большого количества гнояСлайд 13ШИГЕЛЛЕЗ (ДИЗЕНТЕРИЯ)
ДИЗЕНТЕРИЯ – острое кишечное инфекцонное заболевание с преимущественным поражением
толстой кишки и явлениями интоксикации.
Возбудитель – шигеллы
Путь заражения – фекально-оральный
Источник
заражения – больной или носительПатогенез: заражение происходит через рот, бактерии размножаются на эпителии толстой кишки с последующим его разрушением и формированием десквамативного катара. Высвобожденный энтеротоксин при гибели эпителия вызывает вазонейропаралитический эффект с повышением сосудистой проницаемости, усилением экссудации и развитием фибринозного воспаления с формированием в последующем язвенных дефектов.
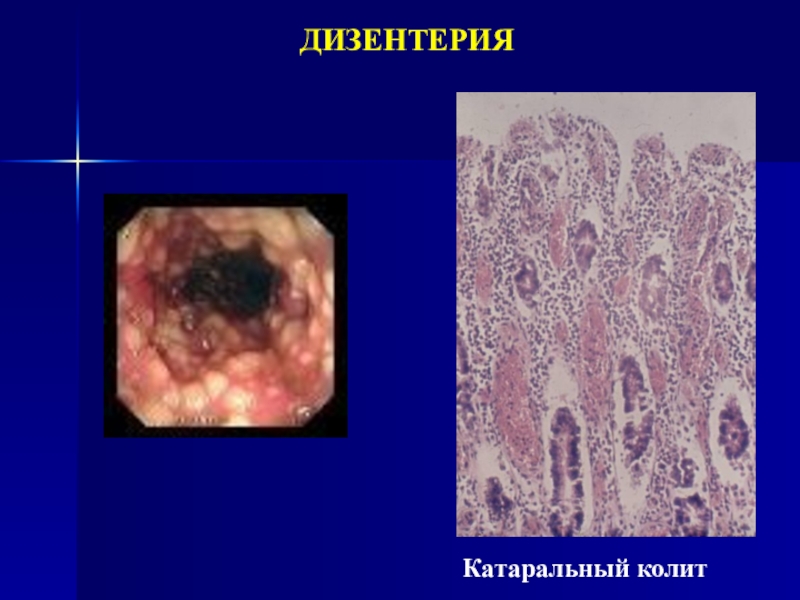
Слайд 14Патологическая анатомия дизентерии
I МЕСТНЫЕ ИЗМЕНЕНИЯ
Поражение слизистой оболочки толстой кишки (преимущественно
прямой и сигмовидной)
Стадии развития колита:
- катаральный колит
- фибринозный колит- стадия образования язв
- стадия заживления язв
Лимфаденит с явлениями миелоидной метаплазии
II ОБЩИЕ ИЗМЕНЕНИЯ: гиперплазия лимфоидных фолликулов селезенки, жировая дистрофия печени и сердца, некроз эпителия почечных канальцев; при хроническом течении – нарушение минерального обмена с формированием известковых метастазов.
Слайд 18ОСЛОЖНЕНИЯ ДИЗЕНТЕРИИ:
Кишечные
- перфорация язв с развитием перитонита
- парапроктит
- кровотечение
- рубцовые стенозы кишкиВнекишечные
- бронхопневмонии
- пиелит, пиелонефрит
- токсические (серозные) артриты
- пилефлебитические абсцессы печени
- при хроническом течении – амилоидоз,
интоксикация, кахексия
Слайд 19ХОЛЕРА
Холера – острое инфекционное диарейное заболевание с преимущественным поражением
желудка и тонкой кишки, склонное к эпидемическому (пандемическому) распространению и
сопровождающееся тяжелым обезвоживанием организма.Источник заражения – больной человек или вибриононоситель, выделяющий возбудителя во внешнюю среду.
Механизм передачи – фекально-оральный.
Пути распространения инфекции – водный, пищевой и контактно-бытовой.
Инфицирование может происходить через воду, продукты питания и предметы обихода, контаминированные холерными вибрионами.
Слайд 20ХОЛЕРА
Возбудителями холеры, склонной к эпидемическому (пандемическому) распространению, являются:
V. cholerae cholerae (классический) (1883 г, Гонконг, Р. Кох)
V. cholerae eltor (1906 г., карантинная станция Эль Тор в Египте)
V. cholerae bengal (1993 г., индийский штат Западная Бенгалия)
Нетоксигенные штаммы холерных вибрионов могут вызывать спорадические или групповые (при общем источнике инфицирования) заболевания, не склонные к эпидемическому распространению.
Слайд 21Патогенез: Проходя через ЖКТ, часть холерных вибрионов погибает в кислой
среде желудка, часть проникает в тонкий кишечник, где щелочная среда
и продукты распада белков способствуют их размножению.ХВ колонизируют слизистую оболочку кишки, не проникая в энтероциты. Накапливаясь в большом количестве, ХВ вырабатывают экзотоксин. Механизм действия холерного токсина заключается в превращении аденилатциклазы энтероцитов в постоянно активную форму, что нарушает реабсорбцию ионов натрия и хлора и повышает секрецию хлорид-ионов. Вслед за увеличением осмотического давления кишечного содержимого в просвет кишечника устремляется вода.
Профузная диарея обусловливает нарастающее обезвоживание организма, потерю калия и натрия.
Нарушается баланс электролитов, развивается гиповолемия.
ХОЛЕРА
Слайд 22КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
Потеря жидкости, достигающая 8-10% от веса тела больного, а
также солевой дефицит приводят к развитию алгида (от лат. algidus
– холодный).В клиническом отношении алгид характеризуется падением артериального давления (вплоть до его исчезновения), снижением температуры тела до 34° С, резкой одышкой (до 55-60 дыханий в мин), выраженным общим цианозом кожных покровов, судорогами мышц конечностей, живота, лица, афонией. Резко снижается тургор кожи, отмечается симптом «руки прачки».
Но в основном отмечаются случаи средней тяжести и легкого течения холеры, проявляющиеся диарейным синдромом с частотой стула от 5 до 20 раз в сутки и дегидратацией. Стул водянистый, с примесью слизи, напоминает рисовый отвар.
ХОЛЕРА
Слайд 24Холерный энтерит:
Отек и полнокровие слизистой оболочки
Гиперсекреция бокаловидных клеток
Очаговые кровоизлияния в
слизистой оболочке
ХОЛЕРА
Холерный гастроэнтерит:
Вакуолизация эпителиальных клеток и потеря ими микроворсинок
Десквамация эпителия
Серозно-геморрагический
энтерит и гастритСлайд 25
Алгидная форма
1. Раннее и резко выраженное трупное окоченение. Труп имеет вид, напоминающий «позу борца или боксера».2. Запавшие щеки и глаза, подсохшая роговица, резко выступающий рот и подбородок.
3. Кожа землистого цвета, синюшна на кончике носа, пальцах рук, мочках уха. Трупные пятна багрово-фиолетового цвета. На разрезе кожа, подкожная клетчатка, мышцы сухие.
4. Кровь темная, густая, напоминает «смородиновое желе».
5. Серозные оболочки (брюшина, плевра, перикард) - полнокровны, с точечными кровоизлияниями, сухие. Серозная оболочка тонких кишок может иметь «мраморный вид» (неравномерно полнокровная). Возможен слизистый выпот на серозном покрове брюшины и кишечника.
6. В тонком кишечнике значительное количество содержимого хлопьевидного характера, без цвета и запаха, напоминающего «рисовый отвар», иногда с примесью крови или желчи.
ХОЛЕРА
Слайд 26
Алгидная форма
7. Слизистая оболочка тонких кишок набухшая, полнокровная, отекшая, с мелкоочаговыми кровоизлияниями и отрубевидным налетом.8. Лимфатические фолликулы и пейеровы бляшки набухшие, нередко окружены венчиком кровоизлияний.
9. Лимфоузлы у корня брыжейки увеличены, плотные, на разрезе сочные.
В целом изменения в тонком кишечнике обозначают как острейший серозный или серозно-геморрагический энтерит.
10. В желудке острый серозно-геморрагический гастрит. Слизистая набухшая, гиперемирована, с очаговыми кровоизлияниями.
11. Толстый кишечник чаще без видимых изменений. Могут иметь место полнокровие и отек слизистой, мелкие кровоизлияния.
ХОЛЕРА
Слайд 27
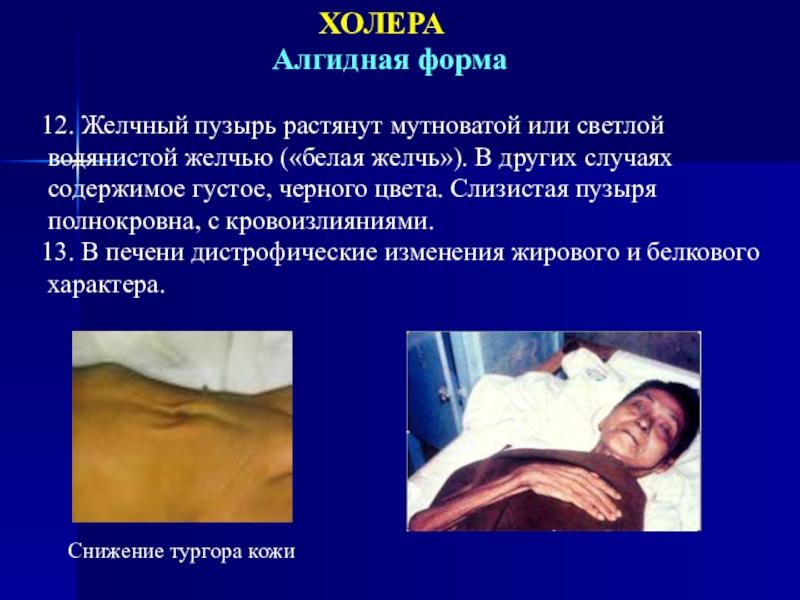
Алгидная форма
12. Желчный пузырь растянут мутноватой или светлой водянистой желчью («белая желчь»). В других случаях содержимое густое, черного цвета. Слизистая пузыря полнокровна, с кровоизлияниями.
13. В печени дистрофические изменения жирового и белкового характера.
ХОЛЕРА
Снижение тургора кожи
Слайд 28
Холерный тифоид
- Осложнение, возникающее в результате присоединения вторичной, в основном бактериальной микрофлоры.- Исчезают признаки обезвоживания, менее резко выражено трупное окоченение, нет морщинистости кожи, цианоза, кровь в сосудах жидкая.
- Изменения в тонком кишечнике м.б. лишь на ограниченных участках в виде очагов дифтеритического воспаления.
- На месте пейеровых бляшек слизистая оболочка некротизирована до слизистого слоя.
- В просвете кишок жидкое или полужидкое содержимое обычного цвета и запаха.
- Основные изменения развиваются в тонком кишечнике в виде фибринозного, чаще дифтеритического воспаления слизистой оболочки с серовато-зелеными наложениями и возможным образованием язв, напоминающие изменения при дизентерии. Возможны катаральные изменения слизистой оболочки толстой кишки.
Слайд 29
Холерный тифоид
- Почки увеличены,
капсула напряжена, легко снимается.Корковое вещество расширено, в мозговом – полнокровие
пирамид, слизистой лоханок.
- Печень с признаками зернистой и жировой дистрофии.
- Селезенка обычно увеличена, иногда с инфарктами.
Слайд 30ДИФТЕРИЯ
Дифтерия – острое инфекционное заболевание, характеризующееся местным фибринозным воспалением, чаще
всего слизистых оболочек рото- и носоглотки, а также явлениями общей
интоксикации, поражением сердечно-сосудистой, нервной и выделительной систем.Возбудитель — Corynebacterium diphtheriae
Источник инфекции: больной дифтерией, реконвалесцент и бактерионоситель.
Механизм передачи: преимущественно воздушно-капельный, но возможно и контактно-бытовым путем (через инфицированные предметы).
Основным признаком патогенности дифтерийных бактерий является способность вырабатывать экзотоксин. Дифтерийный токсин относится к сильнодействующим ядам, уступая лишь ботулитическому и столбнячному.
Слайд 31ДИФТЕРИЯ
Патогенез: возбудитель размножается в месте внедрения с выделением экзотоксина, оказывающего
цитопатическое действие (формирование некрозов), вазопаралитическое (повышение проницаемости стенок сосудов) и
нейропатическое действие. Параллельно происходит распространение токсина по лимфатическим и кровеносным путям по всему организму, что проявляется воспалением регионарных лимфатических узлов и общей интоксикацией с преимущественным поражением нервной системы, особенно периферической. Патологические изменения наблюдаются в сердце, почках, надпочечниках. Следует отметить, что нервные клетки сохраняются, поэтому возможна регенерация нервных волокон.Слайд 32ДИФТЕРИЯ
КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ
1. Местные изменения: дифтерия зева, гортани, глаза, кожи, половых
органов (дифтеритический вариант фибринозного воспаления).
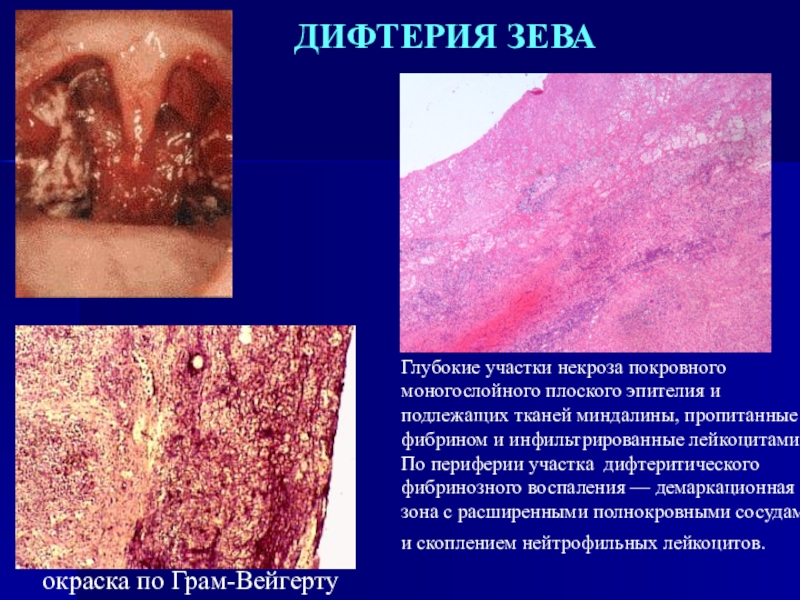
Слайд 33ДИФТЕРИЯ ЗЕВА
окраска по Грам-Вейгерту
Глубокие участки некроза покровного моногослойного плоского
эпителия и подлежащих тканей миндалины, пропитанные фибрином и инфильтрированные лейкоцитами.
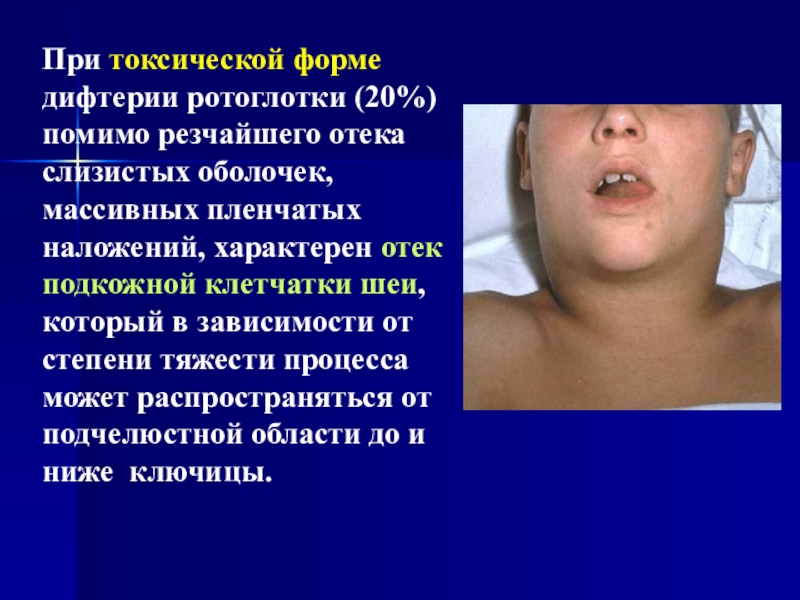
По периферии участка дифтеритического фибринозного воспаления — демаркационная зона с расширенными полнокровными сосудами и скоплением нейтрофильных лейкоцитов.Слайд 34При токсической форме дифтерии ротоглотки (20%) помимо резчайшего отека слизистых
оболочек, массивных пленчатых наложений, характерен отек подкожной клетчатки шеи, который
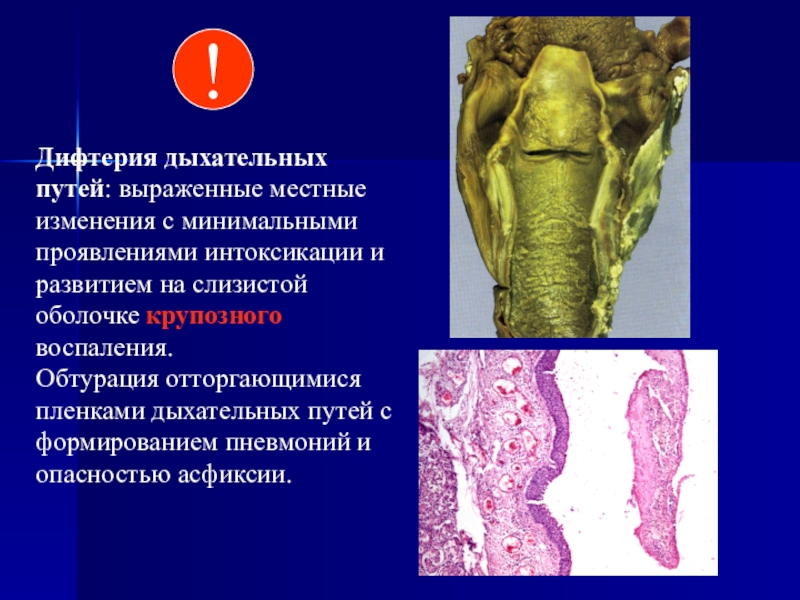
в зависимости от степени тяжести процесса может распространяться от подчелюстной области до и ниже ключицы.Слайд 35Дифтерия дыхательных путей: выраженные местные изменения с минимальными проявлениями интоксикации
и развитием на слизистой оболочке крупозного воспаления.
Обтурация отторгающимися пленками
дыхательных путей с формированием пневмоний и опасностью асфиксии.!
Слайд 36ДИФТЕРИЯ
КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ
2. Общие изменения: токсический миокардит с развитием раннего паралича
сердца, паренхиматозный неврит с формированием параличей (в т.ч. и позднего
паралича сердца), некротический нефроз с исходом в ОПН, кровоизлияние в надпочечники с развитием острой надпочечниковой недостаточности.Слайд 37СКАРЛАТИНА
Скарлатина - острое инфекционное заболевание стрептококковой природы с местными воспалительными
изменениями в зеве и экзантемой группы А.
Возбудитель – β-гемолитический
стрептококк группы АИсточник инфекции – больной любой формой стрептококковой инфекции
Путь передачи- воздушно-капельный
Входные ворота – слизистая оболочка миндалин, глотки, м.б. раневая поверхность(редко)
Слайд 38СКАРЛАТИНА
Патогенез:
В области входных ворот происходит размножение возбудителя с выработкой эритрогенного
эндотоксина, который обусловливает местные и общие изменения.
Местные изменения: на слизистой
оболочке возникает первоначально катаральное, а затем гнойное воспаление, формируется первичный скарлатинозный комплекс.Общие изменения: экзантема, температура, интоксикация, инфекционно-аллергические реакции.
Слайд 39СКАРЛАТИНА
Периоды течения заболевания:
• инкубационный
• начальный период - начальные признаки интоксикации,
катаральная ангина, язык обложен белым налетом, яркая ограниченная краснота по
дужкам в зеве, гиперплазия л/у.• период разгара – «пылающий зев», «малиновый язык», максимальные проявления ангины (некротическая, гнойная), экзантема (мелкоточечная сыпь ярко-красного цвета, покрывает всю поверхность тела, за исключением носогубного треугольника) • период выздоровления – как исход экзантемы на коже появляется шелушение — крупное, пластинчатое на ладонях и подошвах и мелкое, отрубевидное на туловище. .
Слайд 40
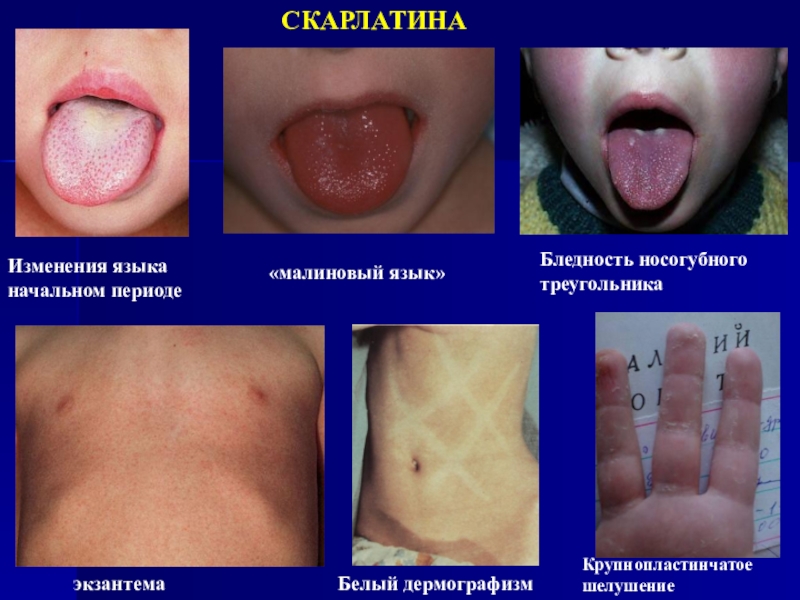
СКАРЛАТИНА
Изменения языка начальном периоде
«малиновый язык»
Белый дермографизм
экзантема
Бледность носогубного треугольника
Крупнопластинчатое шелушение
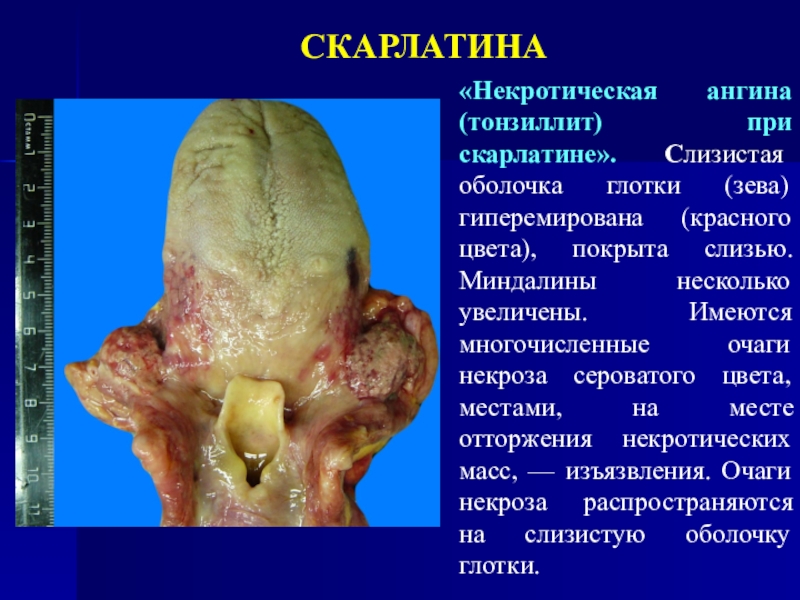
Слайд 41СКАРЛАТИНА
«Некротическая ангина (тонзиллит) при скарлатине». Слизистая оболочка глотки (зева) гиперемирована
(красного цвета), покрыта слизью. Миндалины несколько увеличены. Имеются многочисленные очаги
некроза сероватого цвета, местами, на месте отторжения некротических масс, — изъязвления. Очаги некроза распространяются на слизистую оболочку глотки.Слайд 42СКАРЛАТИНА
ОСЛОЖНЕНИЯ:
Септические
- заглоточный абсцесс, флегмона шеи
- отит
- артрит
- гнойный
остеомиелит височной кости- абсцесс головного мозга, менингит
- сепсис
инфекционно-аллергические
- гломерулонефрит
- миокардит, эндокардит
- синовит
- васкулит
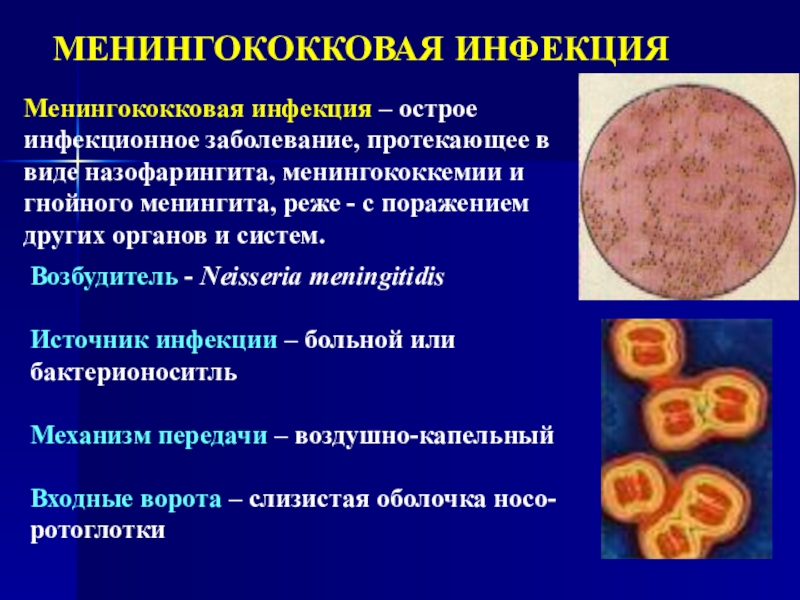
Слайд 43 МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ
Менингококковая инфекция – острое инфекционное заболевание,
протекающее в виде назофарингита, менингококкемии и гнойного менингита, реже - с
поражением других органов и систем.Возбудитель - Neisseria meningitidis
Источник инфекции – больной или бактерионоситль
Механизм передачи – воздушно-капельный
Входные ворота – слизистая оболочка носо-ротоглотки
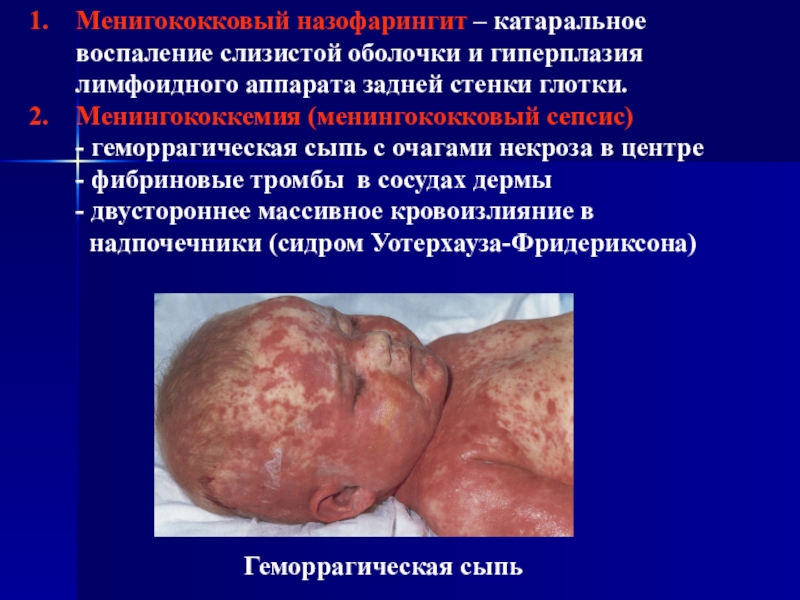
Слайд 44Менигококковый назофарингит – катаральное воспаление слизистой оболочки и гиперплазия лимфоидного
аппарата задней стенки глотки.
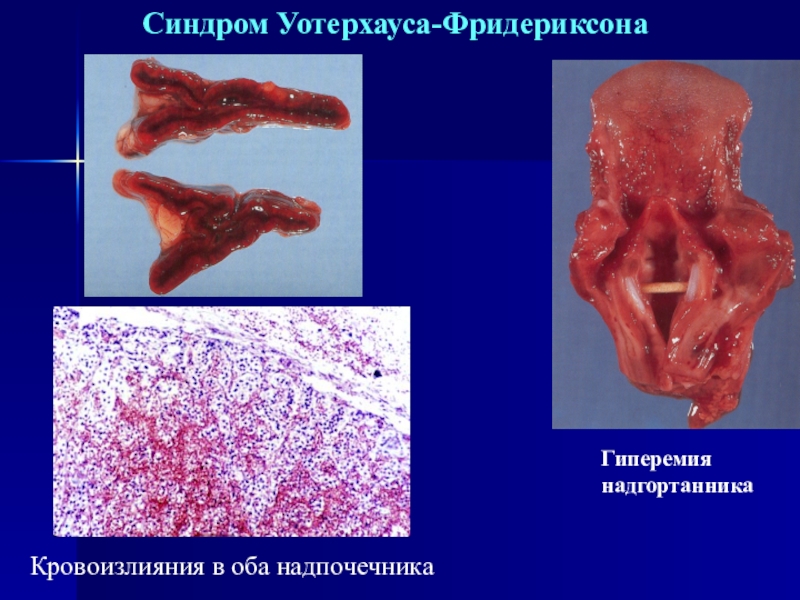
Менингококкемия (менингококковый сепсис)
- геморрагическая
сыпь с очагами некроза в центре- фибриновые тромбы в сосудах дермы
- двустороннее массивное кровоизлияние в
надпочечники (сидром Уотерхауза-Фридериксона)
Геморрагическая сыпь
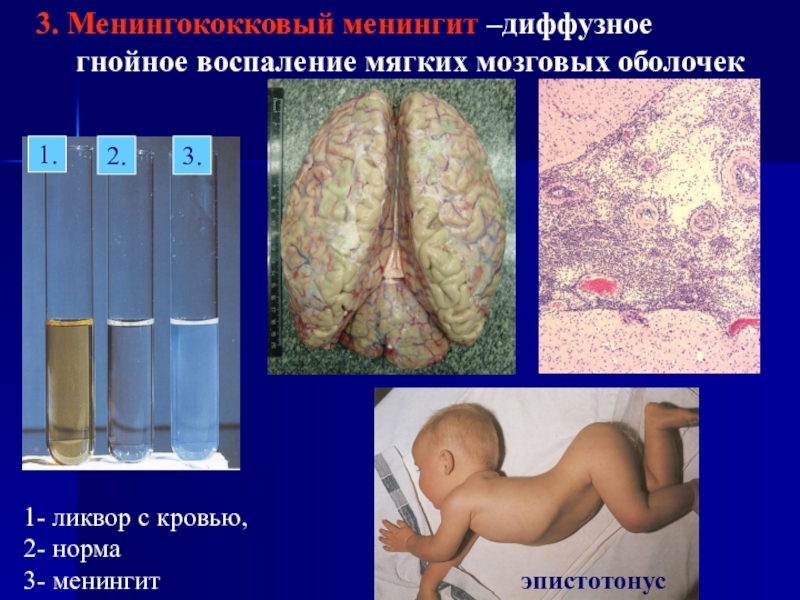
Слайд 463. Менингококковый менингит –диффузное гнойное воспаление мягких мозговых оболочек
1.
2.
3.
1- ликвор
с кровью, 2- норма
3- менингит
эпистотонус
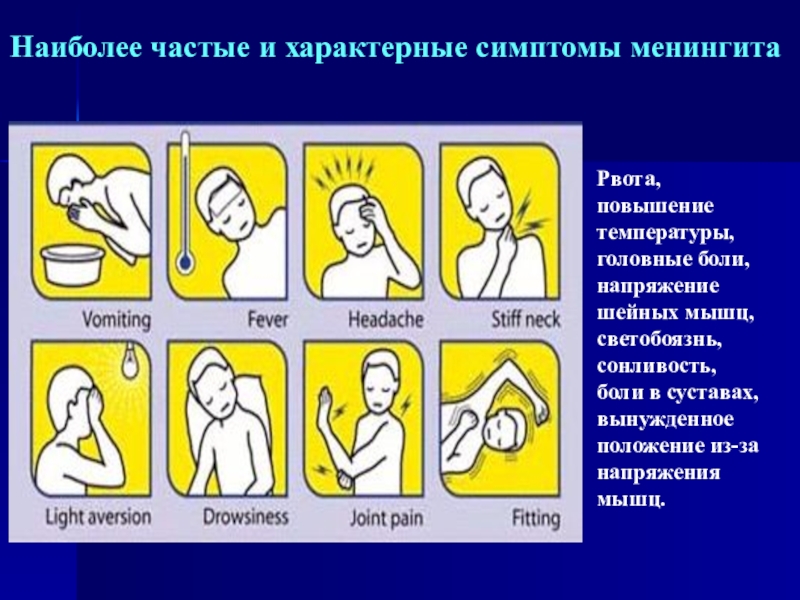
Слайд 47Рвота, повышение температуры, головные боли, напряжение шейных мышц, светобоязнь, сонливость,
боли в суставах, вынужденное положение из-за напряжения мышц.
Наиболее частые и
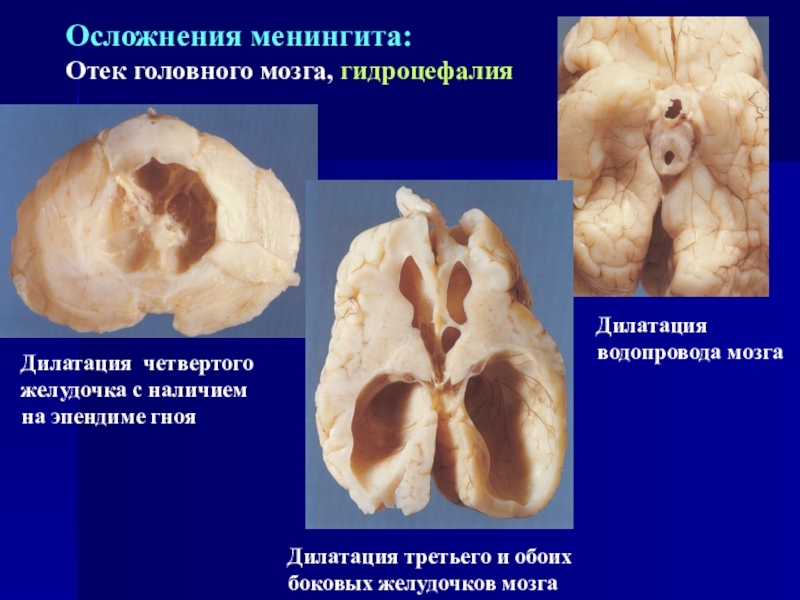
характерные симптомы менингита Слайд 48Осложнения менингита:
Отек головного мозга, гидроцефалия
Дилатация четвертого желудочка с наличием на
эпендиме гноя
Дилатация водопровода мозга
Дилатация третьего и обоих боковых желудочков мозга
Слайд 49СЕПСИС
Сепсис- особая форма тяжелой генерализованной инфекции, при которой макроорганизм не
способен локализовать инфекционный процесс.
Однако на настоящий момент нет общепринятого
мнения о сущности, определении и классификации сепсиса. Отличие сепсиса от других инфекций:
полиэтиологичен
не заразен
проявления болезни трафаретны
отсутствует цикличность
местные и общие изменения не имеют специфических
особенностей
6. не вырабатывается иммунитет
Слайд 50Классификация И.В.Давыдовского
Возглавлял в годы ВОВ патологоанатомическую службу тыловых эвакогоспиталей Наркомздрава
СССР.
Итоги изучения боевой травмы и ее осложнений - двухтомник «Огнестрельная рана человека» (1952-54 гг.). Сепсис - особая форма генерализации инфекции с утратой зависимости общей реакции организма от местного очага, бывшего источником генерализации.Слайд 51Классификация И.В.Давыдовского
Септикопиемия
Септицемия
Затяжной септический эндокардит
Хрониосепсис
Слайд 52Сепсис — это синдром системного воспалительного ответа (ССВО) на инвазию
различных инфекционных агентов
ССВО — это системный воспалительный ответ на
повреждение тканей инфекционной или неинфекционной природы (инфекция, механическая травма, ожоги, панкреатит, тяжелые отравления, ишемия тканей и т.д.) ACCP/SCCM, Чикаго, 1992, Барселона, 2002
● Температура тела : ниже 36° С или выше 38 ° С
● Количество сердечных сокращений в минуту: более 90
● Количество дыханий в минуту: более 20
● Лейкоцитоз периферической крови: менее 4000 или
более 12000х106/л
Слайд 53Синдром полиорганных нарушений (синдром полиорганной недостаточности — СПОН) — клинический
синдром прогрессирующей, но потенциально обратимой дисфункции двух или более органов
(систем) с угрожающими нарушениями гомеостаза.Элементы СПОН: респираторный дистресс-синдром взрослых, кардиогенная недостаточность кровообращения, острая почечная недостаточность, ДВС-синдром и др.
ACCP/SCCM, Чикаго, 1992, Барселона, 2002
Классификация сепсиса: предсепсис, сепсис, тяжелый сепсис, септический шок
!
В патологоанатомическом диагнозе необходима расшифровка термина СПОН
Слайд 57Классификация сепсиса
По клинико-морфологическим проявлениям
- септикопиемия
- септицемия
- септический эндокардит (острый, подострый)
2. По
этиологическому принципу ( бактерии, грибы)3. По входным воротам
3. По длительности течения
- острейший (1-3 суток)
- острый (до 14 суток)
- подострый (более 2 и не менее 12 недель)
- хронический (более 3 месяцев, иногда годы)
Слайд 58СЕПТИКОПИЕМИЯ
Септикопиемия – наличие при сепсисе гнойничков различных тканях и органах,
возникающих в результате гематогенного распространения микробных эмболов из септического очага.
Септический
очаг – фокус воспаления, преимущественно гнойного, в котором происходит накопление микроорганизмов, распространяющихся затем гематогенно и лимфогенно по органам и тканям.Гнойные метастазы – очаги воспаления, возникающие вследствие гематогенного перемещения в ткани патологического материала из другого очага септического процесса.
Слайд 59СЕПТИКОПИЕМИЯ
Патологическая анатомия:
Макроскопические изменения
Местные изменения
- септический очаг (очаг
гнойного воспаления), лимфангит, лимфаденит
- флебит, тромбофлебит
2. Общие
изменения:-геморрагический с-м, желтушное окрашивание кожи и склер за счет гемолиза эритроцитов
- изменение органов иммуногенеза: «септическая селезенка», гиперплазия костного мозга, л/у. уменьшение тимуса
-дистрофические изменения и дисциркуляторные расстройства паренхиматозных органов
Слайд 62СЕПТИЦЕМИЯ
СЕПТИЦЕМИЯ – форма сепсиса при отсутствии метастатических септических очагов.
Патологическая анатомия:
Макроскопические
изменения
1. Местные изменения
- септический очаг (очаг гнойного
воспаления), лимфангит, лимфаденит- флебит, тромбофлебит
2. Общие изменения:
-быстрое наступление гнилостных изменений трупа
- более выраженный гемолиз («лаковая кровь», бронзовый оттенок кожи)
- выраженный геморрагический синдром
- проявления инфекционно-токсического шока по органам
(шоковая почка, шоковые легкие и печень)
Слайд 63СЕПТИЦЕМИЯ
Патологическая анатомия:
Микроскопические изменения
Местные изменения
- микроколонии микробов в
сосудах и капиллярах органов иногда с повреждением эндотелия и микронекрозами
сосудистой стенки без клеточной реакции2. Общие изменения:
- увеличение НГ в капиллярах органов
- поражение микроциркуляторного русла, характеризующееся выраженным полнокровием, кровоизлияниями, стазом
- морфологические изменения, характерные для СПОН, респираторного дистресс-синдрома взрослых, ДВС-синдрома, септического шока.
Слайд 64СЕПТИЦЕМИЯ
«Шоковая почка»
Стаз
Кровоизлияния в кишечник
Смешанный фибрино-эритроцитарный тромб в капиллярах клубочка
Слайд 65гиалиновые мембраны
ДВС-СИНДРОМ
Фибриновые микротромбы (красного цвета) в просвете легочных вен
Окраска по Marcius-Scarlet-Blue
Слайд 66СЕПТИЧЕСКИЙ ЭНДОКАРДИТ
Септический эндокардит – особая форма поражения внутренней оболочки сердца,
протекающая с бактериемией, лихорадкой, шумами сердца, петехиями, анемией и воспалительными
процессами в эндокарде и клапанах, которые могут вызвать недостаточность или реже – стеноз клапанных отверстий.Классификация:
1. - первичный (на неизмененных клапанах – болезнь Черногубова)
- вторичный (на измененных клапанах)
2. по течению:
- острый
- подострый
Поражение - аортальный и митральный клапан, при инфицировании через венозные катетеры и у внутривенных наркоманов – клапаны правых камер сердца.
Слайд 67СЕПТИЧЕСКИЙ ЭНДОКАРДИТ
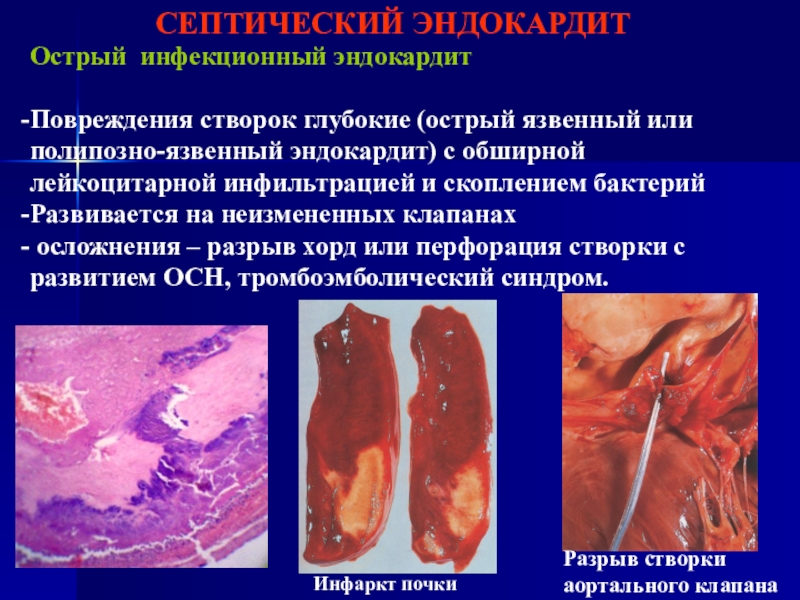
Острый инфекционный эндокардит
Повреждения створок глубокие (острый язвенный или полипозно-язвенный
эндокардит) с обширной лейкоцитарной инфильтрацией и скоплением бактерий
Развивается на неизмененных
клапанахосложнения – разрыв хорд или перфорация створки с развитием ОСН, тромбоэмболический синдром.
Инфаркт почки
Разрыв створки аортального клапана
Слайд 68СЕПТИЧЕСКИЙ ЭНДОКАРДИТ
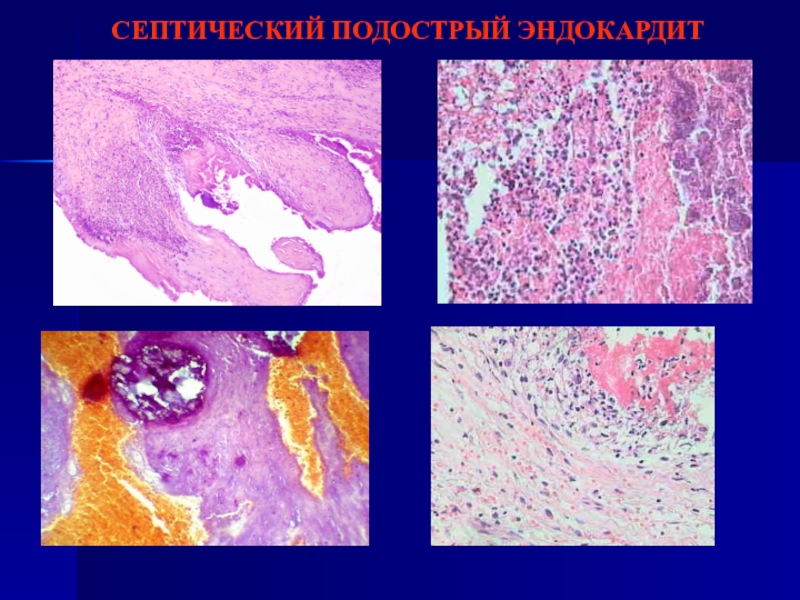
Подострый инфекционный эндокардит
- чаще бывает вторичным
бактерии находятся
глубоко под слоями тромботических наложений
на клапанах массивные легко крошащиеся
наложения, содержащие очаги обызвествления, при удалении – язвы (полипозно-язвенный эндокардит)желтуха (цвет «кофе с молоком»)
выраженная сенсибилизация, иммунокомплексные реакции (гломерулонефрит, васкулит)
типичные проявления: кровоизлияния в кожу и подкожную клетчатку (пятна Джейнуэя), кровоизлияния в конъюнктиве у внутреннего угла глаза (пятна Лукина-Либмана), узелки Ослера на ланонях (проявление продуктивного капиллярита)
Слайд 69СЕПТИЧЕСКИЙ ЭНДОКАРДИТ
Вегетации на неизмененных створках аортального и митрального клапанов (болезнь
Черногубова)
Пятна Лукина-Либмана
Слайд 71Особенности септического эндокардита у наркоманов
ГНОЙНЫЕ МЕТАСТАТИЧЕСКИЕ ОЧАГИ
РАЗВИЕ ГНОЙНОГО ПОЛИПОЗНО-ЯЗВЕННОГО ЭНДОКАРДИТА
ПОРАЖЕНИЕ
ПРЕИМУЩЕСТВЕННО ТРЕХСТВОРЧАТОГО КЛАПАНА
ОТСУТСТВИЕ ИММУНОКОМПЛЕКСНЫХ ПОРАЖЕНИЙ
Слайд 72
ПРИМЕР НЕВЕРНО СФОРМУЛИРОВАННОГО
ПАТОЛОГОАНАТОМИЧЕСКОГО ДИАГНОЗА
ОСНОВНОЕ ЗАБОЛЕВАНИЕ: СЕПСИС, СЕПТИКОПИЕМИЯ (НЕУТОЧНЕННОЙ ЭТИОЛОГИИ):
СЕПТИЧЕСКИЕ МИОКАРДИТ, ГЕПАТИТ, АПОСТЕМАТОЗНЫЙ ГНОЙНЫЙ НЕФРИТ, ДВУСТОРОННЯЯ ПНЕВМОНИЯ, СЕПТИЧЕСКАЯ СЕЛЕЗЕНКА
ОСЛОЖНЕНИЯ: ДИСТРОФИЯ ВНУТРЕННИХ ОРГАНОВ. ОСТРОЕ ВЕНОЗНОЕ ПОЛНОКРОВИЕ. ОТЕК ЛЕГКИХ И ГОЛОВНОГО МОЗГА
МЕДИЦИНСКОЕ СВИДЕТЕЛЬСТВО О СМЕРТИ:
а) ИНТОКСИКАЦИЯ
б) СЕПТИКОПИЕМИЯ (А 41.2)
в) –
Слайд 73
ПРИМЕР ПРАВИЛЬНО СФОРМУЛИРОВАННОГО
ПАТОЛОГОАНАТОМИЧЕСКОГО ДИАГНОЗА
Основное заболевание: Стафилококковый сепсис (после случайного
укола пальца … — по данным истории болезни), бактериологическое исследование
трупной крови, органов — … (дата), септикопиемия: множественные двусторонние субплевральные абсцессы легких, апостематозный нефрит. Синдром системного воспалительного ответа: интерстициальные гепатит и миокардит, гиперплазия селезенки (масса 380 г.) (А41.2).Осложнения основного заболевания: Синдром полиорганной недостаточности: острая печеночно-почечная недостаточность (лабораторные показатели). ДВС-синдром, выраженная жировая дистрофия печени и миокарда, некротический нефроз.
После гистологического и других исследований диагноз дополняется или уточняется