Слайд 1Корь
Выполнила: Назарчук Ю.Е.
Группа: ЛД2-С12Б
Слайд 2История
Вероятно, корь была широко распространена везде, где жил человек. Первое
дошедшее до нас классическое описание кори было сделано иранским ученым Рази
в 915 году н.э. Описаны эпидемии кори в Европе в 15 и 16 веках. В 17 веке идет активное изучение этого заболевания. Приходят к выводу, что корь и скарлатина — это разные заболевания. В 1898 г. Коплик описал на слизистой оболочке рта пятна, которые встречаются только у больных корью. В настоящее время эти пятна носят его имя. В 1911 году ученые открыли вирусную природу кори, а в 1940 году искусственно выделили возбудителя в пробирке. Реальная возможность снижения заболеваемости этой инфекцией появилась только в 1954 г., благодаря исследованиям J. Enders и Т. Peebles, выделившим от больного вирус кори и продемонстрировавшим его размножение в культуре клеток. Эти исследования явились в дальнейшем основой создания коревых вакцин, применение которых привело к существенному снижению заболеваемости корью, смертности и летальности от этой инфекции во многих странах мира.
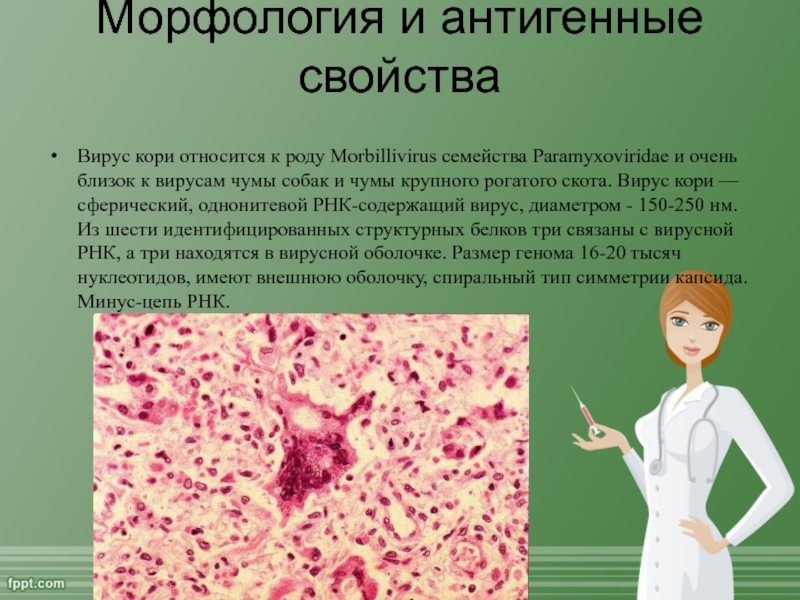
Слайд 3Морфология и антигенные свойства
Вирус кори относится к роду Morbillivirus семейства
Paramyxoviridae и очень близок к вирусам чумы собак и чумы
крупного рогатого скота. Вирус кори — сферический, однонитевой РНК-содержащий вирус, диаметром - 150-250 нм. Из шести идентифицированных структурных белков три связаны с вирусной РНК, а три находятся в вирусной оболочке. Размер генома 16-20 тысяч нуклеотидов, имеют внешнюю оболочку, спиральный тип симметрии капсида. Минус-цепь РНК.
Слайд 4Основные антигены вируса кори — гемагглютинин, белок F и нуклеокапсидный белок NP.
AT к гемагглютинину и F-протеину проявляют цитотоксическое действие, направленное против
инфицированных клеток.
В клеточных культурах вирус кори вызывает отчетливый цитопатический эффект (ЦПЭ): формирование многоядерного синцития (т.н. гигантских клеток), содержащего ядра разрушенных клеток. Это явление связано с гемолитическими свойствами вируса. ЦПЭ аналогичен патологическим проявлениям, наблюдаемым в инфицированных тканях, включая кожную сыпь и пятна Коплика.
Слайд 5Культивирование
Вирус кори хорошо адаптируется к росту во
многих первичных и перевиваемых культурах тканей человека и животных, однако
для выделения вируса от больных наиболее пригодны два типа первичных культур: ткани почек человека и ткани почек обезьян. Основа такой избирательности неизвестна, однако ее существование, впервые отмеченное Enders иPeebles, подтверждено наблюдениями во многих лабораториях. Для культивирования коревого вируса использовали также лейкоциты человека и обезьян. Размножение клеток вируса кори сопровождается образованием гигантских многоядерных клеток – симпластов, а также появлением цитоплазматических и внутриядерных включений. Вирус кори размножается медленно; требуется 2—4 дня в культуре перевиваемых клеток и 6—10 дней в первичной культуре, чтобы он достиг наивысшего титра. После этого титр вируса в культуральной жидкости остается постоянным в течение 1—3 недель, пока не разрушатся все клетки.
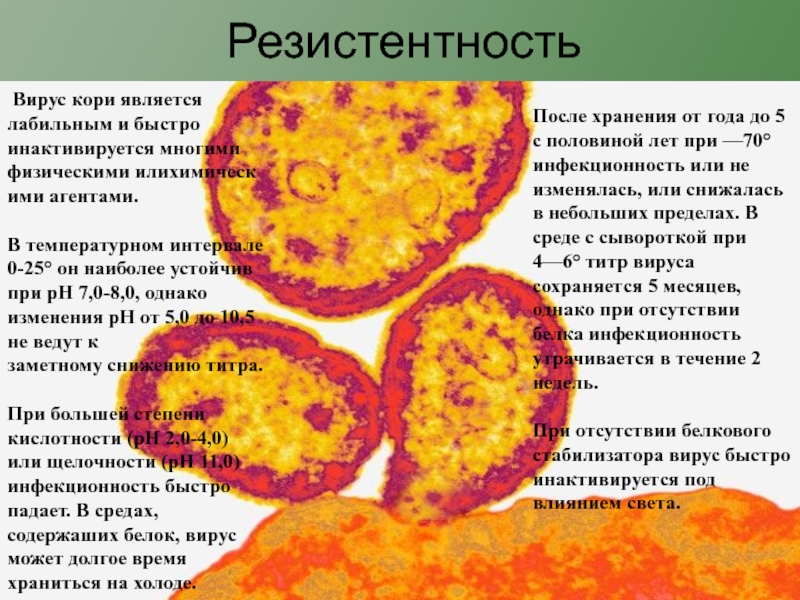
Слайд 6Резистентность
После хранения от года до 5 с половиной лет при
—70° инфекционность или не изменялась, или снижалась в небольших пределах.
В среде с сывороткой при 4—6° титр вируса сохраняется 5 месяцев, однако при отсутствии белка инфекционность утрачивается в течение 2 недель.
При отсутствии белкового стабилизатора вирус быстро инактивируется под влиянием света.
Вирус кори является лабильным и быстро инактивируется многими физическими илихимическими агентами.
В температурном интервале 0-25° он наиболее устойчив при рН 7,0-8,0, однако изменения рН от 5,0 до 10,5 не ведут к заметному снижению титра.
При большей степени кислотности (рН 2,0-4,0) или щелочности (рН 11,0) инфекционность быстро падает. В средах, содержаших белок, вирус может долгое время храниться на холоде.
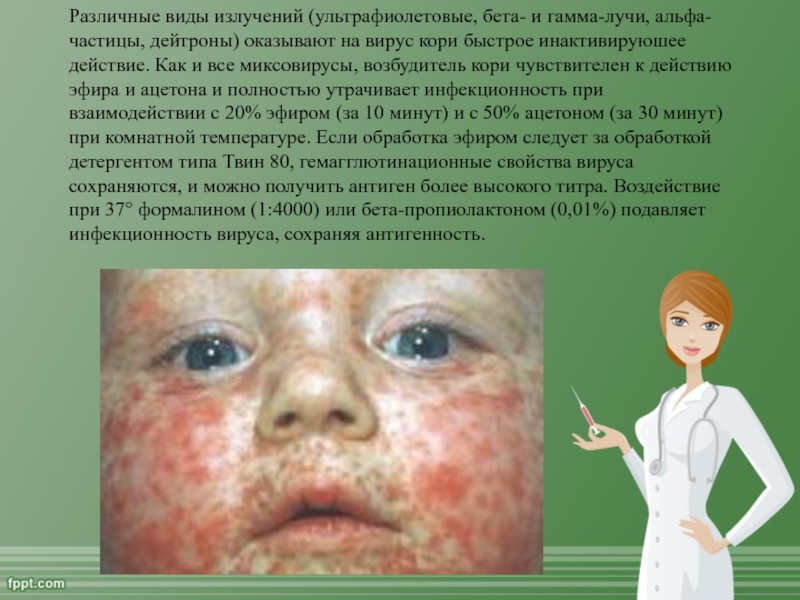
Слайд 7 Различные виды излучений (ультрафиолетовые, бета- и гамма-лучи,
альфа-частицы, дейтроны) оказывают на вирус кори быстрое инактивируюшее действие. Как
и все миксовирусы, возбудитель кори чувствителен к действию эфира и ацетона и полностью утрачивает инфекционность при взаимодействии с 20% эфиром (за 10 минут) и с 50% ацетоном (за 30 минут) при комнатной температуре. Если обработка эфиром следует за обработкой детергентом типа Твин 80, гемагглютинационные свойства вируса сохраняются, и можно получить антиген более высокого титра. Воздействие при 37° формалином (1:4000) или бета-пропиолактоном (0,01%) подавляет инфекционность вируса, сохраняя антигенность.
Слайд 8Эпидемиология
Путь передачи инфекции — воздушно-капельный, вирус выделяется
во внешнюю среду в большом количестве больным человеком со слизью
во время кашля, чихания и т. д. Вирус кори по отношению к другим вирусам обладает высокой летучестью.
Источник инфекции — больной корью в любой форме, который заразен для окружающих с последних дней инкубационного периода (последние 2 дня) до 4-го дня высыпаний. С 5-го дня высыпаний больной считается незаразным.
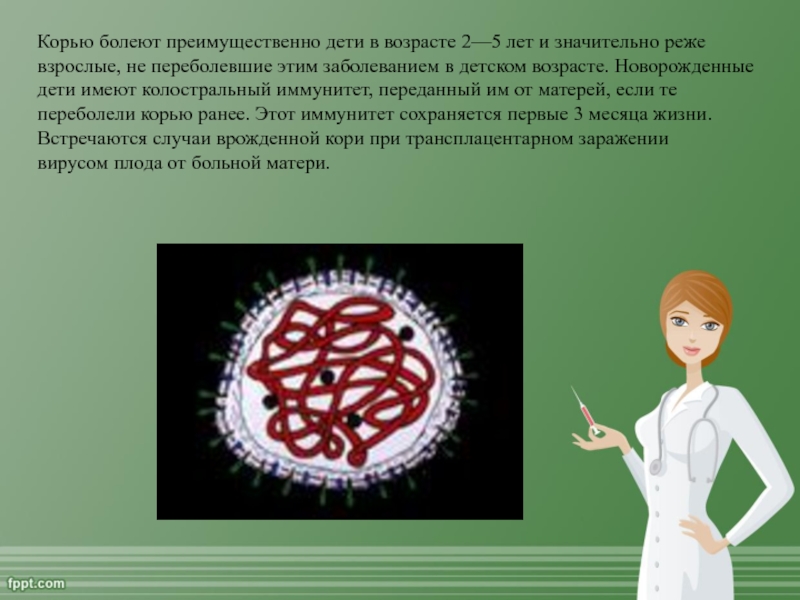
Слайд 9 Корью болеют преимущественно дети в возрасте 2—5 лет и
значительно реже взрослые, не переболевшие этим заболеванием в детском возрасте.
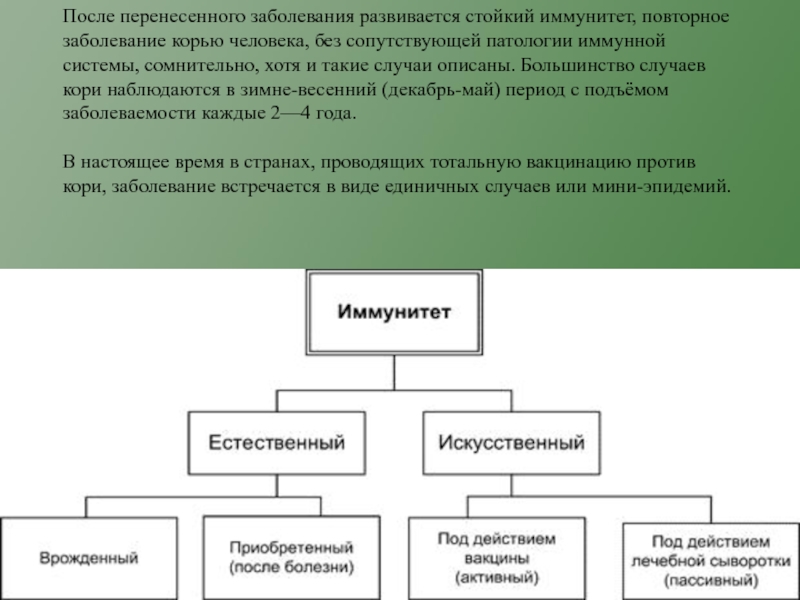
Новорожденные дети имеют колостральный иммунитет, переданный им от матерей, если те переболели корью ранее. Этот иммунитет сохраняется первые 3 месяца жизни. Встречаются случаи врожденной кори при трансплацентарном заражении вирусом плода от больной матери.
Слайд 10 После перенесенного заболевания развивается стойкий иммунитет, повторное
заболевание корью человека, без сопутствующей патологии иммунной системы, сомнительно, хотя
и такие случаи описаны. Большинство случаев кори наблюдаются в зимне-весенний (декабрь-май) период с подъёмом заболеваемости каждые 2—4 года.
В настоящее время в странах, проводящих тотальную вакцинацию против кори, заболевание встречается в виде единичных случаев или мини-эпидемий.
Слайд 11Патогенез
Проникновение вируса в организм человека происходит через
слизистую оболочку верхних дыхательных путей и далее с током крови (первичная виремия)
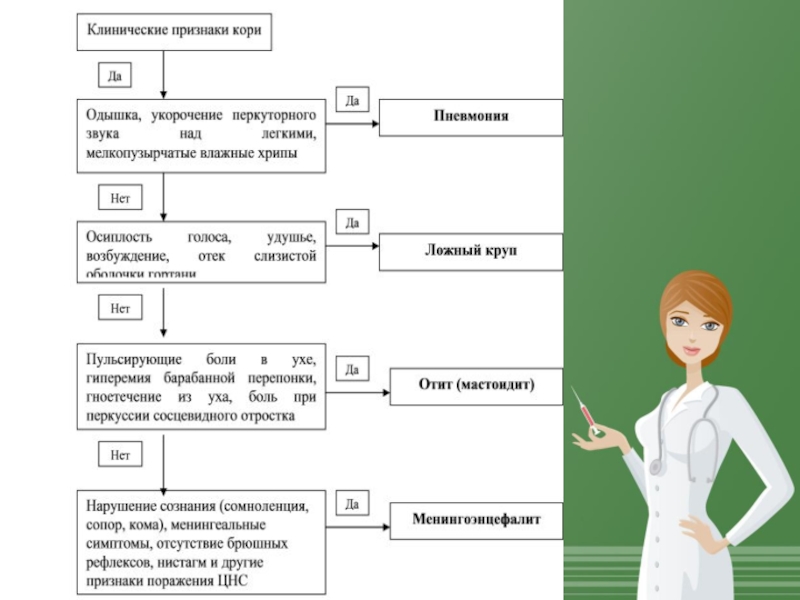
вирус попадает в ретикулоэндотелиальную систему (лимфатические узлы) и поражает все виды белых кровяных клеток. С 3-го дня инкубационного периода в лимфоузлах, миндалинах, селезенкеможно обнаружить типичные гигантские многоядерные клетки Warthin-Finkeldey с включениями в цитоплазме. После размножения в лимфатических узлах вирус снова попадает в кровь, развивается повторная (вторичная) виремия, с которой связано начало клинических проявлений болезни. Вирус кори подавляет деятельность иммунной системы (возможно непосредственное поражение Т-лимфоцитов), происходит снижение иммунитета и как следствие развитие тяжелых вторичных, бактериальных осложнений с преимущественной локализацией процессов в органах дыхания. Вирус возможно вызывает и временный гиповитаминоз витамина А.
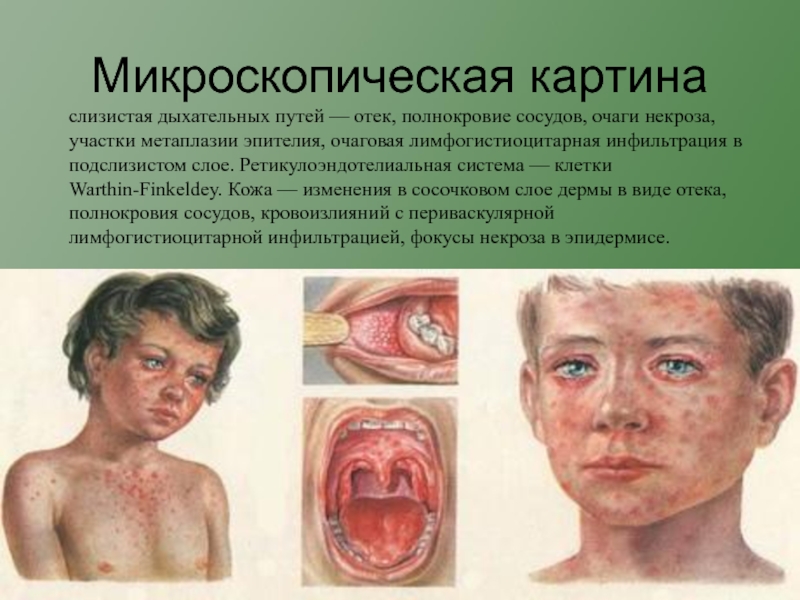
Слайд 12Микроскопическая картина
слизистая дыхательных путей — отек, полнокровие сосудов,
очаги некроза, участки метаплазии эпителия, очаговая лимфогистиоцитарная инфильтрация в подслизистом слое. Ретикулоэндотелиальная система —
клетки Warthin-Finkeldey. Кожа — изменения в сосочковом слое дермы в виде отека, полнокровия сосудов, кровоизлияний с периваскулярной лимфогистиоцитарной инфильтрацией, фокусы некроза в эпидермисе.
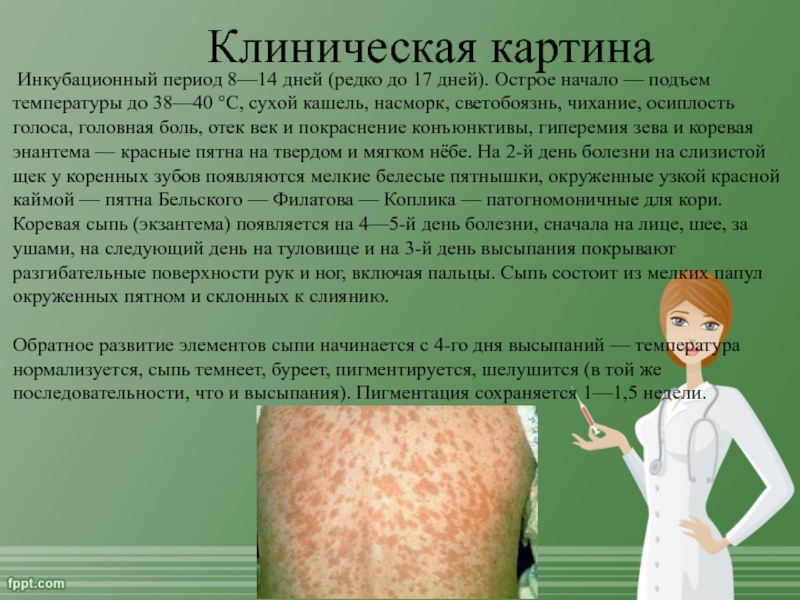
Слайд 13 Клиническая картина
Инкубационный период 8—14 дней (редко до
17 дней). Острое начало — подъем температуры до 38—40 °C, сухой кашель, насморк, светобоязнь,
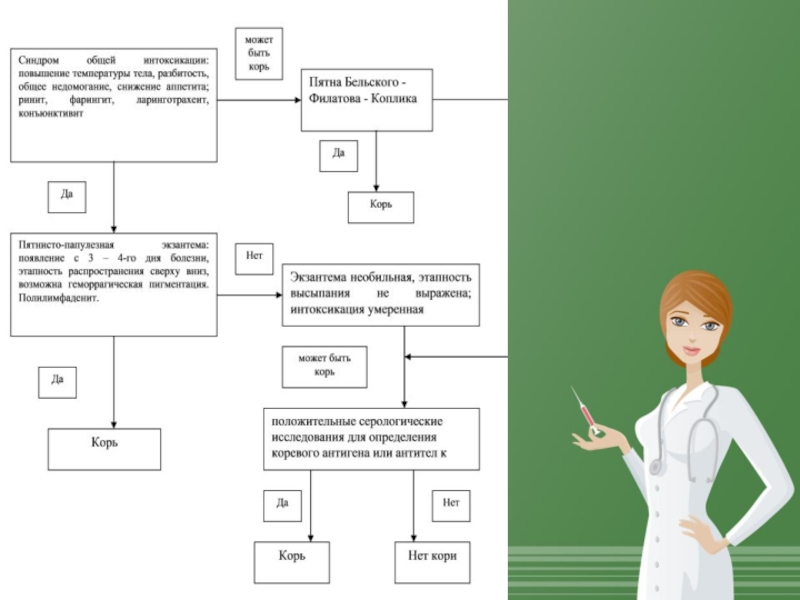
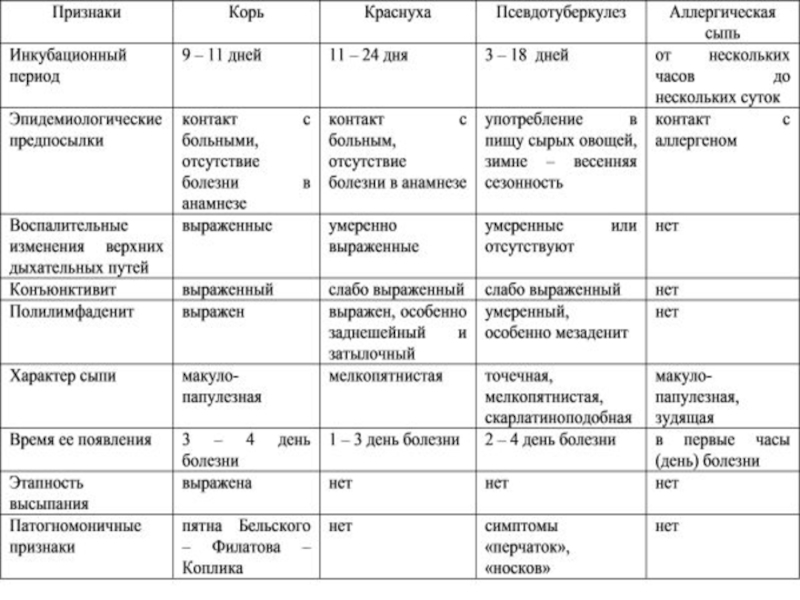
чихание, осиплость голоса, головная боль, отек век и покраснение конъюнктивы, гиперемия зева и коревая энантема — красные пятна на твердом и мягком нёбе. На 2-й день болезни на слизистой щек у коренных зубов появляются мелкие белесые пятнышки, окруженные узкой красной каймой — пятна Бельского — Филатова — Коплика — патогномоничные для кори. Коревая сыпь (экзантема) появляется на 4—5-й день болезни, сначала на лице, шее, за ушами, на следующий день на туловище и на 3-й день высыпания покрывают разгибательные поверхности рук и ног, включая пальцы. Сыпь состоит из мелких папул окруженных пятном и склонных к слиянию.
Обратное развитие элементов сыпи начинается с 4-го дня высыпаний — температура нормализуется, сыпь темнеет, буреет, пигментируется, шелушится (в той же последовательности, что и высыпания). Пигментация сохраняется 1—1,5 недели.
Слайд 14Лабораторная диагностика
Для лабораторной диагностики коревой вирусной инфекции практическое применение находят
следующие методы: цитологическое исследование окрашенных мазков носового отделяемого; выделение вируса
в культуре ткани; исследование сыворотки больного на наличие антител (нейтрализующих, комплементсвязывающих и подавляющих гемагглютинацию).
Слайд 15Серологическая диагностика
Реакция нейтрализации. Реакцию нейтрализации можно проводить на белых мышах-сосунках,
используя адаптированный штамм вируса.
Реакция связывания комплемента.
Реакция торможения гемагглютинации.
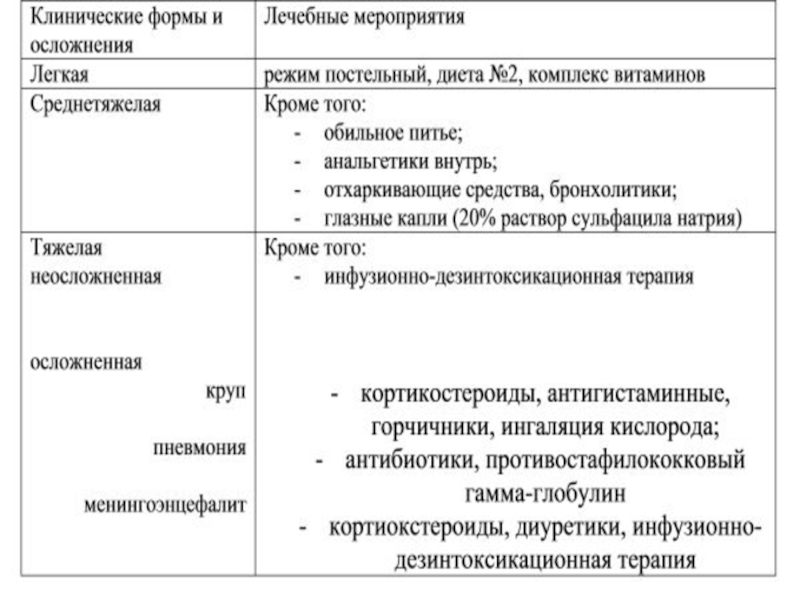
Слайд 16Лечение
Симптоматическое, в случае развития пневмонии или других бактериальных осложнений показаны антибиотики,
в тяжелых случаях крупа используются кортикостероиды.Рибавирин показал свою эффективность in vitro. Для
профилактики и лечения могут использоваться большие дозы витамина А.
Слайд 17Специфическая профилактика
Препараты, применяемые против кори
Первая вакцинация делается детям в 12
месяцев, в 20 месяцев и 6 лет проводят ревакцинацию.
1. Гамма-глобулин
сыворотки человеческой крови для профилактики кори
2. Коревые вакнины
3. Живая коревая вакцина для введении без гамма-глобулина
4. Живая коревая вакцина института полиомиелита и вирусных энцефалитов АМН СССР (ЖКВ АМН СССР)
5. Живая коревая вакцина на человеческих диплоидных клетках из штамма Л-16.
6. Коревой гемагглютинирующий антиген