Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
КРОВОТЕЧЕНИЯ
Содержание
- 1. КРОВОТЕЧЕНИЯ
- 2. ПЛАН ЛЕКЦИИАКТУАЛЬНОСТЬ ПРОБЛЕМЫ Статистические показатели материнской смертности: структура и динамикаКЛАССИФИКАЦИЯ АКУШЕРСКИХ КРОВОТЕЧЕНИЙПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫПРЕЖДЕВРЕМЕННАЯ ОТСЛОЙКА НОРМАЛЬНОРАСПОЛОЖЕННОЙ ПЛАЦЕНТЫСПИСОК ЛИТЕРАТУРЫ
- 3. МАТЕРИНСКАЯ СМЕРТНОСТЬМЕСТО КРОВОТЕЧЕНИЙ В СТРУКТУРЕ ПРИЧИН МАТЕРИНСКОЙ СМЕРТНОСТИСТАТИСТИКА. ПРОБЛЕМЫ. ПЕРСПЕКТИВЫКРОВОТЕЧЕНИЯ В АКУШЕРСТВЕБЕРЕМЕННОСТЬРОДЫПОСЛЕРОДОВЫЙ ПЕРИОД (42 дня)
- 4. СТРУКТУРА МАТЕРИНСКОЙ СМЕРТНОСТИКРОВОТЕЧЕНИЕГЕСТОЗСЕПСИСЭКСТРАГЕНИТАЛЬНЫЕ ЗАБОЛЕВАНИЯЭкономически слаборазвитые страныЭкономически высокоразвитые страныСТАТИСТИКА. ПРОБЛЕМЫ. ПЕРСПЕКТИВЫМАТЕРИНСКАЯ СМЕРТНОСТЬВНЕМАТОЧНАЯ БЕРЕМЕННОСТЬЭМБОЛИЯ ОКОЛОПЛОДНЫМИ ВОДАМИ
- 5. СТРУКТУРА ПРИЧИН МАТЕРИНСКОЙ СМЕРТНОСТИ В РОССИИ (2004)КРОВОТЕЧЕНИЯ В АКУШЕРСТВЕСТАТИСТИКА. ПРОБЛЕМЫ. ПЕРСПЕКТИВЫ
- 6. ДИНАМИКА ПОКАЗАТЕЛЯ МАТЕРИНСКОЙ СМЕРТНОСТИ И ЧАСТОТЫ КРОВОТЕЧЕНИЙ В ЕЕ СТРУКТУРЕ (Россия)КРОВОТЕЧЕНИЯ В АКУШЕРСТВЕСТАТИСТИКА. ПРОБЛЕМЫ. ПЕРСПЕКТИВЫ
- 7. Частота преждевременных родов при ПОНРП и ПП
- 8. ОСОБЕННОСТИ АКУШЕРСКИХ КРОВОТЕЧЕНИЙКРОВОТЕЧЕНИЯ В АКУШЕРСТВЕСТАТИСТИКА. ПРОБЛЕМЫ. ПЕРСПЕКТИВЫ
- 9. Классификация акушерских кровотечений Кровотечения во время
- 10. Кровотечения во время беременности (1)I половина беременности
- 11. Кровотечения во время беременности (2) II половина
- 12. Кровотечения во время I и II периодов
- 13. PLACENTA PREVIA «на пути» 0,1 - 0,9 %
- 14. Предлежание плаценты (Placenta praevia)Прикрепление плаценты в области
- 15. Классификация предлежаний плацентыПолное (центральное) предлежание плаценты (placenta
- 16. Классификация предлежаний плацентыНизкое прикрепление плаценты - нижний
- 17. Анатомич.зевГистологич.зевперещеек
- 18. Слайд 18
- 19. Причины возникновения предлежания плацентыСо стороны матери-Дистрофические изменения
- 20. Миграция плацентыЧастота ПП в I триместре – 50%Частота ПП в III триместре 0,5%
- 21. Варианты миграции плацентыI – следование за растягивающейся
- 22. Клиническая картина предлежания плацентыКровотечение (чаще в 30-35
- 23. Осложнения во время беременности при ПП
- 24. Диагностика предлежания плацентыКлиническая картина – кровотечениеОценка акушерско-гинекологического
- 25. Диагностика предлежания плацентыНаружное исследование – приемы Леопольда-ЛевицкогоВысокое стояние предлежащейчасти плодаНеправильные положенияплода
- 26. Диагностика предлежания плацентыВнутреннее (влагалищное) исследованиеЦервикальный канал непроходимЦервикальный каналпроходимНаличие тестоватости в одномиз сводов влагалищаПальпация плацентарной ткани
- 27. Влагалищное исследование с целью уточнения диагноза предлежания
- 28. Диагностика предлежаний плацентыДополнительные методы исследованияУЗИТочность диагностики – 98%
- 29. Дифференциальная диагностикаВсе вышеперечисленные возможные причины кровотечений во время беременности и родов
- 30. ВРАЧЕБНАЯ ТАКТИКА ПРИ ПРЕДЛЕЖАНИИ ПЛАЦЕНТЫ
- 31. Ведение беременных с ПП в условиях женской
- 32. Ведение беременных при предлежании плаценты в условиях
- 33. Умеренные или незначительные кровянистые выделенияГестационный срокМенее 36
- 34. Тактика при ПП во время родовПолное предлежание
- 35. ПРОГНОЗ при ПП ПЕРИНАТАЛЬНАЯ СМЕРТНОСТЬ НЕ ПРЕВЫШАЕТ 10%(основная причина гибели – недоношенность)
- 36. Преждевременная отслойка нормально расположенной плаценты –
- 37. Факторы, способствующие фиксации плаценты к стенке маткиФиксация якорными ворсинамиПрогестероновый блокВнутриматочное давление
- 38. Причины преждевременной отслойки нормально расположенной плацентыПредрасполагающиеваскулопатии (гестозы;
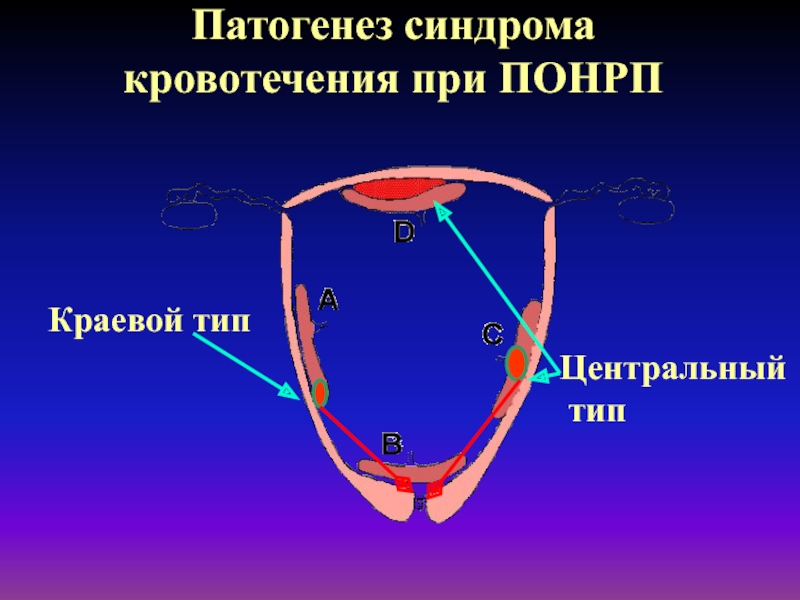
- 39. Классификации ПОНРП по локализации и клиническому течениюЦентральнаяКраеваяЧастичная-прогрессирующая-не прогрессирующаяII. Полная
- 40. Классификация ПОНРП по площади отслойкиЛегкая – менее
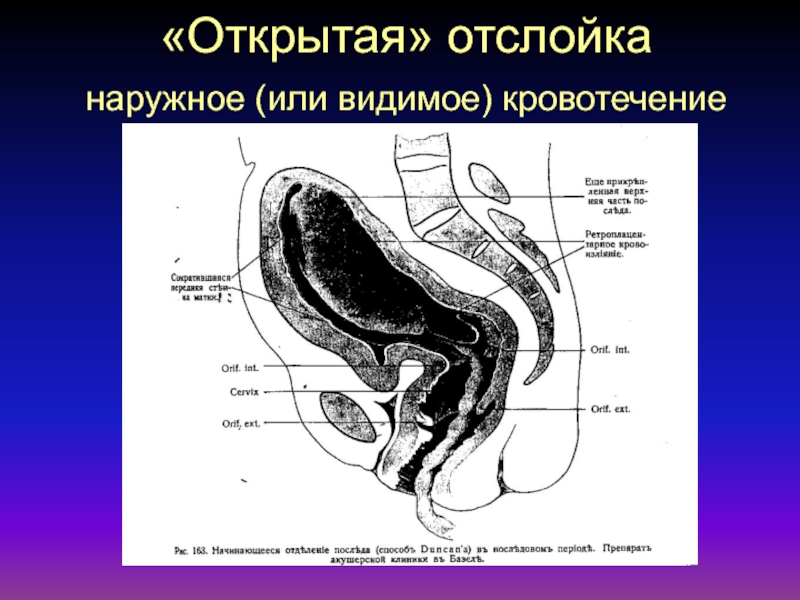
- 41. «Открытая» отслойка наружное (или видимое) кровотечение
- 42. «Закрытая» отслойкавнутреннее (или скрытое) кровотечение Комбинированное (или смешанное) кровотечение: частично видимое и частично скрытое.
- 43. Патогенез синдрома кровотечения при ПОНРПКраевой типЦентральный тип
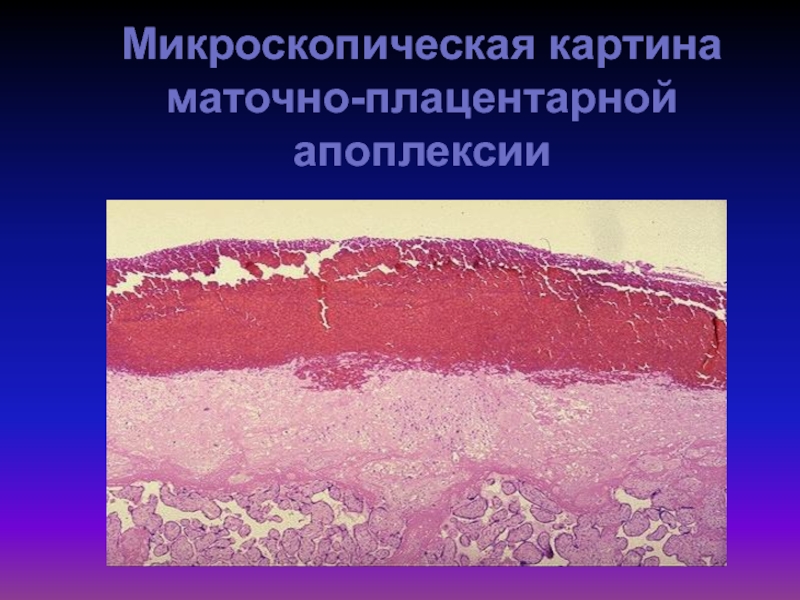
- 44. Осложнения ПОНРПМаточно-плацентарная апоплексияТромбо-геморрагический синдром (ДВС-синдром)
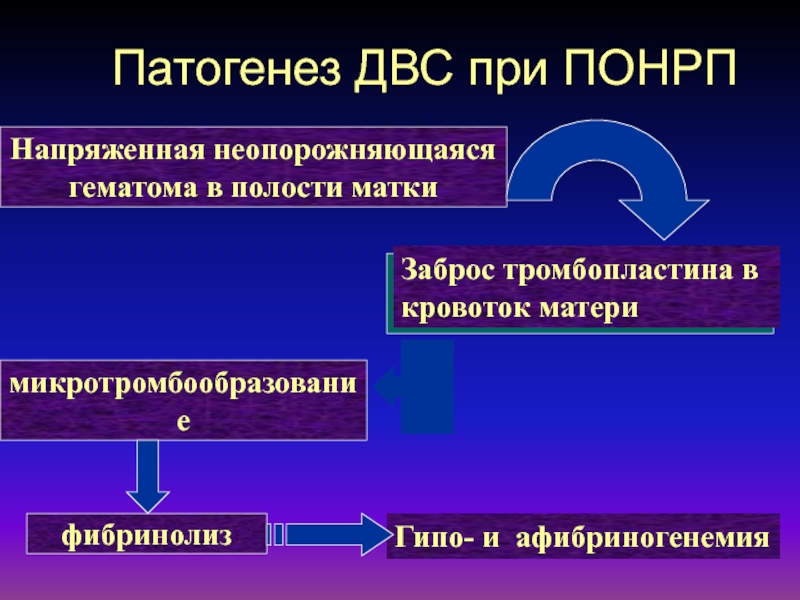
- 45. Патогенез ДВС при ПОНРПНапряженная неопорожняющаяся гематома в полости маткиЗаброс тромбопластина в кровоток материмикротромбообразованиефибринолизГипо- и афибриногенемия
- 46. Микроскопическая картина маточно-плацентарной апоплексии
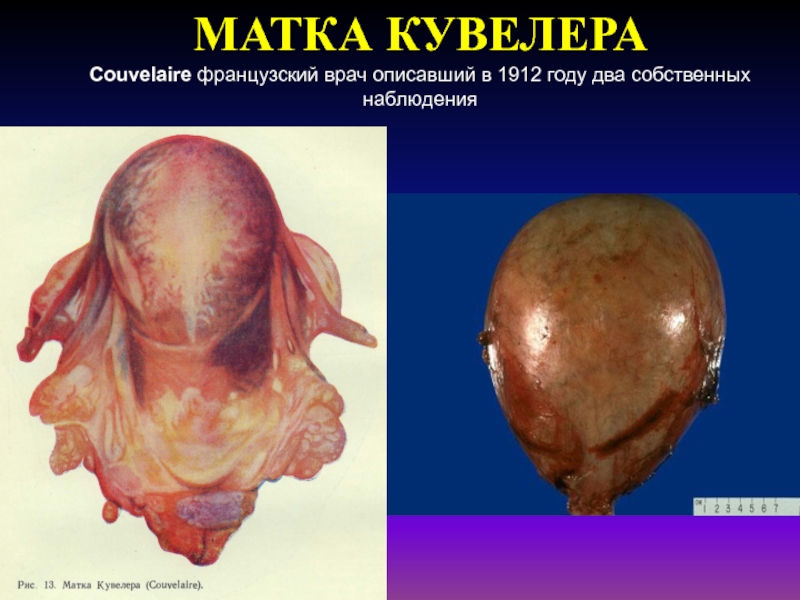
- 47. МАТКА КУВЕЛЕРАCouvelaire французский врач описавший в 1912 году два собственных наблюдения
- 48. Основные синдромы, характерные для ПОНРПБолевой синдромКровотечениеСиндром внутриутробнойгипоксии плода
- 49. Клиника (1) БОЛЬчаще острая, внезапнаянарастающая,
- 50. Клиника (2)
- 51. Особенности кровотечения при ПОНРПЗакрытая отслойка центрального типаОткрытая отслойкапериферического типаВнутреннеекровотечениеКомбинированное (внутренне-наружное)кровотечениеКомбинированное (наружно-внутреннее)кровотечениеНаружное кровотечение
- 52. Клиника (3)Гипертонус и болезненность матки (невозможность пальпации
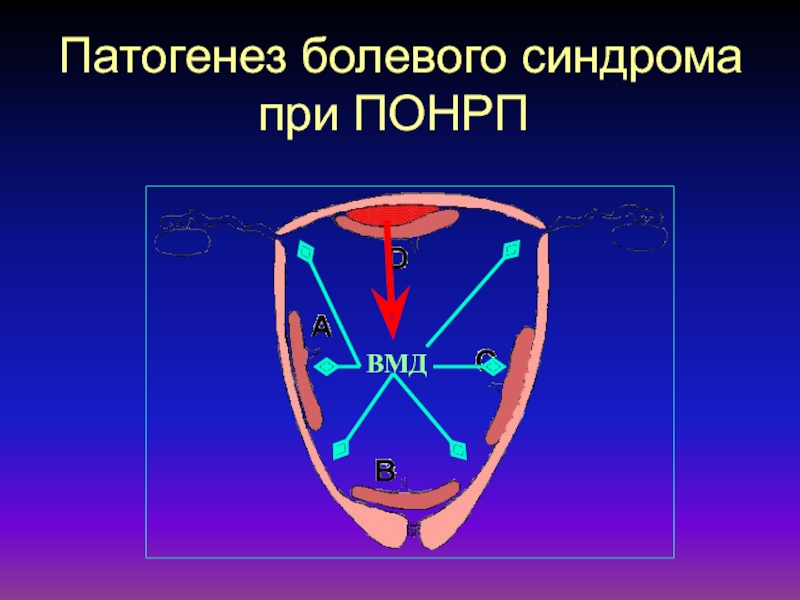
- 53. Патогенез болевого синдрома при ПОНРПВМД
- 54. Клиника (4)Двигательная активность плода выражена или ослабленаОстрая
- 55. Синдром внутриутробной гипоксии плодаСамый ранний симптом при любом типе отслойки
- 56. ЛЕГКАЯ СТЕПЕНЬ (Объем кровопотери не превышает
- 57. ЛЕГКАЯ СТЕПЕНЬ Лечение: при удовлетворительном состоянии
- 58. СРЕДНЯЯ СТЕПЕНЬ (Объем кровопотери 100 -
- 59. ТЯЖЕЛАЯ СТЕПЕНЬ (Объем кровопотери более 500
- 60. Клиническая картина ПОНРПЗакрытая отслойкаПостоянные боли распирающегохарактераКровотечение скудное
- 61. ДиагностикаАнамнезОбъективное обследование (классическая клиническая картина только у
- 62. Дифференциальная диагностикаПредлежание плацентыРазрыв краевого синуса плацентыРазрыв сосудов пуповиныРазрыв маткиОстрая хирургическая патология
- 63. Состояние плодаПлод живПлод мертвОтсутствие возможности для родоразрешения
- 64. Консервативное выжидательное ведение беременных и рожениц допускается
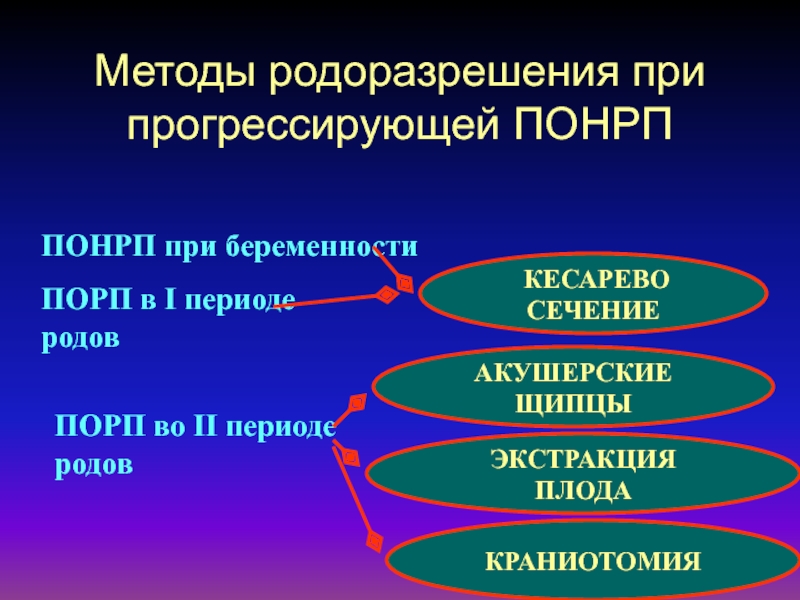
- 65. Тактика врача при постановке диагноза острой прогрессирующей
- 66. Методы родоразрешения при прогрессирующей ПОНРППОНРП при беременностиПОРП
- 67. ПРОГНОЗ при ПОНРППЕРИНАТАЛЬНАЯ СМЕРТНОСТЬ30%
- 68. Контрольный вопрос: Причины кровотечения во втором и третьем триместрах беременности?
- 69. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1ГОУ ВПО «Хакасский государственный университет им. Н.Ф. Катанова» Медико-психолого-социальный институт Кафедра педиатрии,
акушерства и гинекологии
Слайд 2ПЛАН ЛЕКЦИИ
АКТУАЛЬНОСТЬ ПРОБЛЕМЫ
Статистические показатели материнской смертности: структура и динамика
КЛАССИФИКАЦИЯ АКУШЕРСКИХ
КРОВОТЕЧЕНИЙ
ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ
ПРЕЖДЕВРЕМЕННАЯ ОТСЛОЙКА НОРМАЛЬНОРАСПОЛОЖЕННОЙ ПЛАЦЕНТЫ
СПИСОК ЛИТЕРАТУРЫ
Слайд 3МАТЕРИНСКАЯ СМЕРТНОСТЬ
МЕСТО КРОВОТЕЧЕНИЙ В СТРУКТУРЕ ПРИЧИН
МАТЕРИНСКОЙ СМЕРТНОСТИ
СТАТИСТИКА. ПРОБЛЕМЫ. ПЕРСПЕКТИВЫ
КРОВОТЕЧЕНИЯ В
АКУШЕРСТВЕ
БЕРЕМЕННОСТЬ
РОДЫ
ПОСЛЕРОДОВЫЙ ПЕРИОД (42 дня)
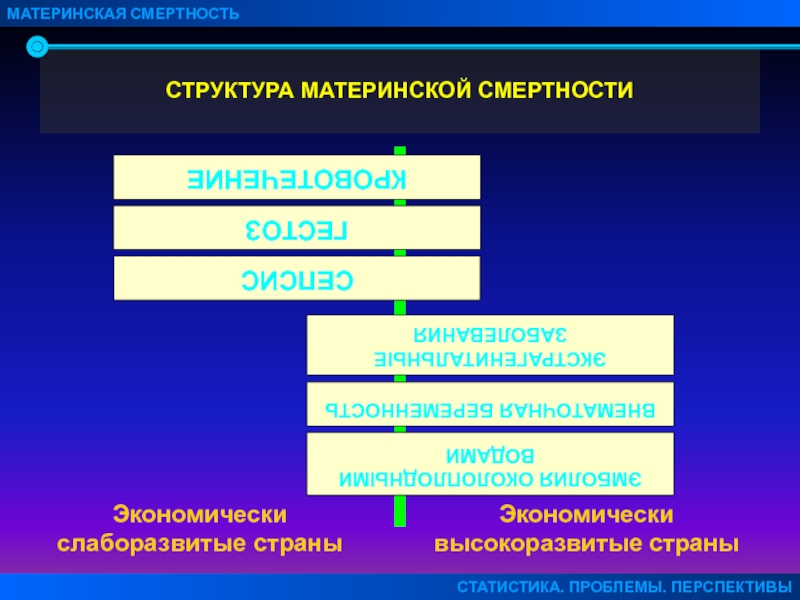
Слайд 4СТРУКТУРА МАТЕРИНСКОЙ СМЕРТНОСТИ
КРОВОТЕЧЕНИЕ
ГЕСТОЗ
СЕПСИС
ЭКСТРАГЕНИТАЛЬНЫЕ ЗАБОЛЕВАНИЯ
Экономически
слаборазвитые страны
Экономически
высокоразвитые страны
СТАТИСТИКА. ПРОБЛЕМЫ. ПЕРСПЕКТИВЫ
МАТЕРИНСКАЯ СМЕРТНОСТЬ
ВНЕМАТОЧНАЯ БЕРЕМЕННОСТЬ
ЭМБОЛИЯ
ОКОЛОПЛОДНЫМИ ВОДАМИ
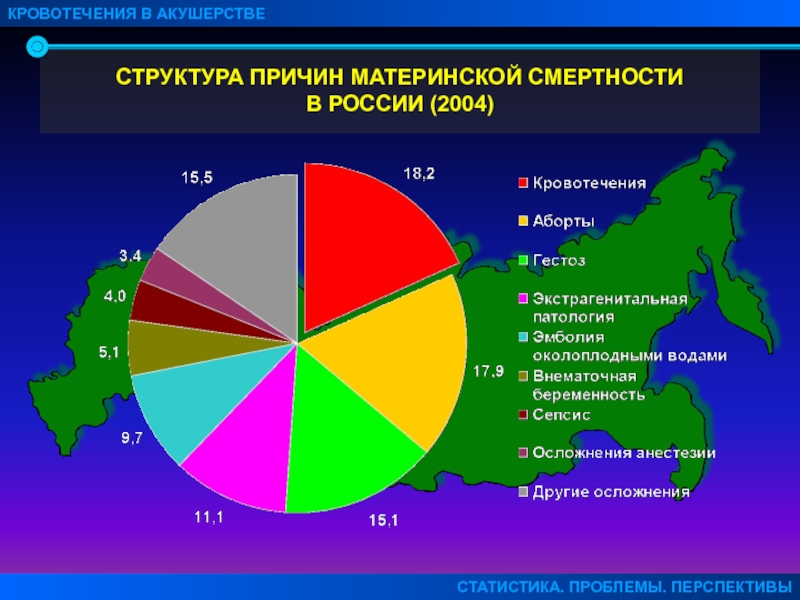
Слайд 5СТРУКТУРА ПРИЧИН МАТЕРИНСКОЙ СМЕРТНОСТИ
В РОССИИ (2004)
КРОВОТЕЧЕНИЯ В АКУШЕРСТВЕ
СТАТИСТИКА. ПРОБЛЕМЫ. ПЕРСПЕКТИВЫ
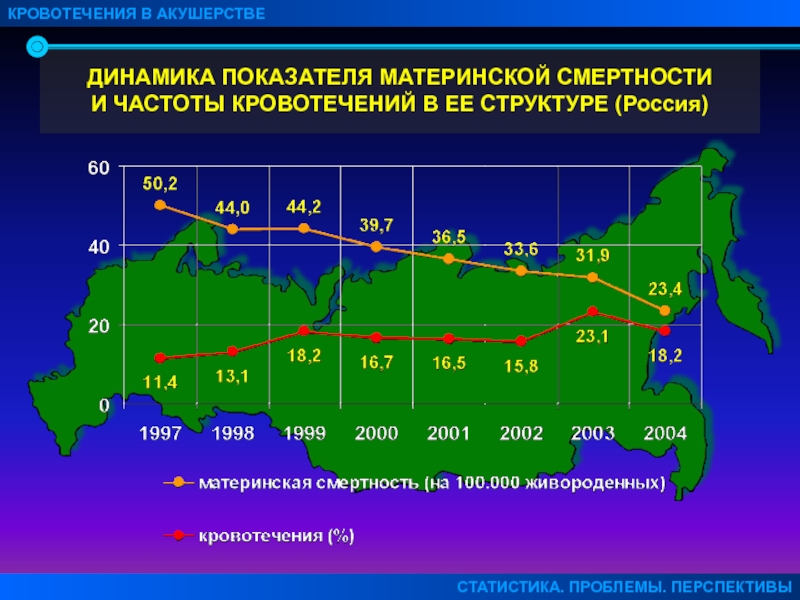
Слайд 6ДИНАМИКА ПОКАЗАТЕЛЯ МАТЕРИНСКОЙ СМЕРТНОСТИ
И ЧАСТОТЫ КРОВОТЕЧЕНИЙ В ЕЕ СТРУКТУРЕ (Россия)
КРОВОТЕЧЕНИЯ
В АКУШЕРСТВЕ
СТАТИСТИКА. ПРОБЛЕМЫ. ПЕРСПЕКТИВЫ
Слайд 7
Частота преждевременных родов при ПОНРП и ПП составляет - 20%
Перинатальная
смертность - от 17 до 26%.
гибель детей в антенатальном
периоде (во время беременности от 28 до 40 нед.), интранатальном периоде (во время родов), постнатальном периоде (7 дней после рождения)Слайд 8ОСОБЕННОСТИ АКУШЕРСКИХ КРОВОТЕЧЕНИЙ
КРОВОТЕЧЕНИЯ В АКУШЕРСТВЕ
СТАТИСТИКА. ПРОБЛЕМЫ. ПЕРСПЕКТИВЫ
внезапность
массивность
страдание
плода (срочное родоразрешение до стойкой стабилизации гемодинамических
показателей)особенности макро- и микроциркуляции у беременных женщин приводят к быстрому истощению компенсаторно- защитных механизмов
акушерские кровотечения, в отличие от хирургических, не являются потенциально останавливаемыми, пока не удалена матка
Слайд 9Классификация акушерских кровотечений
Кровотечения во время беременности
- кровотечения
в I половине беременности
- кровотечения во II половине
беременностиКровотечения в I и II периодах родов
Кровотечения в последовом и раннем послеродовом периоде
IV. Кровотечение в позднем послеродовом периоде
Слайд 10Кровотечения во время беременности (1)
I половина беременности (до 20 недель)
связанные
с патологией плодного яйца:
-начинающийся выкидыш,
-прервавшаяся внематочная беременность,
-пузырный
занос,-шеечно-перешеечная беременность
не связанные с патологией плодного яйца:
-псевдоэрозия шейки матки;
-полип или рак шейки матки,
-травмы влагалища,
-варикозное расширение вен наружных половых органов и влагалища
Слайд 11Кровотечения во время беременности (2)
II половина беременности (после 20
недель)
Помимо вышеперечисленных:
Предлежание плаценты
Преждевременная отслойка нормально расположенной плаценты
Разрыв матки по рубцу
Разрыв
пуповинных сосудов при оболочечном их прикрепленииСлайд 12Кровотечения во время I и II периодов родов
Эрозия, рак шейки
матки
Полип цервикального канала
Варикозное расширение вен влагалища
Разрыв краевого синуса плаценты
Разрыв пуповинных
сосудов при плевистом их прикрепленииПредлежание плаценты
ПОНРП
Разрыв матки
Разрыв мягких тканей родового канала
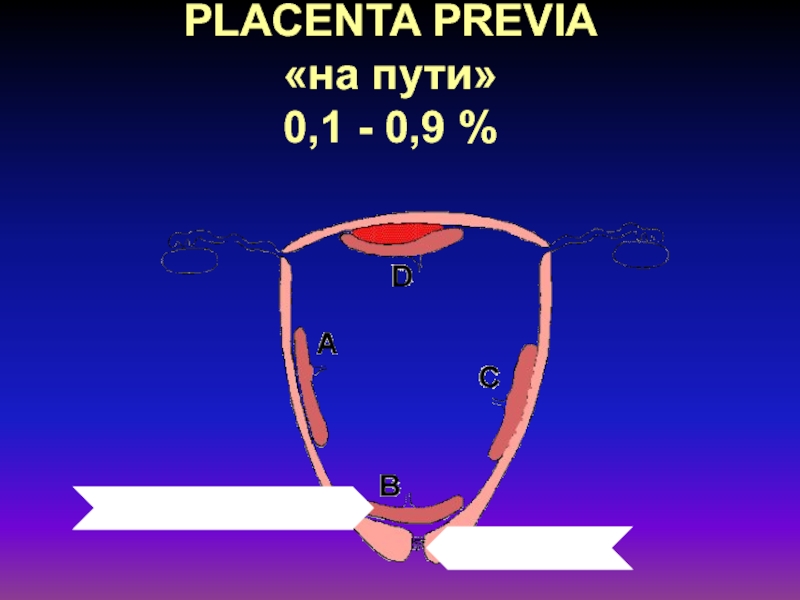
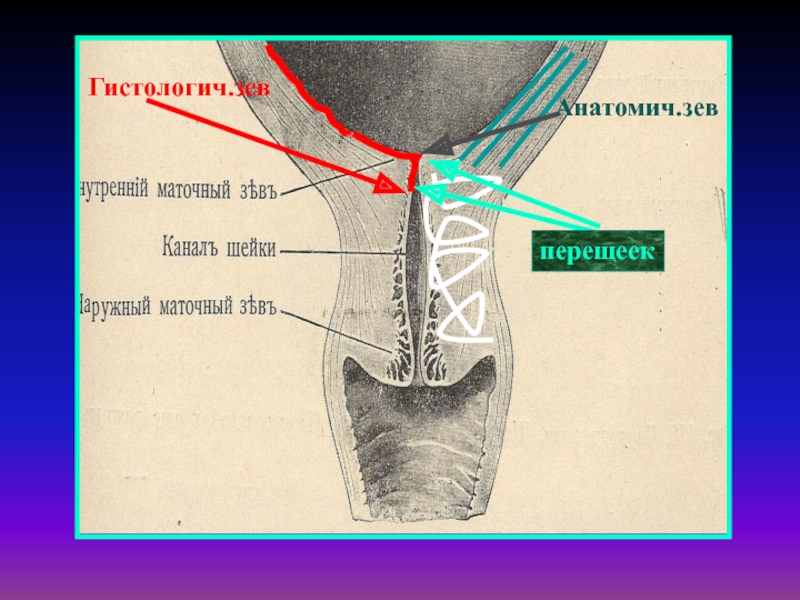
Слайд 14Предлежание плаценты
(Placenta praevia)
Прикрепление плаценты в области нижнего сегмента матки с
частичным или полным перекрытием ею области внутреннего зева шейки матки.
Частота
0,1-0,9% ко всем беременностямКровотечение во время беременности встречается в 34% случаев
во время родов - в 66%.
Нормальное место плацентации
Слайд 15Классификация предлежаний плаценты
Полное (центральное) предлежание плаценты (placenta praevia centralis) -
внутренний зев полностью перекрыт плацентой
Неполное (частичное) предлежание плаценты (р1асепtа
praevia partialis) - внутренний зев не полностью перекрыт плацентойРазделяют на:
краевое (placenta praevia marginalis), нижний край плаценты находят на уровне края внутреннего зева;
боковое (placenta praevia lateralis) предлежание, край плаценты частично перекрывает внутренний зев.
Наряду с плацентой в обоих случаях определяют плодные оболочки.
Клинически вариант предлежания плаценты можно определить только при раскрытии маточного зева на 4-5 см.
Слайд 16Классификация предлежаний плаценты
Низкое прикрепление плаценты - нижний край плаценты располагается
на 7 см и менее от внутреннего зева, в нижнем
сегменте матки, но край плаценты не достигает внутреннего зева.Шеечная (шеечно-перешеечная) плацента - плацента врастает в шеечный канал в результате неполноценного развития децидуальной реакции в шейке матки.
Слайд 19Причины возникновения предлежания плаценты
Со стороны матери
-Дистрофические
изменения
эндометрия
-Миома матки
-Аномалии развития
матки
Со стороны плода
-Сниженная
активность
протеолитических
ферментов
плодного яйца
Слайд 21Варианты миграции плаценты
I – следование за растягивающейся стенкой матки -
характерно для плацентации по передней стенке матки
II – микропередвижение по
стенке матки – характерно для плацентации по задней стенке матки
Слайд 22Клиническая картина предлежания плаценты
Кровотечение (чаще в 30-35 недель)
Всегда наружное
Безболезненное
«Беспричинное»
Неоднократное
Приводит к
гипотонии, анемизации женщины, невысокий прирост ОЦК
Может приводить к гипотрофии и
гипоксии плодаСлайд 23Осложнения во время беременности при ПП
(до появления кровотечения)
Неустойчивое положение
плода
Неправильные положения плода
Тазовые предлежания плода
Высокое стояние предлежащей части
Угроза прерывания
беременностиГипотрофия плода
Слайд 24Диагностика предлежания плаценты
Клиническая картина – кровотечение
Оценка акушерско-гинекологического анамнеза – наличие
ОАА
Результаты наружного и внутреннего акушерского обследования
УЗИ - наиболее объективный
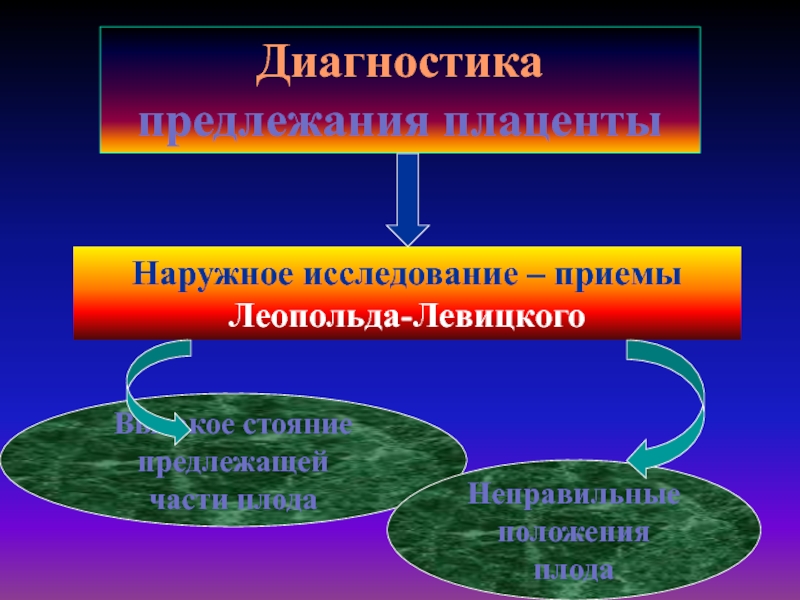
и безопасный метод Слайд 25Диагностика предлежания плаценты
Наружное исследование – приемы Леопольда-Левицкого
Высокое стояние предлежащей
части плода
Неправильные
положения
плода
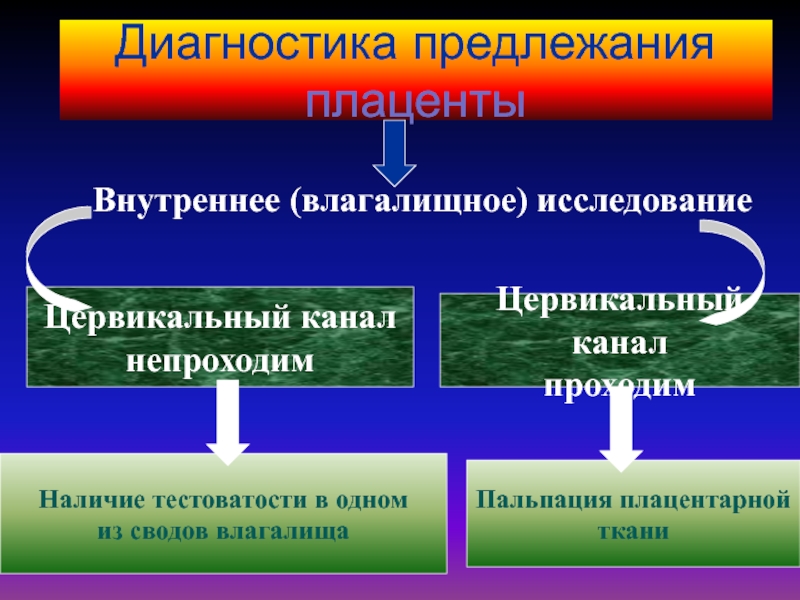
Слайд 26Диагностика предлежания плаценты
Внутреннее (влагалищное) исследование
Цервикальный канал
непроходим
Цервикальный канал
проходим
Наличие тестоватости в
одном
из сводов влагалища
Пальпация плацентарной
ткани
Слайд 27Влагалищное исследование с целью уточнения диагноза предлежания плаценты выполняется
по
жизненным показаниям, только в стационаре и только при развернутой операционной
Слайд 28Диагностика предлежаний плаценты
Дополнительные методы исследования
УЗИ
Точность диагностики – 98%
Слайд 29Дифференциальная диагностика
Все вышеперечисленные возможные причины кровотечений во время беременности и
родов
Слайд 31
Ведение беременных с ПП в условиях женской консультации
Жалобы на кровотечение
Общее
и наружное акушерское обследование
Вагинальное исследование
Экстренная госпитализация машиной скорой помощи в
стационар В условиях развернутой операционной - осмотр в зеркалах и вагинальное исследование для диагностики источника кровотечения
Слайд 32Ведение беременных при предлежании плаценты в условиях стационара (1)
Выраженное кровотечение,
угрожающее жизни женщины
экстренное родоразрешение путем операции кесарево сечение (нижнесрединная
лапаротомия)независимо от состояния
плода (нежизнеспособный
или мертвый)
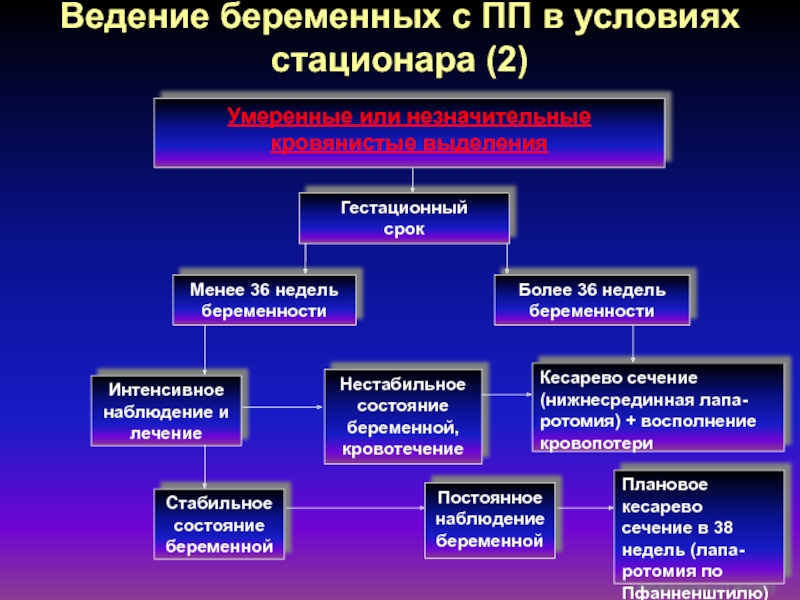
Слайд 33Умеренные или незначительные кровянистые выделения
Гестационный
срок
Менее 36 недель беременности
Более 36
недель беременности
Интенсивное наблюдение и лечение
Кесарево сечение (нижнесрединная лапа-ротомия) + восполнение
кровопотериСтабильное состояние беременной
Нестабильное состояние беременной, кровотечение
Постоянное наблюдение беременной
Ведение беременных с ПП в условиях стационара (2)
Плановое кесарево сечение в 38 недель (лапа-ротомия по Пфанненштилю)
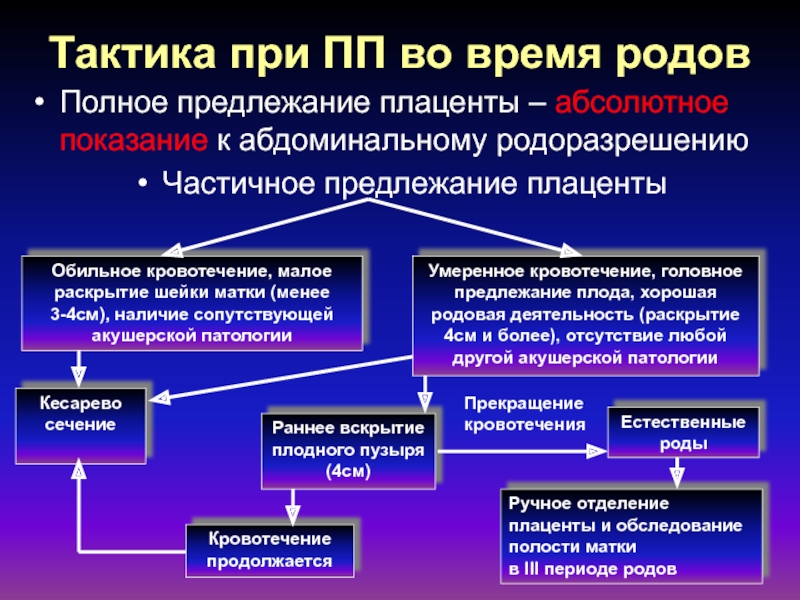
Слайд 34Тактика при ПП во время родов
Полное предлежание плаценты – абсолютное
показание к абдоминальному родоразрешению
Частичное предлежание плаценты
Обильное кровотечение, малое раскрытие шейки
матки (менее 3-4см), наличие сопутствующей акушерской патологииУмеренное кровотечение, головное предлежание плода, хорошая родовая деятельность (раскрытие 4см и более), отсутствие любой другой акушерской патологии
Кесарево сечение
Раннее вскрытие плодного пузыря (4см)
Естественные роды
Ручное отделение плаценты и обследование полости матки
в III периоде родов
Кровотечение продолжается
Прекращение
кровотечения
Слайд 35ПРОГНОЗ при ПП
ПЕРИНАТАЛЬНАЯ СМЕРТНОСТЬ НЕ ПРЕВЫШАЕТ
10%
(основная причина
гибели – недоношенность)
Слайд 36Преждевременная отслойка нормально расположенной плаценты
– это отделение плаценты,
прикрепленной в верхнем сегменте матки, во время беременности или в
первом и во втором периодах родовЧастота ПОНРП 0,4 - 1,4%
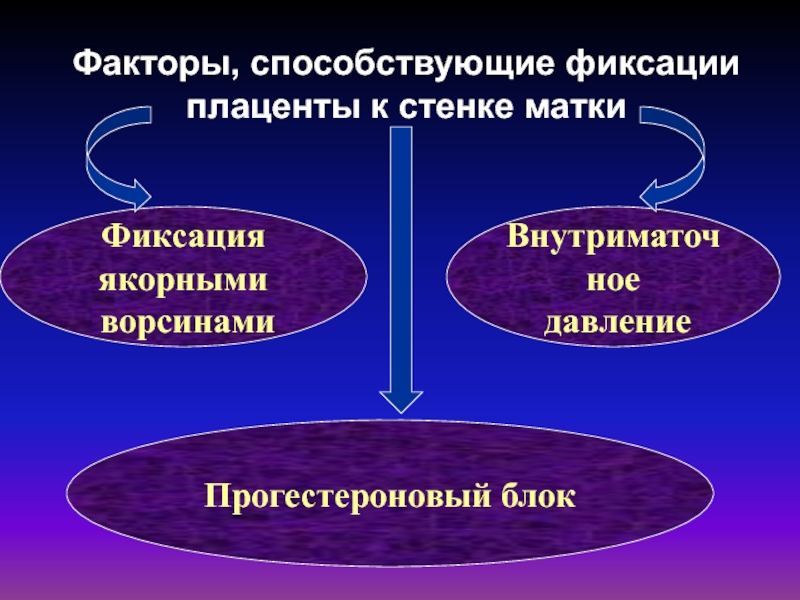
Слайд 37Факторы, способствующие фиксации плаценты к стенке матки
Фиксация якорными
ворсинами
Прогестероновый блок
Внутриматочное
давление
Слайд 38Причины преждевременной отслойки нормально расположенной плаценты
Предрасполагающие
васкулопатии (гестозы; аутоиммунные состояния (
Rh-конфликт, АФЛС); аллергические реакции (переливание плазмы, крови, декстранов и др.);
перенашивание беременностидистрофические изменения эндометрия
функцинальные изменения
Непосредственные
наружная травма
короткая пуповина
быстрое излитие околоплодных вод
медикаментозная гиперстимуляция матки
быстрое рождение первого плода из двойни
дискоординированная или бурная родовая деятельность
Слайд 39Классификации ПОНРП по локализации и клиническому течению
Центральная
Краевая
Частичная
-прогрессирующая
-не прогрессирующая
II.
Полная
Слайд 40Классификация ПОНРП по площади отслойки
Легкая – менее ¼ площади плаценты
Средняя
– от ¼ до 2/3
Тяжелая – более 2/3
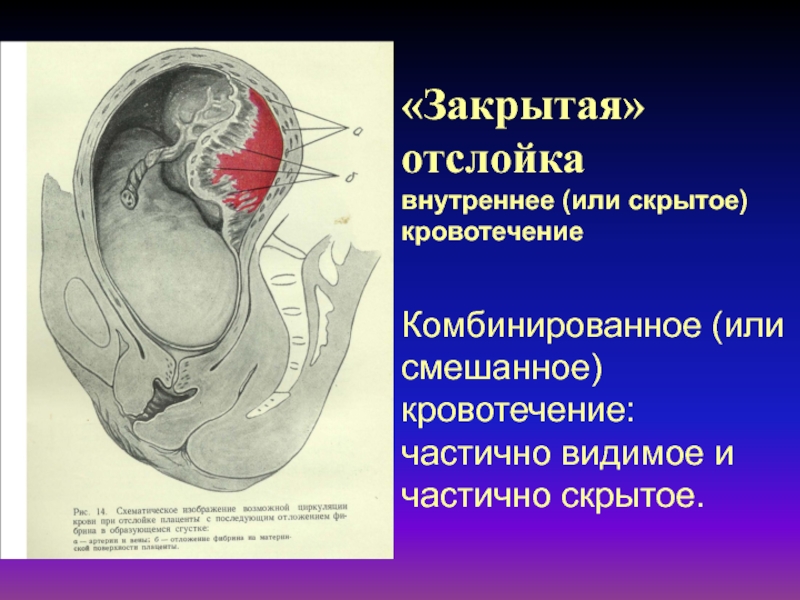
Слайд 42«Закрытая» отслойка
внутреннее (или скрытое) кровотечение
Комбинированное (или смешанное) кровотечение: частично
видимое и частично скрытое.
Слайд 45
Патогенез ДВС при ПОНРП
Напряженная неопорожняющаяся
гематома в полости матки
Заброс тромбопластина
в
кровоток матери
микротромбообразование
фибринолиз
Гипо- и афибриногенемия
Слайд 48
Основные синдромы, характерные для ПОНРП
Болевой синдром
Кровотечение
Синдром внутриутробной
гипоксии плода
Слайд 49Клиника (1)
БОЛЬ
чаще острая, внезапная
нарастающая, распирающая
нередко локализованная
может быть приступообразная
и иррадиирующая в область симфиза, бедро
Слайд 50Клиника (2)
НАРУЖНОЕ
КРОВОТЕЧЕНИЕ
ВНУТРЕННЕЕ
(бледность кожных покровов,
слабость, головокружение, тахикардия, падение АД)
Слайд 51Особенности кровотечения при ПОНРП
Закрытая отслойка
центрального типа
Открытая отслойка
периферического типа
Внутреннее
кровотечение
Комбинированное
(внутренне-наружное)
кровотечение
Комбинированное
(наружно-внутреннее)
кровотечение
Наружное
кровотечение
Слайд 52Клиника (3)
Гипертонус и болезненность матки (невозможность пальпации мелких частей плода)
Изменение
формы и величины матки – локальная выпуклость над местом отслойки
(при локализации плаценты по передней стенке)Слайд 54Клиника (4)
Двигательная активность плода выражена или ослаблена
Острая гипоксия плода, а
иногда и его гибель
Появление симптомов геморрагического шока, ДВС-синдрома(маточно-плацентарная апоплексия или
«матка КУВЕЛЕРА» развивается в 8%), ишемические некрозы внутренних органов (при гиповолемии)Слайд 56ЛЕГКАЯ СТЕПЕНЬ
(Объем кровопотери не превышает 100 мл.)
Клиника: клинические проявления
при компенсированном состоянии матери и плода могут быть стертыми (тонус
матки слегка повышен, показатели свертывающей системы крови в норме, ЧСС плода в норме)Диагностика:
УЗИ;
Осмотр плаценты после рождения последа и обнаружение кратерообразных вдавлений, заполненных темными сгустками крови
Слайд 57ЛЕГКАЯ СТЕПЕНЬ
Лечение: при удовлетворительном состоянии матери и плода возможно
консервативное ведение до срока зрелости плода
постельный режим,
контроль за
свертываемостью крови, состоянием плода и беременной,спазмолитические препараты,
поливитамины,
препараты железа и др.
Слайд 58СРЕДНЯЯ СТЕПЕНЬ
(Объем кровопотери 100 - 500 мл.)
Клиника: тонус матки
повышен, болезненность матки при пальпации; признаки внутриутробной гипоксии плода, а
иногда и гибель; у беременной – тахикардия, ортостатическая гипотония, низкое пульсовое давление; в анализах крови – снижение фибриногена до 1,5-2,0 г/лДиагностика:
Клиническая картина
Слайд 59ТЯЖЕЛАЯ СТЕПЕНЬ
(Объем кровопотери более 500 мл.)
Клиника: матка резко напряжена;
болезненна при пальпации; плод обычно погибает; у беременной – геморрагический
шок; часто отмечается протеинурия и присоединяется ДВС-синдром.Диагностика:
Клиническая картина
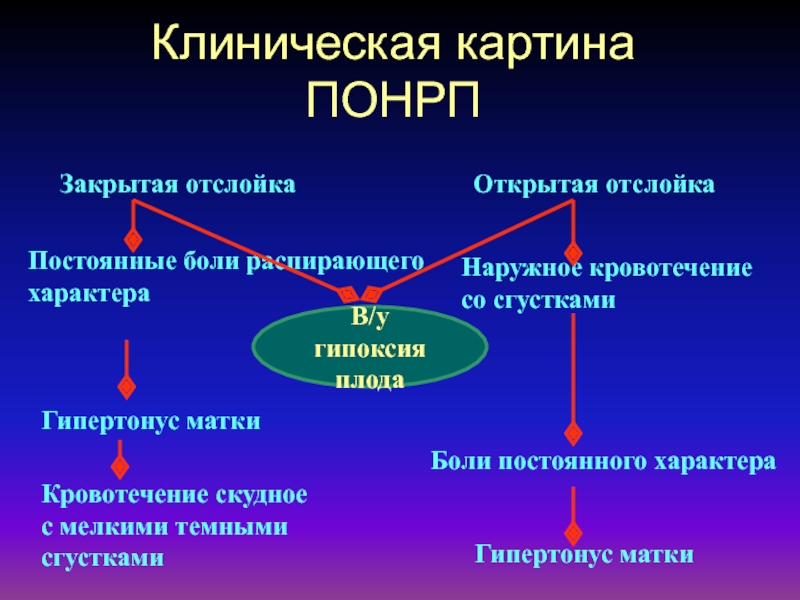
Слайд 60Клиническая картина ПОНРП
Закрытая отслойка
Постоянные боли распирающего
характера
Кровотечение скудное
с мелкими темными
сгустками
Открытая
отслойка
Наружное кровотечение
со сгустками
Боли постоянного характера
Гипертонус матки
Гипертонус матки
В/у гипоксия
плода
Слайд 61Диагностика
Анамнез
Объективное обследование (классическая клиническая картина только у 10% женщин)
УЗИ, допплерометрия
Лабораторное
обследование: изокоагуляция и гипокоагуляция, тромбоцитопения, снижение уровня антитромбина III, повышение
концентрации продуктов дегидратации фибринаСлайд 62Дифференциальная диагностика
Предлежание плаценты
Разрыв краевого синуса плаценты
Разрыв сосудов пуповины
Разрыв матки
Острая хирургическая
патология
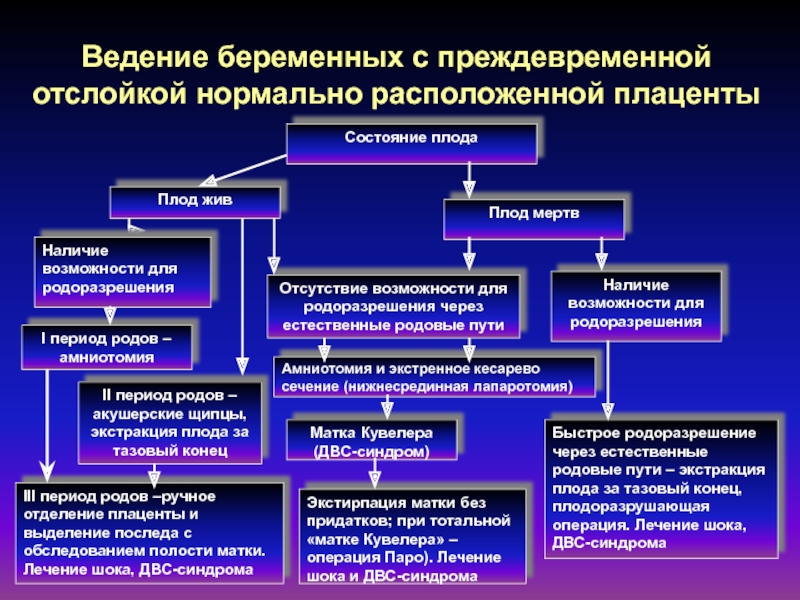
Слайд 63Состояние плода
Плод жив
Плод мертв
Отсутствие возможности для родоразрешения через естественные родовые
пути
Амниотомия и экстренное кесарево сечение (нижнесрединная лапаротомия)
Матка Кувелера (ДВС-синдром)
Экстирпация матки
без придатков; при тотальной «матке Кувелера» – операция Паро). Лечение шока и ДВС-синдромаБыстрое родоразрешение через естественные родовые пути – экстракция плода за тазовый конец, плодоразрушающая операция. Лечение шока, ДВС-синдрома
Наличие возможности для родоразрешения
Ведение беременных с преждевременной отслойкой нормально расположенной плаценты
Наличие возможности для родоразрешения
I период родов –амниотомия
II период родов –акушерские щипцы, экстракция плода за тазовый конец
III период родов –ручное отделение плаценты и выделение последа с обследованием полости матки. Лечение шока, ДВС-синдрома