Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Лечение заболеваний органов дыхания у детей
Содержание
- 1. Лечение заболеваний органов дыхания у детей
- 2. 1. Острый ринит2. Острый средний отит3. Ангина,
- 3. Диета: молочно-растительная, частое кормление малыми порциями, грудным
- 4. Противовирусные: лейкоцитарный интерферон, оксолиновая, флореналевая мазиСосудосуживающие капли
- 5. Воспаление среднего ухаЭтиология:- стафилококки- стрептококки- пневмококки и др.Острый средний отит
- 6. Патогенез Способы проникновения микробов через короткую и
- 7. Стадии острого отита:1. Неперфоративный отит2. Гнойный отитКлиника
- 8. Боль в ухе, стреляющая, пульсирующая, нестерпимая, может
- 9. При перфорации барабанной перепонки: гноетечение из ухаПосле
- 10. Резкое беспокойство особенно ночью, отказ от грудиРебёнок
- 11. МастоидитМенингитСепсис Осложнения
- 12. Лечебно-охранительный режим: постельныйДиета молочно-растительная, питание частое малыми порциями, обильное витаминизированное питьё Лечение
- 13. Этиотропная терапия: антибиотики и сульфаниламидыСимптоматические средства: жаропонижающие, обезболивающие и т.п.Медикаментозное лечение
- 14. Антимикробные, противовоспалительные, обезболивающие средства: софрадекс, отинум и
- 15. Острое инфекционное воспаление лимфоидной ткани глотки с
- 16. Бактерии: стрептококки, стафилококки и др.ВирусыГрибы Предрасполагающие факторыКонтакт
- 17. Источник инфекции: больной или носительПути заражения: воздушно-капельный, алиментарный, контактно-бытовой, самозаражениеПатогенез
- 18. Катаральная Лакунарная ФолликулярнаяПродолжительность заболевания 7-10 дней Клинические формы ангины
- 19. Симптомы интоксикации: повышение температуры, озноб, слабость и
- 20. Симптомы интоксикацииУвеличение лимфоузловГиперемия миндалин и дужек, в
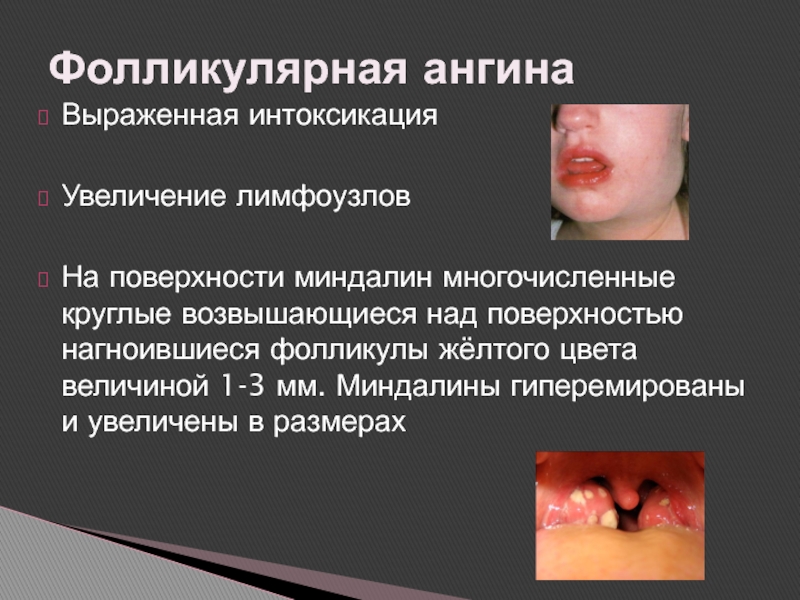
- 21. Выраженная интоксикацияУвеличение лимфоузловНа поверхности миндалин многочисленные круглые
- 22. Местные: паратонзиллярный абсцесс, шейный лимфаденитОбщие: нефрит, кардит, отит, полиартритОсложнения
- 23. Общий анализ крови и мочи на 3
- 24. АмбулаторноеИзоляция Лечебно-охранительный режим: постельныйДиета: термически, химически и механически щадящая, обильное витаминизированное питьёЛечение
- 25. Этиотропная терапия: антибиотики и сульфаниламидыСимптоматические средства: жаропонижающие,
- 26. Лечебно-охранительный режим: голосовой покойДиета щадящая, обильное тёплое
- 27. Чаще развивается у детей первых 3 лет
- 28. 1. Создать спокойную обстановку.2. Придать возвышенное положение
- 29. 6. Обеспечить ребёнка теплым щелочным питьём: молоко
- 30. 9. При I степени стеноза:- в носовые
- 31. 10. При нарастании стеноза (II-III степень):- 2,4%
- 32. 11. При IV степени стеноза:- вызов реанимационной
- 33. Амбулаторное Госпитализируют при обструктивном бронхите с выраженной
- 34. Противовирусные: ацикловир, ремантадинАнтибиотики только при бактериальном возбудителе
- 35. Отвлекающая терапия: горчичники, растирания, компрессы на грудную
- 36. Острая пневмония: лечение Показания к госпитализации:Дети раннего
- 37. Лечебно-охранительный режимПостельный на весь период лихорадки плюс
- 38. Диета Полноценная, соответствующая возрасту ребёнка, обогащённая витаминамиУменьшается количество пищи, но увеличивается частота кормленийОбильное витаминизированное питьё
- 39. Медикаментозное лечениеАнтибиотики: цефалоспорины, пенициллины с учётом чувствительностиДетям
- 40. Немедикаментозное лечениеОксигенотерапияПри сухом кашле: щелочные ингаляцииФизиотерапия: УФО, УВЧЛФК, дыхательная гимнастика, массаж
- 41. Диспансеризация и реабилитацияНа учёте у педиатра 1
- 42. Гипертермический синдромЭто патологический вариант лихорадки, при котором
- 43. Красная гипертермияЧувство жараКожа розовая, горячая, конечности тёплые,
- 44. Белая гипертермияОзноб, чувство холодаБледность, мраморность кожи. Конечности
- 45. Алгоритм неотложной помощиСнижению подлежит температура выше
- 46. При красной гипертермии Применить физические методы охлаждения:-
- 47. При красной гипертермии Ввести внутрь или ректально:-
- 48. При белой гипертермии- растереть конечности спиртом,
- 49. При белой гипертермииОдновременно с жаропонижающими средствами дать
- 50. При гипертермическом синдроме температура тела контролируется каждые
- 51. Показания к госпитализацииДети с некупирующейся «белой» гипертермиейДети с фебрильными судорогами
- 52. Ошибки при купировании гипертермииПрименение жаропонижающих средств при
- 53. Бронхиальная астмаХроническое заболевание, характеризующееся периодически возникающими приступами удушьяЧаще заболевают дети в 2-4 года
- 54. Неотложная помощь1. По возможности ограничить контакт с
- 55. Неотложная помощь5. Медикаментозная терапия:сальбутамол (сальгим) через небулайзер,
- 56. Неотложная помощь6. Госпитализация. Транспортировка в положении полусидя,
- 57. Лечение Гипоаллергенная диетаГипоаллергенный бытНельзя Можно
- 58. Медикаментозное лечение Бронхолитики: сальбутамолПротивовоспалительные: инталИнгаляционные ГКС: ингакортАнтигистаминные: кетотифенСпецифическая иммунотерапия причинно значимым аллергеном
- 59. Немедикаментозное лечениеИгло-, спелео-, баротерапияЗакаливание, ЛФК, массажСанаторно-курортное лечение: Крым, Анапа, КисловодскСанация хронических очагов инфекции
- 60. Профилактика Первичная: наблюдение за детьми, страдающими обструктивным
- 61. Вторичная профилактика: астма-школаОбучение самоконтролюОбучение пользованию ингаляторами, спейсером, небулайзером и т.п.Профессиональная ориентация
- 62. Самоконтроль при бронхиальной астмеОсуществляется с помощью пикфлоуметра: измерение пиковой скорости выдоха (ПСВ) в л/мин, ведение дневника
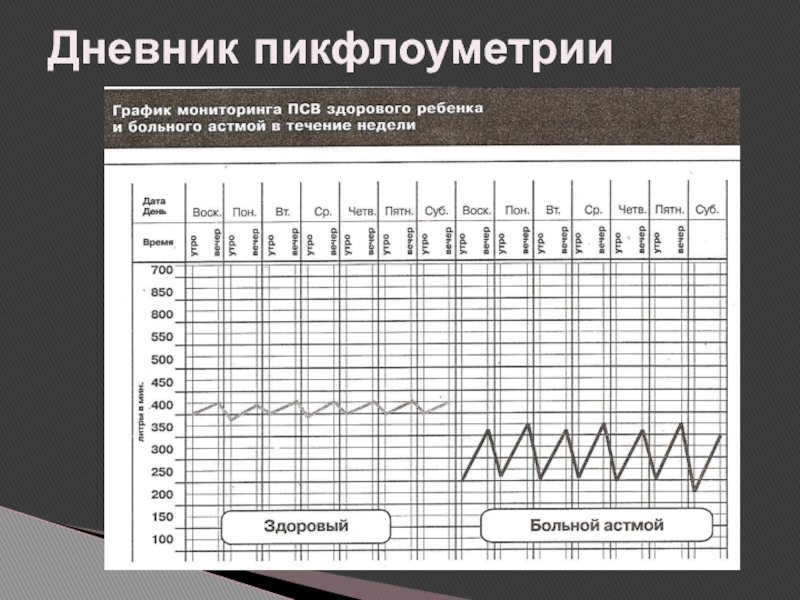
- 63. Дневник пикфлоуметрии
- 64. План лечения по данным ПСВЗелёная зона: ПСВ
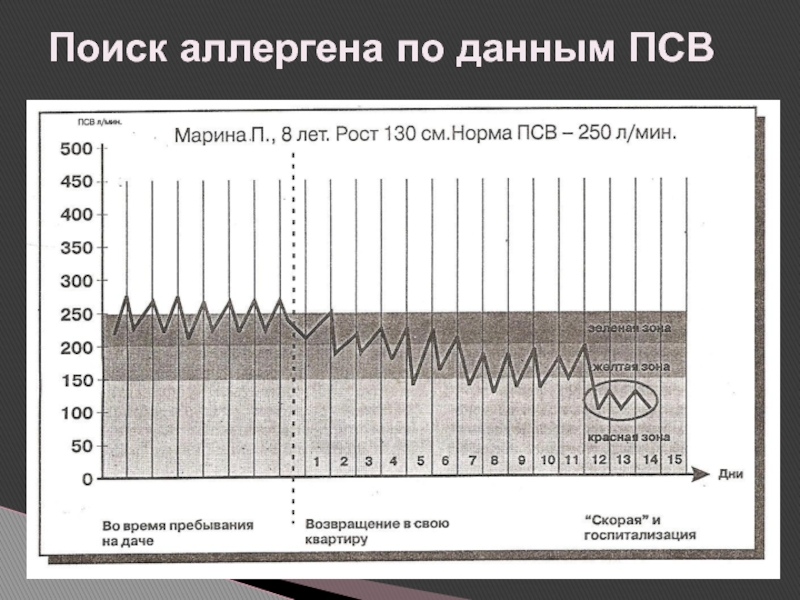
- 65. Поиск аллергена по данным ПСВ
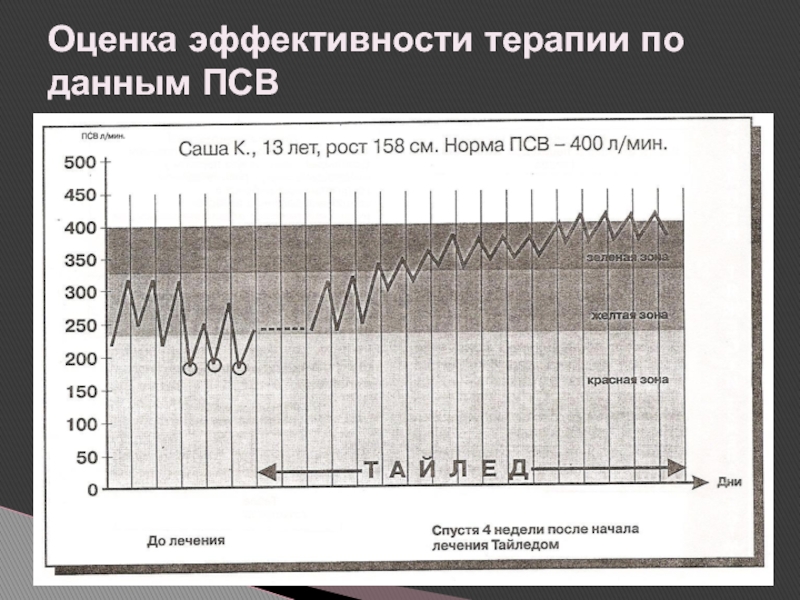
- 66. Оценка эффективности терапии по данным ПСВ
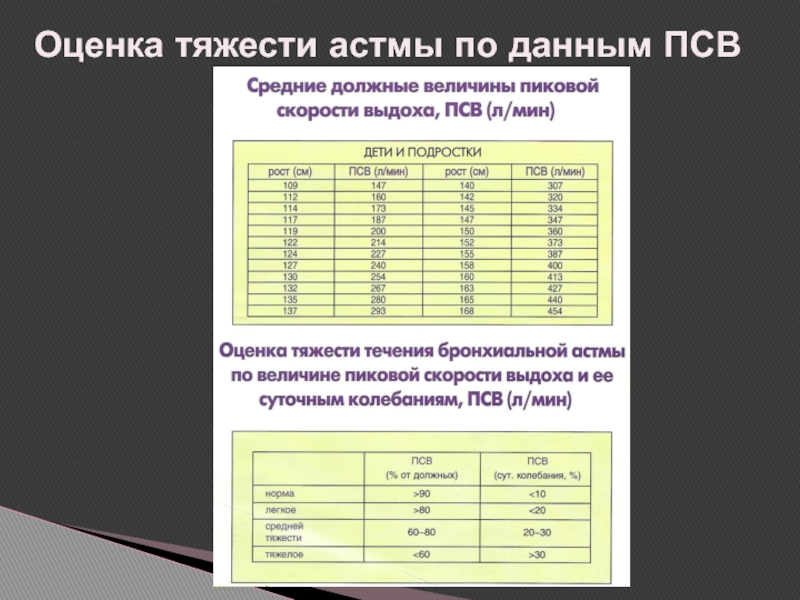
- 67. Оценка тяжести астмы по данным ПСВ
- 68. Небулайзеры
- 69. Спейсер
- 70. Домашнее заданиеДисциплина «Фармакология»: антибиотики, НПВС, сердечные гликозидыДисциплина «Здоровый человек и его окружение»: АФО органов кровообращения ребёнка
- 71. Спасибо за внимание!
- 72. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1Дисциплина: Лечение пациентов детского возраста
Специальность: Лечебное дело
Преподаватель: Касатикова Н.В.
Лечение заболеваний органов дыхания у
детей
Слайд 21. Острый ринит
2. Острый средний отит
3. Ангина, хронический тонзиллит
4. Острый
ларингит, стенозирующий ларинготрахеит
5. Бронхит
6. Пневмония
7. Бронхиальная астма
План лекции
Слайд 3Диета: молочно-растительная, частое кормление малыми порциями, грудным детям перед кормлением
закапывают в нос сосудосуживающие капли, обильное питьё
Рефлекторная (отвлекающая) терапия:
-
горчичники к икроножным мышцам- горячие ножные ванны
- озокеритовые башмачки
Симптоматическая терапия: жаропонижающие, антигистаминные и др. средства
Острый ринит: лечение
Слайд 4Противовирусные: лейкоцитарный интерферон, оксолиновая, флореналевая мази
Сосудосуживающие капли не более 3-5
дней: 0,1% р-р нафтизина, галазолина
Антисептические и вяжущие средства:
1% р-р резорцина, 2% р-р колларголаИммуностимуляторы: 0,01% р-р тимогена
Сложные капли: «Пиносол»
Физиолечение: КУФ в нос
Местное лечение
Слайд 5Воспаление среднего уха
Этиология:
- стафилококки
- стрептококки
- пневмококки и др.
Острый средний отит
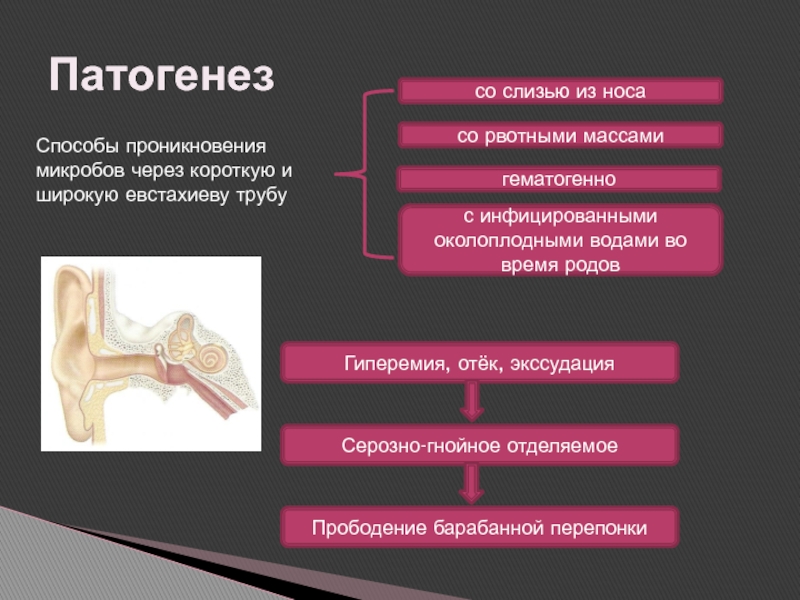
Слайд 6Патогенез
Способы проникновения микробов через короткую и широкую евстахиеву трубу
со слизью из носа
со рвотными массами
с инфицированными околоплодными водами во
время родовгематогенно
Гиперемия, отёк, экссудация
Серозно-гнойное отделяемое
Прободение барабанной перепонки
Слайд 8Боль в ухе, стреляющая, пульсирующая, нестерпимая, может иррадиировать в шею,
зубы
Положительная козелковая проба (трагус симптом)
Головная боль
Заложенность уха, снижение слуха
Повышение температуры
теладо 40оС
Симптомы интоксикации
Клиника
Слайд 9При перфорации барабанной перепонки: гноетечение из уха
После перфорации боль в
ухе исчезает, температура тела снижается, интоксикации уменьшается
Длительность заболевания от нескольких
дней до 2-3 недельКлиника
Слайд 10Резкое беспокойство особенно ночью, отказ от груди
Ребёнок старается лечь на
больное ухо, трётся им о подушку, хватается за него рукой,
маятникообразно качает головойВ тяжёлых случаях: судороги, выбухание родничка, запрокидывание головы, рвота, температура до 40оС и выше
Клиника у детей раннего возраста
Слайд 12Лечебно-охранительный режим: постельный
Диета молочно-растительная, питание частое малыми порциями, обильное витаминизированное
питьё
Лечение
Слайд 13Этиотропная терапия: антибиотики и сульфаниламиды
Симптоматические средства: жаропонижающие, обезболивающие и т.п.
Медикаментозное
лечение
Слайд 14Антимикробные, противовоспалительные, обезболивающие средства: софрадекс, отинум и др.
Согревающий компресс, УВЧ
на область уха
При гнойном отите: рассечение барабанной перепонки (парацентез), промывание
3% р-ром перекиси водорода, водным р-ром фурацилина (1:5000)Местное лечение
Слайд 15Острое инфекционное воспаление лимфоидной ткани глотки с преимущественным поражением нёбных
миндалин
Ангина может быть самостоятельным заболеванием или проявлением некоторых инфекций
Ангина
Слайд 16Бактерии: стрептококки, стафилококки и др.
Вирусы
Грибы
Предрасполагающие факторы
Контакт с больным ангиной
или бактерионосителем
Кариозные зубы, хронические очаги инфекции в миндалинах или придаточных
пазухах носаСнижение иммунитета: переохлаждение, неполноценное питание и т.п.
Этиология
Слайд 17Источник инфекции: больной или носитель
Пути заражения: воздушно-капельный, алиментарный, контактно-бытовой, самозаражение
Патогенез
Слайд 18Катаральная
Лакунарная
Фолликулярная
Продолжительность заболевания 7-10 дней
Клинические формы ангины
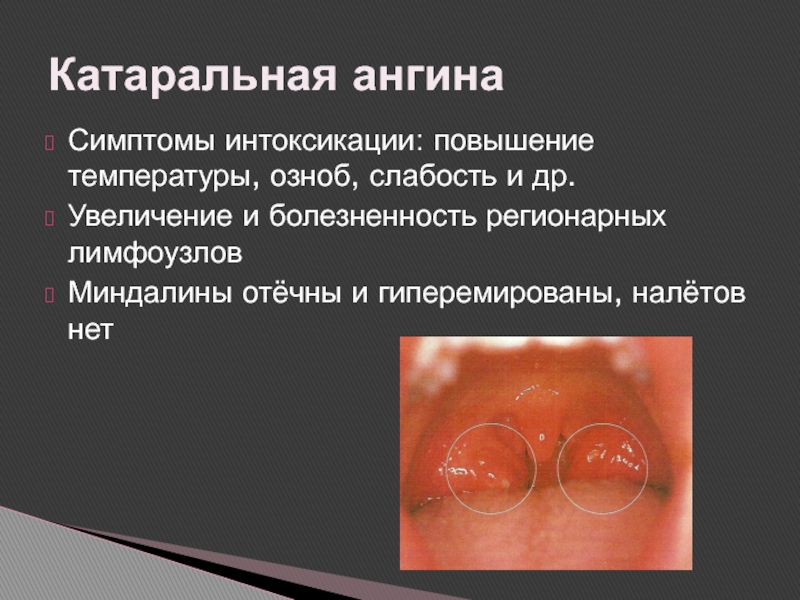
Слайд 19Симптомы интоксикации: повышение температуры, озноб, слабость и др.
Увеличение и болезненность
регионарных лимфоузлов
Миндалины отёчны и гиперемированы, налётов нет
Катаральная ангина
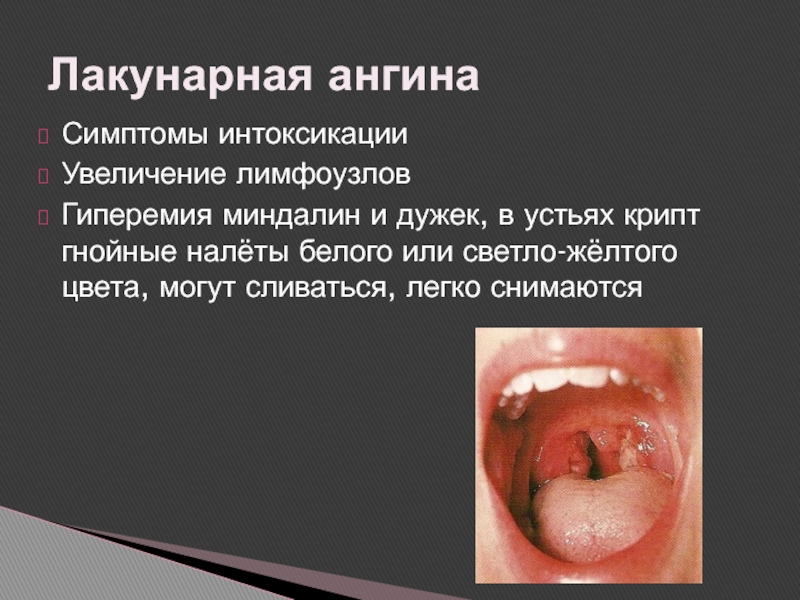
Слайд 20Симптомы интоксикации
Увеличение лимфоузлов
Гиперемия миндалин и дужек, в устьях крипт гнойные
налёты белого или светло-жёлтого цвета, могут сливаться, легко снимаются
Лакунарная ангина
Слайд 21Выраженная интоксикация
Увеличение лимфоузлов
На поверхности миндалин многочисленные круглые возвышающиеся над поверхностью
нагноившиеся фолликулы жёлтого цвета величиной 1-3 мм. Миндалины гиперемированы и
увеличены в размерахФолликулярная ангина
Слайд 22Местные: паратонзиллярный абсцесс, шейный лимфаденит
Общие: нефрит, кардит, отит, полиартрит
Осложнения
Слайд 23Общий анализ крови и мочи на 3 и 10 день
болезни для раннего выявления осложнений
Бактериологическое исследование слизи из зева и
носа на BL для исключения дифтерии Диагностика
Слайд 24Амбулаторное
Изоляция
Лечебно-охранительный режим: постельный
Диета: термически, химически и механически щадящая, обильное
витаминизированное питьё
Лечение
Слайд 25Этиотропная терапия: антибиотики и сульфаниламиды
Симптоматические средства: жаропонижающие, обезболивающие и т.п.
Местное
лечение
Полоскание зева и орошение глотки:
- растворами соды, натрия хлорида, фурацилина
-
отварами ромашки, шалфея, эвкалипта
Медикаментозное лечение
Слайд 26Лечебно-охранительный режим: голосовой покой
Диета щадящая, обильное тёплое питьё, исключить горячие
и острые блюда
Полоскание горла щелочными растворами, отварами трав
Паровые ингаляции
Отвлекающая терапия:
горячие ножные ванны, горчичники на грудную клетку, компрессы на область шеи Острый ларингит: лечение
Слайд 27Чаще развивается у детей первых 3 лет с аллергической предрасположенностью
Симптомы
ларинготрахеита появляются внезапно, чаще в ночное время на фоне ОРВИ,
катаральных явлений, повышенной температуры телаТяжесть состояния ребёнка обусловлена степенью стеноза и дыхательной недостаточностью
Острый стенозирующий ларинготрахеит (ложный круп)
Слайд 281. Создать спокойную обстановку.
2. Придать возвышенное положение верхней части туловища
ребёнка.
3. Освободить от стесняющей одежды.
4. Обеспечить приток свежего воздуха, по
возможности – оксигенотерапия.5. Создать повышенную влажность в помещении (тропический климат): развесить мокрые простыни на батареи,
распылить воду.
Неотложная помощь
Слайд 296. Обеспечить ребёнка теплым щелочным питьём: молоко с раствором соды,
минеральной водой.
7. Провести ингаляции над: раствором соды, отваром ромашки (шалфея
и т.п.), парами горячего картофеля.8. Провести отвлекающую терапию:
- сидячая ванна (температура воды от 37о до 40оС)
- ножные ванны (температура воды от 37о до 40-42оС), при отсутствии аллергии добавить 2 столовые ложки горчицы на одно ведро воды
- горчичники на икроножные мышцы, грудину.
Неотложная помощь
Слайд 309. При I степени стеноза:
- в носовые ходы или на
корень языка закапать сосудосуживающие капли: 0,05% р-р нафтизина, галазолина
- супрастин
внутрь в дозе 2 мг/кгНеотложная помощь
Слайд 3110. При нарастании стеноза (II-III степень):
- 2,4% р-р эуфиллина 1мл/год
жизни в/в
- 1% р-р димедрола (2% р-р супрастина)
0,1 мл/год жизни в/м- 3% р-р преднизолона 2-3 мг/кг в/м
- при выраженном беспокойстве 0,5% р-р реланиума (седуксена, диазепама) 0,05 мл/кг в/м
Неотложная помощь
Слайд 3211. При IV степени стеноза:
- вызов реанимационной бригады
- ИВЛ масочным
способом
- по возможности интубация трахеи
12. После оказания неотложной помощи госпитализация
при I-II степени в инфекционное отделение; при III-IV степени – в реанимационное отделениеНеотложная помощь
Слайд 33Амбулаторное
Госпитализируют при обструктивном бронхите с выраженной дыхательной недостаточностью, при
сопутствующих заболеваниях (ВПС)
Лечебно-охранительный режим: постельный на весь период лихорадки плюс
2-3 дня по её окончании, затем щадящийДиета: молочно-растительная, обильное тёплое витаминизированное питьё
Острый бронхит: лечение
Слайд 34Противовирусные: ацикловир, ремантадин
Антибиотики только при бактериальном возбудителе и тяжёлом течении:
цефалоспорины и пенициллины
Отхаркивающие: мукалтин, корень алтея
Муколитики: амброксол, АЦЦ
Витамины: С, гр.В
Симптоматическая
терапия: жаропонижающие, антигистаминные, бронхолитики и т.п.Медикаментозное лечение
Слайд 35Отвлекающая терапия: горчичники, растирания, компрессы на грудную клетку
Ингаляции: щелочные, с
отварами трав, с протеолитическими ферментами (трипсин)
Массаж, ЛФК
Физиотерапия: УФО, электрофорез с
эуфиллином на грудную клеткуЛечение
Слайд 36Острая пневмония: лечение
Показания к госпитализации:
Дети раннего возраста
Дети из сельской
местности
Дети имеющие неблагоприятные социальные и жилищные условия
При угрозе возникновения осложнений
Детей
старшего возраста можно лечить на дому при хорошем уходе и ежедневном врачебном наблюденииСлайд 37Лечебно-охранительный режим
Постельный на весь период лихорадки плюс 2-3 дня нормальной
температуры
Положение в кровати с приподнятым изголовьем
Частая смена положения ребёнка в
кровати, грудного чаще брать на рукиРегулярное проветривание, температура в помещении +18-20оС, для новорождённых +22-24оС
Слайд 38Диета
Полноценная, соответствующая возрасту ребёнка, обогащённая витаминами
Уменьшается количество пищи, но
увеличивается частота кормлений
Обильное витаминизированное питьё
Слайд 39Медикаментозное лечение
Антибиотики: цефалоспорины, пенициллины с учётом чувствительности
Детям старше 3-х лет:
САП, нитрофураны
Дезинтоксикация: глюкоза, гемодез
Отхаркивающие: мукалтин, алтей, корень солодки
Симптоматические средства: жаропонижающие
Витамины
Эубиотики
Иммуностимуляторы
Слайд 40Немедикаментозное лечение
Оксигенотерапия
При сухом кашле: щелочные ингаляции
Физиотерапия: УФО, УВЧ
ЛФК, дыхательная гимнастика,
массаж
Слайд 41Диспансеризация и реабилитация
На учёте у педиатра 1 год. Осмотр пульмонолога,
аллерголога, иммунолога – по показаниям
Витаминотерапия
Лечение хронических очагов инфекции
Физиотерапия, ЛФК,
массажФитотерапия: шиповник, корень солодки
Закаливание
Санаторно-курортное лечение
Слайд 42Гипертермический синдром
Это патологический вариант лихорадки, при котором отмечается быстрое и
неадекватное повышение температуры тела, сопровождающееся нарушением микроциркуляции, метаболическими расстройствами и
прогрессивно нарастающей дисфункцией жизненно важных органов и системРазличают «белую» и «красную» гипертермию
Слайд 43Красная гипертермия
Чувство жара
Кожа розовая, горячая, конечности тёплые, усиленное потоотделение
Учащение пульса
и дыхания соответствует повышению температуры (на каждый градус свыше 37оС
ЧСС увеличивается на 20 ударов в минуту, а ЧДД на 4 дыхания)Поведение ребёнка обычное
Слайд 44Белая гипертермия
Озноб, чувство холода
Бледность, мраморность кожи. Конечности холодные
Пульс слабый, чрезмерная
тахикардия
Одышка
Нарушения поведения ребёнка: безучастность, вялость или двигательное и речевое возбуждение,
возможны бред и судорогиВозможна смерть на фоне асфиксии
Слайд 45
Алгоритм неотложной помощи
Снижению подлежит температура выше 38,5оС; у детей с
отягощённым анамнезом (судороги, патология ЦНС, порок сердца и т.п.) температура
выше 38,0оССлайд 46При красной гипертермии
Применить физические методы охлаждения:
- раскрыть ребёнка
- обтереть
ребёнка губкой, смоченной прохладной водой или раствором уксуса
- приложить холод
к голове, крупным сосудам (шея, паховые и подмышечные впадины), на область печени- обернуть пелёнками, смоченными в воде температуры 12-14оС
Слайд 47При красной гипертермии
Ввести внутрь или ректально:
- парацетамол (панадол, калпол)
в разовой дозе 10-15 мг/кг внутрь или ректально 15-20 мг/кг
или- ибупрофен в разовой дозе 5-10 мг/кг ( для детей старше года)
Если в течение 30-45 мин температура не снижается – ввести литическую смесь в/ мышечно:
- 50% р-р анальгина детям до года в дозе 0,01 мл/кг, старше года 0,1 мл/год жизни
- 2,5% р-р пипольфена (2%р-р супрастина) детям до года в дозе 0,01 мл/кг, старше года 0,1-0,15 мл/год жизни
Слайд 48 При белой гипертермии
- растереть конечности спиртом, разведённым водой 1:1
-
приложить грелки к ногам
- холод приложить только к голове
- укрыть
Слайд 49При белой гипертермии
Одновременно с жаропонижающими средствами дать сосудорасширяющие препараты внутрь
или ввести в/мышечно:
- папаверин (но-шпа) в дозе 1 мг/кг внутрь;
-
2% р-р папаверина (2% р-р но-шпы, 1% р-р дибазола) детям до года 0,1-0,2 мл, старше года 0,1-0,2 мл/год жизни- можно использовать 0,25 % р-р дроперидола в дозе 0,1-0,2 мл/кг в/мышечно
Слайд 50При гипертермическом синдроме температура тела контролируется каждые 30-60 минут. После
понижения температуры тела до 37,5оС гипотермические мероприятия прекращаются
Слайд 51Показания к госпитализации
Дети с некупирующейся «белой» гипертермией
Дети с фебрильными судорогами
Слайд 52Ошибки при купировании гипертермии
Применение жаропонижающих средств при субфебрильной температуре
Назначение аспирина
может привести к летальному исходу
Назначение анальгина внутрь может вызвать анафилактический
шок, агранулоцитоз со смертельным исходомСлайд 53Бронхиальная астма
Хроническое заболевание, характеризующееся периодически возникающими приступами удушья
Чаще заболевают дети
в 2-4 года
Слайд 54Неотложная помощь
1. По возможности ограничить контакт с «виновным» аллергеном.
2. Успокоить
ребёнка, помочь занять удобное положение.
3. Освободить от стесняющей одежды.
4. Обеспечить
приток свежего воздуха, по возможности – оксигенотерапия.Слайд 55Неотложная помощь
5. Медикаментозная терапия:
сальбутамол (сальгим) через небулайзер,
при его отсутствии:
-
ингаляционные бронхолитики: сальбутамол (беротек) 1-2 вдоха, при неэффективности:
- 0,1% р-р
адреналина 0,1-0,5 мл п/к, если приступ купировался, то вводят 5% р-р эфедрина 0,5-1 мг/кг в/м, при неэффективности:- 2,4% р-р эуфиллина 1 мл/год в/в медленно в 5-10 мл физраствора, при неэффективности:
- 3% р-р преднизолона 1-5 мг/кг в/в на физрастворе
Слайд 56Неотложная помощь
6. Госпитализация. Транспортировка в положении полусидя, ингаляция 40-50% кислородом.
В
стационаре: антигистаминные, отхаркивающие средства, муколитики (АЦЦ), инфузионная терапия, ингаляции с
протеолитическими ферментами (трипсин и др.)Слайд 58Медикаментозное лечение
Бронхолитики: сальбутамол
Противовоспалительные: интал
Ингаляционные ГКС: ингакорт
Антигистаминные: кетотифен
Специфическая иммунотерапия причинно
значимым аллергеном
Слайд 59Немедикаментозное лечение
Игло-, спелео-, баротерапия
Закаливание, ЛФК, массаж
Санаторно-курортное лечение: Крым, Анапа, Кисловодск
Санация
хронических очагов инфекции
Слайд 60Профилактика
Первичная: наблюдение за детьми, страдающими обструктивным бронхитом, аллергией
Вторичная: предупреждение
приступов бронхиальной астмы путём самоконтроля, противорецидивного лечения, соблюдения гипоаллергенной диеты
и бытаСлайд 61Вторичная профилактика: астма-школа
Обучение самоконтролю
Обучение пользованию ингаляторами, спейсером, небулайзером и т.п.
Профессиональная
ориентация
Слайд 62Самоконтроль при бронхиальной астме
Осуществляется с помощью пикфлоуметра: измерение пиковой скорости
выдоха (ПСВ) в л/мин, ведение дневника
Слайд 64План лечения по данным ПСВ
Зелёная зона: ПСВ 80-100%, приступа нет,
терапия адекватна состоянию
Жёлтая зона: ПСВ 60-80%, внимание, присутствуют некоторые симптомы
астмы, примите лекарствоКрасная зона: ПСВ менее 60%, опасность, приступ астмы, необходима экстренная помощь