Слайд 1НАО «Медицинский Университет Астана»
Врожденные пороки сердца, легочная гипертензия и беременность.
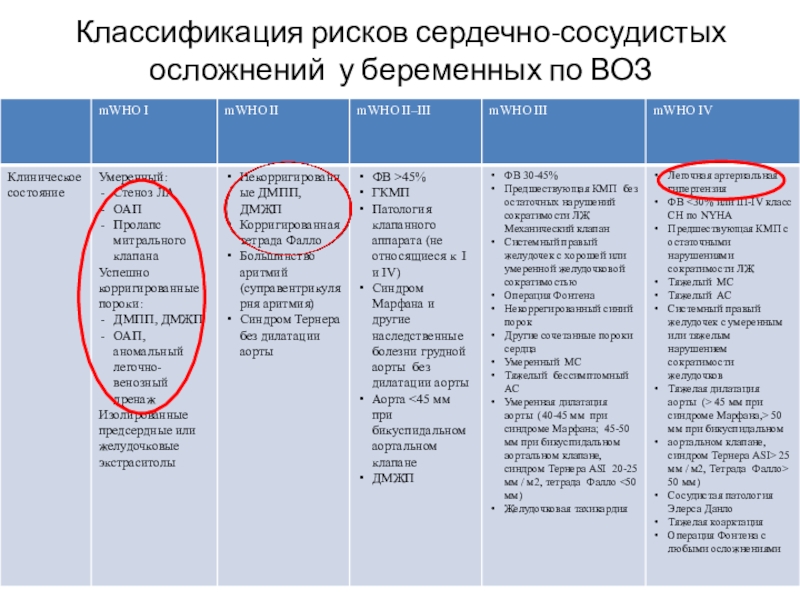
Слайд 2Классификация рисков сердечно-сосудистых осложнений у беременных по ВОЗ
Слайд 4Легочная гипертензия и Синдром Эйзенменгера
ЛГ- увеличение СрЛАД≥25 мм рт.ст. при
катетеризации сердца.
Давление наполнения LV ≤15 мм рт. ст. и
ЛСС>3 ед.Вуда
Нелеченная, идиопатическая ЛГ приводит к смерти в среднем в течение 2,8 года.
ЛАГ часто встречается у женщин, а первые клинические проявления могут проявиться лишь при беременности
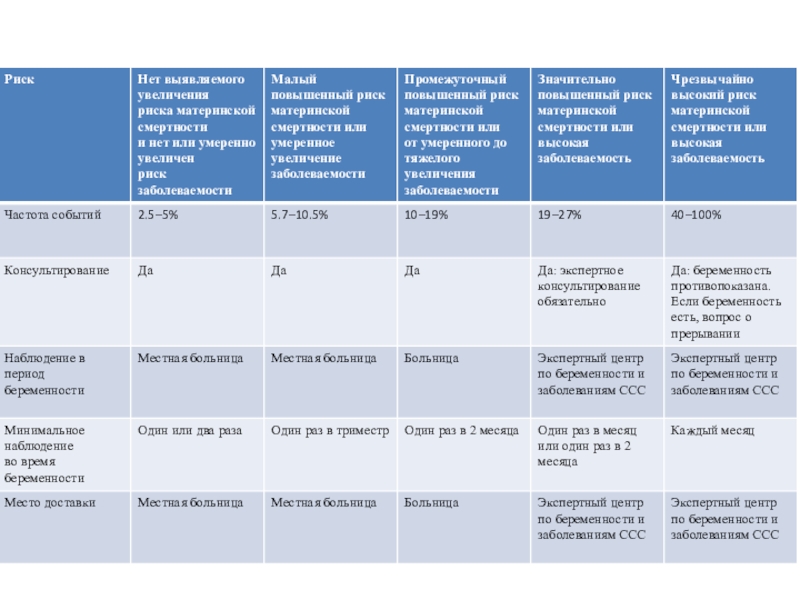
Слайд 5Материнский риск
Смертность остается высокой у женщин с ЛАГ (16-30%)
Рекомендации
избегать беременности и прерывание при ее наступлении должны быть обсуждены
Наибольший
период риска – околородовый и ранний послеродовой период
Ведение женщин мультидисциплинарной командой в экспертном центре по беременности и ССЗ совместно с экпертом по ЛГ
Легочный гипертензивный криз, легочный тромбоз и правожелудочковая СН являются наиболее распространенными причинами смерти. Это может произойти даже у женщин с небольшими симптомами до беременности.
Факторами риска материнской смертности являются: тяжесть ЛГ, поздняя госпитализация, и, возможно, использование общей анестезии.
Даже умеренные формы заболевания легочных сосудов могут ухудшаться во время беременности.
Хотя нет безопасных цифр ЛГ, считается, что он меньше при слегка повышенном давлении
Слайд 6Акушерский риск и риск для плода
повышенная смертность плода и
новорожденных (0-30%), особенно при преждевременных родах, низком СВ и /
или гипоксии.
Слайд 7Ведение
Эхокардиография является ключевым исследованием
Катетеризация правых отделов сердца, при
диагностической неопределенности и помощь важным терапевтическим решениям
Генетическое консультирование при необходимости
Рекомендовано
регулярное наблюдение мультидисциплинарной командой (еженедельно в третьем триместре).
Полная оценка состояния, включая насыщение кислородом и оценку функции ПЖ должно быть при каждом посещении.
Постельный режим может потребоваться у симптоматических женщин и избегать дополнительные факторы риска (таких как воздушные перевозки).
Тромбоэмболизм является основным риском, и антикоагуляция должна быть обеспечена
Диуретики могут понадобиться пациентам с СН, при дефиците железа следует лечить.
Слайд 8Беременность у пациентов с ЛАГ - это состояние высокого риска
и лечение должно включать все современные возможности
Риск стратификация должна проводиться
как у небеременных пациентов.
Босентан и другие эндотелины антагонисты рецепторов связаны с эмбриопатией и их следует прекратить, если только это не приведет к значительному увеличению материнского риска.
Требуется индивидуальный подход при начале терапии оральным силденафилом.
Если женщины получали блокаторы кальциевых каналов эта терапия должна быть продолжена
Слайд 9Роды
Подробный план родорозрешения, оптимальный его режим и время должна решаться
командой сердца. Д.б. Включена потребность в послеродовом периоде в интенсивной
терапии и механической поддержке.
Региональная анестезия предпочтительнее общей анестезии
Тщательный баланс жидкости и оптимизация функции ПЖ- важные детерминанты хорошего результата.
Женщины остаются в группе высокого риска в течение многих месяцев после родов, а индивидуальное консультирование необходимо обсудить необходимость продолжения терапии и избежания будущих беременностей.
Терапия не должна прерываться в ранний период после родов
Слайд 10Синдром Эйзенменгера
Материнский риск
Необходимо особое внимания из-за возможности наличия дополнительных осложнений:
цианоз, шунтирование справа налево и парадоксальные эмболии
Во время беременности
системная вазодилатация увеличивает шунт справа налево и уменьшает легочный поток, ведущий к увеличению цианоза и низкому СО.
Материнская смертность высокая - 20-50%, в связи с чем необходимо прерывание беременности которое в этом случае также сопряжено с риском.
Слайд 11Фетальный риск
Фетальные и неонатальные риски увеличиваются
Выкидыш распространен.
Материнская гипоксия
является наиболее важным предиктором результатов.
Слайд 12Ведение беременных с Синдромом Эйзенменгера
Такое же как при ЛГ без
данного синдрма
Однако необходимо учитывать при данном синдроме увеличение риска
тромбоцитопении, недостатка витамина K-зависимого фактора свертывания крови и кровотечения.
Необходимо соблюдать осторожность при назначении антитромбоцитарной терапии или НМГ
Доказательная база для использования более совершенной терапии менее развита.
Силденафил (и другие ингибиторы фосфодиэстеразы, такие как тадалафил и варденафил) часто предписаны, с добавлением простаноидов у пациентов, которые остаются симптоматическими
Осторожность при назначении лекарств, которые может привести к внезапной системной вазодилатации или риску парадоксальной воздушной эмболии (в/в введение).
Продвинутая терапия назначается только опытное командой сердца, включающей специалиста по ЛГ
Принципы родоразрешения такие же как при других формах ЛГ
Слайд 13Синие пороки сердца без легочной гипертензии
Материнский риск
обычно разрешаются до
беременности, но некоторые компенсированные, неоперабельные или легкие достигают детородного возраста
Материнские
осложнения (СН, тромбоз, аритмии и эндокардит) встречаются в> _15%
Исход определяется в большей степени функцией желудочков, чем степенью сатурации
Слайд 14Фетальный риск
Если сатурация кислорода > 90%, лучше результаты плода (10%
потери плода).
Если насыщение кислородом
роды, смерть плода являются частыми - беременность нужно избегать
Слайд 15Обструкция выходного тракта ЛЖ
При надклапанной и подклапанной обструкции ведение, то
же что и для стеноза аортального клапана
Однако в отличие
от АС баллонная вальвулопластика неприемлема
Слайд 16Дефект межпредсердной перегородки
Материнский риск
Беременность хорошо переносится большинством женщин с корригированным
пороком (класс риска I степени риска).
При некорригированных ДМПП
– тромбоэмболические осложнения (5%), предсердные аритмии и др.
Слайд 17Акушерские риски и риски для плода
У женщин с некорригированным ДМПП
преэклампсия и ограничение роста плода чаще.
Слайд 18Ведение беременных с ДМПП
При вторичном дефекте может быть выполнено
транскатетерное закрытие дефекта во время беременности
При проведении процедуры необходима антитромбоцитарная
терапия
Закрытие для предотвращения парадоксальной эмболии не рекомендуется
У женщин с остаточным шунтом необходима профилактики венозного застоя (компрессионные чулки и минимизация постельного режима)
необходимо проявлять особую осторожность, чтобы избежать воздушной эмболии при в/в введениях
Слайд 19Дефект межжелудочковой перегородки
Материнский риск
Небольшие или корригированные ДМЖП (без дилатации левых
отделов или дисфункции желудочков) имеют низкий риск осложненийво время беременности
– по ВОЗ 2 группа риска
Слайд 20Акушерский риск и риск и для плода
Нет доказательств увеличения
акушерских рисков.
Слайд 21Ведение беременных с ДМЖП
Необходимо наблюдение один или два раза
во время беременности с контролем давления в ЛА
Слайд 22Атриовентрикулярный септальный дефект
Материнский риск
беременность обычно хорошо переносится (риск ВОЗ
класс II-III). Однако, аритмии и ухудшение атриовентрикулярных регургитаций возможны. Риск
СН низкий, и существует только у женщин с тяжелой регургитацией или при сниженной функции желудочков.
Слайд 23Акушерские риски и риски для плода
Смертность плода была
зарегистрирована в 6% случаев
Слайд 24Ведение
Наблюдение рекомендуется не реже одного раза в три месяца
У
пациентов со значительной клапанной регургитацией или нарушенной функцией желудочков 1
раз в месяц или 1 раз в 2 месяца
Слайд 25Коарктация аорты
Материнский риск
Беременность часто хорошо переносится у женщин после восстановления
коарктации аорты (класс риска ВОЗ II).
При наличии системной гипертонии,
остаточной КА, аневризмы аорты повышенный риск осложнений включая диссекцию
Возможны дилатация аорты и двустворчатый аортальный клапан.
Слайд 26Акушерские риски и риски для плода
Гипертензия, преэклампсия, выкидыши
Слайд 27Ведение
Контроль АД каждый триместр
При лечении АГ следует избегать плацентарной
гипоперфузии у пациентов с остаточной коарктацией
Чрескожное вмешательство для re-CoA (с
использованием закрытого стента) возможно во время беременности, но должно выполняться только для рефрактерной гипертонии или материнских или эмбриональных рисках
Слайд 28Заболевания легочного клапана и выходного тракта правого желудочка
Материнский риск
Легочный
стеноз обычно хорошо переносится.
Тяжелый стеноз может привести к осложнениям, включая
дисфункцию ПЖ, аритмии
Тяжелая легочная регургитация - независимый предиктор материнских осложнений, особенно у пациентов с нарушенной функцией ПЖ
Слайд 29Акушерские риски и риски для плода
Нет доказательств усиления акушерских рисков.
Слайд 30Ведение
Легкие и умеренные ЛС - низкий риск (классы риска
I и II ВОЗ). Достаточно двух или трех осмотров с
ЭхоКГ контролем
При тяжелых ЛС - ежемесячные или двухмесячные осмотры с оценкой сердца с фокусом на ПЖ
При тяжелом симптоматическом ЛС, которая не отвечает на лечение (медикаменты, постельный режим) чрескожная вальвулопластика может быть уместной
Слайд 31Тетрада Фалло
Материнский риск
Женщины с восстановленной тетрадой Фалло обычно переносят беременность
хорошо (класс риска ВОЗ II).
Аритмии и СН являются наиболее
распространенным осложнением
Тромбоэмболизм и эндокардит реже
Дисфункция ПЖ и/или умеренная и тяжелая легочная регургитация являются факторами риска.
Предыдущая беременность может быть связана с увеличением размера ПЖ и долгосрочных сердечных событий.
Слайд 32Акушерские риски и риски для плода
Повышается риск осложнений плода,
в частности, задержка развития плода
Избегать беременности необходимо до коррекции
порока
Слайд 33Ведение беременных с тетрадой Фалло
Для большинства пациентов наблюдение за каждым
триместром является достаточным.
У женщин с тяжелой легочной регургитацией, ежемесячная или
двухмесячной оценка
При развитии правожелудочковой недостаточности во время беременности, лечение диуретиками и постельный режим рекомендуются
Ранние роды или, реже, транскатетерная имплантация клапана тем, кто не реагирует на консервативное лечение.
Слайд 34Аномалия Эбштейна
Материнский риск
У женщин с неосложненной аномалией Эбштейна беременность часто
хорошо переносится (класс риска ВОЗ II).
При наличии симптомов с
цианозом и / или СН следует рекомендовать воздержаться от беременности.
Гемодинамические проблемы в значительной степени зависят от тяжести трикуспидального регургитации и функции ПЖ.
Слайд 35Акушерские риски и риски для плода
Фетальные и неонатальные исходы связаны
с насыщением кислородом матери и СВ
Даже тяжелая ТР с СН
может управляться лечением во время беременности