Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Неотложная помощь при бронхиальной астме у детей
Содержание
- 1. Неотложная помощь при бронхиальной астме у детей
- 2. Актуальность проблемыРаспространенность БА среди детей в разных
- 3. Бронхиальная астмаРеально угрожающее жизни заболевание.Тяжелое обострение может
- 4. Факторы риска развития обострения БАПредрасполагающие Причинные (аллергены:
- 5. ОбострениеА. острый приступ (остро развившийся и/или быстро
- 6. При обострении БАпроисходит постепенное развитие бронхиальной обструкции,
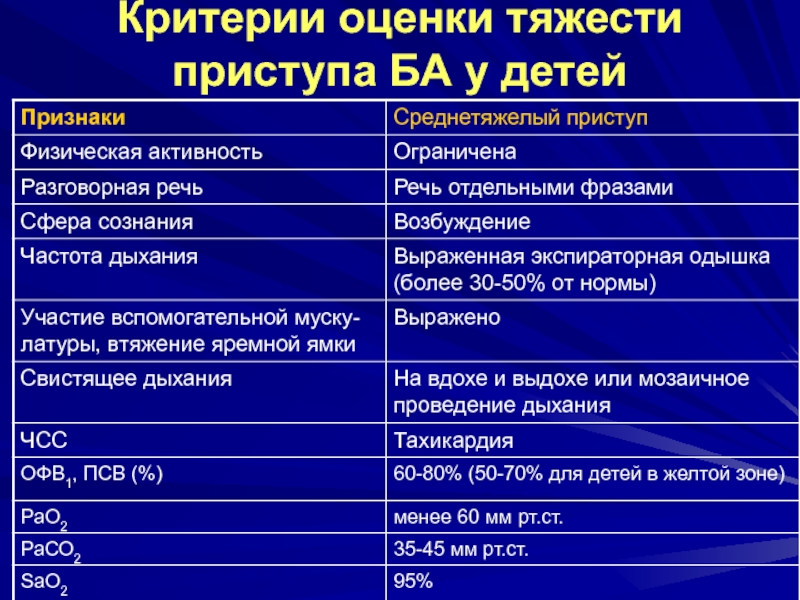
- 7. Среднетяжелый приступПо всему полю легких прослушиваются свистящие
- 8. Тяжелый приступ Признаки дыхательной недостаточности в виде
- 9. ОбострениеЧасто развивается дыхательный дистресс. Обострение характеризуется снижением
- 10. Повторные эпизоды приступоввыражающие в виде одышки, втяжения
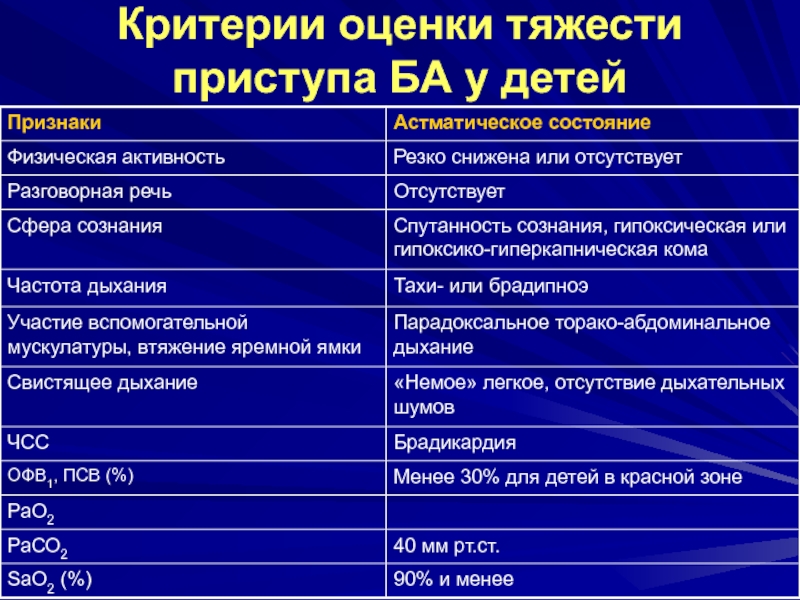
- 11. Астматический статусНаличие некупирующегося приступа БА более 6-8
- 12. Астматический статусПри ухудшении состояния происходит:исчезновение дыхательных шумов,
- 13. Клинические параметры, характеризующие тяжесть обострения БАЧастота дыханияУчастие
- 14. Критерии оценки тяжести приступа БА у детей
- 15. Критерии оценки тяжести приступа БА у детей
- 16. Критерии оценки тяжести приступа БА у детей
- 17. Критерии оценки тяжести приступа БА у детей
- 18. Основные причины обострений и смертельных исходов Недооценка степени тяжести обостренияНеправильными действиями при его наступленииНедостаточное лечение.
- 19. Т.о., при решении вопроса о тяжести
- 20. Тяжесть обостренияопределяется также объемом проводимой терапии. Если
- 21. Группа высокого риска развития астматического статусаВ анамнезе
- 22. Цели лечения обострения БАБыстрое уменьшение (насколько это возможно) обструкции бронхиального дереваУменьшение гипоксемииПредотвращение дальнейших рецидивов
- 23. Основа лечения обостренияМногократное назначение быстродействующих β2-агонистовРаннее назначение системных глюкокортикостероидов (ГКС)Кислород
- 24. Основные группы бронхолитиков, применяемых при БА у детей
- 25. Легкие приступыБыстродействующие β2-агонисты в ингаляционной и пероральной
- 26. β2-агонисты быстрого действия в домашних условиях2-4
- 27. Среднетяжелые и тяжелые приступы БАПовторное назначение β2-агонистов
- 28. Ингаляционные устройства: преимуществаДоставка препарата непосредственно в орган-мишеньБыстрое
- 29. Ингаляционные устройстваИнгаляционные системы, создающие респирабельную фракцию частиц
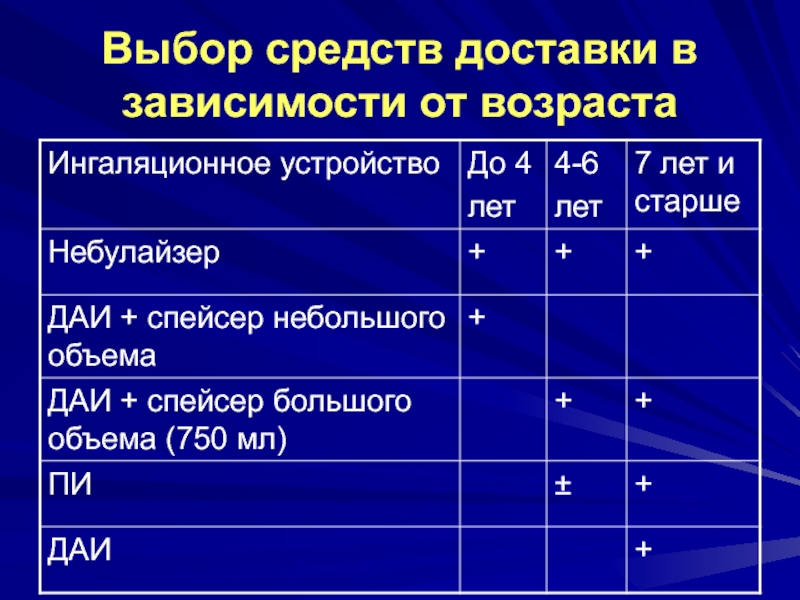
- 30. Выбор средств доставки в зависимости от возраста
- 31. В отделениях неотложной помощи Лечение больных БА
- 32. Интубированные и находящиеся на механической вентиляции больные
- 33. Средства неотложной помощи при бронхиальной астме
- 34. Сальбутамол Дозированный аэрозольный ингалятор (ДАИ) со спейсером
- 35. Фенотерол Дозированный аэрозольный ингалятор (ДАИ) - 1
- 36. Формотерол При легкой интермиттирующей и персистирующей БАДля
- 37. Метилксантины Короткодействующие: только для купирования обострения БА,
- 38. Антихолинергические препаратыИпратропия бромид – блокатор М-холинорецепторов, ослабляет
- 39. Комбинированные препаратыБеродуал (фенотерол + ипратропия бромид) –
- 40. Системные глюкокортикостероиды Недостаточный эффект β2-агонистов короткого действияТяжелые
- 41. Системные глюкокортикостероидыТерапевтический эффект сохраняется в течение 8-12
- 42. Системные глюкокортикостероидыПри развитии тяжелого обострения у больных,
- 43. Системные глюкокортикостероидыИЛИГидрокортизон (лучше натрия сукцинат) внутривенно 125-200
- 44. Ингаляция ГКС через небулайзерСуспензия будесонида (пульмикорт) для
- 45. Таким образом, в современной терапии обострения БА используется принцип сочетания бронходилатирующих и глюкокортикоидных препаратов.
- 46. Терапия обострения проводится на фоне:Оксигенотерапия – для
- 47. При ОФВ1 или ПСВ > 60%, ЧCC
- 48. При ОФВ1 или ПСВ 60-80%, ЧД
- 49. Хороший ответ (ОФВ1 или ПСВ >
- 50. Выписка домойБольной остается в стационаре до прекращения
- 51. При ОФВ1 или ПСВ 30/мин., ЧCC>120/мин.
- 52. Неполный ответОФВ1 или ПСВ >50%, но
- 53. Специализированное отделениеИнгаляционные β2-агонисты и антихолинергические препаратыСистемные ГКС,
- 54. Плохой ответ ОФВ1 или ПСВ < 50%Рсо2
- 55. Отделение интенсивной терапииИнгаляционные β2-агонисты, антихолинергические препараты через
- 56. Полное купирование обострения происходит постепенно. Нормализация показателей
- 57. Благодарю за внимание!
- 58. Скачать презентанцию
Актуальность проблемыРаспространенность БА среди детей в разных странах – 1,5-8-10%Болезнь может начаться в любом возрасте: у 50% больных детей симптомы развиваются к 2 г., у 80% - к школьному возрасту. В
Слайды и текст этой презентации
Слайд 2Актуальность проблемы
Распространенность БА среди детей в разных странах – 1,5-8-10%
Болезнь
может начаться в любом возрасте: у 50% больных детей симптомы
развиваются к 2 г., у 80% - к школьному возрасту.В 2012 г. вышло 4-е исправленное и дополненное издание Национальной программы «Бронхиальная астма у детей. Стратегия лечения и профилактики».
Слайд 3Бронхиальная астма
Реально угрожающее жизни заболевание.
Тяжелое обострение может развиться при любой
степени тяжести течения болезни.
Только под влиянием адекватной и систематической
патогенетической терапии у детей, больных БА, может быть достигнута устойчивая ремиссия. Основой фармакотерапии БА является базисная (противовоспалительная) терапия, под которой понимают регулярное длительное применение препаратов, купирующих аллергическое воспаление в слизистой оболочке дыхательных путей.
Базисная терапия назначается индивидуально с учетом тяжести заболевания на момент осмотра больного, корригируется в зависимости от достигаемого эффекта и сопутствующих заболеваний.
Слайд 4Факторы риска развития обострения БА
Предрасполагающие
Причинные (аллергены: бытовые, пыльцевые, эпидермальные,
пищевые)
Усугубляющие (курение, загрязнение воздуха, респираторная вирусная или бактериальная инфекция, паразитарные
инфекции, воспалительные заболевания придаточных пазух, медикаменты)Факторы, вызывающие обострение (триггеры)
Слайд 5Обострение
А. острый приступ (остро развившийся и/или быстро прогрессирующий эпизод экспираторного
удушья, затрудненного и/или свистящего дыхания, чувства стеснения в груди, свистящих
хрипов и спастичесного кашля при резком снижении показателя ПСВ или ОФВ1). Крайняя степень тяжести приступа расценивается как астматический статус и требует реанимационных мероприятий. Приступ – проявление обострения.Б. затяжное состояние бронхиальной обструкции (длительное затруднение дыхания, длящимся дни, недели, месяцы. Во время такого состояния могут повторяться острые приступы различной степени тяжести. Наблюдается при неадекватном лечении).
Слайд 6При обострении БА
происходит постепенное развитие бронхиальной обструкции, характеризующееся длительным затруднением
дыхания с клинически выраженным синдромом бронхиальной обструкции, на фоне которого
могут повторяться острые приступы бронхиальной астмы различной тяжести.Слайд 7Среднетяжелый приступ
По всему полю легких прослушиваются свистящие хрипы
Втяжение уступчивых мест
грудной клетки
Продолжительность выдоха в 2 раза превышает продолжительность вдоха
Частота дыхания
увеличивается на 50%Над легкими обнаруживается коробочный оттенок перкуторного звука
Тахикардия
Нарушение общего состояния
Слайд 8Тяжелый приступ
Признаки дыхательной недостаточности в виде цианоза носогубного треугольника,
крыльев носа, мочек ушей
Нарушается бронхиальная проходимость: свистящие хрипы прослушиваются
как при вдохе, так и при выдохеВыраженное втяжение уступчивых мест грудной клетки
Удлинение выдоха, превышающее по продолжительности вдох более чем в 2 раза
Число дыханий увеличивается более чем на 50%
Выраженная тахикардия, тенденция к повышению артериального давления.
Слайд 9Обострение
Часто развивается дыхательный дистресс.
Обострение характеризуется снижением объема выдыхаемого воздуха
(ОФВ1, ПСВ): 50-80% - умеренно или легко выраженное нарушение бронхиальной
проходимости; менее 50% от должных значений – тяжелая обструкцияБыстро развивающееся обострение обычно является следствием воздействия провоцирующего фактора, вирусной инфекции или аллергена
Обострение с более постепенным ухудшением может быть результатом длительно проводимого неэффективного лечения.
Слайд 10Повторные эпизоды приступов
выражающие в виде одышки, втяжения уступчивых мест грудной
клетки, хрипов, навязчивого и непродуктивного кашля, особенно ночью и/или ранним
утром, указывают на симптомы обструкции бронхиального дерева, частично обратимой спонтанно или исчезающей под влиянием терапии.Слайд 11Астматический статус
Наличие некупирующегося приступа БА более 6-8 часов
Неэффективность лечения ингаляционными
бронхоспазмолитиками симпатомиметического ряда
Нарушение дренажной функции легких
Наличие признаков дыхательной недостаточности
Гипоксемия
(РаО2 55-60 мм рт.ст.), гиперкапния (РаСО2 60-65 мм рт.ст.), респираторный алкалоз.Слайд 12Астматический статус
При ухудшении состояния происходит:
исчезновение дыхательных шумов,
развивается диффузный цианоз,
признаки сердечно-сосудистой недостаточности с падением артериального давления,
метаболический ацидоз,
гиперинфляция
грудной клетки, снижение ОФВ1,
возникновение асфиксии с потерей сознания, судорогами, гиподинамией,
снижение ПСВ до уровня, составляющего менее 40% от должных величин.
Слайд 13Клинические параметры, характеризующие тяжесть обострения БА
Частота дыхания
Участие вспомогательной мускулатуры в
акте дыхания
Интенсивность свистящего дыхания
Вздутие грудной клетки
Характер и проведения дыхания в
легких (при аускультации)Частота сердечных сокращений
Вынужденное положение
Изменение поведения
Степень ограничения физической активности
Объем терапии (препараты и способы их введения), используемый для купирования приступа.
Слайд 18Основные причины обострений и смертельных исходов
Недооценка степени тяжести обострения
Неправильными
действиями при его наступлении
Недостаточное лечение.
Слайд 19Т.о., при решении вопроса
о тяжести болезни
следует учитывать:
Анамнез (частоту,
тяжесть и длительность приступов удушья или их эквивалентов, объем и
эффективность терапии)Данные физикального обследования
Результаты функционального исследования.
Слайд 20Тяжесть обострения
определяется также объемом проводимой терапии.
Если больной не отвечает
на первоначальную терапию, или если обострение быстро прогрессирует, или если
пациент входит в группу высокого риска, следует расценивать его обострение как тяжелое.После каждого этапа лечения следует проводить оценку его эффективности: ЧСС, ЧД, может ли завершить предложение, ПСВ, ОФВ1, насыщение артериальной крови кислородом.
Слайд 21Группа высокого риска развития астматического статуса
В анамнезе были состояния, близкие
к летальному, требующие интубации или ИВЛ
За последний год уже были
госпитализация или обращение за неотложной помощью по поводу БАИспользование в настоящее время или недавно прекратившие применение пероральных ГКС
Больные, не использовавшие в настоящее время ИГКС
Избыточно употребляющие ингаляционные β2-агонисты короткого действия (более 1 упаковки сальбутамола в месяц)
Больные с психиатрическими заболеваниями или психологическими проблемами в анамнезе, включая злоупотребление седативными средствами.
Слайд 22Цели лечения обострения БА
Быстрое уменьшение (насколько это возможно) обструкции бронхиального
дерева
Уменьшение гипоксемии
Предотвращение дальнейших рецидивов
Слайд 23Основа лечения обострения
Многократное назначение быстродействующих β2-агонистов
Раннее назначение системных глюкокортикостероидов (ГКС)
Кислород
Слайд 25Легкие приступы
Быстродействующие β2-агонисты в ингаляционной и пероральной форме.
Предпочтение отдается эпизодическому
назначению
При увеличении частоты использования β2-агонистов более 3-4 раз в сутки
необходим пересмотр и усиление базисной терапии. Слайд 26β2-агонисты быстрого действия
в домашних условиях
2-4 вдоха каждые 20 минут
в течение первого часа. По истечению первого часа требуемая доза
β2-агониста будет зависеть от тяжести обострения:Легкие – 2-4 вдоха каждые 3-4 часа
Среднетяжелые – 6-10 вдохов каждые 1-2 часа
Тяжелые – 10 вдохов (предпочтительно ДАИ со спейсером или назначение полной дозы через небулайзер) с интервалом менее 1 часа.
При отсутствии эффекта после первого часа терапии ребенок должен быть госпитализирован.
Слайд 27Среднетяжелые и тяжелые приступы БА
Повторное назначение β2-агонистов короткого действия.
Синергетический эффект
достигается добавлением к β2-агонистам ипратропия бромида или использование препаратов с
фиксированной комбинацией фенотерола/ипратропия бромид (беродуал).Слайд 28Ингаляционные устройства: преимущества
Доставка препарата непосредственно в орган-мишень
Быстрое начало действия лекарственного
средства
Уменьшение общей дозы препарата при создании высоких концентраций лекарственного вещества
в легких Минимизация риска системных побочных эффектов
Отсутствие влияния на эффективность лечения возможных возрастных и индивидуальных различий в активности печеночного метаболизма.
Слайд 29Ингаляционные устройства
Ингаляционные системы, создающие респирабельную фракцию частиц размером 2-5 мкм,
являются оптимальными для попадания в мелкие бронхи.
Одним из основных
параметров эффективности ингаляционного устройства является легочная депозиция – отношение дозы препарата, поступившей в легкие, к номинальной разовой дозе, указанной на ингаляторе. Современные технические средства обеспечивают доставку в легкие в среднем 5-15% номинальной дозы препарата. Потому эффективность лечения во многом определяется правильным выбором средства доставки с учетом возраста, индивидуальных предпочтений больного, а также клинической картины заболевания.
Слайд 31В отделениях неотложной помощи
Лечение больных БА проводят с помощью
небулизации бронхолитиков короткого действия и суспензии будесонида.
При БА, не
угрожающей жизни больного, сходную с небулайзерами эффективность при ингаляции этих препаратов имеют ДАИ со спейсером. При тяжелых обострениях БА с нарушением сознания применяют небулайзеры, причем возможно использование смеси, обогащенной кислородом в качестве несущего газа в струйном небулайзере. У этих больных необходимо следить за насыщением крови кислородом, уровнем углекислого газа в крови и состоянием сознания.
До 3 лет – небулайзер с маской или ДАИ с маской или аэрокамерой.
Слайд 32Интубированные и находящиеся на механической вентиляции больные могут получать терапию
как через ДАИ со спейсером, так и через небулайзер.
Эффективность
доставки аэрозоля как через ДАИ, так и через небулайзер ограничиваются влажностью в вентиляционном контуре. Применение гелиево-кислородной смеси улучшает доставку аэрозоля как при использовании ДАИ, так и в небулайзере.
Разработано новое поколение небулайзеров с вибрирующей сеткой специально для использования при механической вентиляции.
Слайд 34Сальбутамол
Дозированный аэрозольный ингалятор (ДАИ) со спейсером по 100 мкг
(1 доза) 1-2 ингаляции до 4 раз в сутки.
Раствор сальбутамола
сульфата назначается через небулайзер по 2,5 мл (1 небула = 2,5 мг) на ингаляцию в неразбавленном виде. Детям раннего возраста – в дозе 0,1-0,15 мг/кг.
При умеренном проявлении бронхиальной обструкции применяется ингалятор Легкое Дыхание – не требует координации с нажатием на баллончик ингалятора.
Слайд 35Фенотерол
Дозированный аэрозольный ингалятор (ДАИ) - 1 доза = 100
мкг, 1-2 дозы до 4 раз в день
Через небулайзер –
доза 1 мг/1 мл; 0,25-0,5 мл раствора фенотерола на ингаляцию. Если улучшения не наступает, проводят повторные ингаляции в той же дозе каждые 20 минут в течение первого часа терапии.
Слайд 36Формотерол
При легкой интермиттирующей и персистирующей БА
Для длительного регулярного приема
при среднетяжелой и тяжелой БА в сочетании с глюкокортикоидной терапией.
Ингаляционно
12 мкг = 1 доза. По 1 ингаляции 2 раза в день детям старше 5 лет. Слайд 37Метилксантины
Короткодействующие: только для купирования обострения БА, в частности тяжелого
приступа и астматического статуса (в качестве альтернативной терапии) в инфузии
(при неэффективности других бронходилататоров и ГКС ).Бронхорасширяющий эффект такой же, как β2-агонистов, но высока вероятность побочного действия.
Медленное внутривенное капельное введение эуфиллина при развитии тяжелого приступа позволяет предотвратить возникновение побочных явлений со стороны сердечно-сосудистой системы.
Нагрузочная доза 4,5-5 мг/кг в течение 20-30 минут. Затем эуфиллин может вводиться при непрерывной инфузии в дозе 0,6-1 мг/кг/час или дробно в соответствующих дозах через каждые 4-5 часов под контролем концентрации теофиллина в крови, т.к. терапевтическая концентрация в крови колеблется в пределах 10-15 мкг/мл.
Скорость инфузии не должна превышать 23 мг/мин. для уменьшения риска гипотензии, судорог и аритмии.
Опасность развития побочных явлений при лечении препаратами метилксантинового ряда возникает при концентрации теофиллина в крови более 20 мкг/мл.
Слайд 38Антихолинергические препараты
Ипратропия бромид – блокатор М-холинорецепторов, ослабляет опосредуемое ацетилхолином влияние
парасимпатической вегетативной нервной системы на внутренние органы.
Только ингаляционно, оказывает местное
действие. Бронхоспазмолитический эффект достигается через 30 минут после ингаляции, достигает максимума через 1,5-2 часа, длится 5-6 часов. Возможно повторная ингаляция через 30-40 минут.
У детей раннего возраста (с рождения до 2 лет) – через небулайзер (250 мкг/1 мл).
ДАИ используется для купирования легких приступов у детей старше 4 лет (1 доза = 20 мкг по 2-3 ингаляции до 4 раз в сутки).
Слайд 39Комбинированные препараты
Беродуал (фенотерол + ипратропия бромид) – использование более эффективно,
чем в отдельности составляющие его препараты.
ДАИ – по 2
ингаляции до 4 раз в деньЧерез небулайзер ингаляция беродуала 1-2 мл в физиологическом растворе в течение 5-10 минут (1 мл = 20 капель).
Возможно повторная ингаляция через 20 минут.
Слайд 40Системные глюкокортикостероиды
Недостаточный эффект β2-агонистов короткого действия
Тяжелые и жизнеугрожающие обострения
Купирование
приступа удушья у пациентов с гормонально-зависимой БА
Анамнестические указания на необходимость
применения в прошлом глюкокортикостероидов для купирования обострения. Слайд 41Системные глюкокортикостероиды
Терапевтический эффект сохраняется в течение 8-12 часов.
Он обусловлен уменьшением
отека, угнетением синтеза эйкозаноидов и активации клеток воспаления, способностью потенцировать
эффекты катехоламинов за счет повышения концентрации цАМФ.При тяжелом приступе следует назначать в более ранние сроки лечения в виду их отсроченного действия (через 6-12 часов).
Используется наименьшая доза, обеспечивающая контроль.
После достижения положительного эффекта терапии постепенное снижение дозы преднизолона не требуется.
Слайд 42Системные глюкокортикостероиды
При развитии тяжелого обострения у больных, имеющих в анамнезе
указания на развитие асфиксии, клинической смерти, госпитализацию в отделения реанимации,
проведение ИВЛ, необходимо назначение преднизолона внутрь.Назначение преднизолона внутрь также необходимо больным, ранее неоднократно принимавших глюкокортикостероиды внутрь, особенно в предшествующий обострению период (группа риска по катастрофическому исходу).
Доза преднизолона внутрь составляет 1-2 мг на кг/сут. 1-2 раза в сутки - детям до 1 г., < 20 мг/сут. – детям 1-4 лет, <40 мг/сут. – старше 5 лет.
Продолжительность 3-5 дней.
Слайд 43Системные глюкокортикостероиды
ИЛИ
Гидрокортизон (лучше натрия сукцинат) внутривенно 125-200 мг (4 мг/кг)
каждые 6 часов
Метилпреднизолон от 60 до 125 мг каждые 6-8
часов внутривенно Преднизолон 30-60 мг внутривенно каждые 6 часов.
Слайд 44Ингаляция ГКС через небулайзер
Суспензия будесонида (пульмикорт) для небулайзера в пластиковых
контейнерах по 2 мл: 0,5 и 0,25 мг в 1
мл.Доза 0,25-0,5 мг (до 1 мг) 2-3 раза в день.
У больных в возрасте 7-13 лет с тяжелым обострением БА введение будесонида в дозе 2 мг/сут. с помощью небулайзера по эффективности не уступало приему преднизолона внутрь в дозе 2 мг/кг.
Пульмикорта суспензию можно разбавлять физиологическим раствором, а также смешивать с растворами бронхолитиков (сальбутамола, беродуала, ипратропиум бромида) .
Слайд 45Таким образом,
в современной терапии обострения БА используется принцип сочетания
бронходилатирующих и глюкокортикоидных препаратов.
Слайд 46Терапия обострения проводится на фоне:
Оксигенотерапия – для поддержания адекватного уровня
SaO2 (у детей более 92%). Кислород подается при помощи носовых
канюль, маски или кислородной палатки.Регидрационная терапия – при развитии дегидратации вследствие увеличения частоты дыхания и уменьшения приема жидкости. Базисные растворы: изотонический раствор натрия хлорида и 5% раствор глюкозы, взятые поровну (у детей грудного и младшего возраста).
В зависимости от варианта приступного периода объем вводимой жидкости 20-10 мл/кг, общий объем 150-300 мл, скорость введения 12-14 капель/мин., длительность инфузии 3-6 часов.
Слайд 47При ОФВ1 или ПСВ > 60%, ЧCC до 120/мин. (легкое –
среднетяжелое обострение)
Ингаляционные β2-агонисты через ДАИ (со спейсером) или небулайзер до
3 доз в течение первого часаКислород до достижения насыщения >90%.
Пульмикорта суспензия через небулайзер
Возможны ГКС внутрь – при отсутствии немедленного ответа на ингаляционные β2-агонисты или если пациент ранее принимал системные ГКС.
Слайд 48При ОФВ1 или ПСВ 60-80%, ЧД увеличена, ЧCC 100-120/мин. (среднетяжелое
обострение)
Физикальное обследование: умеренно выраженные симптомы.
Анамнез: пациент высокого риска
Ингаляции β2-агонистов каждый
часСистемные ГКС
Продолжить терапию в течение 1-3 часов, чтобы убедиться в улучшении.
Слайд 49Хороший ответ
(ОФВ1 или ПСВ > 70%)
Ответ сохраняется через 60
минут после последней ингаляции
Нет дистресса
Физикальное обследование нормальное
SaO2 >95% (>90% у
подростков)Слайд 50Выписка домой
Больной остается в стационаре до прекращения ночных симптомов и
до достижения уровня ПСВ >75% должных
Продолжить прием ингаляционных β2-агонистов
Назначить базисную
терапию согласно индивидуального плана лечения (письменно)Образование пациента
Оценка проводимой терапии
Наблюдение у специалиста (посетить в течение первой недели после выписки)
Слайд 51При ОФВ1 или ПСВ 30/мин., ЧCC>120/мин. (тяжелое
обострение)
Ингаляционные β2-агонисты + антихолинергические препараты через небулайзер каждые 20 минут
или непрерывно в течение 1 часаКислород до достижения насыщения >90%
пульмикорта суспензия через небулайзер
ГКС внутрь