Слайд 2Биологическая роль углеводов
энергетическая
(глюкоза)
резервная
(гликоген)
структурная
(гликозаминогликаны матрикса)
Слайд 3Пищевые источники
Растительные продукты
Молоко
Крахмал
Сахароза
Трегалоза
Целлюлоза
другие
Лактоза
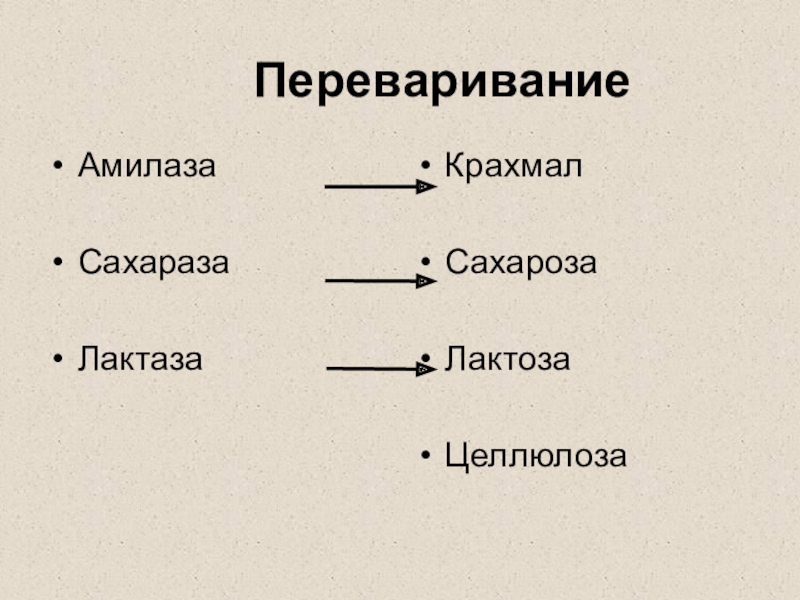
Слайд 4Переваривание
Амилаза
Сахараза
Лактаза
Крахмал
Сахароза
Лактоза
Целлюлоза
Слайд 5Гормоны, влияющие
на обмена углеводов
Глюкагон
Инсулин
Адреналин
Глюкокортикоиды
Тироксин
Соматотропин
Слайд 6Глюкагон
Глюкагон (α-клетки) – состоит из 29 аминокислот, содержится в крови
в норме в концентрации 75-140 пг/мл (40% этого количества –
активный гормон, остальное – проглюкагон и внепанкреатический глюкагон из подчелюстной слюнной железы, кишечника и желудка).
Секреция глюкагона в плазму крови стабильна, стимулируется аминокислотами (аланином, аргинином), интенсивной физической нагрузкой (вследствие наступающей аминоацидемии) и тормозится глюкозой.
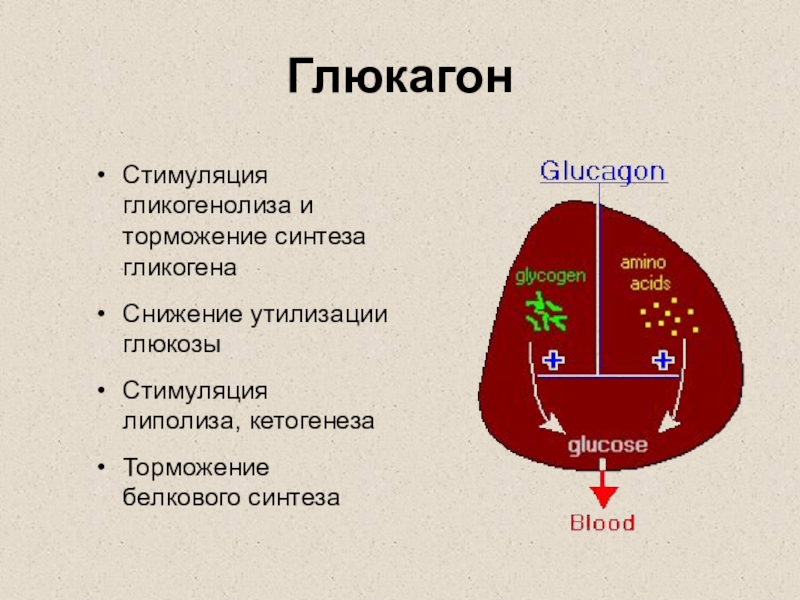
Слайд 7Глюкагон
Стимуляция гликогенолиза и торможение синтеза гликогена
Снижение утилизации глюкозы
Стимуляция липолиза, кетогенеза
Торможение
белкового синтеза
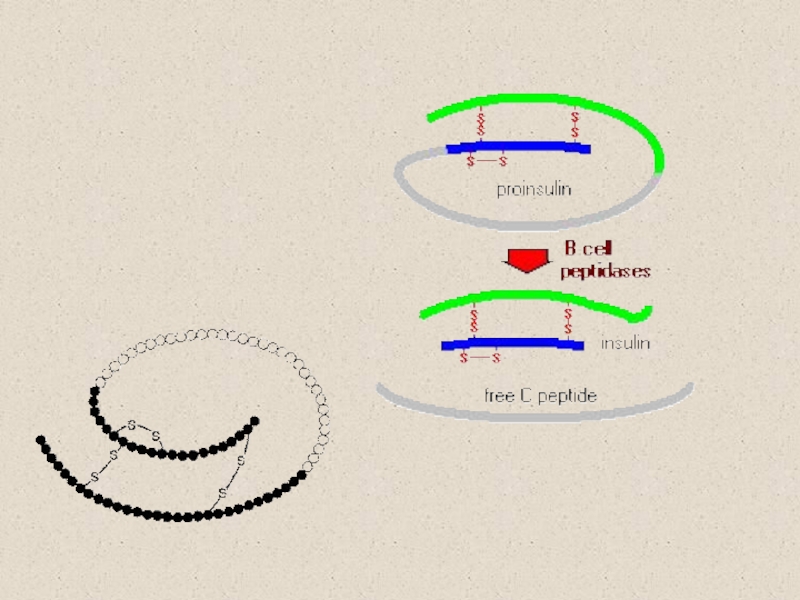
Слайд 8Инсулин
Синтезируется β-клетками ПЖ
51 аминокислота,
2 полипептидные цепочки,
2 дисульфидных мостика
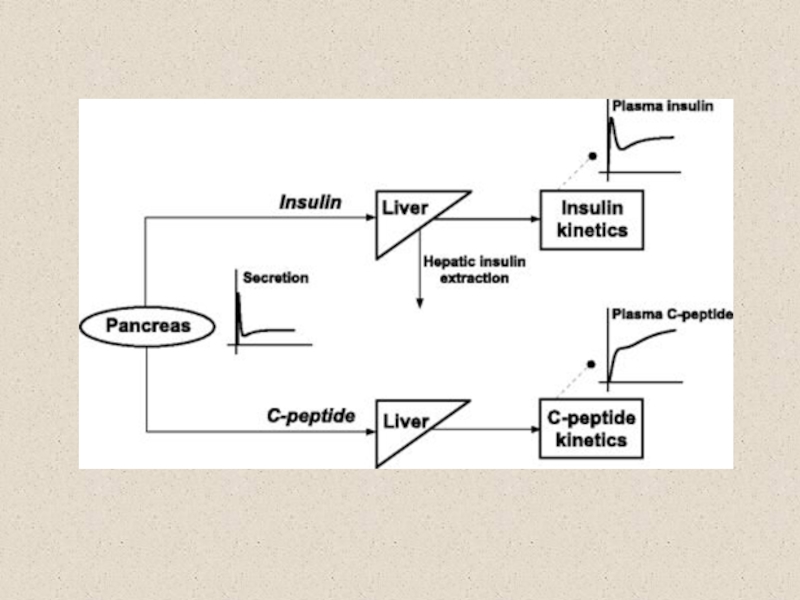
Проинсулин
→ инсулин + С-пептид (биологически неактивный)
0,4-0,8 нг/мл
Слайд 11Синтез и секреция инсулина
Глюкозо-сенсорная система в β-клетках ПЖ (основной компонент
– глюкокиназа)
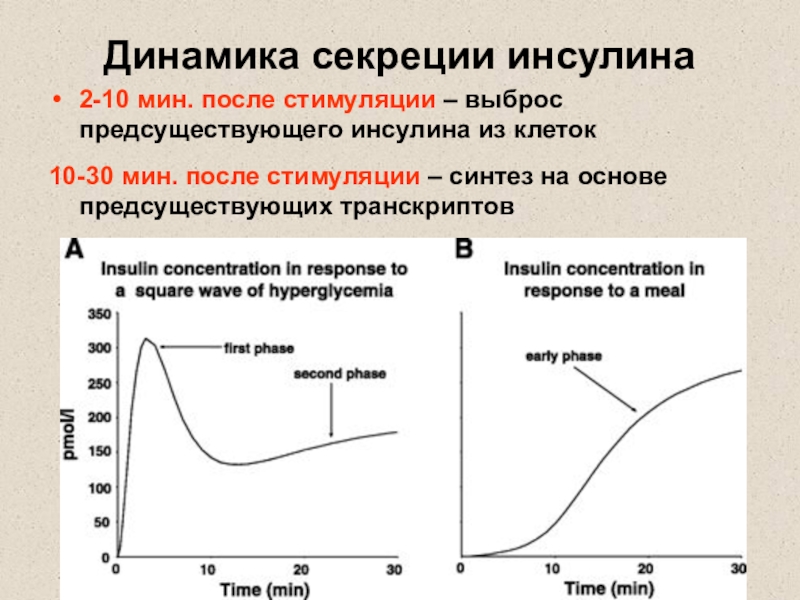
Слайд 12Динамика секреции инсулина
2-10 мин. после стимуляции – выброс предсуществующего инсулина
из клеток
10-30 мин. после стимуляции – синтез на основе предсуществующих
транскриптов
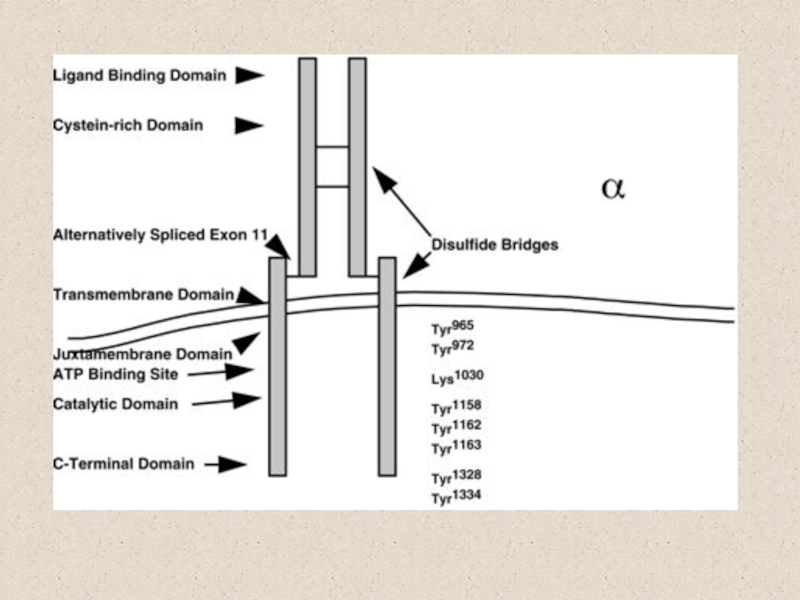
Слайд 14Рецепторы инсулина
ИнсулинНЕзависимые ткани: ЦНС, ткани надпочечника, половых желез, глаза принадлежат
(поглощают глюкозу из крови без участия транспортеров, активируемых инсулином)
Инсулинзависимые ткани:
скелетные мышцы, клетки жировой ткани, соединительная ткань, клетки крови и иммунной системы.
Положение печени, почек, сердца и некоторых других органов промежуточно.
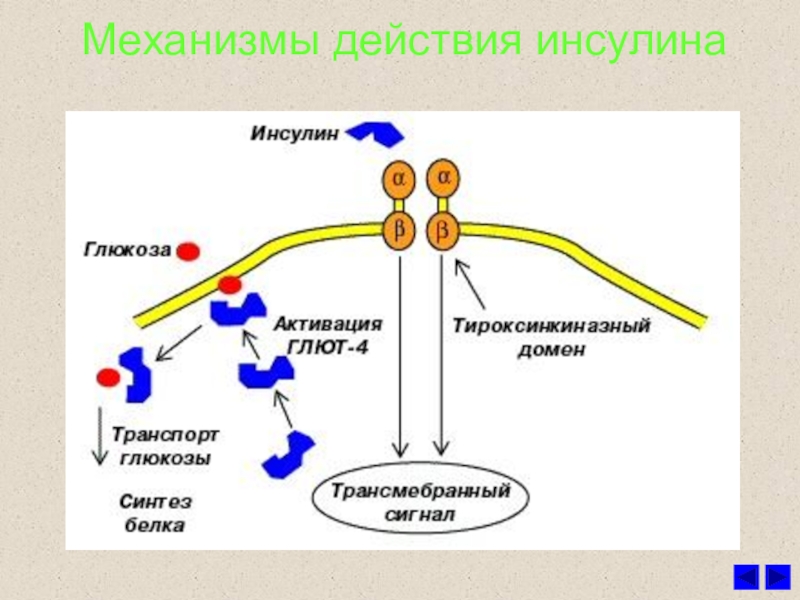
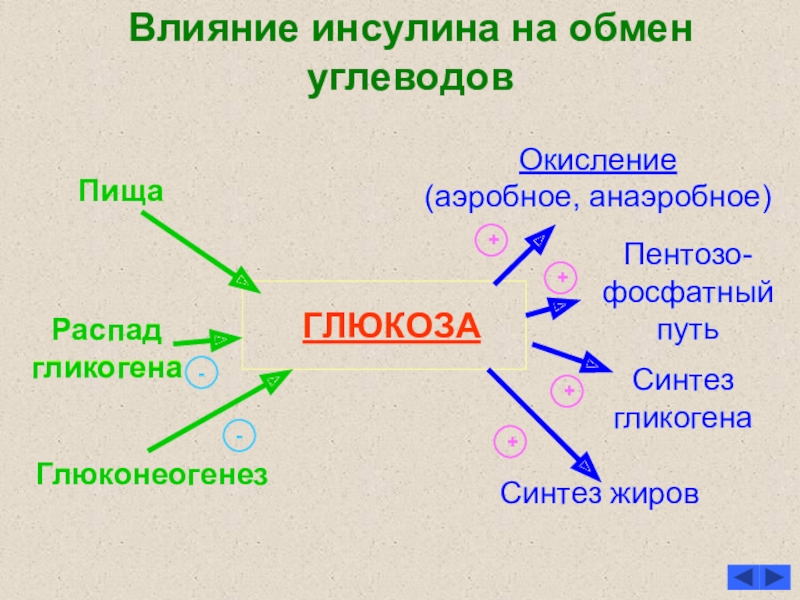
Слайд 17Влияние инсулина на обмен углеводов
ГЛЮКОЗА
Глюконеогенез
Распад гликогена
Пища
Окисление
(аэробное, анаэробное)
Пентозо-фосфатный путь
Синтез гликогена
Синтез жиров
-
-
+
+
+
+
Окисление
(аэробное,
анаэробное)
Пентозо-фосфатный путь
Синтез гликогена
Окисление
(аэробное, анаэробное)
Пентозо-фосфатный путь
Синтез жиров
Синтез гликогена
Окисление
(аэробное, анаэробное)
Пентозо-фосфатный путь
Распад гликогена
Пища
Глюконеогенез
Распад
гликогена
Пища
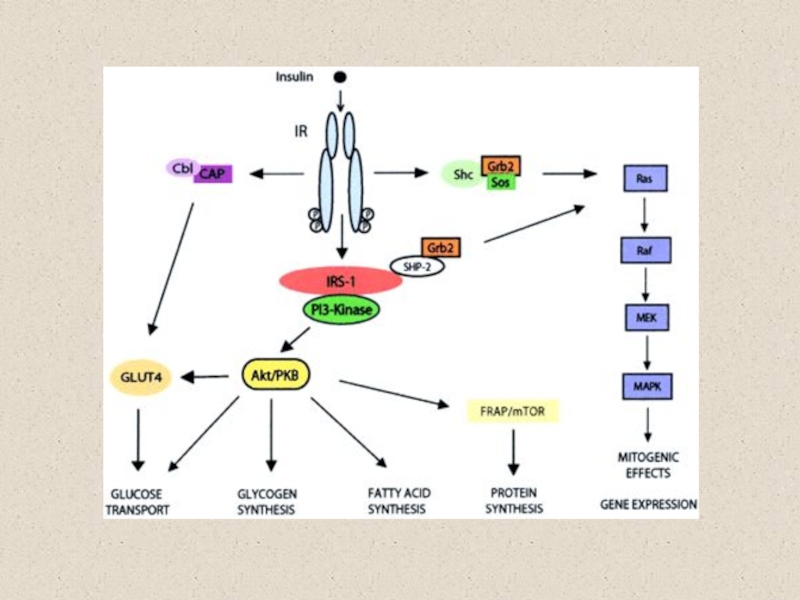
Слайд 19Регуляция экспрессии и активности рецепторов инсулина
Отрицательная обратная связь
(чем выше
концентрация инсулина во внеклеточном пространстве, тем меньше рецепторов к нему
экспрессируют клетки)
Фосфорилирование и дефосфорилирование комплекса «рецептор-IRS»
Редокс-регуляция (окисление цистеинов экстрацеллюлярного домена рецептора)
Слайд 20Биохимические эффекты инсулина
Инсулин – анаболический гормон
Стимуляция утилизации глюкозы (гликолиз, пентозо-фосфатный
путь, синтез гликогена)
Стимуляция липогенеза и утилизации ЖК
Стимуляция синтеза белка
Слайд 21Биохимические эффекты инсулина
Инсулин – антикатаболический гормон
Торможение распада гликогена)
Торможение липолиза
Торможение распада
белка и глюконеогенеза
Слайд 22Биохимические эффекты инсулина
Инсулин – гормон выживаемости клеток
Стимуляция пролиферации
Торможение апоптоза
Слайд 23Соматостатин
Синтезируется, помимо поджелудочной железы (D-клетки), в гипоталамусе, в других отделах
ЦНС, в кишечнике.
Секреция соматостатина в кровь происходит при высокой
концентрации глюкозы, аргинина, лейцина, свободных жирных кислот.
Соматостатин является мультисистемным ингибитором: тормозит аппетит, моторику кишечника, всасывание глюкозы, работу всех пищеварительных желез ЖКТ, продукцию большинства гормонов аденогипофиза.
Слайд 24Панкреатический полипептид
Синтезируется РР-клетками ПЖ
Стимуляторы синтеза: глюкоза, белки, физические нагрузки
Стимулирует выработку
инсулина
Слайд 25Патология углеводного обмена
Нарушение переваривания дисахаридов (непереносимость лактозы, сахарозы)
нарушение синтеза ферментов:
лактазы, сахаразы
Слайд 26Патология углеводного обмена
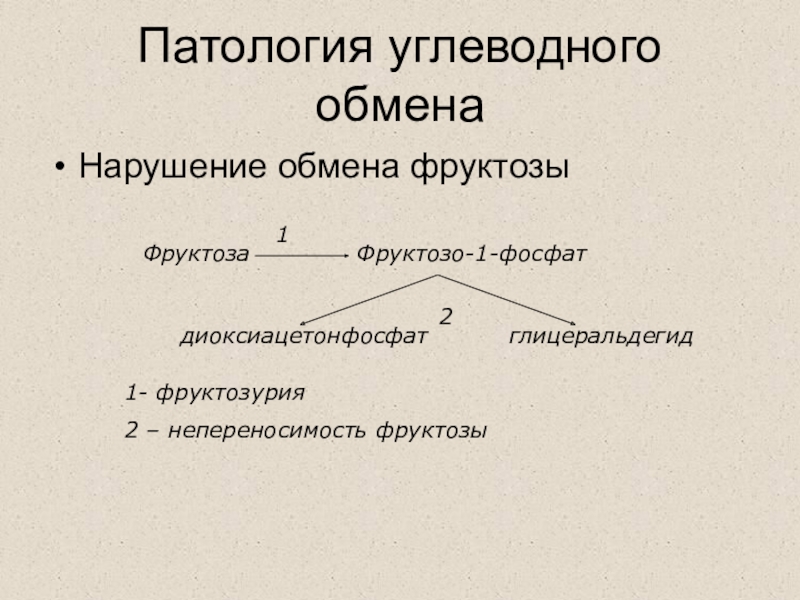
Нарушение обмена фруктозы
Фруктозо-1-фосфат
Фруктоза
диоксиацетонфосфат
глицеральдегид
1
2
1- фруктозурия
2 – непереносимость фруктозы
Слайд 27Патология углеводного обмена
Нарушение обмена галактозы
Галактозо-1-фосфат
Галактоза
УДФ-галактоза
УДФ-глюкоза
Глюкозо-1-фосфат
1
1- галактоземия
Слайд 28Патология углеводного обмена
Гликогенозы
Обусловлены дефицитом ферментов, участвующих в распаде гликогена
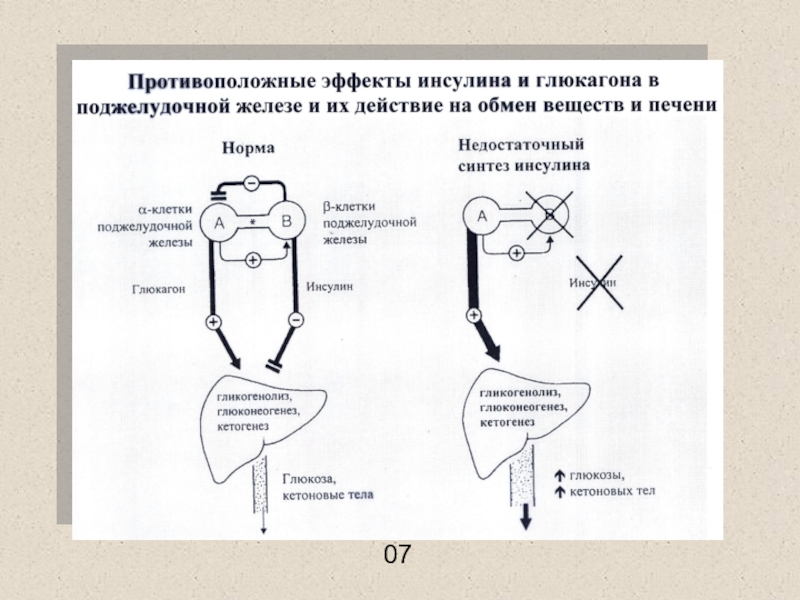
Слайд 30Сахарный диабет – абсолютная или относительная недостаточность инсулина
Абсолютная: нарушение синтеза
и секреции инсулина, разрушение инсулина → инсулин-зависимый сахарный диабет (ИЗСД,
диабет I типа)
Относительная: нарушение активности и экспрессии рецепторов инсулина и соответствующих внутриклеточных сигнальных молекул → инсулин-независимый сахарный диабет (ИНЗСД, диабет II типа)
Слайд 31Причины возникновения СД
Повреждение клеток ПЖ или генетический дефект синтеза и
секреции → абсолютная недостаточность инсулина
(вирусы, ксенобиотики, аутоантитела, мутации генов,
кодирующих инсулин или ферменты, его синтезирующие)
Инактивация рецепторов, сопряженных сигнальных молекул или избыток антагонистов инсулина → относительная недостаточность инсулина
(антитела к рецепторам инсулина, нарушения экспрессии рецепторов и IRS, мутации генов, кодирующих GLUT, избыток лептина, резистина, контринсулярных гормонов)
Слайд 33Нарушения углеводного обмена при сахарном диабете
Дисфункция GLUT
Нарушение поступления глюкозы в
клетки
Торможение процессов, утилизирующих глюкозу
Гиперактивация ГНГ
Избыток глюкозы в крови → выведение
глюкозы с мочой
Нарушение утилизации лактата мышц в печени
Полифагия
Дегидратация
Полидипсия
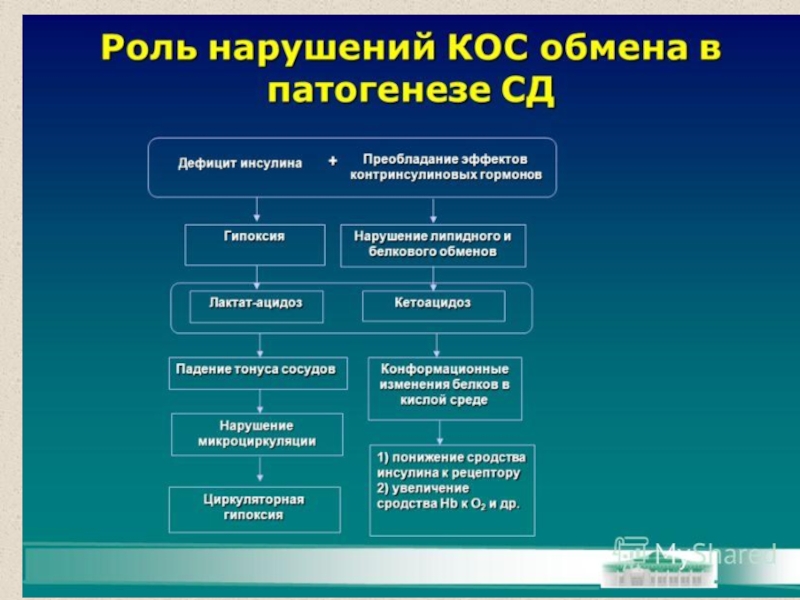
Слайд 34Патобиохимия сахарного диабета
Гипергликемия (более 5,5 ммоль/л)
Глюкозурия (если уровень глюкозы крови
> 8-10 ммоль/л)
Дегидратация
Гиперлактацидемия
Гиперкетонемия и кетонурия
Гиперхолестеринемия
Гиперазотемия и гиперазотурия (усиление
катаболизма белков, нарушение нейтрализации аммиака)
Слайд 35Нарушения липидного обмена при сахарном диабете
Усиленный липолиз
Нарушение утилизации ЖК
Избыточный синтез
холестерина и кетоновых тел
Потеря массы тела
Метаболический ацидоз
Риск атерогенеза
Слайд 36Роль нарушений метаболизма ЖК в развитии инсулинорезистентности
Увеличение концентрации циркулирующих ЖК
Увеличение
аккумуляции ЖК в клетках других тканей (мышцы)
Снижение активности окисления ЖК
Дисбаланс
в продукции адипокинов
Слайд 37Нарушения азотистого обмена при сахарном диабете
Стимуляция катаболизма белков
Торможение белкового синтеза
Нарушение
утилизации аммиака
Иммунодефицит
Энцефалопатия
Анемия
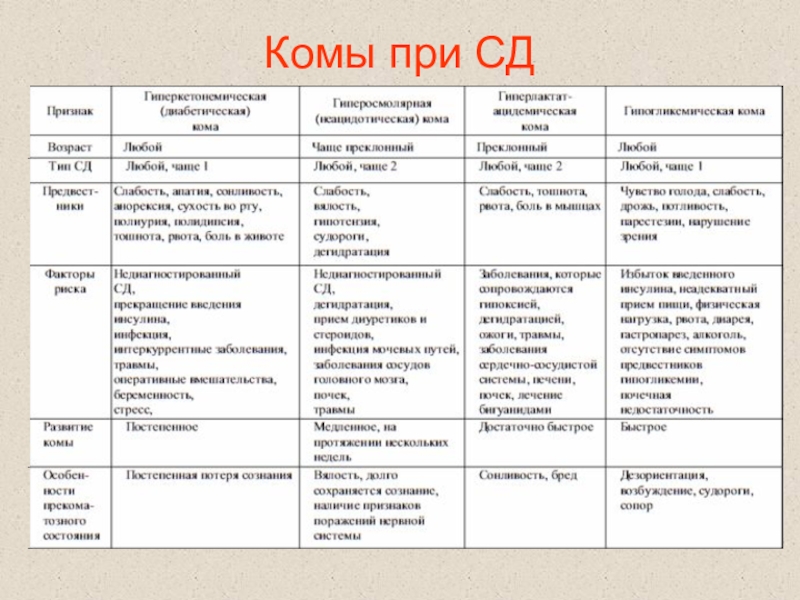
Слайд 39Кома кетоацидотическая
– вследствие накопления кетоновых тел в крови и
их токсического действия на ЦНС,
в результате метаболического ацидоза и дегидратации
(нарушение утилизации глюкозы, , слабые кислоты, увеличивают накопление в организме ионов водорода и снижают концентрацию ионов гидрокарбоната натрия. развивается кетоацидоз. )
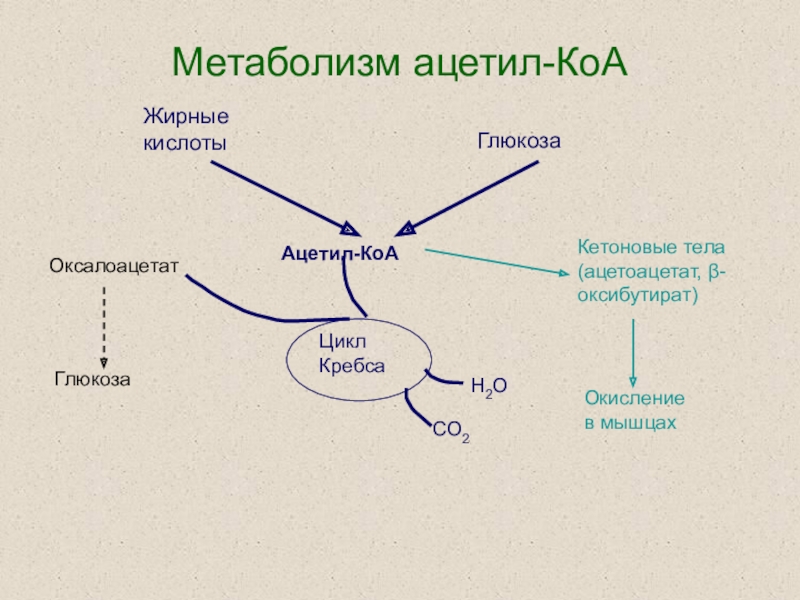
Слайд 40Метаболизм ацетил-КоА
Оксалоацетат
Глюкоза
Кетоновые тела (ацетоацетат, β-оксибутират)
Окисление
в мышцах
Ацетил-КоА
Цикл Кребса
Глюкоза
Жирные кислоты
СО2
Н2О
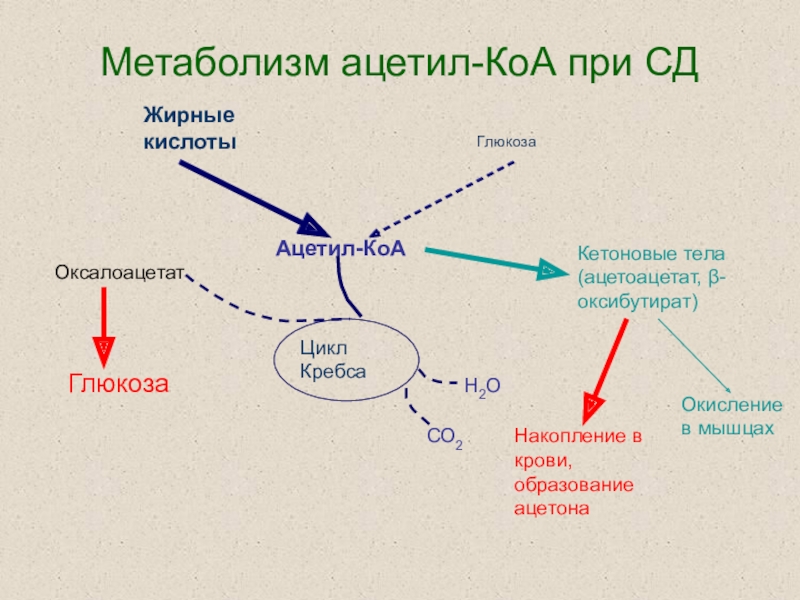
Слайд 41Метаболизм ацетил-КоА при СД
Оксалоацетат
Глюкоза
Кетоновые тела (ацетоацетат, β-оксибутират)
Окисление
в мышцах
СО2
Н2О
Ацетил-КоА
Жирные кислоты
Глюкоза
Цикл
Кребса
Накопление в крови, образование ацетона
Слайд 42Проявления кетоацидоза
Клинические
Жажда
Полиурия
Дегидратация
Недостаточность периферического кровообращения
Кетоз
Гипервентиляция
Рвота
Боли в животе
Нарушение сознания
Метаболические
Гипергликемия
Глюкозурия
Триглицеридемия
Кетонемия
Нереспираторный ацидоз
Гиперкалиемия
Уремия
Сгущение крови
Слайд 43Клиника кетоацидотической комы
Развитие постепенное - от первых признаков расстройства кислотно-щелочного
состояния до потери сознания обычно проходит несколько суток.
Три стадии:
Начинающийся кетоацидоз
- ощущение сухости во рту, жажда, полиурия и симптомами интоксикации - головной болью, тошнотой, появляется запах ацетона изо рта. Уровень глюкозы в крови в этот период может достигать 16,5 ммоль/л. Отсутствие лечения приводит к развитию диспепсического синдрома.
Прекома - развивается сонливость, апатия, дезориентация в пространстве. Отсутствие адекватного лечения приводит к развитию комы.
Кома.
Диагностика
Гипергликемия, глюкозурия, уровень кетоновых тел превышает норму (177, 2 мкмоль/л), осмолярность плазмы до 350 и более мосмоль/л, pH 7,2-7,0. Нейтрофильный лейкоцитоз (токсическое раздражение костного), эритроцитоз (следствие сгущения крови). Снижение натрия плазмы до 120 ммоль/л.
Слайд 45Кома гиперосмолярная
– вследствие быстро нарастающего уровня глюкозы крови (до
55-100 мМ/л), гипернатриемии и гиперхлоремии (повышена секреция альдостерона в ответ
на дегидратацию), гиперазотемии (осмотические свойства мочевины) характеризуется крайней степенью нарушения метаболизма протекает без кетоацидоза на фоне выраженной гипергликемии, достигающей 33,0 ммоль/л и выше. Развивается резкое обезвоживание, клеточный эксикоз, гипернатриемия, гиперхлоремия, азотемия на фоне отсутствия кетонемии и кетонурии. Гиперосмолярная кома составляет 5—10% всех гипергликемических ком. Летальность достигает 30—50%.
Слайд 47Лактацидемическая кома
– вследствие гипоксии, накопления лактата в крови (возникает
при ИЗСД и лечении бигуанидами – блокаторами ГНГ)
Слайд 48Гипогликемическая кома
– вследствие снижения глюкозы в крови менее 2,5
мМ/л (например, при передозировке инсулина, при прогрессировании диабетического нефроклероза –
удлиняется время циркуляции инсулина и понижается почечный порог для глюкозы)
Слайд 50Гипогликеми́ческая ко́ма
— остро возникающее состояние, проявляющееся реакцией нервной системы (кора
больших полушарий → мозжечок → подкорково-диэнцефальные структуры → жизненно важные центры продолговатого мозга), связанное с падением
или резким перепадом уровня гликемии.
Начинается практически внезапно
Причины: (несоответствие дозы вводимого инсулина или значительно реже сульфаниламидных препаратов и поступающей пищи), прием алкоголя, ранние сроки беременности, жировая дистрофия печени
Симптоматика: различные формы нарушения поведения, неврологические проявления, нарушение и потеря сознания, тахикардия, спазм сосудов, пиломоторная реакция, потоотделение, ощущение напряжения, беспокойства, страха, судороги и, наконец, кома
При СД может развиваться при резком снижении показателя гликемии более, чем на 5 ммоль/л (независимо от исходного уровня). ЦНС реагирует не на абсолютную величину гликемии, а на её резкие перепады (не успевает приспособиться к извлечению глюкозы из менее концентрированного раствора).
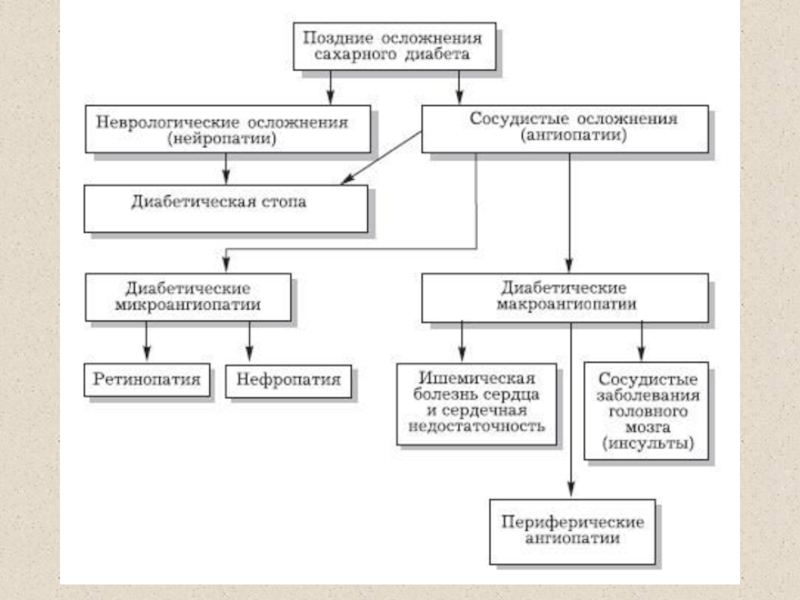
Слайд 53Ангиопатии при сахарном диабете
макроангиопатии – развитие атеросклероза вследствие гиперхолестеринемии и
нарушения метаболизма ЛП
микроангиопатии – повреждение мелких капилляров вследствие нарушения структуры
эндотелиоцитов, неферментативного гликозилирования белков сосудистой стенки, увеличения синтеза эндотелина-1, снижения синтеза простациклина
Слайд 54Нейропатии при сахарном диабете
Глюкоза → сорбитол → фруктоза
В норме до
1% глюкозы переходит всорбитол, при СД – до 7-8%.
Для этих
реакций не требуется участия инсулина.
Накопление фруктозы в клетках приводит к клеточной гипергидратации.
Слайд 55Диабетическая нейропатия
Патогенез диабетической нейропатии
Микроангиопатия – это функциональные и/или структурные изменения
капилляров, отвечающих за микроциркуляцию в нервных волокнах.
Метаболические нарушения:
активизация полиолового шунта
(нарушение обмена фруктозы) – альтернативный путь метаболизма глюкозы, при котором она превращается с помощью фермента альдозоредуктазы в сорбит, а затем во фруктозу; - повышение осмолярности межклеточного пространства и отек нервной ткани;
снижение уровня миоинозитола с последующим уменьшением синтеза фосфоинозитола, - нарушению проведения нервного импульса;
неферментативное и ферментативное гликозилирование белков – миелина и тубулина - демиелинизация и нарушение проведения нервного импульса; гликозилирование белков базальной мембраны капилляров (утолщение и расстройство обменных процессов в нервных волокнах);
усиление окислительного стресса (увеличение окисления глюкозы и липидов, снижение антиоксидантной защиты), накопление свободных радикалов, их прямое цитотоксическое действие;
выработка аутоиммунных комплексов; антитела к инсулину угнетают фактор роста нервов, что ведет к атрофии нервных волокон

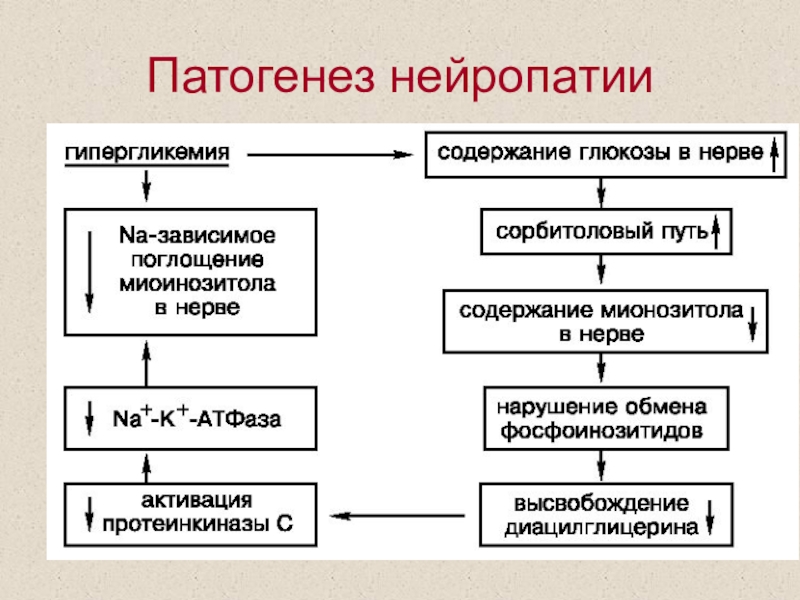
Слайд 56Патогенез нейропатии
снижение активности антиоксидантной системы, представленной глутатионом, супероксиддисмутазой, витаминами Е
и С.
усиление перекисного окисления липидов (ПОЛ), вследствие чего резко возрастает
количество продуктов свободнорадикального окисления и перекисей, (токсическое влияние на клеточные структуры (ядро и др.) и в первую очередь на клеточные, нейрональные и митохондриальные мембраны). Длительная активация ПОЛ (особенно в отсутствие компенсации углеводного обмена) изменяет и активность Na+/K+-Ca2+-насоса, что приводит к накоплению ионов кальция и натрия в нейронах, способствуя повреждениям, фрагментации и дегенерации внутриклеточных структур с последующей гибелью нейронов. Повышение образования свободных радикалов стимулируется также конечными продуктами гликозилирования и снижением образования NADPH, необходимого для синтеза оксида азота.
Слайд 57Аутоиммунные механизмы
Аутоиммунность при сахарном диабете I типа, может быть
причиной недостаточности фактора роста нервов (белок-нейротрофин и селективно индуцирует тирозингидроксилазу
и дофамин--гидроксилазу, необходимые для нормальной функции волокон симпатических нервов). При диабете отмечается снижение синтеза фактора роста нервов, его наибольший дефицит выявляется в периферических нервных мелких волокнах, которые реализуют тактильную чувствительность и чувство боли. При диабете изменяются экспрессия и синтез другого члена семейства нейротрофинов - нейротрофина 3, участвующего в контроле нормальной функции больших нервных волокон, реализующих вибрационную чувствительность и двигательную функцию.
Патогенез нейропатии
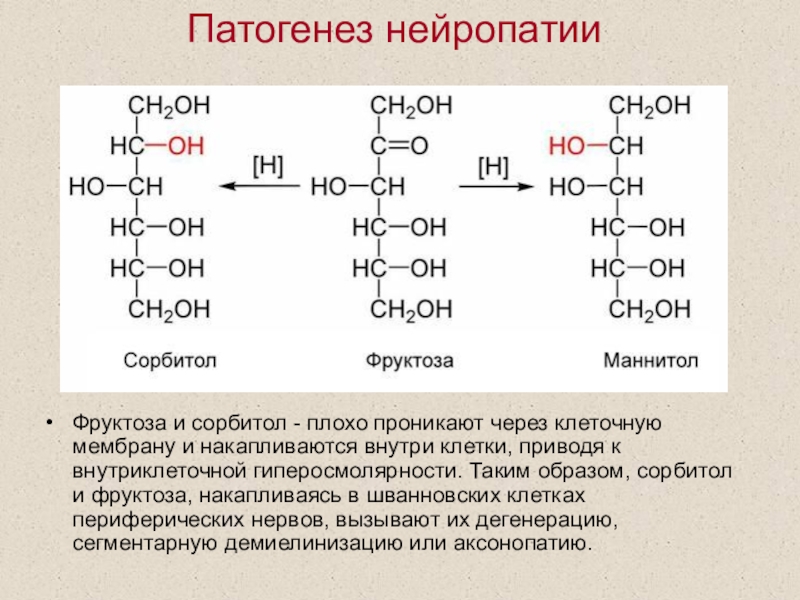
Слайд 58Патогенез нейропатии
Фруктоза и сорбитол - плохо проникают через клеточную мембрану
и накапливаются внутри клетки, приводя к внутриклеточной гиперосмолярности. Таким образом,
сорбитол и фруктоза, накапливаясь в шванновских клетках периферических нервов, вызывают их дегенерацию, сегментарную демиелинизацию или аксонопатию.
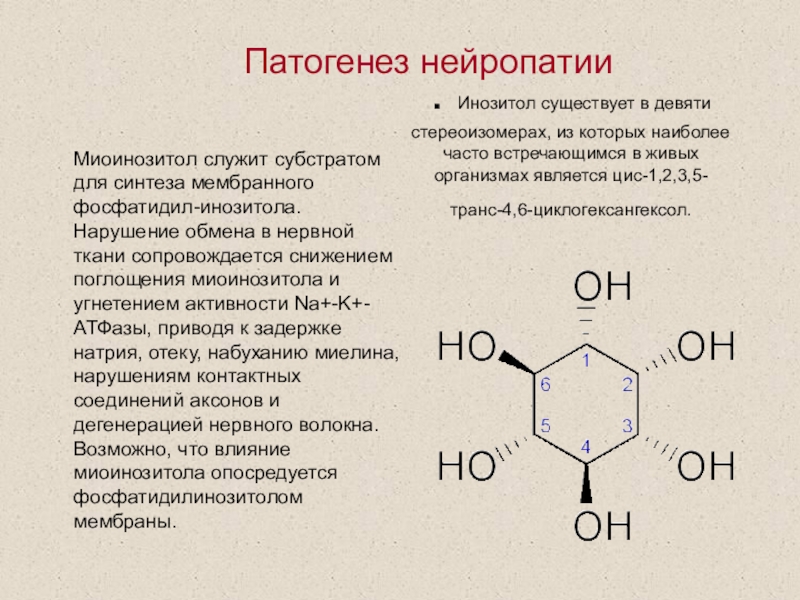
Слайд 59. Инозитол существует в девяти стереоизомерах, из которых наиболее часто
встречающимся в живых организмах является цис-1,2,3,5-транс-4,6-циклогексангексол.
Миоинозитол служит субстратом для
синтеза мембранного фосфатидил-инозитола. Нарушение обмена в нервной ткани сопровождается снижением поглощения миоинозитола и угнетением активности Na+-K+-АТФазы, приводя к задержке натрия, отеку, набуханию миелина, нарушениям контактных соединений аксонов и дегенерацией нервного волокна. Возможно, что влияние миоинозитола опосредуется фосфатидилинозитолом мембраны.
Патогенез нейропатии
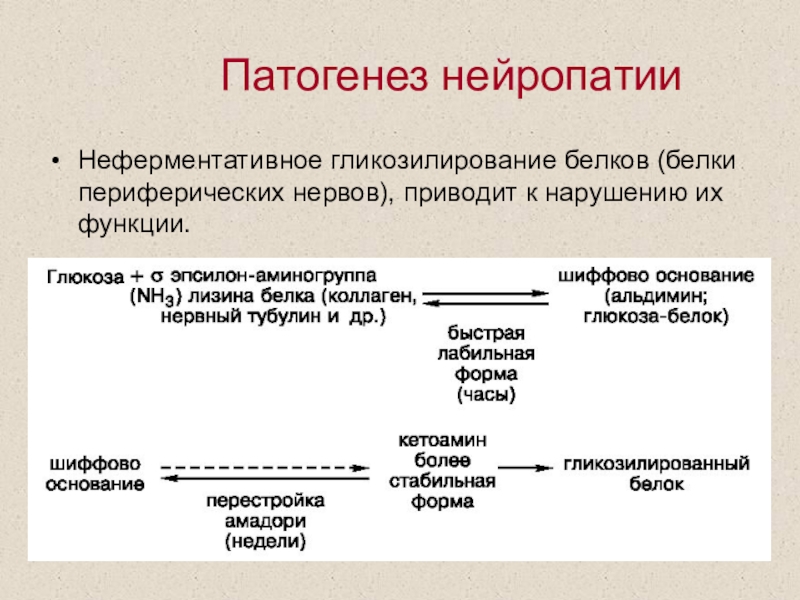
Слайд 60Неферментативное гликозилирование белков (белки периферических нервов), приводит к нарушению их
функции.
Патогенез нейропатии
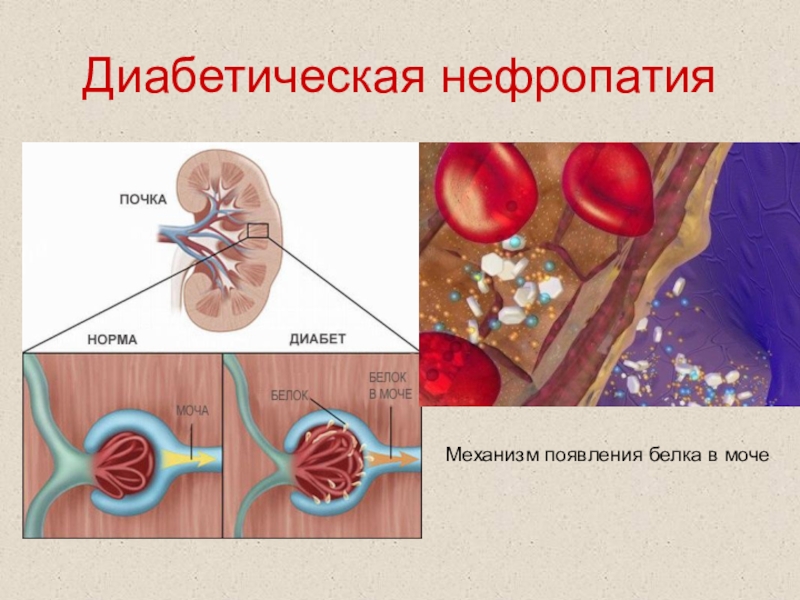
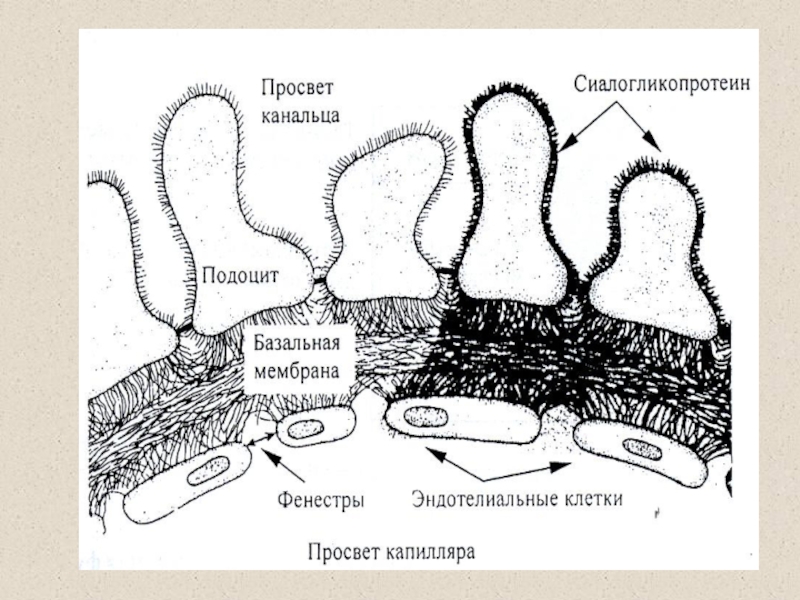
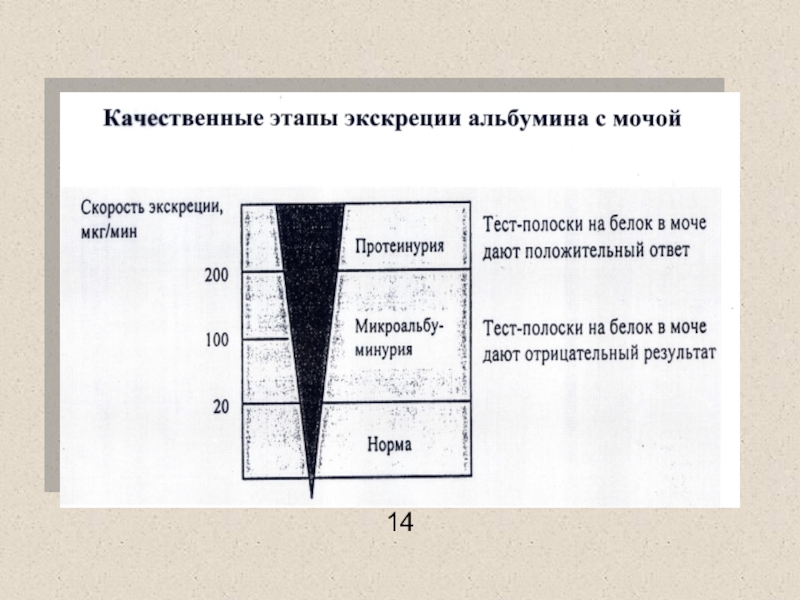
Слайд 62Диабетическая нефропатия
Механизм появления белка в моче
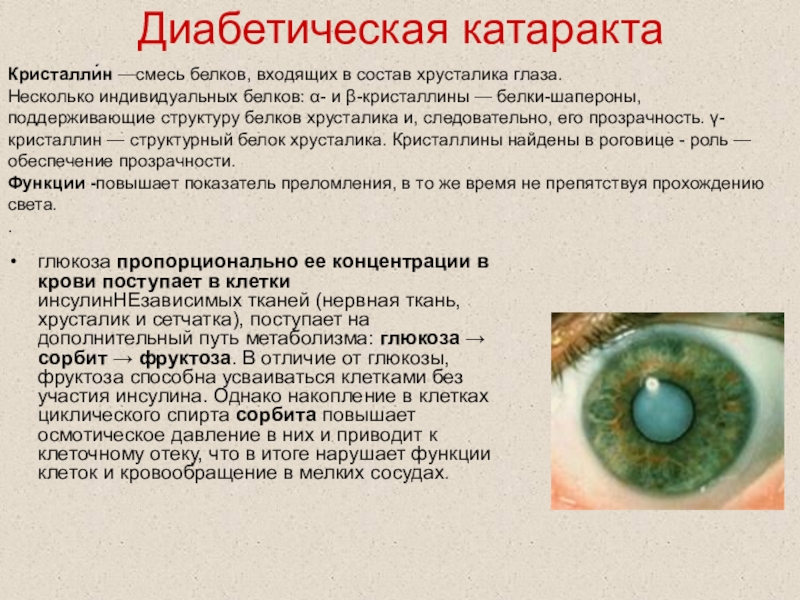
Слайд 72Диабетическая катаракта
глюкоза пропорционально ее концентрации в крови поступает в клетки
инсулинНЕзависимых тканей (нервная ткань, хрусталик и сетчатка), поступает на дополнительный
путь метаболизма: глюкоза → сорбит → фруктоза. В отличие от глюкозы, фруктоза способна усваиваться клетками без участия инсулина. Однако накопление в клетках циклического спирта сорбита повышает осмотическое давление в них и приводит к клеточному отеку, что в итоге нарушает функции клеток и кровообращение в мелких сосудах.
Кристалли́н —смесь белков, входящих в состав хрусталика глаза.
Несколько индивидуальных белков: α- и β-кристаллины — белки-шапероны, поддерживающие структуру белков хрусталика и, следовательно, его прозрачность. γ- кристаллин — структурный белок хрусталика. Кристаллины найдены в роговице - роль — обеспечение прозрачности.
Функции -повышает показатель преломления, в то же время не препятствуя прохождению света.
.
Слайд 73Диабетическая ретинопатия
поражение сетчатки - одна из ведущих причин ухудшения зрения
при диабете.
Чем больше стаж диабета, тем чаще развивается диабетическая
ретинопатия: от 5% в течение первых 5 лет диабета до 80% при длительности диабета более 25 лет.
У детей ретинопатия наблюдается значительно реже и возникает лишь после окончания полового созревания (17-18 лет). Так видят люди с диабетической ретинопатией:
Слайд 76Синдром Мориака
Отставание в росте от сверстников на 4—25 см с признаками
запоздалой оссификации; ожирение с отложением избыточной жировой ткани в подкожной
клетчатке, в основном на лице (лунообразное лицо), животе, в области груди и бедер, плечевого пояса и над VII шейным позвонком, (впечатление широких плеч и короткой шеи). Проксимальные отделы верхних и нижних конечностей по сравнению с туловищем представляются худыми.
Фолликулит кожи плеч и бедер (особенно при кетозе), сопровождающийся кожным зудом. Нередко - избыточное оволосение (гипертрихоз) на спине, верхних и нижних конечностях, а также стрии на бедрах и плечах.
У больных, достигших препубертатного и пубертатного возраста, наблюдается половой инфантилизм
Увеличена печень, имеет плотную консистенцию, гладкую поверхность при пальпации, как правило, безболезненна. У абсолютного большинства детей часто развиваются гипогликемические состояния и кетоз,
Диагноз устанавливают на основании данных анамнеза. О несомненном развитии свидетельствуют наличие сахарного диабета, особенно развившегося в раннем возрасте, отставание ребенка в росте при постоянной гепатомегалии и характерном перераспределении жира в подкожной клетчатке, отсутствие компенсации основного заболевания, лабильное течение диабета с проявлениями кетоза и быстрым изменением концентрации глюкозы в крови от гипер- до гипогликемии.

Слайд 77Мориака синдром
.
Усиливается распад гликогена в печени
развиваются жировая дистрофия печени,
в крови повышается концентрация кетоновых тел, которые появляются в моче,
усиливается синтез холестерина, в крови увеличивается концентрация b-липопротеинов и свободных жирных кислот.
Жировая дистрофия печени связана также с нарушением внешнесекреторной функции поджелудочной железы и изменением активности липазы, в меньшей степени — трипсина панкреатического сока.
Хронический недостаток инсулина в организме вызывает повышение активности контринсулярных гормонов: кортизола, глюкагона, катехоламинов, на начальных стадиях развития М.с. соматотропного гормона. Повышенный синтез глюкокортикоидов надпочечниками ведет к усилению процессов глюконеогенеза. Происходит повышенный распад альбуминов в печени, что подтверждается гиперпротеинемией и диспротеинемией: снижением относительного содержания сывороточных альбуминов и повышением содержания a1- и a2-глобулинов. В тканях усиливается катаболизм белков, из костей выводятся соли кальция и фосфора, что ведет к остеопорозу, частичной атрофии мышц. Имеются данные о недостаточном всасывании в кишечнике витаминов А и D, что может также вызывать отставание в росте и остеопороз.

Слайд 78Синдром Нобекура
Этиология
, как правило, является результатом длительно не компенсированного сахарного
диабета у детей.
Дифференциальная диагностик
В отличие от синдрома Мориака отсутствует избыточное
развитие подкожного жирового слоя.
Клиническая картина
Синдром Нобекура чаще возникает у детей с тяжёлой формой сахарного диабета, длительно не получавших адекватной терапии инсулином. Клиническая картина характеризуется развитием и прогрессированием гепатомегалии, задержкой физического и полового развития.
Лечение
Основная цель лечения — стойкая компенсация сахарного диабета.
Лечение сложное включает подбор адекватной дозы инсулина, соблюдение рекомендаций по режиму и рациональной диетотерапии сахарного диабета, витамины группы B, гепатотропные препараты (курсами), анаболические стероиды.
ПрофилактикаС целью профилактики развития данного синдрома рекомендуют чёткое соблюдение всех принципов лечения сахарного диабета
Слайд 79Гестационный сахарный диабет
Особенности
- развивается после 16 недели беременности
- отсутствие клинических
проявлений
- неблагоприятное воздействие на плод
Слайд 80Гестационный сахарный диабет
Факторы риска
- избыточный вес, ожирение
- сахарный диабет у
ближайших родственников
- возраст более 25 лет
- отягощенный акушерский анамнез
Слайд 81Гестационный сахарный диабет
Диагностические критерии
- глюкоза крови, взятой из пальца натощак,
≥6,1 ммоль/л или
- глюкоза крови, взятой из вены натощак, ≥7
ммоль/л или
- глюкоза крови, взятой из пальца или из вены через 2 часа после нагрузки, ≥7,8 ммоль/л
Слайд 82Гестационный сахарный диабет
Диагностические критерии
-при концентрации глюкозы натощак от 4,8 до
6,0 ммоль/л назначается ГТТ (75 г глюкозы).
- при нормальных
результатах – повторное проведение теста на 24-28 неделях беременности
Слайд 83Гестационный сахарный диабет
Диабетическая фетопатия
- макросомия
- нарушения минерального обмена
- гипогликемия
- неврологические,
дыхательные, сердечные расстройства
Слайд 84Гестационный сахарный диабет
Особенности
- развивается после 16 недели беременности
- отсутствие клинических
проявлений
- неблагоприятное воздействие на плод
Слайд 85Гестационный сахарный диабет
Факторы риска
- избыточный вес, ожирение
- сахарный диабет у
ближайших родственников
- возраст более 25 лет
- отягощенный акушерский анамнез
Слайд 86Гестационный сахарный диабет
Диагностические критерии
- глюкоза крови, взятой из пальца натощак,
≥6,1 ммоль/л или
- глюкоза крови, взятой из вены натощак, ≥7
ммоль/л или
- глюкоза крови, взятой из пальца или из вены через 2 часа после нагрузки, ≥7,8 ммоль/л
Слайд 87Гестационный сахарный диабет
Диагностические критерии
-при концентрации глюкозы натощак от 4,8 до
6,0 ммоль/л назначается ГТТ (75 г глюкозы).
- при нормальных
результатах – повторное проведение теста на 24-28 неделях беременности
Слайд 88Гестационный сахарный диабет
Диабетическая фетопатия
- макросомия
- нарушения минерального обмена
- гипогликемия
- неврологические,
дыхательные, сердечные расстройства
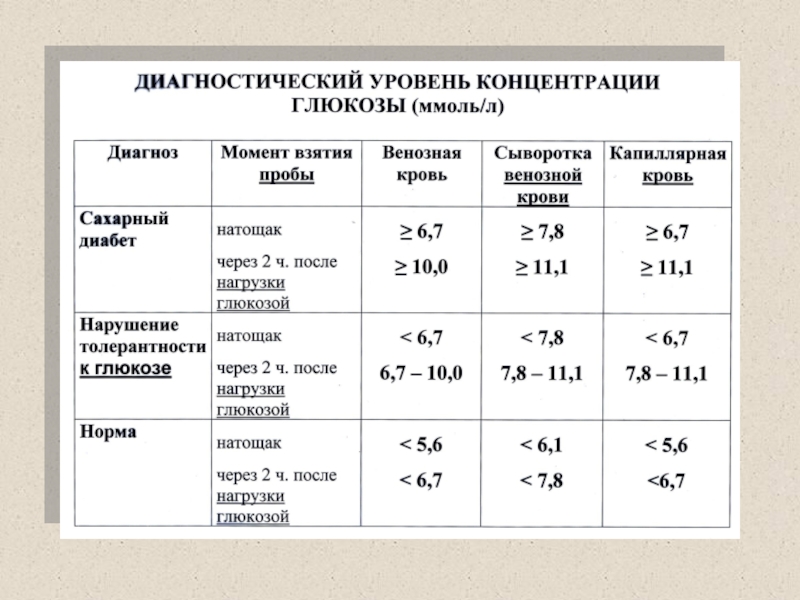
Слайд 89Показатели углеводного обмена
Концентрация глюкозы в крови натощак
Капиллярная кровь - 3,3-5,6
ммоль/л
Сыворотка венозной крови –
3,8 – 6,1 ммоль/л
Слайд 90Показатели углеводного обмена
Содержание глюкозы в моче
В норме не обнаруживается
Слайд 91Показатели углеводного обмена
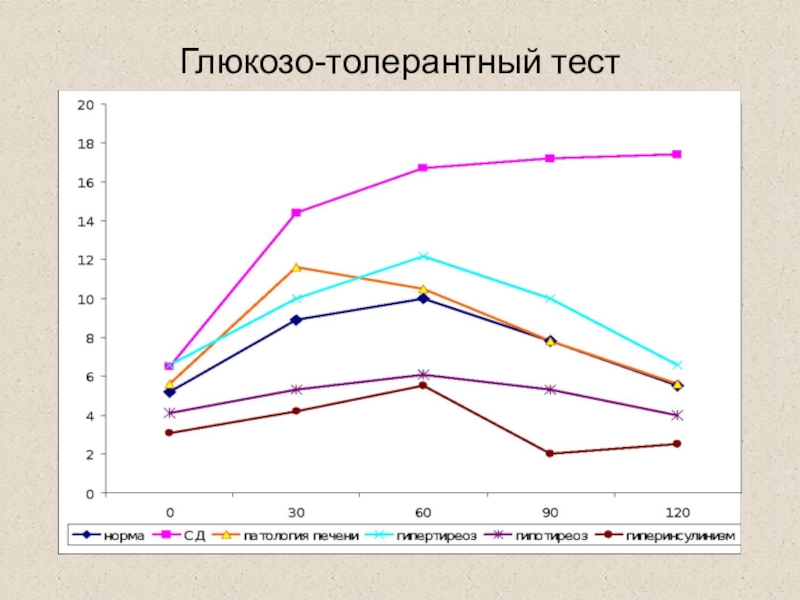
Глюкозо-толерантный тест
Пероральный
Внутривенный
Слайд 95Оценка гормонального статуса при сахарном диабете
Определение:
инсулина крови до и после
нагрузки глюкозой
общих липидов крови
антител к рецепторам инсулина
С-пептида
СТГ
гликозилированного гемоглобина
лептина
при латентном СД
– тест толерантности к глюкозе
Слайд 96Оценка гормонального статуса при сахарном диабете
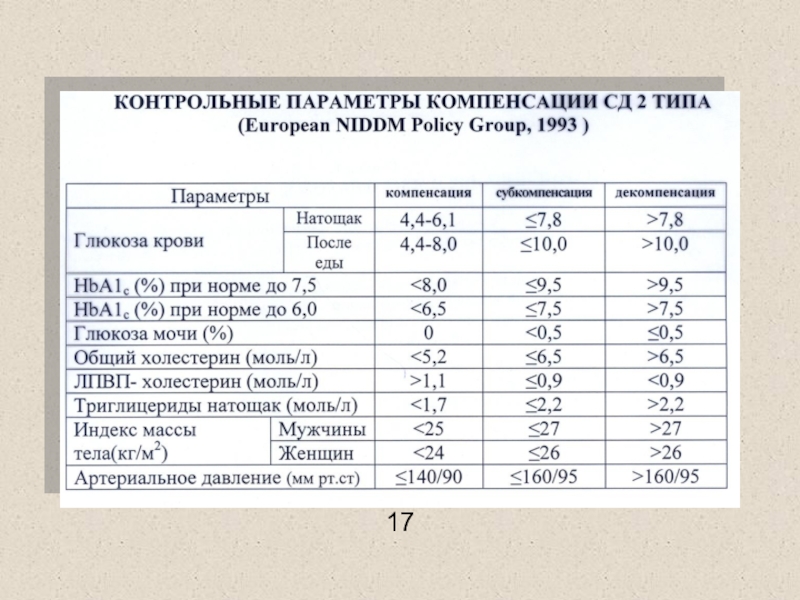
Самым информативным критерием степени компенсации
диабета является уровень гликозилированного гемоглобина
HbA1c – результат неферментативного гликозилирования
-цепи гемоглобина
Гликозилированный гемоглобин является отражением уровнем глюкозы крови на протяжении 60-90 дней (интегированный показатель)
Слайд 98Калоригенные
Фруктоза
Сорбит
Ксилит.
Употребление 1 грамма одного из таких заменителей образует около
4 ккал энергии.
Некалоригенные
Сахарин
Аспартам (или сладекс),
Стевия.
Группы сахарозаменителей