Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
ОКСпST. Инфаркт Миокарда
Содержание
- 1. ОКСпST. Инфаркт Миокарда
- 2. Опираясь на полученные в ходе лекции знания,
- 3. Определение Эпидемиология Этиология Патогенез Клиника Диагностика ЛечениеПлан лекции
- 4. Термин «ОКС» - обозначает обострение ИБС.В 2001г.
- 5. Термин «ОКС» был введен, когда стало ясно,
- 6. Инфаркт миокарда (ИМ) – клиническая форма ИБС,
- 7. Слайд 7
- 8. Распространенность ИМ в среднем составляет около 500
- 9. Н.Д.Стражеско и В.П.Образцов (1909г.)status anginosus; status asthmaticus; status gastralgicus.
- 10. Спазм венечной артерии (кокаин и др.);Эмболизация (вегетация,части
- 11. Острейший период, охватывающий время острой ишемии миокарда
- 12. Одним из наиболее ярких и постоянных симптомов
- 13. Первым клиническим проявлением ИМ может быть приступ
- 14. В редких случаях (не более 2 %)
- 15. ОКСпST диагностируется:Ангинозный приступ (дискомфорт);Стойкий (не менее20мин)подъем ST;«Новая»
- 16. При исследовании крови в первые дни выявляется
- 17. На 2-й, реже на 3-й день заболевания
- 18. Слайд 18
- 19. При использовании имеются особенности:Позволяет раньше выявить острый
- 20. ЭКГ – важнейший инструментальный метод диагностики ИМ.
- 21. Основным ЭКГ-признаком очагового поражения миокарда в виде
- 22. ЭКГ- признаки ИМ
- 23. При субэндокардиальной локализации очага поражения над зоной
- 24. Слайд 24
- 25. Локализация ИМДля ИМ передней стенки левого желудочка
- 26. Локализация ИМПоражение в области межжелудочковой перегородки регистрируется
- 27. Локализация ИМДля инфаркта задней стенки (диафрагмальной области) очаговые изменения наблюдаются во II, III и АVF.
- 28. Морфологические изменения при ОИМ:Острейший – от момента
- 29. Уменьшение массы функционирующего миокарда, изменение нейрогуморальной регуляции
- 30. Преднагрузка - величина венозного притока к сердцу;Посленагрузка
- 31. Преднагрузку на миокард определяют по уровню конечного
- 32. Главный показатель сократительной способности миокарда – фракция
- 33. У больных ОИМ могут встречаться нарушения функционирования
- 34. Активация симпатоадреналовой системы:↑катехоламинов в крови и тканях
- 35. Выявляются нарушения в иммунной системе:изменяется количество Т
- 36. Достаточно одного из следующих критериев:Повышение и/или снижение
- 37. Появление патологических зубцов Q на ЭКГ;Появление признаков
- 38. Сердечная смерть на фоне симптомов, позволяющих заподозрить
- 39. По соглашению ОИМ при ЧКВ диагностируется при
- 40. Тромбоз стента, приведший к ИМ, определяется при
- 41. По соглашению наличие ОИМ при операции КШ
- 42. Тип 1. ИМ, развившийся без видимых причин
- 43. Тип 3. Сердечная смерть на фоне симптомов,
- 44. Тип 4а. ИМ, связанный с процедурой ЧКВ.Тип
- 45. Осложнения ИМРАННИЕСердечная недостаточностьНарушение ритма сердцаОстрая аневризмаТромбоэмболический синдромРазрыв
- 46. СН – частое осложнение ОИМ, как результат
- 47. Класс 1. Клинические признаки сердечной недостаточности отсутствуют;Класс
- 48. Интерстициальный отек – повышается давление в капиллярах
- 49. При интерстициальном отеке легких приступ сердечной астмы
- 50. Появляются и быстро нарастают над всей поверхностью
- 51. Шок – это острая форма СН, в
- 52. Возникает, как правило, при обширных инфарктах передней
- 53. Нарушение ритма (тахи- и брадиаритмии, АВ блокады);Относительная
- 54. Обращает на себя внимание крайне тяжелое состояние
- 55. Шок сопровождается глубокими нарушениями кровоснабжения всех органов
- 56. Разрыв наружной стенки ЛЖРазрыв МЖПИнфаркт сосочковой мышцы;
- 57. Слайд 57
- 58. Разрыв сосочковой мышцы чаще случается при нижних
- 59. На верхушке сердца появляется новый пансистолический шум,
- 60. Вазодилататоры очень эффективны при острой митральной недостаточности.
- 61. Слайд 61
- 62. В начале разрыв межжелудочковой перегородки может протекать
- 63. Физикальное исследование
- 64. Раннее хирургическое лечение показано всем больным, даже при
- 65. Узи сердца – важнейший дополнительный метод диагностики
- 66. Оценка функции и геометрии ЛЖВыявление осложнений:тромбоз полости ЛЖ и ПЖ;разрывы сердца;нарушение функции клапанов;перикардит.ЭхоКГ
- 67. Всем больным рекомендуется рентгеновское исследование грудной клетки
- 68. Дает полезную информацию для дифференциальной диагностики, если
- 69. Сцинтиграфия миокарда с 99Тс пирофосфатом - дополнительный
- 70. Базовая терапия:Устранить болевой синдром.Разжевать таблетку, содержащую250мг АСК.Принять
- 71. Необходима для определения тактики лечения, сроков пребывания
- 72. Летальность при ИМ возрастает у пожилых лиц,
- 73. При прочих равных условиях, чем выше риск
- 74. Обезболевние. Седативная терапия:Нитроглицерин в дозе 0,4-0,5мг (таб,
- 75. Нитроглицерин – средство уменьшения ишемии миокарда. Повторные
- 76. При длительной инфузии может развиться толерантность к
- 77. АСК – таблетку 250мг разжевать, если ранее
- 78. Клопидогрел. Начальная нагрузочная доза - 300мг при
- 79. Выбор препарата определяется подходом к реперфузионному лечению
- 80. Первоначально вводят в/в болюсом 60МЕ/кг препарата (но
- 81. НМГ. При лечении ИМпST применяется эноксапарин. Первичное
- 82. Эдапаринукс натрия. Синтетический пентасахарид , антагонист активированного
- 83. Бивалирудин. Прямой антагонист тромбина.Применяется при первичном ЧКВ.
- 84. Снижение потребности миокарда в кислороде, улучшение коронарного
- 85. Клинические проявления СН;Низкий сердечный выброс;САД < 100
- 86. ИАПФ широко применяются в остром периоде ИМпST
- 87. САД < 100 мм рт.ст;Выраженная почечная недостаточность;Гиперкалиемия;Двусторонний
- 88. Дополнение эплеренона к оптимальной медикаментозной терапии показано
- 89. Убедительных данных в пользу широкого применения статинов
- 90. Значение фактора времени: очень важно провести реперфузионную
- 91. Стрептокиназа вводится в/в в дозе 1500000 МЕ
- 92. Тенектеплаза. Вводится болюсом, дозаопределяется МТ: 30мг при
- 93. В основе ИМ лежит тромботическая окклюзия коронарной
- 94. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1ЛЕКЦИЯ ДЛЯ СТУДЕНТОВ ЛЕЧЕБНОГО ФАКУЛЬТЕТА
ТЕМА: ОКСПST. ИНФАРКТ МИОКАРДА
ЛЕКТОР- ШНЫРКО О.В.
К.М.Н. ДОЦЕНТ
Слайд 2Опираясь на полученные в ходе лекции знания, студенты должны уметь
поставить диагноз ОИМ, провести дифференциальный диагноз, определить правильную тактику лечения
больных.Цель лекции
Слайд 4Термин «ОКС» - обозначает обострение ИБС.
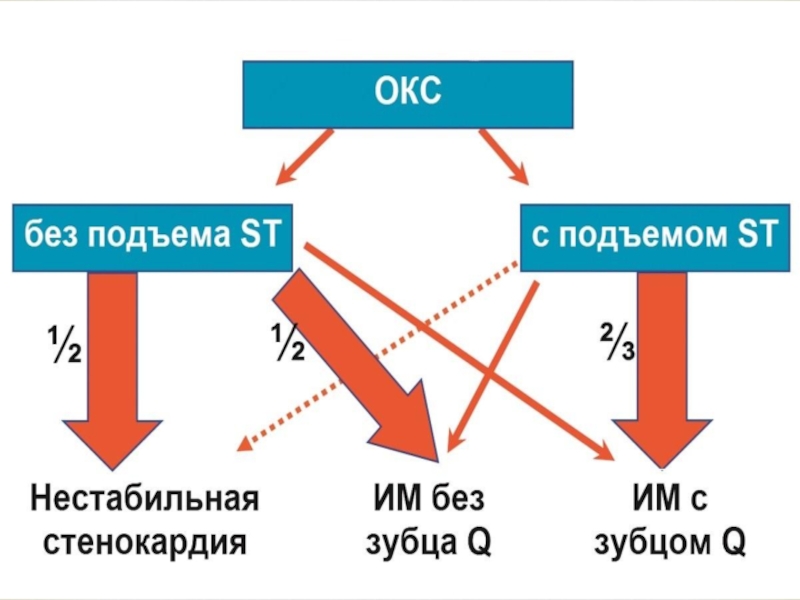
В 2001г. принято определение Экспертами
ВНОК: «ОКС – термин, обозначающий любую группу клинических признаков или
симптомов, позволяющих подозревать ОИМ или нестабильную стенокардию. Включает в себя понятия ОИМ, ИМпST, ИМбпST ЭКГ, ИМ диагностированный по изменениям ферментов, по другим биомаркерам, по поздним ЭКГ признакам, и нестабильную стенокардию».Терминология
Слайд 5Термин «ОКС» был введен, когда стало ясно, что вопрос о
применении активных (ТЛТ) методов лечения должен быть решен до окончательного
диагноза ИМ.Установлено, что характер и срочность вмешательства для коронарной перфузии определяется положением сегмента ST на ЭКГ. При смещении сегмента ST↑- используется метод коронарной ангиопластики, при невозможности её проведения в необходимые сроки, показана ТЛТ. Восстановление коронарного кровотока должно проводиться безотлагательно.
Мотивация
Слайд 6Инфаркт миокарда (ИМ) – клиническая форма ИБС, в основе которой
лежит некроз миокарда вследствие ишемии, остро возникшего несоответствия коронарного кровотока
потребностям миокарда.Определение
Слайд 8Распространенность ИМ в среднем составляет около 500 на 100 тыс.
мужчин и 100 на 100 тыс. женщин. В США происходит
около 1,3млн им в год. Заболеваемость увеличивается с возрастом. Мужчины болеют значительно чаще женщин, в возрасте старше 65 лет эта разница нивелируется. ИМ чаще встречается в индустриально развитых странах.Эпидемиология
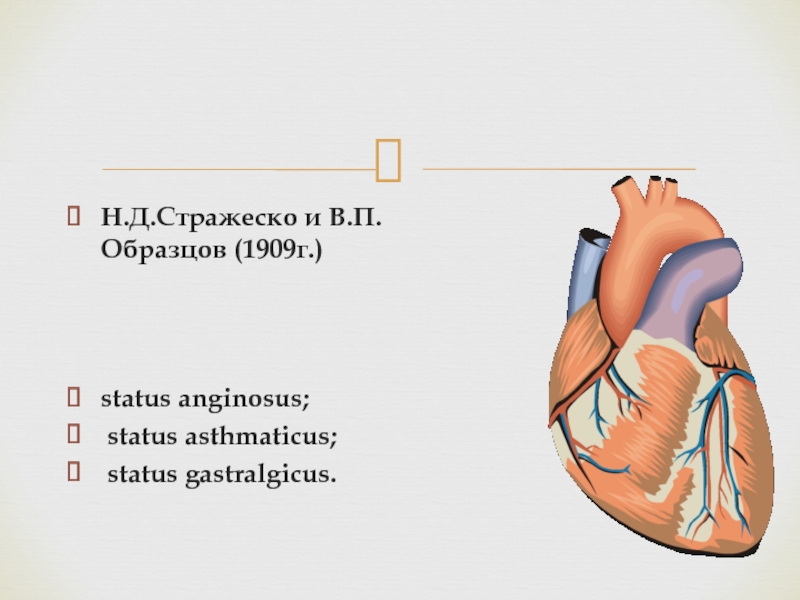
Слайд 9Н.Д.Стражеско и В.П.Образцов (1909г.)
status anginosus;
status asthmaticus;
status gastralgicus.
Слайд 10Спазм венечной артерии (кокаин и др.);
Эмболизация (вегетация,части опухоли);
Тромбоз (артерииты,травма сердца);
Расслоение
венечной артерии, аорты;
Миокардиальные мышечные мостики;
Аномалии венечных артерий.
Неатеросклеротические причины ИМ
Слайд 11Острейший период, охватывающий время острой ишемии миокарда и начало его
некроза (первые 2ч от начала заболевания);
Острый период - время формирования
очага некроза (до 10-го дня от начала заболевания);Подострый период, продолжающийся 4-8нед и характеризующийся формированием рубца ;
Послеинфарктный период, в течение которого происходит адаптация миокарда к новым условиям функционирования. По времени он продолжается 2-6 мес.
В клиническом течении ИМ можно выделить 4 периода:
Слайд 12Одним из наиболее ярких и постоянных симптомов ИМ является боль.
Боль при ИМ отличается от таковой при стенокардии своей интенсивностью
и продолжительностью (status anginosus). Боль может быть давящей, сжимающей, режущей, жгучей разрывающей, локализуется чаще за грудиной, реже захватывает всю переднюю грудную стенку. Отмечается ее иррадиация в левое плечо, руку, иногда челюсть, надчpевную область. Больные при этом возбуждены, нередко испытывают страх смерти.Клиническое течение ИМ
Слайд 13Первым клиническим проявлением ИМ может быть приступ сердечной астмы или
отека легких (status asthmaticus). Встречается такая форма примерно в 10%
случаев и свойственна больше больным пожилого и старческого возраста при повторных ИМ. ИМ может проявляться ощущением боли в надчpевной области (status gastralgicus) и сопровождаться тошнотой, рвотой, парезом желудочно-кишечного тракта. Такая форма начала заболевания встречается чаще при диафрагмальном инфаркте.Клиническое течение ИМ
Слайд 14В редких случаях (не более 2 %) ИМ начинается различными
формами нарушения ритма: пароксизмальная тахикардия, мерцательная аритмия, полная поперечная блокада
(аритмический вариант) или симптомами нарушения мозгового кровообращения (головокружение, тошнота, рвота, помрачение сознания). Могут выявляться и очаговые неврологические симптомы (церебральный вариант). Описанные выше варианты начальных проявлений ИМ отражают острейшую фазу процесса.Клиническое течение ИМ
Слайд 15ОКСпST диагностируется:
Ангинозный приступ (дискомфорт);
Стойкий (не менее20мин)подъем ST;
«Новая» блокада ЛНПГ на
ЭКГ.
Позже появляются признаки некроза миокарда:
↑биомаркеров;
изменения ЭКГ;
образование зубца Q.
ОКСпST
Слайд 16При исследовании крови в первые дни выявляется нейтрофильный лейкоцитоз, как
правило, умеренный. К концу 1-й недели количество лейкоцитов снижается, тогда
как СОЭ к этому времени начинает повышаться (симптом перекреста) и нормализуется к концу 3-4 недели. На 2-3 сутки появляется положительная реакция на С-реактивный белок, которая держится 1-2 нед.Лабораторные
проявления ИМ
Слайд 17На 2-й, реже на 3-й день заболевания отмечается повышение температуры
тела до 37-38 С. Продолжительность такого повышения температуры
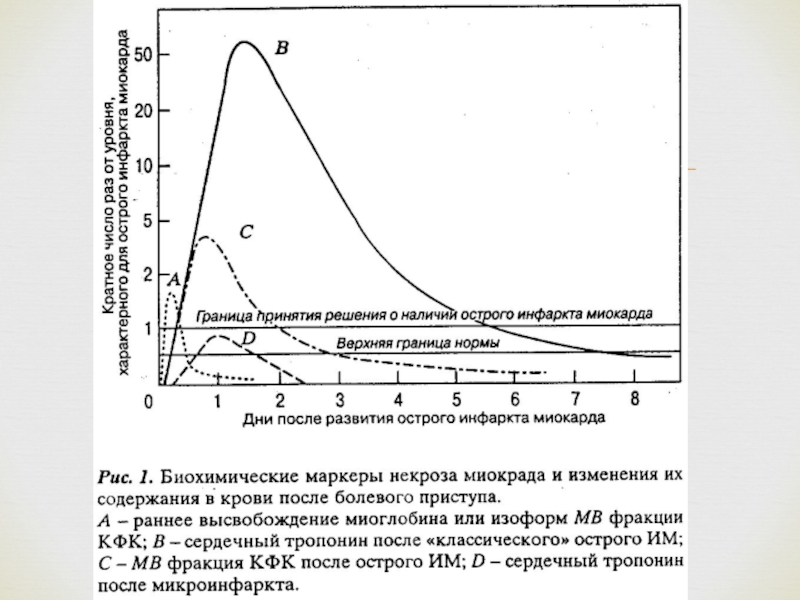
3-7 дней.Происходит повышение активности ферментов в сыворотке крови вследствие выброса их из ткани сердца в кровь при тяжелом повреждении и деструкции клеток.
Для диагностики ИМ наиболее широкое распространение получило исследование МВ-фракции креатинфосфокиназы (КФК-МВ), миоглобина, Т- и I-тропонина.
Проявления резорбционно-некротического синдрома
Слайд 19При использовании имеются особенности:
Позволяет раньше выявить острый ИМ(существенное ↑в течение
часа от начала симптомов);
Способствует ↑ частоты выявления ИМ 1 и
2 типа (более, чем в 2 раза);Повышение > чем в 5раз от N обладает высокой(>90%) предсказующей ценностью в отношении ИМ.
Характерно быстрое повышение и/или снижение уровня сердечного тропонина.
Сердечный тропонин, определенный высокочувствительным методом
Слайд 20ЭКГ – важнейший инструментальный метод диагностики ИМ.
Характерно: подъем ST
на уровне т.J в V2-V3 составляет ≥ 0,2мВ у мужчин
и ≥ 0,15мВ у женщин или ≥ 0,1мВ в других отведениях.Необходим неоднократный ЭКГ контроль в течение суток. Используются дополнительные отведения V3R V4R при ИМПЖ, а V7–V9 при задней локализации.
ЭКГ-диагностика
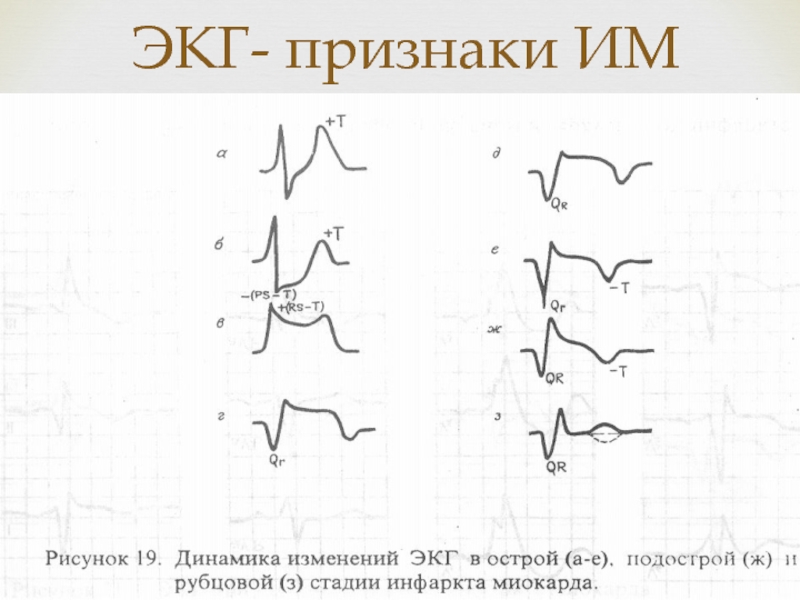
Слайд 21Основным ЭКГ-признаком очагового поражения миокарда в виде его некроза является
формирование глубокого и широкого зубца Q. Продолжительность его в отведениях
от конечностей составляет 0,04 с и больше. Зубец Q считается глубоким, если его амплитуда превышает 1/4 амплитуды зубца R. Изменения зубца Q является самым стойким признаком перенесенного ИМ.ЭКГ- признаки ИМ
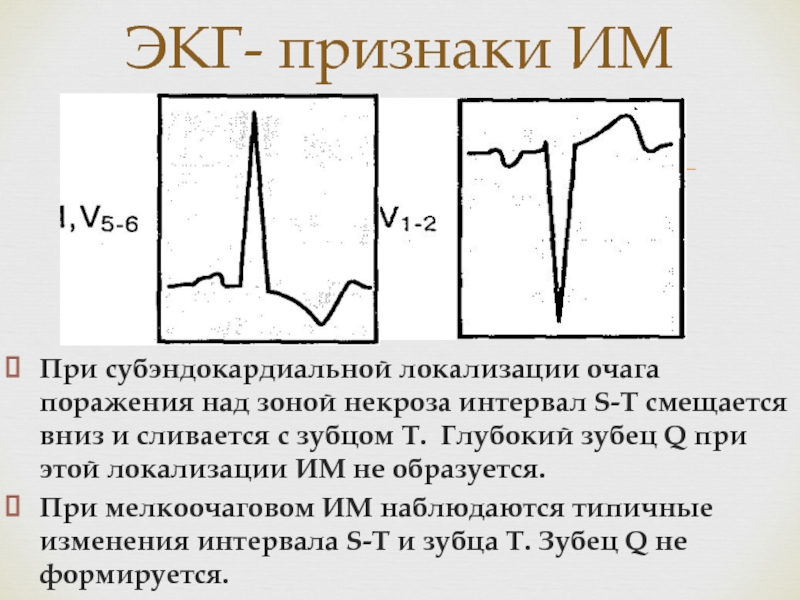
Слайд 23При субэндокардиальной локализации очага поражения над зоной некроза интервал S-T
смещается вниз и сливается с зубцом Т. Глубокий зубец Q
при этой локализации ИМ не образуется.При мелкоочаговом ИМ наблюдаются типичные изменения интервала S-T и зубца Т. Зубец Q не формируется.
ЭКГ- признаки ИМ
Слайд 25Локализация ИМ
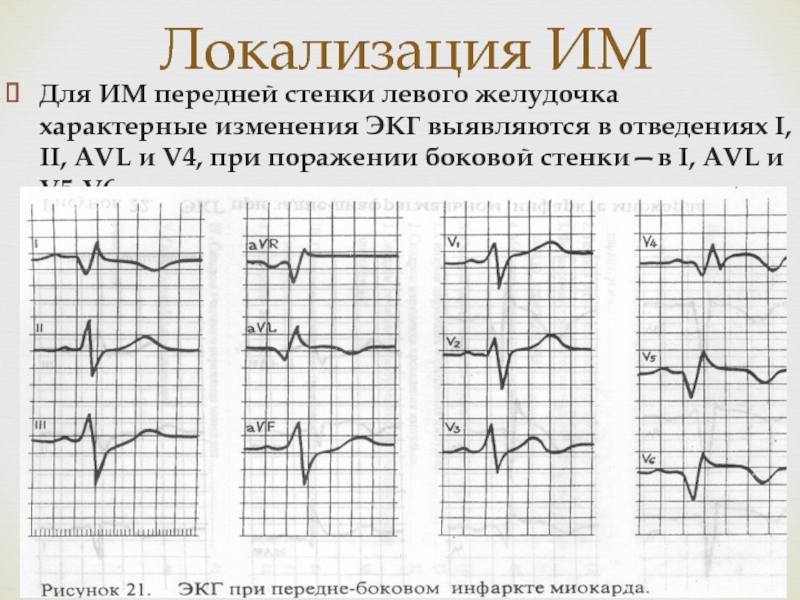
Для ИМ передней стенки левого желудочка характерные изменения ЭКГ
выявляются в отведениях I, II, АVL и V4, при поражении
боковой стенки—в I, АVL и V5-V6.Слайд 26Локализация ИМ
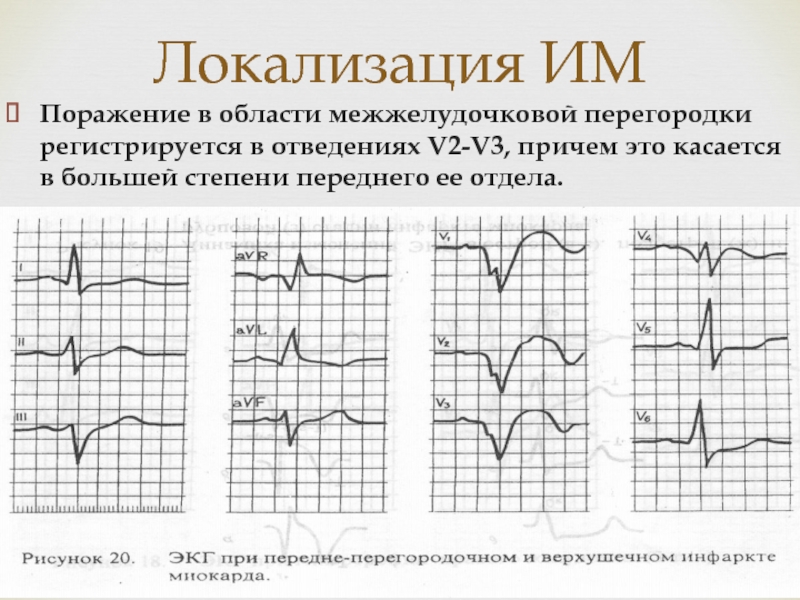
Поражение в области межжелудочковой перегородки регистрируется в отведениях V2-V3,
причем это касается в большей степени переднего ее отдела.
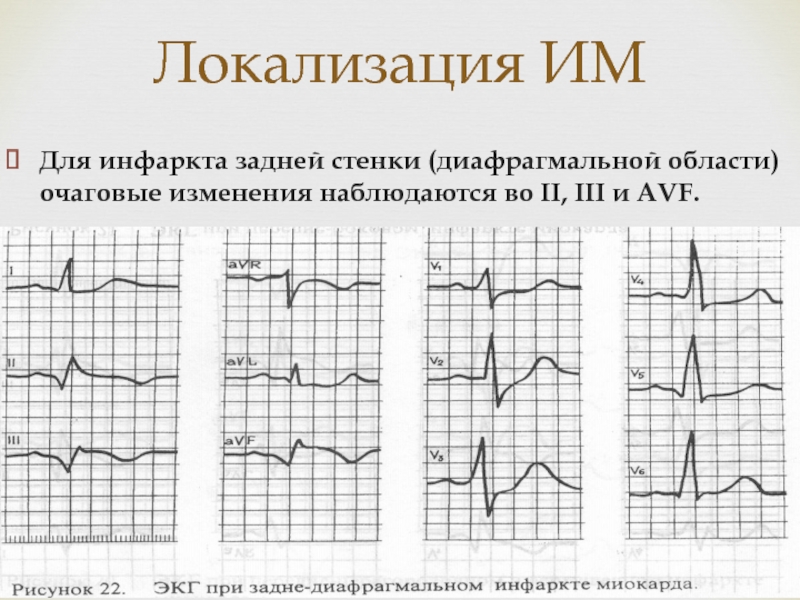
Слайд 27Локализация ИМ
Для инфаркта задней стенки (диафрагмальной области) очаговые изменения наблюдаются
во II, III и АVF.
Слайд 28Морфологические изменения при ОИМ:
Острейший – от момента критической ишемии до
возникновения морфологических признаков некроза –от 30 мин. до 2час.
Острый -
формирование участка некроза и миомаляции - 2 -10 дней. Подострый - полное замещение некротических масс грануляционной тканью и начальное образование рубца - 4 – 8 недель.
Постинфарктный – консолидация рубца - до 6 мес.
Патоморфология
Слайд 29Уменьшение массы функционирующего миокарда, изменение нейрогуморальной регуляции сердца и сосудистой
системы в условиях данного стресса – некроз миокарда, влекут за
собой изменение показателей внутрисердечной и центральной гемодинамики.Интегральным показателем является сердечный выброс (СВ).
Изменение гемодинамики при ИМ
Слайд 30Преднагрузка - величина венозного притока к сердцу;
Посленагрузка - сопротивление выбросу
крови в выносящие тракты;
Сократимость миокарда – сила и скорость сокращения
миофибрилл;Частота сердечных сокращений;
Синергия сокращения миокарда.
Изменение гемодинамики при ИМ
Слайд 31Преднагрузку на миокард определяют по уровню конечного диастолического давления в
ЛЖ, размеру и объему ЛЖ в диастолу, косвенно – по
величине ЦВД. Давление заклинивания в лёгочной артерии, как и в ЛЖ в норме 8- 12 мм рт.ст.У больных ИМ у 80% ↑ до 18 мм рт.ст., что сопровождается появлением одышки и влажных хрипов в легких.
Внутрисердечная гемодинамика
Слайд 32Главный показатель сократительной способности миокарда – фракция выброса(ФР).
ФВ – это
отношение ударного объема к конечному диастолическому объему ЛЖ (в норме
– 55-75%).В остром периоде ИМ наблюдается нарушение систолической и диастолической функций сердца.
Внутрисердечная гемодинамика
Слайд 33У больных ОИМ могут встречаться нарушения функционирования всех систем организма.
Легкие
- при снижении работы сердца → повышение давления в ЛА,
↑артериовенозного шунтирования, нарушение газообмена.Почки - уменьшение перфузии сопровождается электролитными нарушениями, олигоурией.
Снижение сердечного выброса ведет к церебральным нарушениям.
Изменение других органов и систем
Слайд 34Активация симпатоадреналовой системы:
↑катехоламинов в крови и тканях ↑потребность миокарда в
кислороде, вызывает желудочковые аритмии, гипергликемию, ↑агрегационную способность тромбоцитов, поддерживает высокий
тромбогенный потенциал крови, стимулирует продукцию ангиотензина ІІ→ к системной вазоконстрикции, задержке жидкости, процессу ремоделирования сердца.Изменение других органов и систем
Слайд 35Выявляются нарушения в иммунной системе:
изменяется количество Т и В лимфоцитов
их функционального состояния, регистрируются циркулирующие иммунные комплексы, активируется система комплемента.
Данные изменения способствуют ухудшению микроциркуляции, формированию тромбоза, возможно, рецидиву ИМ.
Изменение других органов и систем
Слайд 36Достаточно одного из следующих критериев:
Повышение и/или снижение уровня биохимических маркеров
некроза миокарда в крови и имеется хотя бы одно из
следующих свидетельств ишемии миокарда:Клиническая картина ишемии миокарда;
Изменения ЭКГ (смещения ST, блокада ЛНПГ).
Критерии ИМ
Слайд 37Появление патологических зубцов Q на ЭКГ;
Появление признаков потери жизнеспособного миокарда
или нарушений локальной сократимости (визуализирующие методики);
Выявление тромба в коронарной артерии
при КАГ или патологоанатомическом исследовании.Критерии ИМ
Слайд 38Сердечная смерть на фоне симптомов, позволяющих заподозрить ишемию миокарда, с
остро возникшим подъемом ST или появившейся блокадой ЛНПГ, когда летальный
исход наступил раньше возможности забора крови для определения биомаркеров или до получения результатов по биомаркерам.Критерии ИМ
Слайд 39По соглашению ОИМ при ЧКВ диагностируется при ↑сердечного тропонина >5раз
(от N) или при ↑его >20% от исходного в сочетании
хотя бы с одним из признаков:симптомы, предполагающие ишемию миокарда;
новые ишемические изменения или новая блокада ЛНПГ на ЭКГ;
ангиографическая потеря проходимости крупной коронарной артерии или боковой ветви или эмболизация, феномен slow-/no flow;
выявленные новые зоны нарушение сократимости при визуализирующих методиках.
Критерии ИМ
Слайд 40Тромбоз стента, приведший к ИМ, определяется при наличии данных по
КАГ или патологоанатомическом исследовании при наличии ишемии миокарда в сочетании
с подъемом или снижением хотя бы одной пробы показателя сердечного тропонина.Критерии ИМ
Слайд 41По соглашению наличие ОИМ при операции КШ констатируется при ↑сердечного
тропонина > 10 раз от нормы у больных с исходно
нормальными значениями в сочетании как минимум с одним из признаков:новые патологические з.Q или новая блокада
ЛНПГ на ЭКГ;
новая окклюзия шунта или коронарной артерии;
новая потеря жизнеспособного миокарда (визуализирующие методики).
Критерии ИМ
Слайд 42Тип 1. ИМ, развившийся без видимых причин (спонтанно),в результате первичного
нарушения коронарного кровотока, обусловленного образованием эрозии, разрыва, трещины или диссекции
АБ с появлением тромба в просвете коронарной артерии.Тип 2. ИМ,развившийся в результате ишемии, связанной с повышением потребности миокарда в кислороде и/или уменьшения его доставки к миокарду (спазм, эмболия КА, анемия, ДН, АГ и др.)
Клиническая классификация типов ИМ
Слайд 43Тип 3. Сердечная смерть на фоне симптомов, позволяющих заподозрить ишемию
миокарда, у больных с остро возникшим ↑ сегмента ST или
остро возникшей блокадой ЛНПГ, когда смерть наступила до появления возможности взятия крови или раньше, чем отмечается ↑ уровня биохимических маркеров некроза в крови.Клиническая классификация типов ИМ
Слайд 44Тип 4а. ИМ, связанный с процедурой ЧКВ.
Тип 4б. ИМ, связанный
с тромбозом коронарного стента, документированным при КАГ или патологоанатомическом исследовании.
Тип
5. ИМ, связанный с операцией АКШ.Клиническая классификация типов ИМ
Слайд 45Осложнения ИМ
РАННИЕ
Сердечная недостаточность
Нарушение ритма сердца
Острая аневризма
Тромбоэмболический синдром
Разрыв миокарда
Острые эрозии и
язвы ЖКТ
Эпистенокардический
перикардит
Тромбоэндокардит
Психические расстройства
ПОЗДНИЕ
Сердечная недостаточность
Нарушения ритма сердца
Тромбоэмболический синдром
Синдром Дресслера
Синдром передней грудной
стенкиДепрессия
Слайд 46СН – частое осложнение ОИМ, как результат снижения функциональной способности
ЛЖ.
2 основные формы острой СН: отек легких и шок.
Острая СН
Слайд 47Класс 1. Клинические признаки сердечной недостаточности отсутствуют;
Класс 2. Влажные хрипы
выслушиваются менее, чем над 50% области легких. Может быть тахикардия
,выслушивается 111 тон;Класс 3. Отек легких. Влажные хрипы выслушиваются более, чем над 50% области легких;
Класс 4. – кардиогенный шок.
ОСН при ИМ по Killip
Слайд 48Интерстициальный отек – повышается давление в капиллярах до 25-26 мм
рт.ст. (одышка, удушье).
Альвеолярный отек – жидкость, богатая белком, проникает в
альвеолы, смешиваясь с воздухом, образует пену, заполняющую дыхательные пути, затрудняющую дыхание, ухудшающую газообмен.Отек легких
Слайд 49При интерстициальном отеке легких приступ сердечной астмы может быть непродолжительным
под действием нитроглицерина, снижении АД, купирования ангинозных болей, прекращения эпизода
аритмии.При альвеолярном отеке легких нарастают одышка, возбуждение и страх. Кожа, нередко влажная приобретает серый оттенок (серо-бледная), слизистые оболочки синюшны, тахикардия с ухудшающимся наполнением пульса.
Отек легких (клиника)
Слайд 50Появляются и быстро нарастают над всей поверхностью легких звучные крупнопузырчатые
хрипы, заглушающие тоны сердца. Нередко это клокочущее, булькающее дыхание («лопаются
пузыри») слышно на расстоянии. Могут выслушиваться и сухие хрипы (застойный отек слизистой мелких бронхов).При развернутой картине – кашель с жидкой, пенистой, розоватой мокротой. Обильная пена заполняет все трахеобронхиальное дерево, создавая механическое препятствие для дыхания.
Отек легких (клиника)
Слайд 51Шок – это острая форма СН, в основе которой лежит
критическое уменьшение сердечного выброса.
Симптомы:
Снижение АД( САД ≤90ммрт.ст.);
Ухудшение перфузии органов и
тканей (снижение кожной температуры, акроцианоз, олигоурия);Истинный кадиогенный шок
Слайд 52Возникает, как правило, при обширных инфарктах передней стенки левого желудочка.
Масса некротизированного миокарда составляет 40-50% от всей массы ЛЖ. К
данному осложнению приводит и разрыв межжелудочковой перегородки или сосочковой мышцы.Кардиогенный шок обычно развивается спустя несколько часов после возникновения ИМ, иногда одновременно с отеком легких.
Истинный кадиогенный шок
Слайд 53Нарушение ритма (тахи- и брадиаритмии, АВ блокады);
Относительная гиповолемия (рефлекторные влияния,
передозировка лекарств);
Внутреннее кровотечение, разрывы сердца, поражение папиллярных мышц;
Летальность без реперфузионной
терапии составляет 80%.Другие механизмы развития шока
Слайд 54Обращает на себя внимание крайне тяжелое состояние больного. Он очень
слаб, заторможен, реже – возбужден, кожные покровы влажные,холодные, бледно-цианотичные («серый
цианоз»). Мраморно-цианотичны дистальные отделы конечностей. Пульс на лучевых артериях нитевиден или не определяется. АД резко снижено с очень малым пульсовым давлением. Важнейший признак шока – олигоурия (анурия), количество мочи < 20мл/ч.Тяжесть шока и прогноз определяется и степенью метаболического ацидоза и реакцией на вазопрессоры.
Истинный кадиогенный шок (клиника)
Слайд 55Шок сопровождается глубокими нарушениями кровоснабжения всех органов и тканей, выявляется
нарушение микроциркуляции и образование множественных микротромбов.
В головном мозге –
дисциркуляторная энцефалопатия. В следствие падения клубочковой фильтрации развивается ОПН.
В печени выявляются очаги некроза, в ЖКТ острые трофические язвы.
На периферии кровообращения(ушные раковины, нос, конечности) – трофические нарушения.
Нарушение кровообращения усугубляется плохой оксигенацией крови в легких при резком ухудшении легочного кровотока и образования артериовенозных шунтов.
Истинный кардиогенный шок
Слайд 56Разрыв наружной стенки ЛЖ
Разрыв МЖП
Инфаркт сосочковой мышцы; разрыв;
Клиника – внезапное
ухудшение состояния вплоть до ВС. При внутренних разрывах - изменение
аускультативной картины (появление грубого систолического шума).Наиболее значима – УЗИ диагностика.
Разрывы сердца
Слайд 58Разрыв сосочковой мышцы чаще случается при нижних инфарктах. Тромболизис уменьшает
число разрывов, но при этом они происходят раньше. Иногда, при
имеющейся предрасположенности, к разрыву хорды может приводить гемодинамическая перегрузка, возникающая при инфаркте миокарда.Полный разрыв сосочковой мышцы происходит редко и обычно сразу приводит к шоку и смерти. При разрыве одной или двух головок сосочковой мышцы внезапно возникает тяжелая одышка, развивается отек легких и кардиогенный шок.
Разрыв сердца (клиническая картина)
Слайд 59На верхушке сердца появляется новый пансистолический шум, проводящийся в подмышечную
область или на основание сердца.
При разрыве нижнемедиальной сосочковой мышцы
шум проводится по левому краю грудины, и его можно принять за шум при разрыве межжелудочковой перегородки или аортальном стенозе. Громкость шума не позволяет судить о тяжести митральной недостаточности. При низком сердечном выбросе или высоком давлении в левом предсердии градиент давления быстро падает, поэтому шум может быть тихим или отсутсвовать.
Физикальное исследование
Слайд 60Вазодилататоры очень эффективны при острой митральной недостаточности. Нитропруссид натрия снижает
ОПСС, уменьшает фракцию регургитации и увеличивает ударный объем и сердечный
выброс. Начальная доза – 5-10 мкг/кг/мин, затем дозу подбирают так, чтобы среднее АД было 70-80 мм рт. ст.Вазодилататоры не назначают при артериальной гипотензии, в этой ситуации показана внутриаортальная баллонная контрпульсация. Она уменьшает постнагрузку на левый желудочек, улучшает коронарную перфузию и увеличивает сердечный выброс. При артериальной гипотензии вазодилататоры можно назначать после установки внутриаортального баллона. При умеренной митральной недостаточности после инфаркта миокарда обычно достаточно вазодилататоров.
Разрыв сердца (лечение)
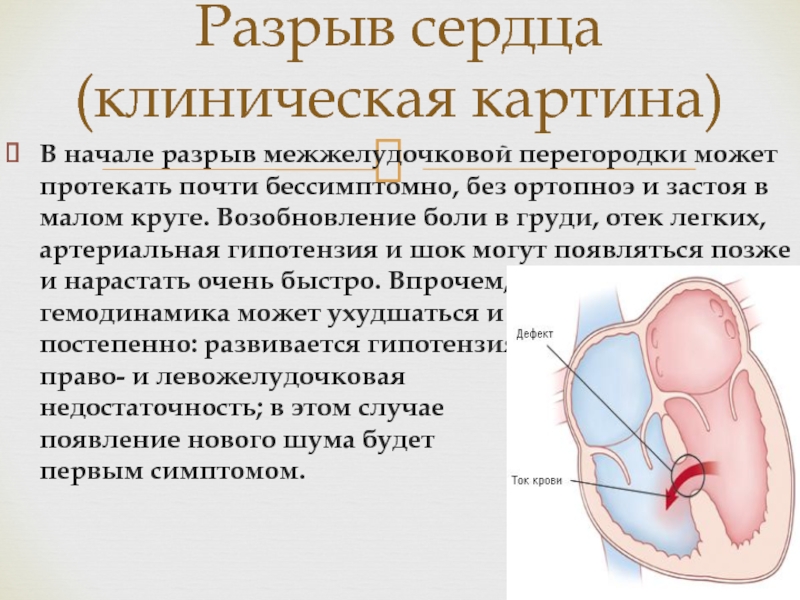
Слайд 62В начале разрыв межжелудочковой перегородки может протекать почти бессимптомно, без
ортопноэ и застоя в малом круге. Возобновление боли в груди,
отек легких, артериальная гипотензия и шок могут появляться позже и нарастать очень быстро. Впрочем, гемодинамика может ухудшаться и постепенно: развивается гипотензия, право- и левожелудочковая недостаточность; в этом случае появление нового шума будет первым симптомом.Разрыв сердца (клиническая картина)
Слайд 64Раннее хирургическое лечение показано всем больным, даже при стабильной гемодинамике.
Медикаментозное лечение:
Раньше
считалось, что результаты лучше при отсроченных операция, это объясняли заживлением
непрочной ткани миокарда. Однако, по-видимому, такое представление ошибочно: до операции при такой тактике доживают наименее тяжелые больные. Смертность при разрыве межжелудочковой перегородки в первые 72 часа составляет 24%, а в первые 3 нед. – 75%. Операцию следует проводить как можно скорее.Вазодилататоры уменьшают сброс крови слева направо и увеличивают сердечный выброс за счет снижения ОПСС, однако преимущественное снижение легочного сосудистого сопротивления может привести к увеличению сброса. Лучшее средство – нитропруссид натрия в/в в начальной дозе 5-10 мкг/кг/мин с последующим ее увеличением до достижения среднего АД 70-80 мм рт. ст.
Разрыв сердца (лечение)
Слайд 65Узи сердца – важнейший дополнительный метод диагностики ИМ с з.Q.
Локальные
нарушения сократимости миокарда могут наблюдаться:
Ишемии (нестабильная стенокардия)
Рубцовые изменения (постинфарктный кардиосклероз)
ЭхоКГ
Слайд 66Оценка функции и геометрии ЛЖ
Выявление осложнений:
тромбоз полости ЛЖ и ПЖ;
разрывы
сердца;
нарушение функции клапанов;
перикардит.
ЭхоКГ
Слайд 67Всем больным рекомендуется рентгеновское исследование грудной клетки непосредственно в БРИТ.
Оно позволяет уточнить состояние органов грудной клетки, выявить сопутствующие заболевания
и осложнения, которые могут повлиять на тактику ведения больного.Рентгенография органов грудной клетки
Слайд 68Дает полезную информацию для дифференциальной диагностики, если другие методы недостаточно
информативны (расслоение аорты, ТЭЛА, пневмоторакс и др.)
МРТ – эффективный метод
визуализации очагов некроза и фиброза. Лучший метод для уточнения локализации и объема поражения миокарда, его воспалительную и ишемическую природу.Мультиспиральная компьютерная томография. МРТ
Слайд 69Сцинтиграфия миокарда с 99Тс пирофосфатом - дополнительный метод диагностики при
затруднениях в интерпретации изменений ЭКГ.
Пирофосфат накапливается в зоне инфаркта и
определяется с помощью гамма-камеры через 12 часов.Радионуклидные методы
Слайд 70Базовая терапия:
Устранить болевой синдром.
Разжевать таблетку, содержащую250мг АСК.
Принять внутрь клопидогрел (300мг,
75мг).
При необходимости в/в инфузию нитроглицерина (сохраняющийся болевой синдром, АГ, острый
застой в легких).ТЛТ проводится при наличии показаний и отсутствии противопоказаний в течении 30мин после прибытия СМП.
Лечение неосложненного ИМпST на догоспитальном этапе
Слайд 71Необходима для определения тактики лечения, сроков пребывания в БРИТ и
в стационаре. Риск больного ИМ в период лечения необходимо постоянно
пересматривать и уточнять в зависимости от изменений состояния и результатов обследования. Он определяется множеством факторов.Оценка тяжести состояния (прогноза) больного в начальном периоде заболевания
Слайд 72Летальность при ИМ возрастает у пожилых лиц, имеющих СД, ХСН,
ХПН, повторные ИМ, малую МТ, у женщин. Хуже прогноз при
передней локализации ИМ с большим очагом некроза. Любые осложнения ИМ ухудшают прогноз. При поздно начатом лечении снижается эффективность его и ухудшается прогноз. Отсутствие положительных ЭКГ критериев реперфузии делает летальный исход более вероятным.Оценка тяжести состояния (прогноза) больного в начальном периоде заболевания
Слайд 73При прочих равных условиях, чем выше риск неблагоприятного исхода, тем
более активное лечение оправдано.
Предложено несколько индексов для прогнозирования течения
ИМпST, которые позволяют оптимизировать подход к стратификации риска в ранние сроки заболевания. Индекс TIMI, шкала GRACE, позволяющая оценить риск смерти в период госпитализации и в ближайшие 6 месяцев на основании полученных данных при поступлении и выписке из стационара.Оценка тяжести состояния (прогноза) больного в начальном периоде заболевания
Слайд 74Обезболевние. Седативная терапия:
Нитроглицерин в дозе 0,4-0,5мг (таб, спрей)
Морфина гидрохлорид 10мг
по2-4мгв/в на 10мл физ.р-ра до купирования боли.
Возможны осложнения:
выраженная артериальная
гипотензия (устраняется плазмоэкспандерами) выраженная брадикардия (атропин в/в 0,5-1,0мг)
тошнота, рвота (метоклопрамидом в/в 5-10мг)
Выраженное угнетение дыхания (налоксон в/в 0,1-0,2мг)
Фентонил 0,05-0,1мг + дроперидол 2,5-10мг в/в на физ.р-ре
Диазепам 2,5-10 мг в/в
Лечение в начальном периоде заболевания
Слайд 75Нитроглицерин – средство уменьшения ишемии миокарда. Повторные ангинозные приступы, АГ,
застойная СН – показания для инфузии нитратов в течении 24-48
часов.Критерий адекватной скорости введения – уровень АД, ожидаемое снижение на 10-15% и на 25-30% у лиц с АГ, но не ниже 100 мм рт.ст. Начальная скорость введения 10 мкг/мин. Снижение САД < 90-95мм рт.ст., развитие бради- или тахикардии свидетельствует о передозировке.
Органические нитраты
Слайд 76При длительной инфузии может развиться толерантность к нитроглицерину, и путь
борьбы с ней - увеличение скорости введения. При отсутствии снижения
АД и скорости инфузии 200 мкг/мин - от введения препарата следует отказаться.Противопоказания для нитратов при ИМпST:
САД <90 -95ммрт.ст.
ЧСС< 50 уд/мин
ЧСС >100уд/мин без застоя в легких
ИМ ПЖ
Прием ингибиторов фосфодиэстеразы в предыдущие 48ч.
Органические нитраты (продолжение)
Слайд 77АСК – таблетку 250мг разжевать, если ранее не принимал, а
далее по 75 -100мг пожизненно. Если в/в введение, доза -
80-150мг.Блокаторы P2Y12 рецептора тромбоцитов к
аденозиндифосфату.
Назначается всегда независимо от проведения
реперфузионной терапии( кроме случаев, когда
необходима срочная операция КШ).
Антиагреганты
Слайд 78Клопидогрел. Начальная нагрузочная доза - 300мг при первичном ЧКВ -
600 мг.(лицам старше 75лет, без планируемого первично-го ЧКВ доза -75
мг). Поддерживающая доза 75мг ежедневно.Тикагрелор. Показан только при планируемой первичном ЧКВ.
Прасугрел. Иногда применяют только после КАГ, при ЧКВ со стентированием.
Блокаторы ГП ІІb/ІІІa тромбоцитов. Используются
только при ЧКВ.
Антиагреганты (продолжение)
Слайд 79Выбор препарата определяется подходом к реперфузионному лечению и риском возникновения
клинически значимых кровотечений.
НФГ. При ИМпST применяется во время ЧКВ, при
ТЛТ, для профилактики и лечения артериальных или венозных тромбозов и ТЭ. Во время ЧКВ НФГ вводят в/в болюсами.Как сопровождение ТЛТ НФГ используется 24-48ч.
Парентеральное введение антикоагулянтов
Слайд 80Первоначально вводят в/в болюсом 60МЕ/кг препарата (но не более 4000МЕ),
затем постоянную в/в инфузию со скоростью 12МЕ/кг/ч. Дозу подбирают по
значениям АЧТВ, контролируя значения через 3,6,12, 24ч.Те же дозы применяются для профилактики кардиоэмболических осложнений и лечения артериальных и венозных тромбозов и ТЭ. Особенно это важно у больных с почечной недостаточностью и высоким риском кровотечений.
Парентеральное введение антикоагулянтов (продолжение)
Слайд 81НМГ. При лечении ИМпST применяется эноксапарин. Первичное ЧКВ выполняется после
в/в введения болюса эноксапарина в дозе 0,5мг/кг. ТЛТ может сопровождать
п/к введение эноксапарина в течение нескольких суток, доза подбирается с учетом возраста и функции почек. Для профилактики венозных тромбозов рекомендуется 40мг 1раз/сут в течении всей госпитализации. При введении НМГ отсутствует необходимость регулярного коагулологического контроля.Парентеральное введение антикоагулянтов (продолжение)
Слайд 82Эдапаринукс натрия. Синтетический пентасахарид , антагонист активированного Х фактора свертывания
крови. Не рекомендуется использовать при первичном ЧКВ. При ТЛТ эффективны
длительные п/к инъекции, первая доза которого вводится в/в болюсом. Как правило, вводится в дозе 2,5 мг 1раз/сут п/к вне зависимости от МТ. Противопоказан при клиренсе креатинина <20мл/мин.Парентеральное введение антикоагулянтов (продолжение)
Слайд 83Бивалирудин. Прямой антагонист тромбина.
Применяется при первичном ЧКВ. Показан
пациентам с
иммунной тромбоцитопенией, вызванной гепарином. Не предполагает
коагулологический контроль.
Осложнения при использовании
парентеральных антикоагулянтов:Кровотечение;
Иммунная тромбоцитопения.
Парентеральное введение антикоагулянтов (продолжение)
Слайд 84Снижение потребности миокарда в кислороде, улучшение коронарного кровотока с уменьшением
ишемии миокарда.
Уменьшают летальность, частоту повторных ИМ, нарушений ритма, частоту разрывов
сердца.Назначаются все препараты, за исключением обладающих внутренней симпатомиметической активностью.
Абсолютные противопоказания:
Кардиогенный шок;
Тяжелая обструктивная болезнь легких;
АВ блокада ІІ-ІІІст. без водителя ритма сердца;
Аллергия.
Блокаторы β-адренергических рецепторов
Слайд 85Клинические проявления СН;
Низкий сердечный выброс;
САД < 100 мм рт.ст.;
ЧСС
60 ударов в 1 мин;
Удлинение интервала PQ >0,24сек;
Обструктивная болезнь легких
в анамнезе;У больных с нарушением сократимости ЛЖ начинать лечение следует с минимальных доз β-адреноблокаторов.
Относительные противопоказания
Слайд 86ИАПФ широко применяются в остром периоде ИМпST и после выписки
из стационара. Особенно эффективны у тяжелых больных с обширным некрозом
миокарда, сниженной сократительной способностью ЛЖ (ФВ<40%), симптомами СН, СД. Профилактируют ремоделирование ЛЖ и уменьшают летальность.Ингибиторы РААС
Слайд 87САД < 100 мм рт.ст;
Выраженная почечная недостаточность;
Гиперкалиемия;
Двусторонний стеноз почечных артерий,
Беременность;
Индивидуальная непереносимость.
Блокаторы рецепторов ангиотензина ІI: применяется только валсартан у пациентов
со сниженной сократительной функцией ЛЖ, АГ и непереносимостью ИАПФ.Противопоказания для назначения ИАПФ
Слайд 88Дополнение эплеренона к оптимальной медикаментозной терапии показано больным с ФВ
≤40% в сочетании с признаками СН или СД, начиная с
3 суток, титруя дозу.Условие : уровень креатинина в крови
у мужчин< 220мкмоль и < 177мкмоль у
женщин, а уровень калия в крови < 5ммоль/л.
Антагонисты альдостерона
Слайд 89Убедительных данных в пользу широкого применения статинов в первые 24-48
ч. от начала лечения нет. Однако, для повышения приверженности к
лечению рекомендуется назначать статины в ранние сроки госпитализации, предварительно исследовать уровень холестерина.Статины
Слайд 90Значение фактора времени: очень важно провести реперфузионную терапию как можно
раньше. ТЛТ необходимо начинать не позднее 30 мин после первого
контакта больного с персоналом, а ЧКВ осуществлять в пределах ближайших 90 минут.Первичное ЧКВ предпочтительно ТЛТ, если от начала первого контакта с медицинским работником прошло не более 120 минут и 90 минут, когда под угрозой гибели находится большой объем жизнеспособного миокарда. При сохраняющейся ишемии и осложнениях, ЧКВ осуществляется до 24 часов.
Восстановление коронарной перфузии
Слайд 91Стрептокиназа вводится в/в в дозе 1500000 МЕ за 30-60 мин
в физ.р-ре. Восстановление кровотока в 55% случаев.
Рекомбинантный тканевой активатор плазминогена(альтеплаза).
Доза 1мг/кг МТ (но не более100мг). Болюс 15мг, затем инфузия 0,75мг/кг(не более 50мг), затем 0,5мг/кг (не более 35мг) за 60 мин (время введения 1,5час).Тромболитические препараты
Слайд 92Тенектеплаза. Вводится болюсом, доза
определяется МТ: 30мг при МТ< 60кг; 35мг
При 60-70 кг; 40мг при 70-80кг; 45мг при
80-90 кг и
50мг при МТ> 90кг;Пуролаза вводится в/в.Болюс составляет
2000000 МЕ; затем инфузия 6000000 МЕ в течение 30-60 мин.
Тромболитические препараты (продолжение)
Слайд 93В основе ИМ лежит тромботическая окклюзия коронарной артерии в месте
разрыва атеросклеротической бляшки.
Диагноз ИМ основывается на биохимических маркерах (T-, I-)
с учетом клинических проявлений и ЭКГ – картины.Лечение ИМ должно начаться немедленно, включая все методы реваскуляризации.
Выводы