Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Остеоартроз
Содержание
- 1. Остеоартроз
- 2. Остеоартроз (ОА)- гетерогенная группа заболеваний различной этиологии,
- 3. Современные аспекты патофизиологии хрящаРемоделирование матрикса хряща (ММР,
- 4. Патогенез ОАВ развитии и прогрессировании ОА принимают
- 5. Физиологическое состояние хряща (хондроциты и матрикс хряща)
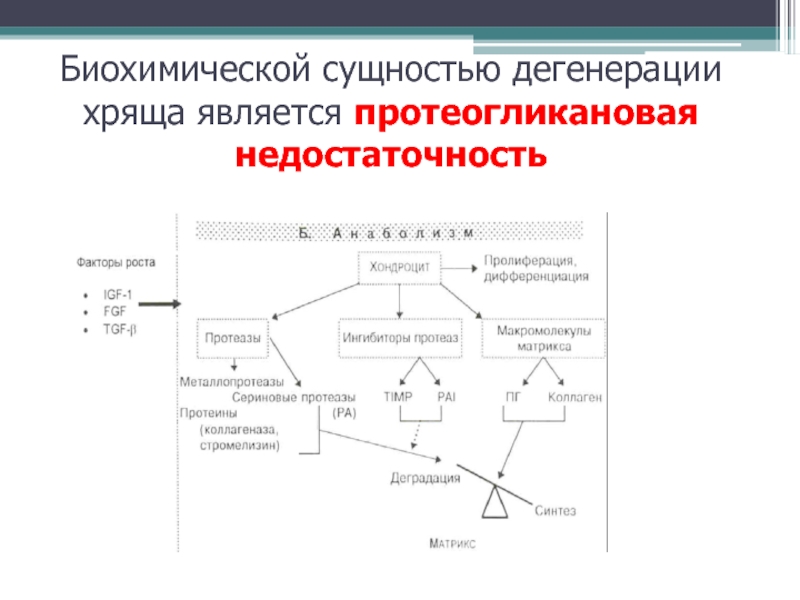
- 6. Биохимической сущностью дегенерации хряща является протеогликановая недостаточность
- 7. Сочетание всех вышеперечисленных условий обеспечивает так называемый
- 8. В случае абсолютной или относительной механической перегрузки
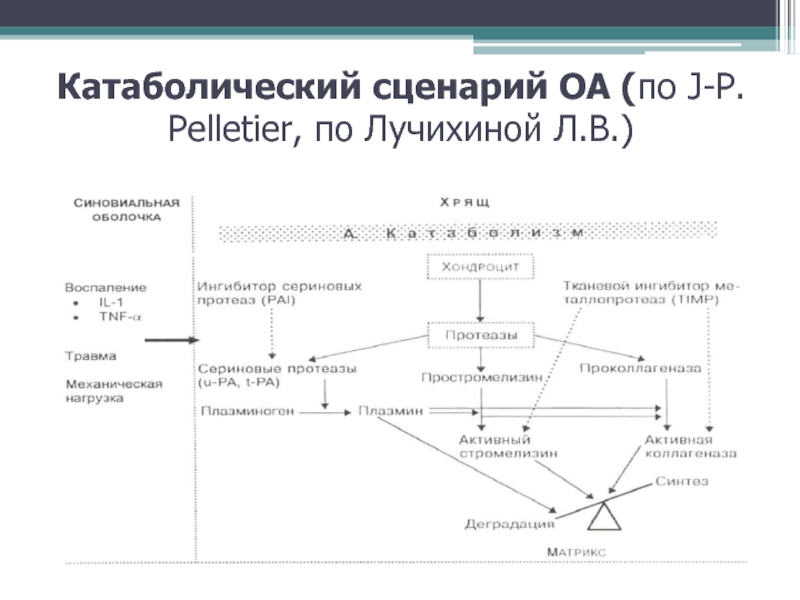
- 9. Катаболический сценарий ОА (по J-P. Pelletier, по Лучихиной Л.В.)
- 10. Вязко-эластические свойства синовиальной среды сустава обеспечивают
- 11. При ОА гиалуронан при механической перегрузке деполимеризуется,
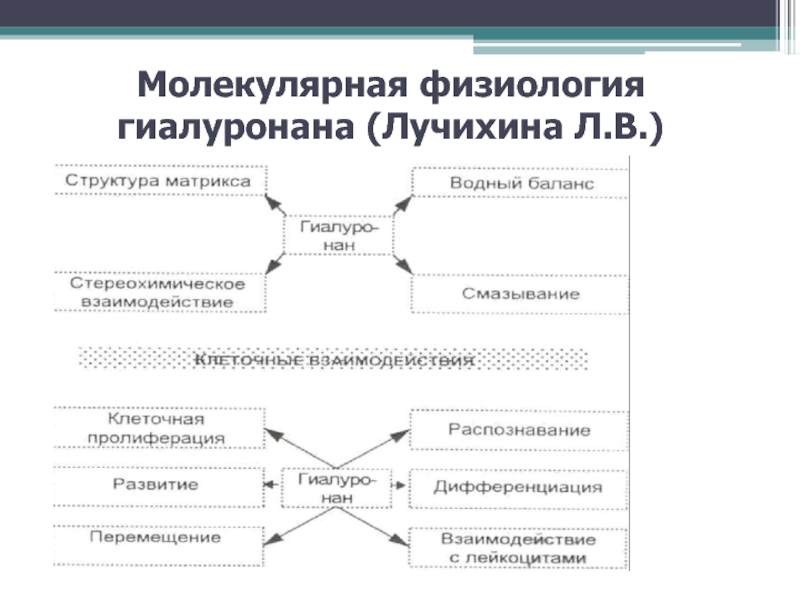
- 12. Молекулярная физиология гиалуронана (Лучихина Л.В.)
- 13. Первичные патогенетические факторы ОАК первичным патогенетическим
- 14. Факторы риска развития ОАпожилой возрастженский полвысокую физическую
- 15. Факторы риска прогрессирования гонартрозапожилой возрастнедостаточное потребление витамина
- 16. Клиническая картина ОАопределяется его длительностьюстепенью тяжестичислом пораженных
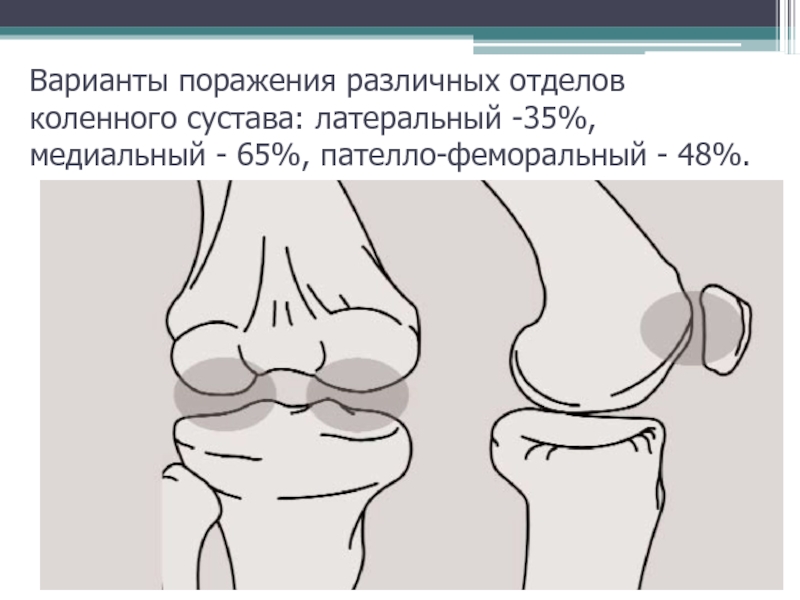
- 17. Варианты поражения различных отделов коленного сустава: латеральный -35%, медиальный - 65%, пателло-феморальный - 48%.
- 18. Причины суставной болиОбусловлены вовлечением в патологический
- 19. шесть основных вариантов болевого синдрома при ОАкаждый
- 20. Варианты болевого синдрома при ОАЛокальный тип боли
- 21. При гонартрозе боли появляются преимущественно при ходьбе,
- 22. Клиническая картинаВторым наиболее важным симптомом ОА является
- 23. Физикальное исследованиепозволяет исключить воспалительный процесс, первичное поражение
- 24. Слайд 24
- 25. R -картинаОбязательные признаки включают:сужение суставной щелиостеофиты на
- 26. ОА тазобедренного суставаТазобедренный сустав является крупным шарнирным
- 27. Развитие КАКроме того, формированию КА способствуют следующие
- 28. Патоморфология КАЧаще всего при КА поражается верхний
- 29. Клиника КАОсновной симптом КА – боль в
- 30. Внутренняя и наружная ротация бедра при разогнутом и согнутом коленном суставе.
- 31. Клиника КАВ поздних стадиях КА появляется хромота
- 32. Стадии КАВ начальных стадиях КА (I–II стадия)
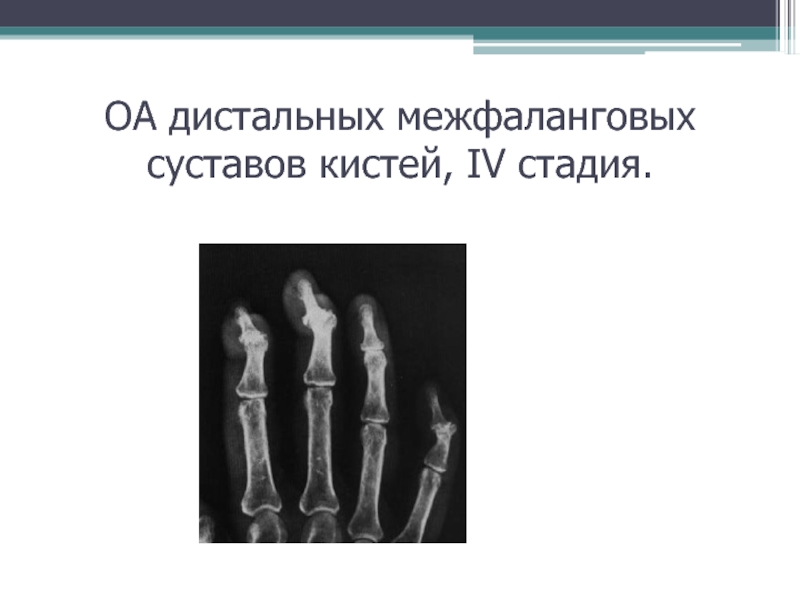
- 33. ОА дистальных межфаланговых суставов кистей, IV стадия.
- 34. Лабораторная диагностикаРяд специфических показателей метаболизма хряща,
- 35. Классификация ОА I. первичный или идиопатический
- 36. Классификация ОА II клинические формы:
- 37. Классификация ОАVII нарушение функции сустава (ФК –
- 38. Нефармакологические методы лечения1. Снижение избыточного веса2. Укрепление
- 39. Нефармакологические методы леченияВажную роль играют мероприятия, направленные
- 40. Лечебная гимнастика приводит к уменьшению боли, увеличению
- 41. Фармакологические методы лечения Весь арсенал лекарственных
- 42. Симптоматические средства медленного действия или препараты,
- 43. Из симптом-модифицирующих препаратов замедленного действия первостепенное значение
- 44. Глюкозамин обладает специфическим влиянием на остеоартритический хрящ
- 45. Структурно-модифицирующий эффект препарата подтверждается результатами длительного (в
- 46. Lambert С et al. Сharacterization of synovial
- 47. Лечение ОАПри комбинированной терапии поражение хряща было
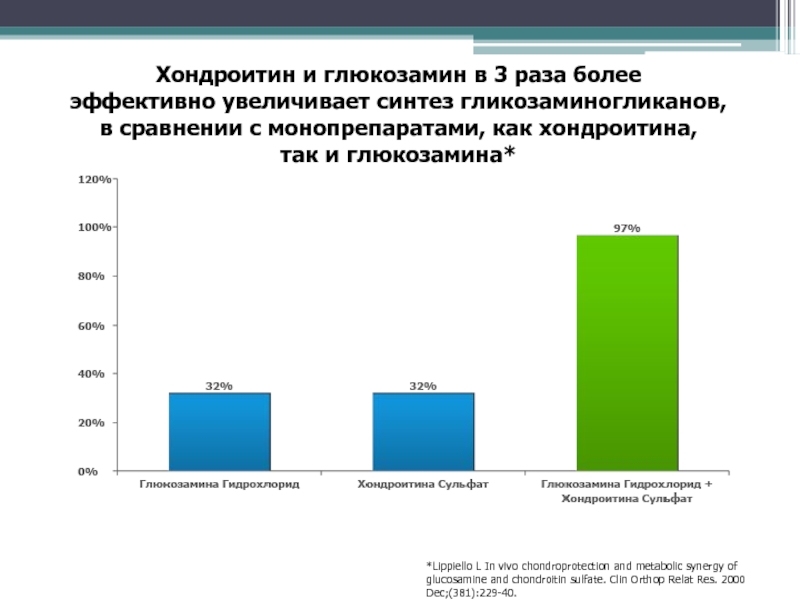
- 48. Хондроитин и глюкозамин в 3 раза более
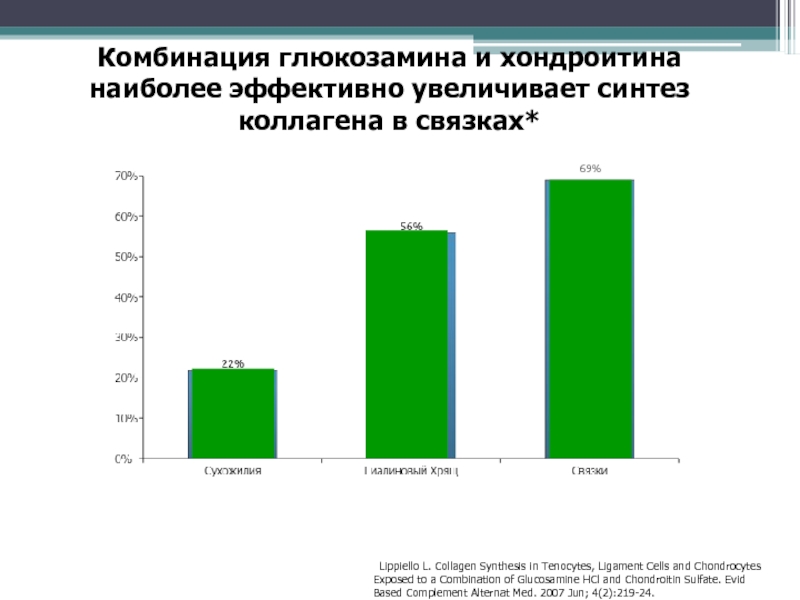
- 49. Комбинация глюкозамина и хондроитина наиболее эффективно увеличивает
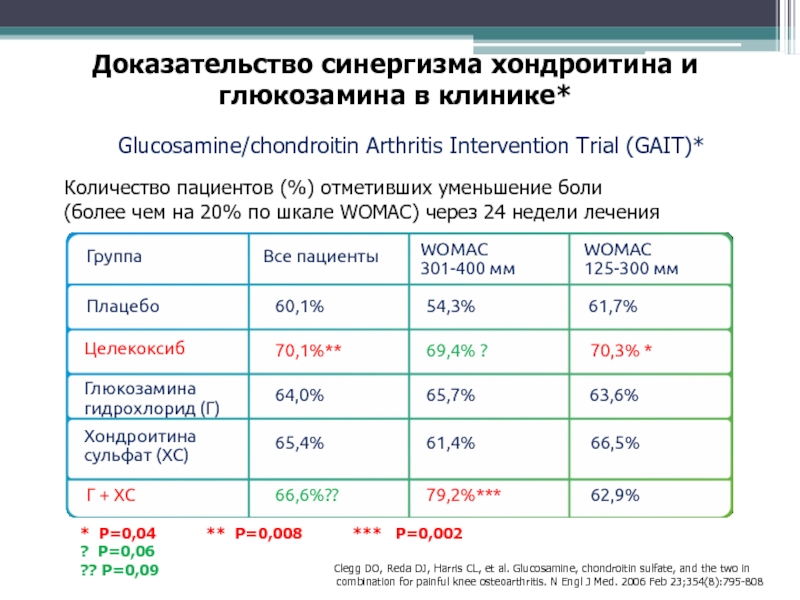
- 50. Доказательство синергизма хондроитина и глюкозамина в клинике*Наиболее
- 51. Рандомизация по группам:ПлацебоГлюкозамина гидрохлорид (Г) 500 мг
- 52. Количество пациентов (%) отметивших уменьшение боли (более
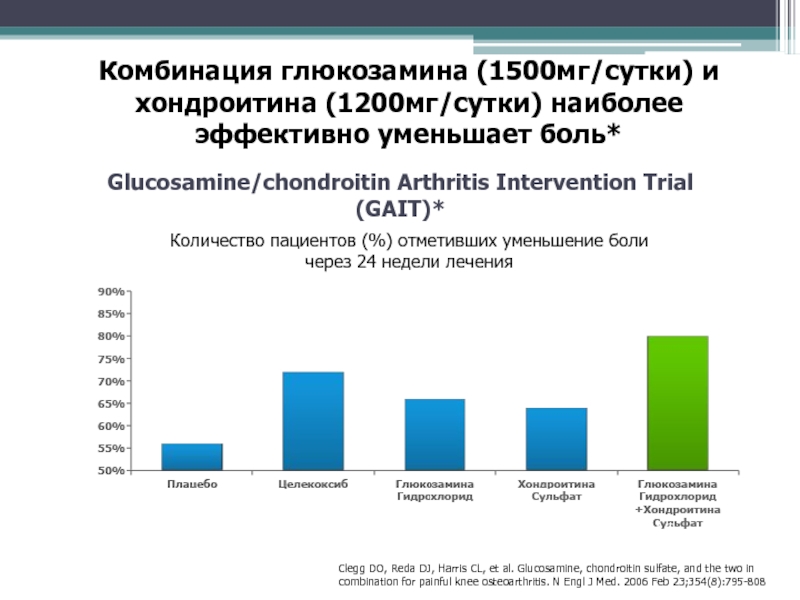
- 53. Комбинация глюкозамина (1500мг/сутки) и хондроитина (1200мг/сутки) наиболее
- 54. Что нового в исследованиях 2014 года?Цель: Определить
- 55. Дизайн исследования Статус исследования: двойное слепое рандомизированное
- 56. Выводы:Только в группе принимавших комбинацию хондроитина и
- 57. Многоцентровое исследование MOVES Multicentric Osteoarthritis interVEntion Study
- 58. M Hochberg et al RANDOMIZED, DOUBLE-BLIND, MULTICENTER,
- 59. Нзначение диацерейнаХрящевая ткань не васкулиризирована, и ее
- 60. Назначение диацерейнаКлючевым в патофизиологии ОА является синовит,
- 61. Средства, модифицирующие структуру хрящаПри выборе препарата,
- 62. Производные гиалуронанаприменяют для внутрисуставного введения. В настоящее
- 63. Основные осложнения, связанные с приемом НПВП
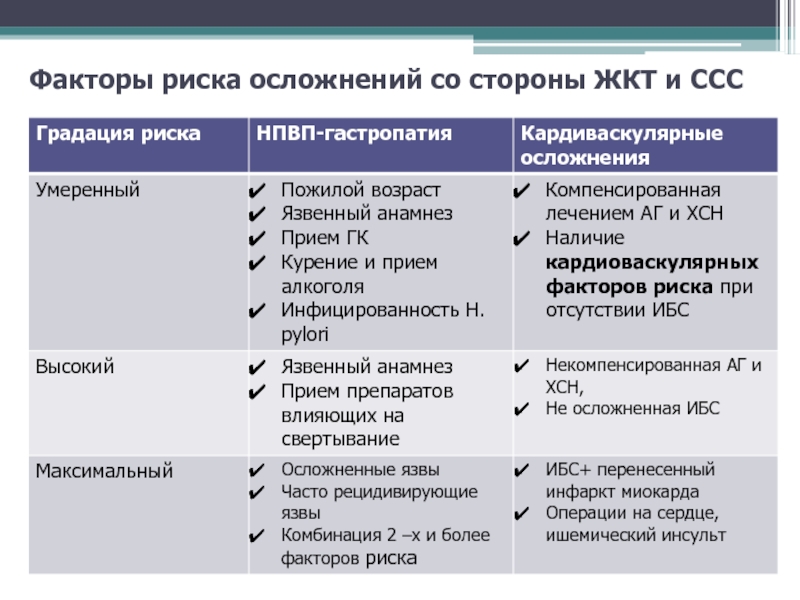
- 64. Факторы риска осложнений со стороны ЖКТ и ССС
- 65. Факторы риска других НПВП осложненийПоражение пищевода: ГЭРБГепатопатия:
- 66. Семь главных вопросов, которые нужно задать перед
- 67. *Suri P, Morgenroth DC, Hunter DJ. Epidemiology of osteoarthritis
- 68. По заключению Международного общества исследования остеоартрита OARSI,
- 69. Коморбидность при остеоартрозе Рекомендации OARSI 2014Коморбидности
- 70. 55% пациентов с остеоартрозом страдают артериальной гипертензией**Rosemann
- 71. Патогенетические факторы НПВП-индуцированной артериальной гипертензии НПВС увеличивают
- 72. Non-steroidal anti-inflammatory drugs (NSAIDs)and hypertension treatment intensification:
- 73. Как защитить больных от НПВП-осложнений?Оценка факторов рискаНазначение более безопасных для данной клинической ситуации препаратов
- 74. Ибупрофен наименее выражено влияет на прогрессирование АГ
- 75. Многочисленные исследования доказали дозазависимый кардиотоксический эффект как
- 76. ЦОГ-1Агрегация тромбоцитов Вазоконстрикция Агрегация тромбоцитов Вазодилятация ЦОГ-1ЦОГ-2НПВП
- 77. ПростациклинКоксибы избирательно блокируют синтез простациклина, что нарушает
- 78. Риск кардиоваскулярных катастроф зависит от суточной дозы
- 79. Относительный риск кардиоваскулярных осложнений присутствует как у
- 80. Ибупрофен в дозе ≤ 1200 мг/сутки и
- 81. Уровень доказательства - IАСила рекомендации – 93%W.
- 82. Ибупрофен в суточной дозе до 1200 мг
- 83. Как улучшить безопасность лечения, не уменьшая эффективность?
- 84. Tallarida RJ, Cowan A, Raffa RB J
- 85. Объяснением анальгезирующего синергизма может быть участие глюкозамина
- 86. 1. Clegg DO, Reda DJ, Harris CL,
- 87. Лыгина Е.В., Мирошкин С.В., Якушин С.С. Хондропротекторы
- 88. Клиническое обоснование раннего начала и длительной терапии
- 89. Спасибо за внимание!
- 90. Скачать презентанцию
Слайды и текст этой презентации
Слайд 3Современные аспекты патофизиологии хряща
Ремоделирование матрикса хряща (ММР, СтР, сериновые протеазы);
Гипертрофия
хондроцитов;
Феномен микрокристаллического стресса;
Синовиальное воспаление;
Ремоделирование субхондральной кости (неоваскуляризация, активация остеокластов с
повышением резорбции, костеообразование повышено, субхондральный склероз). Слайд 4Патогенез ОА
В развитии и прогрессировании ОА принимают участие:
механические,
биохимические и
генетические факторы, а также
воспаление, которое локализуется в субхондральной кости,
гиалиновом хряще, синовиальной оболочке периартикулярных мягких тканях. Слайд 5Физиологическое состояние хряща (хондроциты и матрикс хряща) определяет функцию хряща
Пролиферация
и дифференцировка хондроцитов под влиянием стимулирующего воздействия ИПФР, фактора роста
фибробластов, ТФР бета, определяют нормальный клеточный компонент суставного хряща. Кроме того, хондроциты синтезируют основной компонент матрикса хряща – протеогликаны, которые в значительной мере определяют амортизационные свойства хряща. Коллагеновая сеть матрикса удерживает протеогликаны в хряще, обладая свойствами своеобразного каркаса.Хрящ содержит большое количество ферментов (ММП, к которым относят сериновые протеазы, коллагеназы, стромелизин), способных вызывать деструкцию коллагеновой сети матрикса, гибель хондроцитов и потерю протеогликанов хряща. Однако в здоровом хряще эти ферменты находятся «под контролем» ингибиторов их активности (тканевой ингибитор МП, плазминогена) и их активность находится в диапазоне необходимом и достаточном для поддержания нормального физиологического состояния хряща.
Слайд 7Сочетание всех вышеперечисленных условий обеспечивает так называемый анаболизм хряща, состояние,
при котором синтетические процессы преобладают над катаболическими (процессами распада) и
создают своеобразный «фундамент» адекватной реализации хрящом основной функции (амортизации).Слайд 8В случае абсолютной или относительной механической перегрузки хряща, его травмы
или развившегося воспаления в синовиальной оболочке сустава происходит активация сериновых
протеаз на фоне снижения активности ингибитора сериновых протеаз.Активация сериновых протеаз сопровождается инициацией трансформации плазминогена в плазмин, который в свою очередь способствует образованию активных форм стромелизина и коллагеназы из неактивных молекул простромелизина и проколлагеназы.
На фоне сниженной активности тканевого ингибитора металлопротеиназ эти ферменты в полной мере реализуют свой деструктивный потенциал, вызывая разрушение коллагена матрикса хряща, хондроцитов и потерю протеогликанов. Процессы катаболизма начинают преобладать над процессами анаболизма, создавая условия дегенерации хряща.
Слайд 10 Вязко-эластические свойства синовиальной среды сустава обеспечивают поддержание адекватной амортизационной
функции хряща. Важно помнить, что хрящ является бессосудистым образованием и
его питание определяется молекулярными механизмами диффузии и межклеточного взаимодействия, которые, как и вязко-эластические свойства, в основном зависят от гиалуронана, линейного полисахарида из группы гликозаминогликанов (схема ). Гиалуронан состоит из повторяющихся дисахаридных соединений N-ацетил-гликозамина и глюкуроновой кислоты. Комбинация 2,5 тысяч дисахаридов образует молекулу гиалуронана с молекулярной массой 5 млн. Фундаментальная роль гиалуронана в хряще – сохранение структуры протеогликанов, которые, будучи связанными с гиалуронаном, образуют посредством белковых мостиков крупные молекулы (макромолекулы) агреканов с высокой молекулярной массой. Это придает упругость и эластическую прочность хрящу, что позволяет ему сохранять устойчивость и механическую прочность при физической нагрузке.Слайд 11При ОА гиалуронан при механической перегрузке деполимеризуется, что сопровождается разрушением
протеогликановых макромолекул (агреканов). Частичное разрушение гиалуронана может быть вызвано избыточной
активностью ферментов, которые упоминались ранее. Все это в конечном итоге приводит к нарушению механических свойств ткани сустава и в конечном итоге – к выраженной дисфункции сустава. Таким образом, гиалуронан играет важную роль в обеспечении механической прочности суставного хряща у здоровых лиц и при патологии. Этот тезис лег в основу создания лекарственных препаратов на основе гиалуроновой кислоты, которые активно используются в современной стратегии лечения ОА.Слайд 13
Первичные патогенетические факторы ОА
К первичным патогенетическим факторам ОА относятся
недостаточный синтез протеогликанов в пораженном хряще, фрагментация
уменьшение содержания протеогликановых
агрегатовусиление катаболических процессов
экспрессия супероксидных радикалов
активация коллагеназы и фосфолипазы А2
редуцированный синтез гиалуроновой кислоты синовиоцитами В, гиперпродукция интерлейкина (ИЛ) 1 и фактора некроза опухоли α, а также гиперпродукция простагландина (ПГ) Е2 .
Эти патогенетические факторы приводят к
дегенерации хряща с уменьшением его объема,
формированию остеофитов,
склерозу субхондральной кости,
фиброзу суставной капсулы.
Слайд 14Факторы риска развития ОА
пожилой возраст
женский пол
высокую физическую активность
ожирение, которое является
независимым фактором риска развития гонартроза, особенно у женщин с двусторонней
локализацией поражениявысокая минеральная плотность костной ткани
травмы в анамнезе
применение заместительной гормональной терапии
низкое потребление антиоксидантов, витамина С и D
слабость квадрицепса, интенсивная спортивная активность
курение
Слайд 15Факторы риска прогрессирования гонартроза
пожилой возраст
недостаточное потребление витамина D
заместительная гормональная терапия
питание
с дефицитом антиоксидантов и витамина С
вялотекущий синовит
интенсивная спортивная активность
субхондральный костный
отек по данным магнитно-резонансной томографии (МРТ)Следует помнить, что возраст не является причиной развития остеоартроза ! Возраст вносит:
- вклад в увеличение риска дегенерации хряща
- вклад в уменьшение способности хряща восстанавливаться
Слайд 16Клиническая картина ОА
определяется его длительностью
степенью тяжести
числом пораженных суставов, но в
первую очередь локализацией
ОА коленного сустава доминирует среди других клинических субтипов
заболевания.При ОА коленного сустава первые симптомы появляются в 38–40 лет и быстро нарастают. Гонартроз существенно чаще наблюдается у женщин, особенно при наличии ожирения.
Клиническая картина гонартроза и возможный объем движений во многом связаны с локализацией поражения:
медиальная область коленного сустава (75%)
латеральная (35%)
пателлофеморальная (48%).
Наиболее характерным является тибиофеморальный ОА с поражением медиальной части сустава. Латеральная область тибиофеморального сустава вовлекается, как правило, у женщин с двусторонним гонартрозом и genu-valgum.
Слайд 17Варианты поражения различных отделов коленного сустава: латеральный -35%, медиальный -
65%, пателло-феморальный - 48%.
Слайд 18
Причины суставной боли
Обусловлены вовлечением в патологический процесс:
кости (периостит, субхондральные
переломы, повышение внутрикостного давления),
синовиальной оболочки (воспаление, раздражение чувствительных нервных
окончаний остеофитами) и периартикулярных тканей (мышечный спазм, нестабильность сустава).
Возможны и другие ее причины, например, травматизация тканей остеофитами, дегенеративные изменения в периартикулярных тканях, нарушение кровообращения суставов или при вторичной фибромиалгии.
Слайд 19шесть основных вариантов болевого синдрома при ОА
каждый из которых имеет
характерные клинические особенности и основной механизм развития.
Механический ритм боли
характеризуется развитием боли в период нагрузки с максимальной выраженностью к вечеру. Он связан с прямой убылью количества хряща в суставе и, в этой связи, падением механической нагрузки преимущественно на субхондральную кость. Венозный тип боли отличается максимальной выраженностью в первой половине ночи, уже при отсутствии повседневной нагрузки, в горизонтальном положении при попытке заснуть. Он связан с нарушением венозного оттока из зон субхондральной кости и, вследствие этого, развитием феномена венозного стаза, который и раздражает интерорецепторы кости.
Воспалительный ритм боли характеризуется так называемыми стартовыми болями, болями в первую половину дня при еще незначительной бытовой нагрузке. Он связан с развитием воспаления в синовиальной оболочке сустава, так называемым реактивным синовитом.
Слайд 20Варианты болевого синдрома при ОА
Локальный тип боли проявляется исключительно местной
резкой болезненностью в области пораженного сустава, когда больной может показать
и самостоятельно нащупать максимально болезненные участки периартикулярных тканей. Этот тип боли связан с развитием воспаления в местах прикрепления сухожилий к капсуле сустава (периатрит, энтезит) и чаще всего случается в области внутренней поверхности коленного сустава, особенно у женщин.Рефлекторный тип боли представляет отраженный тип боли и, как правило, не связан с поражением сустава, в котором локализуется. Он связан с поражением вышележащего сустава и в своей основе имеет чисто рефлекторный характер. Чаще всего это боли в коленном суставе при поражении тазобедренного.
Мышечный тип боли имеет в своей основе перераспределение тонуса мышц, образующих каркас пораженного сустава, чаще всего вследствие уже наступившей деформации этого сустава.
Важность такой детализации типов болевого синдрома при ОА состоит в правильном выделении основных механизмов развития боли у больного и выбора персональной тактики лечения!
Слайд 21При гонартрозе боли появляются преимущественно при ходьбе, особенно при спуске
по лестнице, локализуются в передней и внутренней частях коленного сустава,
усиливаются при сгибании сустава. У 30-50 % обнаруживается отклонение коленного сустава кнаружи (genu varum) или кнутри (genu valgum), а также его нестабильность, которую легко определить с помощью специальных тестов.Слайд 22Клиническая картина
Вторым наиболее важным симптомом ОА является ограничение активных и
пассивных движений в суставе, что приводит к снижению повседневной активности
больного.Это происходит при прогрессировании заболевания и является следствием уменьшения полости сустава, мышечного спазма или вызвано внутрисуставными (например, хондроидными) включениями.
Утренняя скованность обычно наблюдается в продвинутой стадии заболевания и продолжается не более 15–30 мин.
Она может отмечаться не только в утренние часы, но и во второй половине дня после длительного периода покоя (стартовая боль), особенно у лиц с вторичным (реактивным) артритом.
Часто наблюдается дефигурация сустава за счет небольшого выпота или утолщения синовиальной оболочки. Возможны крепитация (периартикулярный хруст), нестабильность суставных поверхностей, приводящая к варусной или вальгусной деформации коленных суставов.
Слайд 23Физикальное исследование
позволяет исключить воспалительный процесс,
первичное поражение периартикулярных тканей или
неврологическое заболевание.
Деформация суставов и подвывихи появляются в результате потери
хряща, коллапса субхондральной кости, крупных кист костной ткани и костной ремодуляции. Нередко выявляется поражение мягких тканей в виде бурсита или тендинита.
Возможна атрофия мышц бедра, а также мышечный спазм, который также способствует возникновению боли и огранивает подвижность.
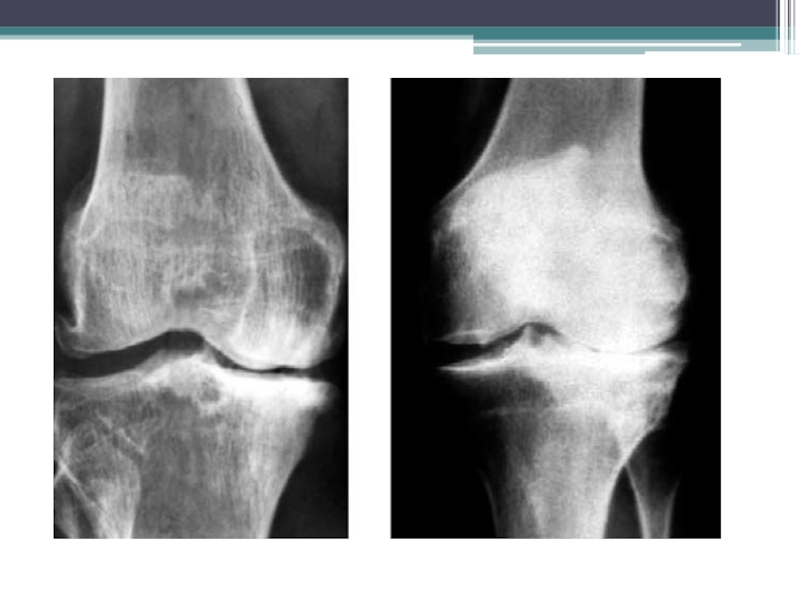
Слайд 25R -картина
Обязательные признаки включают:
сужение суставной щели
остеофиты на краях суставных поверхностей
субхондральный
остеосклероз
А необязательные –
кистовидные просветления костной ткани
околосуставной дефект костной ткани
деформацию
костейподвывихи суставов, обызвествленные хондромы, периартикулярные оссификаты.
Наиболее информативный симптом сужение суставной щели, которое отображает уменьшение объема суставного хряща. Что же касается околосуставного дефекта кости (эрозий), то этот симптом встречается только при локализации ОА в суставах кисти (узелковый эрозивный ОА).
Слайд 26ОА тазобедренного сустава
Тазобедренный сустав является крупным шарнирным суставом, играющим основную
роль в поддержании массы тела, осанки и передвижении (ходьба, бег,
прыжки и т. д.), поэтому он должен обладать большим объемом движений при выраженной стабильности.Стабильность сустава обеспечивается:
сильными мышцами, действующими через сустав;
прочной фиброзной капсулой;
глубоким проникновением головки в суставную впадину.
Силы, действующие через тазобедренный сустав, часто значительны, например при стоянии на обеих ногах (1/3 массы тела), стоянии на одной ноге (2,5 × масса тела), ходьбе (1,5–6 × масса тела). По-видимому, этим обусловлена высокая частота развития ОА тазобедренного сустава.
Слайд 27Развитие КА
Кроме того, формированию КА способствуют следующие факторы:
травма сустава
идиопатическая, часто семейная, протрузия подвздошной впадины
деформация головки бедренной кости
вследствие хондропатиихронический артрит (чаще ревматоидный)
остеонекроз
спортивные нагрузки
Слайд 28Патоморфология КА
Чаще всего при КА поражается верхний полюс тазобедренного сустава
с верхнелатеральным смещением головки бедренной кости (около 60% больных КА,
чаще мужчины).Верхний полюс сустава – зона, через которую проходит ось нагрузки массы тела, поэтому верхний полюс – наиболее уязвимый.
Реже встречается поражение медиального полюса сустава с медиальным смещением головки и протрузией вертлужной впадины (около 25% больных, чаще женщины). Концентрическое поражение, при котором поражается весь сустав, – наиболее тяжелый вариант КА, встречается редко.
Слайд 29Клиника КА
Основной симптом КА – боль в паху.
Чаще всего
боль из паха распространяется вниз по ноге, по передней и
боковой поверхности бедра, иногда и на ягодицу.В некоторых случаях больного беспокоит только боль в коленном суставе.
Характерна скованность в пораженном суставе после периода покоя. Постепенно к болевым ощущениям добавляется ограничение подвижности больной ноги.
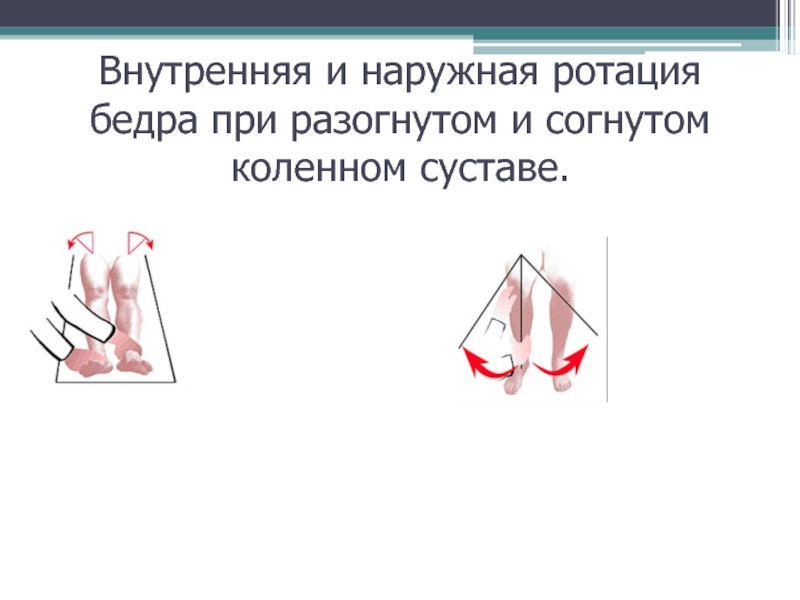
Пациенту трудно отвести ногу в сторону, подтянуть ногу к груди, надеть носки или обувь, сесть на стул ≪верхом≫, широко раздвинуть ноги. Обычно сначала уменьшается объем внутренней ротации, а затем – наружной ротации и угол отведения ноги. В наиболее тяжелых случаях можно услышать (но не пальпировать) крепитации при движении в суставе. Болезненность на латеральной поверхности сустава может быть обусловлена вторичным вертельным бурситом
Слайд 31Клиника КА
В поздних стадиях КА появляется хромота в связи с
укорочением ноги вследствие миграции головки бедренной кости, а при двустороннем
поражении – ≪утиная походка≫.Развивается атрофия мышц бедра и ягодицы, появляются характерные ≪анталгическая≫ (коксалгическая) походка и так называемый признак Тренделенбурга: при попытке опереться на пораженную конечность опускается таз.
Дифференцировать от крестцово-подвздошной, корешковой боли, энтезопатии, симфизита, бурсита, парестетической мералгии
Слайд 32Стадии КА
В начальных стадиях КА (I–II стадия) определяются:
незначительное сужение
РСЩ;
слабовыраженный субхондральный склероз;
точечные кальцификаты в области наружного края крыши
вертлужной впадины (начальные проявления остеофитоза);заострение краев ямки головки бедренной кости в области прикрепления круглой связки.
В поздних стадиях КА (III–IV стадия) отмечаются:
прогрессирующее сужение РСЩ;
формирование ОФ различной формы и размеров на краях суставных поверхностей вертлужной впадины;
углубление вертлужной впадины, вызванное ростом ОФ;
выраженный субхондральный склероз;
в далеко зашедших случаях – уменьшение в объеме и уплощение суставной поверхности головки бедренной кости на фоне выраженной кистовидной перестройки костной ткани;
костные кисты;
асептический некроз головки бедренной кости;
подвывихи бедренной кости.
Слайд 34 Лабораторная диагностика
Ряд специфических показателей метаболизма хряща, которые могут быть
использованы для подтверждения катаболизма хряща, перечислены ниже:
COMP (хрящевой олигопротеин)
HELIX-II (спиральный коллаген II типа)CTX-II (концевой С телопептид коллагена II типа)
MMP-3 (металлопротеиназа 3 типа)
Для ОА характерен невоспалительный характер синовиальной жидкости: прозрачная, вязкая, с концентрацией лейкоцитов менее 2000 / мм3.
Слайд 35
Классификация ОА
I. первичный или идиопатический ОА вследствие:
- дисплазии суставов
- нарушения
статики (сколиозы, варусная или вальгусная деформация суставов)
- абсолютная механическая функциональная
перегрузка сустававторичный ОА вследствие:
- травмы (посттравматический ОА)
- врожденные, приобретенные или эндемические заболевания (болезнь Пертеса, синдром гипермобильности, болезнь Кашина-Бека и др)
- метаболические болезни (охроноз, гемохроматоз, болезнь Уилсона-Коновалова, болезнь Гоше)
- эндокринопатии (сахарный диабет, акромегалия, гиперпаратиреоз, гипотиреоз)
- болезнь отложения кристаллов кальция
- невропатии (болезнь Шарко и др)
- воспалительные артропатии (ревматоидный артрит, аваскулярный некроз мыщелков, головки бедренной кости)
Слайд 36
Классификация ОА
II клинические формы:
моноартроз (поражен один сустав)
олигоартроз (поражено
2-3 сустава)
полиостеоартроз (поражено 4 и более суставов), узелковый или безузелковый
III
по локализации:ОА тазобедренного сустава (коксартроз)
ОА коленного сустава (гонартроз)
ОА межфаланговых суставов
IV по течению:
быстропрогрессирующее
медленнопрогрессирующее (после 40 лет).
V рентгенологическая стадия по Келлгрену
VI по наличию реактивного синовита и выраженного болевого синдрома:
с наличием реактивного синовита
- с наличием выраженного болевого синдрома.
Слайд 37Классификация ОА
VII нарушение функции сустава (ФК – функциональный класс):
I – сохранена профессиональная трудоспособность
II – утрачена профессиональная трудоспособностьIII – утрачена способность к самообслуживанию
Пример формулировки диагноза у разбираемой больной: первичный остеоартроз (на фоне комбинированного плоскостопия), преимущественно двухсторонний гонартроз, медленнопрогрессирующее течение, II рентгенологическая стадия, реактивный синовит правого коленного сустава, вальгусная деформация правого коленного сустава, ФК I.
Слайд 38Нефармакологические методы лечения
1. Снижение избыточного веса
2. Укрепление мышечного корсета
3. Коррекция
статики (плоскостопие, деформации)
4. Ортезирование суставов
5. Выработка правильного двигательного стереотипа (продолжительность
ходьбы, правила стояния, подъема тяжестей, приседаний и т д)6. Разгрузка дополнительными опорами
Весь смысл перечисленных мероприятий сводится к механической «разгрузке» пораженных суставов. Только при соблюдении этого условия, можно добиться успехов в фармакотерапии ОА!
В противном случае реализация основных целей лечения ОА – невозможна. Очень важно, чтобы пациент это понимал и строго следовал рекомендациям.
Слайд 39Нефармакологические методы лечения
Важную роль играют мероприятия, направленные на разгрузку сустава
и профилактику дальнейшего прогрессирования заболевания, прежде всего снижение массы тела.
Ожирение является характерным коморбидным проявлением ОА и в то же время модифицируемым фактором риска гонартроза.
Борьба с лишним весом – эффективная мера первичной и вторичной профилактики ОА.
Механическая разгрузка суставов проводится с использованием специальных ортопедических приспособлений.
Широко применяются наколенники при варусной или вальгусной деформации коленного сустава, полужесткие или жесткие ортезы, клиновидные стельки и стельки для коррекции продольного и поперечного плоскостопия, пронаторы стопы, шарнирные бандажи на колено, ходьба с помощью опоры.
Существенную роль играет организация быта и трудовой деятельности больного.
Слайд 40Лечебная гимнастика приводит к уменьшению боли, увеличению объема движений в
пораженном суставе и силы мышц, стабилизирующих пораженный сустав.
Она должна
включать статические и динамические упражнения. Выполнять эти упражнения следует регулярно в положении стоя или сидя при максимальном снижении нагрузки на пораженные суставы и обязательно часто, по несколько минут в течение дня.Слайд 41
Фармакологические методы лечения
Весь арсенал лекарственных препаратов для лечения ОА можно
разделить на следующие группы:
симптоматические средства быстрого действия (простые анальгетики, НПВП)
симптоматические
средства медленного действия или препараты, модифицирующие симптомы (пролонгированные глюкокортикоиды, препараты гиалуроновой кислоты, хондроитин сульфат, глюкозамина сульфат, гиалуроновая кислота, диацереин, неомыляющиеся соединения авокадо и сои)средства, модифицирующие структуру хряща (ходроитин сульфат, глюкозамина сульфат).
Слайд 42
Симптоматические средства медленного действия или препараты, модифицирующие симптомы
Внутрисуставное введение глюкокортикоидов
при ОА показано только при наличии симптомов воспаления. При ОА
глюкокортикоиды вводят только в коленные суставы. Эффект лечения, выражающийся в уменьшении боли и симптомов воспаления, длится от 1 недели до 1 месяца. Применяют триамцинолон (20-40 мг), метилпреднизолон (20-40 мг), бетаметазон (2-4 мг). Частоту введения не следует превышать более 2-3 раз в год.Слайд 43Из симптом-модифицирующих препаратов замедленного действия первостепенное значение принадлежит естественным компонентам
хрящевого межклеточного вещества –
глюкозамина сульфату и хондроитина сульфату.
Эти
препараты обладают и потенциальными структурно-модифицирующими (хондропротективными) свойствами. Следовательно, глюкозамина сульфат и хондроитина сульфат не только подавляют основные клинические проявления ОА, но и замедляют темпы его прогрессирования, нормализуют или стабилизируют структурные изменения в гиалиновом хряще, предупреждают изменения в непораженном суставеСлайд 44Глюкозамин обладает специфическим влиянием на остеоартритический хрящ и стимулирует синтез
хондроцитами полноценного экстрацеллюлярного матрикса и прежде всего наиболее важных его
составляющих – протеогликанов и гиалуроновой кислоты. Он достоверно снижает активность катаболических энзимов в хряще, включая матриксные металлопротеиназы (ММП), подавляет синтез оксида азота, стимулирует синтез хондроитинсерной кислоты.В систематическом Кокрановском обзоре дана высокая оценка его симптоматического действия.
Эффективность глюкозамина достоверно выше по сравнению с плацебо в отношении уменьшения интенсивности боли в суставах, улучшения индекса Лекена, а также процента больных, ответивших на терапию.
В ряде исследований доказан структурно-модифицирующий эффект этого препарата. В первом из них 212 больных гонартрозом рандомизированы на 2 группы, которые в течение 3 лет регулярно принимали глюкозамина сульфат или плацебо. Ширина суставной щели увеличилась к концу исследования на 0,12 мм в основной группе, в то время как в группе плацебо она уменьшилась на 0,24 мм. Терапевтическая активность глюкозамина показана только у больных с гонартрозом, но не коксартрозом.
Слайд 45Структурно-модифицирующий эффект препарата подтверждается результатами длительного (в среднем 8-летнего) наблюдения
за больными, которые в первые 3 года получали глюкозамин. В
последующие 5 лет в эндопротезировании коленного сустава нуждались 10,2% пациентов основной группы и 14,5% контрольной, принимающих плацебо.Другой структурный аналог хряща – хондроитина сульфат – является сульфатированным мукополисахаридом и входит в состав протеогликановых комплексов матрикса хряща.
Благодаря наличию карбоксильной и сульфатной групп ГАГ, в частности хондроитина сульфат, обладают выраженной гидрофобностью, что в свою очередь способствует нормальному функционированию и сохранению эластических свойств хряща. При приеме внутрь он в высоких концентрациях определяется в синовиальной жидкости.
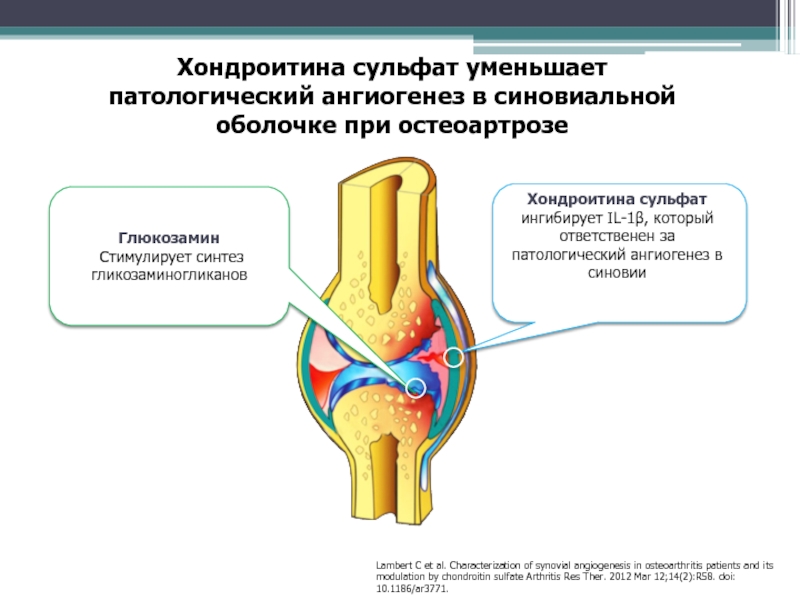
Слайд 46Lambert С et al. Сharacterization of synovial angiogenesis in osteoarthritis
patients and its modulation by chondroitin sulfate Arthritis Res Ther.
2012 Mar 12;14(2):R58. doi: 10.1186/ar3771.Хондроитина сульфат уменьшает патологический ангиогенез в синовиальной оболочке при остеоартрозе
Глюкозамин
Стимулирует синтез
гликозаминогликанов
Хондроитина сульфат ингибирует IL-1β, который ответственен за патологический ангиогенез в синовии
Слайд 47Лечение ОА
При комбинированной терапии поражение хряща было также менее тяжелым,
чем при монотерапии глюкозамина или хондроитина сульфатом.
Следует иметь в виду,
что структурные аналоги хряща имеют не только общие, но и отличительные механизмы влияния на боль и воспаление.Так, известно, что натрия хондроитина сульфат оптимизирует состав синовиальной жидкости, а глюкозамина гидрохлорид стимулирует самостоятельную выработку хондроитина сульфата.
Суммирование этих эффектов способствует более высокой эффективности этих препаратов, особенно в случае резистентности к одной из двух субстанций.
Некоторые авторы полагают, что только глюкозамина сульфату присуще симптом-модифицирующее и структурно-модифицирующее действие. В ряде исследований подчеркивается, что глюкозамина гидрохлорид и глюкозамина сульфат обладают одинаковой эффективностью.
Слайд 48Хондроитин и глюкозамин в 3 раза более эффективно увеличивает синтез
гликозаминогликанов,
в сравнении с монопрепаратами, как хондроитина,
так и глюкозамина*
*Lippiello
L In vivo chondroprotection and metabolic synergy of glucosamine and chondroitin sulfate. Clin Orthop Relat Res. 2000 Dec;(381):229-40.Слайд 49Комбинация глюкозамина и хондроитина наиболее эффективно увеличивает синтез коллагена в
связках*
*Lippiello L. Collagen Synthesis in Tenocytes, Ligament Cells and Chondrocytes
Exposed to a Combination of Glucosamine HCl and Chondroitin Sulfate. Evid Based Complement Alternat Med. 2007 Jun; 4(2):219-24.69%
Слайд 50Доказательство синергизма хондроитина и глюкозамина в клинике*
Наиболее масштабное НЕЗАВИСИМОЕ исследование
(16 ревматологических центров США)
МАТЕРИАЛЫ И МЕТОДЫ:
1583 пациента с
гонартрозом Средний возраст 58,6 года
64% женщины, 36% мужчины
Симптомы в течение 10 лет
II-III стадии по Kellgren-Lawrence
Две степени выраженности болевого синдрома:
125-300мм по шкале WOMAC (1229 человек)
301-400мм по шкале WOMAC (354 человек)
Glucosamine/chondroitin Arthritis Intervention Trial (GAIT)*
*Clegg DO, Reda DJ, Harris CL, et al. Glucosamine, chondroitin sulfate, and the two in
combination for painful knee osteoarthritis. N Engl J Med. 2006 Feb 23;354(8):795-808
Слайд 51Рандомизация по группам:
Плацебо
Глюкозамина гидрохлорид (Г) 500 мг трижды в день
Хондроитинсульфат
(ХС) 400 мг трижды в день
Г (500 мг) + ХС
(400 мг) трижды в деньЦелекоксиб 200 мг в день
Пациенты всех групп принимали до 4000 мг ацетаминофена в день
*Clegg DO, Reda DJ, Harris CL, et al. Glucosamine, chondroitin sulfate, and the two in
combination for painful knee osteoarthritis. N Engl J Med. 2006 Feb 23;354(8):795-808
Доказательство синергизма хондроитина и глюкозамина в клинике*
Наиболее масштабное НЕЗАВИСИМОЕ исследование
(16 ревматологических центров США)
Glucosamine/chondroitin Arthritis Intervention Trial (GAIT)*
Слайд 52Количество пациентов (%) отметивших уменьшение боли
(более чем на 20%
по шкале WOMAC) через 24 недели лечения
* P=0,04
** P=0,008 *** P=0,002 ? P=0,06 ?? P=0,09
*Clegg DO, Reda DJ, Harris CL, et al. Glucosamine, chondroitin sulfate, and the two in
combination for painful knee osteoarthritis. N Engl J Med. 2006 Feb 23;354(8):795-808
Группа
Все пациенты
WOMAC 301-400 мм
WOMAC 125-300 мм
Плацебо
60,1%
54,3%
61,7%
70,1%**
69,4% ?
70,3% *
64,0%
65,7%
63,6%
65,4%
61,4%
66,5%
66,6%??
79,2%***
62,9%
Глюкозамина гидрохлорид (Г)
Хондроитина сульфат (ХС)
Г + ХС
Доказательство синергизма хондроитина и глюкозамина в клинике*
Glucosamine/chondroitin Arthritis Intervention Trial (GAIT)*
Целекоксиб
Слайд 53Комбинация глюкозамина (1500мг/сутки) и хондроитина (1200мг/сутки) наиболее эффективно уменьшает боль*
Количество
пациентов (%) отметивших уменьшение боли через 24 недели лечения
пациенты с
выраженной болью 301-400мм по шкале WOMAC*Clegg DO, Reda DJ, Harris CL, et al. Glucosamine, chondroitin sulfate, and the two in
combination for painful knee osteoarthritis. N Engl J Med. 2006 Feb 23;354(8):795-808
Glucosamine/chondroitin Arthritis Intervention Trial (GAIT)*
Слайд 54Что нового в исследованиях 2014 года?
Цель: Определить влияние глюкозамина и
хондроитина, а также их комбинации на изменение высоты суставной щели,
а также симптом-модифицирующее действие у пациентов с гонартрозомMarlene Fransen et al Glucosamine and chondroitin for knee osteoarthritis: a double-blind randomised placebo-controlled clinical trial evaluating single and combination regimens Ann Rheum Dis doi:10.1136/annrheumdis-2013-203954 Published Online First 6 January 2014
Annals of the
Rheumatic Diseases
The Eular Journal
Слайд 55Дизайн исследования
Статус исследования: двойное слепое рандомизированное плацебо-контролированное клиническое 2-х
летнее исследование
Количество пациентов и возраст: 605 пациентов с гонартрозом
в возрасте 45-75 лет
Схема лечения:
I группа - глюкозамина сульфат 1500 мг/сутки
II группа - хондроитина сульфат 800 мг/сутки
III группа - глюкозамина сульфат 1500 мг/сутки +
хондроитина сульфат 800 мг/сутки
IV группа - плацебо
Marlene Fransen et al Glucosamine and chondroitin for knee osteoarthritis: a double-blind randomised placebo-controlled clinical trial evaluating single and combination regimens Ann Rheum Dis doi:10.1136/annrheumdis-2013-203954 Published Online First 6 January 2014
Слайд 56
Выводы:
Только в группе принимавших комбинацию хондроитина и глюкозамина было достоверное
замедление уменьшения суставной щели через 2 года наблюдения
Ни глюкозамин,
ни хондроитин в отдельности не демонстрировали структурно-модифицирующего эффектаВо всех группах было достоверное уменьшение боли, в сравнении с группой плацебо через год наблюдения
Marlene Fransen et al Glucosamine and chondroitin for knee osteoarthritis: a double-blind randomised placebo-controlled clinical trial evaluating single and combination regimens Ann Rheum Dis doi:10.1136/annrheumdis-2013-203954 Published Online First 6 January 2014
Слайд 57Многоцентровое исследование MOVES
Multicentric Osteoarthritis interVEntion Study with Sysadoa
M
Hochberg et al RANDOMIZED, DOUBLE-BLIND, MULTICENTER, NON INFERIORITY CLINICAL TRIAL
WITH COMBINED GLUCOSAMINE AND CHONDROITIN SULFATE VS CELECOXIB FOR PAINFUL KNEE OSTEOARTHRITIS Osteoarthritis and Cartilage 22 (2014) S7–S56OARSI (2014), EULAR (2014)
Общая характеристика исследования:
Рандомизированнное, двойное слепое, мультицентровое исследование
Критерии включения: возраст более 40 лет, диагноз гонартроз,
II-III стадии по Kellgren-Lawrence , WOMAC > 301мм
N = 763 (скрининг) / 606 (рандомизация в группы)
Исключение: пациенты с кардиоваскулярным и гастроинтестинальным риском
Рандомизация в две группы:
1) 304 пациентов получали комбинацию (ГГ 250 + ХС 200) по 2 капсулы х 3 раза в день
2) 302 пациентов получали Целекоксиб 200мг + 5 капсул плацебо
Завершили 6-месячное исследование и были включены в анализ: 522 (86.1%) пациентов
Что нового?
Слайд 58M Hochberg et al RANDOMIZED, DOUBLE-BLIND, MULTICENTER, NON INFERIORITY CLINICAL
TRIAL WITH COMBINED GLUCOSAMINE AND CHONDROITIN SULFATE VS CELECOXIB FOR
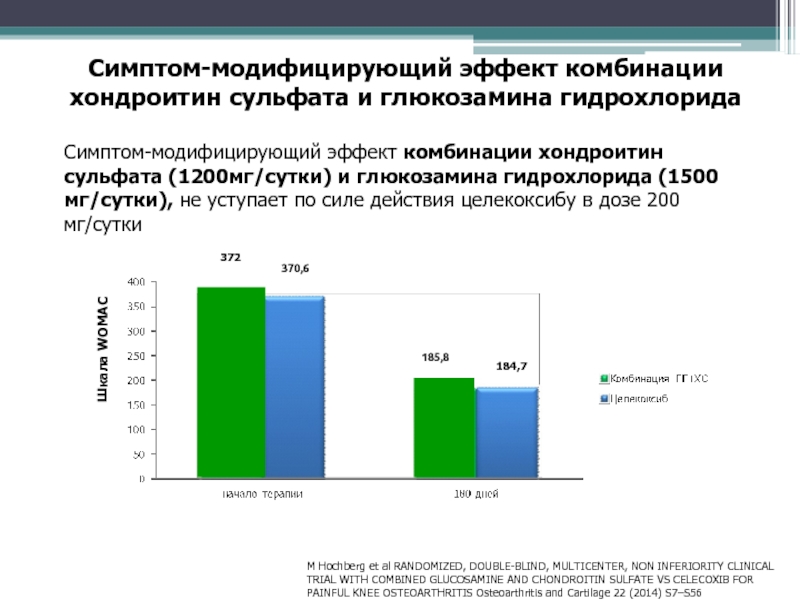
PAINFUL KNEE OSTEOARTHRITIS Osteoarthritis and Cartilage 22 (2014) S7–S56Симптом-модифицирующий эффект комбинации хондроитин сульфата и глюкозамина гидрохлорида
Шкала WOMAC
Симптом-модифицирующий эффект комбинации хондроитин сульфата (1200мг/сутки) и глюкозамина гидрохлорида (1500 мг/сутки), не уступает по силе действия целекоксибу в дозе 200 мг/сутки
372
370,6
185,8
184,7
Слайд 59Нзначение диацерейна
Хрящевая ткань не васкулиризирована, и ее питание и оксигенация
происходят за счет хондроцитов – клеток, ответственных за сохранение экстрацеллюлярного
матрикса. В ранней стадии болезни кластеры хондроцитов образуются в поврежденной области, и там повышается уровень ростовых факторов, что способствует регенерации ткани. Со временем увеличивается синтез повреждающих ткани протеиназ (металлопротеиназы 1, 3, 9, 13 и агреканаза), стимулирующих апоптозную гибель хондроцитов, что приводит к образованию матрикса, не способного противостоять нормальному механическому стрессу. Эти изменения протекают асимптомно, так как хрящ не имеет нервных окончаний. Клинические симптомы ОА начинают проявляться при вовлечении в процесс иннервируемых тканей, что является одной из причин поздней диагностики.Слайд 60Назначение диацерейна
Ключевым в патофизиологии ОА является синовит, для диагностики которого
используют инструментальные методы, в частности УЗИ сустава, магнитно-резонансную томографию, а
также гистологическое исследование биопсийного материала синовии. Синовит является предиктором повреждения хряща. Синовиальные макрофаги продуцируют катаболические и провоспалительные медиаторы, в результате чего нарушается баланс репарации и деградации хряща с преобладанием последней. Два основных цитокина вовлечены в патологический процесс при ОА: интерлейкин (ИЛ) 1 и фактор некроза опухоли (ФНО) α, которые продуцируются активированными синовиоцитами, мононуклеарами.Слайд 61
Средства, модифицирующие структуру хряща
При выборе препарата, модифицирующего симптомы важно соблюдать
длительность применения этих препаратов, поскольку хрящ – бессосудистая зона и
экспозиция активных компонентов требуется весьма длительная.Слайд 62Производные гиалуронана
применяют для внутрисуставного введения. В настоящее время используют препараты
с низкой молекулярной массой (500-730 кДа) и высокой молекулярной массой
(6000 кДа).и те и другие способны уменьшать боли в коленных суставах, эффект длится от 60 дней до 12 месяцев. Низко- и высокомолекулярные препараты не различаются по эффективности. Лечение хорошо переносится больными.
Слайд 65Факторы риска других НПВП осложнений
Поражение пищевода: ГЭРБ
Гепатопатия: наличие заболеваний печени:
алкоголизм, прием гепатотоксических препаратов
НПВП – нефропатия: наличие ГН, ХПН, ИН
Патология
тонкой и толстой кишки: хронические воспалительные заболевания кишечника; дивертикулиты; нарушение микробного равновесияСлайд 66Семь главных вопросов, которые нужно задать перед назначением НПВП
Была ли
у Вас язва желудка или ДПК? Проводилась ли ЭГДС?
Есть ли
какие-либо жалобы со стороны ЖКТ?Вы получаете лекарства для снижения свертываемости крови?
У вас есть проблемы с сердцем (ИБС, АГ, ХСН) ?
У вас есть какие либо заболевания внутренних органов (патология печени, почек, легких, кишечника, крови)?
Есть ли у вас аллергия на какие-либо лекарства?
Принимаете ли Вы какие-либо обезболивающие препараты?
Слайд 67*Suri P, Morgenroth DC, Hunter DJ. Epidemiology of osteoarthritis and associated comorbidities.
PM R. 2012 May;4(5 Suppl):S10-9. doi: 10.1016/j.pmrj.2012.01.007.
60% людей с остеоартрозом
имеют 2 и более сопутствующих заболевания*
Слайд 68По заключению Международного общества исследования остеоартрита OARSI, наличие коморбидности зачастую
делает классическую терапию ОА неадекватной.
OARSI
OARSI guidelines for the non-surgical management
of knee osteoarthritis.Osteoarthritis and Cartilage 22 (2014) 363-388
Остеоартроз и коморбидность
Слайд 69Коморбидность при остеоартрозе
Рекомендации OARSI 2014
Коморбидности нет - сопутствующие заболевания
отсутствуют
Умеренный риск, связанный с коморбидностью:
- сахарный
диабет- преклонный возраст
- артериальная гипертензия
- хронические заболевания ЖКТ
- депрессия
- ожирение
Высокий риск, связанный с коморбидностью:
- желудочно-кишечные кровотечения в анамнезе
- инфаркт миокарда в анамнезе
- хроническая почечная недостаточность
OARSI guidelines for the non-surgical management of knee osteoarthritis.
Osteoarthritis and Cartilage 22 (2014) 363-388
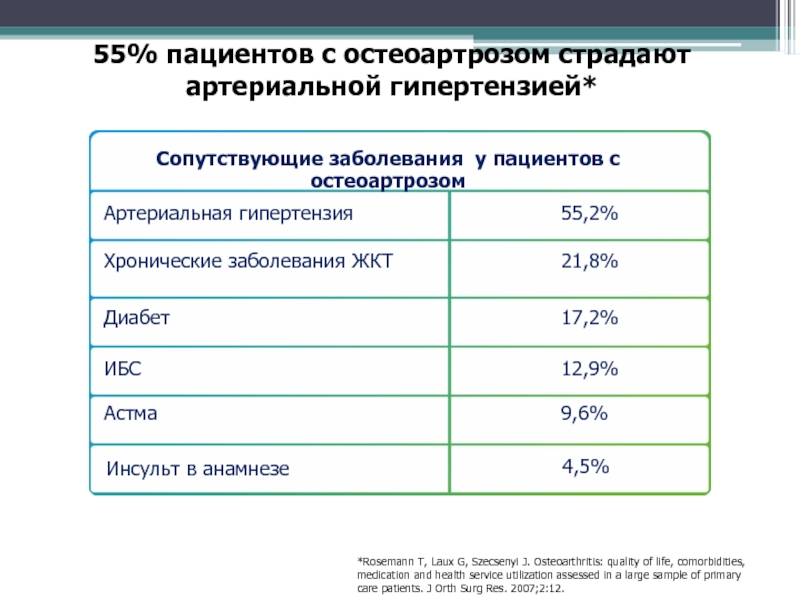
Слайд 7055% пациентов с остеоартрозом страдают артериальной гипертензией*
*Rosemann T, Laux G,
Szecsenyi J. Osteoarthritis: quality of life, comorbidities, medication and health
service utilization assessed in a large sample of primary care patients. J Orth Surg Res. 2007;2:12.Инсульт в анамнезе
4,5%
Слайд 71Патогенетические факторы НПВП-индуцированной артериальной гипертензии
НПВС увеличивают задержку воды
и соли в oрганизме
НПВС стимулируют увеличение синтеза ренального эндотелина
-1, что ведет к увеличению периферической сосудистой резистентностиНПВС имеют лекарственное взаимодействие с диуретиками, бета-блокаторами, ингибиторами АПФ (отсутствие взаимодействия с блокаторами кальциевых каналов)
Ehud Grossman, Franz H. Messerli Drug-induced Hypertension: An Unappreciated Cause of
Hypertension The American Journal of Medicine (2012) 125, 14-22
Слайд 72Non-steroidal anti-inflammatory drugs (NSAIDs)
and hypertension treatment intensification:
a population-based cohort
study
НПВП влияют на прогрессирование артериальной гипертензии
J P Fournier et al.
Non-steroidal anti-inflammatory drugs (NSAIDs) and hypertension treatment intensification: a population-based cohort study Eur J Clin Pharmacol (2012) 68:1533–1540 DOI 10.1007/s00228-012-1283-9Fournier JP1, Sommet A, Bourrel R, Oustric S, Pathak A, Lapeyre-Mestre M, Montastruc JL. Author information
1Laboratoire de Pharmacologie Médicale et Clinique, Faculté de Médecine, Université Paul Sabatier, 37 allées Jules Guesde, 31000, Toulouse, France. jean-pascal.fournier@univ-tlse3.fr
Abstract
PURPOSE:
Non-steroidal anti-inflammatory drugs (NSAIDs) are known to antagonize the effects of antihypertensive drugs, and these associations can lead to an increase in arterial blood pressure. However, the impact of NSAIDs on hypertension treatment management in large-scale populations remains poorly evaluated. We examined whether the introduction of NSAID into the treatment regimen would induce an intensification of hypertension treatment (defined as the introduction of a new antihypertensive drug).
METHODS:
We conducted a cohort study involving 5,710 hypertensive subjects included in the French health insurance system database who had been treated and stabilized with their antihypertensive therapy and not exposed to any NSAID between 1 April 2005 and 1 April 2006. The maximum follow-up duration was 4 years.
RESULTS:
Adjusted hazard ratios (HR) for hypertension treatment intensification were 1.34 [95 % confidence interval (CI) 1.05-1.71] for NSAIDs in general, 1.79 (95 % CI 1.15-2.78) for diclofenac and 2.02 (95 % CI:1.09-3.77) for piroxicam. There were significant interactions between NSAIDs and angiotensin converting enzyme inhibitors (ACEIs; HR 4.09, 95 % CI 2.02-8.27) or angiotensin receptor blockers (ARBs; HR 3.62, 95 % CI 1.80-7.31), but not with other antihypertensive drugs.
CONCLUSIONS:
Exposure to NSAIDs leads to an intensification of hypertension treatment, especially in patients treated with ACEIs or ARBs. Renin-angiotensin system blockers should be avoided whenever NSAIDs are prescribed.
Цель: Изучить влияние различных НПВС
(пероральные и инъекционные формы)
на изменение артериального давления (АД)
и необходимость коррекции схемы лечения
артериальной гипертензии (АГ)
Слайд 73Как защитить больных от НПВП-осложнений?
Оценка факторов риска
Назначение более безопасных для
данной клинической ситуации препаратов
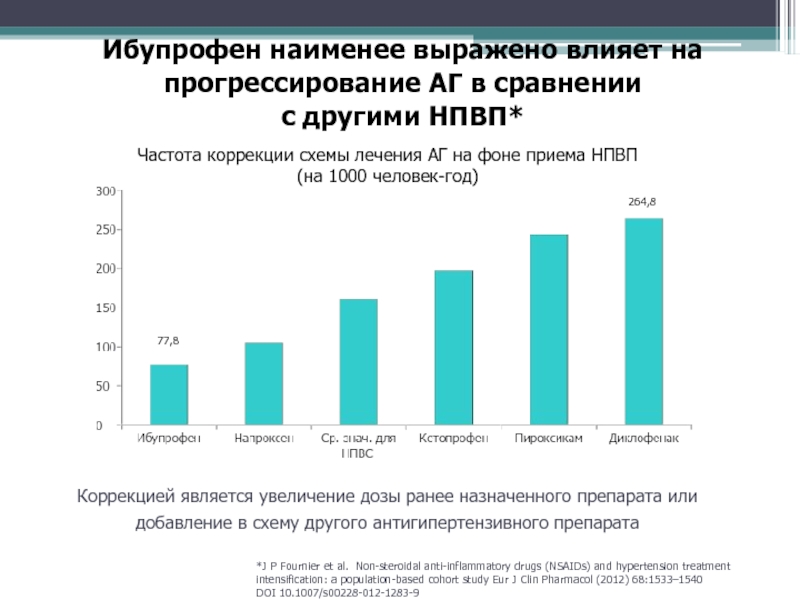
Слайд 74Ибупрофен наименее выражено влияет на прогрессирование АГ в сравнении с
другими НПВП*
*J P Fournier et al. Non-steroidal anti-inflammatory drugs (NSAIDs)
and hypertension treatmentintensification: a population-based cohort study Eur J Clin Pharmacol (2012) 68:1533–1540
DOI 10.1007/s00228-012-1283-9
Частота коррекции схемы лечения АГ на фоне приема НПВП
(на 1000 человек-год)
Коррекцией является увеличение дозы ранее назначенного препарата или добавление в схему другого антигипертензивного препарата
77,8
264,8
Слайд 75Многочисленные исследования доказали дозазависимый кардиотоксический эффект как коксибов, так и
НПВП
2006
Singh G, Wu O, Langhorne P, et al. Risk of
acute myocardial infarction with nonselective non-steroidal anti-inflammatory drugs: a meta-analysis. Arthritis Res Ther 2006;8(5):R153 Hernandez-Diaz S, Varas-Lorenzo C, Garcia Rodriguez LA. Non-steroidal antiinflammatory drugs and the risk of acute myocardial infarction. Basic Clin Pharmacol Toxicol 2006;98(3):266-74
Kearney PM, Baigent C, Godwin J, et al. Do selective cyclo-oxygenase-2 inhibitors and traditional non-steroidal anti-inflammatory drugs increase the risk of atherothrombosis? Meta-analysis of randomized trials. BMJ 2006;332(7553): 1302-8
McGettigan P, Henry D. Cardiovascular risk and inhibition of cyclooxygenase: a systematic review of the observational studies of selective and nonselective inhibitors of cyclooxygenase 2. JAMA 2006;296(13):1633-44
2007
Abraham NS, El-Serag HB, Hartman C, et al. Cyclooxygenase-2 selectivity of non-steroidal anti-inflammatory drugs and the risk of myocardial infarction and cerebrovascular accident. Aliment Pharmacol Ther 2007;25(8):913-24
Scott PA, Kingsley GH, Smith CM, et al. Non-steroidal anti-inflammatory drugs and myocardial infarctions: comparative systematic review of evidence from observational studies and randomised controlled trials. Ann Rheum Dis 2007; 66(10):1296-304
2008
Hennekens CH, Borzak S. Cyclooxygenase-2 inhibitors and most traditional nonsteroidal anti-inflammatory drugs cause similar moderately increased risks of cardiovascular disease. J Cardiovasc Pharmacol Ther 2008;13(1):41-50
2011
McGettigan P, Henry D. Cardiovascular risk with non-steroidal anti-inflammatory drugs: systematic review of population based controlled observational studies. PLoS Med 2011;8(9):e1001098
Trelle S, Reichenbach S, Wandel S, et al. Cardiovascular safety of non-steroidal anti-inflammatory drugs: network meta-analysis. BMJ 2011;342:c7086
Salvo F, Fourrier-Reglat A, Bazin F, et al. Cardiovascular and gastrointestinal safety of NSAIDs: a systematic review of meta-analyses of randomized clinical trials. Clin Pharmacol Ther 2011;89(6):855-66
Слайд 76
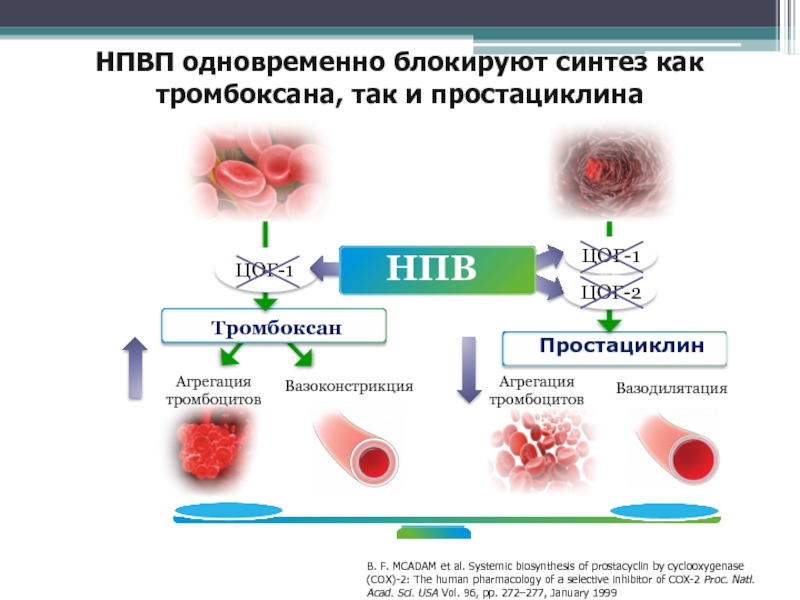
ЦОГ-1
Агрегация
тромбоцитов
Вазоконстрикция
Агрегация
тромбоцитов
Вазодилятация
ЦОГ-1
ЦОГ-2
НПВП одновременно блокируют синтез
как тромбоксана, так и простациклина
НПВП
Простациклин
Тромбоксан
B. F. MCADAM et al.
Systemic biosynthesis of prostacyclin by cyclooxygenase (COX)-2: The human pharmacology of a selective inhibitor of COX-2 Proc. Natl. Acad. Sci. USA Vol. 96, pp. 272–277, January 1999
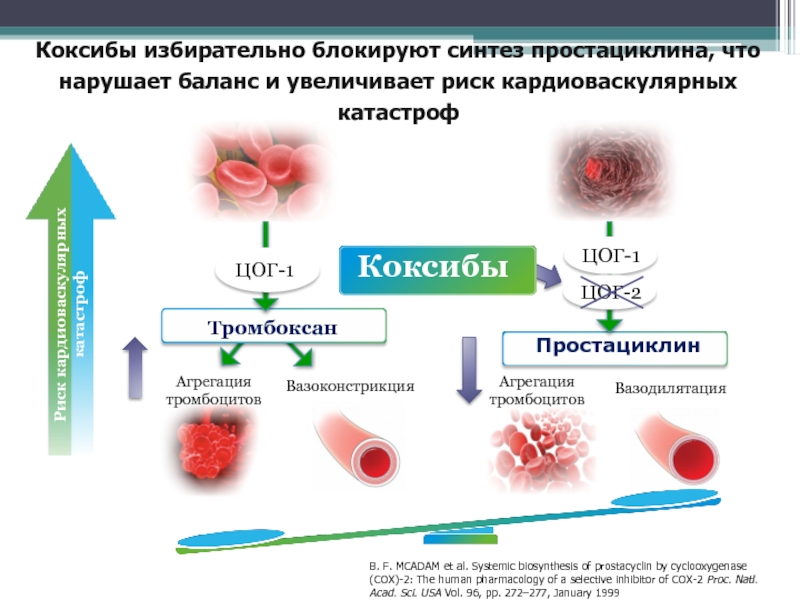
Слайд 77Простациклин
Коксибы избирательно блокируют синтез простациклина, что нарушает баланс и увеличивает
риск кардиоваскулярных катастроф
Тромбоксан
ЦОГ-1
Агрегация
тромбоцитов
Вазоконстрикция
Агрегация
тромбоцитов
Вазодилятация
ЦОГ-1
B. F.
MCADAM et al. Systemic biosynthesis of prostacyclin by cyclooxygenase (COX)-2: The human pharmacology of a selective inhibitor of COX-2 Proc. Natl. Acad. Sci. USA Vol. 96, pp. 272–277, January 1999
ЦОГ-2
Риск кардиоваскулярных катастроф
Коксибы
Слайд 78Риск кардиоваскулярных катастроф зависит от суточной дозы как НПВП, так
и коксибов
Статус исследования: систематический обзор
Критерии отбора материалов:
30 контролированных популяционных
исследований(184 946 сердечно-сосудистых событий),
21 когортных исследований (анализ клинических
исходов у 2.7 млн пациентов, принимавших НПВП)
Период публикаций исследований вошедших в обзор: 1985-2010 гг
Источники информации: Medline, Embase, PubMed, Cochrane Library, Google Scholar
McGettigan P, Henry D (2011) Cardiovascular Risk with Non-Steroidal Anti-Inflammatory Drugs: Systematic Review of Population-Based Controlled Observational Studies. PLoS Med 8(9): e1001098. doi:10.1371/journal.pmed.1001098
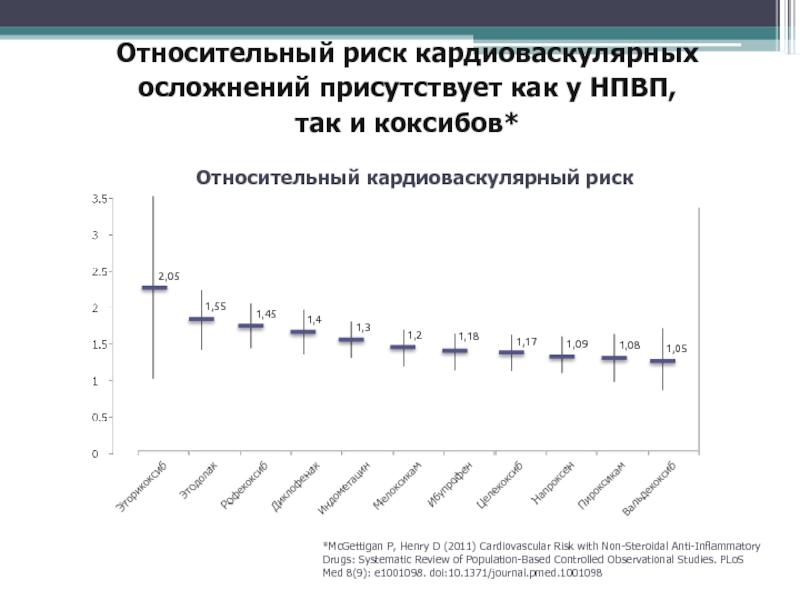
Слайд 79Относительный риск кардиоваскулярных осложнений присутствует как у НПВП, так и
коксибов*
*McGettigan P, Henry D (2011) Cardiovascular Risk with Non-Steroidal
Anti-Inflammatory Drugs: Systematic Review of Population-Based Controlled Observational Studies. PLoS Med 8(9): e1001098. doi:10.1371/journal.pmed.1001098Относительный кардиоваскулярный риск
2,05
1,55
1,45
1,4
1,3
1,2
1,18
1,17
1,09
1,08
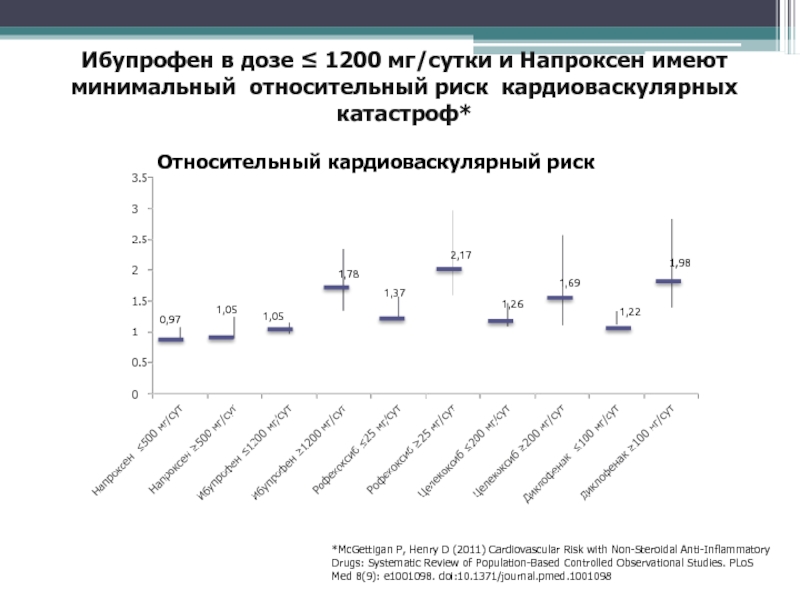
1,05
Слайд 80Ибупрофен в дозе ≤ 1200 мг/сутки и Напроксен имеют минимальный
относительный риск кардиоваскулярных катастроф*
*McGettigan P, Henry D (2011) Cardiovascular Risk
with Non-Steroidal Anti-Inflammatory Drugs: Systematic Review of Population-Based Controlled Observational Studies. PLoS Med 8(9): e1001098. doi:10.1371/journal.pmed.1001098Относительный кардиоваскулярный риск
0,97
1,05
1,05
1,78
1,37
2,17
1,26
1,69
1,22
1,98
Слайд 81Уровень доказательства - IА
Сила рекомендации – 93%
W. Zhang Ph.D. et
al. OARSI recommendations for the management of hip and knee
osteoarthritis, Osteoarthritis and Cartilage (2008) 16, 137-162Эксперты OARSI рекомендуют использовать НПВП
при ОА в минимально эффективной дозировке
и на минимальный период времени
OARSI
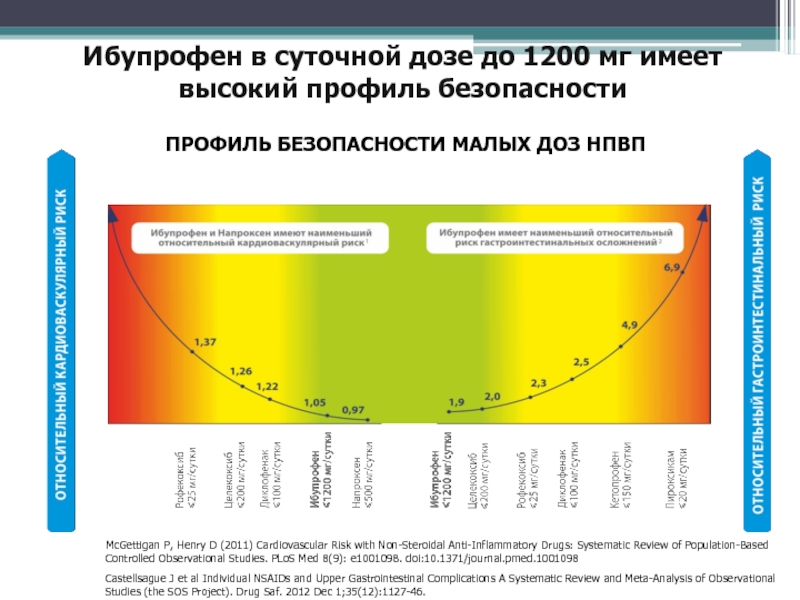
Слайд 82Ибупрофен в суточной дозе до 1200 мг имеет высокий профиль
безопасности
McGettigan P, Henry D (2011) Cardiovascular Risk with Non-Steroidal
Anti-Inflammatory Drugs: Systematic Review of Population-Based Controlled Observational Studies. PLoS Med 8(9): e1001098. doi:10.1371/journal.pmed.1001098Castellsague J et al Individual NSAIDs and Upper Gastrointestinal Complications A Systematic Review and Meta-Analysis of Observational Studies (the SOS Project). Drug Saf. 2012 Dec 1;35(12):1127-46.
1
2
ПРОФИЛЬ БЕЗОПАСНОСТИ МАЛЫХ ДОЗ НПВП
Слайд 84Tallarida RJ, Cowan A, Raffa RB J Antinociceptive synergy, additivity,
and subadditivity with combinations of oral glucosamine plus nonopioid analgesics
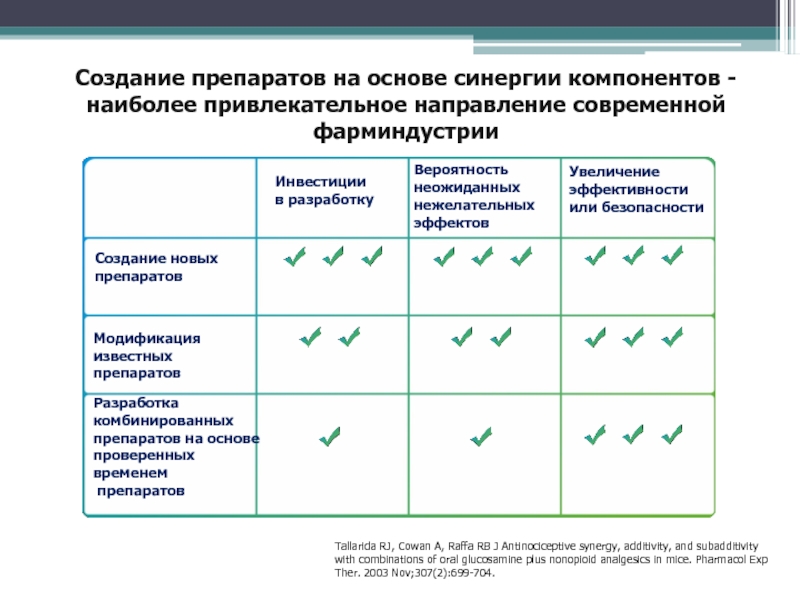
in mice. Pharmacol Exp Ther. 2003 Nov;307(2):699-704.Разработка комбинированных препаратов на основе проверенных временем
препаратов
Модификация известных препаратов
Создание новых препаратов
Инвестиции
в разработку
Вероятность неожиданных нежелательных эффектов
Увеличение эффективности или безопасности
Создание препаратов на основе синергии компонентов - наиболее привлекательное направление современной фарминдустрии
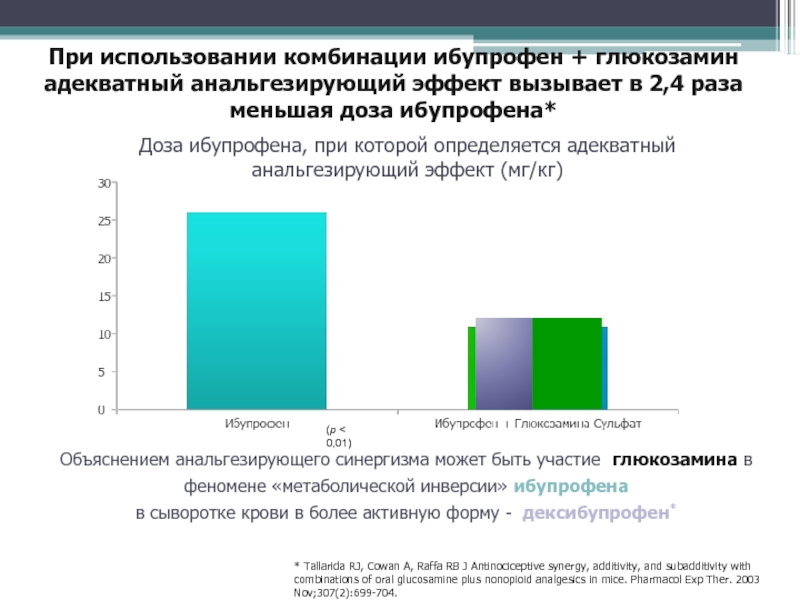
Слайд 85Объяснением анальгезирующего синергизма может быть участие глюкозамина в феномене «метаболической
инверсии» ибупрофена
в сыворотке крови в более активную форму -
дексибупрофен* * Tallarida RJ, Cowan A, Raffa RB J Antinociceptive synergy, additivity, and subadditivity with combinations of oral glucosamine plus nonopioid analgesics in mice. Pharmacol Exp Ther. 2003 Nov;307(2):699-704.
Доза ибупрофена, при которой определяется адекватный анальгезирующий эффект (мг/кг)
(p < 0,01)
При использовании комбинации ибупрофен + глюкозамин адекватный анальгезирующий эффект вызывает в 2,4 раза меньшая доза ибупрофена*
Слайд 861. Clegg DO, Reda DJ, Harris CL, et al. Glucosamine,
chondroitin sulfate, and the two in combination for painful knee
osteoarthritis. N Engl J Med. 2006 Feb 23;354(8):795-808 2. Tallarida RJ, Cowan A, Raffa RB. Antinociceptive synergy, additivity, and subadditivity with combinations of oral glucosamine plus nonopioid analgesics in mice J.Pharmacol Exp Ther. 2003 Nov;307(2):699-704. 3. Current Problems in Pharmacovigilance: Volume 20 (pages 9-12) August 1994// http://www.mhra.gov.uk/home/groups/pl-p/documents/websiteresources/con2015615.pdfТерафлекс Адванс - синергия
проверенных временем молекул
Комбинация Глюкозамина и Хондроитина уменьшает выраженность умеренного болевого синдрома у пациентов с остеоартрозом1
В комбинации с глюкозамином, анальгезирующий эффект оказывает в 2,4 раза меньшая доза ибупрофена2
Ибупрофен от 2 до 4 раз меньше вызывает нежелательные явления в сравнении с другими НПВП3
Слайд 87Лыгина Е.В., Мирошкин С.В., Якушин С.С. Хондропротекторы в лечении дегенеративно-дистрофических
заболеваний суставов и позвоночника // РМЖ. Неврология. Психиатрия № 10,
2014Инструкция по медицинскому применению препарата Терафлекс Адванс
Инструкция по медицинскому применению препарата Терафлекс
Последовательное лечение остеоартроза1
Слайд 88Клиническое обоснование
раннего начала и длительной
терапии ОА
Терафлекс оказывает положительное влияние на
клинические признаки ОА у 90% пациентов
На фоне терапии препаратом Терафлекс,
треть пациентов с ОА полностью отказались от приема НПВССиновит при длительном применении Терафлекса развивается в 2 раза реже
На фоне длительной терапии препаратом Терафлекс замедляется прогрессирование ОА в 1,5 раза
*По материалам автореферата Светловой Марины Станиславовны «ГОНАРТРОЗ РАННИХ СТАДИЙ: КЛИНИКО - ИНСТРУМЕНТАЛЬНАЯ, ЛАБОРАТОРНАЯ ХАРАКТЕРИСТИКА И БОЛЕЗНЬ - МОДИФИЦИРУЮЩАЯ ТЕРАПИЯ» 2009г.