Слайд 1Патофизиология сердца.
Коронарная и сердечная недостаточность
Кафедра патофизиологии КрасГМА
проф. Шилов С.Н.
Слайд 2
Цель лекции: Рассмотреть этиологию и патогенез типовых форм патологии сердечной
деятельности, механизмы компенсации и основные проявления коронарной и сердечной недостаточности.
Содержание лекции:
Причины понижения перфузионного давления в миокарде;
Основные факторы развития ишемии миокарда;
Причинные факторы коронарной недостаточности;
Механизмы повреждения миокарда при ишемии;
Инфаркт миокарда: гибернация и станнинг миокарда;
Механизмы реперфузионного повреждения клеток миокарда;
Саногенетические механизмы при КН;
Сердечная недостаточность: виды и патогенез;
Систолическая и диастолическая дисфункция желудочков;
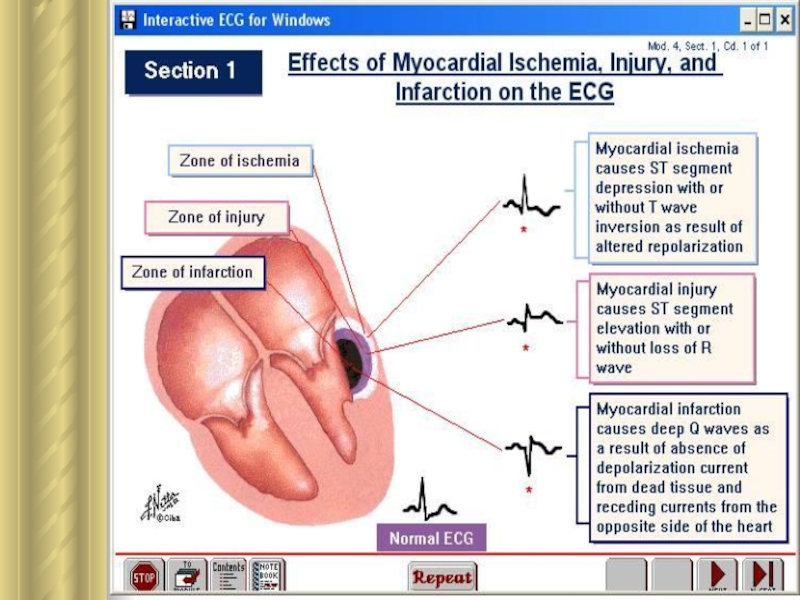
Кардинальные признаки острой КН на ЭКГ.
Слайд 3Высокий уровень экстракции О2 в капиллярах сердца –70-75% (в мозге-25%,
в почках-10%);
Высокий базальный тонус коронарных сосудов, который в состоянии покоя
обеспечивает кровоток на уровне 200-300 мл/мин (5% МОС);
Высокий резерв коронарного кровообращения (при физической нагрузке интенсивность коронарного кровотока может ↑ в 5-6 раз);
Фазовый характер коронарного кровотока (в период систолы он резко↓-до15% от общего, а при диастоле ↑(до 85%);
Подчиненность коронарного кровотока метаболическим потребностям сердца и относительная независимость его от нервных регуляторных влияний (при патологии ↑ чувствительность к нервным импульсам);
Исключительно высокая чувствительность коронарных сосудов к ↓ напряжения кислорода в крови;
Недостаточное развитие коллатеральных сосудов в миокарде.
Особенности коронарного кровотока
Слайд 4Понижение давления в аорте;
Окклюзия коронарных сосудов;
Достижение предела вазодилятации коронарных сосудов;
Синдром
обкрадывания (вследствие дилатации коронарных сосудов в здоровых участках миокарда ↓
перфузионное давление в зоне ишемии миокарда).
Причины понижения перфузионного давления в миокарде
Слайд 5Миогенная ауторегуляция , обеспечивающая постоянство коронарного кровотока и его относительную
независимость от изменений АД (эффект Бейлиса: при растяжении гладкомышечных клеток
сосудов ↑ сила их сокращения);
Метаболическая регуляция, подчиняющая коронарное кровообращение метаболическим потребностям сердца (вазодилататоры:NO, аденозин, лактат, ионы водорода, ПГЕ, простациклин (ПГI2);
Нервная регуляция. Симпатические влияния→α-АР и β-АР. При этом возбуждение β2-АР, преобладающих в коронарных сосудах, вызывает их расширение, возбуждение α1-АР, расположенных преимущественно в субэпикардиальных сосудах, вызывает их спазм. Возбуждение холинорецепторов → расширение коронарных сосудов. Субстанция Р и нейротензин оказывают сосудосуживающее действие.
Регуляция коронарного кровотока
Слайд 61. Обтурационный механизм, причины:
Стенозирующий атеросклероз (в 90%случаев);
Тромбоз коронарных артерий (чаще
следствие атеросклероза);
Эмболия коронарных артерий;
↓ просвета коронарных сосудов вследствие ↑ толщины
их стенок при отеке (коронариите), гипертрофии гладкомышечных клеток сосудов, артериолосклерозе;
2. Ангиоспастический механизм, причины:
Возбуждение α1-АР на фоне блокады β2-АР;
↑ синтеза вазоконстрикторов (эндотелина, ангиотензина, тромбоксана А2) на фоне ↓количества вазодилататоров;
3. Компрессионный механизм (рубцы, опухоль).
Основные факторы развития ишемии миокарда
Слайд 7Коронарная недостаточность
Это типовая форма патологии сердца, характеризующаяся превышением потребности миокарда
в кислороде и субстратах метаболизма над их притоком по коронарным
артериям, а также нарушением оттока от миокарда БАВ, метаболитов и ионов.
Виды КН: обратимая (транзиторная) и необратимая.
Обратимые нарушения клинически проявляются различными вариантами стенокардии стабильного или нестабильного течения.
Необратимое прекращение или длительное значительное ↓ притока крови по коронарной артерии в каком-либо регионе сердца завершается, как правило, его гибелью — инфарктом. Если это не приводит к смерти пациента, то погибший участок сердца замещается соединительной тканью.
! ! Особо выделены состояния после реперфузии (реваскуляризации) миокарда у пациентов с хронической КН.
Слайд 8Причинные факторы КН
1. Коронарогенные — вызывающие уменьшение или
полное закрытие просвета венечных артерий и, следовательно, уменьшение притока артериальной
крови к миокарду. Они обусловливают развитие так называемой абсолютной КН (вызвана «абсолютным» понижением доставки крови к миокарду).
2. Некоронарогенные — обусловливающие существенное повышение расхода миокардом кислорода и субстратов метаболизма в сравнении с уровнем их притока. КН, вызываемую ими, обозначают как относительную (может развиваться и при нормальном уровне притока крови к миокарду).
Слайд 9Коронарогенные факторы КН
Атеросклеротическое поражение коронарных артерий. При 50 % сужении
просвета артерии уменьшение ее внешнего диаметра только на 9–10 % (при
сокращении мышечных волокон) вызывает окклюзию сосуда и прекращение притока крови к миокарду.
Агрегация форменных элементов крови (эритроцитов и тромбоцитов) и образование тромбов в венечных артериях сердца. Этому способствуют атеросклеротические изменения стенки сосудов.
Спазм коронарных артерий. Длительное и значительное сужение просвета коронарной артерии — это результат действия ряда взаимозависимых факторов: а) сокращение мышц коронарных артерий под влиянием катехоламинов, тромбоксана А2, простагландинов; б) ↓ внутреннего диаметра артерий в результате утолщения ее стенки; в) сужение или закрытие сосуда тромбом.
↓ притока крови к миокарду, т. е. ↓ перфузионного давления в коронарных артериях (при аритмиях, недостаточности аортальных клапанов, острой гипотензии и т.д.).
Слайд 10Некоронарогенные причины КН
Повышение в крови и миокарде
уровня катехоламинов (при стрессе, феохромоцитоме и т.д.). Избыток катехоламинов в
миокарде обусловливает развитие кардиотоксического эффекта (чрезмерное ↑ расхода миокардом О2 и субстратов метаболизма, ↓ к.п.д. энергопродуцирующих процессов, повреждение мембран и ферментов свободными радикалами и продуктами ПОЛ, образование которых стимулируют катехоламины и т.д.).
Значительное возрастание работы сердца. Может быть следствием чрезмерной физической нагрузки, длительной тахикардии, острой АГ и т.д. Все это приводит к активации симпатоадреналовой системы.
Слайд 11Механизмы повреждения миокарда при КН
1. Расстройство процессов
энергообеспечения кардиоцитов.
Энергообеспечение нарушается на основных его этапах:
ресинтеза АТФ; транспорта к эффекторным структурам клеток (миофибриллам, ионным «насосам» и т.д.), утилизации энергии АТФ. ☞активация гликолиза→↑лактата→ацидоз.
2. Повреждение мембранного аппарата и ферментных систем кардиоцитов.
3. Дисбаланс ионов и жидкости.
4. Расстройство механизмов регуляции сердца
Слайд 12Инфаркт миокарда
Это патологическое состояние сердца и всего организма, которое развивается
вследствие прекращения или резкого падения объемной скорости кровотока в определенных
сегментах стенок сердечных камер в результате обтурации венечных артерий атеросклеротическими бляшками и тромбами.
ИМ прежде всего характеризует асинхронное сокращение сегментов стенок желудочка, пораженного циркуляторной гипоксией. Острое ↓ выброса крови левым желудочком в аорту происходит не столько вследствие ишемического цитолиза кардиомиоцитов, сколько в результате обусловленного циркуляторной гипоксией ↓ сократительной способности клеток миокарда.
Слайд 13Стадии морфопатогенеза ИМ
1. Разрастание атероматозной бляшки.
2.
Патологический спазм пораженного атеросклерозом участка сосудистой стенки.
3. Разрыв
или повреждение сосудистой стенки в области атероматозной бляшки вследствие: а) резкого ↑ массы бляшки; б) дегенерации и гибели эндотелиоцитов из-за инфильтрации макрофагами сосудистой стенки и секреции ими протеолитических ферментов; в) спазма артерии, который повреждает эндотелий в области бляшки.
4. Тромбоз
5. Спонтанный лизис тромба
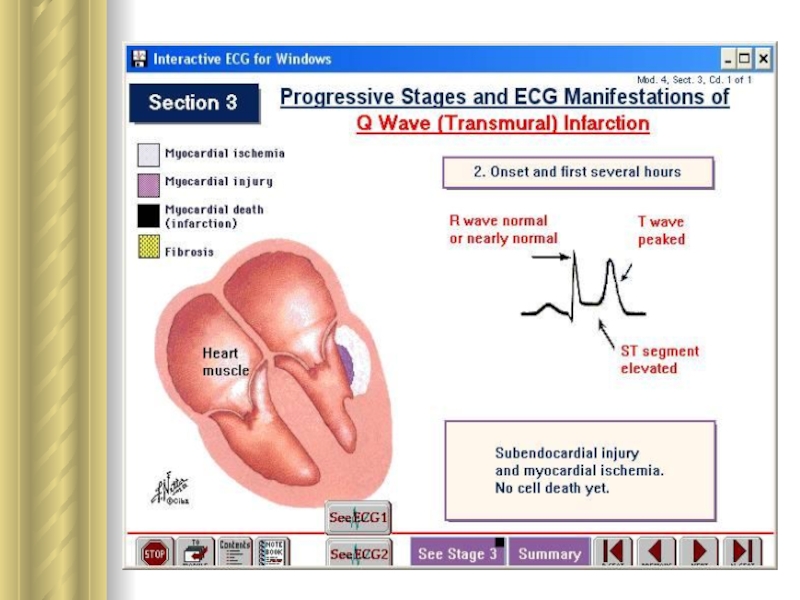
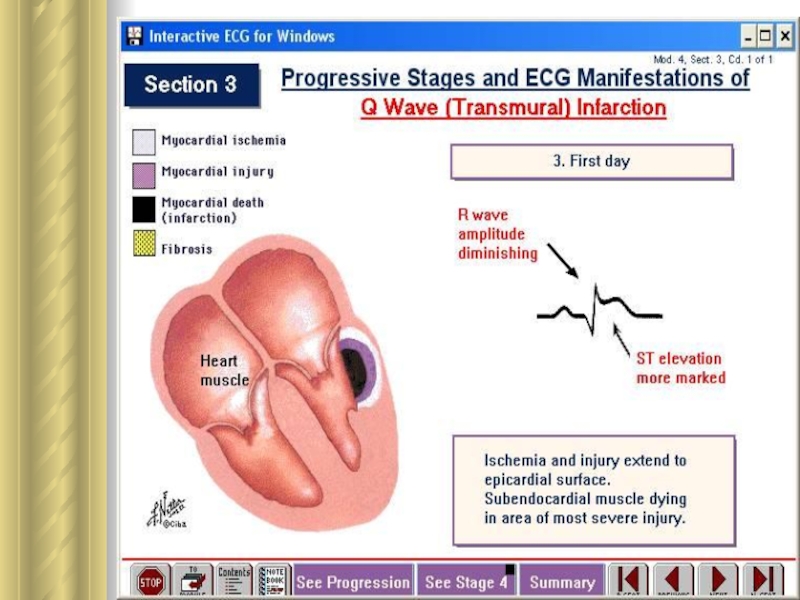
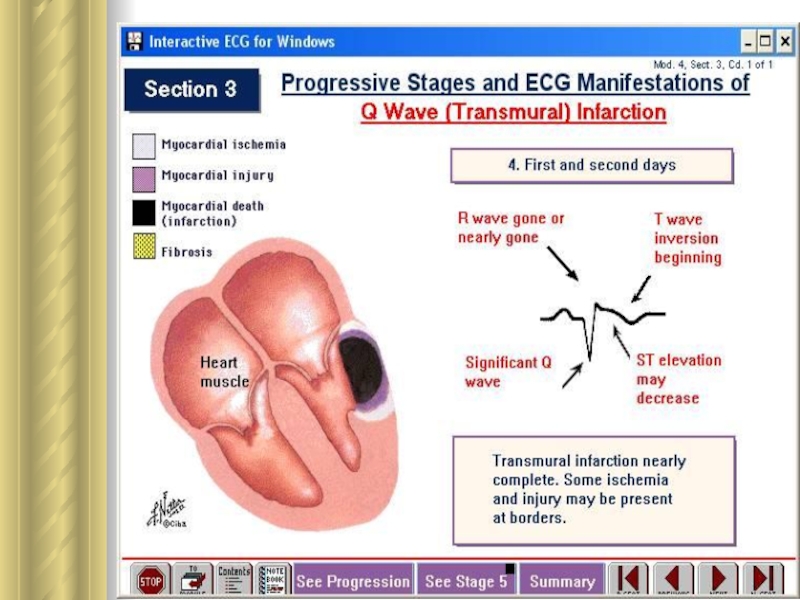
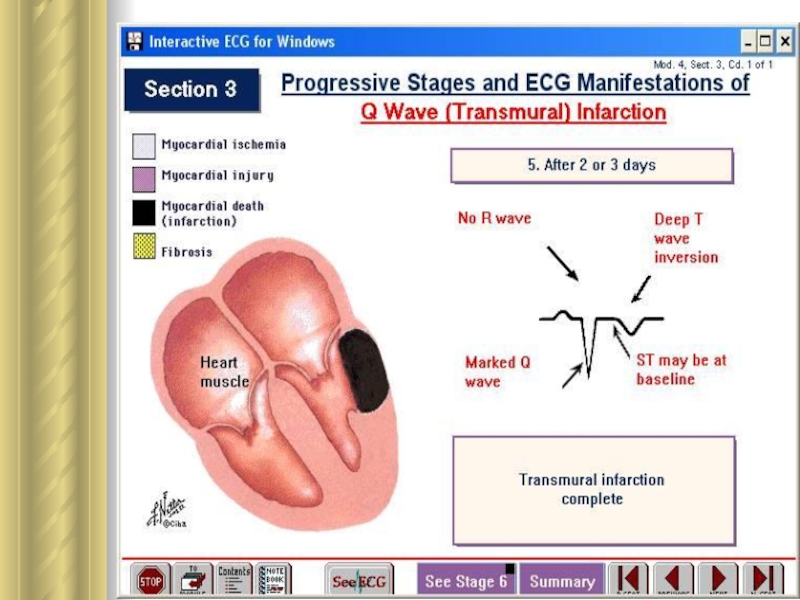
6. Ретромбоз, распространение тромба по сосуду и тромбоэмболия. У 50 % больных ИМ полная обтурация просвета сосуда происходит быстро. У других - окклюзии вследствие тромбоза чередуется с разрушением тромба под влиянием спонтанного лизиса и кровотока. В результате → нет внезапного появления всех симптомов инфаркта.
Слайд 14Гибернация миокарда
Циркуляторная гипоксия сердца индуцирует на органном уровне защитную
реакцию гибернирующего миокарда (гибернации сердца).
Под гибернирующим миокардом понимают состояние
сердца, которое характеризует угнетение насосной функции в условиях покоя без цитолиза кардиомиоцитов.
Состояние гибернирующего миокарда ⇒ результат защитной реакции, направленной на ↓ высокого соотношения между силой сокращения гипоксичного участка сердечной мышцы и его кровоснабжением. ☞ гибернация задерживает цитолиз клеток сердца, обусловленный гипоэргизмом.
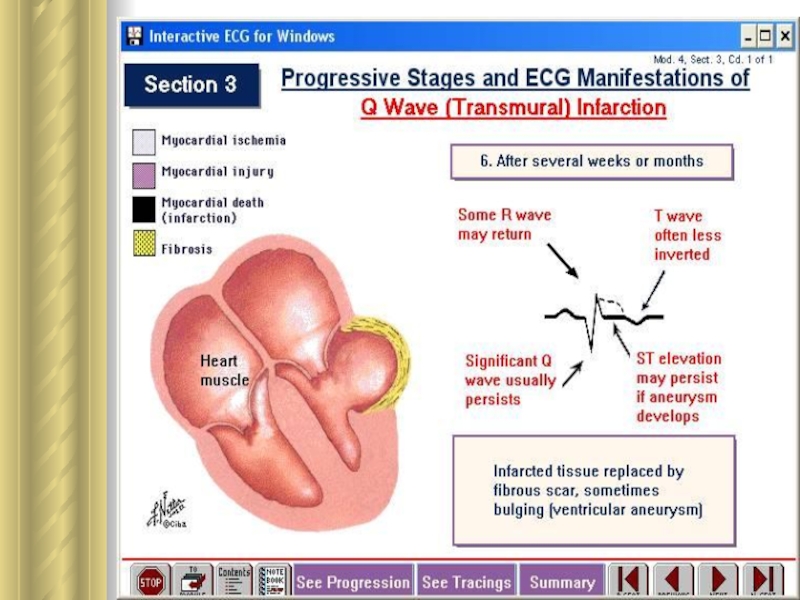
Гибернация сохраняет кардиомиоциты таким образом, что возобновление кровотока в течение недели после возникновения ишемии подвергает обратному развитию гипо- и акинезию сегментов стенки желудочков.
Слайд 15Станнинг миокарда
Станнинг (англ. stunning — оглушение, ошеломление) миокарда — это
состояние вследствие ↓ насосной функции сердца в результате его циркуляторной
гипоксии, которое не подвергается обратному развитию, несмотря на восстановление объемной скорости кровотока в испытавших циркуляторную гипоксию сегментах стенок сердечных камер.
Отличие станнинга от гибернации в том, что восстановление доставки клеткам сердца кислорода и энергопластических субстратов не устраняет угнетения насосной функции сердца.
В основе развития станнинга лежат чрезмерное образование свободных КР, нарушения миграции Са2+ через клеточные мембраны и низкая эффективность окислительно-восстановительных процессов(↓АТФ). Состояние станнинга миокарда может длиться дни или месяцы.
Слайд 16Саногенетические механизмы при КН
1. Усиление коллатерального кровообращения. Кровоснабжение инфарцированной области
может быть улучшено, во-первых, за счет расширения других ветвей той
коронарной артерии, в одной из ветвей которой нарушена проходимость; во-вторых, за счет расширения других коронарных артерий; в-третьих, при ослаблении сократительной способности миокарда и возникающего при этом остаточного систолического объема крови в полости желудочков, ⇒ ретроградный ток по системе сосудов Вьессена–Тебезия.
2. Усиление парасимпатических влияний на миокард понижает его потребность в кислороде. Это понижение «перекрывает» коронаросуживающий эффект парасимпатических медиаторов.
Слайд 18 Механизмы дополнительного реперфузионного повреждения клеток миокарда
На ранних этапах реперфузии возможно пролонгирование и даже
потенциирование повреждения реперфузируемого участка сердца. В связи с этим КН чаще всего является совокупностью двух синдромов: ишемического и реперфузионного.
К механизмам реперфузионного повреждения относят:
1) Усугубление нарушения энергетического обеспечения клеток реперфузируемого миокарда на этапах ресинтеза, транспорта и утилизации энергии АТФ.
2) Нарастание степени повреждения мембран и ферментов клеток миокарда (активируются кислородзависимые липоперекисные процессы, кальциевая активация протеаз и т.д.).
3) ↑ дисбаланса ионов и жидкости.
4) ↓ эффективности регуляторных (нервных, гуморальных) воздействий на клетки миокарда.
5) Расстройства микроциркуляции (↑ проницаемости стенки капилляров миокарда вследствие высвобождения активированными лейкоцитами и эндотелиоцитами протеаз, цитокинов и др.).
Слайд 19Изменения показателей функции сердца при КН
Ударный и сердечный выбросы, как
правило, снижаются. Величина снижения коррелирует со степенью и продолжительностью ишемии
миокарда, размером и топографией поврежденной зоны сердца. Механизм компенсации ☞ тахикардия.
Конечное диастолическое давление в полостях сердца обычно возрастает. Оно обусловлено: а) ↓ сократительной функции поврежденного миокарда, что ведет к увеличению «остаточного» объема крови в его полостях; б) ↓ степени диастолического расслабления миокарда (избыток Са²+ в миофибриллах ☞ субконтрактурное состояние).
Скорость систолического сокращения и диастолического расслабления миокарда существенно ↓. Причина ☞ дефицит АТФ, повреждение мембран миофибрилл, ↓ активности Са²+ -зависимых АТФ-аз.
Слайд 201. Периферическая кровь: нейтрофильный лейкоцитоз со сдвигом влево, эозинопения, лимфопения,
↑СОЭ;
2. БХ крови:
↑содержание С-реактивного белка, гаптоглобина, ИЛ-1,ФНО (развитие ООФ);
↑содержание
глюкозы (следствие ↑ адреналина);
Метаболический ацидоз;
↑фибриноген, протромбиновый индекс, ↓время свертывания (возможно развитие ДВС-синдрома);
Гиперкалиемия;
3. Появление в крови БХ маркеров гибели кардиомиоцитов: ↑ уровень в крови миоглобина, тропонинов, ↑активность общей КФК и особенно сердечной (КФК-МВ), ↑активность ЛДГ и АСТ (через 6-8 ч., максимум через 24-36 ч.)
Лабораторная диагностика инфаркта миокарда
Слайд 21Принципы патогенетической терапии ИМ
1. До госпитальный период. Обезболивание:
- наркотические
аналгетики (промедол, морфин);
- нейролептаналгезия (фентанил, дроперидол);
- нитраты (нитроглицерин
в различных лек.формах);
- β-адреноблокаторы;
- аспирин.
2. Ограничение зоны инфаркта:
- нитраты;
- β-адреноблокаторы;
- ингибиторы АПФ.
3. Коронарный тромболизис:
- стрептокиназа, урокиназа;
- тканевой активатор плазминогена.
4. Лечение нарушений ритма и проводимости:
- панангин, верапамил;
- селективные и неселективные β-адреноблокаторы;
- новокаинамид;
- электроимпульсная терапия.
Слайд 22Сердечная недостаточность (СН)
СН — типовая
форма патологии, при которой нагрузка на сердце превышает его способность
совершать адекватную этой нагрузке работу.
Нагрузка на сердце определяется в основном двумя факторами:
величиной объема крови, притекающей к сердцу («преднагрузка»);
сопротивлением изгнанию крови в аорту и легочную артерию («постнагрузка»).
Слайд 23Виды сердечной недостаточности
I. По происхождению:
1) преимущественно
в результате непосредственного повреждения миокарда — «миокардиальная»;
2)
преимущественно в результате перегрузки сердца — «перегрузочная»;
3) смешанная.
II. По первичности нарушения сократительной функции миокарда или притока венозной крови:
1) первичная (кардиогенная) — возникает в результате первичного ↓ сократительной функции сердца при почти нормальной величине притока венозной крови;
2) вторичная (некардиогенная) — в результате первичного ↓ венозного притока к сердцу при близкой к нормальной величине сократительной функции миокарда.
III. По преимущественно пораженному отделу сердца:
1) левожелудочковая; 2) правожелудочковая; 3) тотальная.
IV. По скорости развития:
1) острая (минуты, часы); 2) хроническая (неделя, месяцы, годы).
Слайд 24Патогенез сердечной недостаточности
Сердечная недостаточность вследствие повреждения миокарда характеризуется снижением развиваемого
сердцем напряжения, что проявляется падением силы и скорости его сокращения
и расслабления.
СН в результате перегрузки миокарда формируется на фоне более или менее длительного периода его гиперфункции, что в конце также приводит к ↓ силы и скорости сокращения и расслабления сердца.
Слайд 25Факторы дисбаланса роста структур гипертрофированного сердца
нарушение регуляции в связи с
отставанием роста нервных окончаний от темпа увеличения массы кардиоцитов;
↓
«сосудистого обеспечения» миокарда в результате отставания роста артериол и капилляров от увеличения размеров мышечных клеток;
большее увеличение массы клеток миокарда в сравнении с их поверхностью (как следствие — развитие ионного дисбаланса и нарушение метаболизма клеток);
снижение энергообеспечения клеток миокарда в результате меньшей массы митохондрий по сравнению с массой миофибрилл;
нарушение пластических процессов в кардиомиоцитах в результате относительного ↓ числа митохондрий, ↓ поверхности клеток, объема микроциркуляторного русла и т.д.
Слайд 26Состояние низкого относительно потребностей организма объема крови, который левый желудочек
выбрасывает в аорту за единицу времени
Наиболее частая непосредственная причина сердечной
недостаточности
Снижает верхний предел адаптивного роста минутного объема кровообращения
Систолическая дисфункция левого желудочка
Слайд 27Рост конечного систолического объема левого желудочка
Увеличение конечного диастолического объема левого
желудочка
Компенсаторная дилатация левого желудочка
Слайд 28Падение способности левого желудочка забирать соответствующий потребностям организма объем крови
из левого предсердия и системы легочной артерии посредством активного расслабления
саркомеров миокарда
! ! Непосредственная причина сердечной недостаточности у 40% больных
Диастолическая дисфункция левого желудочка
Слайд 29
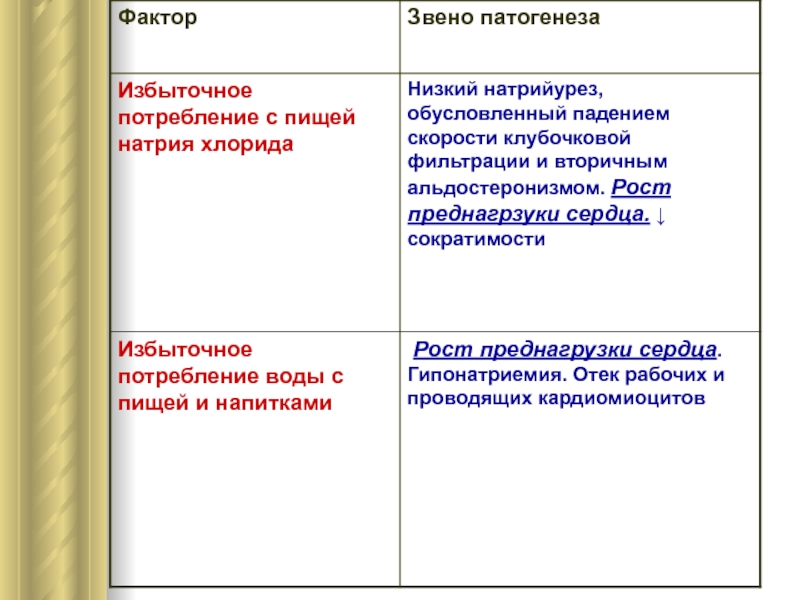
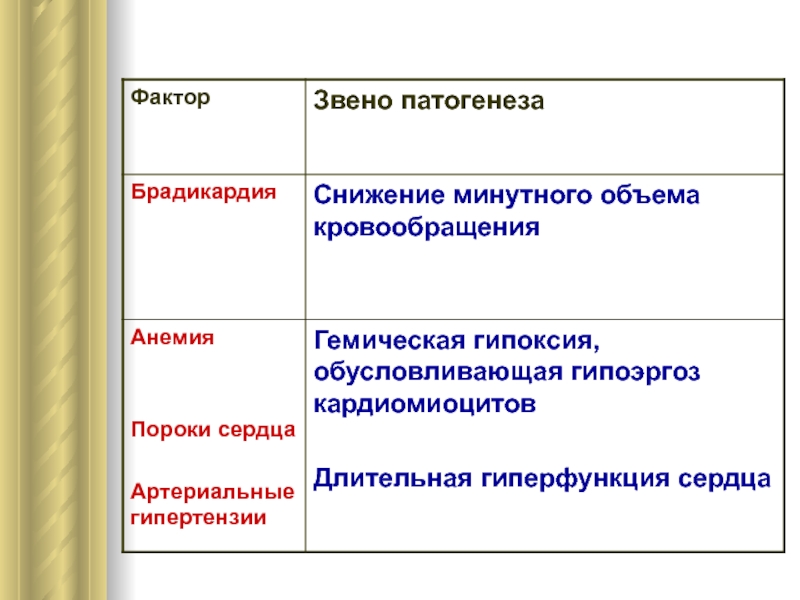
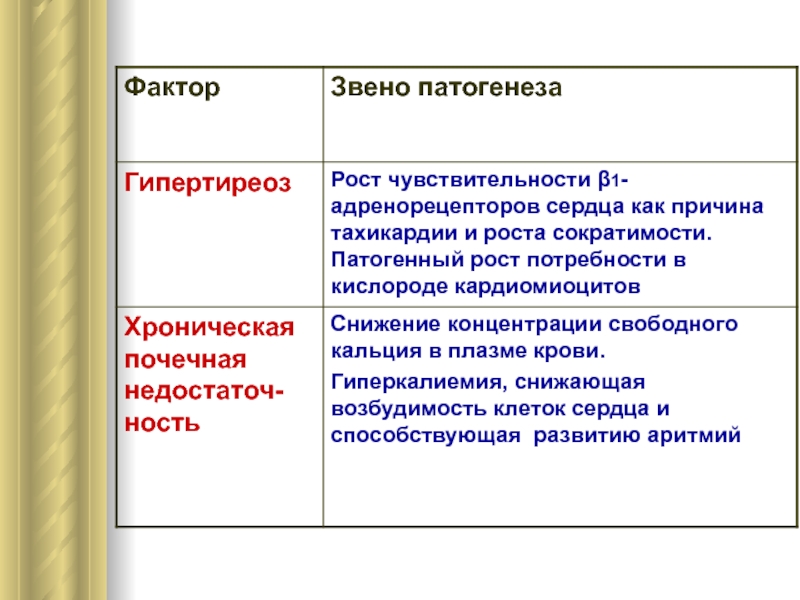
Факторы возникновения и обострения сердечной недостаточности
Слайд 35Нарушения функции сердца и гемодинамики при СН
1) ↓ ударного и минутного выбросов сердца;
2) ↑ остаточного систолического объема крови (следствие неполной систолы);
3) ↑ конечного диастолического давления в желудочках сердца в результате увеличения количества крови, скапливающейся в их полости, а также нарушения расслабления миокарда;
4) дилятация полостей сердца из-за увеличения в них конечного диастолического объема крови и растяжения миокарда;
5) ↑ давления крови в тех регионах сосудистого русла и сердечных полостях, откуда поступает кровь в преимущественно пораженный отдел сердца;
6) ↓ скорости сократительного процесса (↑ длительности периода изометрического напряжения и систолы в целом).
Слайд 45
Вопросы?
Спасибо за внимание!
Успехов Вам!