Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Патология гипофиза
Содержание
- 1. Патология гипофиза
- 2. Цель лекции: Изложить и систематизировать представления об
- 3. Гормоны аденогипофизаФолликулостимулирующий гормон (ФСГ). Активирует рост овариальных
- 4. Типовые формы эндокринопатий аденогипофиза По происхождению: первичные
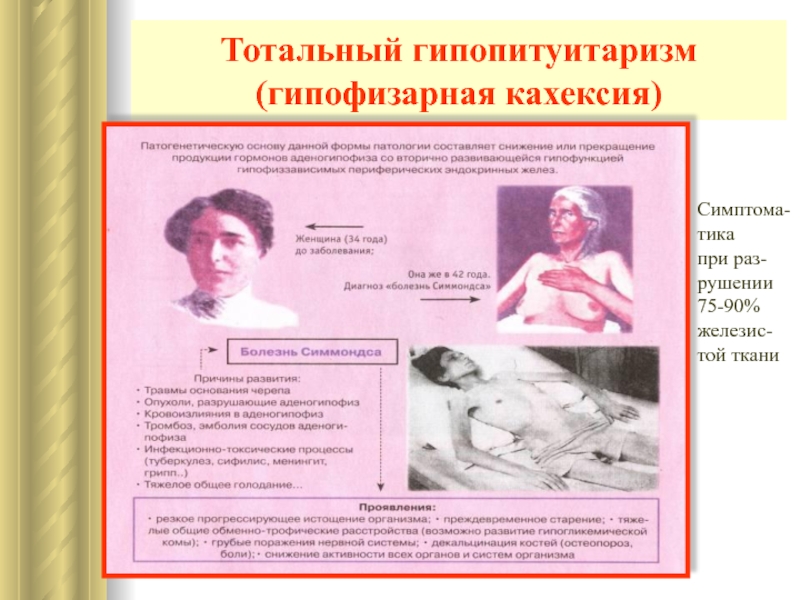
- 5. Тотальный гипопитуитаризм (гипофизарная кахексия)Симптома-тика при раз-рушении 75-90%железис-той ткани
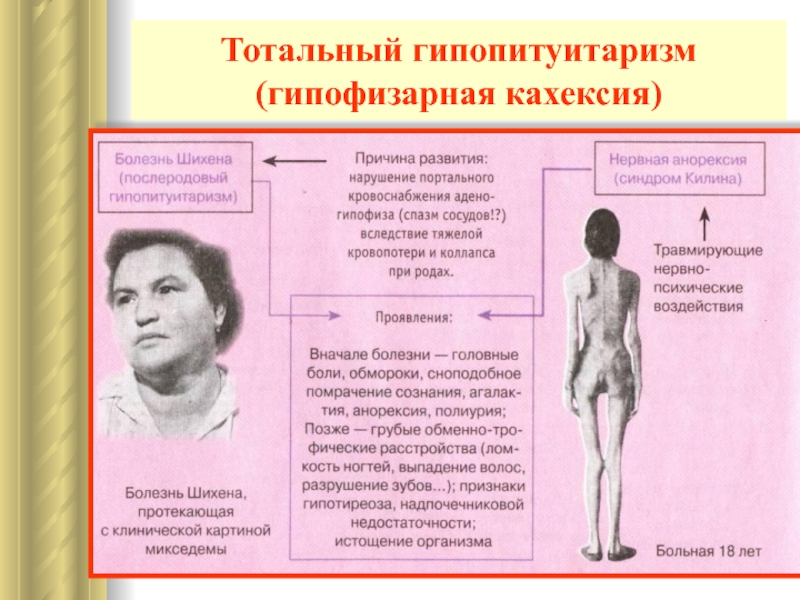
- 6. Тотальный гипопитуитаризм (гипофизарная кахексия)
- 7. Парциальный гипопитуитаризм Гипофизарный нанизм (карликовым считается рост у ♂
- 8. Проявления гипофизарного нанизмаБольные рождаются с нормальной массой
- 9. Лечение гипофизаного нанизма
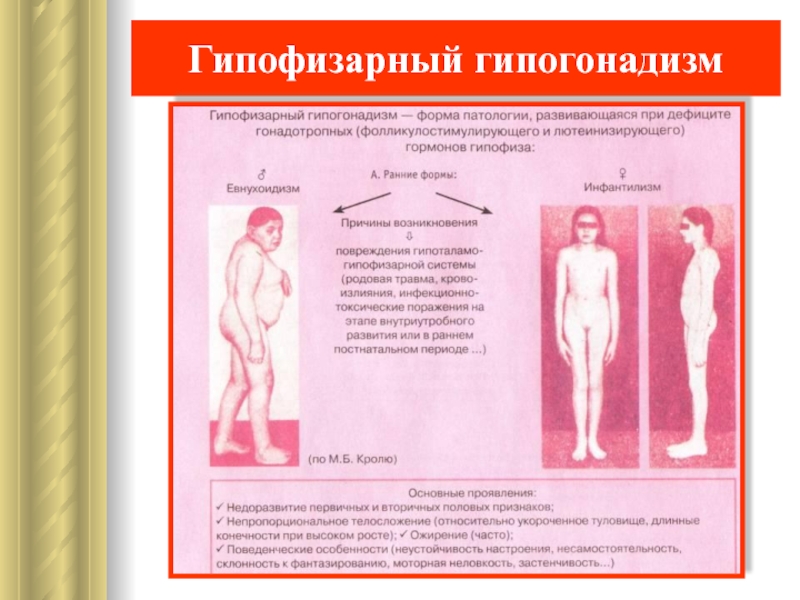
- 10. Гипофизарный гипогонадизм
- 11. Парциальный гиперпитуитаризм (гигантизм) Гипофизарный
- 12. Причины развития гигантизмаЭозинофильная аденома гипофиза;Инфекционно-токсические поражения головного
- 13. Парциальный гиперпитуитаризм (акромегалия)
- 14. Синдром персистирующей галактореи-аменореи (СПГА)Это характерный клинический симптомокомплекс,
- 15. Часто неспецифичес-кие жалобы: утомля-емость, слабость, тя-нущие боли
- 16. Гипосекреция АДГ
- 17. Гиперсекреция АДГ Возникает «гипергидропексический
- 18. Кора надпочечников образует несколько стероидных гормонов- кортикостероидов;
- 19. Гипофункция коры надпочечников Острая
- 20. Острая недостаточность коры НППатогенез. В результате внезапного
- 21. Хроническая недостаточность коры ПН Хроническая
- 22. Проявления гипокортицизма В основе
- 23. Гиперфункциональные состояния коры НП Причиной первичного гиперальдостеронизма
- 24. Гиперфункциональные состояния коры НПВторичный гиперальдостеронизм возникает при
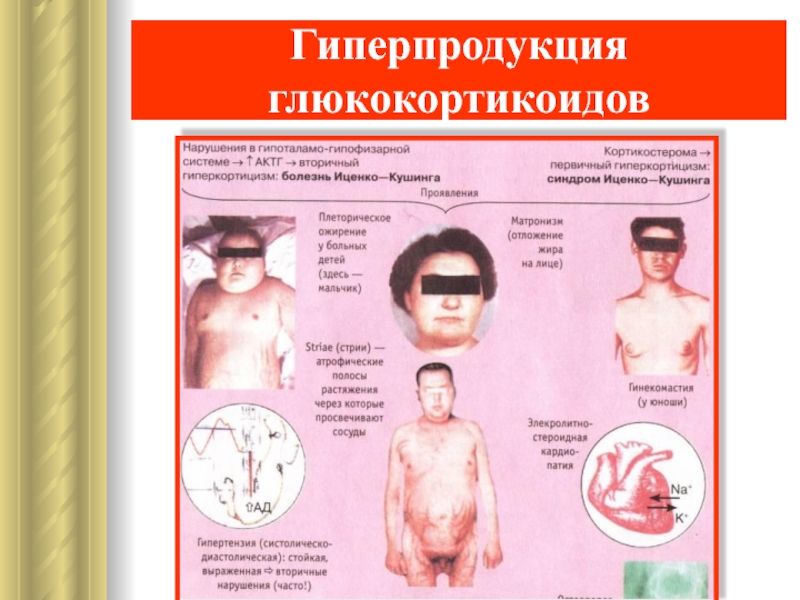
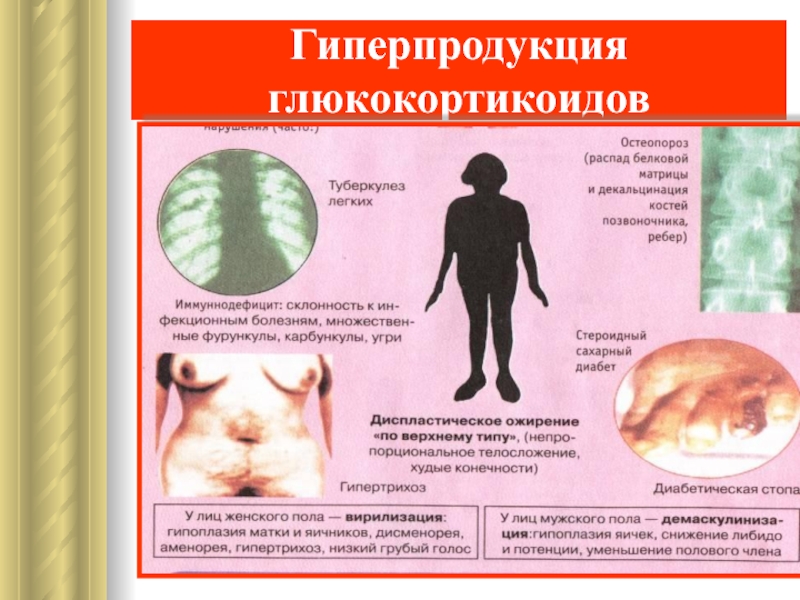
- 25. Гиперпродукция глюкокортикоидов
- 26. Гиперпродукция глюкокортикоидов
- 27. Слайд 27
- 28. Слайд 28
- 29. СПАСИБО ЗА ВНИМАНИЕ! УСПЕХОВ ВАМ!
- 30. Скачать презентанцию
Цель лекции: Изложить и систематизировать представления об основных формах патологии гипофиза, надпочечников, половых желез, причинах и механизмах их развития.
Слайды и текст этой презентации
Слайд 1ЭНДОКРИНОПАТИИ, ОБУСЛОВЛЕННЫЕ НАРУШЕНИЕМ ФУНКЦИЙ ГИПОФИЗА И НАДПОЧЕЧНИКОВ
Кафедра патофизиологии КрасГМА
проф.
Шилов С.Н.
Слайд 2
Цель лекции: Изложить и систематизировать представления об основных формах патологии
гипофиза, надпочечников, половых желез, причинах и механизмах их развития.
Содержание лекции:Типовые формы эндокринопатий аденогипофиза;
Тотальный и парциальный гипо- и гиперпитуитаризм. Причины и проявления;
Гипер- и гипосекреция АДГ. Несахарный диабет;
Этиология и патогенез дисфункций коры надпочечников. Основные проявления;
Гиперкортицизм: болезнь и синдром Иценко-Кушинга;
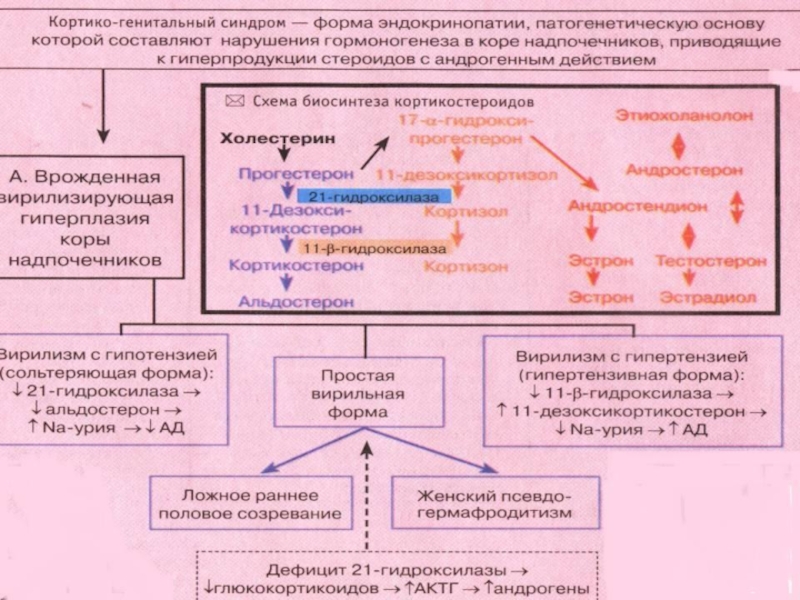
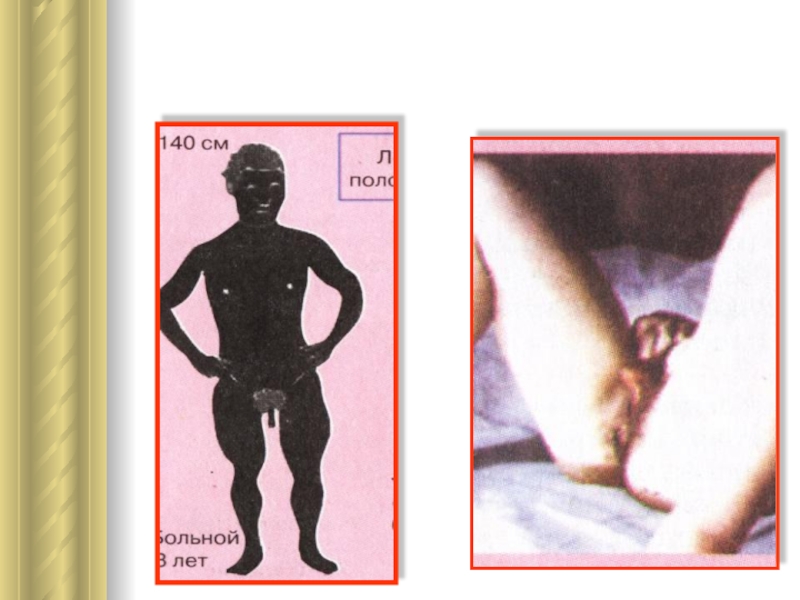
Адрено-генитальный синдром.
Слайд 3Гормоны аденогипофиза
Фолликулостимулирующий гормон (ФСГ). Активирует рост овариальных фолликулов у женщин
и процесс сперматогенеза у мужчин.
Лютеинизирующий гормон (ЛГ). У женщин
способствует завершению созревания яйцеклеток, процессу овуляции и образованию желтого тела в яичниках, а у мужчин способствует дифференциации клеток интерстициальной ткани яичка и стимулирует продукцию андрогенов (тестостерона). Пролактин (ПРЛ). Активирует функцию желтого тела, стимулирует образование молока и способствует лактации.
Кортикотропин ( АКТГ). Стимулирует пролиферацию клеток коры надпочечников, главный стимулятор биосинтеза глюкокортикоидов и андрогенных кортикостероидов. В некоторой степени регулирует секрецию минералокортикоида альдостерона.
Тиротропин (тиреотропный гормон, ТТГ). Активизирует функцию щитовидной железы, стимулирует синтез тиреоидных гормонов и гиперплазию железистой ткани.
Соматотропный гормон (СТГ). Обладает выраженным белково-анаболическим и ростовым воздействием. Определяет темп развития организма и его окончательные размеры.
Меланотропин (меланоцитостимулирующий гормон, МСГ). Вызывает дисперсию пигментных гранул (меланосом) в меланоцитах, что проявляется потемнением кожи.
Слайд 4Типовые формы эндокринопатий аденогипофиза
По происхождению: первичные (гипофизарные) или вторичные
(гипоталамические);
По уровню продукции гормона и (или) выраженности его эффектов:
гипофункциональные (гипопитуитаризм) или гиперфункциональные (гиперпитуитаризм); По времени возникновения в онтогенезе: ранние (развиваются до полового созревания) или поздние ( у взрослых);
По масштабу поражения и расстройству функции: нарушение продукции (эффектов) одного гормона (парциальные эндокринопатии), нескольких (субтотальные) или всех (тотальные пангипо- или пангиперпитуитаризм).
Слайд 5Тотальный гипопитуитаризм (гипофизарная кахексия)
Симптома-
тика
при раз-
рушении
75-90%
железис-
той ткани
Слайд 7Парциальный гипопитуитаризм
Гипофизарный нанизм (карликовым считается
рост у ♂
основа ☞↓ синтез СТГ или инсулиноподобного фактора роста –ИФР1 («соматомедин С» посредник основных метаболических эффектов СТГ в постнатальном периоде);
Дефицит/дефект рецепторов к СТГ или ИФР1.
Причины развития ☞
Мутации генов СТГ, ИФР1 и рецепторов к ним;
Поражения аденогипофиза (опухоли, родовая травма, ишемия, аутоиммунное повреждение ацидофильных клеток гипофиза, радиотерапия …)
Слайд 8Проявления гипофизарного нанизма
Больные рождаются с нормальной массой и длиной тела
и начинают отставать в росте с 2–4 летнего возраста.
Характерна малая годовая динамика роста и физического развития.Телосложение пропорциональное, но свойственное детскому возрасту. Черты лица мелкие, нередко – выступающий лоб и «западающая» переносица.
Кожа бледная, часто с желтоватым оттенком, сухая →(тиреоидная недостаточность).
Задержка сроков дифференцировки и окостенения скелета ( поздняя смена молочных зубов).
Половые органы недоразвиты, но пороки развития встречаются редко. Недоразвитие вторичных половых признаков.
Слайд 9Лечение гипофизаного нанизма
Основные
принципы:
максимальное приближение индуцированного лечением развития к
физиологическим условиям; щажение эпифизарных зон роста.
Основной вид патогенетической терапии ☞ применение гормона роста человека. Подбирают больных с доказанной недостаточностью эндогенного гормона роста, с дифференцировкой скелета, не превышающей уровня, свойственного 13–14 годам. +
анаболические стероиды (нерабол, нероболил), которые ↑ рост, усиливая синтез белка и ↑ уровень эндогенного СТГ. При наличии гипотиреоза → тиреоидные препараты. При лечении ♂ следующим этапом является назначение хорионического гонадотропина. ♀ после 16 лет обычно назначают эстрогены.
После закрытия зон роста — постоянное назначение терапевтических доз половых гормонов, соответствующих полу больного.
Слайд 11Парциальный гиперпитуитаризм (гигантизм)
Гипофизарный гигантизм – это
эндокринная «ранняя» форма патологии, выражающаяся в усиленном росте ( для
♂> 200, для ♀> 190 см) вследствие гиперпродукции СТГ + →Увеличение размеров внутренних органов (спланхномегалия);
Снижение резистентности организма к инфекциям;
Недоразвитие вторичных половых признаков;
Задержка полового развития – гипогонадизм (не всегда);
В большинстве случаев гипергликемия.
Слайд 12Причины развития гигантизма
Эозинофильная аденома гипофиза;
Инфекционно-токсические поражения головного мозга;
Черепно-мозговые травмы...
!!! Сверхвысокий
рост также как и гипофизарный нанизм могут быть вполне совместимы
с социальной активностью, физической и интеллектуальной полноценностью индивида.Слайд 14Синдром персистирующей галактореи-аменореи (СПГА)
Это характерный клинический симптомокомплекс, развивающийся у женщин
вследствие длительного ↑ секреции пролактина. В редких случаях развивается при
нормальном сывороточном уровне пролактина, обладающего чрезмерно высокой биологической активностьюВ основе СПГА, обусловленного первичным поражением гипоталамо-гипофизарной системы, лежит нарушение тонического допаминэргического ингибирующего контроля секреции пролактина. Снижение или отсутствие ингибирующего влияния гипоталамуса на секрецию пролактина приводит сначала к гиперплазии пролактофоров, а затем к формированию пролактином гипофиза.
Допускается возможность персистенции гиперплазии, не трансформирующейся в последующую стадию заболевания ( в макропролактиному — опухоль).
Этиологические факторы ☞? нейроинфекции и травмы черепа, в том числе в перинатальные.
Главный симптом ☞ нарушение менструального цикла и/или бесплодие.
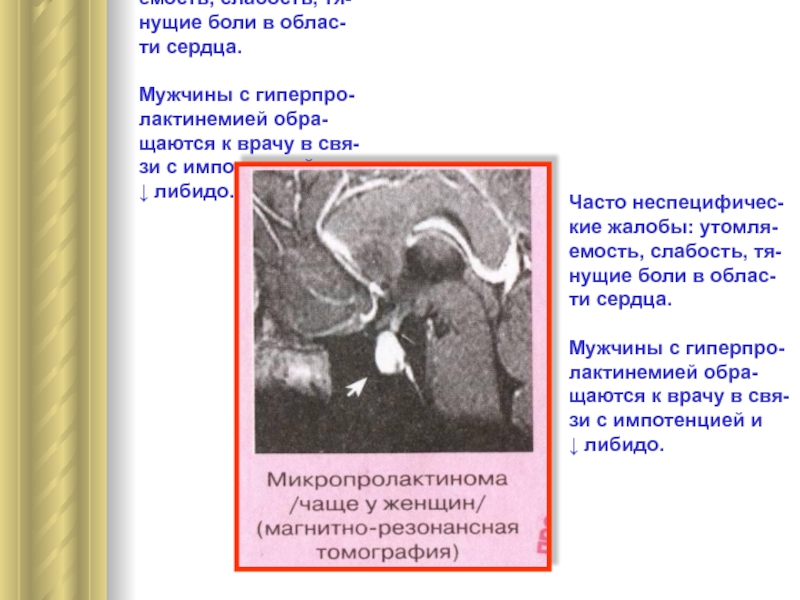
Слайд 15Часто неспецифичес-
кие жалобы: утомля-
емость, слабость, тя-
нущие боли в облас-
ти сердца.
Мужчины
с гиперпро-
лактинемией обра-
щаются к врачу в свя-
зи с импотенцией и
↓
либидо.Часто неспецифичес-
кие жалобы: утомля-
емость, слабость, тя-
нущие боли в облас-
ти сердца.
Мужчины с гиперпро-
лактинемией обра-
щаются к врачу в свя-
зи с импотенцией и
↓ либидо.
Слайд 16Гипосекреция АДГ
Проявление
↓ АДГ→ несахарный диабет.
При первичных формах
патологии нарушения возникают всегда в гипоталамусе, а не в нейрогипофизе!!! Три формы несахарного диабета:
первичная, связанная с опухолями гипоталамуса, воздействием на него различных повреждающих факторов или с дегенерацией гипоталамических ядер;
семейная (наследственная форма), встречающаяся в двух вариантах: а) наследственный ферментный дефект и неспособность к синтезу АДГ; б) наследственный дефект почечных рецепторов АДГ (блокируется чувствительность к гормону);
нефрогенная ☞ приобретенная патология почечных канальцев.
Главное проявление ☞ постоянная полиурия сопровождающаяся вторичной выраженной жаждой (пьют грязную воду, мочу).
Слайд 17Гиперсекреция АДГ
Возникает «гипергидропексический синдром» (синдром Пархона)
или «синдром разбавленной гипонатриемии» (синдром Шварца).
Их генез связан с повреждениями мозга при повышении внутричерепного давления, после инфекционных заболеваний, а также в результате эктопической продукции АДГ. Проявляется олигурией и гипергидратацией, связанной с гемодилюцией и гипонатриемией.
Слайд 18Кора надпочечников образует несколько стероидных гормонов- кортикостероидов; мозговое вещество продуцируют
биогенные моноамины — катехоламины.
Корковое вещество надпочечников состоит из трех зон: Клубочковая зона синтезирует минералокортикоиды, главный из которых - альдостерон. Точки приложения его действия — почки, слюнные железы, ЖКТ, ССС. В почках альдостерон стимулирует канальцевую реабсорбцию натрия и экскрецию ионов калия, водорода, аммония и магния.
Пучковая зона продуцирует глюкокортикоиды (ГК) — гидрокортизон (кортизол) и кортикостерон
Сетчатая зона синтезирует мужские сексуальные гормоны (андрогены) — дигидроэпиандростерон, дигидроэпиандростерон-сульфат и др., следовые количества женских половых гормонов — эстрогенов. Надпочечниковые стероиды способны преобразовываться в тестостерон. Надпочечники вырабатывают мало этого вещества, равно как и эстрогенов (эстрадиола, эстрона). Однако надпочечниковые андрогены могут служить источником эстрогенов, образующихся в подкожно-жировой клетчатке, волосяных фолликулах, молочной железе.
Секреция андрогенов находится под контролем АКТГ. ☞ ! ! В системе регуляции их синтеза не реализуется в заметной степени обратная связь и при повышении их уровня ингибирования синтеза АКТГ не происходит.
Слайд 19Гипофункция коры надпочечников
Острая недостаточность коры НП
(синдром Уотерхауса–Фридриксена). Развивается у новорожденных, детей и лиц молодого возраста.
У новорожденных может быть вызвана кровоизлиянием в кору надпочечников при тяжелых родах, сопровождавшихся асфиксией, эклампсией.Кровоизлияние в кору надпочечников возможно при инфекционных заболеваниях (грипп, корь, скарлатина, дифтерия), сепсисе, при геморрагическом диатезе, тромбозе надпочечных вен и т.д.
Развивается также при удалении гормонально-активной опухоли коры НП (в случае функционально неполноценного оставшегося надпочечника).
Слайд 20Острая недостаточность коры НП
Патогенез. В результате внезапного возникновения дефицита глюко-
и минералокортикоидов катастрофически быстро возникают тяжелые нарушения обмена, свойственные аддисоновой
болезни ( кризу), что нередко приводит к смертельному исходу.Проявления. В зависимости от преобладания симптомов поражения той или иной системы различают:
желудочно-кишечную форму (тошнота, рвота, понос, дегидратация, снижение АД);
сердечно-сосудистую форму (тахикардия, снижение АД, коллапс);
менингоэнцефалитическую форму (бред, судороги, кома);
смешанную форму (встречается наиболее часто).
Слайд 21Хроническая недостаточность коры ПН
Хроническая форма гипокортицизма (болезнь
Аддисона) м.б.: первичной (железистой) и вторичной «гипоталамо-гипофизарной» (↓ синтеза АКТГ).
Хронический
гипокортицизм проявляется астенизацией, апатией, снижением работоспособности, мышечной слабостью, ↓АД, ↓ОЦК, анорексией, похуданием. Нередко наблюдается полиурия в сочетании с почечной недостаточностью. Гиперпигментация кожи и слизистых — отличительный признак хронической первичной (периферической) надпочечной недостаточности.
Причиной служит резкое ↑ секреции АКТГ в ответ на снижение секреции гормонов корой НП. → АКТГ, воздействуя на меланофоры, вызывает усиление пигментации.
Гиперпигментация никогда не обнаруживается при вторичной надпочечниковой недостаточности !!!
Слайд 22Проявления гипокортицизма
В основе проявления тотального гипокортицизма
☞ недостаточность эффектов всех гормонов НП.
Мышечная слабость связана с нарушением
электролитного баланса (дефицит альдостерона) и гипогликемией (дефицит ГК), а также ↓ мышечной массы (вследствие дефицита андрогенов). Артериальная гипотензия связана с гипонатриемией и выпадением пермиссивного эффекта ГК. ► ↓ реактивных свойств сосудистой стенки к прессорным влияниям (катехоламинов). Гипотензия может усугубиться ослаблением сократительной функции сердца. Потеря натрия ► полиурия, гипогидратация, сгущение крови. Артериальная гипотензия + ухудшение реологических свойств крови → уменьшение клубочкового кровотока и эффективного фильтрационного давления. ► наряду с полиурией может возникать недостаточность выделительной функции почек.
Со стороны ЖКТ часто отмечаются профузные поносы, являющиеся следствием недостаточного выделения пищеварительных соков и интенсивного выделения в кишечнике ионов натрия (недостаток альдостерона).
Слайд 23Гиперфункциональные состояния коры НП
Причиной первичного гиперальдостеронизма (синдром Конна) обычно
служит гормонально-активная опухоль, происходящая из клубочковой зоны.
Три основные группы
симптомов→ сердечно-сосудистые, почечные, нервно-мышечные. В основе → почечная задержка натрия и потеря калия. ↑Na в клетках стенок сосудов приводит к их гипергидратации, ↓ просвета , ↑ПСС и, ►повышению АД. Наблюдаются нарушения ритма сердца. Отеков не бывает (осмолярность межклеточной жидкости не меняется).Слайд 24Гиперфункциональные состояния коры НП
Вторичный гиперальдостеронизм возникает при трех группах заболеваний:
сопровождающихся гиповолемией, ишемией почек, нарушением функции печени (цирроз).
Накопление альдостерона при
заболеваниях печени связано с тем, что он там метаболизируется. При патологии печени снижается количество глюкуроновых соединений гормона, а ► ⇑ содержание его активной формы (свободной). Вторичный гиперальдостеронизм также проявляется задержкой натрия, ↑АД, гипергидратацией. Однако, в отличие от синдрома Конна, в крови имеется ↑ уровень ренина и ангиотензина и развиваются отеки.
В физиологических условиях встречается при сильных стрессах, беременности, менструации, гипертермии и т.д.