Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Патология липидного обмена, атеросклероз и ишемическая болезнь сердца
Содержание
- 1. Патология липидного обмена, атеросклероз и ишемическая болезнь сердца
- 2. Почему это важно…По данным ВОЗ, не менее
- 3. Функции липидов в организме- Резервно-энергетическая функция, обеспечиваемая
- 4. Примеры нарушений резервно-энергетической и барьерной функций липидовОжирениеЛипомыЖировая
- 5. Примеры патологии рецепторно-посредниковой и сигнальной функции липидовАнтитела
- 6. Классификация холестеринопатий Общие холестеринопатии.I.I. ХолестеринозI.2. Холестерино-дефицитыДисхолестеринемииII.1. ГиперхолестеринемииII.1.1.
- 7. Классификация холестеринопатий - продолжениеII.2. Гипохолестеринемии II.2.1. Первичныесемейная
- 8. Липиды в диетегигиенически рекомендуется поступление липидов на
- 9. алиментарная липидная недостаточность.Линолевая кислота Δ3этерифицирует более половины
- 10. Стеаторея: этиология, проявленияИз-за отсутствия желчи в кишечнике
- 11. Липопротеиды – транспортная форма липидовЧастицы ЛП имеют
- 12. Слайд 12
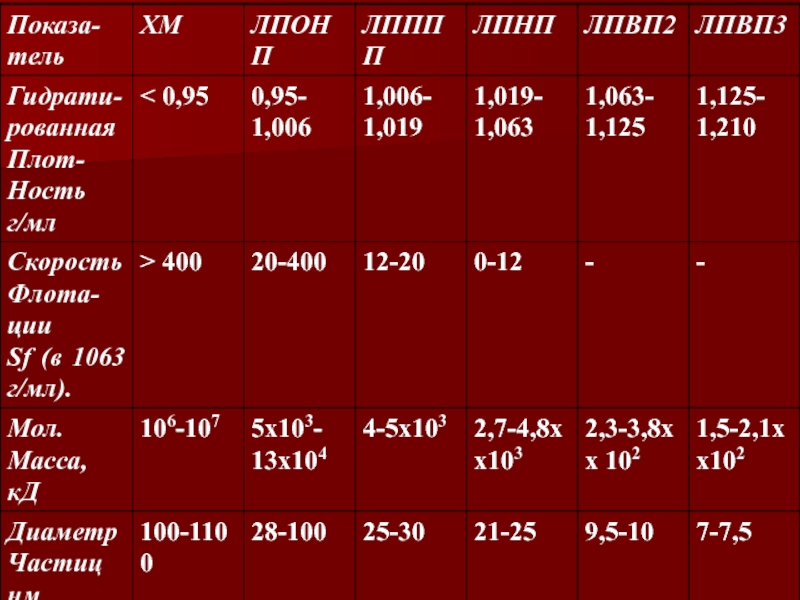
- 13. Электрофорез и седиментационные свойства ЛПРазделение ЛП на
- 14. только ЛПОНП, ЛППП и ЛПНП непосредственно превращаются
- 15. Патогенез ГЛП 2а
- 16. Регулируемый эндоцитоз ЛП
- 17. Как клетки адаптируются к избытку ХН когда
- 18. Нерегулируемый захват ЛП – механизм ксантоматоза и
- 19. ГиперлипопротеинемииГиперлипопротеинемиями (ГЛП) называются нарушения образования, транспорта и
- 20. Сколько ХН и ТГ надо?Уровень общего ХН
- 21. КОЭФФИЦИЕНТ КЛИМОВА – ИНТЕГРАЛЬНЫЙ ЛИПИДОЛОГИЧЕСКИЙ ПОКАЗАТЕЛЬВ качестве
- 22. Первичная гиперлипопротеинемия I типа или болезнь М.
- 23. ГЛП 1 типа неатерогенна, но бывает причиной панкреатитов
- 24. Первичная гиперлипопротеинемия 5 типа развивается при аутосомно-рецессивном
- 25. Гиперлипопротеинемия 2а типаАД 0,2%ЛПНПДефект Рецептора апоВ/Е.Сухожильные КсантомыХН ТГ = NИндекс ХН/ТГ >3,5
- 26. ГЛП 2а – сухожильная ксантомаПлазма прозрачнаРанняятяжелая ИБС,
- 27. Гиперлипопротеинемия III типа АР (с порого-вым эф-фектом
- 28. Внешние стигмы гиперлипопротеинемий
- 29. Гиперлипопротеинемия IV типа– самая распространенная дизлипопротеинемия. Наследственный
- 30. Сахарный диабет – важная причина гиперлипопротеидемий, особенно IV-V типов
- 31. ЛП и атерогенез
- 32. Основные составляющие метаболического синдрома
- 33. Становление понятия о МСабдоминальное ожирение (андроидное, гипертрофическое,
- 34. Слайд 34
- 35. Пораженность МС в разных странах среди мужчин и женщин
- 36. Эпидемиология МС свидетельствует о том, что его
- 37. в новую эпоху именно то, что обеспечивало
- 38. Критерии диагностики МС
- 39. МС развивается на аддитивно-полигенной основеГенетические дефекты инсулинового
- 40. Пермиссивный эффект генов при развитии МСпри формировании
- 41. В этиологии МС роль выявляющих пороговых факторов
- 42. ПАТОГЕНЕЗ МССуществующие представления о патогенезе МС укладываются
- 43. По липоцентрической теории, ключевую роль в развитии
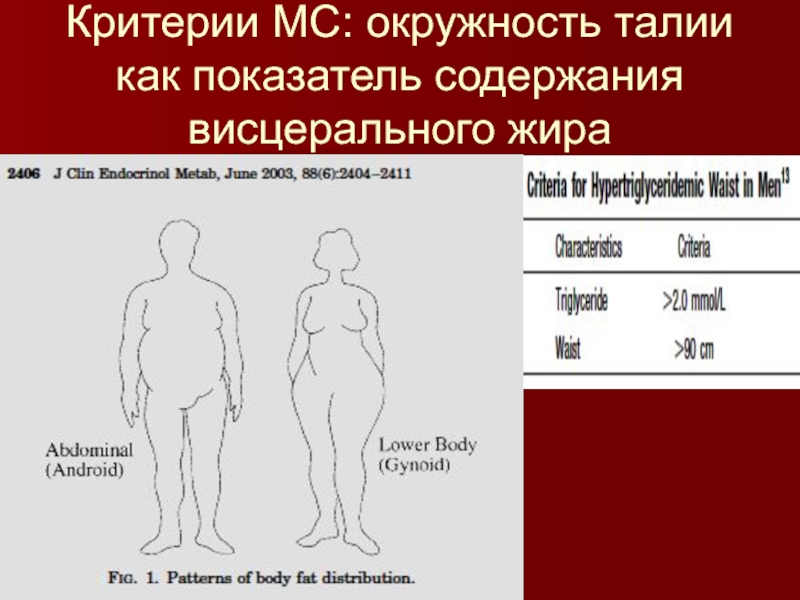
- 44. Критерии МС: окружность талии как показатель содержания висцерального жира
- 45. Слайд 45
- 46. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1
Патология липидного обмена, атеросклероз и ишемическая болезнь сердца
Проф. А.С. Фокин
(СПбГПМА)
Слайд 2Почему это важно…
По данным ВОЗ, не менее 10% населения Земли
(а в Европе и Северной Америке – более 20%) страдают
какой-либо дизлипопротеинемией.Семейная наследственная гиперхолестеринемия в некоторых регионах поражает 1-2% населения и является самым частым наследственным заболеванием европеоидов вообще.
в Европе до 50% женщин и 20% мужчин имеют ту или иную форму и степень ожирения. Не менее 10% детей в экономически благополучных странах имеют избыточный вес, страдают от ожирения, и их число нарастает.
Более половины от общего уровня смертности в России обусловлено для которого дислипемии- основные факторы риска атеросклерозом,
существует не менее десятка наследственных сфинголипидозов, нарушающих раннее психомоторное развитие детей
Слайд 3Функции липидов в организме
- Резервно-энергетическая функция, обеспечиваемая триглицеридами.
Мембранообразующая функция, в
основном, связанная с метаболизмом глицерофосфолипидов.
Рецепторно-посредниковая функция, обеспечиваемая, главным образом, гликосфинголипидами.
Регуляторно-сигнальная
функция, связанная, в первую очередь, с липидными спиртами (стероидами).Слайд 4Примеры нарушений резервно-энергетической и барьерной функций липидов
Ожирение
Липомы
Жировая трансформация
Липодистрофии
Истощение
Недоношенность
Аутоантитела к кардиолипину
Кровяной
«тромбопластин»
Нарушения в работе карнитинового челнока
Действие гемолитических ядов
Абеталипопротеине-мия
Слайд 5Примеры патологии рецепторно-посредниковой и сигнальной функции липидов
Антитела и аутоантитела к
гликолипидам
Гликосфинголипи-дозы
Церамидный путь торможения апоптоза
Простагландин-опосредованные эффекты интерлейкинов
посредники ростовых факторов, роль в
коканцерогенезеЛипономные регуляторы экспрессии генов
Гипер- и гипокортицизм
Гипер- и гипогонадизм
Синдром Видаля
Слайд 6Классификация холестеринопатий
Общие холестеринопатии.
I.I. Холестериноз
I.2. Холестерино-дефициты
Дисхолестеринемии
II.1. Гиперхолестеринемии
II.1.1. Первичные
Семейная наследственная гиперхолестеринемия.
Гиперхолестеринемия
при семейной гипертриглицеридемии
Семейная дизбеталипопротеинемия
II.1.2. Вторичные
механическая желтуха
первичный билиарный цирроз печени
сахарный диабет
гипотироз
нефротический
синдромгиперкортицизм
моноклональные гаммапатии
гепатома
беременность
применение пероральных контрацептивов
отравление ДДТ
Слайд 7Классификация холестеринопатий - продолжение
II.2. Гипохолестеринемии
II.2.1. Первичные
семейная абеталипопротеинемия
семейная гипобеталипопротеинемия
семейная анальфалипопротеинемия
II.2.2.
Вторичные
печёночно-клеточная недостаточность
анемия
гипертироз
Локальный холестериноз
III.1. Первичные болезни накопления ХН
Болезнь Вольмана (первичный ксантоматоз)
Болезнь
острова Тэнжиситостеринемия
церебросухожильный ксантоматоз
метахроматическая лейкодистрофия
первичное ожирение
III.2. Вторичные болезни накопления ХН.
холелитиаз
гистиоцитоз Х, вкл. болезнь Хэнда-Шюлера-Крисчена
рассеянный склероз
болезнь Ниманна-Пика
наружный экссудативный ретинит
вторичное ожирение.
Слайд 8Липиды в диете
гигиенически рекомендуется поступление липидов на уровне 30% суточного
калоража, причем доля растительных липидов от этого общего количества должна
быть не менее 30%Полугодовая безлипидная диета истощает запасы жирорастворимых витаминов (F, A, D, E, K, Q)
Не менее 1%, а у детей, беременных и кормящих женщин – до 2% калорийности суточного рациона должны поступать с эссенциальными полиеновыми кислотами (4-8 г/с).
Трансформация пищевых нелипидных веществ через ацетил-КоА в липиды невозможна без адекватного действия инсулина.
Неполная трансформация углеводов в липиды – основная причина кетоза.
Слайд 9алиментарная липидная недостаточность.
Линолевая кислота Δ3
этерифицирует более половины всех эфиров холестерина.
При наличии в диете линолевой кислоты, остальные полиеновые кислоты, рассматриваемые
ниже, могут возникать из нее в организме.Линоленовая кислота Δ4
Ее количество в организме минимально, но ее линоленовое производное является важным промежуточным продуктом превращения полиненасыщенных жирных кислот.
Особенно богато ими конопляное и льняное масло. В первом преобладает линолевая, во втором – линоленовая кислота. Подсолнечное, кукурузное и хлопковое масла – обильный источник линолевой кислоты, но линоленовой не содержат. В кокосовом, наоборот, нет линолевой.
Арахидоновая кислота Δ4
Поступает только из животных продуктов, в частности, свиного жира, мяса, печени и рыбы. Является предшественницей важнейших аутокоидов – эйкозаноидов, участвующих в воспалении, преиммунном и иммунном ответе, модуляции и опосредовании эффекта других биорегуляторов В организме может возникать на основе линолевой кислоты, при наличии пиридоксина.
Тимиодоновая кислота Δ5
содержится в животных морепродуктах и, особенно, рыбьем (в частности, скумбриевом) жире. Особенностью ее метаболической роли считают возможность ее преобразования непосредственно в простациклин (PgI2),
Проявления дефицита «витамина F»
Задержка роста, алопеция, дерматит, у крыс - некроз хвоста, гиперемия и отек почек. Роговая дистрофия и гиперкератоз
облегчается разобщение фосфорилирования и окисления. возникает гиперхолестеринемия т.к. ослабляется дренажная функция ЛПВП в отношении холестерина тканей, липопротеиды без эссенциальных жирных кислот менее устойчивы к окислению и гликированию, ускоряется атерогенез. Ослабляется липотропное действие холина, метионина и ряда витаминов, что способствует стеатозу печени.
Слайд 10Стеаторея: этиология, проявления
Из-за отсутствия желчи в кишечнике (синдром ахолии).
Из-за нарушения
поступления в кишечник панкреатического сока. ухудшению эмульгирования и переваривания жиров
способствует и низкая кислотность желудочного сока.Из-за первичной мальабсорбции (целиакия, тропическая спру, болезнь Уиппла, другие хронические энтериты, гиповитаминоз по фолиевой кислоте).
При приеме значительных количеств тугоплавких липидов животного происхождения (например, бараньего жира), особенно у детей.
При ускоренной перистальтике кишечника.
При ингибирующем действии антибиотиков (неомицин, хлортетрациклин) и блокаторов фосфорилирования (монойодацетат, флоридзин) на функции энтероцитов.
При гипокортицизме, в связи с потерей натрия и осмотическими нарушениями.
При избытке двухвалентных щёлочноземельных катионов в пище и воде, что способствует образованию труднорастворимых кальций-магниевых солей жирных кислот.
стул становится частым и липким, из-за ахолии - часто глинистым на вид, содержит липидные капли и беловатые комочки мыл (кальциевых и магниевых солей жирных кислот). При хронической стеаторее вторично развивается гиповитаминоз по жирорастворимым витаминам. Довольно закономерны коагулопатия (vit. K) и остеопороз (vit. K & D). Если стеаторея вызвана ахолией, то она сопровождается обесцвечиванием кала.
Слайд 11Липопротеиды – транспортная форма липидов
Частицы ЛП имеют сферическую форму и
состоят из гидрофильной оболочки и гидрофобного ядра. Гидрофильная оболочка –
это вязкий мозаичный монослой, содержащий полярные фосфолипиды и ХН, а также апопротеины. Она обеспечивает растворимость ЛП и (благодаря сигнальной роли апопротеинов) определяет пути метаболизма и судьбу каждого класса липопротеидных частиц. Гидрофобное ядро содержит основной груз такой транспортной частицы: это могут быть неполярные ЭХ и триглицериды (ТГ) в разных соотношениях, в зависимости от класса ЛПСлайд 13Электрофорез и седиментационные свойства ЛП
Разделение ЛП на классы достигается при
ультрацентрифугировании в градиенте плотности, так как они имеют разную скорость
флотации (Sf). ХМ, даже при обычном цетрифугировании или стоянии плазмы в пробирке, всплывают. Остальные ЛП тонут с разной скоростью, наивысшей у ЛПВП.. При электрофорезе на ацетилцеллюлозе и бумаге наиболее крупные по размеру ХМ остаются на старте. ЛПОНП формируют пре-ЛП фракцию, ЛППП перемещаются в так называемой “медленной ”, а ЛПНП– представляют ЛП фракцию, ЛПВП мигрируют как ЛП.
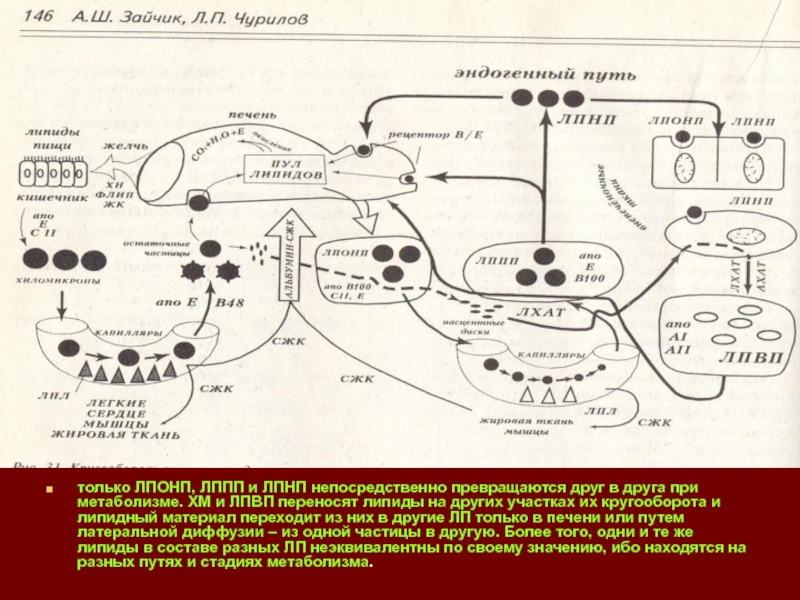
Слайд 14только ЛПОНП, ЛППП и ЛПНП непосредственно превращаются друг в друга
при метаболизме. ХМ и ЛПВП переносят липиды на других участках
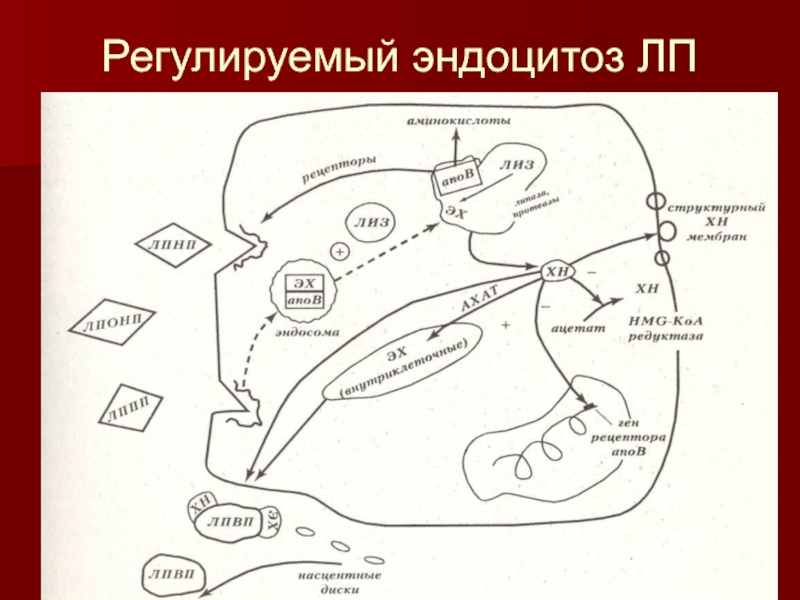
их кругооборота и липидный материал переходит из них в другие ЛП только в печени или путем латеральной диффузии – из одной частицы в другую. Более того, одни и те же липиды в составе разных ЛП неэквивалентны по своему значению, ибо находятся на разных путях и стадиях метаболизма.Слайд 17Как клетки адаптируются к избытку ХН когда рецепция ЛП в
норме
Усиливается деградация компонентов ЛП в лизосомах
ХН подавляет продукцию новых клеточных
апо-В/Е-чувствительных рецепторов, и клетка «глохнет» по отношению к новым частицам ЛПНП.Снижается продукция собственного клеточного ХН, так как ингибируется фермент окси-метил-глутарилкоэнзим-А-редуктаза.
Происходит реэтерификация избытка ХН с помощью активации тканевой ацил-холестерин-ацил-трансферазы (АХАТ), которая и переводит ХН в ЭХ.
Главным механизмом, предохраняющим ткань от избытка ХН, служит дренажная система ЛПВП. В работе этого механизма участвуют насцентные диски, образованные из оболочки ХМ, частицы ЛПВП, собранные в печени и кишечнике на основе апопротеинов А, а также фермент лецитин-холестерин-ацил-трансфераза (ЛХАТ).
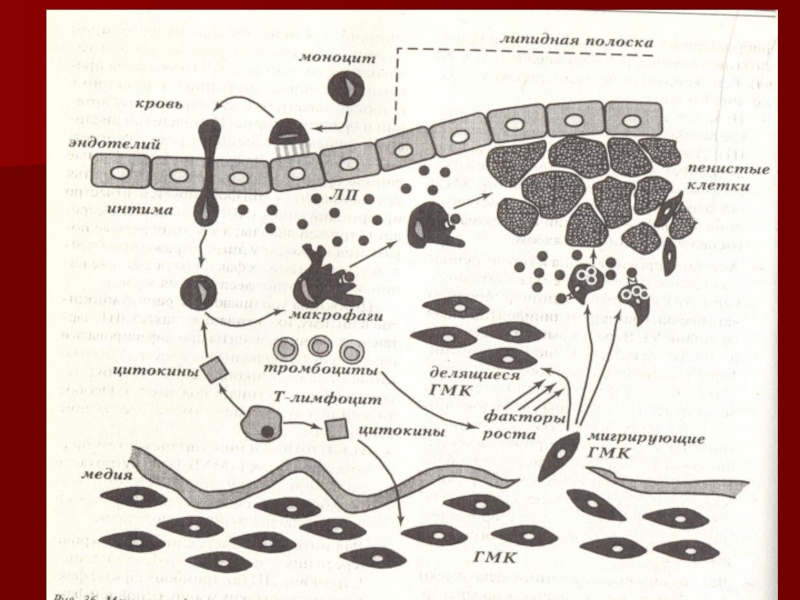
Слайд 18Нерегулируемый захват ЛП – механизм ксантоматоза и атерогенеза
Принципиально возможен, особенно
при высокой концентрации и видоизменении ЛП, а также в условиях
цитокиновой активации макрофагов (например, с помощью моноитарного колониестимулирующего фактора – М-КСФ), нерегулируемый прямой эндоцитоз липопротеидных частиц. В этом процессе участвуют, по-видимому, «мусорные» рецепторы, чувствительные к производным ЛП - перекисным дериватам, а также гликозилированным и ацетилированным ЛП, в изобилии возникающим при патологии. В макрофаги могут попадать и иммунные комплексы с участием ЛП. Вышеописанные тонкие регуляторные механизмы, запускаемые при физиологической ассоциации интактных ЛП частиц с апо-В/Е-чувствительными рецепторами, при этом не срабатывают или осуществляются в недостаточной степени. Состояния, сопровождаемые обильным накоплением и усиленной модификацией ЛП (кормление избытком холестерина, сахарный диабет, блокада естественных путей регулируемого эндоцитоза ЛП и дренирования тканей) приводят к резкой активации нерегулируемого захвата ЛП, посредством «мусорных» рецепторов и механизмов фагоцитоза. Эти процессы играют ключевую роль при формировании скоплений макрофагальных клеток, перегруженных ЛП – ксантом. Ксантоматоз может охватывать различные элементы системы мононуклеарных фагоцитов и служит стигмой атерогенезаСлайд 19Гиперлипопротеинемии
Гиперлипопротеинемиями (ГЛП) называются нарушения образования, транспорта и утилизации ЛП, сопровождаемые
повышением плазменного уровня ХН и/или ТГ.
Диcлипопротеинемии – более широкое
понятие, включающее, в частности, все ГЛП. К этой группе относятся также гиполипопротеинемии, алипопротеинемии и комбинированные расстройства (с избытком одних и дефицитом других ЛП).Слайд 20Сколько ХН и ТГ надо?
Уровень общего ХН плазмы менее 5,2
мМ/л (200 мг/дл) связан с низкой степенью риска атеросклероза. Уровень
от 5,2 до 6,0 мМ/л является пограничным и говорит о средней степени риска. Его можно расценивать, как умеренную гиперхолестеринемию. При уровне ХН выше 6,0 мМ/л (240 мг/дл) имеется выраженная гиперхолестеринемия и высокий риск атеросклероза. У детей желаемый уровень общего ХН должен составлять до 180 мг/дл, а ХН в составе ЛПНП до 110мг/дл.Уровень общих ТГ плазмы ниже 1,6 мМ/л (140 мг/дл) связан с низкой степенью риска атеросклероза. Уровень ТГ от 1,6 до 2,2 мМ/л (140-200 мг/дл) допустим и может расцениваться как начальная степень гипертриглицеридемии. Уровень свыше 2,2 до 2,8 мМ/л (200-250 мг/дл) нежелателен и представляет повышенный риск для здоровья. Уровень более 2,8 мМ/л (250 мг/дл) является выраженной гипертриглицеридемией и означает высокий риск той или иной патологии, в зависимости от типа ГЛП.
Уровень ЛПНП составляет 130-430 мг/дл (1,3-4,3 г/л) и прямо коррелирует со степенью риска атеросклероза. Цифры выше 4,3 г/л характерны для ряда атерогенных ГЛП.
Физиологический уровень ЛПВП для мужчин находится в пределах 125-425 мг/дл (1,3-4,3 г/л), а у женщин - выше из-за высокого содержания эстрогенов, способствующих синтезу ЛПВП, и составляет в норме 250-650 мг/дл (2,5-6,6 г/л). Снижение уровня ЛПВП ниже этих цифр умеренно повышает риск атеросклероза, при уменьшении уровня ЛПВП ниже 1,05 г/л у мужчин и 1,30 г/л – у женщин, риск атеросклероза становится высоким
Уровень ХН в ЛПВП должен превышать 35 мг/дл (0,9 мМ/л). Более низкие цифры коррелируют с повышенным риском атеросклероза и ИБС в восемь раз сильнее, чем общий ХН плазмы и в 4 раза сильнее, чем ХН в составе ЛПНП.
Слайд 21КОЭФФИЦИЕНТ КЛИМОВА – ИНТЕГРАЛЬНЫЙ ЛИПИДОЛОГИЧЕСКИЙ ПОКАЗАТЕЛЬ
В качестве интегрального критерия вышеперечисленных
липидологических показателей, А.Н. Климов (1977) предложил холестериновый коэффициент атерогенности (ХКА).
ХКА= ХН(общий)-ХН(ЛПВП) / ХН(общий)В норме ХКА растет с возрастом. Желаемый ХКА составляет у новорожденных – 1,0; у женщин детородного возраста – 2,2; у мужчин до 40 лет – 2,5-3; у мужчин после 40 до 60 лет – 3-3,5. В группе долгожителей (старше 90 лет) он оказался менее 3,0. При ИБС величина ХКА, как правило, более 4 и нередко достигает 6. В зарубежной литературе аналогичную прогностическую роль отводят величине ХН в составе ЛПНП, определяемой по следующей формуле:
ХН (ЛПНП) = {ХН (общий) – ХН (ЛПВП)} – ТГ (общие)/5
Величины ХН (ЛПНП) менее 3,4 мМ/л (130 мг/дл) желательны, поскольку связаны с пониженным риском атеросклероза. Уровень от 3,4 до 4,1 мМ/л (до 159 мг/дл) считается пограничным, а при превышении 4,2 мл (160 мг/дл) риск атеросклероза повышен.
Слайд 22Первичная гиперлипопротеинемия I типа или болезнь М. Бюргера-О. Грютца (аутосомно-рецессивный
дефект ЛПЛ).
АР,1/1000000
ХМ
Дефицит ЛПЛ
Эруптивные ксантомы, роговичная дуга
ХН –N, ТГ
- КА<0,09Cливкообразный слой при отстое плазмы, прозрачна после отстоя
Панкреатит
Абдоминальные колики, гепатоспленомегалия. Неатерогенна.
Лечение –Диета
Вторичные формы –Системная красная волчанка и Иммунопатологические гломерулонефриты
Слайд 24Первичная гиперлипопротеинемия 5 типа развивается при аутосомно-рецессивном отсутствии апопротеина С
II
АР, 0,02%
ЛПОНП+ХМ Эруптивные ксантомы, корнеальная дуга
ТГ , ХН
слегка повышенКА 0,09 - 0,15 плазма Опалесцирует, При от-стое дает сливкооб-разный слой
Лечение – диета,, клофибрат
Слайд 25Гиперлипопротеинемия 2а типа
АД 0,2%
ЛПНП
Дефект Рецептора апоВ/Е.
Сухожильные Ксантомы
ХН
ТГ = N
Индекс
ХН/ТГ >3,5
Слайд 26ГЛП 2а – сухожильная ксантома
Плазма прозрачна
Ранняятяжелая ИБС, Вес в норме.
Лечение:
Гемфиброзил, Ниацин, Ловастатин. Холестирамин.
Приобретенные формы:
Гипотироз, гиперкорти-цизм, Пище-вая перегрузка ХН и
ТГ, перемежающаяся порфирия, сахарный диабетСлайд 27Гиперлипопротеинемия III типа
АР (с порого-вым эф-фектом диеты)
апо-Е
Ладон-ные итуберозные ксантомы, следы от колец.
ТГ
ХН>=, КА 0,45
Плазма Мутноватая,незначитель-ный
сливкообразный слойУскорение атеросклеро-за, Облитерирую-щие заболева-ния ко-нечно-стей, инсульты, стеатоз, диабет, гиперурикемия
Гемифиброзил, клофибрат, РР, Эстрогены у пациенток.Диета.
Вторичные ормы: Холестаз,Гипоти-роз. МоноКлональные гаммапатии
Слайд 29Гиперлипопротеинемия IV типа
– самая распространенная дизлипопротеинемия. Наследственный первичный вариант этого
синдрома известен как семейная гипертриглицеридемия. Это аутосомно-доминантное расстройство, проявляющееся после
полового созревания. У пациентов повышен уровень ТГ натощак, хотя и не так сильно, как при ГЛП I и V типов. Уровень ХН в норме. Ксантоматоза нет, но часто имеется характерное отложение жира на лице и шее – лицо Луи Филиппа, знакомое по историческим карикатурам Г. Доре. Для больных IV типом ГЛП часто характерен метаболический синдромКА<1
Плазма Опалесцирует,сливок при от-стое недаёт
Слайд 33Становление понятия о МС
абдоминальное ожирение (андроидное, гипертрофическое, «яблочное»),
Инсулинорезистен-тность и/или
гиперинсулинемия,
нарушение толерантности к глюкозе (ИНСД 2 типа),
артериальая гипертензия,
дислипидемия,
нарушение гемостаза,
гиперурикемия
микроальбуминурия .
Еще в 1922 г. классик отечественной терапии Г.Ф. Ланг первым заметил частое сочетание СД, гипертонической болезни (ГБ), АСК, ожирения и расстройств жирового и пуринового обменов.
Сочетание АГ, гипергликемии и гиперурикемии было описано в 1923 г. шведским врачом Э. Кюлином. .
В 1947 г. Дж. Вог обратил внимание на то, что ожирение мужского тпа (андроидное, абдоминальное, «яблочное») чаще встречается у лиц с СД 2 типа и сердечнососудистыми заболеваниями.
в 1948 г., возможность развития АГ на фоне избыточной массы тела и гиперурикемии показал выдающийся советский терапевт Е.М. Тареев.
В 1991 г. австралиец П. Циммерт предложил включить в синдром Х центральное ожирение
Слайд 36Эпидемиология МС свидетельствует о том, что его «вспышки» возникают во
2-м3-м поколениях индивидов в сообществах, испытывающих резкую ломку колониально-аграрных стереотипов
существования и урбанизацию с повышением уровня жизниСлайд 37в новую эпоху именно то, что обеспечивало популяционную адаптацию к
голоданию и перерасходу калорий, стало бременем «цивилизованного» человека.
массовое появление
МС, ставшего проблемой здравоохранения во второй половине XX века, можно интерпретировать как реакцию человечества на переход к относительно малоподвижному и изобильному образу жизни. По классической гипотезе Дж. В. Нила (1962), многие тысячелетия эволюция человека проходила в условиях давления естественного отбора в пользу закрепления «генов бережливости», обеспечивавших повышенную живучесть и экономное расходование энергетического сырья в условиях дефицита еды и подвижного образа жизни крестьян, охотников, собирателей.
К этому можно добавить, что климатические факторы тропиков и субтропиков, где сформировался человек, способствовали закреплению аллелей, сберегающих натрий в условиях напряженной адаптации к перегреванию.
Не следует забывать о «теории узкого горла», принимаемой многими антропологами и согласующейся с данными об ограниченном полиморфизме митохондриальных генов. Согласно ей, все ныне живущие люди – потомки весьма ограниченной по размеру группы кроманьонцев, выживших в наиболее экстремальный период, связанный с пищевым дефицитом
Слайд 39МС развивается на аддитивно-полигенной основе
Генетические дефекты инсулинового рецептора в хромосоме
19. Их известно более 50,
Генетический дефект хромосомы 15q, обусловливающий
пострецепторную мультигормональную резистентность к андрогенам, инсулину, лептину Ген белка-переносчика длинноцепочечных свободных жирных кислот в хромосоме 4.
малой чувствительностью печеночной фосфофруктокиназы к обратному ее ингибированию
Ген β3-адренорецептора,
наследственные изменения структуры глюкозопереносящего белка GLUT 1
ген ангиотензин-конвертазы и ген ангиотензиногена
генетические дефекты в 5-м локусе гена глюкокортикоидного рецептора
При наличии сверхэкспрессивного гена SRC9A1, управляющего натрий-протонным противопереносчиком, возникает внутриклеточное накопление Na+ и Ca++, увеличение чувствительности клеток к действию ангиотензина и норадреналина, формируется АГ. Инсулин способствует экспрессии этого гена, а крысы SHR, развивающие спонтанно АГ и другие компоненты МС, обладают генетическим дефектом данного белка.
Ген ADD1/SREBP1 влияет одновременно на дифф-ку фибробластов в липоциты, экспрессию рецепторов ЛПНП и на синтез жирных кислот и стероидов в печени,
Генетические расстройства, вызванные полиморфизмом генов субстратов инсулинового рецептора IRS-I и II, гликогенсинтетазы, глюкокиназы
Ген адипонектина в хромосоме 3q
Слайд 40Пермиссивный эффект генов при развитии МС
при формировании аддитивно-полигенного наследования МС
с пороговым эффектом имеется пермиссивное действие продуктов разных генов, сцепленных
с риском МС.Так, инсулинорезистентность могла бы быть скомпенсированной, если бы не генетические ограничения ответа В-клеток островков Лангерганса на гипергликемию;
гиперинсулинемия не давала бы АГ, если бы не наличие сверхэкспрессивных аллелей натрий-водородного насоса;
МС не влиял бы столь тромбогенно на сосудистую стенку, если бы не дефицит продукции адипонектина
ЧТОБЫ РАЗВИТЬ МС - НАДО ИМЕТЬ НЕСКОЛЬКО ГЕНЕТИЧЕСКИХ ОСОБЕННОСТЕЙ СРАЗУ
Слайд 41В этиологии МС роль выявляющих пороговых факторов играют особенности взаимодействия
предрасположенных к нему индивидов со средой, включая:
гиперкалорийное, обогащенное жирами и
легкоусвояемыми углеводами питание, злоупотребление алкоголем,
курение сигарет,
хронический стресс,
гиподинамию, дефицит пищевых антиоксидантов
Большое значение среди эпигенетических предпосылок развития МС придают внутриутробной гипотрофии и недоношенности Считается, что эти факторы могут сформировать у индивида «бережливый фенотип», предрасполагающий в катамнезе к инсулинорезистентности, АГ и ожирению
Так как при МС важную роль играют цитокины, в том числе – характерные для ответа острой фазы и хронического воспаления, то не исключено, что в будущем обнаружатся этиологические флогогенные агенты, побуждающие липоциты их вырабатывать, например, аутоантитела или не идентифицированные пока латентные инфекции.
Слайд 42ПАТОГЕНЕЗ МС
Существующие представления о патогенезе МС укладываются в рамки трех
теорий.
Наиболее старая из них – глюкоцентрическая.
В конце 80-х
гг. прошлого века ей на смену пришла липоцентрическая теория.Наконец, в настоящее время наиболее бурно развиваются исследования в русле липокиновой теории МС.
По глюкоцентрической гипотезе, в основе развития как СД 2 типа, так и МС лежит единый патологический процесс – инсулинорезистентность периферических тканей, следствием чего является гиперинсулинемия. Именно инсулинорезистент-ность и сопутствующая ей гиперинсулинемия связывают все метаболические расстройства, наблюдающиеся при МС
Слайд 43По липоцентрической теории, ключевую роль в развитии метаболического синдрома играет
абдоминально-висцеральная жировая ткань.
Абдоминальный жир обладает высокой метаболической активностью, является
богатым источником СЖК, а также секретирует большое количество цитокинов, особенно ФНО- и лептина, которые поступают отсюда непосредственно в портальную систему и в печень. Адипоциты абдоминальной области липолитически более чувствительны, чем другие. В абдоминальных липоцитах гораздо больше -адрено-рецепторов с более высокой активностью. В остальных липоцитах преобладают -адренорецепторы. Важно, что 3-адренорецепторы липоцитов не регулируются катехоламинами по принципу обратной связи, и липолиз в них особенно активизируется по мере развития свойственной МС симпатикотонии.
по липоцентрической теории, главным звеном МС служит избыток жира, превышающий возможности липоцитов по его безопасному хранению. Это вызывает «выплеск» липидов за пределы малых липоцитов подкожного жира и исчерпание возможностей их пролиферации. Нарушается дифференцировка субкутанных липоцитов. Жир вызывает их гипертрофию, возрастание размера клеток, а затем, по исчерпании резервов депонирующей функции подкожной жировой ткани, перемещается в липоциты абдоминальные
Важным звеном патогенеза МС, связанным с метаболической ролью висцерального жира и подчеркиваемым липоцентрической теорией, служит избыток СЖК в крови.
Инсулинорезистентность не позволяет инсулину эффективно ингибировать липолиз. Избыток СЖК снижает чувствительность печени и других тканей к инсулину вторично как в силу поставок альтернативного субстрата окисления, так и из-за нарушений в пострецепторной передаче инсулинового сигнала, обусловливая порочный круг в патогенезе МС.
При избытке СЖК захват глюкозы в мышцах снижается. Этим звеньям патогенеза МС способствуют наследственные особенности белка-переносчика СЖК и дефекты митохондриального окисления СЖК в мышцах у многих лиц с СД 2 типа (см. выше). Все это вызывает компенсаторные гиперинсулинемию и гиперлептинемию, которые стимулируют симпатическую нервную систему. Инсулин усиливает экспрессию противопереносчика натрия/водорода, способствующего задержке натрия и кальция и развитию АГ