Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Поражение оболочек головного и спинного мозга
Содержание
- 1. Поражение оболочек головного и спинного мозга
- 2. Анатомическая характеристика оболочек головного и спинного мозга
- 3. Анатомическая характеристика оболочек головного и спинного мозга
- 4. Анатомическая характеристика оболочек головного и спинного мозга
- 5. Анатомическая характеристика оболочек головного и спинного мозга
- 6. Анатомическая характеристика оболочек головного и спинного мозга
- 7. Анатомическая характеристика оболочек головного и спинного мозга
- 8. Анатомическая характеристика оболочек головного и спинного мозга
- 9. Анатомическая характеристика оболочек головного и спинного мозга
- 10. Анатомическая характеристика оболочек головного и спинного мозга
- 11. Анатомия ликворопроводящих путей К ликворопроводящим путям
- 12. Анатомия ликворопроводящих путей Цистерны субарахноидального пространства6Цистерна
- 13. Анатомия ликворопроводящих путей
- 14. Анатомия ликворопроводящих путей В области большого
- 15. Анатомия ликворопроводящих путей Желудочковая система состоит
- 16. Анатомия ликворопроводящих путей
- 17. Анатомия ликворопроводящих путей СМЖ вырабатывается сосудистыми
- 18. Анатомия ликворопроводящих путей Общее количество СМЖ
- 19. Анатомия ликворопроводящих путей Классификация гидроцефалии по
- 20. Анатомия ликворопроводящих путей Нормотензивная гидроцефалия –
- 21. Основные ликворологические исследованияМетодика выполения люмбальной пункции
- 22. Основные ликворологические исследования Показания для проведения
- 23. Основные ликворологические исследования Противопоказания для проведения
- 24. Основные ликворологические исследования Особенности проведения ЛП
- 25. Основные ликворологические исследованияОсобенности проведения ЛП ЛП
- 26. Основные ликворологические исследования. Люмбальная пункция
- 27. Основные ликворологические исследования У небольшой
- 28. Основные ликворологические исследованияЛиквородинамические пробы При выполнении
- 29. Основные ликворологические исследования Проба со сдавлением
- 30. Основные ликворологические исследования Проба со сдавлением
- 31. Клинические проявления менингита складываются из трех основных синдромов:Синдром инфекционного заболевания;Менингеальный (оболочечный) синдром;Синдром воспалительных изменений СМЖ
- 32. Клинические проявления менингитаСиндром инфекционного заболевания:лихорадкой (38-39*С и
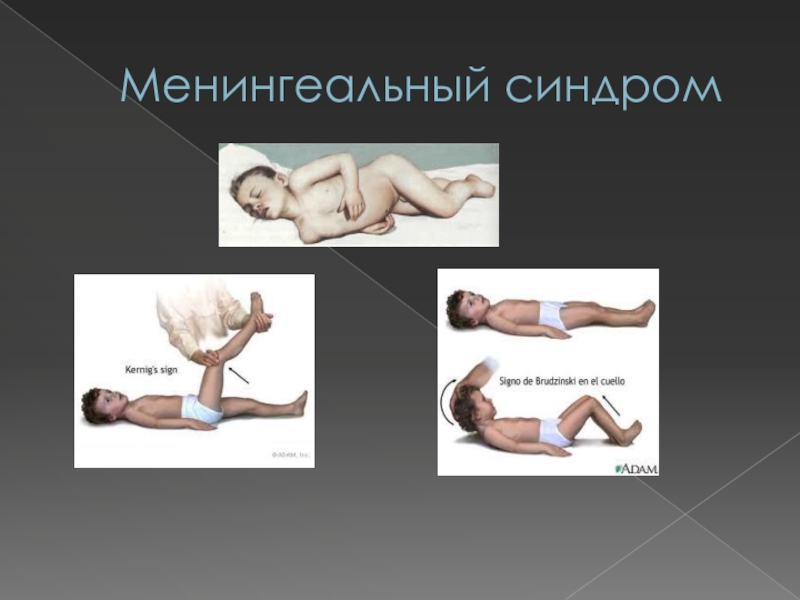
- 33. Менингеальный синдром Менингеальный синдром – это
- 34. Менингеальный синдромОбщемозговые симптомы:- головная боль распирающего характера.
- 35. Менингеальный синдром Собственно оболочечные (менингеальные) симптомы:1.
- 36. Менингеальные cимптомы
- 37. Менингеальные симптомыМенингеальные симптомы:1. Ригидность затылочных мышц –
- 38. Менингеальные симптомы Менингеальные симптомы:4. Верхний симптом Брудзинского
- 39. Менингеальный синдром Менингеальные симптомы у детей раннего
- 40. Менингеальный синдром
- 41. Менингеальные симптомы Признаки, указывающие на напряжение
- 42. Менингеальный синдром Менингизм Наличие менингеальных симптомов
- 43. Менингеальный синдромМенингизм Причины менингизма:Интоксикация при инфекционных
- 44. Менингит Менингит – воспаление оболочек головного
- 45. Менингит Классификация Менингиты делят на:Церебральные
- 46. МенингитКлассификация По степени тяжести:легкие;средней тяжести;тяжелые;крайне тяжелые. По темпу развития :сверхострые (молниеносные);острые;подострые;хронические;рецидивирующие.
- 47. МенингитКлассификация Различают также первичные и вторичные
- 48. МенингитКлассификацияПо этиологии менингиты делятся:Бактериальные; они могут быть
- 49. Менингит Головная боль, рвота, лихорадка состовляют
- 50. Менингит. ЭтиологияЭтиологическая структура острых гнойных бактериальных менингитов
- 51. ЭтиологияВ Республике Беларусь в этиологической структуре бактериальных
- 52. ЭпидемиологияРаспространение менингитов - повсеместное. Периодически, каждые 10
- 53. ПатогенезПути проникновения возбудителей в оболочки мозга различны.
- 54. Диагностика Основные дифференциально-диагностические показатели СМЖ в норме и при заболеваниях ЦНС
- 55. Диагностика Основные дифференциально-диагностические показатели СМЖ в норме и при заболеваниях ЦНС
- 56. Диагностика Основные дифференциально-диагностические показатели СМЖ в норме и при заболеваниях ЦНС
- 57. Лечение
- 58. Лечение Эмпирическая антибактериальная терапия ОБМ с учетом возраста больного
- 59. Лечение Эмпирическая антибактериальная терапия ОБМ с учетом возраста больного
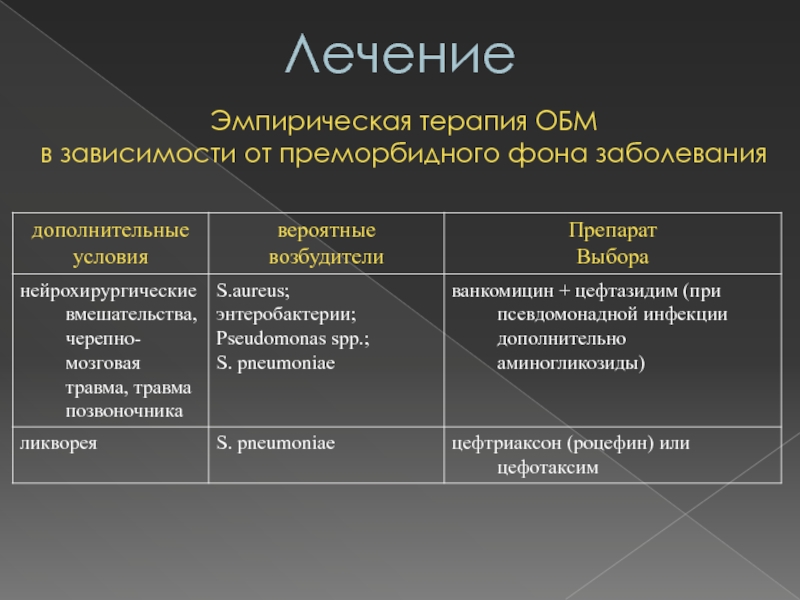
- 60. ЛечениеЭмпирическая терапия ОБМв зависимости от преморбидного фона заболевания
- 61. ЛечениеЭмпирическая терапия ОБМ по результатам бактериоскопического исследования ликвора
- 62. Лечение
- 63. Лечение
- 64. Субарахноидальное кровоизлияние Субарахноидальное кровоизлияние представляет собой
- 65. Субарахноидальное кровоизлияние На догеморрагическом этапе у
- 66. Субарахноидальное кровоизлияние Критерии диагностики: острое возникновение
- 67. Субарахноидальное кровоизлияниеБоль по типу «удара по голове», пульсация в затылке – ОСНОВНОЙ СИМПТОМ!!!
- 68. Субарахноидальное кровоизлияниеМногократная рвотаСудорожный синдромНарушение сознанияМенингеальная симптоматика (6
- 69. Субарахноидальное кровоизлияние
- 70. Субарахноидальное кровоизлияние
- 71. Субарахноидальное кровоизлияние
- 72. Субарахноидальное кровоизлияние
- 73. Субарахноидальное кровоизлияние
- 74. Благодарю за внимание
- 75. Скачать презентанцию
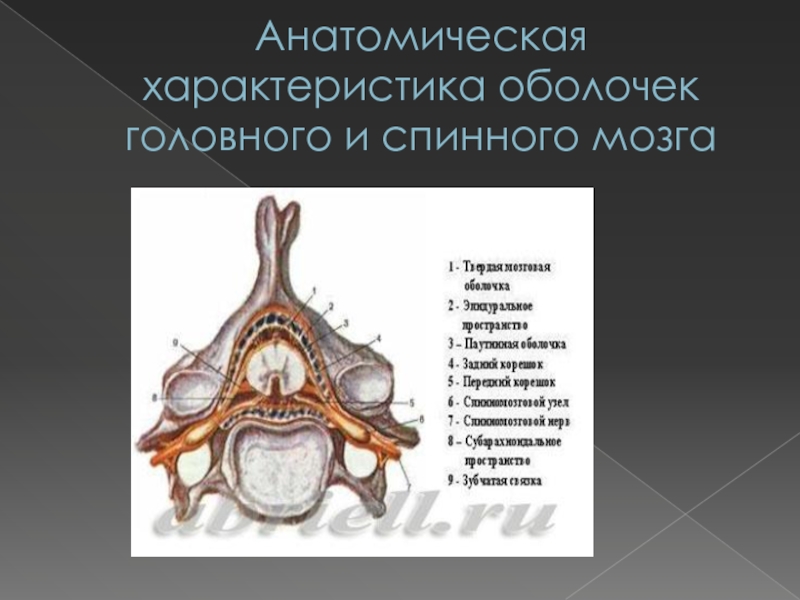
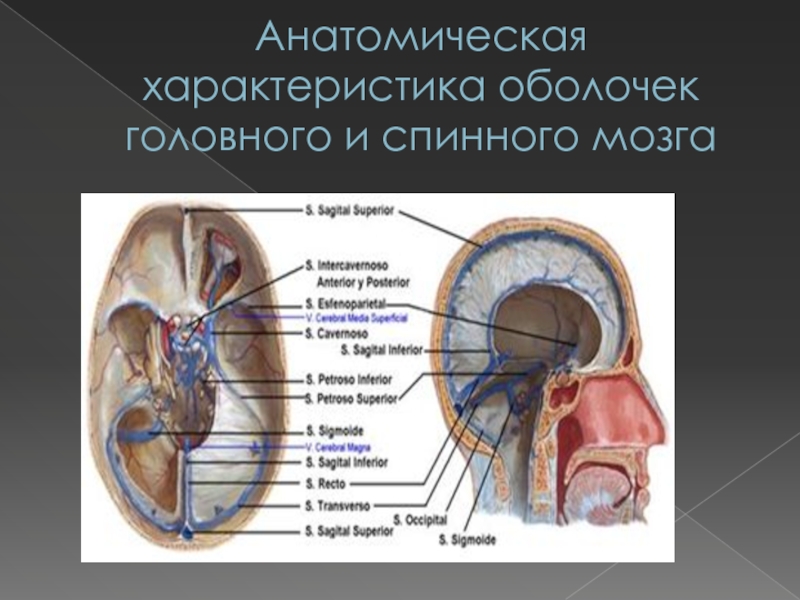
Анатомическая характеристика оболочек головного и спинного мозга Головной и спинной мозг покрывают три оболочки: твердая (dura mater), паутинная (arachnoidea) и мягкая (pia mater).
Слайды и текст этой презентации
Слайд 3Анатомическая характеристика оболочек головного и спинного мозга
Твердая мозговая
оболочка состоит из двух листков. Наружный слой представляет собой надкостницу.
Внутренний слой, собственно твердая мозговая оболочка, образует наружную границу субдурального пространства. В головном мозге твердая мозговая оболочка непосредственно прилежит к костям черепа. В местах , где два слоя твердой мозговой оболочки расслаиваются и отдаляются друг от друга, освобождается пространство для синусов твердой мозговой оболочки.Слайд 7Анатомическая характеристика оболочек головного и спинного мозга
Отростки (дупликатуры)
твердой мозговой оболочки:
Серп большого мозга (falx cerebri), расположен между
полушариями большого мозга;Намет мозжечка (tentorium cerebelli), отделяет затылочные доли большого мозга от мозжечка;
Серп мозжечка (falx cerebelli), расположен между полушариями мозжечка;
Диафрагма турецкого седла (diaphragma sellae), прикрывает сверху турецкое седло;
Стенка меккелевой полости, в которой заключен гассеров (тройничный) узел
Слайд 8Анатомическая характеристика оболочек головного и спинного мозга
У наружного
края большого затылочного отверстия два слоя твердой мозговой оболочки отслаиваются
друг от друга. Продолжение наружного слоя твердой мозговой оболочки становится надкостницей позвоночного канала, внутренний слой окутывает спинной мозг. Пространство между двумя слоями твердой мозговой оболочки называют эпидуральным. Эпидуральное пространство содержит пучки соединительной ткани, рыхлую жировую ткань и внутреннее позвоночное венозное сплетение.Нижний конец твердой мозговой оболочки – люмбальный мешок – с уровня L II содержит только корешки, с уровня S II дуральный мешок переходит в концевую нить (filum terminale), которая в области крестца врастает в надкостницу, переплетаясь с фиброзной копчиковой связкой
Слайд 9Анатомическая характеристика оболочек головного и спинного мозга
Паутинная оболочка
и головного, и спинного мозга представляет собой тонкую, лишенную сосудов
мембрану. Эта оболочка не сплошная, имеет щелевидные отверстия, не заходит в борозды и углубления мозга. На уровне S II паутинная оболочка сливается с мягкой оболочкой спинного мозга в единую концевую нить. В спинномозговом канале от её наружной поверхности отходят зубчатые связки (ligamenta denticulata), которые заканчиваются на внутренней поверхности твердой мозговой оболочки.Паутинная оболочка отделена от твердой оболочки субдуральным пространством, от мягкой мозговой оболочки – субарахноидальным, которое заполнено спинномозговой жидкостью. В субарахноидальном пространстве между паутинной и мягкой оболочками протянуты тяжи и пластинки соединительной ткани; проходящие в нем сосуды как бы подвешены в переплетении трабекул.
Слайд 10Анатомическая характеристика оболочек головного и спинного мозга
Мягкая мозговая
оболочка состоит из тонких слоев мезодермальных клеток, напоминающих эндотелий. Она
прилежит непосредственно к поверхности спинного и головного мозга, богата кровеносными сосудами, обеспечивающими кровоснабжение мозга.Вокруг мозговых сосудов , капилляров, нервных клеток имеются узкие периваскулярные, перикапиллярные, перицеллюлярные пространства, которые носят название пространств Вирхова-Робена, заполненные ликвором и связанные с субарахноидальным пространством (при патологических процессах, например при отеке мозга, они расширяются).
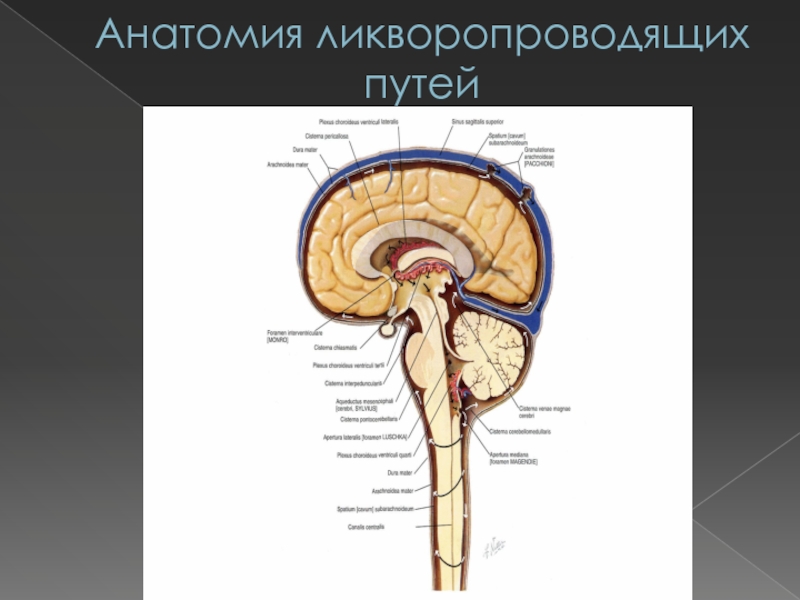
Слайд 11Анатомия ликворопроводящих путей
К ликворопроводящим путям относятся субарахноидальные пространства
головного и спинного мозга, а также желудочки головного мозга .
Субарахноидальное пространство имеет расширения, заполненные ЦСЖ. Подобные расширения субарахноидального пространства называются цистернами.Слайд 12Анатомия ликворопроводящих путей
Цистерны субарахноидального пространства6
Цистерна мозолистого тела, cisterna
corporis callosi, распологается над мозолистым телом;
Цистерна перекреста, cisterna chiasmatis, лежит
впереди зрительного перекреста;Межножковая цистерна, cisterna interpeduncullaris, расположена в fossa interpeduncularis;
Цистерна моста, cisterna pontis, расположена на вентральной поверхности, у перехода среднего мозга в мост;
Мозжечково-мозговая цистерна, cisterna cerebellomedularis, расположена между задним краем мозжечка и дорсальной поверхностью продолговатого мозга;
Цистерна червя мозжечка;
Цистерна большой вены мозга, cisterna venae cerebri magnae, расположена в области поперечной щели мозга, в окружности большой вены мозга;
Цистерна латеральной ямки большого мозга, cisterna fossae lateralis cerebri, залегает в Сильвиевой борозде
Слайд 14Анатомия ликворопроводящих путей
В области большого затылочного отверстия субарахноидальное
пространство головного мозга переходит в аналогичное пространство спинного мозга, причем
непосредственным продолжением мозжечково-мозговой цистерны становится заднее субарахноидальное пространство, а продолжением цистерны моста – переднее субарахноидальное пространство.На уровне L II, где заканчивается спинной мозг, субарахноидальное пространство образует конечную цистерну, размеры которой варьируют в зависимости от возраста. У 3-месячного плода спинной мозг занимает весь внутрипозвоночный канал, не оставляя места для цистерны. У новорожденного конец спинного мозга находится на уровне L III, у детей 5-летнего возраста спинной мозг обычно заканчивается на уровне L I-II. В дальнейшем установившееся соотношение уже не меняется.
Слайд 15Анатомия ликворопроводящих путей
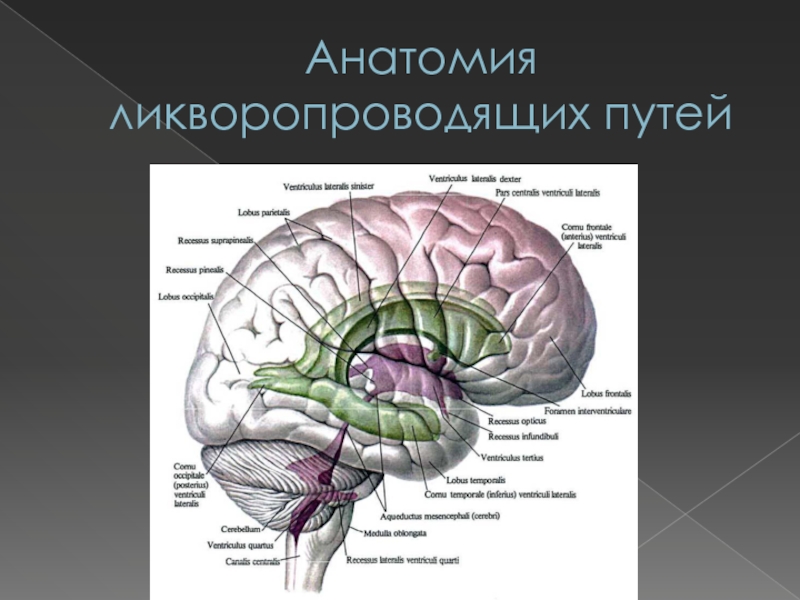
Желудочковая система состоит из двух боковых
желудочков (в каждом из которых выделяют лобный рог, центральную часть,
задний рог и нижний рог); щелевидного III желудочка, заключенного между двумя половинами промежуточного мозга, и IV желудочка, простирающегося от моста до продолговатого мозга. Боковые желудочки сообщаются с III желудочком через межжелудочковые отверстия (Монро); III желудочек сообщается с IV желудочком через водопровод мозга. ЦСЖ вытекает из IV желудочка в субарахноидальное пространство сквозь три отверстия: непарную срединную апертуру (отверстие Мажанди) и парные латеральные апертуры (отверстия Лушки). Непосредственным продолжением IV желудочка является центральный спинномозговой канал.Слайд 17Анатомия ликворопроводящих путей
СМЖ вырабатывается сосудистыми сплетениями боковых, III
и IV желудочков. Сквозь отверстия Лушки и Мажанди СМЖ из
желудочковой системы (внутреннее ликворное пространство)вытекает в субарахноидальное пространство, окружающее головной и спинной мозг (наружное ликворное пространство).СМЖ всасывается, поступая в венозное русло, через грануляции паутинной оболочки (пахионовы грануляции), вдающиеся в венозные синусы твердой мозговой оболочки, в периневральных пространствах черепных и спинномозговых нервов, а также через эпендиму и капилляры лептоменингеальных оболочек.
Слайд 18Анатомия ликворопроводящих путей
Общее количество СМЖ у новорожденных состовляет
15-20 мл, в возрасте 1 года – 35 мл, у
взрослого – 120-150 мл. Ликвор образуется со скоростью 0,35 мл/мин или 500 мл/сут. Избыточное выделение или уменьшение всасывания СМЖ приводит к расширению желудочковой системы (гидроцефалии).Слайд 19Анатомия ликворопроводящих путей
Классификация гидроцефалии по этиологии и патогенезу:
- окклюзионная (вследствие обструкции ликворных путей). Основные причины: внутричерепное объемное
образование (н-р, опухоль, инфаркт или кровоизлияние) или порок развития (н-р, стеноз водопровода мозга или коллоидная киста III желудочка);- арезорбтивная (вследствие недостаточного всасывания СМЖ), в результате окклюзионного заращения пахионовых грануляций после субарахноидального кровоизлияния или менингита;
- гиперсекреторная (вследствие гиперпродукции СМЖ); её причиной обычно служит опухоль (папиллома) хороидального сплетения
Слайд 20Анатомия ликворопроводящих путей
Нормотензивная гидроцефалия – представляет собой сообщающуюся
(арезорбтивную) гидроцефалию, которая сопровождается нарушением циркуляции СМЖ и эпизодическим повышением
внутрижелудочкового давления. Характерная триада симптомов: апраксия ходьбы, деменция, недержание мочи.Слайд 21Основные ликворологические исследования
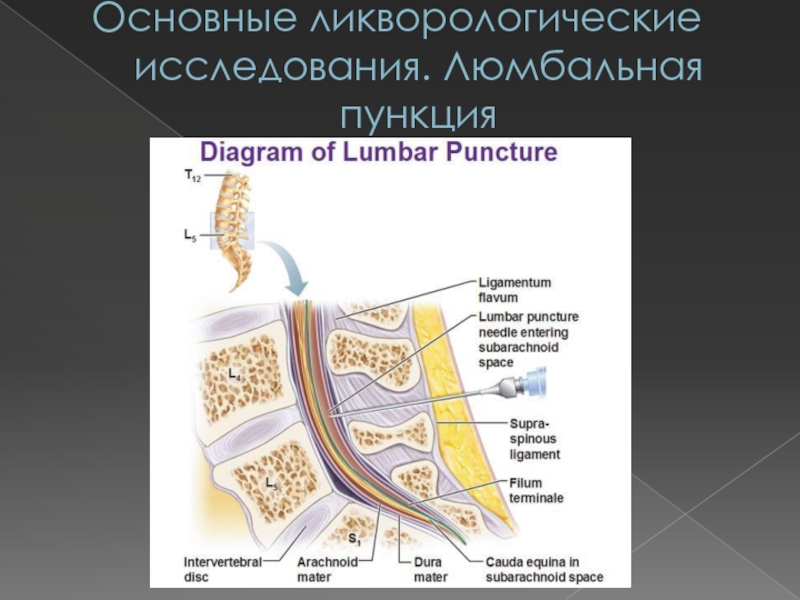
Методика выполения люмбальной пункции
Люмбальная пункция –
метод исследования, с помощью которого проводится забор ликвора для ее
лабораторного исследования, а также для измерения внутричерепного давления, основанный на введении иглы в субарахноидальное пространство спинного мозга на поясничном уровне.ЛП проводится с целью диагностики состава СМЖ, с лечебной или анестезиологической целью.
Слайд 22Основные ликворологические исследования
Показания для проведения ЛП:
Субарахноидальное кровоизлияние при
ушибах головного и спинного мозга;
Менингиты, менингоэнцефалиты и миелиты, арахноидиты и
другие воспалительные осложнения;Ликворрея (истечение ликвора из носа, ушей);
Гидроцефалия ;
Диффузная опухолевая инфильтрация мозговых оболочек;
Неврологические нарушения неясной этиологии (нарушение сознания, эпилептические припадки, полинейропатия);
Эндолюмбальное введение лекарственных препаратов (н-р, АБ при гнойном менингоэнцефалите и др.);
Введение рентгенконтрастных йодсодержащих веществ, воздуха, кислорода, озона (для миелографии)
Слайд 23Основные ликворологические исследования
Противопоказания для проведения ЛП:
Подозрения на внутричерепную
гематому или посттравматический абсцесс мозга (особенно височной локализации);
Выраженность признаков ущемления
ствола мозга в тенториальном или большом затылочном отверстии;При сочетанной ЧМТ: травматический шок, массивная кровопотеря, обширные повреждения мягких тканей спины;
Пролежни, инфекционно-нагноительные процессы в пояснично-крестцовой области
Слайд 24Основные ликворологические исследования
Особенности проведения ЛП
ЛП можно
производить в положении больного лежа и сидя. При пункции в
положении лежа больного укладывают на бок на жестком столе, ноги должны быть согнуты и приведены к животу, спина максимально согнута. Перпендикулярно позвоночнику проводят линию между верхними краями позвздошных костей (линия Якоби), которая соответствует промежутку между остистыми отростками L III и L IV.Детям во избежание травмирования спинного мозга ЛП следует производить ниже L III.
Слайд 25Основные ликворологические исследования
Особенности проведения ЛП
ЛП производят под местным
обезболиванием, с этой целью используют 1-2% р-р новокаина, который вводят
послойно по ходу предполагаемого прокола в количестве 5-10 мл после обработки места выполнения пункции спиртовым р-ром йода. Иглу с мандреном вводят строго саггитально, слегка под углом, открытым в каудальном направлении. На глубине 4-7 см у взрослых (около 2 см у детей) возникает ощущение провала, что является признаком проникновения в субарахноидальное пространство.Слайд 27Основные ликворологические исследования
У небольшой части населения в
первые 3 суток после выполнения ЛП формируется постпункционный синдром. Это
связано с образованием постпункционного дефекта в оболочках и диффундированием СМЖ в окружающие ткани, что приводит к ликворной гипотензии. Причинами могут быть: несоблюдение постельного режима после пункции, выполнение ЛП иглами большого диаметра, исходная гипопродукция СМЖ.Клиника представлена двусторонней головной болью чаще в лобной и (или) затылочной области. Головная боль, как правило, имеет постуральный характер (возникает или усиливается в положении сидя или стоя, уменьшается или исчезает в положении лежа). Могут быть астеновегетативные проявления в виде гипергидроза, тахикардии, колебания АД, повышенной раздражительности и быстрой утомляемости.
Соблюдение постельного режима и проведение адекватной ИТ приводит к регрессу симптомов в течение 3-7 суток.
Слайд 28Основные ликворологические исследования
Ликвородинамические пробы
При выполнении диагностической ЛП следует
проводить ряд проб со сдавлением шейных и брюшных вен, по
результатам которых оценивают проходимость субарахноидальных пространствСлайд 29Основные ликворологические исследования
Проба со сдавлением шейных вен (проба
Квекенштедта). После измерения давления СМЖ I и II пальцами врач
охватывает нижнюю часть шеи, сдавливая шейные вены в течение 5-10 сек. При «+» пробе Квекенштедта высота столбика ликвора в трубке возрастает в 2-3 раза по сравнению с начальной, что свидетельствует о проходимости спинального канала (и яремных вен).Проба со сдавлением шейных вен Пуссепа, при этом голову пациента пригибают к груди, что в норме сопровождается небольшим (на 30-50 мм вод. ст.) повышением уровня давления СМЖ и его возвращением к первичной величине после разгибания шеи.
Слайд 30Основные ликворологические исследования
Проба со сдавлением брюшных вен (проба
Стукея). Кулаком или ладонью надавливают на живот пациента на уровне
пупка в течение 20-25 сек, это приводит к сдавлению брюшных вен. В случаях свободной проходимости ликворных субарахноидальных пространств наблюдается увеличение исходного давления СМЖ примерно в 1,5 раза.Слайд 31Клинические проявления менингита складываются из трех основных синдромов:
Синдром инфекционного заболевания;
Менингеальный
(оболочечный) синдром;
Синдром воспалительных изменений СМЖ
Слайд 32Клинические проявления менингита
Синдром инфекционного заболевания:
лихорадкой (38-39*С и выше);
потливость;
бледность;
общей слабость, вялость,
ломотой в уставах;
озноб;
отказ от еды и питья;
учащение дыхания и
сердцебиения;кожные экзантемы;
воспалительные изменения в периферической крови
Слайд 33Менингеальный синдром
Менингеальный синдром – это комплекс симптомов, обусловленных
раздражением или воспалительным процессом мозговых оболочек, наблюдается при менингитах всех
видов независимо от их этиологии. Он складывается из общемозговых и собственно оболочечных (менингеальных) симптомов.Слайд 34Менингеальный синдром
Общемозговые симптомы:
- головная боль распирающего характера. У детей грудного
возраста головная боль проявляется внезапным монотонным криком («мозговой крик») и
резким беспокойством ;- тошнота;
- повторная, многократная рвота, не связанная с приемом пищи, не приносящая облегчения, без предшествующей тошноты;
- при тяжелом течении – судороги (полиморфные, а при вовлечении в процесс вещества мозга – клонико-тонические), психомоторное возбуждение;
- тяжелое течение менингита может сопровождаться нарушением сознания различной степени, бредом, галлюцинациями.
Слайд 35Менингеальный синдром
Собственно оболочечные (менингеальные) симптомы:
1. Симптомы общей гиперестезии
– непереносимость шума или громкого разговора, усиление головной боли от
сильных звуков и яркого света. Кожная гиперестезия;2. Реактивные болевые феномены, основанные на усилении болевых ощущений:
- симптом Керера – болезненность при пальпации точек выхода затылочных нервов;
- симптом Менделя – резкая болезненность при давлении изнутри на переднюю стенку наружного слухового прохода;
- скуловой симптом Бехтерева – перкуссия по скуловой дуге вызывает усиление головной боли;
- симптом Флатау – расширение зрачков при быстром пассивном сгибании головы;
- офтальмотригеминальный симптом Лобзина – боль при надавливании на глазные яблоки через закрытые веки
3. Менингеальные симптомы (так называемые мышечные тонические напряжения или контрактуры).
Слайд 36 Менингеальные cимптомы
Собственно оболочечные (менингеальные)
синдромы могут возникать вследствие тонического напряжения мышц (мышечные, или "менингеальные"
контрактуры) или представлять собой реактивные болевые симптомы.Генез этих синдромов неоднозначный. В развитии их имеют значение несколько факторов:
- раздражение корешков спинномозгового нерва воспалительным процессом и рефлекторное защитное напряжение мышц, предохраняющее корешки от механического растяжения (рефлекс защиты);
- усиление пирамидных влияний;
- раздражение вегетативных центров в области III и IV желудочков головного мозга, являющихся центрами мышечного тонуса.
Слайд 37Менингеальные симптомы
Менингеальные симптомы:
1. Ригидность затылочных мышц – невозможность пассивного пригибания
головы к груди из-за напряжения мышц, разгибающих шею;
2. Ригидность длинных
мышц спины - это приводит к тому, что больной изогнут кзади. В сочетании с напряжением мышц затылка в положении лежа на боку создается «поза легавой собаки»: голова запрокинута назад, туловище максимально разогнуто, ноги приведены к животу, живот ладьевидно втянут;3. Симптом Кернига – невозможность разгибания в коленном суставе ноги, согнутой в тазобедренном и коленном суставах из-за напряжения задней группы мышц бедра;
Слайд 38Менингеальные симптомы
Менингеальные симптомы:
4. Верхний симптом Брудзинского – при пассивном
приведении головы к груди в позе лежа на спине –
сгибание (приведение) ног в коленных и тазобедеренных суставах;5. Средний симптом Брудзинского – рефлекторное сгибание ног в коленных и тазобедренных суставах при надавливании на лонное сочленение;
6. Нижний симптом Брудзинского – рефлекторное сгибание ноги в коленном и тазобедренном суставах при пассивном сгибании другой ноги в этих же суставах.
Слайд 39Менингеальный синдром
Менингеальные симптомы у детей раннего возраста:
- симптом
Лесажа – если ребенка поднять за подмышечные ямки, то он
подтягивает ноги к животу и удерживает их в этом положении. У здорового ребенка ноги при этом свободно двигаются (сгибаются и разгибаются);У грудных детей при менингитах отмечают напряжение и выпячивание большого родничка.
Слайд 41Менингеальные симптомы
Признаки, указывающие на напряжение длинных мышц спины:
Симптом Фанкони – невозможность самостоятельно сесть в постели при разогнутых
и фиксированных коленных суставах;Симптом Мейтуса – больной при тех же условиях может сидеть лишь с посторонней помощью, т.к. спина и разогнутые ноги в положении сидя образуют тупой угол;
Симптом Амосса – больной может сидеть лишь опираясь на обе руки (в позе «треножника») и не может губами достать колено.
Слайд 42Менингеальный синдром
Менингизм
Наличие менингеальных симптомов не всегда указывает
на наличие менингита. Иногда менингеальные симптомы наблюдаются при общих инфекционных
и др. заболеваниях, тогда говорят о менингизме.Менингизм – клиническое проявление раздражения мозговых оболочек с наличием менингеальных симптомов, не сопровождающихся воспалительными изменениями СМЖ. Как правило, в этих случаях возникновение менингеальных симптомов связано с повышением внутричерепного давления или с отеком-набуханием мозга.
Слайд 43Менингеальный синдром
Менингизм
Причины менингизма:
Интоксикация при инфекционных болезнях (особенно у
детей);
Эндогенные интоксикации (уремия, сахарный диабет, печеночная кома);
Экзогенные интоксикации (отравление угарным
газом и др.);Инсоляция, перегревание организма;
Опухоли мозга, слипчивые оболочечные процессы (острая «обтурационная» гипертензия);
Посттравматический менингизм.
Основным критерием в дифференциальной диагностике менингизма и менингита является исследование СМЖ.
Слайд 44Менингит
Менингит – воспаление оболочек головного и спинного мозга.
Воспалительный процесс может захватить только одну мозговую оболочку, в
таких случаях соответственно выделяют:- пахименингит;
- арахноидит;
- лептоменингит.
При наличии воспалительного процесса сразу во всех оболочках диагностируют панменингит.
Слайд 45Менингит
Классификация
Менингиты делят на:
Церебральные (воспаление оболочек головного
мозга);
Спинальные (воспаление оболочек спинного мозга).
По характеру изменений СМЖ:
Гнойные
(в большинстве случаев бактериальные);Серозные (чаще вирусные);
Геморрагические.
Слайд 46Менингит
Классификация
По степени тяжести:
легкие;
средней тяжести;
тяжелые;
крайне тяжелые.
По темпу
развития :
сверхострые (молниеносные);
острые;
подострые;
хронические;
рецидивирующие.
Слайд 47Менингит
Классификация
Различают также первичные и вторичные менингиты.
Первичные менингиты: менингококковые,
пневмококковые, лимфоцитарный хориоменингит; менингиты, вызванные вирусами ЭСНО и Коксаки и
др.Вторичные менингиты возникают как осложнения при гнойном отите, абсцессе легкого, фурункулезе, при открытой ЧМТ, при общих инфекциях (туберкулез, сальмонеллез и др.)
Слайд 48Менингит
Классификация
По этиологии менингиты делятся:
Бактериальные; они могут быть гнойные (менингококковые, пневмококковые
и др.) и серозные (туберкулезные, сифилитические и др.);
Вирусные (серозные), могут
быть первичными и вторичными;Грибковые (микотические);
Протозойные.
Слайд 49Менингит
Головная боль, рвота, лихорадка состовляют патогномоничную триаду начальных
симптомов, при наличии которых врач должен предположить вероятность менингита и
проверить менингеальные симптомы.Слайд 50Менингит. Этиология
Этиологическая структура острых гнойных бактериальных менингитов во многом определяется
географической зоной, постановкой прививочного дела и экономической развитостью страны. Так,
в США большинство заболеваний вызывают три возбудителя: H. infuenzae (45%), Str. pneumoniae (18%), N. meningitidis (14%). Одной из самых актуальных проблем современности является появление в этиологической структуре метициллин-резистентного Str. pneumonia. Такие штаммы в последние годы стали все чаще преобладать в странах Южной Африки, Испании, Восточной Европе, Азии. Так, например, пенициллин-резистентные штаммы Str. pneumoniae в больницах Атланты составляют до 25%, в Нью-Йорке - до 13%, в Венгрии - до 59%.Слайд 51Этиология
В Республике Беларусь в этиологической структуре бактериальных менингитов преобладает N.
meningitidis. Кроме менингококка гнойные менингиты вызываются Staph. aureus и epidermidis,
Str. pneumonia, L. monocytogenes, H. influencae.Этиология заболевания во многом определяется возрастом больного. По данным американских исследователей в периоде новорожденности преобладает Str.agalactiae (гр. B streptococcus).
H. influenzae чаще поражает детей в возрасте от 1-го месяца жизни до 4-х лет, N. meningitidis - детей старше 5-ти лет и молодых людей до 29 лет. В старшей возрастной группе лидирует Str. pneumoniae.
Слайд 52Эпидемиология
Распространение менингитов - повсеместное.
Периодически, каждые 10 -15 лет, наблюдаются
подъемы заболеваемости. Для данного заболевания хаpактеpна зимне-весенняя сезонность с максимальным
числом заболеваний в феврале - апреле, что связано со значительными колебаниями температуры окpyжающей среды в эти месяцы и совпадает с ростом простудных заболеваний.Около 80 % случаев болезни приходится на детей и подростков, из них 50% составляют дети в возрасте от 1 до 5 лет. Среди взрослых наибольшее число случаев болезни падает на молодой возраст: 15 - 30 лет. По-видимомy, это связано с социальными факторами и особенностями образа жизни молодых людей (служба в армии, обучение в учебных заведениях, проживание в общежитиях и т.д.). C этими же обстоятельствами связано преобладание в структуре заболеваемости лиц мужского пола.
Слайд 53Патогенез
Пути проникновения возбудителей в оболочки мозга различны. В большинстве случаев
менингококкового, реже - при менингитах другой этиологии, входные ворота и
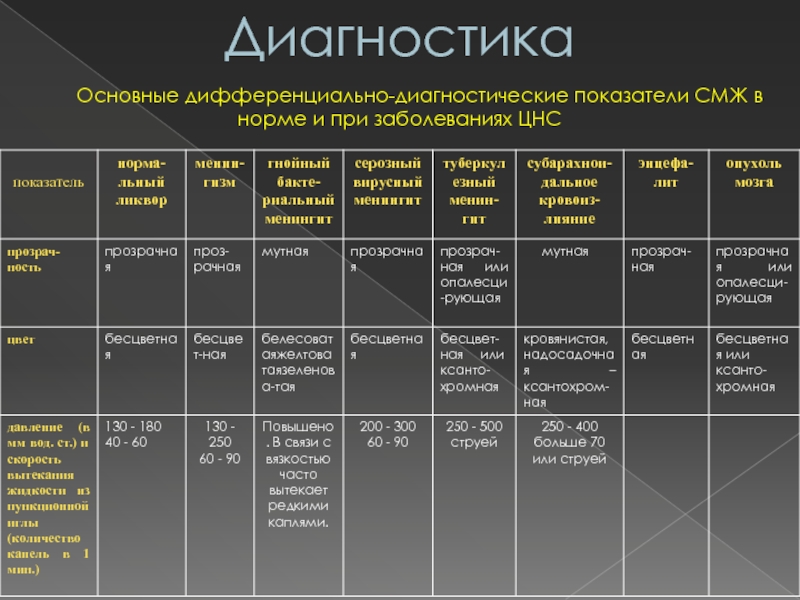
первичный воспалительный очаг локализуются в носоглотке. Отсюда инфекция, распространяясь гематогенным путем , достигает оболочек мозга. Нередко входными воротами инфекции (менингококковой, пневмококковой, стрептококковой) является слизистая оболочка бронхов. В этих случаях первично развиваются бронхиты, трахеиты, пневмонии. При наличии в организме хронического воспалительного очага (отит, пневмония, бронхоэктазы, абсцесс, синуситы, фурункулез и др.) возбудитель также попадает в оболочки тоже гематогенным путем. Нередким при отитах является контактный путь перехода инфекции на оболочки мозга в результате разрушения кости в области крыши барабанной полости (например, при мастоидите) .Слайд 54Диагностика
Основные дифференциально-диагностические показатели СМЖ в норме
и при заболеваниях ЦНС
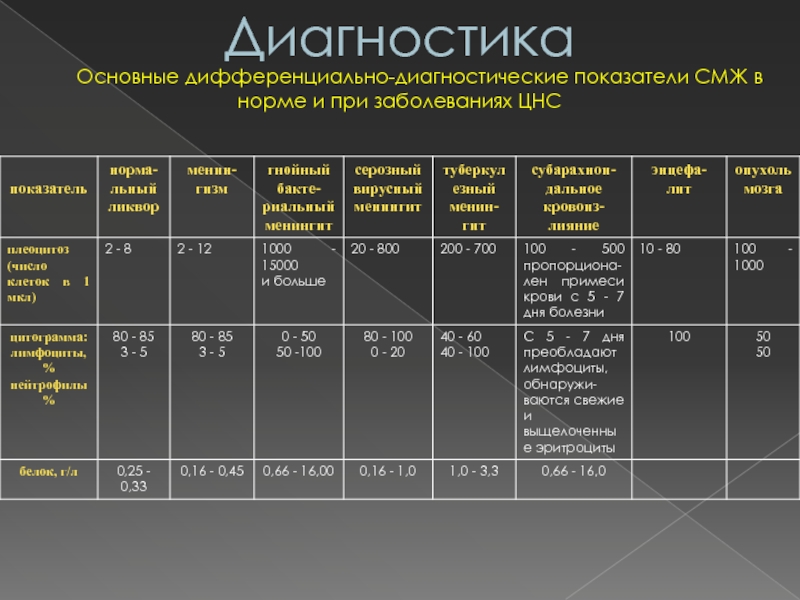
Слайд 55Диагностика
Основные дифференциально-диагностические показатели СМЖ в норме
и при заболеваниях ЦНС
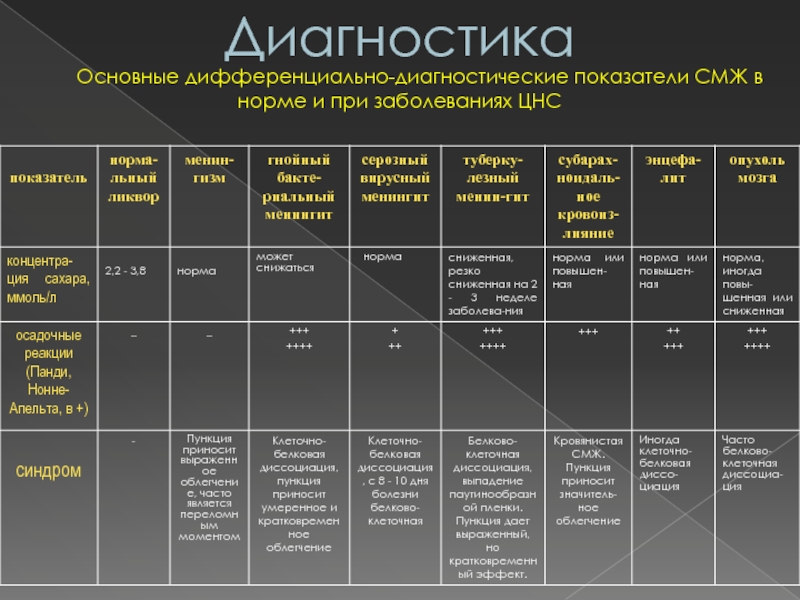
Слайд 56Диагностика
Основные дифференциально-диагностические показатели СМЖ в норме
и при заболеваниях ЦНС
Слайд 57Лечение
В основе
патогенетической терапии менингита лежит принцип дегидратации. Эффект достигается использованием осмодиуретиков,
прежде всего маннита в дозе 0,5-1,0 г сухого вещества в сутки.В тяжёлых случаях внутривенное введение маннита в этих дозировках может осуществляться в один приём. Иногда в практике используются концентрированные растворы глюкозы с последующей дачей мочегонных препаратов внутривенно. При необходимости больного с выраженным отёком мозга переводят на режим искусственной вентиляции лёгких (ИВЛ).
Дезинтоксикационная терапия также необходима этой категории пациентов, однако внутривенные инфузии должны осуществляться строго под контрлем ЦВД, диуреза, основных физиологических констант организма, так как интенсивные внутривенные введения жидкости могут приводить к усугублению отёка мозга.
При наличии судорог и гипертермии проводится
симптоматическая терапия: аминазин,
оксибутерат натрия, дропиридол,
реланиум, литические смеси.
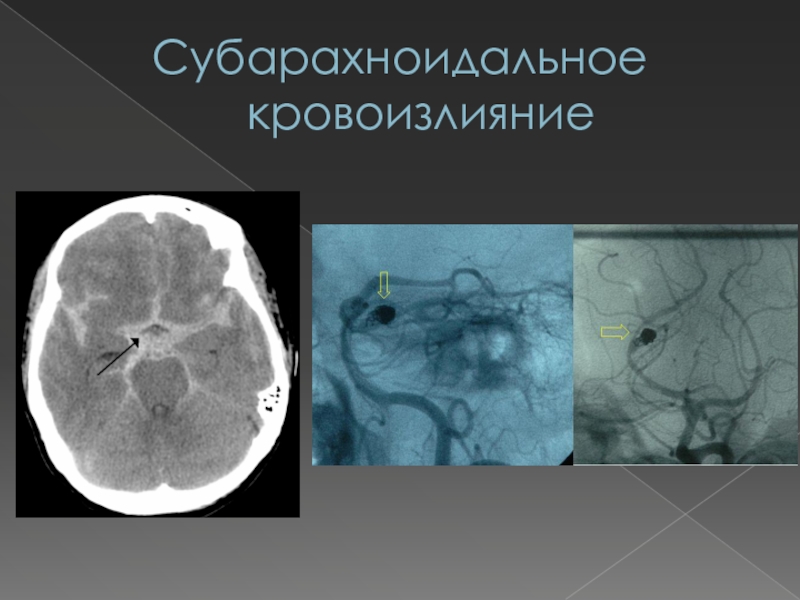
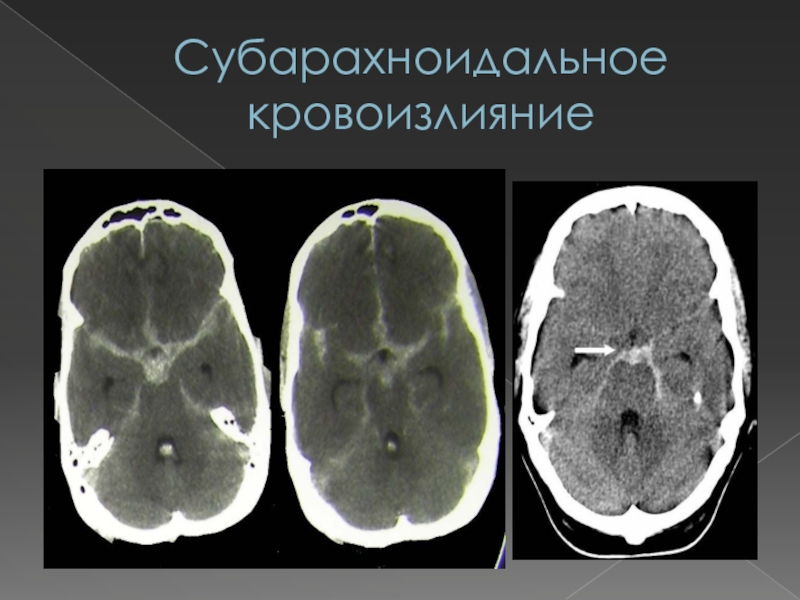
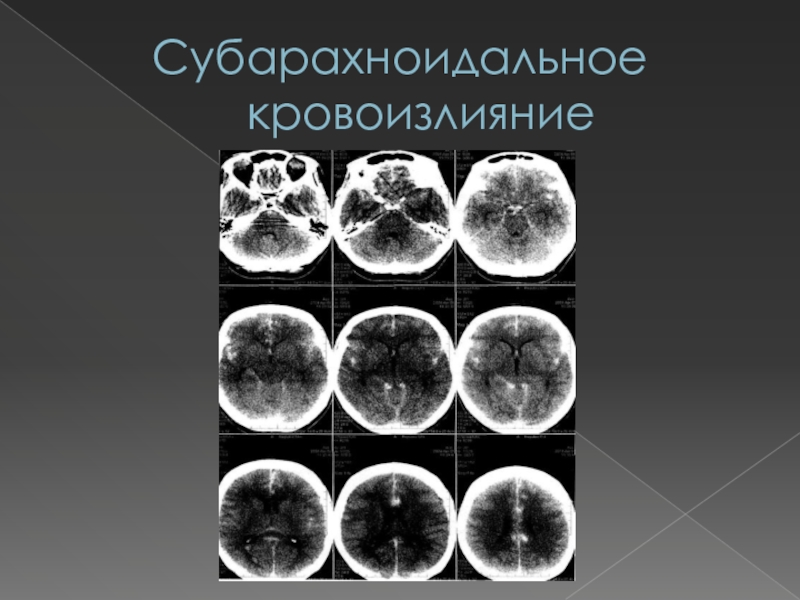
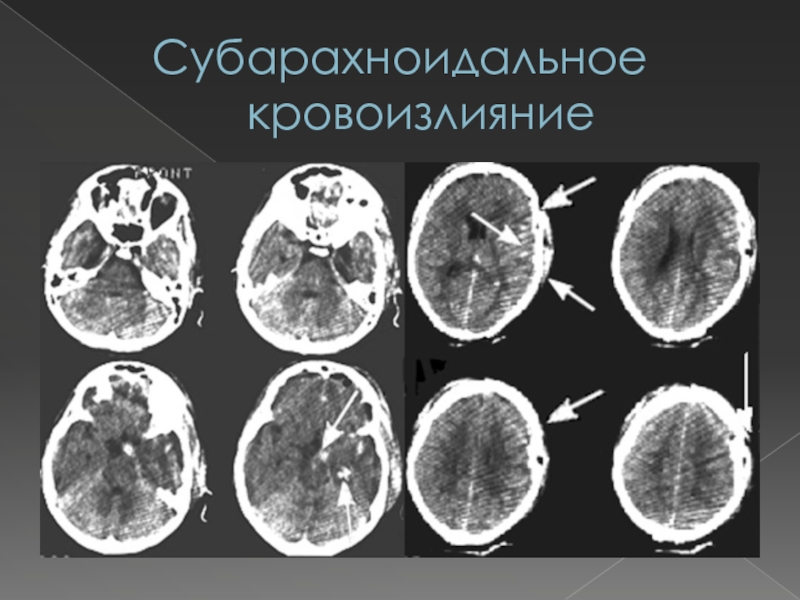
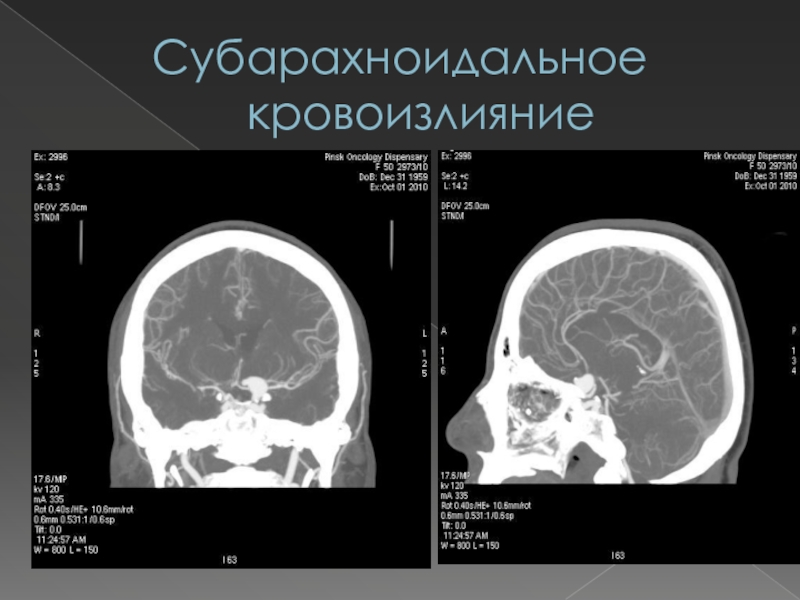
Слайд 64Субарахноидальное кровоизлияние
Субарахноидальное кровоизлияние представляет собой попадание крови в
подпаутинное пространство вследствие разрыва сосудов головного мозга или его оболочек.
Чаще всего причинами его возникновения являются:разрыв аневризмы сосудов мозга;
разрыв артериовенозной мальформации;
тяжелая ЧМТ.
В результате попадания крови в СМЖ развиваются церебральный ангиоспазм, ликворная гипертензия
Слайд 65Субарахноидальное кровоизлияние
На догеморрагическом этапе у части больных отмечается
локальная головная боль в области лба и глазницы по типу
мигрени, локально обусловленные эпилептические припадки неясного генеза, преходящие нарушения функции прилежащих к аневризме нервов (диплопия, анизокория, лицевой гемиспазм и др.).В половине случаев клиническая картина дебютирует непосредственно на геморрагическом этапе интенсивными головными болями (не снимающимися анальгетиками) и (или) расстройствами сознания (психомоторное возбуждение, количественные имзменения сознания вплоть до комы). Характерен появляющийся рано (в первые часы) менингеальный симптомокомплекс. В 25% случаев развивается очаговая симптоматика, что связано со спазмом соответствующей мозговой артерии.
Слайд 66Субарахноидальное кровоизлияние
Критерии диагностики: острое возникновение общемозгового и менингеального
синдромов, их сочетание с очаговыми симптомами.
Изменения СМЖ: ликворная
гипертензия, цвет от «клюквенного морса» до ксантохромии (через 6 часов и более) вследствие гемолиза эритроцитов, отсутствие динамики цвета ликвора после центрифугирования (при путевой крови образование осадка с неизмененными эритроцитами), равномерное окрашивание пятна на фильтровальной бумаге (при путевой крови – «кольцо» вокруг пятна), полное очищение СМЖ от эритроцитов при отсутствии «подкравливания» в течение 3 недель.Данные инструментальных исследований: ангиографии, КТ, МРТ, - свидетельствующие о наличии аневризмы и попадания СМЖ в кровь.


























































![Автоматизация звука [ Р ] в предложениях и связной речи](/img/thumbs/6a620e2b7fb4d97433c1d0c57484cbb1-800x.jpg)