Слайд 2С наступлением беременности в организме женщины происходят выраженные изменения обмена
веществ, гормонального статуса, центральной и периферической гемодинамики. Значительные изменения наблюдаются
в деятельности ССС. Важным фактором адаптации ССС к беременности служит системная вазодилатация за счет оксида азота, и других факторов; эстрогена и прогестерона, которые способствуют увеличению чувствительности адренорецепторов к гормонам САС.
Ударный объем во время беременности увеличивается на 30-45% от величины до беременности, соответственно увеличивается МОК.
При беременности развивается физиологическая тахикардия (превышает на 15-20 уд/мин до беременности).
Снижается ОПСС на 12-34%.
С начала беременности снижается САД на 10-15 мм рт.ст., ДАД на 5-15 мм рт.ст., в III триместре достигает уровня АД до беременности, в ряде случаев превышает его на 10-15 мм рт.ст.
Развивается физиологическая гипертрофия миокарда, масса увеличивается на 10-31%.
Увеличивается основной обмен и потребление кислорода на 15-30%.
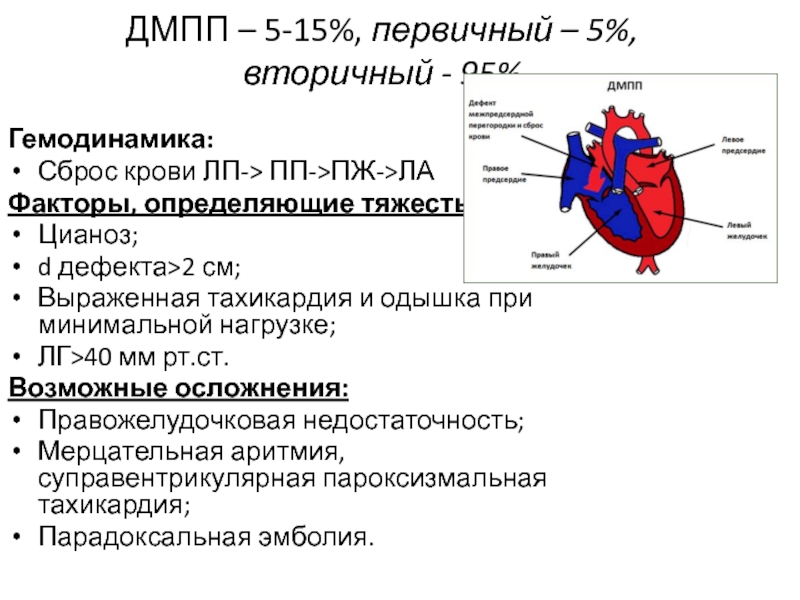
Слайд 3ДМПП – 5-15%, первичный – 5%, вторичный - 95%
Гемодинамика:
Сброс крови
ЛП-> ПП->ПЖ->ЛА
Факторы, определяющие тяжесть:
Цианоз;
d дефекта>2 см;
Выраженная тахикардия и одышка при
минимальной нагрузке;
ЛГ>40 мм рт.ст.
Возможные осложнения:
Правожелудочковая недостаточность;
Мерцательная аритмия, суправентрикулярная пароксизмальная тахикардия;
Парадоксальная эмболия.
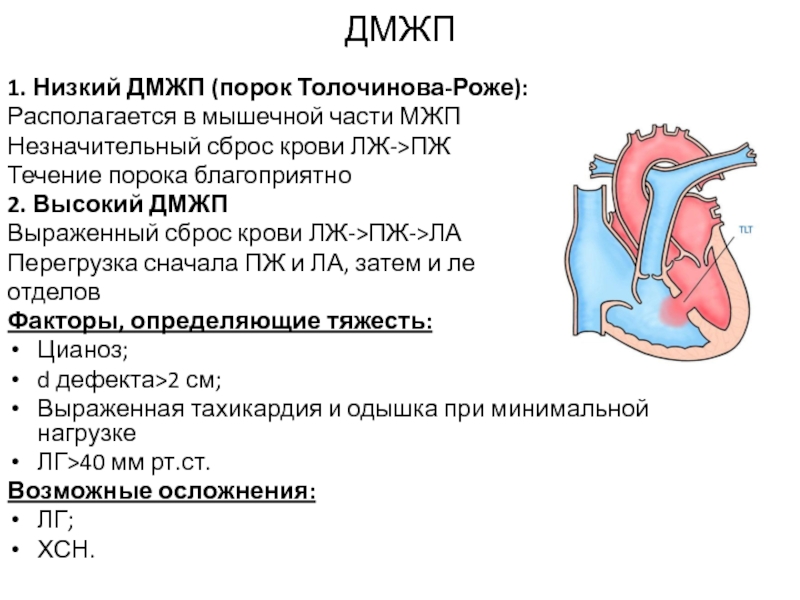
Слайд 4ДМЖП
1. Низкий ДМЖП (порок Толочинова-Роже):
Располагается в мышечной части МЖП
Незначительный сброс
крови ЛЖ->ПЖ
Течение порока благоприятно
2. Высокий ДМЖП
Выраженный сброс крови ЛЖ->ПЖ->ЛА
Перегрузка
сначала ПЖ и ЛА, затем и левых
отделов
Факторы, определяющие тяжесть:
Цианоз;
d дефекта>2 см;
Выраженная тахикардия и одышка при минимальной нагрузке
ЛГ>40 мм рт.ст.
Возможные осложнения:
ЛГ;
ХСН.
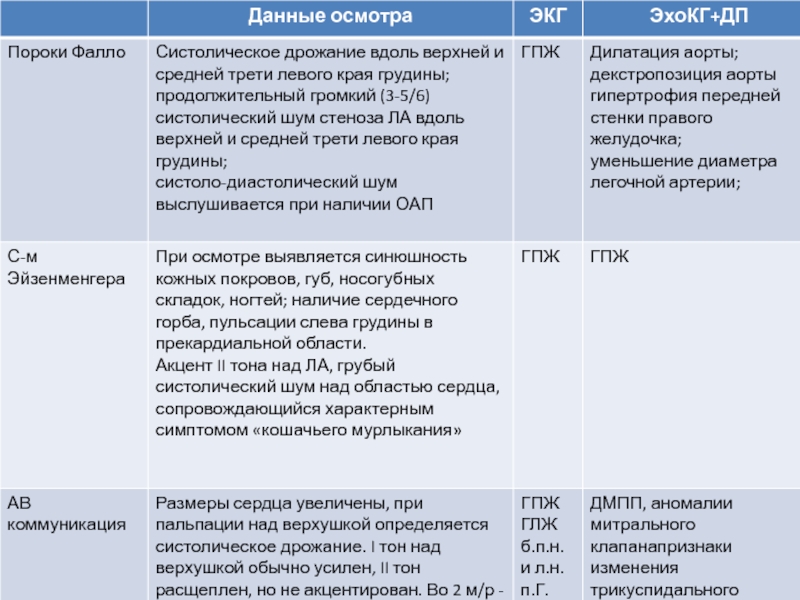
Слайд 5АВ коммуникация
Наличие сообщения м/у предсердиями и желудочками
из-за дефектов в перегородках
и расщепления створок МК
и ТК
Факторы, определяющие тяжесть:
Форма АВ коммуникации;
Отсутствие или
расщепление септальных
створок МК и ТК;
Сочетание с другими пороками.
Возможные осложнения:
Недостаточность МК;
Аритмия;
СН (тахипноэ, тахикардия, застой в легких, гепатоспленомегалия характерны для больных полной АВК с первых часов жизни).
Слайд 6Открытый артериальный проток (Боталлов проток) – 10-18%
Гемодинамика:
Сброс крови из
аорты в ЛА ->гиперволемия в МКК -> левые отделы сердца
-> диастолическая перегрузка и ГЛЖ
Факторы, определяющие тяжесть:
Отношение САД в ЛА к САД в аорте;
Отношение сосудистого сопротивления МКК и БКК;
Величина сброса крови справа налево.
Возможные осложнения:
СН;
ЛГ;
Развитие и последующий разрыв аневризмы ЛА.
Слайд 7Коарктация аорты
Сужение или полное закрытие просвета аорты на ограниченном участке
Факторы,
определяющие тяжесть:
АД с АГ выше 160/100 мм рт.ст.;
Градиент давления более
60 мм рт.ст.;
Пост- и престенотическое расширение аорты, особенно при наличии двустворчатого клапана;
Дистрофические изменения миокарда ЛЖ на ЭКГ;
СН или коронарная недостаточность;
Впервые возникшие или утренние головные боли (возможность интракраниальных аневризм).
Возможные осложнения:
Кровоизлияние в мозг;
ОНМК;
Расслоение и разрыв аорты;
Инфекционный эндокардит;
СН;
Преэклампсия;
Самопроизвольное прерывание беременности;
Гипотрофия плода.
Слайд 8Пороки группы Фалло.
Триада Фалло: ДМПП, стеноз устья ЛА
Тетрада Фалло: ДМЖП,
стеноз устья ЛА, декстрапозиция аорты, ГПЖ
Пентада Фалло: (2)+ДМПП
Факторы, определяющие тяжесть:
Выраженная
регургитация на клапане ЛА;
Гематокрит более 60%;
Сатурация 02 в артериальной крови менее 80%.
Возможные осложнения:
Эритроцитоз и тромбозы;
Повышение давления в ПЖ;
Кровохарканье и кровотечение;
Пароксизмальная тахикардия;
Нарастание хронической правожелудочковой СН.
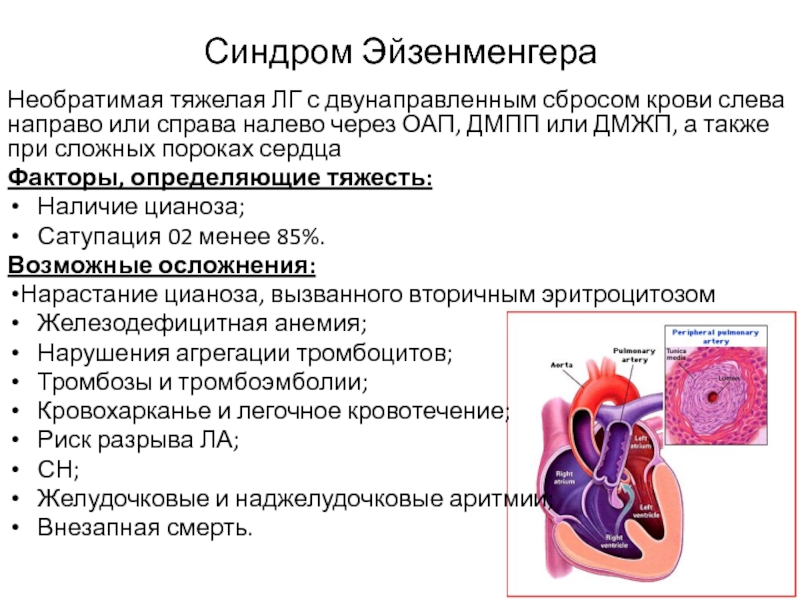
Слайд 9Синдром Эйзенменгера
Необратимая тяжелая ЛГ с двунаправленным сбросом крови слева направо
или справа налево через ОАП, ДМПП или ДМЖП, а также
при сложных пороках сердца
Факторы, определяющие тяжесть:
Наличие цианоза;
Сатупация 02 менее 85%.
Возможные осложнения:
Нарастание цианоза, вызванного вторичным эритроцитозом
Железодефицитная анемия;
Нарушения агрегации тромбоцитов;
Тромбозы и тромбоэмболии;
Кровохарканье и легочное кровотечение;
Риск разрыва ЛА;
СН;
Желудочковые и наджелудочковые аритмии;
Внезапная смерть.
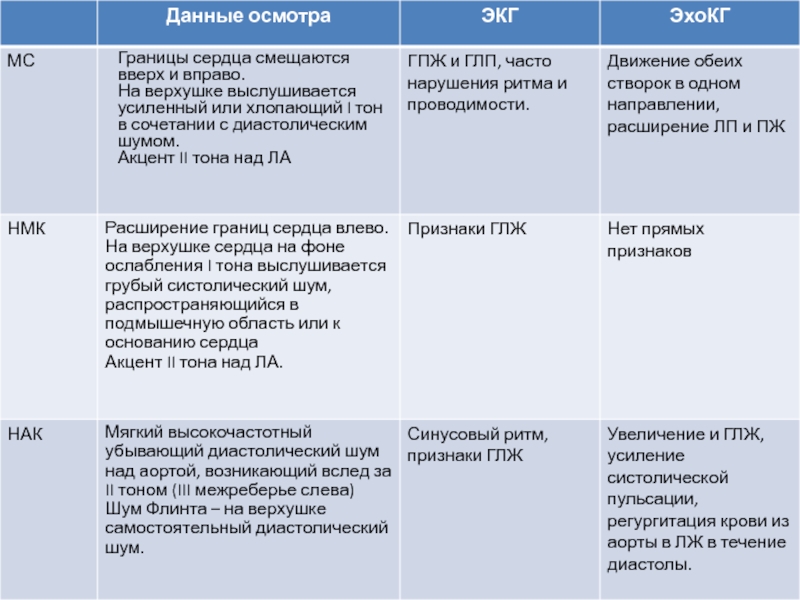
Слайд 12Митральный стеноз – 40%
Сужение левого предсердно-желудочкового отверстия, при этом имеет
место нарушение диастолического поступления крови из ЛП в ЛЖ.
Факторы, определяющие
тяжесть:
Площадь АВ отверстия менее 1.5 см2;
ЛГ (САД в ЛА>40-50 мм рт.ст.);
Признаки СН (акроцианоз, одышка, тахикардия при незначительной нагрузке).
Возможные осложнения:
Острая ЛЖ недостаточность в форме кардиальной астмы и отека легких;
Тахисистолическая форма мерцательной аритмии;
Троммбоэмболические осложения по БКК.
Слайд 13Недостаточность МК – 10%
Неполное закрытие створок клапана во время систолы
– регургитация из ЛЖ в ЛП.
Факторы, определяющие тяжесть:
Атриомегалия;
Увеличение размера ЛЖ;
Выраженная
степень митральной недостаточности (II и более);
Признаки СН;
Развитие пароксизмальной тахикардии и мерцательной аритмии
Возможные осложнения:
Отек легких;
Мерцательная аритмия;
Снижение выброса ЛЖ.
Слайд 14Недостаточность АК.
Отсутствие полного смыкания створок АК в период диастолы, регургитация
из аорты в ЛЖ.
Факторы, определяющие тяжесть:
Степень аортальной недостаточности (II и
более);
Дистрофические изменения на ЭКГ;
Клинические признаки коронарной недостаточности
Возможные осложнения:
Острая ЛЖ недостаточность в форме отека легких;
Тромбоэмболия по БКК.
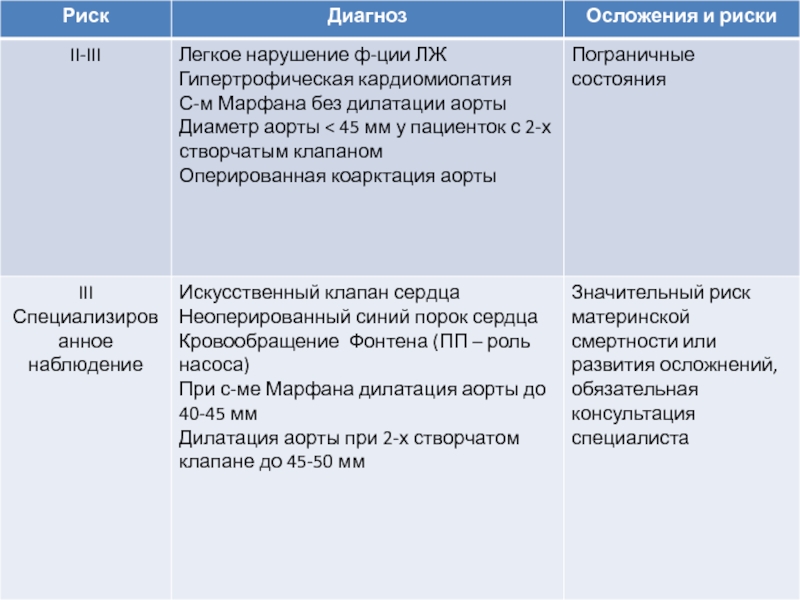
Слайд 16Модифицированная классификация риска сердечно-сосудистых осложнений при беременности (ВОЗ)
Слайд 19Рекомендации по ведению беременных с ССЗ различной степени риска
Оценка риска
ВОЗ I:
Наблюдение;
Консультация кардиолога при постановке на учет в женскую консультацию
по беременности и в 28-32 недели;
Роды в роддоме 2го уровня ч/з естественные родовые пути.
Оценка риска ВОЗ II:
Консультация кардиолога по месту жительства 1 раз в триместр;
Госпитализация в кардиологическое отделение по показаниям;
Роды в многопрофильной больнице, имеющей в составе кардиологическое отделение;
Роды ч/з естественные пути возможны;
Профилактика тромбоэмболических осложнений в послеродовом периоде.
Оценка риска ВОЗ III:
Консультация кардиолога ежемесячно;
Обязательный осмотр с заключением главного кардиолога города и кардиохирурга;
Прерывание беременности и родоразрешение в многопрофильной больнице с кардиореанимацией;
Самостоятельные роды с адекватным обезболиванием и исключением потужного периода возможны
Профилактика тромбоэмболических осложнений в послеродовом периоде
Слайд 20Оценка риска ВОЗ VI:
Беременность противопоказана;
Обязательный осмотр после установления факта беременности
с заключением главного кардиолога города и кардиохирурга.
Прерывание беременности (самый безопасный
в I триместре);
При отказе от прерывания беременности – наблюдение кардиолога 2 раза в месяц, постоянное нахождение в кардиологическом стационаре, родоразрешение в больнице с кардиореанимацией, профилактика тромбоэмболических осложнений в послеродовом периоде.
Слайд 21Родоразрешение в большинстве случаев через естественные родовые пути.
Кесарево сечение по
акушерским показаниям, а также при:
Декомпенсация порока и неэффективность проводимой терапии
Дилатации
восходящей аорты > 45 мм
Тяжелом аортальном стенозе
Недостаточность митрального клапана со значительными нарушениями кровообращения
Митральный стеноз, не поддающийся хирургической коррекции
С-ме Эйзенменгера
Тяжелой сердечной недостоачности
При наличии активного ревматического процесса