Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Повреждения грудной клетки
Содержание
- 1. Повреждения грудной клетки
- 2. Травмы груди делят на изолированные, множественные, сочетанные и комбинированные, а также на открытые и закрытые.
- 3. КлассификацияОдиночные и множественные переломы реберОсложненные и неосложненные
- 4. Летальность при тяжелой закрытой травме груди (ISS>35,
- 5. Комплекс обследования пациента включает:Осмотр, пальпация, аускультацияВсе лучевые
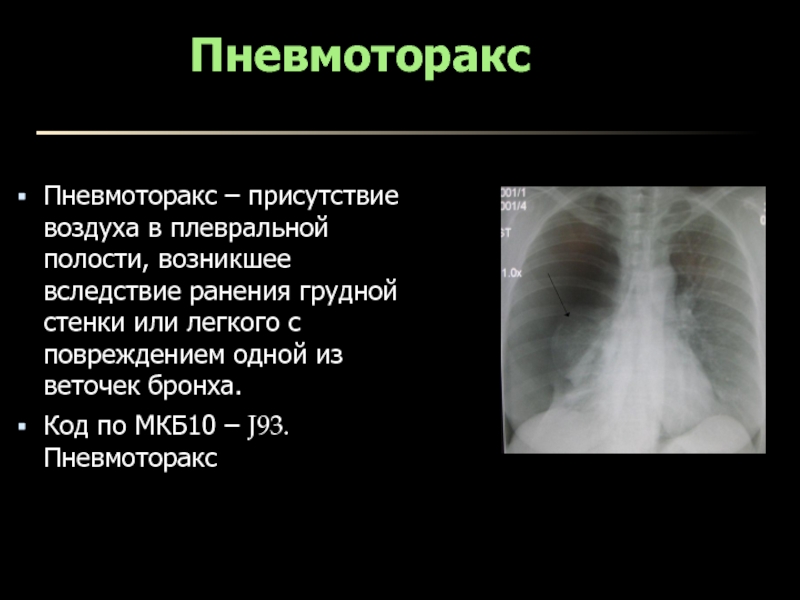
- 6. ПневмотораксПневмоторакс – присутствие воздуха в плевральной полости,
- 7. КлассификацияПо патофизиологическому механизму:ЗакрытыйОткрытыйКлапанныйПо объемуОграниченный – лёгкое коллабировано
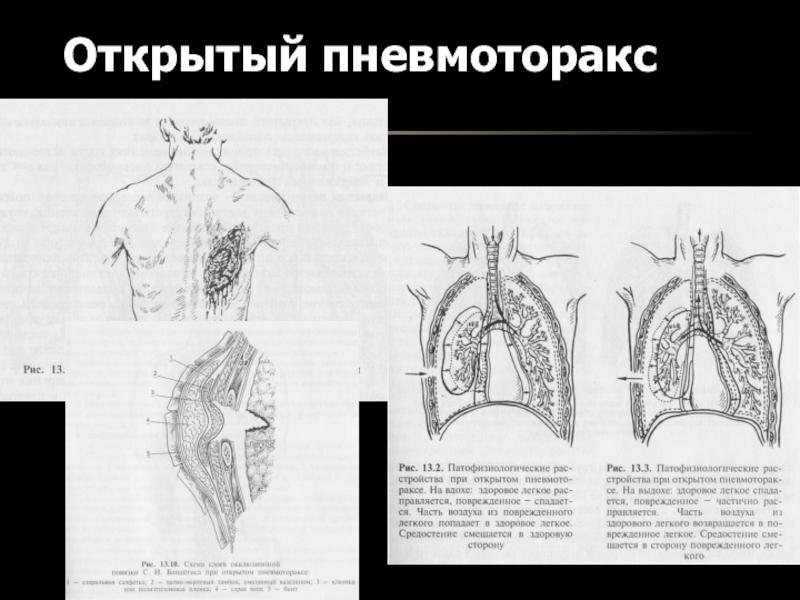
- 8. Открытый пневмоторакс
- 9. Слайд 9
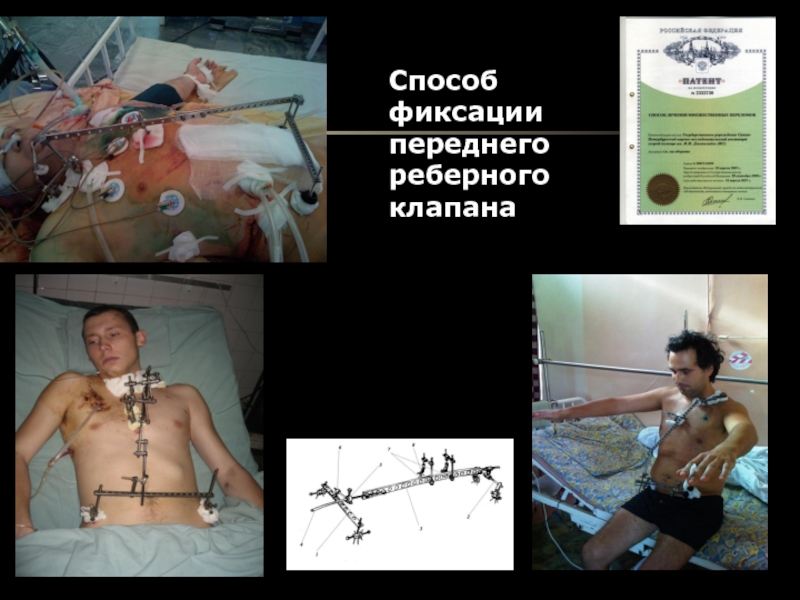
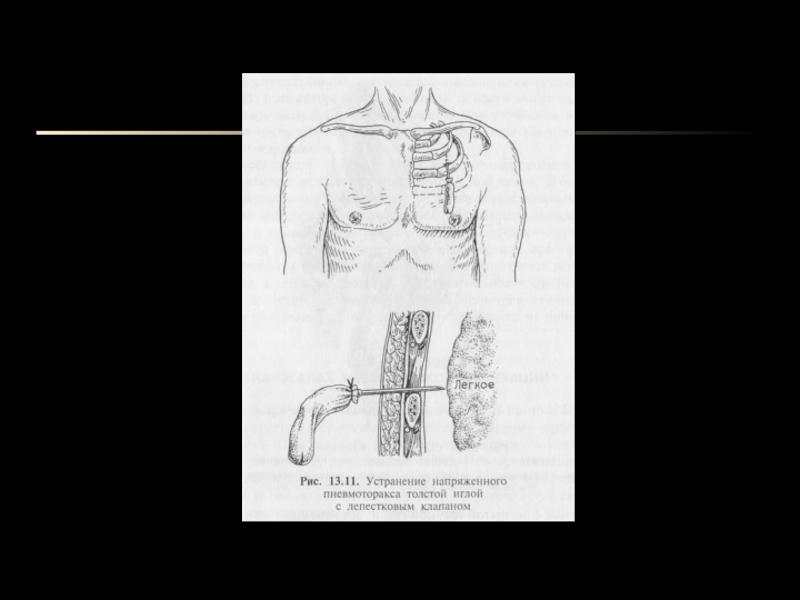
- 10. Способ фиксации переднего реберного клапана
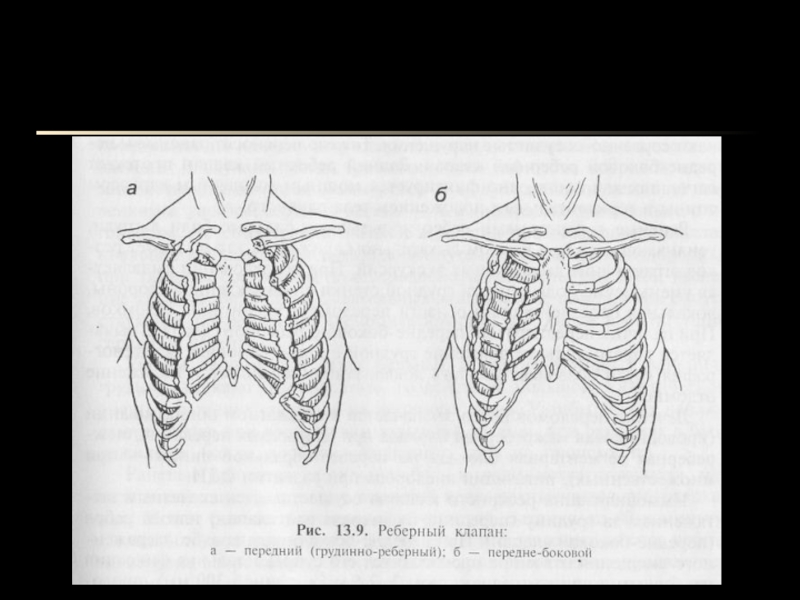
- 11. Парадоксальное дыханиеПарадоксальное дыхание — патологический механизм маятникообразного движения
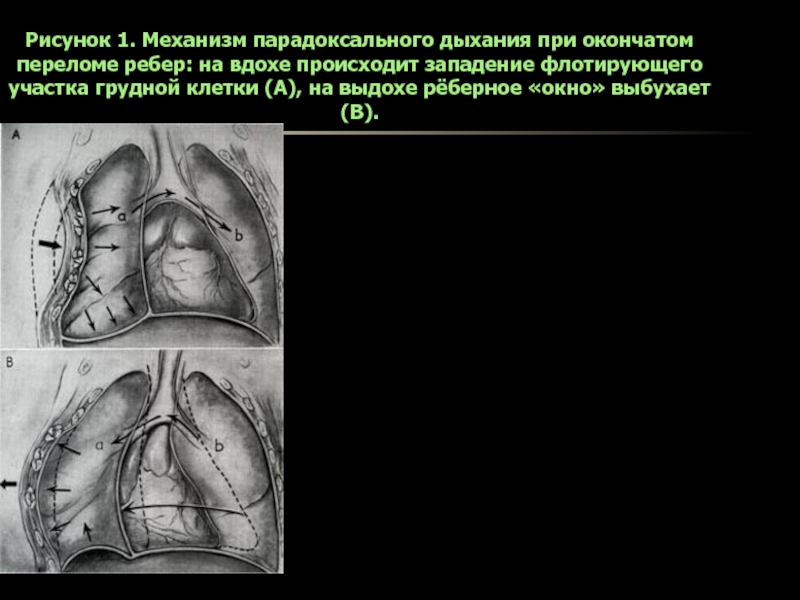
- 12. Рисунок 1. Механизм парадоксального дыхания при окончатом
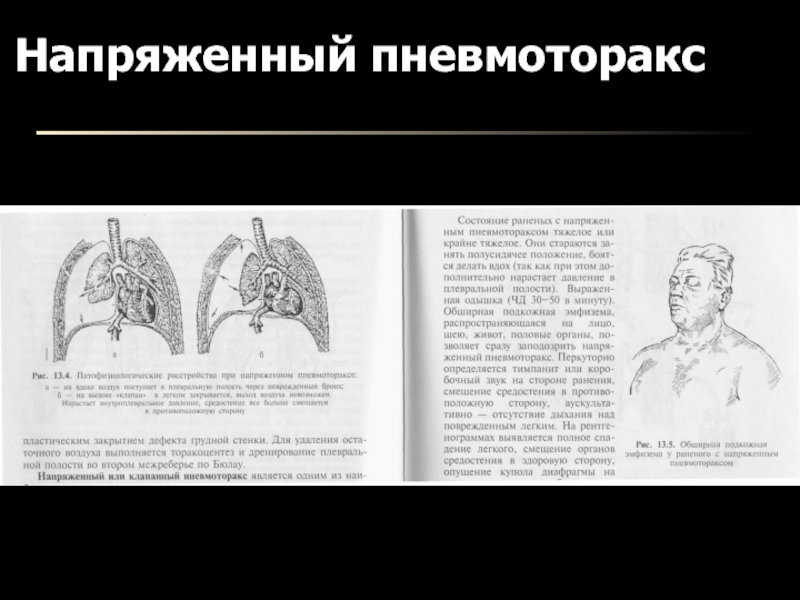
- 13. Напряженный пневмоторакс
- 14. Слайд 14
- 15. Травматический пневмоторакс может быть обусловлен закрытой травмой
- 16. Осмотр и физикальное обследованиеНаличие воздуха в плевральной
- 17. На обзорной рентгенограмме грудной клетки выявляют отсутствие
- 18. ЛечениеКонсервативное:Если не нарастают ОДН и подкожная эмфизема
- 19. Если максимальное разрежение не удается, легкое расправилось
- 20. Хирургическое лечениеЕсли при вышеуказанных манипуляциях ОДН нарастает,
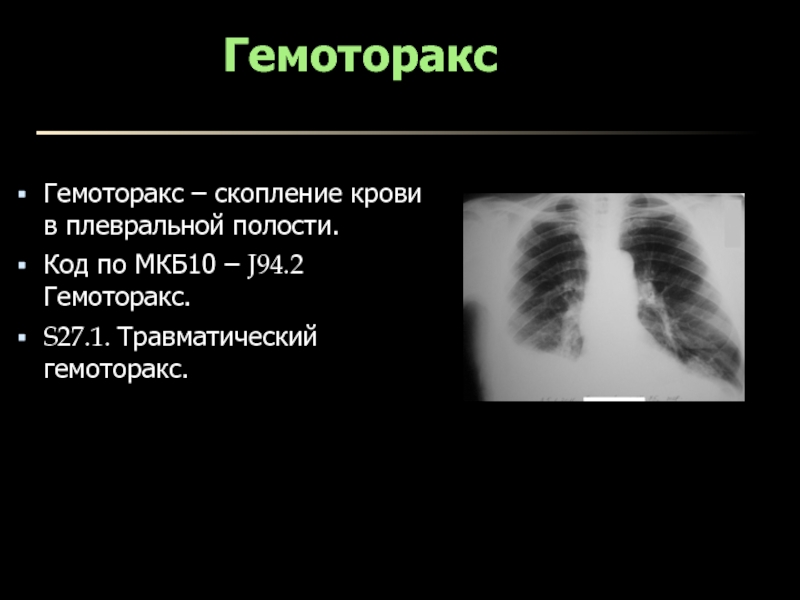
- 21. ГемотораксГемоторакс – скопление крови в плевральной полости.Код по МКБ10 – J94.2 Гемоторакс.S27.1. Травматический гемоторакс.
- 22. КлассификацияПо объему (П.А. Куприянов)Малый (200-500 мл)Средний (500-1000
- 23. ЭтиологияПричиной гемоторакса бывает кровотечение в плевральную полость,
- 24. Клиническая картинаКлинические проявления зависят от объема гемоторакса.При
- 25. При диагностике гемоторакса информативна плевральная пункция. При
- 26. ЛечениеКонсервативное лечениеПри остановившемся кровотечении содержимое плевральной полости
- 27. Хирургическое лечениеБольным с продолжающимся кровотечением показано оперативное
- 28. Лечение свернувшегося гемоторакса зависит от объема скопившейся
- 29. Тяжесть состояния зависит не столько
- 30. Плевропульмональный шокПо данным различных исследователей, плевропульмональный шок
- 31. Скачать презентанцию
Травмы груди делят на изолированные, множественные, сочетанные и комбинированные, а также на открытые и закрытые.
Слайды и текст этой презентации
Слайд 2Травмы груди делят на изолированные, множественные, сочетанные и комбинированные, а
также на открытые и закрытые.
Слайд 4Летальность при тяжелой закрытой травме груди (ISS>35, AIS≥3)
60,2-70,8% при сочетанных
доминирующих повреждениях груди (по данным отечественной литературы)
44,9% в СПб НИИ
скорой помощи им. И.И. Джанелидзе (2008-2010) Торакальная травма является непосредственной причиной смерти каждого третьего умершего от тяжелых сочетанных повреждений
Слайд 5Комплекс обследования пациента включает:
Осмотр, пальпация, аускультация
Все лучевые исследования, рентгенография, в
том числе контрастные (исследование пищевода, желудка, ангиография)
УЗИ (с целью поиска
жидкостей и воздуха)УЗДГ сосудов
Наиболее информативны: КТ, эндоскопия, бронхоскопия, эзофагоскопия.
Слайд 6Пневмоторакс
Пневмоторакс – присутствие воздуха в плевральной полости, возникшее вследствие ранения
грудной стенки или легкого с повреждением одной из веточек бронха.
Код
по МКБ10 – J93. ПневмотораксСлайд 7Классификация
По патофизиологическому механизму:
Закрытый
Открытый
Клапанный
По объему
Ограниченный – лёгкое коллабировано на треть
Средний –
лёгкое коллабировано на 1/2
Тотальный – коллапс легкого больше чем на
половинуСлайд 11Парадоксальное дыхание
Парадоксальное дыхание — патологический механизм маятникообразного движения воздуха из легкого на здоровой
стороне в противоположное скомпрометированное легкое и обратно, возникающий при открытом пневмотораксе и окончатых переломах ребер и
приводящий к усугублению гипоксии и гиперкапнии, а также способствующий флотации средостения и, как следствие, развитию расстройств сердечно-сосудистой системы, плевропульмонального шока.Слайд 12Рисунок 1. Механизм парадоксального дыхания при окончатом переломе ребер: на
вдохе происходит западение флотирующего участка грудной клетки (A), на выдохе
рёберное «окно» выбухает (B).Слайд 15Травматический пневмоторакс может быть обусловлен закрытой травмой грудной клетки, например,
при повреждении отломками ребер, разрыве легкого или бронха вследствие повышения
внутрилегочного давления при смыкании голосовой щели во время травмы. Другая причина – проникающее ранение грудной клетки. Ятрогенные повреждения – при неудачной попытке катетеризации подключичной вены, плевральной пункции и т.д.Слайд 16Осмотр и физикальное обследование
Наличие воздуха в плевральной полости можно определить
по подкожной эмфиземе, видимой на глаз и издающей крепитацию в
подкожной клетчатке при пальпации. Границы эмфиземы можно очертить раствором красителя, чтобы отслеживать динамику размеров. При перкуссии – коробочный звук и исчезновение или резкое уменьшение границ легкого. Голосовое дрожание не проводится. Аускультативно не находят дыхательных шумов.Слайд 17На обзорной рентгенограмме грудной клетки выявляют отсутствие легочного рисунка по
всей половине грудной клетки. Возможно смещение средостения. В подкожной жировой
клетчатке видны участки просветления, соответствующие местам скопления воздуха.Осложнения:
Синдром шокового легкого, пиопневмоторакс, бронхоплевральные фистулы.
Слайд 18Лечение
Консервативное:
Если не нарастают ОДН и подкожная эмфизема – значит, что
пневмоторакс закрытый. Необходимо провести плевральную пункцию во 2-3 межреберье и
эвакуировать воздух, добившись максимального разрежения. Обязателен рентгенологический контроль за расправлением легкого. Если динамика положительная – дальнейшее лечение консервативное.Слайд 19Если максимальное разрежение не удается, легкое расправилось незначительно, нужно думать
об открытом внутреннем пневмотораксе. Необходимо в месте, где производили пункцию,
поставить дренаж по Бюлау, или используя аспирационный насос создать активную аспирацию воздуха. Показана торакоскопия.Слайд 20Хирургическое лечение
Если при вышеуказанных манипуляциях ОДН нарастает, легкое не расправляется,
следует думать о напряженном пневмотораксе в результате разрыва бронха большого
калибра. Больной подлежит оперативному лечению – необходимо найти и устранить источник поступления воздуха в плевральную полость.Слайд 21Гемоторакс
Гемоторакс – скопление крови в плевральной полости.
Код по МКБ10 –
J94.2 Гемоторакс.
S27.1. Травматический гемоторакс.
Слайд 22Классификация
По объему (П.А. Куприянов)
Малый (200-500 мл)
Средний (500-1000 мл)
Большой (более 1000
мл)
По времени (М.М. Абакумов)
I стадия – стадия формирования (4-5 сутки
с момента травмы; масса фибрина, элементов крови, рыхлых спаек.II стадия – организация свернувшегося гемоторакса (6-30 сутки – ретракция сгустка, разделение жидкой и плотной крови, появление молодой соединительной ткани)
III стадия – нагноение (30-60 сутки – эта стадия не возникает при адекватной антибактериальной терапии)
IV стадия – фиброторакс (60-90 сутки – плевропневмоцирроз с грубыми нарушениями фунций внешнего дыхания
Слайд 23Этиология
Причиной гемоторакса бывает кровотечение в плевральную полость, что может быть
следствием открытых и закрытых травм грудной клетки. Быстрое накопление большого
объема крови приводит к нарушению вентиляции легких (из-за компрессионного воздействия). Плевральная жидкость действует как антикоагулянт, но в более поздние сроки инактивируется – образуется свернувшийся гемоторакс.Слайд 24Клиническая картина
Клинические проявления зависят от объема гемоторакса.
При малом гемотораксе –
нарушения сердечнососудистой или дыхательной системы минимальны или отсутствуют
При среднем гемотораксе
– жалобы на боль в груди, слабость, одышку. Выявляют цианоз, холодный пот.Для большого гемоторакса характерна симптоматика среднего гемоторакса, выраженная более отчетливо.
При инфицированном гемотораксе присоединяются лихорадка и лейкоцитоз.
Слайд 25При диагностике гемоторакса информативна плевральная пункция. При подозрении на гемоторакс
её выполняют в 8 межреберье по задней подмышечной линии. Если
капля полученной крови не сворачивается через 1-2 минуты – значит, что кровотечение остановилось. Свернувшаяся кровь указывает на продолжающееся кровотечение.Диагноз свернувшегося гемоторакса подтверждают с помощью УЗИ.
Диагностика инфицированного гемоторакса – проба Петрова – мутный экссудат при пункции, проба Эффендиева – изменение жидкой и плотной частей крови при центрифугировании, бактериологическое исследование пунктата.
Слайд 26Лечение
Консервативное лечение
При остановившемся кровотечении содержимое плевральной полости эвакуируют шприцом Жане.
Место пункции заклеивают стерильным шариком, в дальнейшем больного лечат консервативно.
Слайд 27Хирургическое лечение
Больным с продолжающимся кровотечением показано оперативное лечение – торакотомия,
поиск и устранение кровотечения. Показанием к операции считают бледность, холодный
пот, частый слабый пульс, низкое и неустойчивое АД, безуспешность консервативного лечения и данные дополнительных исследований:Положительная проба Рувилуа-Грегуара
Если через дренаж из плевральной полости поступает жидкость со скоростью более 250 мл/час и она интенсивно окрашена кровью.
Слайд 28Лечение свернувшегося гемоторакса зависит от объема скопившейся крови.
При малом гемотораксе
назначают антибиотики, лизирующие и рассасывающие препараты, физиотерапию.
При среднем гемотораксе ставят
проточно-промывную дренажную систему. В плевральную полость вводят стрептокиназу, урокиназу. Эти мероприятия эффективны до 10 суток.При большом гемотораксе показаны торакоскопия, разрушение и эвакуация сгустков. Лучший эффект отмечают при проведении лечебных мероприятий в срок до 10 дней с момента травмы, иногда до 30 дней.
Лечение инфицированного гемоторакса включает проточно-промывной дренаж, антисептики, антибиотики, дезинтоксикационные мероприятия.
Слайд 29 Тяжесть состояния зависит не столько от повреждения конкретных
органов, сколько от нарушения жизненно важных функций. Примеры таких состояний:
Шок
(шоковое легкое)Острая сердечная недостаточность
Острая дыхательная недостаточность
Развитие полиорганной недостаточности