Слайд 1Принципы лечения и ухода при анемиях, лейкозах, геморрагических диатезах
Слайд 2АНЕМИЯ – это клинико-гематологический синдром, характеризующийся снижением общего количества гемоглобина
в единице объема крови (часто, с параллельным снижением количества эритроцитов).
Для различных видов анемий характерны качественное изменение эритроцитов крови, степени их зрелости, размеров, формы, окраски, структуры и биохимических свойств.
Термин «анемия» без детализации не определяет конкретного заболевания, а указывает на изменение в анализах крови.
Анемия -
Слайд 3ПРИНЦИПЫ ЛЕЧЕНИЯ ЖДА
1. Диета: лучше всего всасывается железо, входящее в
состав гема, поэтому больным ЖДА прежде всего рекомендуются мясные продукты.
2. Невозможно устранить ЖДА без препаратов железа, так как всасывание железа из пищи ограничено (максимум 2, 5 мг/сутки). Из препаратов железа всасывается в 15 -20 раз больше.
3. ЖДА следует лечить препаратами для перорального приема, так как парентеральные препараты могут вызывать тяжелые аллергические реакции, при внутримышечном введении – инфильтраты и абсцессы, при ошибочном диагнозе ЖДА – отложение железа в печени, поджелудочной железе, мышце сердца, надпочечниках, половых органах (сидероз).
4. Внутрь назначают препараты, которые по возможности не вызывают диспепсические расстройства.
5. Препараты железа лучше назначать до еды и сочетать с небольшими дозами аскорбиновой кислоты, так как она улучшает всасывание железа.
6. Препараты железа в терапевтической дозе принимают до восстановления уровня гемоглобина (120 г/л и более). В последующем лечение продолжается еще 1 -3 месяца до восполнения запасов железа в депо (до нормализации концентрации сывороточного ферритина), при этом суточная доза препарата уменьшается в 2 -3 раза (50 -100 мг элементарного железа).
7. Нет смысла дополнительно назначать витамины В 12, В 6, фолиевую кислоту.
8. Инъекционно железо вводится только по показаниям (обострение ЯБЖ , резекция и воспаление тонкого кишечника).
9. При ЖДА без жизненных показаний не стоит прибегать к переливанию крови (к жизненным показаниям относятся тяжелое общее состояние больного, нарушения гемодинамики, подготовка к оперативному вмешательству, уровень гемоглобина ниже 40 -50 г/л).

Слайд 4ПРИНЦИПЫ ЛЕЧЕНИЯ В-12 ДЕФИЦИТНОЙ АНЕМИИ
1. Полноценное питание.
2. Дегельминтизация.
3.
Витамин В 12 (цианкобаламин) 1000 мкг 1 раз в сутки
в/м 4 -5 недель.
4. Динамика лабораторных показателей: ретикулоцитарный криз на 5 -8 день.
5. Пожизненные поддерживающие дозы витамина В 12 (500 мкг в месяц).
6. Эритроцитарная масса строго по жизненным показаниям;
7. Фолиевая кислота: 5 -10 мг/сутки в течение 3 -4 месяцев. Приём поддерживающих доз.
Слайд 5Лечение апластической анемии
Принципы лечения:
1. Коррекция цитопенического синдрома и костномозговой
недостаточности
2. Борьба с инфекционными осложнениями.
3. Трансплантация костного мозга показана лицам
молодого возраста, особенно с тяжелыми, прогностически неблагоприятными формами болезни
Слайд 6Лечение апластической анемии
Вначале отменяют все лекарственные средства, к которым у
больного имеется индивидуальная повышенная чувствительность и которые могут быть причастны
к развитию анемии.
Ø При тяжелой анемии проводят заместительные трансфузии отмытых эритроцитов, при выраженной тромбоцитопении и геморрагиях – переливания тромбоцитарной массы (лучше от одного донора).
Ø При инфекционных осложнениях применяют антибиотики широкого спектра действия.
Ø Кортикостероидные гормоны, в частности преднизолон должны быть применены для лечения у всех больных апластическим синдромом, так как в части случаев применение их оказывает хороший терапевтический эффект. При этом дозы преднизолона должны быть достаточно велики (60 - 100 мг в сутки).
Слайд 7Лечение апластической анемии.
Спленэктомия
Ø Широко применяется для лечения апластического синдрома.
Ø Эффект спленэктомии, по всей вероятности, связан с тем, что
селезенка - основной лимфоидный орган. В ней вырабатываются антитела, содержатся лимфоциты, участвующие в клеточных цитотоксических реакциях.
Ø Эффект спленэктомии при апластическом синдроме наступает не сразу (через 2 – 5 мес после операции) и не более чем у половины больных.
Ø Спленэктомия показана при менее тяжелых формах болезни – отсутствии большой кровоточивости и признаков сепсиса.
Ø После спленэктомии проводят лечение анаболическими гормонами (неробол по 20 мг/сут, анаполон по 200 мг/сут в течение полугода).
Слайд 8Лечение гемолитических анемий
Спленэктомия, оказывается эффективной в 100 % случаев у
больных наследственным микросфероцитозом
Спленэктомия показана при частых гемолитических кризах, v
резкой анемизации больных, v инфарктах селезенки, v приступах печеночной колики.
При наличии соответствующих показаний в некоторых случаях одновременно со спленэктомией может быть произведена холецистэктомия
Слайд 9Лечение гемолитических анемий
1. Показаны гемотрансфузии отмытыми эритроцитами
2. Введение хелатора
десферала (суточная доза 250 -500 мг. ), способствующего экскреции с
мочой значительного количества железа, Назначают препараты, необходимые при напряженном эритропоэзе, в частности фолиевую кислоту и витамин В 12, другие витамины группы В /В 1, 6, 15/ и витамин Е.
3. Применение глюкокортикоидов считается неоправданным.
4. Применяются средства, способствующие увеличению восстановленного глутатиона в эритроцитах, количество которого снижается при гемолитических кризах, ксилит по 0, 25 -0, 5 г. 3 раза внутрь.
5. Одновременно дается фенобарбитал (или зиксорин) в суточной дозе в зависимости от возраста в течение 10 дней. Фенобарбитал, обладает билирубинконъюгирующим действием, индуцирует глюкуронилтрансферазную систему печен
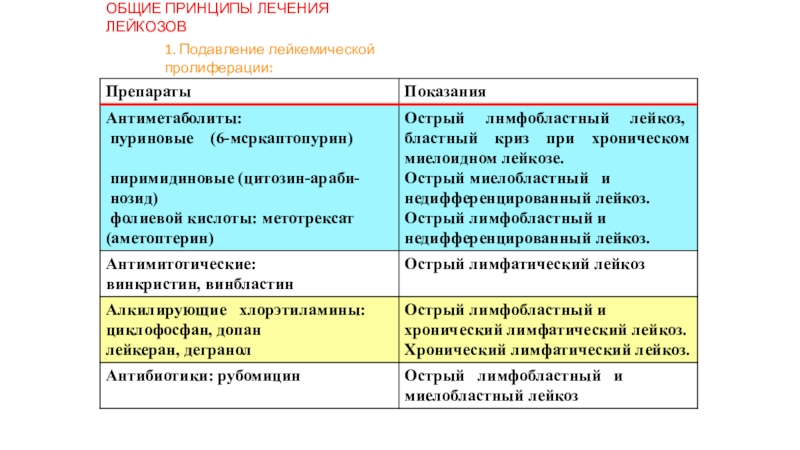
Слайд 10ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ ЛЕЙКОЗОВ
1. Подавление лейкемической пролиферации:
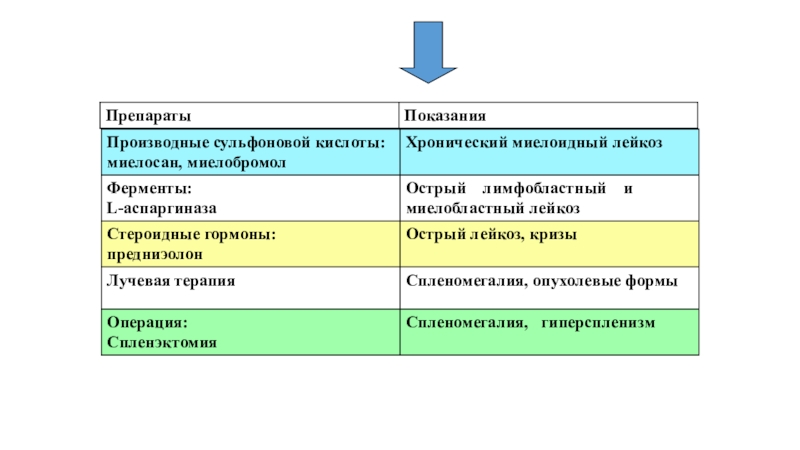
Слайд 122. Лечение инфекционных осложнений: антибиотики, гамматлобулин, асептика, уход за кожей
и слизистыми оболочками.
3. Борьба с анемией: переливание крови, эритроцитной массы.
•витамины,
препараты железа.
4. Борьба с кровотечениями: переливание свежей крови, плаз-:мы, тромбоцитной массы.
5. Стимуляция иммунологической защиты в стадии индуцированной гипоплазии кроветворения: введение иммуноглобулинов, иммунокомпетентных клеток (лимфоцитов, подсадка лимфоидных органов, костного мозга).
6. Выведение из организма лейкозных клеток (цитоферез).
Слайд 14Принципы лечения некоторых видов геморрагических диатезов
Тромбоцитопеническая пурпура.
А. Патогенетическое: а) при
неиммунных формах - спленэктомия; б) при иммунных формах - кортикостероидные
гормоны, цитостатики, аминокапроновая кислота, андроксон.
Б. Симптоматическое: хлорид кальция, рутин, аскорбиновая кислота, тромбовзвесь, плазмаферез.
Гемофилия (А,В,С). А. Патогенетическое: переливание свежей или антигемофильной плазмы, введение концентратов факторов VIII, IX, XI. Б. Симптоматическое: аскорбиновая кислота, хлорид кальция и др.
Геморрагический васкулит.
А. Этиологическое: борьба с инфекцией, интоксикацией, устранение применения некоторых лекарственных препаратов, продуктов.
Б. Патогенетическое: гепарин в суточной дозе 300-400 ЕД/кг, ан-тигистаминные препараты, витамин С, при наличии абдоминального и почечного синдромов-кортикостероидные гормоны, цитостатики, при отсутствии эффекта-плазмаферез.
Слайд 15Геморрагический васкулит: лечение
В общем геморрагический васкулит относится к самолимитирующимся заболеваниям.
Пурпура:
лечение не требуется.
Терапия суставного синдрома: НПВП, глюкокортикостероиды применяются редко.
Тяжелое поражение
почек и ЦНС: агрессивная иммуносупрессивная терапия (глюкокортикостероиды, цитостатики, внутривенный иммуноглобулин, плазмаферез).