Слайд 1Сахарный диабет.
Гипер- и гипогликемические комы
Врач-эндокринолог Садыбекова Г.Т.
2010 г
Слайд 2Острые осложнения СД:
Кетоацидотическая кома
Гиперосмолярная кома
Гиперлактацидемическая кома
Гипогликемическая кома
Слайд 3Кетоацидотическая кома
(Смертность составляет 5–14%)
Причинами ДКА служат абсолютная (при СД
типа 1) или выраженная относительная (СД типа 2) недостаточность инсулина
в организме на фоне интеркурентного заболевания.
Предасполагающие факторы:
инфекции – 30-40% случаев ДКА
Впервые выявленный СД типа1 - 20-25 % случаев ДКА
пропуск или самовольная отмена инъекций инсулина (15-20% ДКА)
незнание правил самостоятельного повышения дозы инсулина при интеркуррентных заболеваниях или потреблении большего количества углеводов пищи, длительная декомпенсация СД обоих типов
введение просроченного или неправильно хранившегося инсулина,
неправильная техника инъекций или незамеченная неисправность шприц-ручки.
промедление с назначением инсулина при длительном СД типа 2,
уменьшение дозы или отмена сахароснижающей терапии при снижении у больного аппетита, при тошноте и рвоте.
Инфаркт миокарда
Панкреатит
Шок и гиповолемия 10-15 % случаев ДКА
Инсульт
Беременность
Прочие (травмы, алкоголь, ГКС тиазидовые диуретики, симпатомиметики)
Причина не установлена – 20-25% случаев ДКА
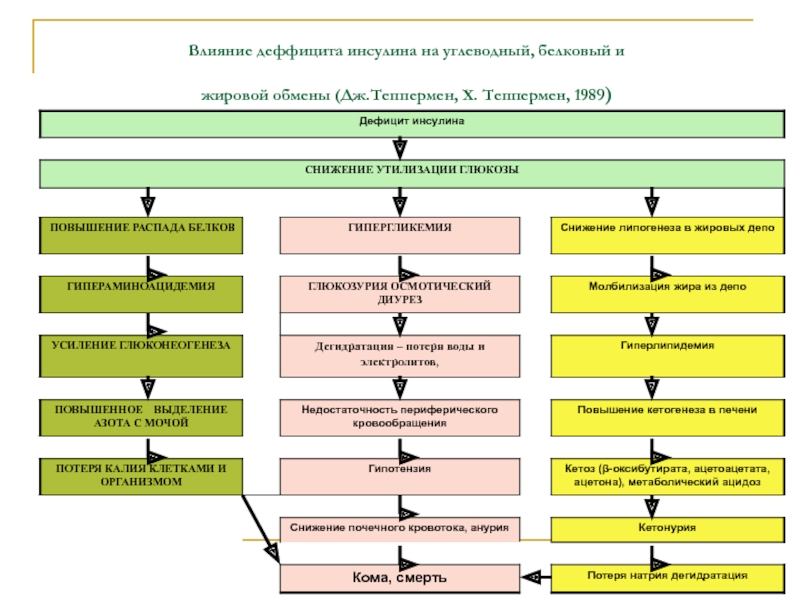
Слайд 4Влияние деффицита инсулина на углеводный, белковый и
жировой обмены (Дж.Теппермен,
Х. Теппермен, 1989)
Слайд 5Суточные потери воды и электролитов с мочой при диабетическом кетоацидозе
Слайд 6Клиника диабетического кетоацидоза (ДКА)
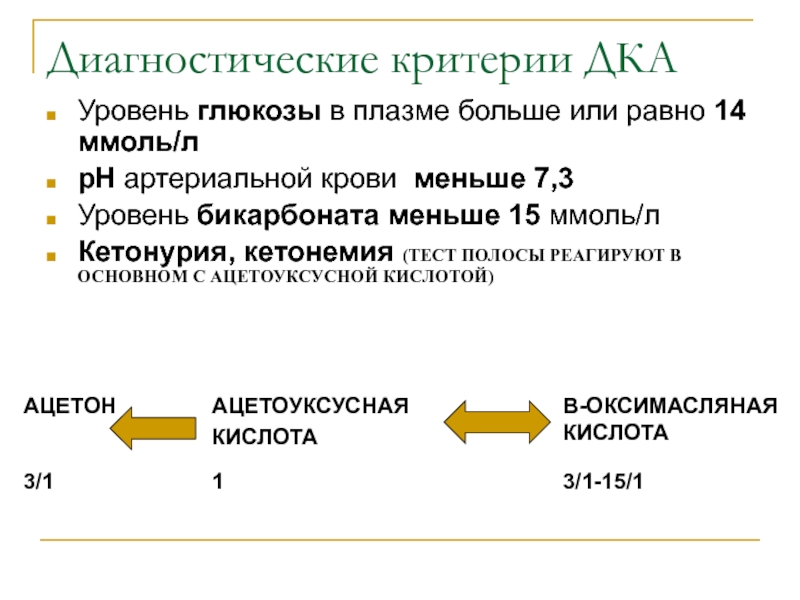
Слайд 9Диагностические критерии ДКА
Уровень глюкозы в плазме больше или равно 14
ммоль/л
рН артериальной крови меньше 7,3
Уровень бикарбоната меньше 15 ммоль/л
Кетонурия, кетонемия
(ТЕСТ ПОЛОСЫ РЕАГИРУЮТ В ОСНОВНОМ С АЦЕТОУКСУСНОЙ КИСЛОТОЙ)
Слайд 10В стационаре проводится следующий
лабораторный контроль:
1) экспресс-анализ глюкозы крови –
1 раз в час до снижения гликемии
до 13–14 ммоль/л, затем 1 раз в 3 ч;
2) анализ мочи на ацетон (при возможности – кетоновые тела в сыворотке) – 2 раза в сутки в первые 2 сут, затем 1 р/сутки;
3) общий анализ крови и мочи – исходно, затем 1 раз в 2–3 сут;
4) Na+, K+ – ежечасно, но не менее 2 раз в сутки;
5) креатинин сыворотки – исходно, затем 1 раз в 3 сут;
6) гематокрит, газоанализ и рН крови – 1–2 раза в сутки до нормализации КЩС.
Обязателен почасовой контроль диуреза через катетер до устранения дегидратации или до восстановления сознания и мочеиспускания.
Крайне желателен контроль центрального венозного давления (ЦВД).
АД, частоту сердечных сокращений и температуру тела измеряют каждые 2 ч, проводится ЭКГ-мониторинг или регистрация ЭКГ (при гиперкалиемии высокие заостренные зубцы Т, при гипокалиемии сглаженные зубцы Т и появления зубца U), не реже 2 раз в сутки,
при подозрении на инфекцию как причину ДКА – рентгенография легких,
посев крови и мочи.
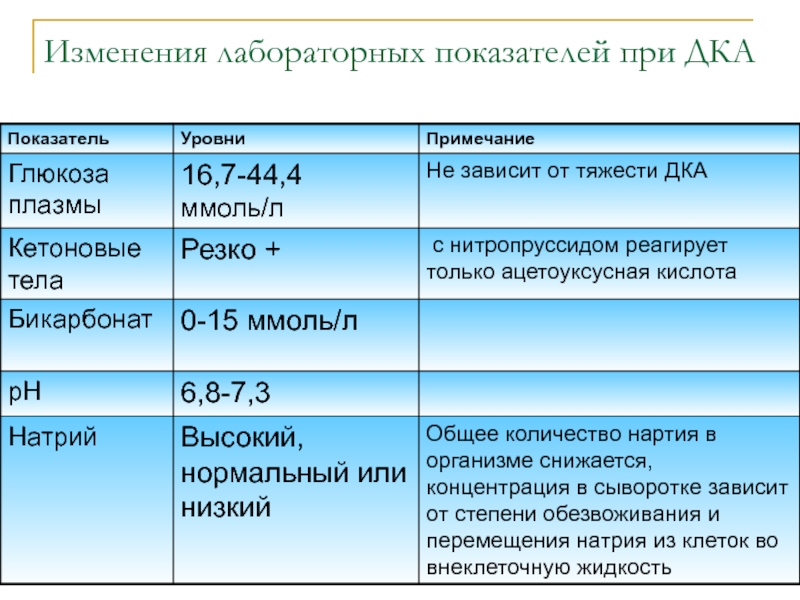
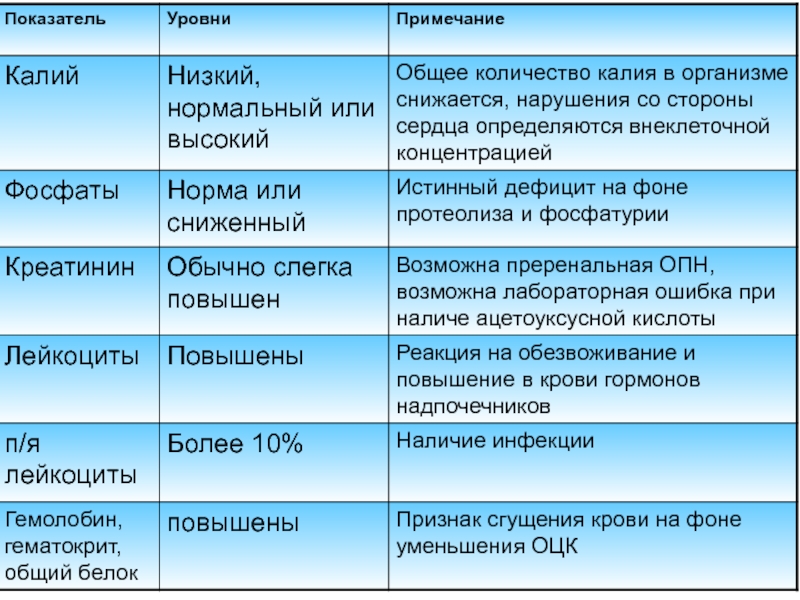
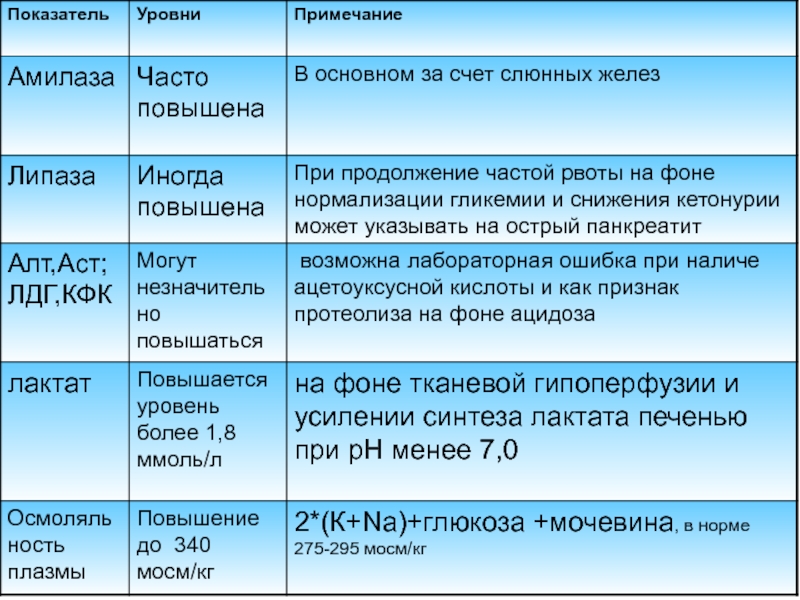
Слайд 11Изменения лабораторных показателей при ДКА
Слайд 14Угрожающие жизни осложнения ДКА
Отек мозга
Тяжелые инфекции
Рефрактерный шок
Остановка кровообращения /при гиперкалиемии/
Остановка
дыхания, нарушения ритма сердца –желудочковые аритмии /при гипокалиемии/
Тромбозы артерий
ДВС-синдром
РДСВ /у
курильщиков/
Аспирация желудочного содержимого
ТЭЛА
Рабдомиолиз
Пневмомедиастинум, подкожная эмфизема
Слайд 15Дифференциальная диагностика ДКА
Инсульт (угнетение сознания)
Кровоизлияние в ствол мозга (гипервентиляция, глюкозурия)
Гипогликемия
(угнетение сознания, тахикардия)
Метаболического ацидоза иного происхождения (гипервентиляция, ацидоз с увеличенным
анионным интервалом)
Уремия
отравление салицилатами
отравление метанолом
отравление этиленгликолем
Гастроэнтерит (тошнота, рвота, боль в животе)
Пневмония )гипервентиляция)
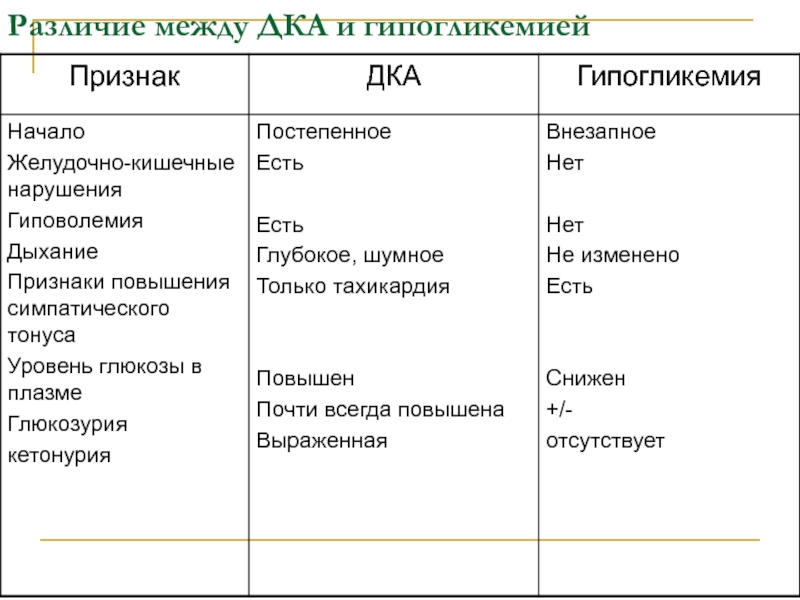
Слайд 16Различие между ДКА и гипогликемией
Слайд 17Лечение ДКА
Регидратация солевыми растворами (NB! Введение бикарбоната натрия, ацесоль или
другиз содосодержащих растворов противопоказано с целью коррекции ацидоза ввиду высокого
риска развития тяжелой гипокалиемии и ацидоза СМЖ со смертельным исходом)
Инсулинотерапия (ins.: Actrapidi, Humulini R, insuman R, Heninsulini R в режиме малых доз в час 4–10 ед. ИКД (в среднем 0,1 ед. на 1 кг массы тела в час через перфузор), из расчета 1 ед/кг фактической массы тела в сутки )
Препараты калия
Лечение основного заболевания. Антибиотики широкого спектра действия (цефалоспорины, фторхинолоны, метрогил; категорически запрещены аминогликозиды (гентацицин, амикацин)); антикоагулянты, тромболитики и т.д.) гепатопротекторы, витамины группы В.
Слайд 18Лечение ДКА 1 степени (имеются признаки дегидратации, гликемия более 16
ммоль/л, кетонурия +)
Инсулинотерапия:
Если пациент получал инсулинотерапию, то суточная доза инсулина
увеличивается на 20% (в 6, 11, 16, 21,24ч по 2 ед короткого на период кетонурии)
Если пациент с СД типа2 принимал ПССП или впервые выявленный№ то добавить ins.Actrapidi за 30 минут до еды п/к (в/м при низком АД) перед завтраком 4-6 ед, перед обедом 4-6 ед, перед ужином 4 ед и ins.Protaphane в 22ч 4-6 ед (при отказе от инсулина возможно назначение манинила -5 2-4 т/д)
Регидратация: per os 2-4 л/д минеральной щелочной воды без газа +солевые растворы в/в в объеме 1-1,5 л/д:
sol.natrii chloridi 0.9 % 500.0в/в за + лек средства в течение 1 часа
sol.kalii chloridi 4% 30 .0 + sol.natrii chloridi 0.9 % 500.0в/в за 1 час
Лечение основного заболевания. Антибиотики широкого спектра действия (цефалоспорины, фторхинолоны, метрогил; категорически запрещены аминогликозиды (гентацицин, амикацин)); антикоагулянты, тромболитики,
NB! ГКС (преднизолон, дексаметазон) категорически запрещены (введение только по жизненным показаниям для лечения отека мозга или астматического статуса с полной коррекцией гипергликемии инсулином в течение всего периода введения + 3-4 дня после отмены)

Слайд 19Лечение ДКА 2 степени- ПРЕКОМЫ (имеются признаки дегидратации, ацидоза+ нарушение
сознания по типу сонливости, сопора, гликемия более 16 ммоль/л, кетонурия
+++)
Регидратация солевыми растворами в объеме 1,5-2,5 л/д, а также per os 2-4 л/д минеральной щелочной воды без газа (медленно, маленькими глотками)
в первый 1 час вводится 1л физ. р-ра + ins.Actrapidi 8 ед,
во второй –третий час вводится 500 мл физ.р-ра + sol.kalii chloridi 4% 10 .0 + ins.Actrapidi 8 ед на 500 мл физ.р-ра,
за четвертый час (при гликемии 14-15 ммоль/л) вводится sol.kalii chloridi 4% 10 .0 + ins.Actrapidi 8 ед на 5 % растворе глюкозы 500 мл,
Инсулинотерапия: При АД менее 90/60 ммртст инсулин вводить в/в, при АД более 90/60 инсулин вводить в/м. Метод «подколок»
ins.Actrapidi у-8 ед, 0-10 ед, в-8 ед
ins.Actrapidi (при кетонурии) в 6,11,16,21,24ч по 4 ед + в 3ч – 2 ед
In. Protaphanе (при отр ацетонурии) в 8ч-14ед, в 22ч-10 ед.
Лечение основного заболевания. Антибиотики широкого спектра действия (цефалоспорины, фторхинолоны, метрогил; категорически запрещены аминогликозиды (гентацицин, амикацин)); антикоагулянты, тромболитики и т.д.)

Слайд 20Гликемию не следует снижать быстрее чем на 2,8-5,5 ммоль/л в
час и не более, чем до 14 ммоль/л в первые
сутки. Более резкое снижение создает обратный осмотический градиент между внутри- и внеклеточным пространством и синдром осмотического дисбаланса с риском отека мозга.
При гликемии менее 14 ммоль/л и сохранении кетонурии показано введение 5 % раствора глюкозы 150-250 мл/ч
Слайд 21Лечение ДКА 3 степени –КОМЫ (имеются признаки дегидратации, декомпенсированного ацидоза
+ отсутствия сознания, гликемия более 16 ммоль/л, кетонурия ++++)
На уровне
приемного покоя: установить центральный венозный катетер; Начать инфузию в первые 2-3 часа скорость 1-1,2л/ч под контролем ЦВД, далее по 500мл/ч; При ЦВД менее 4 мм.рт.ст. Скорость переливания жидкости 1 л/ч, при ЦВД 5-12 мм.рт.ст. -0,5 л/ч, при ЦВД более 12 мм.рт.ст. 0,25 л/ч. Без этого перегрузка жидкостью может вызвать отек легких. объем инфузии 5-7 л/сут:
СТАРТОВАЯ СИСТЕМА- sol.kalii chloridi 4% 10 .0 + ins.Actrapidi 10 ед на 500 мл физ.р-ра (вводить 30минут)+ 500 мл физ.р-ра (вводить 30минут)
при гликемии менее 14-15 ммоль/л вводить sol.kalii chloridi 4% 10 .0 + ins.Actrapidi 8 ед на 5 % растворе глюкозы 500 мл
При АД менее 80/50 ммртст и ЦВД менее 4 см водн. ст. показаны плазмозаменители (плазма,альбумин,стабизол и т.д.)совместно с солевыми растворами.
Подача увлажненного кислорода, при рО2 ниже 80 мм рт. ст. – кислород;
установка желудочного зонда для постоянной аспирации
Установка катетера в мочевой пузырь для почасовой оценки водного баланса;
Госпитализация в реанимационное отделение

Слайд 22Инсулинотерапия ДКА 3 степени - КОМЕ
Введение простого инсулина только внутривенно
под контролем гликемии каждые 2 часа (на исправном глюкометре) Если
в первые 2–3 ч, несмотря на адекватную скорость регидратации, гликемия не снижается, то следующую дозу ИКД удваивают.:
При гликемии более 30 ммоль/л -10 ед (5 ед/ч)
При гликемии 26-29 ммоль/л -8 ед (4 ед/ч)
При гликемии 22-25 ммоль/л -6 ед (3 ед/ч)
При гликемии 16-21 ммоль/л – 4 ед (2 ед/ч)
При гликемии 14-15 ммоль/л инсулин вводить на глюкозе 5% 500 мл + 6 ед инсулина
При восстановлении сознания перейти на метод «подколок» введения инсулина
Слайд 23коррекция уровня калия: На фоне введения инсулина и регидратации К+
будет массивно поступать в клетку, а также продолжать выводиться с
мочой. Даже при исходно нормальном и повышенном уровне К+ (например, более 6,5 мэкв/л) в ходе адекватной регидратации и инсулинотерапии можно ожидать его быстрого снижения, обычно через 3–4 ч после начала нормализации рН. Поэтому если нет анурии, то уже с самого начала инсулинотерапии даже при нормокалиемии начинают непрерывную инфузию К+ (целевой уровень – 4–5 мэкв/л;).
При калиемии до 3 ммоль/л скорость переливания калия составляет 3 г/ч, при калиемии 3-4 ммоль/л скорость-2 г/ч, при калиемии 4-5 ммоль/л скорость- 1,5 г/ч, при калиемии более 6 ммоль/л инфузию прекратить
За сутки не следует вводить более 15–20 г калия (20-40мл 4 % раствора калия хлорида в час)
После выведения из ДКА на 5–7 дней назначают пероральный прием препаратов К+.
Слайд 24Критерии стабилизации метаболизма и выхода из ДКА
После восстановления сознания,
при условии стабилизации АД, уровне гликемии 11–12 ммоль/л и ниже,
ацетонурии +/- и рН>7,3 переходят на подкожное введение ИКД
Слайд 25Трудности в диагностике и лечении ком при СД
Необходимо определять гликемию
любому больному в бессознательном состоянии!
Применение форсированного диуреза не показано
При повышении
температуры необходимо исключать инфекционный процесс
Возможны сочетания признаков нескольких ком у одного пациента
на фоне приема алкоголя имеется частое сочетание ДКА с острой хирургической патологией,.
Слайд 26Гиперосмолярная кома (смертность12–58%).
Характеризуется отсутствием кетоза и ацидоза при резко
выраженной гипергликемией у пациентов с СД типа 2 при:
инфекции (40–60%
случаев),
острых заболеваниях (с рвотой и диареей), острый панкреатит
хирургических вмешательствах и травмах (10–15%),
ИМ, инсульте, ТЭЛА,
ожогах,
эндокринопатиях
впервые выявленном СД 2 типа (33%),
невыполнении рекомендаций врача по лечению (10–15%),
применением препаратов, уменьшающих объем циркулирующей жидкости или повышающих гликемию (диуретики, кортикостероиды, антагонисты кальция, пропранолол, и др.)
Слайд 27Клиника развивается медленнее, чем ДКА, за несколько дней, иногда недель
и даже месяцев.
Доминируют симптомы крайней степени дегидратации, недостаточности кровообращения вплоть
до гиповолемического шока, с олиго- и анурией после периода массивной полиурии.
наличие полиморфной психоневрологической симптоматики (чаще всего – судороги, нарушения речи, парезы и параличи, патологические рефлексы, ригидность затылочных мышц, психомоторное возбуждение, реже – галлюцинаторно-бредовая симптоматика и т.д.). Эти симптомы не укладываются в какой-либо четкий синдром, изменчивы и исчезают после выведения из кома. При не выраженности гиперосмолярности наличие ступора или кома должны насторожить в плане внутричерепной катастрофы.
нарушения свертываемости с развитием ДВС-синдрома, тромбозов и тромбоэмболий.
повышение осмолярности крови выше 320 мосм/л при норме 285–295 мосм/л.Расчет осмолярности (мосм/л) = 2 [Na+ + K+ (мэкв/л)] + глюкоза (ммоль/л) + мочевина (ммоль/л) + 0,03 ´ общий белок (г/л).
“эффективная осмоляльность” (ЭО) рассчитывается по формуле:
ЭО = 2 ´ Na, мэкв/л, + глюкоза (ммоль/л).
В норме составляет 297+ 2 мосм/л

Слайд 28Лечение гиперосмолярной комы
Начинают лечение с регидратации (При уровне Na+ >165
мэкв/л солевые растворы противопоказаны, регидратацию начинают с 2% раствора глюкозы
(5% раствор разбавляют вдвое стерильной водой для инъекций). При уровне Na+ 145–165 мэкв/л регидратацию проводят 0,45% (гипотоническим) раствором NaCl (0,9% раствор NaCl разбавляют вдвое стерильной водой). При снижении уровня Na+ до менее 145 мэкв/л переходят на 0,9% NaCl; этот раствор используют с самого начала регидратации в том случае, если у пациента имеется исходная артериальная гипотония.
Начальный объем регидратации больше, чем при ДКА: в первые 2 ч – по 1 л в час, затем – по 250–500 мл, под контролем ЦВД.
Гликемию не следует снижать быстрее, чем на 5,5 ммоль/л в час, а осмолярность – не более чем на 10 мосм/л в час. Более резкое снижение чревато отеком легких и мозга.
Слайд 29Лечение гиперосмолярной комы
Инсулин вводят по 2-4 ед/час. При отсутствии перфузора
возможно введение в/в каждые 2 часа при гликемии более 30
ммоль/л 10ед, при гликемии 26-29 ммоль/л – 8ед, при гликемии 20-25 ммоль/л 6ед, при гликемии 14-19 ммоль/л 4 ед, при гликемии 10-13 ммоль/л инсулин вводят 4 ед в/м каждые 4 ч, при гликемии 8-10 ммоль/л каждые 6 часов с переводом на ПССП,
Если через 4–5 ч от начала регидратации, после снижения уровня Na+ сохраняется выраженная гипергликемия, то переходят на режим дозирования инсулина, рекомендованный для ДКА.
Слайд 30Лечение гиперосмолярной комы
Инфузия К+ обычно требуется в большем объеме, чем
при ДКА.
Коррекция гиперкоагуляции (гепаринотерапия, низкомолекулярные гепарины)
Введение бикарбоната практически не
показано, так как рН при ГОНС, как правило, превышает 7,3. Остальные мероприятия проводятся аналогично лечению ДКА.
Слайд 31Лактацидоз (смертность 30–90%)
Развивается при декомпенсации СД, снижения почечной экскреции
лактата при диабетической нефропатии, печеночной и сердечной недостаточности, тяжелых инфекций,
интоксикаций, в том числе алкогольной, старческого возраста, в крайне редких случаях – прием бигуанидов (метформина).
диагностическим критерием лактацидоза является уровень молочной кислоты в сыворотке выше 5,0 мэкв/л. Диагноз вероятен и при уровне лактата 2,2–5 мэкв/л и рН артериальной крови менее 7,25., при низком уровне бикарбоната (£18 мэкв/л) в сочетании с анионной разницей 15 мэкв/л и более.
периферической вазодилатацией ведет к гипотонии и коллапсу.
Слайд 32Лактацидоз
клиническая картина лактацидоза неспецифична и вначале напоминает декомпенсацию СД или
усиление побочных эффектов бигуанидов: тошнота, рвота, диарея, боли в животе,
слабость.
Единственный специфический симптом – боли в мышцах, вызванные накоплением молочной кислоты.
Выраженный ацидоз с жаждой, гипервентиляцией, спутанностью сознания и комой может развиться за несколько часов.
Гиперлактатемия и ацидоз отрицательно влияют на миокард, повышая риск острой сердечной недостаточности и тяжелых аритмий, что вместе с выраженной периферической вазодилатацией ведет к гипотонии и коллапсу.
Слайд 33Лечение лактацидоза
Если лактацидоз вызван передозировкой метформина, показаны энтеросорбенты.
Устранению избытка
СО2, вызванного ацидозом, способствует искусственная гипервентиляция.
Для торможения образования лактата
необходима внутривенная инфузия ИКД со скоростью 2–5 ед. в час и внутривенное введение глюкозы по 5–12,5 г в час.
Применение бикарбоната натрия может привести к ухудшению из-за парадоксального нарастания внутриклеточного ацидоза, уменьшения сердечного выброса и усиления продукции лактата. Если соду все же применяют, то с крайней осторожностью: при рН<7,0 в малых дозах – 100 мл 4% раствора однократно внутривенно капельно, очень медленно.
Гипотонию корректируют по общим принципам.
Гемодиализ с безлактатным буфером. Он позволяет сохранить жизнь примерно 60% больных с лактацидозом.
Слайд 34Гипогликемическая кома(смертность 3-4%)
У человека без СД гипогликемией считается уровень глюкозы
ниже 2,8 ммоль/л в сочетании с клинической симптоматикой, или уровень
ниже 2,2 ммоль/л вне зависимости от симптомов.
При СД нижний целевой уровень гликемии равен 3,3 ммоль/л.
Причины:
несоответствие дозы сахароснижающих препаратов съеденному количеству углеводов, физическая нагрузка выше обычного уровня и прием алкоголя.
Слайд 35Пусковые факторы развития гипогликемии
А. Непосредственно связанные с медикаментозной сахароснижающей терапией
1. Передозировка инсулина, препаратов сульфонилмочевины или глинидов*• Ошибки:– врача (слишком
низкий целевой уровень гликемии, слишком высокие дозы)– больного (ошибка в наборе дозы, слишком высокие дозы, отсутствие самоконтроля и обучения)– инсулиновой шприц-ручки и глюкометра (слишком высокие цифры)• Намеренная массивная передозировка (с суицидальными целями)
2. Изменение фармакокинетики инсулина или пероральных препаратов• Смена препарата без адекватного контроля гликемии• Замедленное выведение инсулина (почечная и печеночная недостаточность, антитела кинсулину)• Неправильная техника инъекций (изменение глубины или неправильная смена места инъекции, массаж места инъекции или действие высокой температуры)• Лекарственные взаимодействия препаратов сульфонилмочевины
3. Повышение чувствительности к инсулину• Длительная физическая нагрузка, ранний послеродовой период
Б. Связанные с питанием 1. Пропуск приема или недостаточный прием углеводов (без коррекции дозы препаратов) 2. Кратковременные физические нагрузки (без дополнительного приема углеводов) 3. Прием алкоголя 4. Преднамеренное снижение массы тела или голодание (без соответствующего уменьшения дозы сахароснижающих препаратов)5. Замедление опорожнения желудка (при автономной нейропатии)6. Синдром мальабсорбции (например, при ферментативной панкреатической недостаточности)7. Беременность (первый триместр) и кормление грудью*.

Слайд 36Клиника
К вегетативным симптомам (гликемия 3,3-2,7 ммоль/л) (“предвестникам”) относят сердцебиение,
дрожь, бледность кожи, потливость, тошноту, чувство голода, беспокойство, агрессивность, мидриаз,
к
нейрогликопеническим – слабость, нарушение концентрации, головную боль, головокружение, парестезии, чувство страха, дезориентацию, речевые, зрительные, поведенческие нарушения, амнезию, нарушение координации, спутанность сознания, кому, судороги.
К особенностям алкогольной гипогликемии относятся трудность ее распознавания пациентом и окружающими (сходство симптомов гипогликемии и опьянения), отсроченное возникновение, возможность повторных гипогликемий.
Слайд 37Лечение
Легкую гипогликемию купируют приемом углеводов в количестве 1,5–2 хлебных единицы
(ХЕ): сахара (3–6 кусков, лучше растворить в воде или чае),
или меда, или варенья (1,5–2 столовые ложки), или 200 мл сладкого фруктового сока, или 100 мл лимонада (пепси-колы, фанты), или 5 больших таблеток глюкозы (упаковка из 10 таблеток по 3 г в виде конфеты). После купирования ночной гипогликемии дополнительно нужно съесть еще 1 ХЕ медленноусвояемых углеводов (кусок хлеба или 2 столовые ложки каши и т.д.).
Слайд 38При потере сознания:
пациента следует уложить на бок и освободить
полость рта от остатков пищи; нельзя вливать в рот сладкие
растворы (риск асфиксии).
Неотложная помощь - подкожное или внутримышечное введение 1 мл глюкагона (гипокит), который выпускается в виде шприц-тюбиков. Сознание обычно восстанавливается через 5–10 мин после введения глюкагона; если этого не происходит, инъекцию можно повторить. Глюкагон неэффективен при алкогольной гипогликемии и массивной (как правило, преднамеренной) передозировке сахароснижающих
Внутривенно струйно вводят 20–60 мл (максимум 100 мл) 40% раствора глюкозы, до восстановления сознания..
Если сознание не восстанавливается начинают внутривенно капельное введение 5–10% глюкозы и госпитализируют больного. необходимо исключать массивную передозировку сахароснижающих препаратов, сосудистые катастрофы и черепно-мозговую травму.
Внутривенно инфузию 5–10% глюкозы можно продолжать столько, сколько нужно, до нормализации гликемии. Во избежание перегрузки жидкостью 10% раствор периодически чередуют с 40%.
Введение ГКС сцелью активизации глюконеогенеза
Лечение отека мозга

Слайд 39Развитие отека мозга не только на фоне быстрого снижения гликемии,
гипонатриемии, быстрой регидратации, применение бикарбоната, но и при адекватной терапии,
обычно через 4–6 ч после начала лечения, на фоне уже начавшегося снижения гипергликемии и уменьшения ацидоза угнетается сознаниеЕсли больной в сознании, начинающийся отек мозга можно заподозрить по нарастанию головной боли и головокружения, усилению или повторному возникновению тошноты, рвоты и лихорадки, появлению брадикардии или судорог. Подозрение на отек мозга возникает также, если улучшение лабораторных показателей не сопровождается положительной клинической динамикой, при появлении офтальмоплегии и отсутствии реакции зрачков на свет. Прогрессирование отека мозга часто настолько быстрое, что застой дисков зрительного нерва не успевает развиться, поэтому его отсутствие не исключает диагноза.
Слайд 40Лечение отека мозга проводится по общим принципам с использованием струйно
манитола (струйно за 15-20 мин), гипотермии мозга, активной гипервентиляции легких,
приводящей к вазоконстрикции и снижению внутричерепного давления; возможно применение дексаметазона, снижающего повышенную проницаемость сосудов и гематоэнцефалического барьера