Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Семей Мемлекетт ік Медицина Университеті
Содержание
- 1. Семей Мемлекетт ік Медицина Университеті
- 2. ЖоспарКіріспеНегізгі бөлім Репаративті регенерациясы
- 3. Репаративная регенерация костной ткани — образование костной
- 4. Слайд 4
- 5. Впервые теоретические основы регенерации четко сформулировал Морган
- 6. Стадии репаративной регенерации. 1–ая стадия - деструкции тканевых
- 7. Стадии репаративной регенерации. 1–ая стадия - продолжение. Внутри грануляционной
- 8. Стадии репаративной регенерации. 2–я стадия – образование дифференцированных,
- 9. Рис. 1. Составные части костной мозоли: 1 —
- 10. Регенерация при консервативных методах фиксации и после
- 11. Регенерация при консервативных методах фиксации и после
- 12. Оптимальные условия необходимые для сращения перелома.Какие условия
- 13. Репаративная регенерация костной ткани
- 14. Патогенез нарушения репаративной регенерации
- 15. С течением времени процесс
- 16. Схематическое изображение процесса консолидации, завершившегося сращением кости.
- 17. Ложный сустав.
- 18. Гипертрофический ложный сустав.
- 19. Атрофический ложный сустав.
- 20. Впервые термин ложный сустав появился в 90
- 21. В связи с этим основным критерием развития
- 22. КЛАССИФИКАЦИЯ НАРУШЕНИИРЕГЕНЕРАТОРНОГО ПРОЦЕССА.1. Замедленная консолидация2. Несросшийся перелом3.
- 23. Замедленная консолидация - это состояние при котором
- 24. Ложный сустав - это состояние когда между
- 25. Если расстояние между отломками превышает 2 см,
- 26. ЭТИОЛОГИЯ ЛОЖНОГО СУСТАВА:1. Общие причины вызывающие развитие ложного сустава2. Местные причины
- 27. ОБЩИЕ ПРИЧИНЫ:1. Острые и хронические заболевания, сопровождающиеся
- 28. МЕСТНЫЕ ПРИЧИНЫ ФОРМИРОВАНИЯ ЛОЖНОГО СУСТАВА.1.Открытые переломы составляют 2/3 причин развития ложного сустава
- 29. 2.РАНЕВОЙ ОСТЕОМИЕЛИТ (23,1 %)
- 30. 3.ПОВРЕЖ-ДЕНИЕ МАГИС-ТРАЛЬНЫХ СОСУДОВ (4,5 – 8 %)
- 31. 4.ПОВРЕЖДЕНИЕ КРУПНЫХ НЕРВНЫХ СТВОЛОВ5.СИНДРОМ ДЛИТЕЛЬНОГО РАЗДАВЛИВАНИЯ6. ИНТЕРПОЗИЦИЯ
- 32. ОШИБКИ ЛЕЧЕНИЯ ПЕРЕЛОМА.1. ПЕРЕРАСТЯЖЕНИЕ ОТЛОМКОВ ВО ВРЕМЯ СКЕЛЕТНОГО ВЫТЯЖЕНИЯ
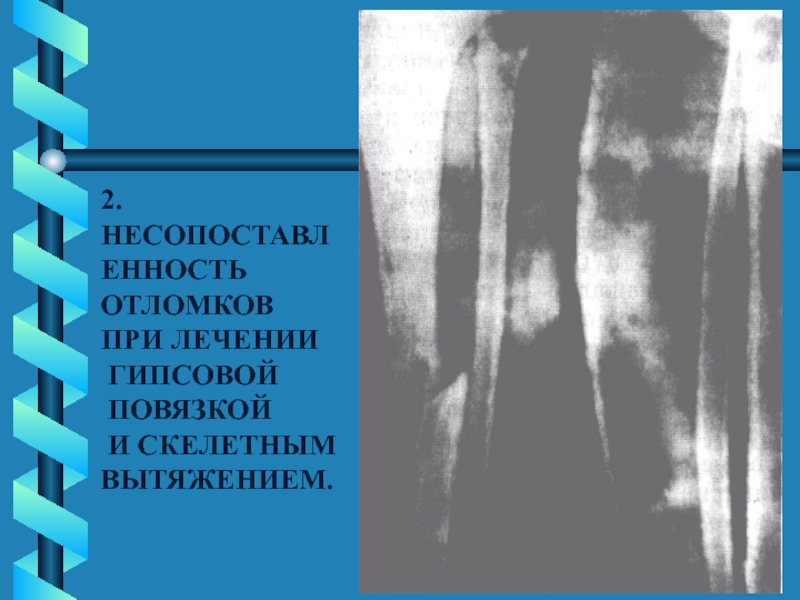
- 33. 2. НЕСОПОСТАВЛЕННОСТЬ ОТЛОМКОВ ПРИ ЛЕЧЕНИИ ГИПСОВОЙ ПОВЯЗКОЙ И СКЕЛЕТНЫМ ВЫТЯЖЕНИЕМ.
- 34. 3. ПРЕКРАЩЕНИЕ ГИПСОВОЙ ИММОБИЛИЗАЦИИ ДО ФОРМИРОВАНИЯ И
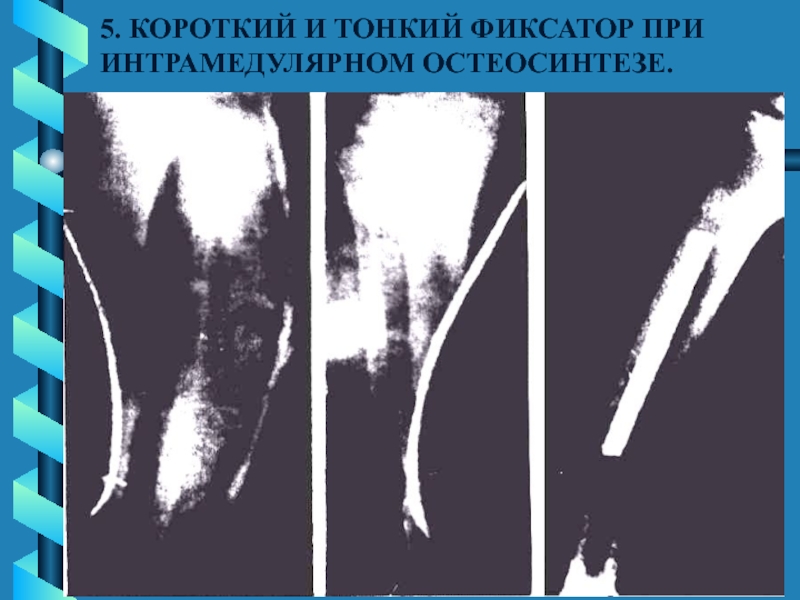
- 35. 5. КОРОТКИЙ И ТОНКИЙ ФИКСАТОР ПРИ ИНТРАМЕДУЛЯРНОМ ОСТЕОСИНТЕЗЕ.
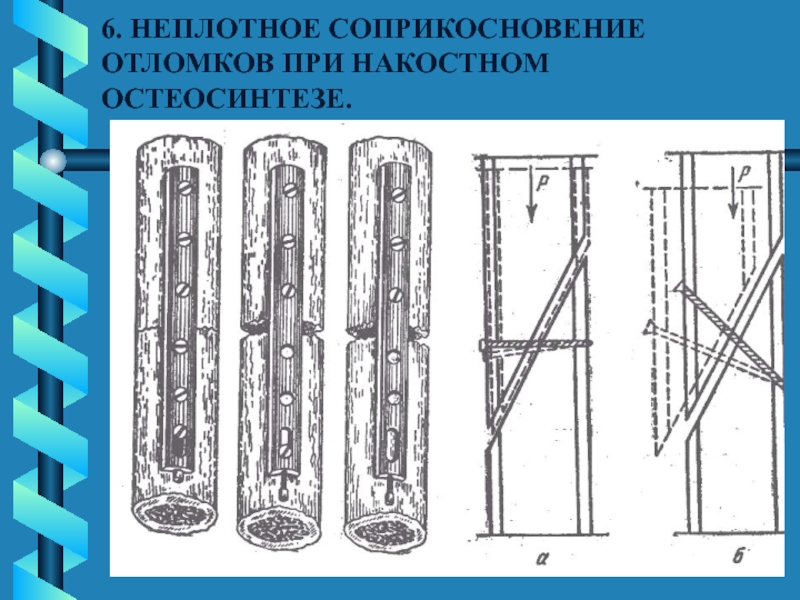
- 36. 6. НЕПЛОТНОЕ СОПРИКОСНОВЕНИЕ ОТЛОМКОВ ПРИ НАКОСТНОМ ОСТЕОСИНТЕЗЕ.
- 37. КЛИНИКА ЛОЖНОГО СУСТАВА:Патологическая подвижностьДеформация костиВальгусная ВаруснаяРекурвацияАнтекурвацияУкорочение При наличии остеомиелита свищи, трофические изменения кожиКонтрактуры близ лежащих суставов
- 38. Рентгенологические признаки ложного сустава:Фиброзного – отломки тесно
- 39. Болтающегося – значительное расстояние между отломками, которые
- 40. ЛЕЧЕНИЕ ЛОЖНОГО СУСТАВА:1. Погружной остеосинтез с костной
- 41. Методы костной пластики:метод скользящего трансплантатаинтрамедуллярная костная пластика
- 42. Методы костной пластики:накладной экстра-кортикальный трансплантатдекортикация по Шулутко-Ситенко
- 43. Установка кортикальных трансплантатов по типу "вязанки хвороста" по Волкову М.В.
- 44. Брефопластика по Калнберзу В.К.Заполнение эмдриональной костной тканью КМКОстеосинтез пластинойукладка эмбриональной костной ткани вокруг отломков
- 45. ЛЕЧЕНИЕ ЛС, ОСЛОЖНЕННОГО ОСТЕОМИЕЛИТОМ:Особенно большие трудности возникают
- 46. При лечении ложного сустава чрескостным остеосинтезом должно
- 47. При тугих ЛС с поперечной линией излома,
- 48. При косой, винтообразной щели применяется встречно – боковой компрессионный остеосинтез.
- 49. При тугоподвижных ложных суставах без угловой деформации,
- 50. При гиперпласти-ческих ложных суставах с угловой фиксированной деформацией применяется монолокально компрессионно – дистракцион-ный остеосинтез.
- 51. При дефекте кости с апластическим неконгруэнтными концами отломков, концевом остеомиелите используется билокальный компрессионно – дистракционный остеосинтез
- 52. Слайд 52
- 53. Слайд 53
- 54. Билокальный компрессионно-дистракционный остеосинтез включает следующие этапы:- краевая
- 55. - чрескостный остеосинтез с установлением базовых колец
- 56. в последующем ежедневно производится низведение отломка 1
- 57. После устранения диастаза, укорочения через низведенный фрагмент
- 58. Чрескостный остеосинтез обеспечил восстановление трудоспособности в один
- 59. Слайд 59
- 60. Лечение ложного сустава. Замещение
- 61. Лечение ложного сустава. Замещение
- 62. Лечение ложного сустава. Замещение
- 63. Слайд 63
- 64. Остеосинтез при лечении ложных
- 65. Остеосинтез при лечении ложных
- 66. Остеосинтез при лечении ложных
- 67. Остеосинтез при лечении ложных
- 68. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1Семей Мемлекеттік Медицина Университеті.
СӨЖ
Тақырыбы: Сүйек тіндерінің регенеративті регенерациясы және
патологиясы
Слайд 2Жоспар
Кіріспе
Негізгі бөлім
Репаративті регенерациясы
Сүйек тіңдерінің
регенерациясының
патологиясы
III. Қорытынды
IV. Қолданылған әдебиеттер
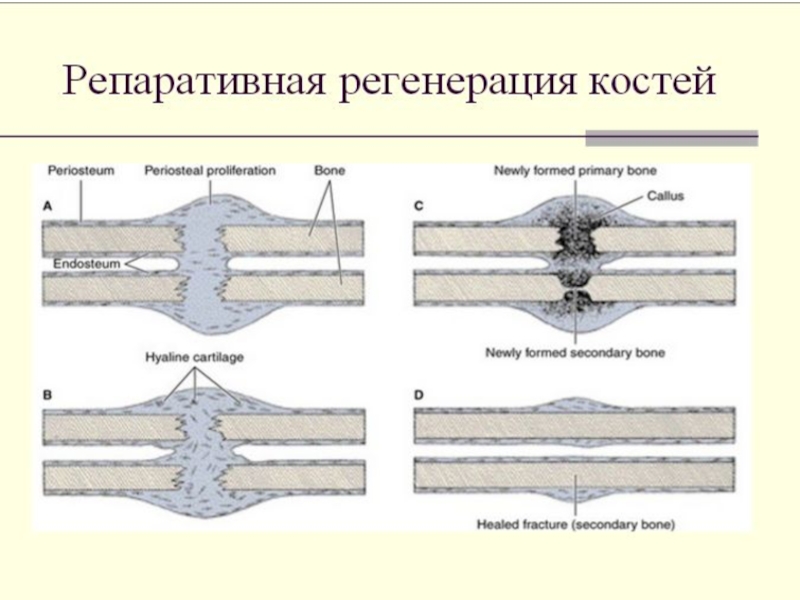
Слайд 3Репаративная регенерация костной ткани — образование костной ткани на месте
повреждения кости, направленное на её полноценное структурно-функцио нальное восстановление. Особенность костной
репаративной регенерации — многоэтапность её течения, при котором каждый последующий этап бывает следствием предыдущего. От момента повреждения кости до завершения репарации, т.е. образования морфо логически зрелой костной ткани, заполняющей дефект и соединяющей костные отломки, и достижения полноценного восстановления функций кости как само стоятельного органа проходит достаточно много времени. При этом отчётливо прослеживаются общие закономерности течения репаративного процесса костной ткани и специфические особенности, зависящие от условий его течения, потенций остеогенных клеточных элементов, а также от состояния всего организма.Слайд 5Впервые теоретические основы регенерации четко сформулировал Морган в 1901 году.
Он выделил два способа регенерации:
Способы репаративной регенерации костной ткани
Морфолаксис –
когда поврежденная часть тела полностью восстанавливается из оставшейся культи путем отрастания. Данный вид регенерации происходит у амеб, инфузорий планарий, и др. У них из части тела восстанавливается целый организм.Эпиморфоз – регенерация путем срастания раневых поверхностей. Этот тип регенерации свойствен амфибиям, рептилиям, млекопитающим и человеку. Регенерация по типу морфолоксиса у них утрачена.
Слайд 6Стадии репаративной регенерации.
1–ая стадия - деструкции тканевых структур, пролиферация клеток
с образованием грануляционной (мезенхимальной) ткани.
Пусковым механизмом индуктором репаративной регенерации
являются костные морфогенетические белки, выделенные Urist M. в 1979 году из деминерализированной кости- биологически активные белки которые выделяются из поврежденных остеогенных и неостеогенных клеток после травмы. Около отломков разрастается незрелая грануляционная ткань состоящая из полибластов, которая в виде футляра окутывает основные и мелкие костные отломки проникая также в костномозговой канал, выстилая её изнутри.
Слайд 7Стадии репаративной регенерации.
1–ая стадия - продолжение.
Внутри грануляционной ткани располагаются восстановленные
сосуды. В этот же период происходит организация гематомы в месте
перелома. В прошлом многие исследователи считали гематому основным источником репаративной регенерации. Только Г.И. Лаврищева впервые установила, что разрастание грануляционной ткани происходит вне гематомы.Слайд 8Стадии репаративной регенерации.
2–я стадия –
образование дифференцированных, остеогенных тканевых структур,
которая проходит различные фазы при разных методах лечения переломов.
3 -
я стадия - минерализация остеогенных структур костной мозоли, полное восстановление кровоснабжения отломков в месте перелома.
4–я стадия –
перестройка костной мозоли, образование пластинчатой кости состоящей из кортикального слоя с костномозговым каналом, надкостницей т.е. восстановление исходной до перелома структуры кости.
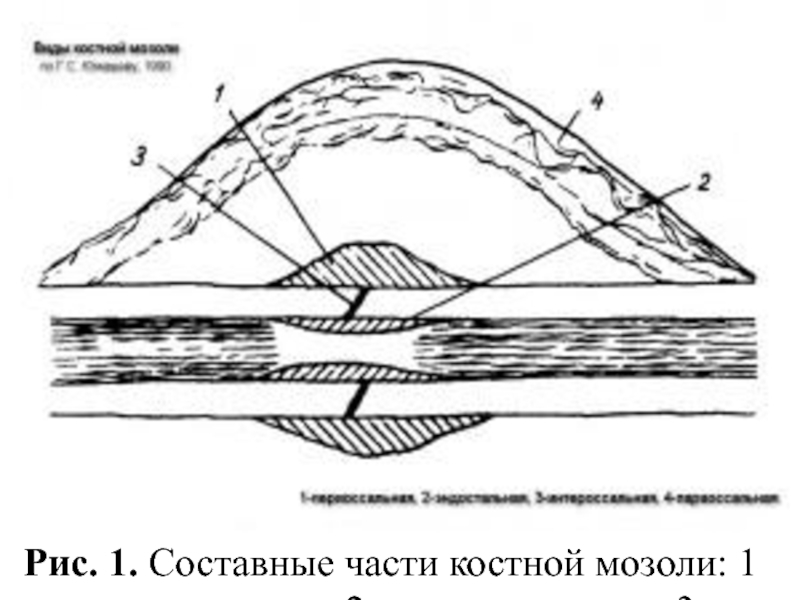
Слайд 9Рис. 1. Составные части костной мозоли: 1 — периостальная; 2 —
эндостальная; 3 — интермедиарная; 4 — параоссальная
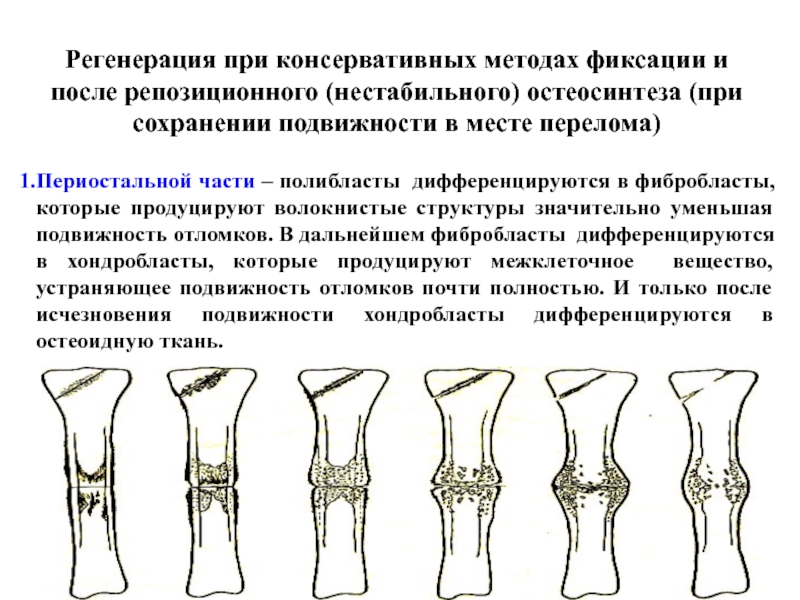
Слайд 10Регенерация при консервативных методах фиксации и после репозиционного (нестабильного) остеосинтеза
(при сохранении подвижности в месте перелома)
Периостальной части – полибласты дифференцируются
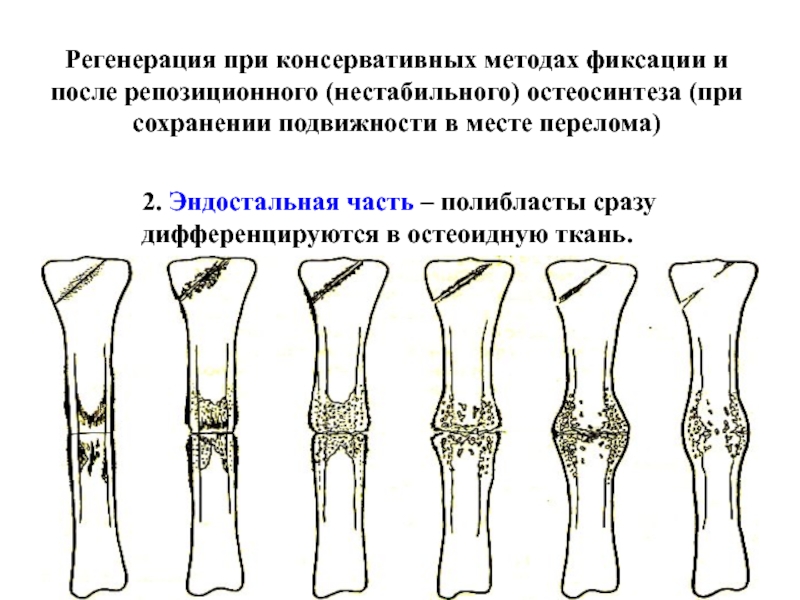
в фибробласты, которые продуцируют волокнистые структуры значительно уменьшая подвижность отломков. В дальнейшем фибробласты дифференцируются в хондробласты, которые продуцируют межклеточное вещество, устраняющее подвижность отломков почти полностью. И только после исчезновения подвижности хондробласты дифференцируются в остеоидную ткань. Слайд 11Регенерация при консервативных методах фиксации и после репозиционного (нестабильного) остеосинтеза
(при сохранении подвижности в месте перелома)
2. Эндостальная часть – полибласты
сразу дифференцируются в остеоидную ткань. Слайд 12Оптимальные условия
необходимые для сращения перелома.
Какие условия в клинической практике
необходимо создать для сращения перелома?
Репозиция и стабильная фиксация перелома
с щелью между отломками в диафизарном отделе в 100 микрон, полного сближения при около- и внутрисуставных переломов. Раннее и полноценное восстановление кровообращения в области перелома.
Сохранение функции конечности.
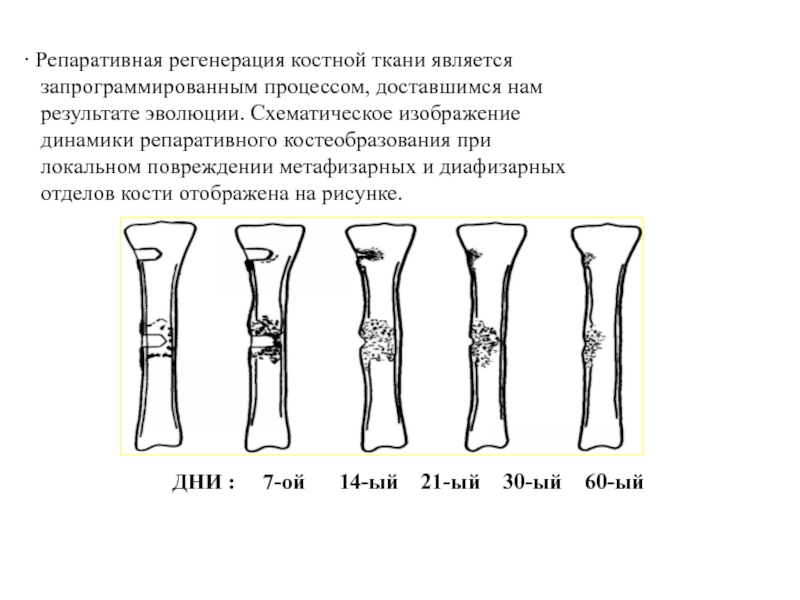
Слайд 13 Репаративная регенерация костной ткани является
запрограммированным процессом, доставшимся нам
результате эволюции.
Схематическое изображение динамики репаративного костеобразования при
локальном повреждении метафизарных и диафизарных
отделов кости отображена на рисунке.
ДНИ : 7-ой 14-ый 21-ый 30-ый 60-ый
Слайд 14 Патогенез нарушения репаративной регенерации
кости, приводящий
к развитию несращения и
ложного сустава.
При нестабильности в области перелома происходит постоянное повреждение межотломкового регенерата и
нарушается возможность восстановления кровотока между
отломками.
Вокруг каждого или одного из концов кости формируется
регенерат, однако он не скрепляет отломки.
Между отломками происходит краевая резорбция, при
прогрессировании которой формируется не ретикуло-
фиброзное костное, а фиброзное или фиброзно-хрящевое
сращение.
Костные отломки, хотя и фиксируются между собой, однако
окончательного сращения не происходит.
Хрящевая гиалиновая ткань регенерата, в условиях плохого
кровоснабжения не может далее дифференцироваться в
ретикуло-фиброзную костную ткань.
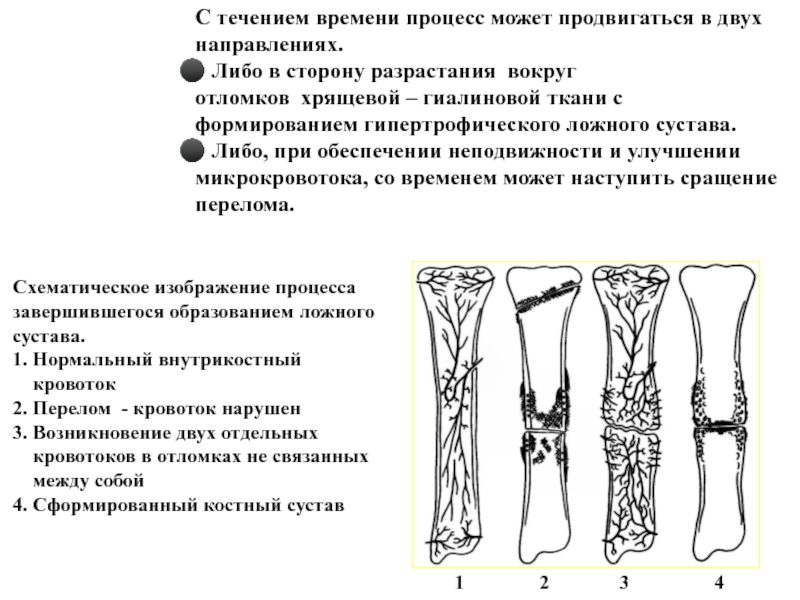
Слайд 15 С течением времени процесс может продвигаться в
двух
направлениях.
Либо в сторону
разрастания вокруг отломков хрящевой – гиалиновой ткани с
формированием гипертрофического ложного сустава.
Либо, при обеспечении неподвижности и улучшении
микрокровотока, со временем может наступить сращение
перелома.
1 2 3 4
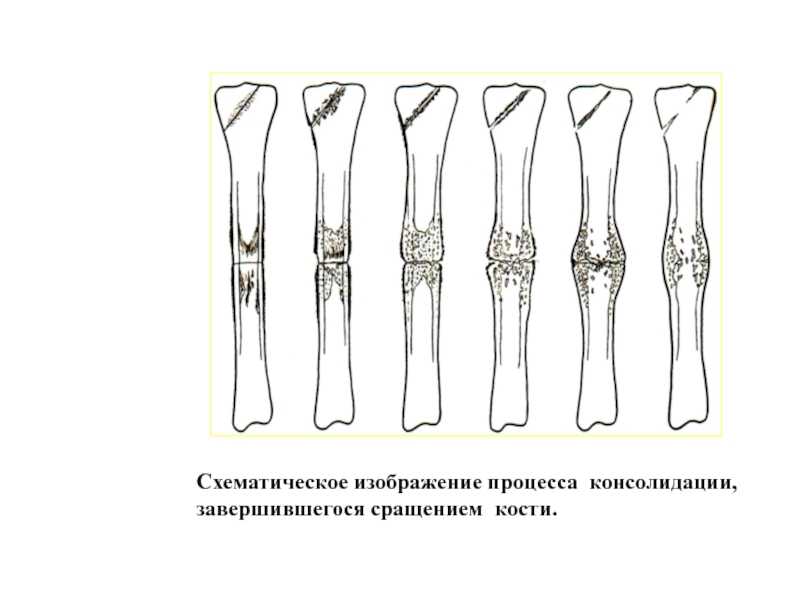
Схематическое изображение процесса
завершившегося образованием ложного
сустава.
1. Нормальный внутрикостный
кровоток
2. Перелом - кровоток нарушен
3. Возникновение двух отдельных
кровотоков в отломках не связанных
между собой
4. Сформированный костный сустав
Слайд 17
Ложный сустав.
Ложный сустав отличается от несросшегося перелома
тем, что на рентгенограммах костномозговой канал обеих отломков закрыт (замыкательные пластинки),
щель между отломками прослеживается на всем
протяжении.
Различают гипертрофический и атрофический суставы.
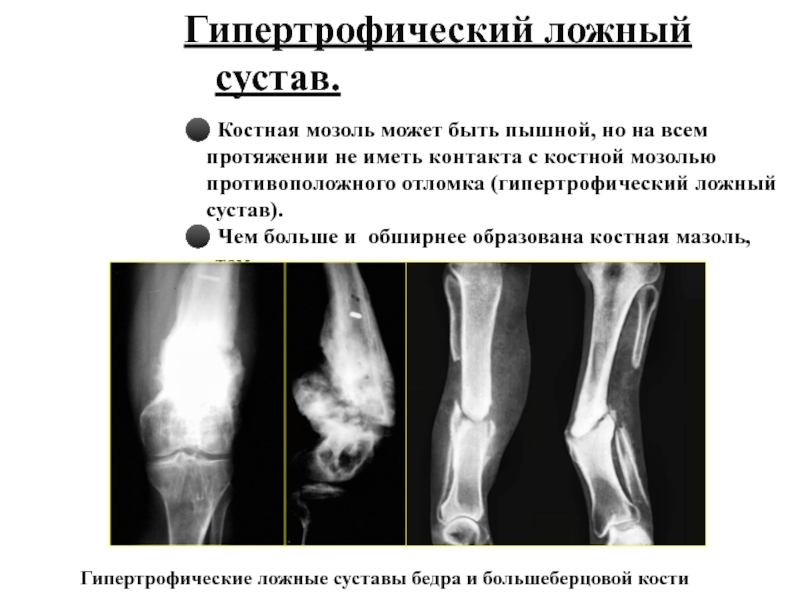
Слайд 18 Гипертрофический ложный сустав.
Костная мозоль может
быть пышной, но на всем
протяжении
не иметь контакта с костной мозолью противоположного отломка (гипертрофический ложный
сустав).
Чем больше и обширнее образована костная мазоль, тем
нестабильнее была фиксация между отломками.
Гипертрофические ложные суставы бедра и большеберцовой кости
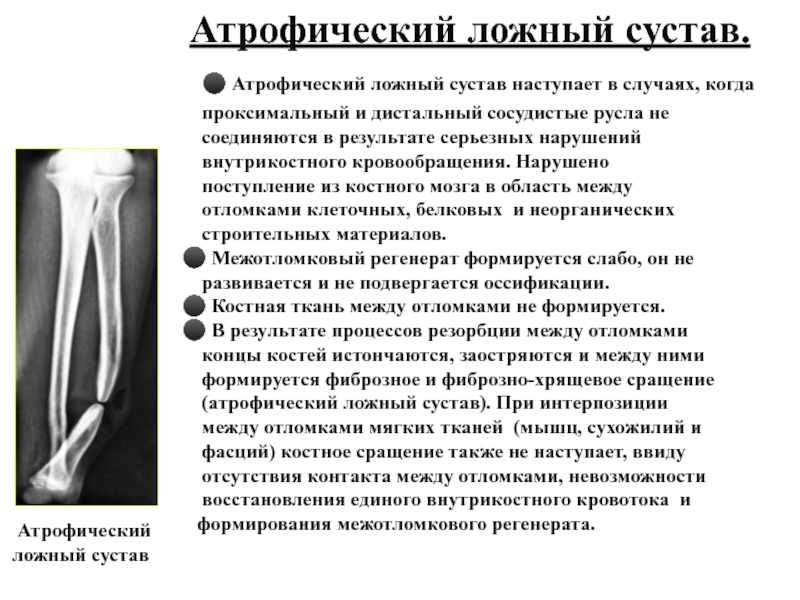
Слайд 19 Атрофический ложный сустав.
Атрофический ложный
сустав наступает в случаях, когда
проксимальный
и дистальный сосудистые русла не соединяются в результате серьезных нарушений
внутрикостного кровообращения. Нарушено
поступление из костного мозга в область между
отломками клеточных, белковых и неорганических
строительных материалов.
Межотломковый регенерат формируется слабо, он не
развивается и не подвергается оссификации.
Костная ткань между отломками не формируется.
В результате процессов резорбции между отломками
концы костей истончаются, заостряются и между ними
формируется фиброзное и фиброзно-хрящевое сращение
(атрофический ложный сустав). При интерпозиции
между отломками мягких тканей (мышц, сухожилий и
фасций) костное сращение также не наступает, ввиду
отсутствия контакта между отломками, невозможности
восстановления единого внутрикостного кровотока и
формирования межотломкового регенерата.
Атрофический
ложный сустав
Слайд 20Впервые термин ложный сустав появился в 90 годах XIX столетия.
Bezier в 1899 году определил ложный сустав как патологический процесс,
при котором фрагменты кости не соединяются костной мозолью, потому что репаративный процесс отсутствует или же сделался бесполезным из – за расхождения отломков.Патоморфологическими исследованиями были установлены различные типы угнетения репаративного процесса:
- Замедленная консолидация
- несросшийся перелом
- ложный сустав
Слайд 21В связи с этим основным критерием развития ложного сустава были
взяты сроки сращения перелома с момента травмы. При этом одни
предлагали взят срок в 3 месяца, другие – 6, третьи – 12 месяцев.Внедрение рентгенологического исследования позволило определить средние сроки сращения перелома всех костей. Поэтому предлагалось перелом несросшийся в обычный срок, считать замедленной консолидацией. Если прошел двойной срок определять, как ложный сустав. Только в 60-70 –х годах XX столетия на основании сопоставления патоморфологических и рентгенологических данных эти состояния были четко разграничены.
Слайд 22КЛАССИФИКАЦИЯ НАРУШЕНИИ
РЕГЕНЕРАТОРНОГО ПРОЦЕССА.
1. Замедленная консолидация
2. Несросшийся перелом
3. Фиброзный ложный сустав
4. Болтающийся ложный сустав
5. Дефект кости
6. Неартроз.
Слайд 23Замедленная консолидация - это состояние при котором перелом в обычный
для данной локализации срок несросся, клинически определяется подвижность в месте
перелома, рентгенологически - слабый периостальной регенерат между отломками, но нет соединения отломков интермедиарной мозолью, костномозговой канал остается открытым.Слайд 24Ложный сустав - это состояние когда между отломками на рентгенограмме
прослеживается щель, костномозговой канал закрыт замыкательной костной пластинкой, независимо от
того определяется или отсутствует клинически подвижность между отломками. При фиброзном ложном суставе концы костных отломков близка стоят друг от друга. При болтающемся ложном суставе расстояние между отломками бывает в пределах 1-1,5 см. Оно бывает после резекции кости по поводу опухоли, остеомиелита, радикальной ПХО открытого либо огнестрельного перелома.Слайд 25Если расстояние между отломками превышает 2 см, то данное состояние
называется дефектом кости.
Неартроз это формирование нового сустава со всеми ее
элементами - наличием хрящевого покрытия, капсулы, синовиальной жидкости. Движения в неартрозе в могут быть безболезненным.Слайд 26ЭТИОЛОГИЯ ЛОЖНОГО СУСТАВА:
1. Общие причины вызывающие развитие ложного сустава
2. Местные
причины
Слайд 27ОБЩИЕ ПРИЧИНЫ:
1. Острые и хронические заболевания, сопровождающиеся трофическими изменениями в
тканях (опухоли, ТБС).
2. Нарушение обмена веществ (фосфорно – кальциевого)
3.
Авитаминозы4. Алиментарное истощение.
5. Склероз и другие заболевания сосудов.
6. Лучевая болезнь.
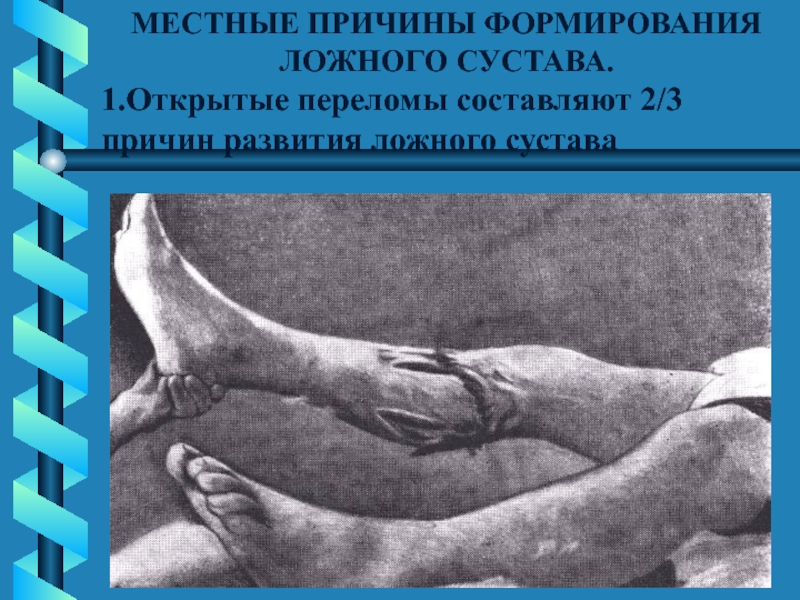
Слайд 28МЕСТНЫЕ ПРИЧИНЫ ФОРМИРОВАНИЯ ЛОЖНОГО СУСТАВА.
1.Открытые переломы составляют 2/3 причин развития
ложного сустава
Слайд 314.ПОВРЕЖДЕНИЕ КРУПНЫХ НЕРВНЫХ СТВОЛОВ
5.СИНДРОМ ДЛИТЕЛЬНОГО РАЗДАВЛИВАНИЯ
6. ИНТЕРПОЗИЦИЯ МЯГКИХ ТКАНЕЙ МЕЖДУ
ОТЛОМКАМИ (4-8,6 %)
7.ОШИБКИ И УПУЩЕНИЯ ДОПУЩЕННЫЕ В ПРОЦЕССЕ ЛЕЧЕНИЯ
ПЕРЕЛОМОВ ( У 93 %). Слайд 343. ПРЕКРАЩЕНИЕ ГИПСОВОЙ ИММОБИЛИЗАЦИИ ДО ФОРМИРОВАНИЯ И МИНЕРАЛИЗАЦИИ ПЕРИОСТАЛЬНОЙ И
ЭНДОСТАЛЬНОЙ ЧАСТЕЙ КОСТНОЙ МОЗОЛИ.
4. ЧРЕЗМЕРНО РАДИКАЛЬНОЕ ПХО ПРИ ОТКРЫТОМ ПЕРЕЛОМЕ.
Слайд 37КЛИНИКА ЛОЖНОГО СУСТАВА:
Патологическая подвижность
Деформация кости
Вальгусная
Варусная
Рекурвация
Антекурвация
Укорочение
При наличии остеомиелита свищи,
трофические изменения кожи
Контрактуры близ лежащих суставов
Слайд 38Рентгенологические признаки ложного сустава:
Фиброзного – отломки тесно соприкасаются и между
ними прослеживается узкая щель. Направление линии излома может быть поперечным,
косым, винтообразным, сложным. Закругление костных отломков, костномозговые каналы на 2-3 см. выше и ниже ЛС заполняются склерозированнной костной тканью.Слайд 39Болтающегося – значительное расстояние между отломками, которые имеют неправильную заостренную
форму.
При сочетании ложного сустава с остеомиелитом определяются остеомиелитические полости
с костными секвестрами.Рентгенологические признаки ложного сустава:
Слайд 40ЛЕЧЕНИЕ ЛОЖНОГО СУСТАВА:
1. Погружной остеосинтез с костной пластикой был с
40- по 70 годы ХХ столетия основным методом лечения ложного
сустава.В разработке теоретических основ костной пластики в СССР внесли большой вклад И.Л. Зайченко, З.И. Карташев, В.Д.Чаклин, Н.К. Новаченко, Г.И. Лаврищева, Г.С. Юмашев, А.С. Имамалиев, Б.Х. Хабижанов., Макажанов Х.Ж.
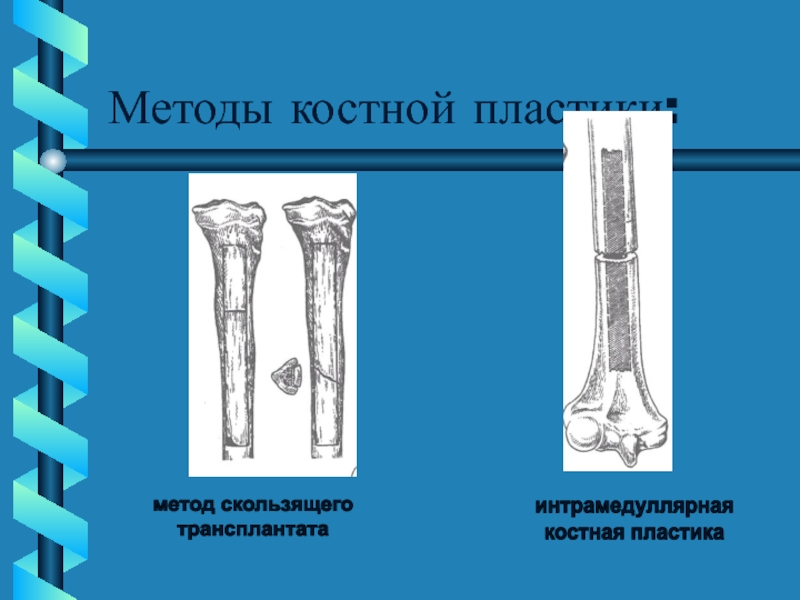
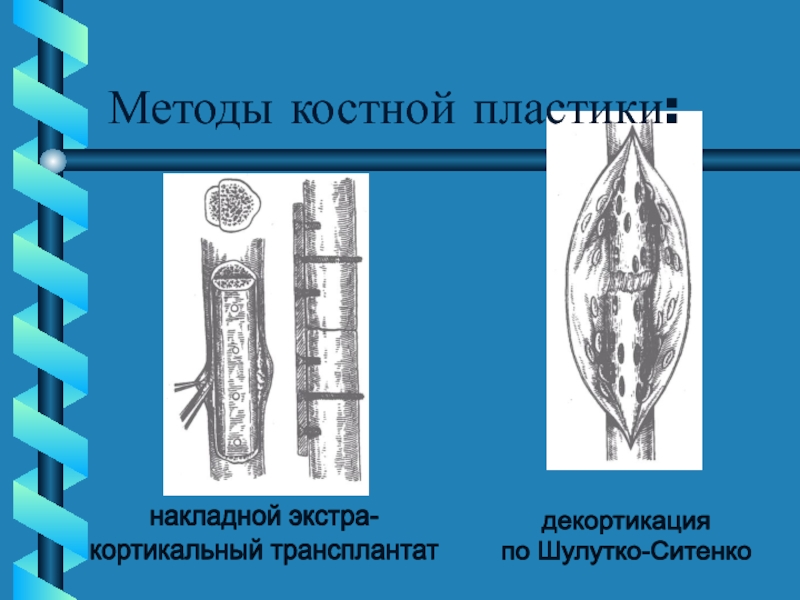
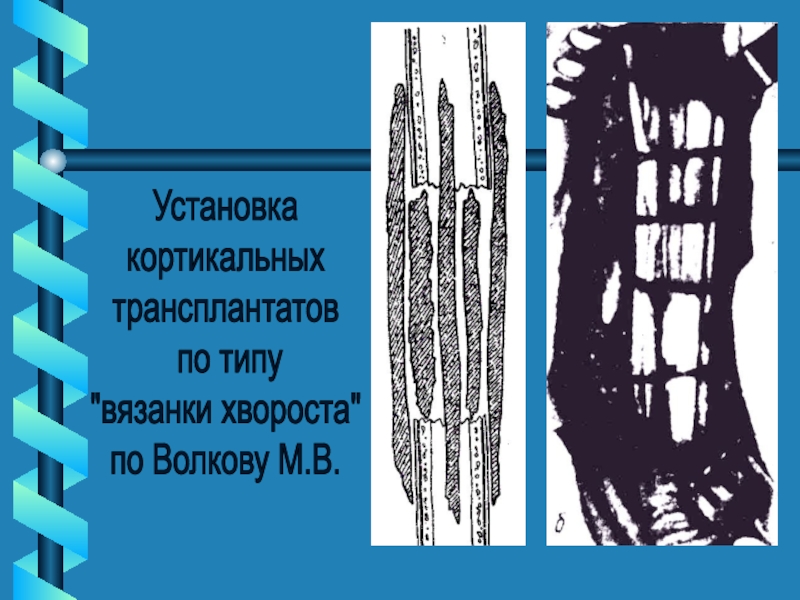
Слайд 42Методы костной пластики:
накладной экстра-
кортикальный трансплантат
декортикация
по Шулутко-Ситенко
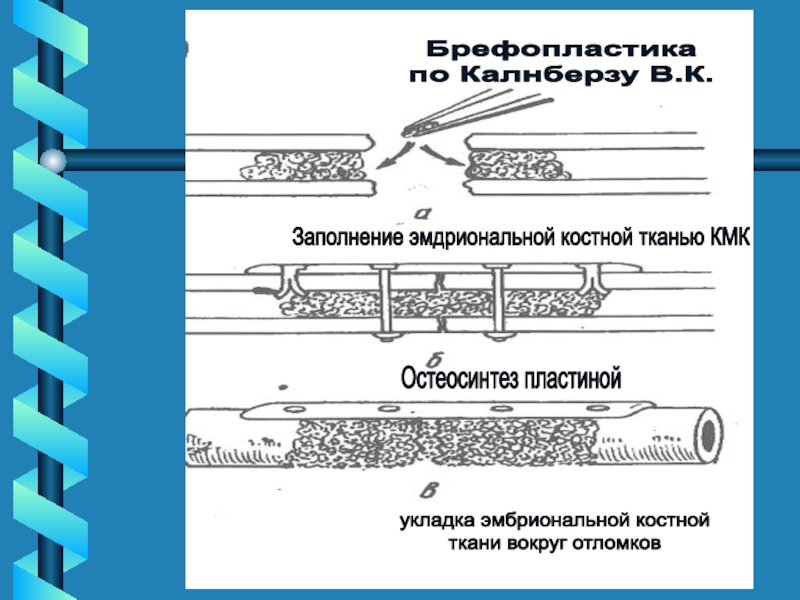
Слайд 44Брефопластика
по Калнберзу В.К.
Заполнение эмдриональной костной тканью КМК
Остеосинтез пластиной
укладка эмбриональной
костной
ткани вокруг отломков
Слайд 45ЛЕЧЕНИЕ ЛС, ОСЛОЖНЕННОГО ОСТЕОМИЕЛИТОМ:
Особенно большие трудности возникают при лечении ложного
сустава осложненного остеомиелитом. Оно многоэтапное:
вначале производятся операции по ликвидации остеомиелита
(секвестроэктомия, резекция кости, иссечение трофической язвы, свищей, мышечная пластика). Только через 6-12 месяц после заживления ран, ликвидации остеомиелита производилась костная пластика. Слайд 46При лечении ложного сустава чрескостным остеосинтезом должно учитываться:
Форма концов отломка
Степень
фиксированности угловой деформации
Величина дефекта кости
Форма и распространенность остеомиелита
Наличие укорочения кости
Слайд 47При тугих ЛС с поперечной линией излома, конгруэнтными концами отломков
при гиперпластическом типе используется продольный компрессионный остеосинтез
Слайд 49При тугоподвижных ложных суставах без угловой деформации, конгруэнтными концами отломков
с гиперпластическим мозолеобразованием с укорочением конечности до 5 см применяется
дистракционный остеосинтез.Слайд 50При гиперпласти-ческих ложных суставах с угловой фиксированной деформацией применяется монолокально
компрессионно – дистракцион-ный остеосинтез.
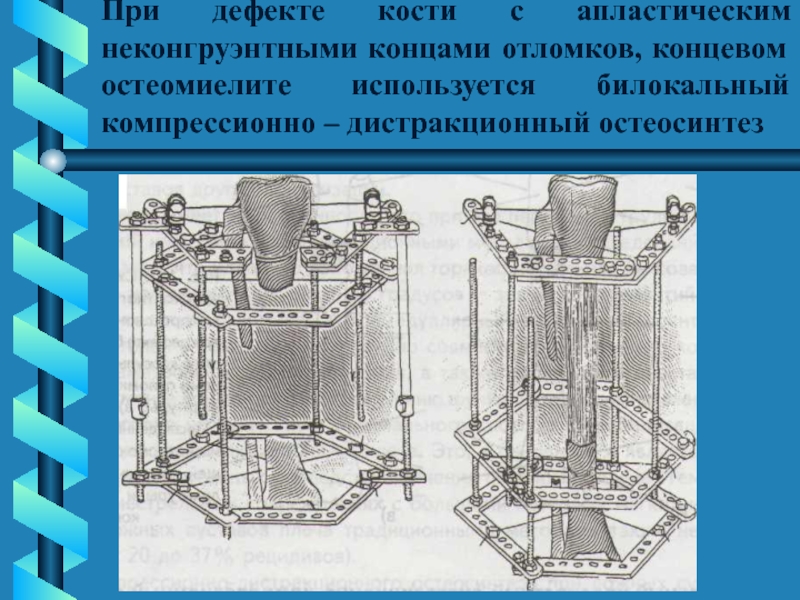
Слайд 51При дефекте кости с апластическим неконгруэнтными концами отломков, концевом остеомиелите
используется билокальный компрессионно – дистракционный остеосинтез
Слайд 54Билокальный компрессионно-дистракционный остеосинтез включает следующие этапы:
- краевая резекция конца отломков,
придание ей конгруэнтности, секвестроэктомия при остеомиелите
- остеотомия проксимального либо дистального
или обеих отломков Слайд 55- чрескостный остеосинтез с установлением базовых колец в область метафизов.
Через остеотомированный фрагмент проводятся две спицы штыкообразно изогнутых, которые закрепляются
на базовом кольце.Слайд 56в последующем ежедневно производится низведение отломка 1 мм в сутки
до стыковки с основным отломков. При наличии укорочения сегмента конечности
оно устраняется.Слайд 57После устранения диастаза, укорочения через низведенный фрагмент проводятся перекрестные спицы,
которые закрепляются в кольце, а оно в монтируется в аппарат.
Слайд 58Чрескостный остеосинтез обеспечил восстановление трудоспособности в один этап у 96,6
% в институте Илизарова, на Украине у 94,1 %. Лечение
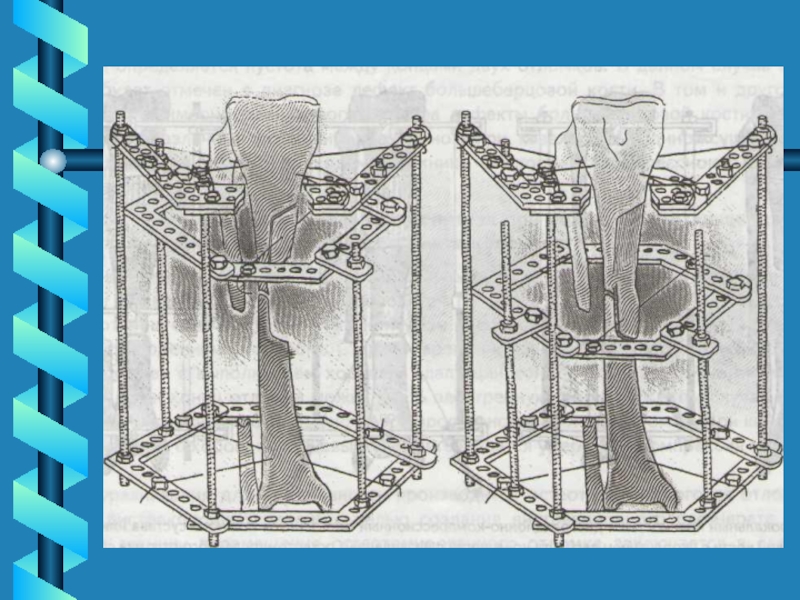
закончили в течение 4-8 месяц 58,9 % больных, 9-12 месяц – остальные и редко в течение 2-2,5 лет. Срок лечения сокращен от 3 до 5 раз.Слайд 60 Лечение ложного сустава. Замещение
циркулярного
костного дефекта после резекции
ложного сустава.
Циркулярный дефект и
проксимальная остеотомия
большеберцовой кости
Этап низведения остеотомированного
отломка в костный дефект
Слайд 61 Лечение ложного сустава. Замещение
циркулярного
костного дефекта после резекции
ложного сустава. (тот же
пациент)
Этапы низведения остеотомированного отломка в костный дефект.
Достигнут контакт между отломками. Костный дефект замещен. В зоне
дистракции формируется костный регенерат.
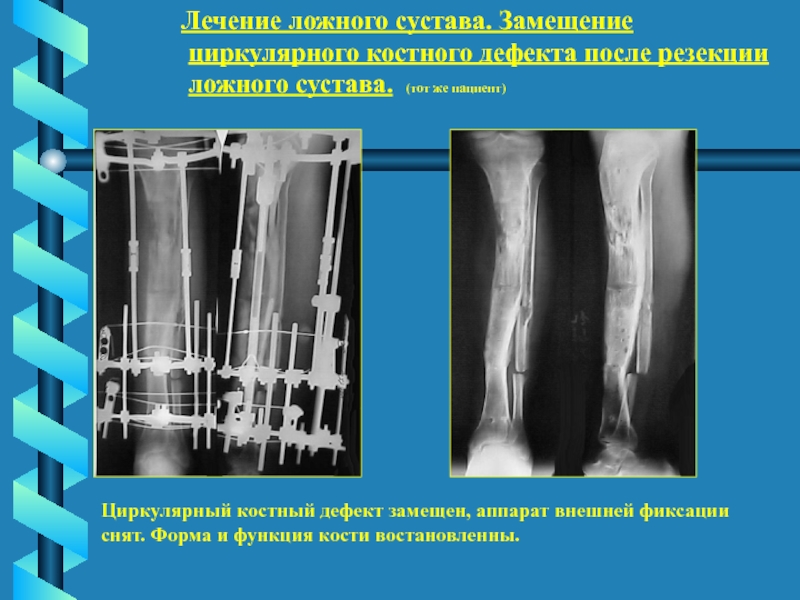
Слайд 62 Лечение ложного сустава. Замещение
циркулярного
костного дефекта после резекции
ложного сустава. (тот же
пациент)
Циркулярный костный дефект замещен, аппарат внешней фиксации
снят. Форма и функция кости востановленны.
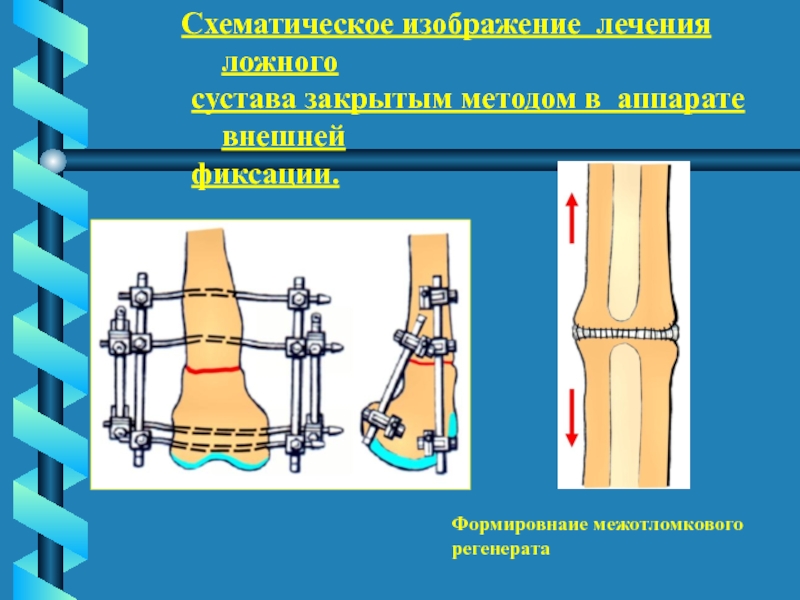
Слайд 63
Схематическое изображение лечения
ложного
сустава закрытым методом в аппарате внешней
фиксации.Формировнаие межотломкового
регенерата
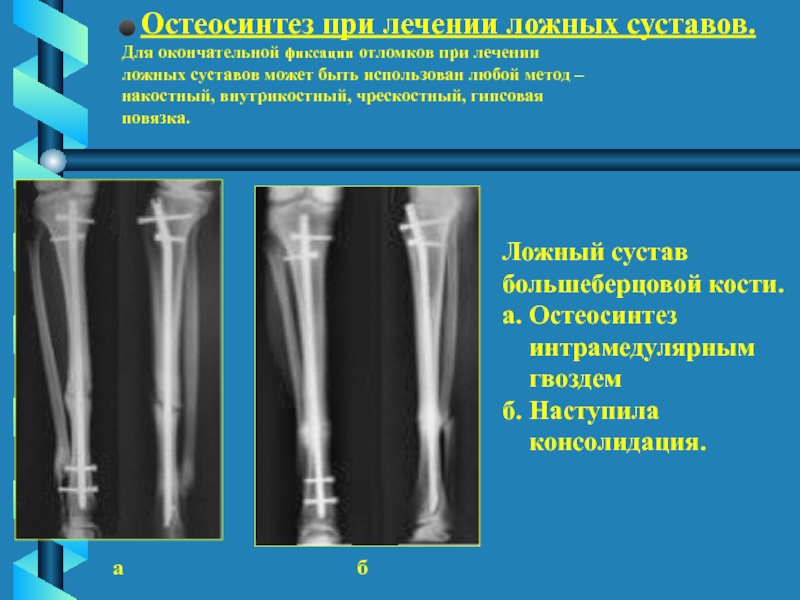
Слайд 64 Остеосинтез при лечении ложных суставов.
Для окончательной фиксации отломков при лечении
ложных суставов может быть использован любой метод – накостный, внутрикостный, чрескостный, гипсовая
повязка.
Ложный сустав
большеберцовой кости.
а. Остеосинтез
интрамедулярным
гвоздем
б. Наступила
консолидация.
а б
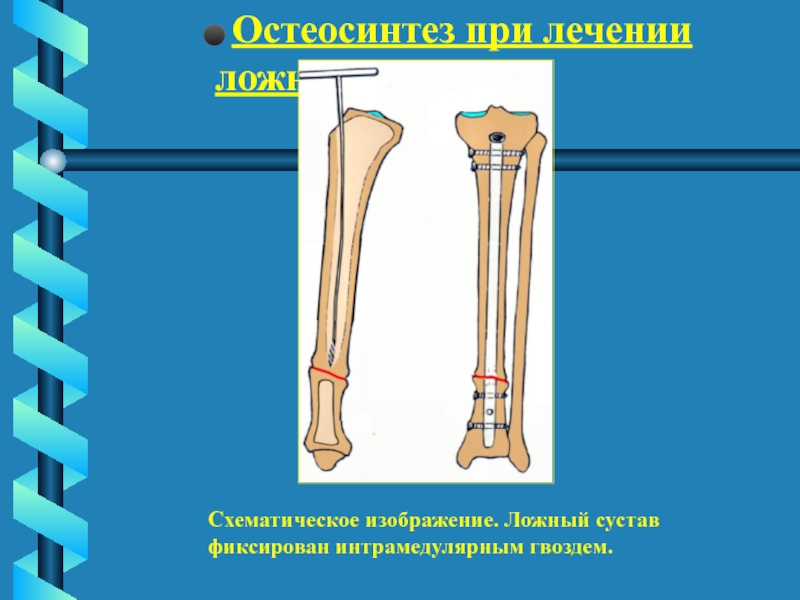
Слайд 65 Остеосинтез при лечении ложных суставов.
Схематическое изображение. Ложный сустав
фиксирован интрамедулярным гвоздем.Слайд 66 Остеосинтез при лечении ложных суставов.
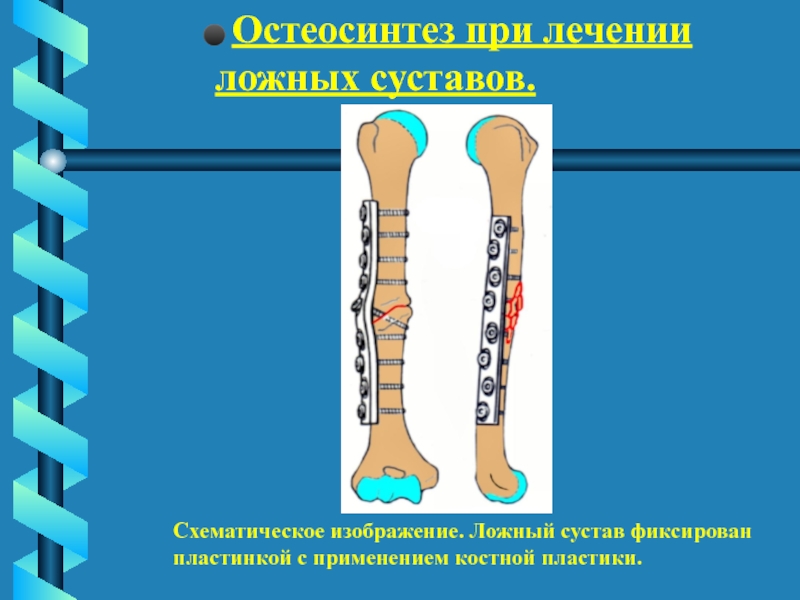
Схематическое изображение. Ложный сустав фиксирован
пластинкой с применением
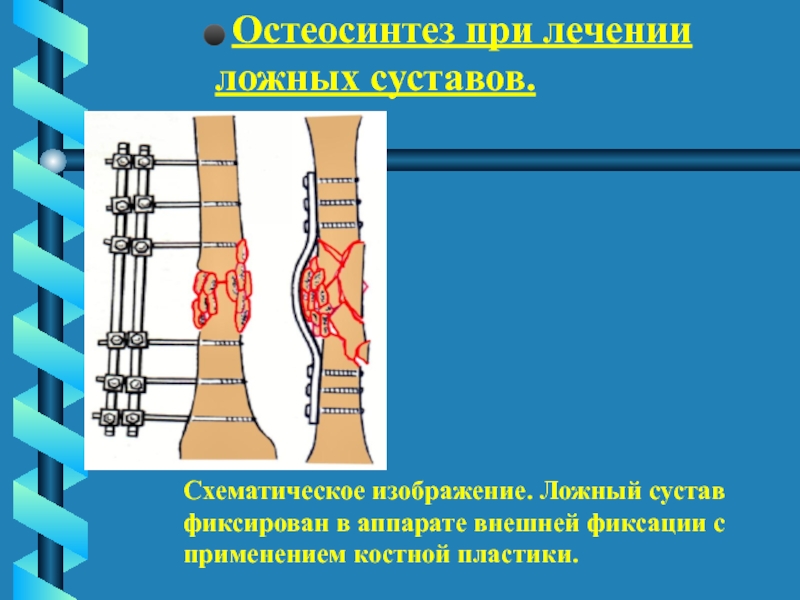
костной пластики.Слайд 67 Остеосинтез при лечении ложных суставов.
фиксирован в аппарате внешней фиксации с
применением костной пластики.