Слайд 1Специфические МР-паттерны визуализации нейронально-глиальных опухолей ассоциированных с фокальной эпилепсией у
детей.
Халилов В.С., Холин А.А., Костылев Ф.А., Бакаева Б.Р.,
Балюлин Ю.В.
ФГБУЗ Центральная Детская Клиническая Больница ФМБА России
Отделение МРТ
ГОУ ВПО Российский Национальный Исследовательский Медицинский Университет им. Н.И.Пирогова Росздрава
Кафедра неврологии, нейрохирургии и медицинской генетики п/ф
ГБУ Российская Детская Клиническая Больница Росздрава
03 февраля 2017 г Москва
Слайд 2Актуальность
Нейронально-глиальные опухоли, встречаются у пациентов детского возраста, могут не обладать
типичными нейрорадиологическими признаками объемного образования, вызывать трудности дифференциального диагноза и
сочетаться с тяжелыми формами фокальных эпилепсий, как правило, требующих хирургического лечения.
Эти опухоли способны имитировать нейрорадиологические признаки других новообразований и различных патологических состояний в тканях мозга, Локализация кортикальная в труднодоступных для рутинной визуализации регионах, существенно затрудняет определение истинных размеров образования.
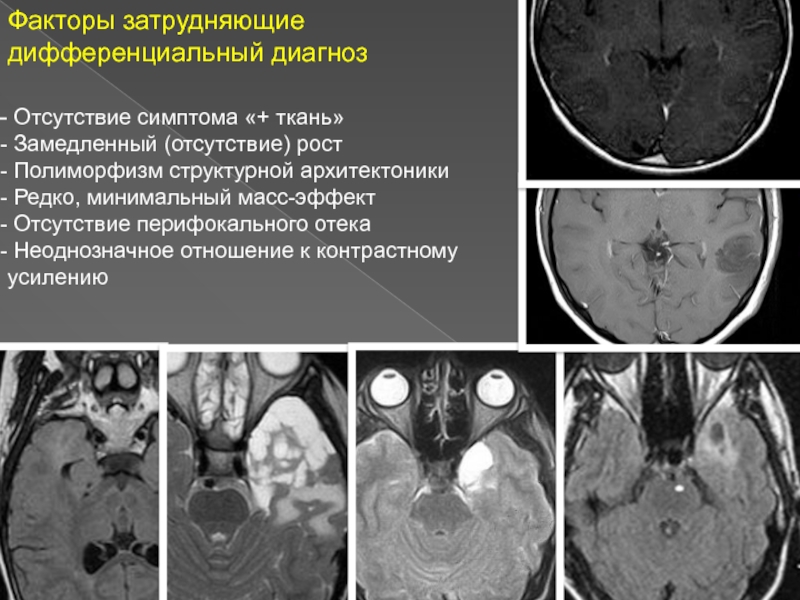
Слайд 3Факторы затрудняющие дифференциальный диагноз
Отсутствие симптома «+ ткань»
Замедленный (отсутствие)
рост
Полиморфизм структурной архитектоники
Редко, минимальный масс-эффект
Отсутствие перифокального отека
Неоднозначное отношение к контрастному усилению
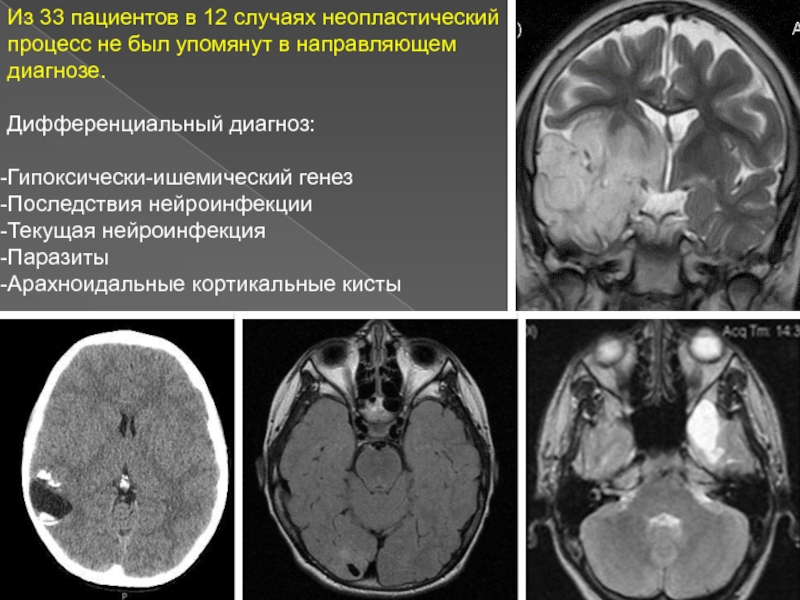
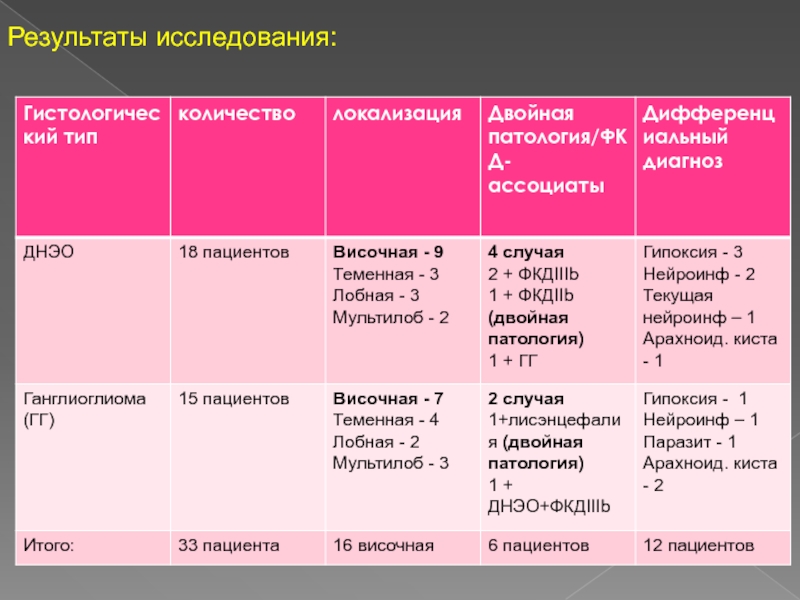
Слайд 4Из 33 пациентов в 12 случаях неопластический процесс не был
упомянут в направляющем диагнозе.
Дифференциальный диагноз:
Гипоксически-ишемический генез
Последствия нейроинфекции
Текущая нейроинфекция
Паразиты
Арахноидальные кортикальные кисты
Слайд 5Материалы и методы
Включены 33 ребенка с нейронально-глиальными опухолями, ассоциированными
с эпилепсией в возрасте от 5 мес. до 17 лет,
проходивших обследование в РДКБ в 2007-16 гг. с катамнезом от 1 года до 8 лет.
МРТ - проанализированы результаты исследований на томографах мощностью 3,0 и 1,5 Тесла. Стандартное исследование срез 4 мм, шаг – 2 мм; режимы Т1 и Т2, FLAIR, DWI, DTI.
МРТ с высоким разрешением (МРТ ВР) срез 1,7мм шаг 0,1мм по протоколу эпилептического сканирования.
Анестезиологическое пособие (методика седации севофлураном).
Контрастирование – полумолярные и одномолярные препараты.
Слайд 6 Золотым стандартом до настоящего времени служил
протокол эпилептического сканирования в котором главными составляющими являются; обездвиживание пациента,
напряжение магнитного поля (не менее 1,5 Т), максимальная толщина среза (1,7 мм) и шага сканирования (0,1 мм), различные комбинации режимов сканирования и специальное гиппокампальное позиционирование срезов.
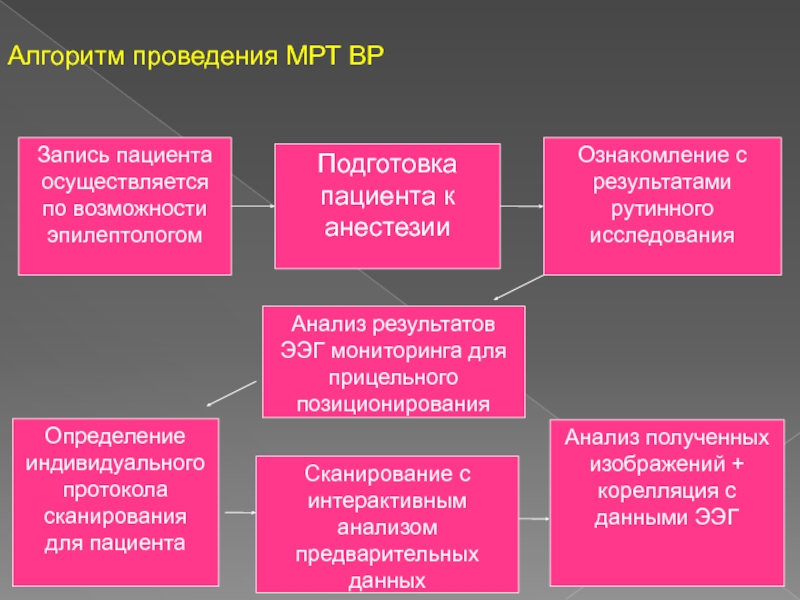
Слайд 7Запись пациента осуществляется по возможности эпилептологом
Подготовка пациента к анестезии
Ознакомление с
результатами рутинного исследования
Анализ результатов ЭЭГ мониторинга для прицельного позиционирования
Определение
индивидуального протокола сканирования для пациента
Сканирование с интерактивным анализом предварительных данных
Анализ полученных изображений + корелляция с данными ЭЭГ
Алгоритм проведения МРТ ВР
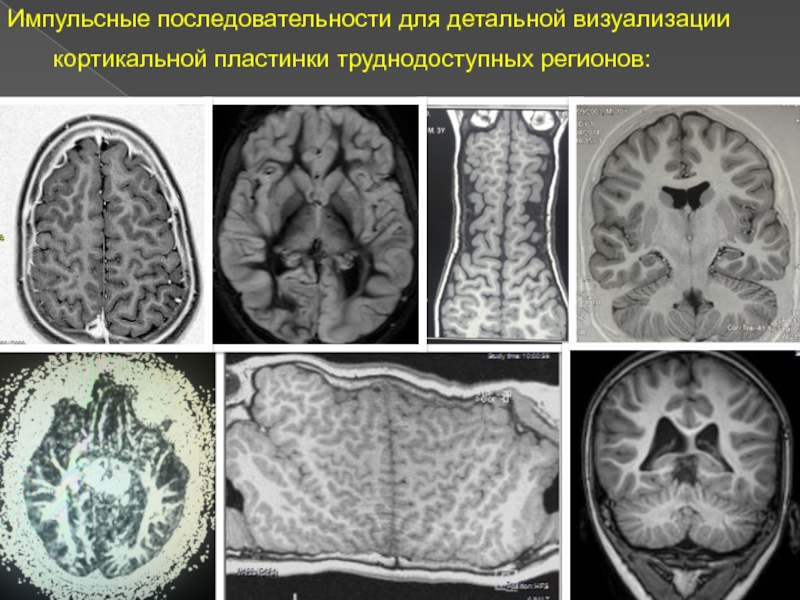
Слайд 8Импульсные последовательности для детальной визуализации кортикальной пластинки труднодоступных регионов:
Слайд 10
Задачи МРТ с высоким разрешением (МРТ ВР)
по протоколу эпилептического сканирования:
а) - дифференциальный
диагноз, предположительный гистологический тип опухоли (основываясь на данных описанных в литературе), детальное уточнение локализации и размеров
б) – оценка вовлечения функционально значимых зон коры
в) - предположение о наличии перитуморальных изменений - ФКД-ассоциаты, двойная патология
б) – в корреляции с комплексным (инвазивным /неинвазивным) нейрофизиологическим обследованием помочь нейрохирургам в оценке рисков оперативного вмешательства и планировании тактики и объема эпилептической хирургии
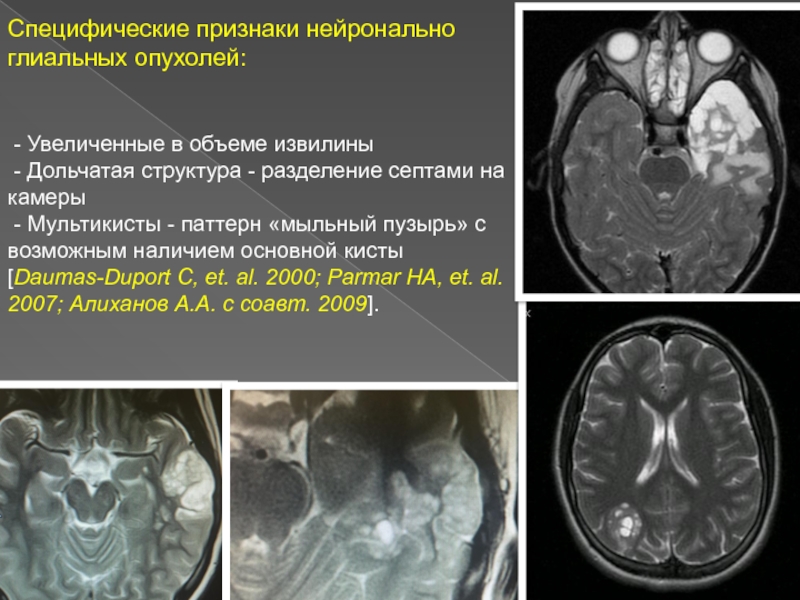
Слайд 11Специфические признаки нейронально глиальных опухолей:
- Увеличенные в объеме извилины
- Дольчатая структура - разделение септами на камеры
- Мультикисты
- паттерн «мыльный пузырь» с возможным наличием основной кисты [Daumas-Duport C, et. al. 2000; Parmar HA, et. al. 2007; Алиханов А.А. с соавт. 2009].
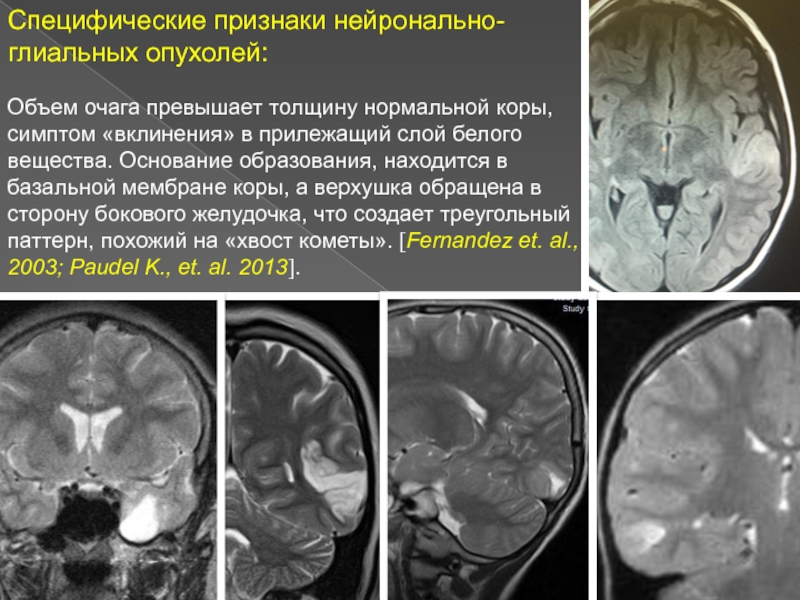
Слайд 12Специфические признаки нейронально-глиальных опухолей:
Объем очага превышает толщину нормальной коры, симптом
«вклинения» в прилежащий слой белого вещества. Основание образования, находится в
базальной мембране коры, а верхушка обращена в сторону бокового желудочка, что создает треугольный паттерн, похожий на «хвост кометы». [Fernandez et. al., 2003; Paudel K., et. al. 2013].
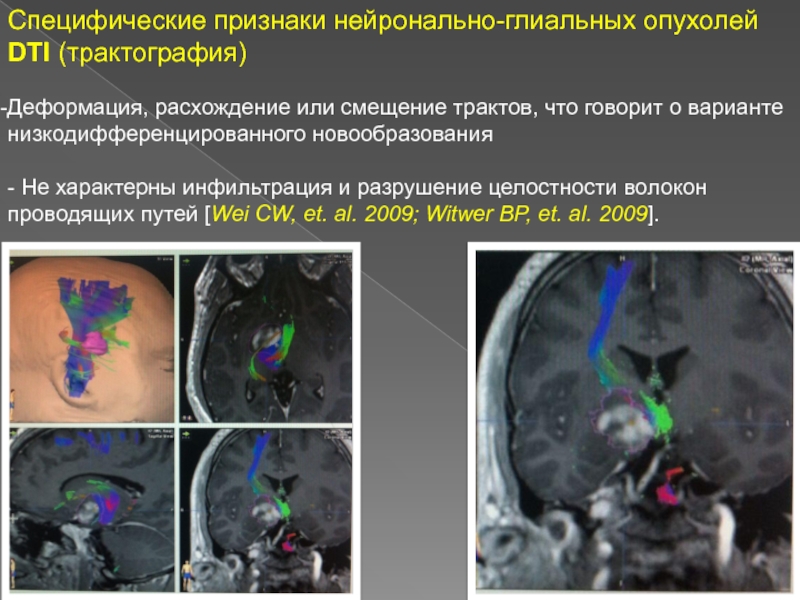
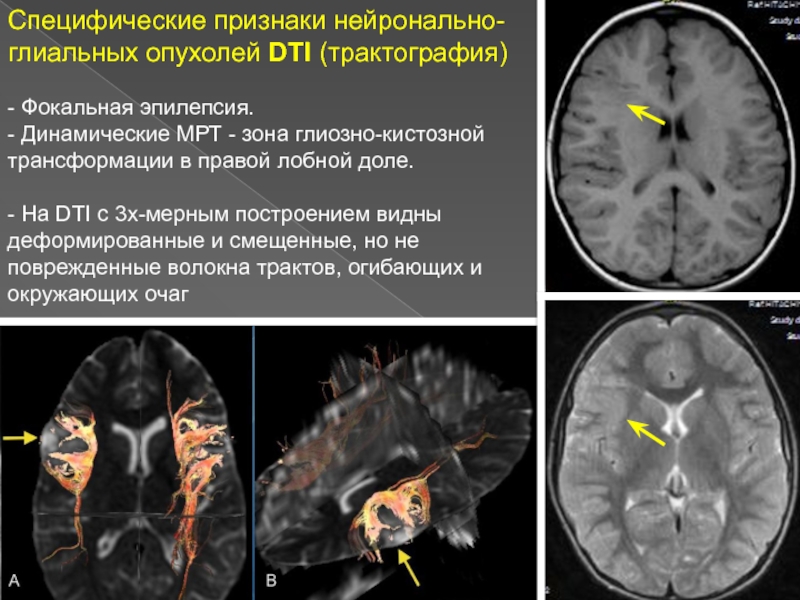
Слайд 13Специфические признаки нейронально-глиальных опухолей DTI (трактография)
Деформация, расхождение или смещение трактов,
что говорит о варианте низкодифференцированного новообразования
- Не характерны инфильтрация и
разрушение целостности волокон проводящих путей [Wei CW, et. al. 2009; Witwer BP, et. al. 2009].
Слайд 14Специфические признаки нейронально-глиальных опухолей DTI (трактография)
- Фокальная эпилепсия.
- Динамические МРТ
- зона глиозно-кистозной трансформации в правой лобной доле.
- На
DTI с 3х-мерным построением видны деформированные и смещенные, но не поврежденные волокна трактов, огибающих и окружающих очаг
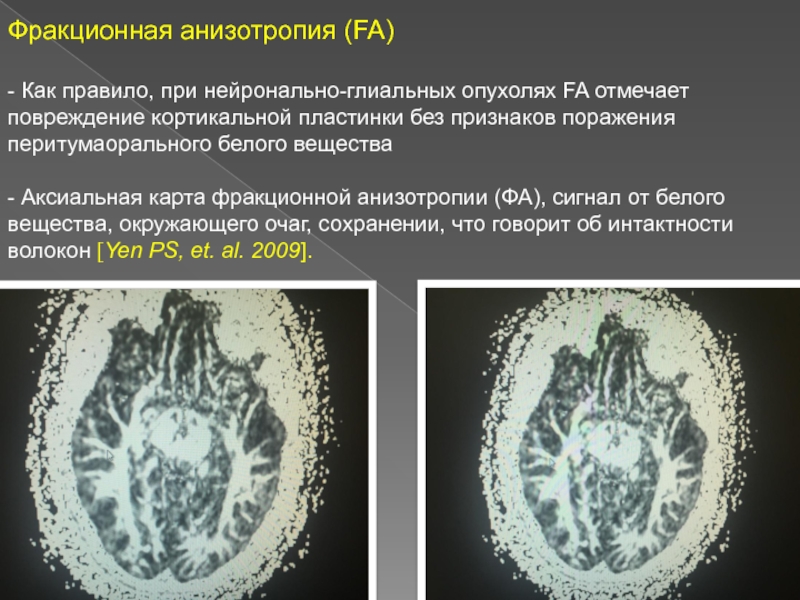
Слайд 15Фракционная анизотропия (FA)
- Как правило, при нейронально-глиальных опухолях FA отмечает
повреждение кортикальной пластинки без признаков поражения перитумаорального белого вещества
-
Аксиальная карта фракционной анизотропии (ФА), сигнал от белого вещества, окружающего очаг, сохранении, что говорит об интактности волокон [Yen PS, et. al. 2009].
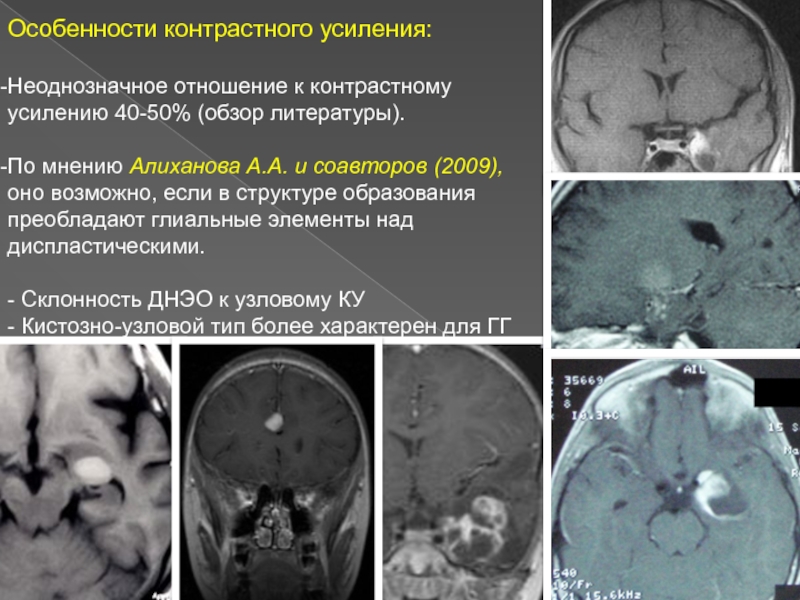
Слайд 16Особенности контрастного усиления:
Неоднозначное
отношение к контрастному усилению 40-50% (обзор литературы).
По мнению Алиханова А.А. и соавторов (2009), оно возможно, если в структуре образования преобладают глиальные элементы над диспластическими.
- Склонность ДНЭО к узловому КУ
- Кистозно-узловой тип более характерен для ГГ
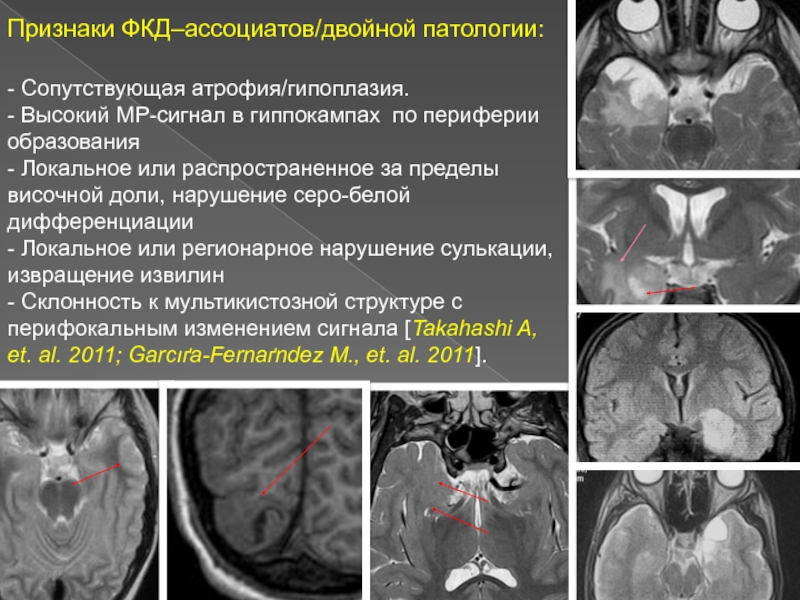
Слайд 17Признаки ФКД–ассоциатов/двойной патологии:
- Сопутствующая атрофия/гипоплазия.
- Высокий МР-сигнал в
гиппокампах по периферии образования
- Локальное или распространенное за пределы
височной доли, нарушение серо-белой дифференциации - Локальное или регионарное нарушение сулькации, извращение извилин
- Склонность к мультикистозной структуре с перифокальным изменением сигнала [Takahashi A, et. al. 2011; Garcıґa-Fernaґndez М., et. al. 2011].
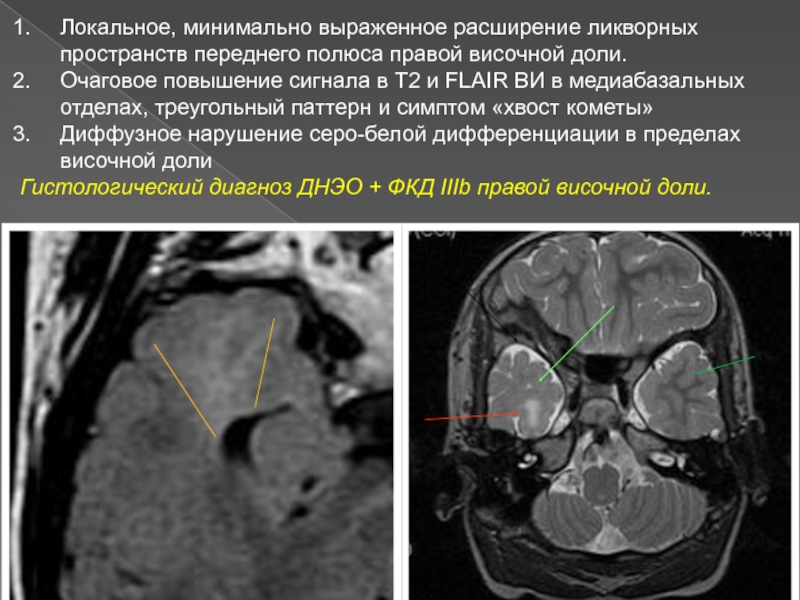
Слайд 18Пациент С. 9 лет. ДНЭО правой височной доли.
Диагноз при
поступлении - последствия гипоксически-ишемического поражения ЦНС. Симптоматическая эпилепсия, фармакорезистентная форма.
Рутинные МРТ в динамике – ПВЛ, корково-подкорковая субатрофия. Отмечалась постепенная прогрессия эпиактивности на ЭЭГ и частоты приступов.
Слайд 19Локальное, минимально выраженное расширение ликворных пространств переднего полюса правой височной
доли.
Очаговое повышение сигнала в Т2 и FLAIR ВИ в медиабазальных
отделах, треугольный паттерн и симптом «хвост кометы»
Диффузное нарушение серо-белой дифференциации в пределах височной доли
Гистологический диагноз ДНЭО + ФКД IIIb правой височной доли.
Слайд 20Наличие одного или нескольких признаков в сочетании со специфическими (скудными)
клиническими проявлениями симптоматической височной эпилепсии, позволили предположить у 21 пациента
наличие нейронально-глиального тумора.
А у 9 пациентов наличие перитуморальных изменений в ходе подготовки к хирургическому вмешательству.
На основании этого предположения, было рекомендовано:
проведение углубленного, комплексного обследования в предоперационном периоде, включающего в себя МРТ ВР, методы выявления зоны начала приступов и картирования функционально значимых зон коры (инвазивный субдуральный видео-ЭЭГ мониторинг, ВАДА тест, ПЭТ с метионином, функциональная МРТ (ФМРТ)).
обязательное!!! применение интраоперационной электрокортикографии с целью удаления или деафферентация зоны коры, активность которой обеспечивает возникновение приступа (эпилептогенной зоны).
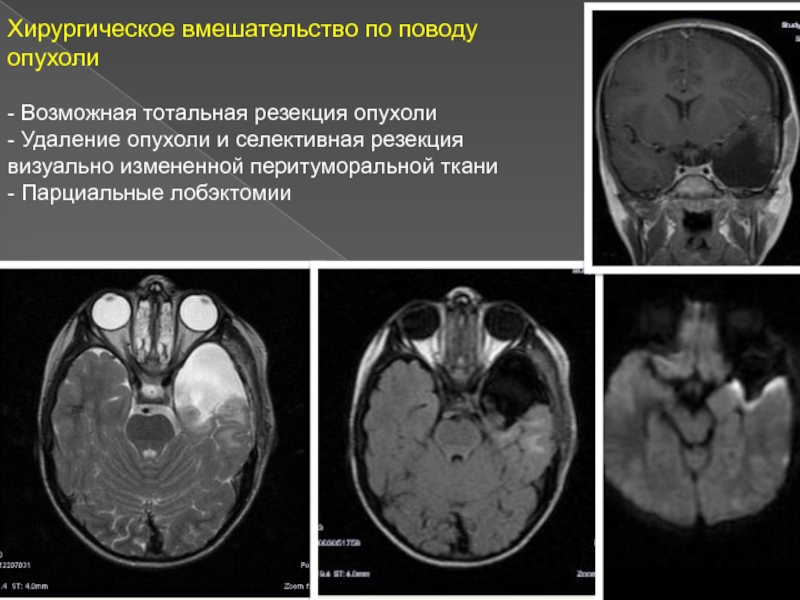
Слайд 21Хирургическое вмешательство по поводу опухоли
- Возможная тотальная резекция опухоли
- Удаление
опухоли и селективная резекция визуально измененной перитуморальной ткани
- Парциальные лобэктомии
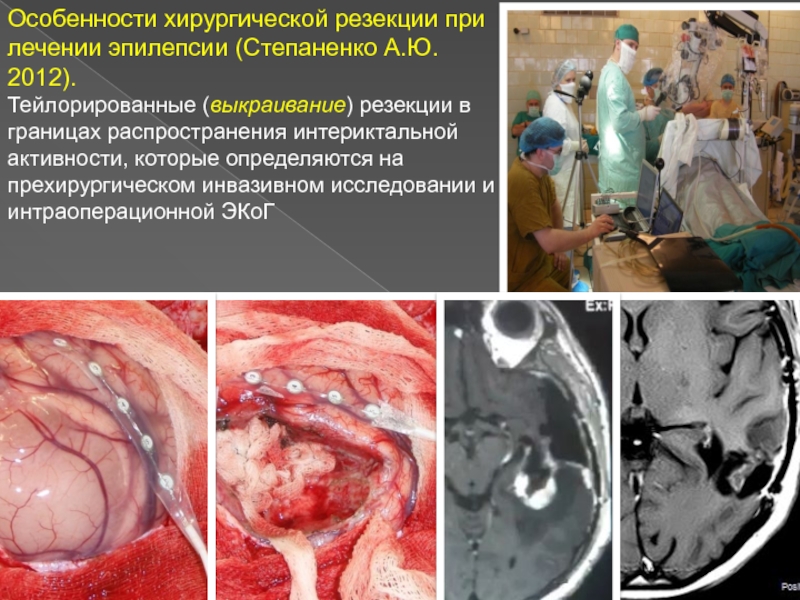
Слайд 22Особенности хирургической резекции при лечении эпилепсии (Степаненко А.Ю. 2012).
Тейлорированные
(выкраивание) резекции в границах распространения интериктальной активности, которые определяются на
прехирургическом инвазивном исследовании и интраоперационной ЭКоГ
Слайд 23Выводы:
Нейронально-глиальные опухоли могут не обладать характерной для новообразований МР-картиной.
Также, они могут быть малых размеров, располагаться интракортикально, мимикрировать МР-характеристики
друг друга, а также астроцитомы Grа I, II, олигодендроглиомы, другие патологические состояния вещества головного мозга
Главными задачами нейровизуализации представляются верификация доброкачественного неопластического процесса, определения истинных размеров образования и максимально точной локализации, от чего напрямую зависит тактика эпилептической хирургии.
В большинстве случаев, по результатам МРТ удалось предположить наличие нейронально-глиального тумора, однако убедительно дифференцировать ДНЭО от ГГ и ФКД IIb по результатам стандартной МРТ не представляется возможным даже при наличии трех и более описанных выше специфических признаков.