Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Тема: Дезинфекция, стерилизация инструментов и оборудования. Меры
Содержание
- 1. Тема: Дезинфекция, стерилизация инструментов и оборудования. Меры
- 2. План:Дезинфекция и стерилизация стоматологического инструментарияПредстерилизационная обработка стоматологического инструментарияКонтроль качества стерилизации
- 3. Стерилизация — уничтожение всех форм патогенных и
- 4. Перед предстерилизационной очисткой и стерилизацией дезинфекции подвергаются
- 5. Дезинфекция — удаление или уничтожение живых возбудителей
- 6. Химическая дезинфекцияПрименяются различные химические вещества и их
- 7. Слайд 7
- 8. Примечание: режим дезинфекции дан в трех вариантах:
- 9. Предстерилизационная обработка стоматологического инструментарияПредстерилизационная очистка предназначена для
- 10. Слайд 10
- 11. Для уменьшения коррозии металлических предметов, обрабатываемых в
- 12. Пользоваться моющим раствором можно до загрязнения, о
- 13. Контроль качества предстерилизационной очисткиКачество предстерилизационной очистки определяют
- 14. Азопирамовая пробаПриготовление реактива. 100 г амидопирина и
- 15. Амидопириновая проба Для постановки пробы необходимы: 5%
- 16. Техника постановки азопирамовой, амидолириновой, фенолфталеиновой пробНаружные поверхности
- 17. Проба с Суданом IIIРастворяют 0,2 г измельченной
- 18. СтерилизацияСтерилизацию проводят паровым, воздушным и химическим методами.
- 19. Рекомендуется для изделий из коррозиестойкого металла, стекла,
- 20. Воздушный методДействующий агент — сухой горячий воздух.
- 21. Химический методИспользуются растворы химических веществ и специальные
- 22. Дезоксон-1 (1% раствор уксусной кислоты) применяется по
- 23. Предметы из пластмасс и резин, контактирующих с
- 24. Наибольшие трудности возникают при дезинфекции наконечников. Согласно
- 25. Контроль качества стерилизацииКонтроль качества стерилизации осуществляется физическим,
- 26. Хронометраж стерилизации проводят с помощью механического секундомера
- 27. Упакованные химические тесты нумеруют и размещают в
- 28. Контроль температурного режима работы воздушных стерилизаторов осуществляется
- 29. Бактериологический методМетод предназначен для контроля работы стерилизаторов
- 30. Наиболее частые причины негативных результатов контроля стерилизации:
- 31. Скачать презентанцию
План:Дезинфекция и стерилизация стоматологического инструментарияПредстерилизационная обработка стоматологического инструментарияКонтроль качества стерилизации
Слайды и текст этой презентации
Слайд 1Подготовил: Баеш К.Т. 608стом
Тема: Дезинфекция, стерилизация инструментов и оборудования. Меры
индивидуальной защиты врача и медперсонала.
Слайд 2План:
Дезинфекция и стерилизация стоматологического инструментария
Предстерилизационная обработка стоматологического инструментария
Контроль качества стерилизации
Слайд 3Стерилизация — уничтожение всех форм патогенных и непатогенных микроорганизмов.
Стерилизации
подвергаются изделия медицинского назначения, соприкасающиеся с раневой поверхностью, кровью, с
диагностическими и лекарственными препаратами, вводимыми парентерально, а также инструментарий, который при контакте со слизистыми оболочками может вызвать их повреждение.Процесс стерилизации проводится поэтапно и включает в себя:
— предварительную дезинфекцию;
— предстерилизационную очистку;
— собственно стерилизацию;
— контроль качества стерилизации.
Слайд 4Перед предстерилизационной очисткой и стерилизацией дезинфекции подвергаются изделия медицинского назначения,
использованные при:
— гнойных операциях;
— оперативных манипуляциях:
— инфекционных
больных; — пациентов, являющихся носителями патогенных микроорганизмов и HBs-Ag, перенесших гепатит с неуточненным диагнозом;
— пациентов, относящихся к группам риска заболевания СПИДом, гепатитом;
— изделия, использованные для введения живых вакцин;
— все изделия при наличии эпидемиологических показаний в регионе.
Слайд 5Дезинфекция — удаление или уничтожение живых возбудителей инфекционных болезней в
(на) абиотических объектах окружающей среды.
Дезинфекция медицинских изделий проводится на
месте их использования (в отделениях, кабинетах) с применением физических и химических агентов. Наиболее надежной принято считать физическую дезинфекцию. Обеззараживание физическими методами представлено в трех вариантах.
1. Кипячение в дистиллированной воде в течение 30 минут или в 2,0% растворе питьевой соды (15 минут) при полном погружении предмета.
2. Обработка водяным насыщенным паром под избыточным давлением (0,5 кгс/см2) при температуре 110°С, время выдержки— 20 минут, осуществляется в паровых стерилизаторах или дезинфекционных камерах.
3. Дезинфекция сухим горячим воздухом при температуре 120°С с экспозицией 45 минут, для чего используются воздушные стерилизаторы (сухожаровые шкафы).
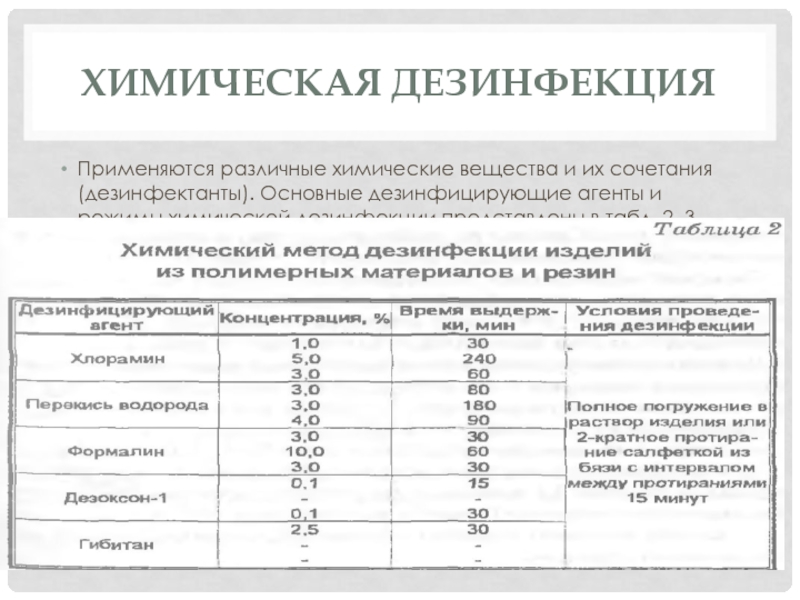
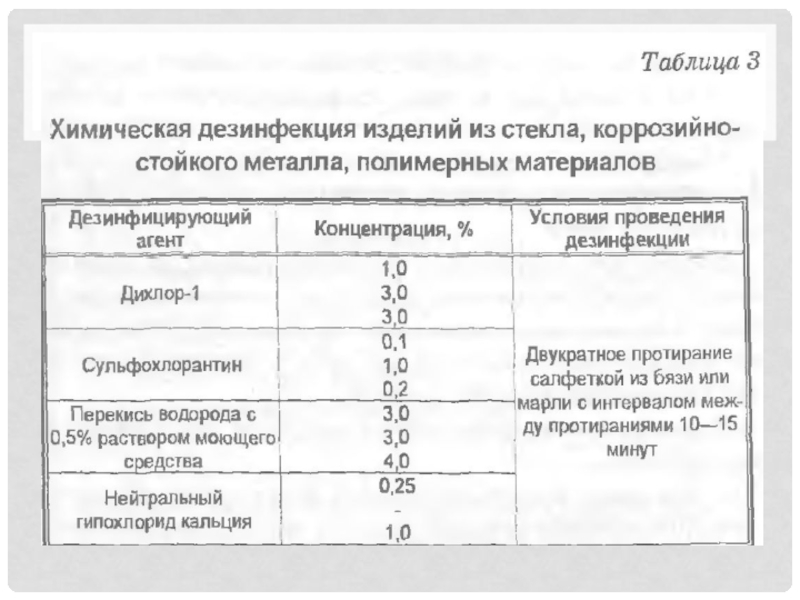
Слайд 6Химическая дезинфекция
Применяются различные химические вещества и их сочетания (дезинфектанты). Основные
дезинфицирующие агенты и режимы химической дезинфекции представлены в табл. 2,
3.Слайд 8Примечание: режим дезинфекции дан в трех вариантах:
— при гнойных
заболеваниях, кишечных и воздушно-капельных инфекциях бактериальной и вирусной этиологии;
—
при туберкулезе; — при вирусных гепатитах.
Температура дезинфицирующих растворов не менее 18 °С.
Слайд 9Предстерилизационная обработка стоматологического инструментария
Предстерилизационная очистка предназначена для удаления с изделий
белковых, механических и лекарственных загрязнений с целью усиления эффекта последующей
(см. табл. в разделе «Пропедевтика хирургической стоматологии»).Очистке подвергается инструментарий после его использования и предварительной дезинфекции. Ее осуществляют ручным или механизированным способом в моющих растворах. Рецептуры моющих растворов представлены в табл. 4.
Слайд 11Для уменьшения коррозии металлических предметов, обрабатываемых в растворах с перекисью
водорода, рекомендуется применять ингибитор коррозии — 0,14% р-р олеата натрия.
Процесс очистки включает в себя:
— ополаскивание проточной водой по 30 с на предмет;
— замачивание в моющем растворе при полном погружении изделия в течение 15 минут, температура раствора 50°С (если используется средство «Биолот» температура 40"С);
— мойка каждого изделия в моющем растворе щеткой по 30 с каждый предмет;
— ополаскивание в проточной воде 3—5 мин;
— ополаскивание в дистиллированной воде 30 с;
— сушка горячим воздухом при 85 "С до полного исчезновения влаги.
Слайд 12Пользоваться моющим раствором можно до загрязнения, о чем свидетельствует появление
его розовой окраски. Раствор, содержащий «Биолот», применяют однократно. Температуру растворов
в процессе очистки не поддерживают. Неизмененный раствор можно подогревать до 6 раз.Инструменты с коррозийными пятнами и наличием оксидной пленки очищают химическим способом (не более двух раз в квартал). Для этого используется специальный состав. Уксусная кислота — 5,0 г (по 100% концентрации), хлорид натрия-1,0 г, вода дистиллированная — до 100,0 см3. В растворе изделия замачивают, а затем промывают проточной водой. Экспозиция для скальпелей из нержавеющей стали — 2 минуты, для инструментов с оксидной пленкой — 3 минуты, при сильном коррозийном поражении — 6 минут с механической очисткой ершом или ватномарлевым тампоном.
Слайд 13Контроль качества предстерилизационной очистки
Качество предстерилизационной очистки определяют путем постановки химических
реакций на наличие:
— крови и белковых загрязнений (азопирамовая и
амидопириновая пробы); — остаточных количеств щелочи моющих растворов (фенолфталеиновая проба);
— жира (проба с Суданом III).
Контролю качества очистки подлежит 1% изделий каждого наименования, обработанных в смену.
Слайд 14Азопирамовая проба
Приготовление реактива. 100 г амидопирина и 1,0—1,5 г солянокислого
анилина смешивают в сухой посуде, затем заливают 95% этиловым спиртом
до 1,0 литра. Смесь тщательно перемешивают. Реактив готов после полного растворения компонентов. Срок хранения раствора в холодильнике в плотно закрытой емкости 2 месяца, при комнатной температуре — не более 1 месяца.Перед постановкой пробы готовят рабочий раствор. Смешивают равные объемные количества вышеуказанного реактива (азопирам) и 3% раствора перекиси водорода. Проба должна быть поставлена в течение 30-40 минут. В противном случае возможно спонтанное окрашивание реактива.
Слайд 15Амидопириновая проба
Для постановки пробы необходимы: 5% раствор амидопирина (на
95% этиловом спирте), 30% раствор уксусной кислоты и 3% раствор
перекиси водорода. Последние два реактива готовят на дистиллированной воде. Рабочий раствор получают путем смешивания равных количеств этих растворов.Фенолфталеиновая проба
Применяют 1% спиртовый раствор фенолфталеина. Раствор можно использовать в течение месяца, при условии его хранения в холодильнике.
Слайд 16Техника постановки азопирамовой, амидолириновой, фенолфталеиновой проб
Наружные поверхности изделий протирают рабочим
раствором реактива или наносят несколько капель. Для контроля очистки шприцев
в них вносят 3-4 капли реагента и несколько раз продвигают поршнем. Затем реактив через 30-60 секунд вытесняют на белую марлевую салфетку.При положительной азопирамовой пробе немедленно или не позднее 1 минуты появляется фиолетовое, затем розово-сиреневое или буроватое окрашивание реактива.
Положительная амидопириновая проба сопровождается сине-фиолетовым окрашиванием реактива. Окрашивание реактивов, наступившее позже 1 минуты, не учитывается.
Фенолфталеиновая проба считается положительной при появлении розового цвета реактива.
Слайд 17Проба с Суданом III
Растворяют 0,2 г измельченной краски судан III
и 0,2 г метиленового синего в 70 мл подогретого до
60°С 95% этилового спирта. Затем добавляют 10 мл 20—25% раствора аммиака и 20 мл дистиллированной воды. Приготовленный раствор может храниться в плотно закрытом флаконе в холодильнике до 6 месяцев.Реактивом смачивают поверхность изделия, которое могло быть загрязнено жирами. Через 10 секунд краситель обильно смывают водой. Появление пятен, окрашенных в желтый цвет, свидетельствует о жировом загрязнении.
Слайд 18Стерилизация
Стерилизацию проводят паровым, воздушным и химическим методами. Выбор метода зависит
от характеристик изделий, подвергающихся стерилизации.
Паровой метод
Действующий агент —
водяной насыщенный пар под избыточным давлением. Стерилизация осуществляется в паровыx стерилизаторах. Применяется один из трех режимов (табл. 5):Слайд 19Рекомендуется для изделий из коррозиестойкого металла, стекла, изделий из резины,
латекса и отдельных полимерных материалов.
Все изделия, простерилизованные в стерилизационных
коробках без фильтров, в двойной мягкой упаковке из бязи или в пергаментной бумаге и прочих разрешенных материалах, считаются стерильными в течение 72 часов. В случаях стерилизации в коробках с фильтрами этот срок увеличивается до 20 суток. По истечении указанных сроков предметы подвергаются повторной стерилизации. Слайд 20Воздушный метод
Действующий агент — сухой горячий воздух. Используются воздушные стерилизаторы.
Стерилизация осуществляется в одном из двух режимов:
1. Первый: температура
— 180°С, время выдержки — 60 мин. 2. Второй: температура — 160°С, время выдержки — 150 мин.
Метод рекомендуется для изделии из металла, стекла и силиконовой резины. Изделия, простерилизованные в разрешенном упаковочном материале, могут храниться, в течение 20 суток. Если стерилизация данным методом производилась без упаковки, то стерильный материал должен быть использован сразу после стерилизации.
Слайд 21Химический метод
Используются растворы химических веществ и специальные газы.
Перекись водорода
— 6% раствор. Применяется для стерилизации предметов из полимерных материалов,
резин, стекла, коррозиестойких металлов. Изделие погружается в раствор на 360 минут при температуре стерилизационного раствора 18°С. Экспозиция может укорачиваться до 180 минут, если раствор изначально подогреть до 50°С (температура в процессе стерилизации не поддерживается). Готовый раствор перекиси водорода можно хранить в закрытой емкости в темном месте 7 суток. По истечении этого срока раствор применяется после химического переконтроля на содержание активно действующего вещества.Слайд 22Дезоксон-1 (1% раствор уксусной кислоты) применяется по той же технологии.
Температура раствора должна быть не ниже 18°С, время выдержки —
45 минут. Раствор дезоксона-1 используется только в течение одних суток.Пары 40% раствора формальдегида в этиловом, спирте. Стерилизацию проводят в микроанаэростатах или в дополнительно оборудованной скороварке «Минутка». Предметы упаковывают двумя слоями полиэтиленовой пленки толщиной 0,06-02 мм, пергамента и другими разрешенными упаковочными мате- риалами. Режим стерилизации: температура в камере 80°С, количество рабочего раствора — 375,0 мг/дм'!. Время выдержки для изделий из полимерных материалов — 180 минут, для изделий из металла и стекла — 120 минут. Простерилизованный материал в упаковке из полиэтиленовой пленки может храниться 5 лет. В иной упаковке стерильность сохраняется 20 суток.
Слайд 23Предметы из пластмасс и резин, контактирующих с кровью, подвергаются предварительной
дегазации (48 часов при комнатной температуре).
Смесь ОБ (окись этилена
с бромистым метилом 1:2,5 по весу) и окись этилена — газообразные вещества. Применяемое оборудование— микроанаэростат, специально оборудованная скороварка «Минутка». Стерилизуют предметы в упаковке из двух слоев (двойные пакеты из рекомендованных материалов). Стерилизация проводится при температуре 18°С, 35°С и 55°С. Срок хранения изделий после стерилизации в полиэтиленовой пленке — 5 лет, в иной упаковке до 20 суток. Простерилизованные предметы применяются после обязательной дегазации (газы токсичны для человека и животных; в вентилируемом помещении. Точные сроки дегазации указаны в ТУ (технические условия) для конкретных изделий.
Слайд 24Наибольшие трудности возникают при дезинфекции наконечников. Согласно инструкции Главного СЭУ
Министерства здравоохранения РФ дезинфекция стоматологических наконечников проводится путем тщательного двукратного
протирания наружных частей и канала для бора стерильным ватно-марлевым тампоном, смоченным 1 % р-ром хлорамина, 2 % р-ром лизоформина. Интервал между протираниями 15 минут. Для стерилизации наконечников используют масляные стерилизаторы.Слайд 25Контроль качества стерилизации
Контроль качества стерилизации осуществляется физическим, химическими и бактериологическими
методами. Физический и химический методы используются в оперативном контроле технологического
цикла стерилизации, т. е. результаты учитываются в процессе стерилизации или сразу после ее окончания.Физический метод
Метод предполагает измерение температуры, давления и времени.
Контроль температурного режима проводится с помощью максимальных термометров. Диапазон измерения от 0 до 150°С для паровых стерилизаторов, от 0 до 200°С для воздушных стерилизаторов. Упакованные термометры размещают в контрольные точки. По окончании цикла стерилизации регистрируются показания термометров, которые сопоставляются с регламентированной температурой.
Слайд 26Хронометраж стерилизации проводят с помощью механического секундомера или наручных механических
часов.
Давление в паровом стерилизаторе измеряют мановакуум метром. Диапазон измерения
1-5 кгс/см2. Обнаружение неудовлетворительных результатов показывает на возможные нарушения: режима стерилизации, правильности загрузки или исправности аппарата.
Химический метод
Химический контроль проводят с помощью химических тестов и термических индикаторов. Используются химические вещества, иногда в смеси с органическим красителем, изменяющие свое агрегатное состояние и цвет при определенной температуре.
Слайд 27Упакованные химические тесты нумеруют и размещают в паровые и воздушные
стерилизаторы. Обычно индикаторные соединения запаивают в стеклянные трубочки. При равномерном
расплавлении и изменении цвета теста результат считается удовлетворительным.Для контроля работы паровых стерилизаторов применяются вещества, температура плавления которых соответствует температурному режиму работы данного аппарата:
— Амидопирин (белый кристаллический порошок или кристаллы без запаха), интервал температуры плавления 104— 107°С.
— Антипирин (белый кристаллический порошок или бесцветные кристаллы без запаха), 108—111°С.
— Резорцин (белый или со слабым желтоватым оттенком кристаллический порошок со слабым запахом), 105—110°.
— Бензойная кислота (бесцветные игольчатые кристаллы или белый кристаллический порошок), 114—120°С.
— Д(+)-Манноза (бесцветные кристаллы в виде ромбических призм), 127—131 °С.
— Никотинамид (белый мелкокристаллический порошок со слабым запахом), 125—131 °С.
Слайд 28Контроль температурного режима работы воздушных стерилизаторов осуществляется тестами с другими
химическими веществами:
— Левомицетин (белый или с желтовато-зеленоватым оттенком кристаллический
порошок), интервал температуры плавления 141- 146°С. — Винная кислота (бесцветные кристаллы), 168—169°С.
— Гидрохинон (бесцветные или светло-серые серебристые кристаллы), 164—170°С.
— Тиомочевина (блестящие кристаллы), 165—171°С.
Обнаружение не оплавленного теста указывает на несоблюдение температурных параметров режима стерилизации. Стерилизацию повторяют с закладкой новых химических тестов. При повторном неудовлетворительном результате прекращают использовать стерилизатор. Проводят тщательную проверку его состояния с контролем измерительной аппаратуры.
Слайд 29Бактериологический метод
Метод предназначен для контроля работы стерилизаторов с помощью биотестов.
Биотесты представляют собой споры бактериальных культур, помещенных в стеклянные трубки
или чашечки из алюминиевой фольги.Используют тест-культуры ВКМ В-718 и штамм С. Биотесты готовят бактериологические лаборатории в соответствии с официальной методикой. В случаях неудовлетворительного результата (рост культур) проводится анализ параметров стерилизационного цикла.
Дополнительно может применяться контроль на стерильность смывов с простерилизованного инструментария.
Слайд 30Наиболее частые причины негативных результатов контроля стерилизации:
— неисправность аппаратуры
и контрольно-измерительных приборов;
— неполное удаление воздуха из рабочей камеры
парового стерилизатора; — перегрузка и неправильная загрузка стерилизационной камеры;
— несоблюдение параметров стерилизации;
— использование нерегламентированного упаковочного материала;
— нарушение режима вентиляции парового стерилизатора;
— использование в химической стерилизации веществ после длительного хранения без контроля на содержание активно действующего начала.