Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
ТЕМПЕРАТУРА ТЕЛА
Содержание
- 1. ТЕМПЕРАТУРА ТЕЛА
- 2. Термометр (греч. therme - тепло, metreo -
- 3. Термометр называют максимальным в связи с тем,
- 4. Промыть термометры проточной водой.Подготовить ёмкость (стакан) из
- 5. Термометрия - измерение температуры. Как правило, термометрию
- 6. Подмышечные впадины.Полость рта (термометр помещают под язык).Паховые
- 7. 1. Осмотреть подмышечную впадину, вытереть салфеткой кожу
- 8. 1. Уложить больного на бок с поджатыми
- 9. 1. Во избежание кожных аллергических реакций при
- 10. Температура тела - индикатор теплового состояния организма,
- 11. Температура тела в норме составляет 36-37 °С;
- 12. Повышение температуры тела более 37 °С -
- 13. Лихорадка - защитно-приспособительная реакция организма, возникающая в
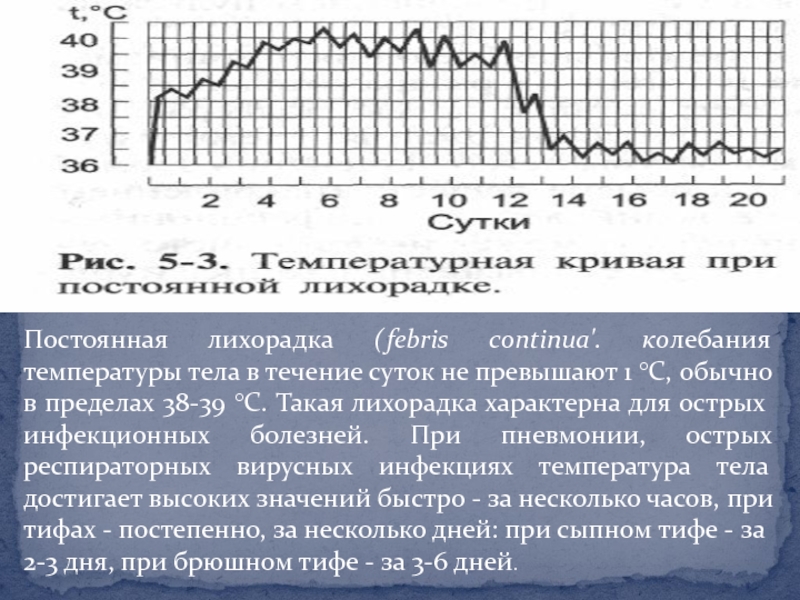
- 14. Постоянная лихорадка (febris continua'. колебания температуры тела
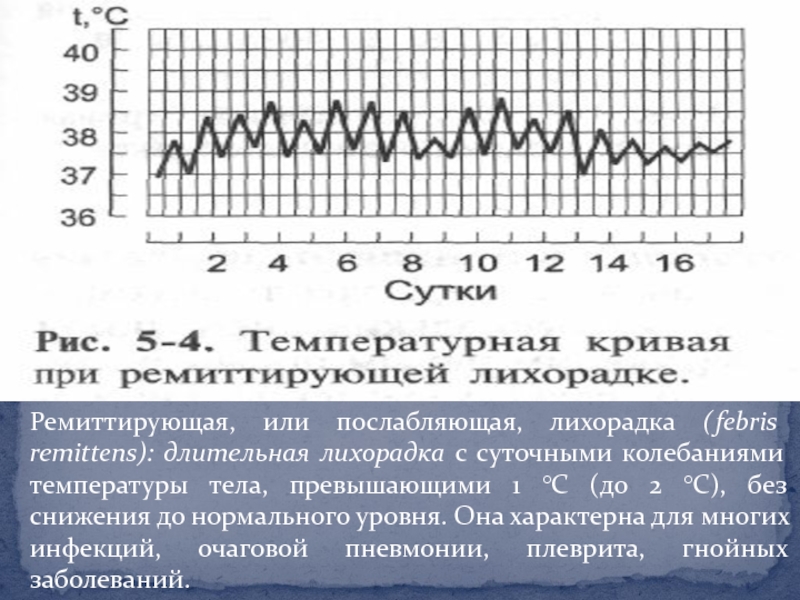
- 15. Ремиттирующая, или послабляющая, лихорадка (febris remittens): длительная
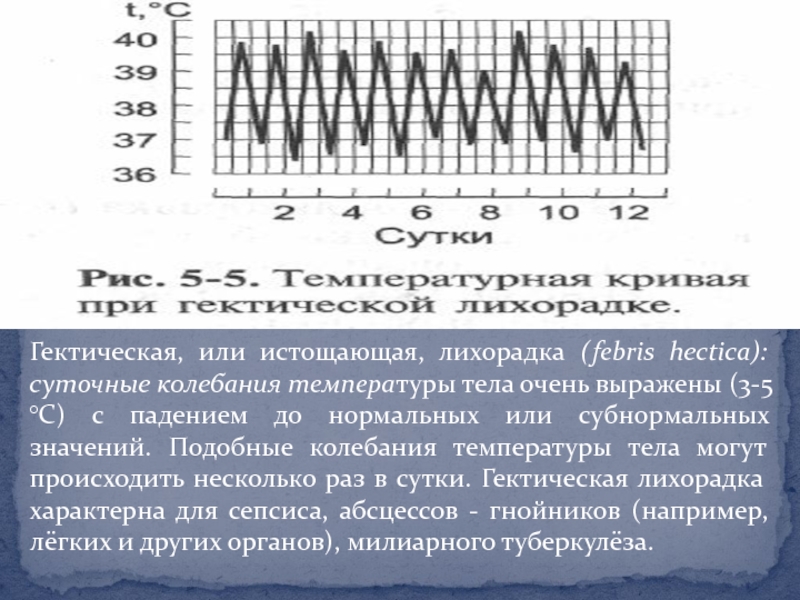
- 16. Гектическая, или истощающая, лихорадка (febris hectica): суточные
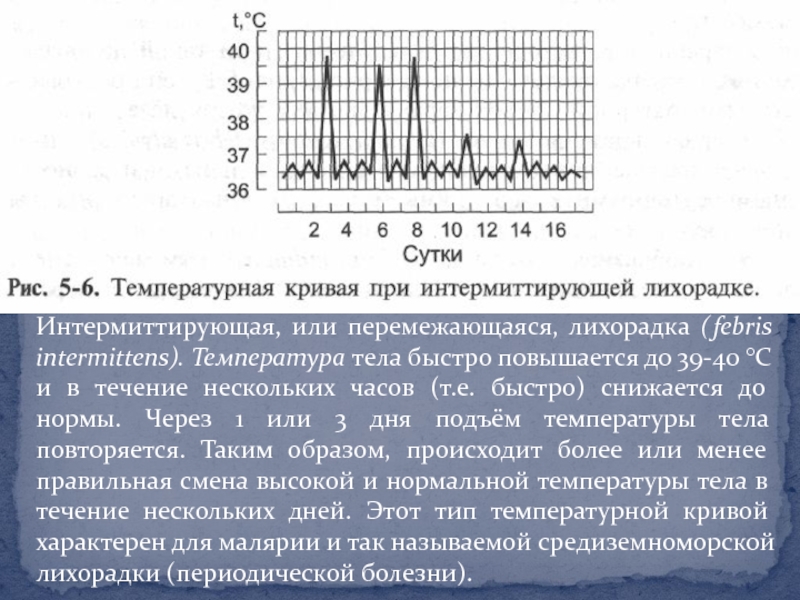
- 17. Интермиттирующая, или перемежающаяся, лихорадка (febris intermittens). Температура
- 18. Возвратная лихорадка (febris recurrens): в отличие от
- 19. Извращённая лихорадка (febris inversa): при такой лихорадке
- 20. Неправильная лихорадка (febris irregularis, febris atypica): лихорадка
- 21. Волнообразная лихорадка (febris undulans): отмечают смену периодов
- 22. По длительности сохранения лихорадки различают следующие виды1.
- 23. Стадия подъёма температуры тела (stadium incrementi): преобладают
- 24. Первый период лихорадки При резком и внезапном
- 25. Второй период лихорадкиПри постоянно высокой температуре тела
- 26. Третья стадия лихорадки Снижение температуры тела может
- 27. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1«СЕВЕРО-ОСЕТИНСКАЯ ГОСУДАРСТВЕННАЯ МЕДИЦИНСКАЯ АКАДЕМИЯ»
КАФЕДРА ПРОПЕДЕВТИКИ ВНУТРЕННИХ БОЛЕЗНЕЙ
Доктор медицинских наук,
профессор
Слайд 2Термометр (греч. therme - тепло, metreo - измерять; в просторечии
- градусник) – прибор для измерения температуры. Медицинский термометр впервые
предложил немецкий учёный Габриель Даниель Фаренгейт (1686-1736) в 1724 г.; он использовал свою шкалу температуры, которую до настоящего времени называют шкалой Фаренгейта. Различают следующие виды медицинских термометров, используемых для измерения температуры тела:ртутный максимальный;
цифровой (с памятью);
моментальный (используют при измерении температуры тела у больных, находящихся в бессознательном, спящем и возбуждённом состоянии, а также при скрининговом обследовании).
Слайд 3Термометр называют максимальным в связи с тем, что после измерения
температуры тела он продолжает показывать ту температуру, которая была обнаружена
у человека при измерении (максимальную), так как ртуть не может самостоятельно опуститься в резервуар термометра без его дополнительного встряхивания. Это обусловлено особым устройством капилляра медицинского термометра, имеющего сужение, препятствующее обратному движению ртути в резервуар после измерения температуры тела. Чтобы ртуть вернулась в резервуар, термометр необходимо встряхнуть.В настоящее время созданы цифровые термометры с памятью, которые не содержат ртути и стекла, а также термометры для мгновенного измерения температуры (за 2 с), особенно полезные при термометрии у спящих детей или у больных, находящихся в возбуждённом состоянии. Подобные термометры оказались незаменимыми во время недавней борьбы с «атипичной пневмонией» (SARS- Severe Acute Respiratory Syndrome), когда таким образом измеряли температуру тела у тысяч людей на транспортных потоках (аэропорты, железная дорога).
Слайд 4Промыть термометры проточной водой.
Подготовить ёмкость (стакан) из тёмного стекла, уложив
на дно вату (чтобы не разбивался резервуар с ртутью) и
налив дезинфицирующий раствор (например, 0,5% раствор хлорамина Б).Уложить термометры на 15 мин в подготовленную ёмкость.
Вынуть термометры, ополоснуть проточной водой, вытереть насухо.
Уложить обработанные термометры в другую ёмкость, также заполненную дезинфицирующим раствором с маркировкой «Чистые термометры».
Правила дезинфекции и хранения медицинских термометров
Слайд 5Термометрия - измерение температуры. Как правило, термометрию проводят дважды в
сутки - утром натощак (в 7-8 ч утра) и вечером
перед последним приёмом пищи (в 17-18 ч). По специальным показаниям температуру тела можно измерять каждые 2-3 ч.Перед измерением температуры необходимо вынуть термометр из дезинфицирующего раствора, ополоснуть (так как у некоторых больных возможны аллергическая реакция или раздражение кожи от хлорамина Б), затем вытереть и встряхнуть. Основная область измерения температуры тела - подмышечная впадина; кожа должна быть сухой, так как при наличии пота термометр может показывать температуру на 0,5 °С ниже реальной. Длительность измерения температуры тела максимальным термометром - не менее 10 мин. После измерения термометр встряхивают и опускают в стакан с дезинфицирующим раствором.
Прежде чем дать термометр другому больному, термометр ополаскивают проточной водой, тщательно вытирают насухо и встряхивают до снижения столбика ртути ниже отметки 35 °С.
Измерение температуры тела
Слайд 6Подмышечные впадины.
Полость рта (термометр помещают под язык).
Паховые складки (у детей).
Прямая
кишка (как правило, у тяжелобольных; температура в прямой кишке обычно
на 0,5-1 °С выше, чем в подмышечной впадине).Места измерения температуры тела
Слайд 71. Осмотреть подмышечную впадину, вытереть салфеткой кожу подмышечной области насухо.
2.
Вынуть термометр из стакана с дезинфицирующим раствором. После дезинфекции термометр
следует ополоснуть проточной водой и тщательно вытереть насухо.3. Встряхнуть термометр для того, чтобы ртутный столбик опустился до отметки ниже 35°С.
4. Поместить термометр в подмышечную впадину таким образом, чтобы ртутный резервуар со всех сторон соприкасался с телом пациента; попросить больного плотно прижать плечо к грудной клетке (при необходимости медицинский работник должен помочь больному удерживать руку).
5. Вынуть термометр через 10 мин, снять показания.
6. Встряхнуть ртуть в термометре до отметки ниже 35 °С.
7. Поместить термометр в ёмкость с дезинфицирующим раствором.
8. Зафиксировать показания термометра в температурном листе.
Измерение температуры тела в подмышечной впадине
Слайд 81. Уложить больного на бок с поджатыми к животу ногами.
2.
Надеть резиновые перчатки.
3. Вынуть термометр из стакана с дезинфицирующим раствором,
ополоснуть, тщательно вытереть насухо.4. Встряхнуть термометр, чтобы ртутный столбик опустился ниже 35 °С.
5. Смазать вазелином ртутный конец термометра.
6. Ввести термометр в прямую кишку на глубину 2-4 см, затем осторожно сжать ягодицы (ягодицы должны плотно прилегать одна к другой).
7. Измерять температуру в течение 5 мин.
8. Вынуть термометр, запомнить полученный результат.
9. Тщательно вымыть термометр тёплой водой и поместить его в ёмкость с дезинфицирующим раствором.
10. Снять перчатки, вымыть руки.
11. Встряхнуть термометр для снижения ртутного столбика до отметки ниже 35 °С.
12. Продезинфицировать термометр.
13. Зафиксировать показания термометра в температурном листе с указанием места измерения (в прямой кишке).
Измерение температуры в прямой кишке
Показания для измерения ректальной температуры: общее охлаждение организма, поражение кожи и воспалительные процессы в подмышечной области, определение у женщин даты овуляции (процесс разрыва фолликула и выхода яйцеклетки)
Слайд 91. Во избежание кожных аллергических реакций при контакте с хлорамином
Б после дезинфекции термометр нужно ополоснуть проточной водой.
2. Тщательно вытереть
термометр и встряхнуть его для снижения ртутного столбика до отметки ниже 35 °С.3. Согнуть ногу ребенка в тазобедренном и коленном суставах таким образом, чтобы термометр находился в образовавшейся складке кожи.
4. Измерять температуру в течение 5 мин.
5. Извлечь термометр, запомнить полученный результат.
6. Встряхнуть термометр для снижения ртутного столбика до отметки ниже 35 °С.
7. Поместить термометр в ёмкость с дезинфицирующим раствором.
8. Отметить результат в температурном листе с указанием места измерения («в паховой складке»).
Измерение температуры в паховой складке (у детей)
Слайд 10Температура тела - индикатор теплового состояния организма, регулируемого системой терморегуляции,
состоящей из следующих элементов:
• центры терморегуляции (головной мозг);
• периферические терморецепторы
(кожа, кровеносные сосуды);• центральные терморецепторы (гипоталамус);
• эфферентные пути.
Система терморегуляции обеспечивает функционирование процессов теплопродукции и теплоотдачи, благодаря чему у здорового человека поддерживается относительно постоянная температура тела.
Характеристика температуры тела человека
Слайд 11Температура тела в норме составляет 36-37 °С; суточные колебания обычно
регистрируются в пределах 0,1-0,6 "С и не должны превышать 1
°С. Максимальную температуру тела отмечают вечером (в 17-21 ч), минимальную - утром (в 3-6 ч). В ряде случаев у здорового человека отмечается незначительное повышение температуры:• при интенсивной физической нагрузке;
• после приёма пищи;
• при сильном эмоциональном напряжении;
• у женщин в период овуляции (повышение на 0,6-0,8 °С);
• в жаркую погоду (на 0,1-0,5 °С выше, чем зимой).
У детей обычно температура тела выше, чем у взрослого человека; у лиц пожилого и старческого возраста температура тела несколько снижается.
Летальная максимальная температура тела составляет 43 °С, летальная минимальная температура - 15-23 °С.
Слайд 12Повышение температуры тела более 37 °С - лихорадка (лат. febris)
- возникает в результате воздействия на организм различных биологически активных
веществ - так называемых пирогенов (греч. pyretos - огонь, жар, genesis - возникновение, развитие), в качестве которых могут выступать чужеродные белки (микробы, их токсины, сыворотки, вакцины), продукты распада тканей при травме, ожоге, воспалительном процессе, ряд лекарственных веществ и др. Повышение температуры тела на 1 °С сопровождается увеличением ЧДД на 4 дыхательных движения в минуту и учащением пульса на 8-10 в минуту у взрослых и до 20 в минуту у детей.ЛИХОРАДКА
Слайд 13Лихорадка - защитно-приспособительная реакция организма, возникающая в ответ на действие
патогенных раздражителей и выражающаяся в перестройке терморегуляции с целью поддержания
более высокого, чем в норме, уровня теплосодержания и температуры тела. В основе повышения температуры лежат изменения терморегуляции, связанные со сдвигами в обмене веществ (накоплением пирогенов). Чаще всего лихорадка возникает при инфекционных заболеваниях, но повышение температуры может иметь и чисто неврогенное происхождение (в этом случае повышение температуры тела не связано с накоплением пирогенов). Очень опасной (смертельной) может быть генетически обусловленная гиперергическая реакция детей на наркоз.Слайд 14Постоянная лихорадка (febris continua'. колебания температуры тела в течение суток
не превышают 1 °С, обычно в пределах 38-39 °С. Такая
лихорадка характерна для острых инфекционных болезней. При пневмонии, острых респираторных вирусных инфекциях температура тела достигает высоких значений быстро - за несколько часов, при тифах - постепенно, за несколько дней: при сыпном тифе - за 2-3 дня, при брюшном тифе - за 3-6 дней.Слайд 15Ремиттирующая, или послабляющая, лихорадка (febris remittens): длительная лихорадка с суточными
колебаниями температуры тела, превышающими 1 °С (до 2 °С), без
снижения до нормального уровня. Она характерна для многих инфекций, очаговой пневмонии, плеврита, гнойных заболеваний.Слайд 16Гектическая, или истощающая, лихорадка (febris hectica): суточные колебания температуры тела
очень выражены (3-5 °С) с падением до нормальных или субнормальных
значений. Подобные колебания температуры тела могут происходить несколько раз в сутки. Гектическая лихорадка характерна для сепсиса, абсцессов - гнойников (например, лёгких и других органов), милиарного туберкулёза.Слайд 17Интермиттирующая, или перемежающаяся, лихорадка (febris intermittens). Температура тела быстро повышается
до 39-40 °С и в течение нескольких часов (т.е. быстро)
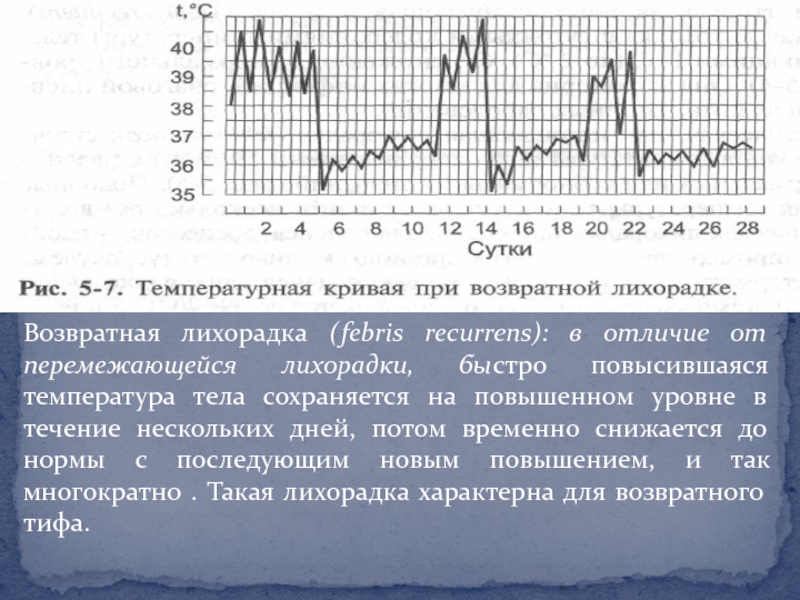
снижается до нормы. Через 1 или 3 дня подъём температуры тела повторяется. Таким образом, происходит более или менее правильная смена высокой и нормальной температуры тела в течение нескольких дней. Этот тип температурной кривой характерен для малярии и так называемой средиземноморской лихорадки (периодической болезни).Слайд 18Возвратная лихорадка (febris recurrens): в отличие от перемежающейся лихорадки, быстро
повысившаяся температура тела сохраняется на повышенном уровне в течение нескольких
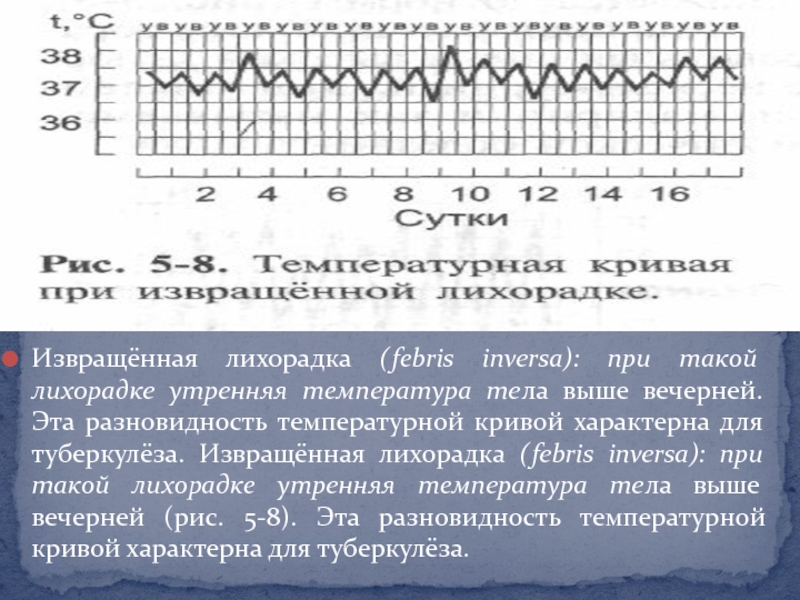
дней, потом временно снижается до нормы с последующим новым повышением, и так многократно . Такая лихорадка характерна для возвратного тифа.Слайд 19Извращённая лихорадка (febris inversa): при такой лихорадке утренняя температура тела
выше вечерней. Эта разновидность температурной кривой характерна для туберкулёза. Извращённая
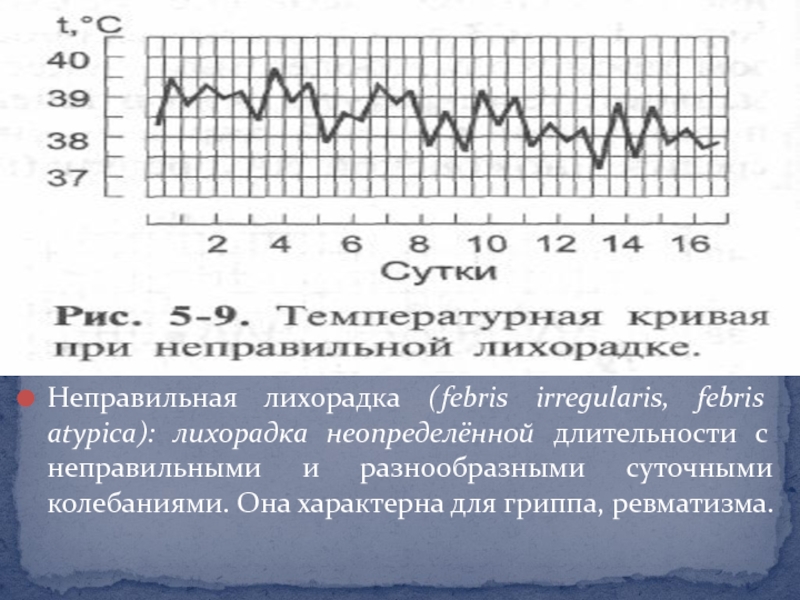
лихорадка (febris inversa): при такой лихорадке утренняя температура тела выше вечерней (рис. 5-8). Эта разновидность температурной кривой характерна для туберкулёза.Слайд 20Неправильная лихорадка (febris irregularis, febris atypica): лихорадка неопределённой длительности с
неправильными и разнообразными суточными колебаниями. Она характерна для гриппа, ревматизма.
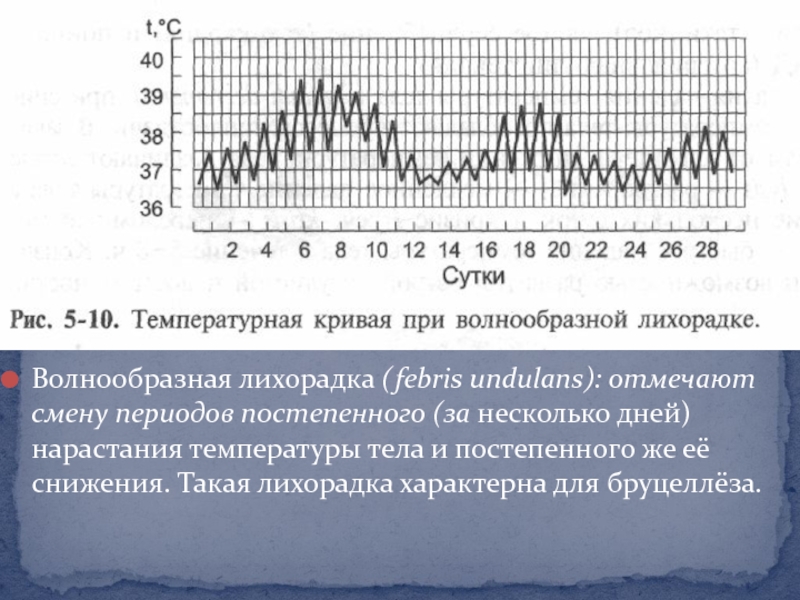
Слайд 21Волнообразная лихорадка (febris undulans): отмечают смену периодов постепенного (за несколько
дней) нарастания температуры тела и постепенного же её снижения. Такая
лихорадка характерна для бруцеллёза.Слайд 22По длительности сохранения лихорадки различают следующие виды
1. Мимолётная - до
2 ч.
2. Острая - до 15 сут.
3. Подострая - до
45 сут.4. Хроническая - свыше 45 сут.
Типы лихорадки по длительности
Слайд 23Стадия подъёма температуры тела (stadium incrementi): преобладают процессы теплообразования (за
счёт уменьшения потоотделения и сужения сосудов кожи понижается теплоотдача). Больной
в этот период мёрзнет, испытывает озноб, головную боль, чувство «ломоты» в суставах и мышцах; могут появиться побледнение и синюшность конечностей.2. Стадия постоянно высокой температуры тела (вершина температуры, stadium fastigii): характерно относительное постоянство температуры тела с поддержанием её на высоком уровне (процессы теплоотдачи и теплообразования уравновешиваются). Больной жалуется на чувство жара, головную боль, сухость во рту, беспокоен; возможно затемнение сознания. Нередко развиваются учащение дыхания (тахипноэ), частое сердцебиение (тахикардия) и понижение АД (артериальная гипотензия).
3. Стадия падения температуры тела (stadium decrementi): при снижении температуры тела преобладают процессы теплоотдачи. В зависимости от характера снижения температуры тела различают лизис (греч. lysis - растворение) - медленное падение температуры тела в течение нескольких суток и кризис (греч. krisis - переломный момент) - быстрое падение температуры тела в течение 5-8 ч. Кризис опасен возможностью развития острой сосудистой недостаточности.
Стадии лихорадки
Слайд 24Первый период лихорадки
При резком и внезапном повышении температуры тела
больной ощущает озноб, боль в мышцах, головную боль, не может
согреться. Медицинская сестра должна уложить больного в постель, хорошо укрыть его тёплым одеялом, к ногам положить грелку; следует обеспечить больному обильное горячее питьё (чай, настой шиповника и др.);необходимо контролировать физиологические отправления, не допускать сквозняков, обеспечить постоянное наблюдение за больным.
Слайд 25Второй период лихорадки
При постоянно высокой температуре тела больного беспокоит чувство
жара; могут наступить так называемые ирритативные расстройства сознания, обусловленные выраженным
возбуждением ЦНС, - проявления интоксикационного делирия (лат. delirium - безумие, помешательство): ощущение нереальности происходящего, галлюцинации, психомоторное возбуждение (бред; больной «мечется» в постели).Необходимо накрыть больного лёгкой простынёй, на лоб положить холодный компресс или подвесить над головой пузырь со льдом; при гиперпиретической лихорадке следует сделать прохладное обтирание, можно использовать примочки (сложенное вчетверо полотенце или холщовую салфетку, смоченные в растворе уксуса пополам с водой и отжатые, нужно прикладывать на 5-10 мин, регулярно их меняя).
Ротовую полость следует периодически обрабатывать слабым раствором соды, губы - вазелиновым маслом. Необходимо обеспечить больному обильное прохладное питьё (настой шиповника, соки, морсы и др.). Питание проводят по диете № 13. Следует контролировать АД, пульс. Необходимо следить за физиологическими отправлениями, подкладывать судно, мочеприёмник. Обязательно проведение профилактики пролежней.
Необходимы обеспечение постоянного наблюдения за лихорадящим пациентом, строгое соблюдение постельного режима.
Слайд 26Третья стадия лихорадки
Снижение температуры тела может быть постепенным (литическим)
или быстрым (критическим). Критическое падение температуры тела сопровождается обильным потоотделением,
общей слабостью, бледностью кожных покровов, может развиться коллапс (острая сосудистая недостаточность).Важнейшим диагностическим признаком коллапса выступает падение АД. Снижается систолическое, диастолическое и пульсовое (разница между систолическим и диастолическим) давление. О коллапсе можно говорить при снижении систолического АД до 80 мм рт. ст. и менее.
Прогрессирующее снижение систолического АД свидетельствует о нарастании тяжести коллапса.
При критическом падении температуры тела медицинская сестра должна срочно позвать врача, приподнять ножной конец кровати и убрать подушку из-под головы, хорошо укрыть больного одеялами, к рукам и ногам пациента приложить грелки, дать увлажнённый кислород, следить за состоянием его нательного и постельного белья (по мере необходимости бельё нужно менять, иногда часто), контролировать АД, пульс.