Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Внезапные состояния, требующие неотложной помощи
Содержание
- 1. Внезапные состояния, требующие неотложной помощи
- 2. ОбморокОбморок - внезапная кратковременная потеря сознания вследствие недостаточного
- 3. ОбморокПервая помощь. Человека укладывают в горизонтальное положение. Голову
- 4. КоллапсКоллапс - тяжелая форма сосудистой недостаточности, угрожающая жизни
- 5. Коллапс Симптомы. Резкая бледность кожных покровов, выступает холодный липкий
- 6. КоллапсПервая помощь. Срочно вызывают врача. Больного укладывают в
- 7. Острый коронарный синдромОстрые коронарные синдромы (ОКС) представляют собой
- 8. Инфаркт миокардаИнфаркт миокарда – заболевание сердца, обусловленное острой
- 9. Инфаркт миокардаСимптомы: длительный приступ интенсивной боли в
- 10. Инфаркт миокардаПервая помощь: Необходимо срочно вызвать скорую
- 11. СтенокардияСимптомы. В отличие от инфаркта боли сердца
- 12. СтенокардияПервая помощь. Дать нитроглицерин под язык. Он
- 13. Артериальная гипертензияАртериальная гипертония (гипертензия, гипертоническая болезнь) - самое
- 14. Артериальная гипертензияПовышенное давление – один из трех
- 15. Артериальная гипертензияПричины Причины артериальной гипертонии остаются
- 16. Артериальная гипертензия Причины: - чрезмерное употребление алкоголя,
- 17. Артериальная гипертензияСимптомы: Повышение артериального давления может не сопровождаться
- 18. Артериальная гипертензия Осложнения: - инсульт; - инфаркт; - нарушения зрения; - сердечная недостаточность; - почечная недостаточность.
- 19. Гипертонический кризГипертонический криз – это состояние, при
- 20. Гипертонический кризСимптомы: Быстро появляются или резко усиливаются головные
- 21. Гипертонический кризПервая помощь: Уложить больного в постель, дать
- 22. Острое нарушение мозгового кровообращенияТермин «нарушение мозгового кровообращения»
- 23. Острое нарушение мозгового кровообращенияСимптомы. При ишемическом инсульте (малокровии)
- 24. Острое нарушение мозгового кровообращенияСимптомы. При геморрагическом инсульте (кровоизлияние
- 25. Острое нарушение мозгового кровообращенияСимптомы. При тромбозе мозговых сосудов
- 26. Острое нарушение мозгового кровообращенияПервая помощь. Больные с тяжелыми
- 27. Судорожный синдромСудорожные состояния развиваются вследствие органического поражения нервной системы или функционального расстройства нервной деятельности.
- 28. Судорожный синдром Первая помощь: уложить больного на ровную мягкую
- 29. Бронхиальная астмаБронхиальная астма — заболевание легких, при
- 30. Бронхиальная астмаСимптомы могут быть различными: от небольшой
- 31. Бронхиальная астмаПервая помощь : - восстановление,
- 32. Острая дыхательная недостаточностьОстрая дыхательная недостаточность - патологическое
- 33. БронхитБронхит – диффузно-воспалительное заболевание бронхов, затрагивающее слизистую оболочку
- 34. БронхитВ случае бронхита с тяжелой сопутствующей формой
- 35. БронхитТерапия острого бронхита может включать противовирусные препараты: интерферон
- 36. БронхитХронический бронхит требует длительного лечения, как в период
- 37. ПневмонияПневмония – это воспаление легочной ткани инфекционного
- 38. ПневмонияПричины заболевания Наиболее часто встречается бактериальная пневмония.
- 39. ПневмонияСимптомы «Типичная» пневмония характеризуется резким подъемом температуры,
- 40. ПневмонияЛечение Пневмония – это серьезное заболевание, которое
- 41. Острая дыхательная недостаточностьПервая медицинская помощь при острой
- 42. Сахарный диабетСахарный диабет – хроническое нарушение обмена
- 43. Сахарный диабетИстинный сахарный диабет может быть двух
- 44. Сахарный диабет Клинически сахарный диабет I и
- 45. Диетическое питание при сахарном диабетеЛечебное питание при
- 46. Диетическое питание при сахарном диабетеПеречень рекомендуемых продуктов
- 47. Гипергликемическая комаРазвитие — постепенное — за несколько
- 48. Гипергликемическая комаПричины гипергликемической комы:недостаток вводимого инсулина или
- 49. Гипогликемическая комаПрекома (её длительность — несколько минут):
- 50. Желчнокаменная болезньЖелчнокаменная болезнь вызывается наличием камней в
- 51. Желчнокаменная болезнь Наклонность к камнеобразованию отмечается, главным
- 52. Желчнокаменная болезнь Осложнения: Камни в желчном пузыре
- 53. Желчнокаменная болезнь Осложнения: Самое тяжелое осложнение —развитие холангита,
- 54. Желчнокаменная болезньОсложнения: Закупорка камнем общего желчного протока. Самым
- 55. Жечнокаменная болезнь Неотложная помощь При неосложненной
- 56. Желчнокаменная болезнь Неотложная помощь Можно ввести вышеуказанные спазмолитики
- 57. Печеночная коликаПеченочная (желчная) колика является одним из
- 58. Печеночная коликаСреди обстоятельств, провоцирующих появление колик, большое
- 59. Почечнокаменная болезнь Почечнокаменная болезнь — одна из наиболее
- 60. Почечнокаменная болезнь Симптомы и течение почечнокаменной болезни.
- 61. Почечнокаменная болезнь Неотложная помощь при почечной колике.
- 62. Почечнокаменная болезнь5. При локализации камня в тазовом
- 63. Несъедобные и ядовитые грибы К несъедобным грибам в
- 64. Слайд 64
- 65. Несъедобные и ядовитые грибыКлинические симптомы отравления грибами :
- 66. Несъедобные и ядовитые грибыБанка с пораженными грибами
- 67. Ядовитые растения Чаще всего при отравлении ядовитыми растениями
- 68. Ядовитые растения При возбуждении центральной нервной системы
- 69. Ядовитые растения Еще одна группа ядовитых растений
- 70. Ядовитые растения Белена черная Признаки отравления: Появляются спустя 30-60
- 71. Ядовитые растения Дурман обыкновенный Признаки отравления: Появляются спустя 30-60
- 72. Ядовитые растения Волчье лыко Признаки отравления: При попадании ягод
- 73. Ядовитые растенияЛандыш майский Признаки отравления: Легкая степень отравления проявляется
- 74. Ядовитые растенияВороний глаз Признаки отравления: Ягоды оказывают действие на
- 75. Ядовитые растения Чистотел большой Признаки отравления: Тошнота, рвота, понос,
- 76. Ядовитые растения Паслен сладко-горький Признаки отравления: Учащение пульса, одышка,
- 77. Ядовитые растенияВех ядовитый Признаки отравления: Частая рвота, обильное слюновыделение,
- 78. Ядовитые растения Красавка или белладонна Признаки отравления: Повышается
- 79. Ядовитые змеи При укусе ядовитой змеи первая помощь
- 80. Ядовитые змеи Перевязка должна быть сделана без промедления
- 81. Ядовитые змеи Самое эффективное средство при укусах особо
- 82. Ядовитые змеи Алкоголь не является противоядием, как полагают
- 83. Гадюка Медянка
- 84. Первая помощь при укушенных ранах Местная обработка раны Местная
- 85. Первая помощь при укушенных ранах2. Обработать края
- 86. Первая помощь при укушенных ранах Чего не нужно
- 87. Первая помощь при укусах клещей Лесной клещ —
- 88. Первая помощь при укусах клещейОказание помощи. 1. Присосавшегося
- 89. Первая помощь при укусах клещей 3. Если клещ
- 90. Первая помощь при укусах пчелТЕМ, У КОГО
- 91. Первая помощь при укусах пчелДЛЯ СТРАДАЮЩИХ АЛЛЕРГИЕЙ Страдающим
- 92. Спасибо за внимание!
- 93. Скачать презентанцию
ОбморокОбморок - внезапная кратковременная потеря сознания вследствие недостаточного кровоснабжения мозга. Причины - физическое или умственное перенапряжение, утомление, нарушение режима питания, психические травмы, перегревание, потеря крови.
Слайды и текст этой презентации
Слайд 2Обморок
Обморок - внезапная кратковременная потеря сознания вследствие недостаточного кровоснабжения мозга.
Причины
Слайд 3Обморок
Первая помощь. Человека укладывают в горизонтальное положение. Голову при этом располагают
ниже уровня ног, воротник расстегивают. Окна раскрывают для доступа свежего
воздуха. С ватки дают нюхать нашатырный спирт или обмывают лицо холодной водой. К ногам прикладывают грелки. После возвращения сознания больного хорошо напоить крепким чаем или кофе.Профилактика. Закаливание организма. Устранение причин, вызывающих ослабление нервно-психического тонуса.
Слайд 4Коллапс
Коллапс - тяжелая форма сосудистой недостаточности, угрожающая жизни и развивающаяся в
результате угнетения сосудо - двигательного центра, который находится в головном
мозгу. При этом снижается артериальное давление, происходит перераспределение крови в сосудах - в органах брюшной полости она скапливается в гораздо большем количестве, чем в головном мозгу. Таким образом, наступает кислородное голодание тканей и органов мозга и сердца. Коллапс может наступить при резкой кровопотере, кислородном голодании, нарушении питания, травмах, отравлениях и т. д.Слайд 5Коллапс
Симптомы. Резкая бледность кожных покровов, выступает холодный липкий пот, глаза западают,
черты лица заостряются. Развивается сильнейшая адинамия. Дыхание поверхностное, учащенное, пульс
частый, нитевидный. Сознание затемнено, иногда отсутствует.Слайд 6Коллапс
Первая помощь. Срочно вызывают врача. Больного укладывают в горизонтальное положение без
подушки, нижнюю часть туловища и конечности несколько приподнимают. На ватке
дают нюхать нашатырный спирт. Делают обильную ингаляцию кислорода. К ногам прикладывают горячие грелки. Дают горячее питье. После нормализации состояния больного госпитализируют в отделение (палату) интенсивной терапии. Транспортировка на носилках, бережная, в положении лежа.Слайд 7Острый коронарный синдром
Острые коронарные синдромы (ОКС) представляют собой обострение стабильного течения
ишемической болезни сердца и клинически проявляются формированием инфаркта миокарда (ИМ),
развитием нестабильной стенокардии (НС) или внезапной смерти.Слайд 8Инфаркт миокарда
Инфаркт миокарда – заболевание сердца, обусловленное острой недостаточностью его кровоснабжения,
с возникновением очага некроза в сердечной мышце; важнейшая клиническая форма
ишемической болезни сердца.Слайд 9Инфаркт миокарда
Симптомы: длительный приступ интенсивной боли в груди типа «кинжальной»
боли. Она может быть сжимающей, жгучей и чаще всего локализуется
в области грудины или левее. Нередко боль отдаёт в левую руку, спину. Приступ боли длится несколько часов, сопровождается резкой слабостью, одышкой, потливостью, чувством страха смерти. Боль не исчезает при приёме нитроглицерина.Слайд 10Инфаркт миокарда
Первая помощь: Необходимо срочно вызвать скорую помощь. До прибытия
врача надо организовать физический и психический покой больному. Хотя нитроглицерин
полностью не снимает боль, всё же его следует дать больному под язык хотя бы два раза с промежутком в полчаса. Облегчает состояние больного горчичники на грудину, область сердца, грелки к ногам, согревающие процедуры, в том числе питьё слабо заваренного чая.Слайд 11Стенокардия
Симптомы. В отличие от инфаркта боли сердца носят характер внезапных
и сжимающих, давящих с загрудинной её локализацией, боли часто возникают
при физическом или психическом перенапряжении. Они нередко отдают в левую руку, шею, плечо. Боль длится от нескольких минут до получаса, часто сопровождаясь чувством страха. При возобновлении ходьбы боль усиливается.Слайд 12Стенокардия
Первая помощь. Дать нитроглицерин под язык. Он быстро снимает боль
– через 1-2 минуты. Больному должен быть предоставлен физический и
психический покой. Необходимо успокоить его. Кроме того, дать больному в каплях корвалол или валокордин. В ряде случаев болевой приступ снимается приёмом валидола. Если приступ болей длится более получаса и не снимается приёмом нитроглицерина, стоит подумать о развитии инфаркта миокарда и вызвать скорую помощь.Слайд 13Артериальная гипертензия
Артериальная гипертония (гипертензия, гипертоническая болезнь) - самое частое хроническое заболевание
у взрослых, связанное с повышением артериального давления. Полностью вылечить это
заболевание невозможно, однако артериальное давление можно держать под контролем.Слайд 14Артериальная гипертензия
Повышенное давление – один из трех факторов риска ишимической болезни
сердца, которые можно контролировать (риск в данном случае подразумевает не
только то, как высоко поднимается давление, но и время, в течение которого наблюдается повышенное давление). Своевременный контроль над давлением поможет снизить риск заболеваний почек. Чем раньше вы выявили артериальную гипертензию и начали за ней наблюдать в динамике, тем меньше риск развития осложнений гипертонической болезни в будущем.Слайд 15Артериальная гипертензия
Причины
Причины артериальной гипертонии остаются неизвестными в 90%
случаев. Тем не менее, известны определенные факторы, увеличивающие риск развития
артериальной гипертензии: - возраст (с возрастом стенки крупных артерий становятся более ригидными, а из-за этого повышается сопротивление сосудов кровотоку, следовательно, повышается давление); - наследственная предрасположенность; - пол (чаще артериальной гипертонией страдают мужчины); - курение;Слайд 16Артериальная гипертензия
Причины:
- чрезмерное употребление алкоголя, соли, ожирение, недостаточная физическая
активность; - чрезмерная подверженность стрессам; - заболевания почек; - повышенный уровень адреналина в крови; -
врожденные пороки сердца; - регулярный прием некоторых лекарственных средств (например, по некоторым данным регулярный прием пероральных контрацептивов); - поздние токсикозы беременных (осложнение течения беременности).Слайд 17Артериальная гипертензия
Симптомы:
Повышение артериального давления может не сопровождаться никакими симптомами и
выявляться случайно, при измерении артериального давления. В некоторых случаях возможно
появление головной боли, головокружения, мелькания мушек перед глазами.Слайд 18Артериальная гипертензия
Осложнения:
- инсульт;
- инфаркт;
- нарушения зрения;
- сердечная недостаточность;
- почечная недостаточность.
Слайд 19Гипертонический криз
Гипертонический криз – это состояние, при котором отмечается резкое
повышение АД, сопровождающееся комплексом проявлений со стороны центральной нервной системы,
а также других органов. Спровоцировать гипертонический криз могут стрессовые состояния, физическая нагрузка, а также если больной, страдающий гипертонией, по какой-то причине перестал принимать лекарства. В некоторых случаях гипертонический криз может стать самым первым проявлением гипертонии у человека, который не знал об этом заболевании.Слайд 20Гипертонический криз
Симптомы:
Быстро появляются или резко усиливаются головные боли, головокружение, шум
и тяжесть в голове, тошнота, рвота. Нередко больные жалуются на
боли в области сердца. Отмечаются общее недомогание, чувство дурноты, пошатывание при ходьбе.Слайд 21Гипертонический криз
Первая помощь:
Уложить больного в постель, дать успокоительное и гипотензивные
(привычные для него) средства. Можно при соответствующем навыке, а к
тому же если больной раньше получал ввести внутримышечно 1-2 мл 1% раствора дибазола. При болях в области сердца дайте корвалола или валокордин. Если боли носят острый, а к тому же сжимающий характер, дать ещё и нитроглицерин под язык. Если подобные мероприятия не приносят успеха, вызвать врача на дом. Помощь на дому следует оказывать лишь в том случае, если убеждены, что криз является гипертоническим.Слайд 22Острое нарушение мозгового кровообращения
Термин «нарушение мозгового кровообращения» объединяет все виды
сосудистой патологии мозга и, главным образом, мозговые кризы и инсульты.
Причинами их в основном являются гипертоническая болезнь, склероз сосудов головного мозга. Наиболее тяжелая форма нарушений мозгового кровообращения – мозговой инсульт, сопровождающийся повреждением ткани мозга и расстройством его функций. Различают ишемический, геморрагический инсульт и инсульт, вызванный тромбозом и эмболией мозговых сосудов. В первые минуты трудно установить характер инсульта, ибо симптоматика бывает самой разнообразной, однако в последующие часы и дни клиническая картина приобретает более характерные признаки.Слайд 23Острое нарушение мозгового кровообращения
Симптомы.
При ишемическом инсульте (малокровии) больные жалуются на
сильные головные боли, головокружение, тошноту, рвоту, шум в ушах. При
осмотре отмечается бледность кожных покровов. Артериальное давление нормальное или несколько снижено. Развиваются парезы и параличи конечностей, расстраивается звукопроизношение.Слайд 24Острое нарушение мозгового кровообращения
Симптомы.
При геморрагическом инсульте (кровоизлияние в мозг) в
первые секунды нарушаются речь и движения. Главное, что обращает на
себя внимание,- голова и глаза больного повернуты в сторону, противоположную парализованной. Нарушается дыхание, западает язык. Пульс редкий, артериальное давление высокое. Отмечается нарушение кожной чувствительности, непроизвольное мочеиспускание и дефекация, потеря сознания. Такое состояние продолжается 1- 3 дня, затем сознание возвращается, но парезы и параличи остаются.Слайд 25Острое нарушение мозгового кровообращения
Симптомы.
При тромбозе мозговых сосудов (предвестники: головная боль,
головокружение) постепенно, без потери сознания, возникают ощущения онемения в руке
или ноге. В некоторых случаях картина тромбоза протекает стремительно, с потерей сознания и речи. Лицо бледное, зрачки узкие, пульс слабый. При эмболии нарушение мозгового кровообращения развивается внезапно. Поражение крупных сосудов приводит к коматозному состоянию. Нарушение мозгового кровообращения часто сопровождается ослаблением сердечной деятельности, дыхания, отеком легких и коматозным состоянием.Слайд 26Острое нарушение мозгового кровообращения
Первая помощь.
Больные с тяжелыми формами нарушения мозгового
кровообращения нуждаются в интенсивной терапии, а иногда и в кардиологическом
лечении, поэтому незамедлительно вызывают скорую специализированную медицинскую помощь. До приезда врача больного укладывают, голову во избежание попадания в дыхательные пути слизи и рвотных масс, западения языка поворачивают на бок и салфеткой очищают полость рта. Глубокое нарушение жизненно важных функций дает основание к проведению реанимационных мероприятий. Делают ингаляцию кислорода.Слайд 27Судорожный синдром
Судорожные состояния развиваются вследствие органического поражения нервной системы или
функционального расстройства нервной деятельности.
Слайд 28Судорожный синдром
Первая помощь:
уложить больного на ровную мягкую поверхность;
убрать все повреждающие
предметы;
обеспечить доступ свежего воздуха;
расстегнуть стесняющую одежду;
заложить в ротовую полость между
коренными зубами шпатель (ложку), обернутый ватой и бинтом, или узел салфетки;ввести противосудорожные препараты.
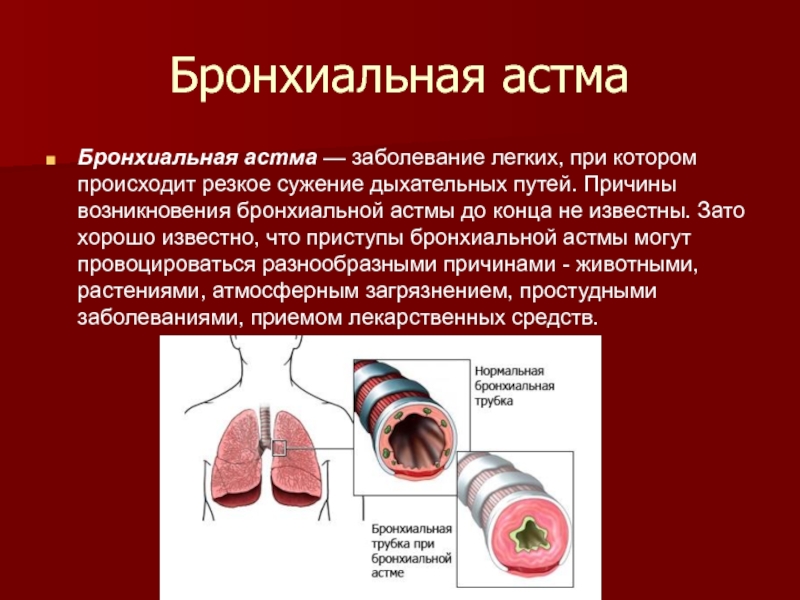
Слайд 29Бронхиальная астма
Бронхиальная астма — заболевание легких, при котором происходит резкое
сужение дыхательных путей. Причины возникновения бронхиальной астмы до конца не
известны. Зато хорошо известно, что приступы бронхиальной астмы могут провоцироваться разнообразными причинами - животными, растениями, атмосферным загрязнением, простудными заболеваниями, приемом лекарственных средств.Слайд 30Бронхиальная астма
Симптомы могут быть различными: от небольшой затрудненности дыхания, свистящего
дыхания и кашля до одышки, стеснения в груди и приступов
удушья. Если симптомы нарастают или не проходят в течение 24-48 часов, может потребоваться экстренная медицинская помощь и госпитализация. Если у больного начинается приступ удушья, затруднена речь, то следует немедленно вызвать скорую помощь.Слайд 31Бронхиальная астма
Первая помощь :
- восстановление, обеспечение проходимости и дренирование дыхательных
путей; - улучшение альвеолярной вентиляции и легочного газообмена; - улучшение гемодинамики, борьбу
с сердечно-сосудистой недостаточностью.Для восстановления проходимости и дренирования дыхательных путей необходимо: - больного, утратившего сознание, уложить на бок (желательно правый), запрокинув голову назад (это предохраняет от западения языка); ввести резиновые или пластмассовые воздуховоды, произвести аспирацию патологического содержимого из трахеи и бронхов; - произвести интубацию трахеи и периодическое отсасывание секрета из трахеи и бронхов; - провести трахеостомию, если интубация невозможна.
Слайд 32Острая дыхательная недостаточность
Острая дыхательная недостаточность - патологическое состояние, при котором
нормальная функция аппарата внешнего дыхания не обеспечивает необходимый газообмен. Дыхательную
недостаточность подразделяют на первичную, связанную с поражением непосредственно аппарата внешнего дыхания; и вторичную, в основе которой лежат заболевания и травмы других органов и систем.Клиническая картина острой дыхательной недостаточности. Выделяют три степени ОДН. I степень (умеренная). Жалобы на нехватку воздуха. Больные беспокойны, в состоянии эйфории. Кожа влажная, бледная. Частота дыхания достигает 25-30 в минуту (если нет угнетения дыхательного центра). Тахикардия, умеренная артериальная гипертензия. ОДН I степени при своевременном лечении обратима; в противном случае развивается II степень ОДН.
II степень (значительная). Больной возбужден, могут быть бред, галлюцинации. Выраженная синюшность, тахипное (35-40 дыхательных движений в минуту). Кожа влажная (может быть профузный пот). Тахикардия достигает 120-140 ударов в минуту, нарастает артериальная гипертензия. При осуществлении экстренных мер интенсивной терапии ОДН обратима.
III степень (предельная). Больной в коматозном состоянии, нередко сопровождающемся клиническими и тоническими судорогами. Пятнистая синюшность кожи. Зрачки расширены. Тахипное (частота дыханий более 40 в минуту), дыхание поверхностное (иногда становится редким - 8-10 в минуту). Пульс аритмичный, частый, едва прощупываемый. Артериальное давление резко снижается. Без экстренной реанимационной помощи быстро наступает летальный исход.
Слайд 33Бронхит
Бронхит – диффузно-воспалительное заболевание бронхов, затрагивающее слизистую оболочку или всю толщу
стенки бронхов. Повреждение и воспаление бронхиального дерева может возникать как
самостоятельный, изолированный процесс (первичный бронхит) или развиваться как осложнение на фоне имеющихся хронических заболеваний и перенесенных инфекций (вторичный бронхит). Повреждение слизистого эпителия бронхов нарушает выработку секрета, двигательную активность ресничек и процесс очищения бронхов.Слайд 34Бронхит
В случае бронхита с тяжелой сопутствующей формой ОРВИ показано лечение
в стационаре, при неосложненном бронхите лечение – амбулаторное. Терапия бронхита
должна быть комплексной: борьба с инфекцией, восстановление проходимости бронхов, устранение вредных провоцирующих факторов. Важно пройти полный курс лечения острого бронхита, чтобы исключить его переход в хроническую форму. В первые дни болезни показан постельный режим, обильное питье (в 1,5 – 2 раза больше нормы), молочно-растительная диета. На время лечения обязателен отказ от курения. Необходимо повышать влажность воздуха в помещении, где находится больной бронхитом, так как в сухом воздухе кашель усиливается.Слайд 35Бронхит
Терапия острого бронхита может включать противовирусные препараты: интерферон (интраназально), при гриппе
– ремантадин, рибавирин, при аденовирусной инфекции – РНК-азу. В большинстве
случаев антибиотики не применяют, за исключением случаев присоединения бактериальной инфекции, при затяжном течении острого бронхита, при выраженной воспалительной реакции по результатам лабораторных анализов. Для улучшения выведения мокроты назначают муколитические и отхаркивающие средства (бромгексин, лазолван, отхаркивающий травяной сбор, ингаляции с содовым и солевым растворами). В лечении бронхита применяют вибрационный массаж, лечебную гимнастику, физиопроцедуры. При сухом непродуктивном болезненном кашле врач может назначить прием препаратов, подавляющих кашлевой рефлекс – тусупрекс, либексин и др.Слайд 36Бронхит
Хронический бронхит требует длительного лечения, как в период обострения, так и
в период ремиссии. При обострении бронхита, при гнойной мокроте назначаются
антибиотики (после определения чувствительности к ним выделенной микрофлоры), разжижающие мокроту и отхаркивающие препараты. В случае аллергической природы хронического бронхита необходим прием антигистаминных препаратов. Режим – полупостельный, обязательно теплое обильное питье (щелочная минеральная вода, чай с малиной, медом). Иногда проводят лечебную бронхоскопию, с промыванием бронхов различными лекарственными растворами (бронхиальный лаваж). Показана дыхательная гимнастика и физиолечение (ингаляции, УВЧ, электрофорез). В домашних условиях можно использовать горчичники, медицинские банки, согревающие компрессы. Для усиления сопротивляемости организма принимают витамины и иммуностимуляторы. Вне обострения бронхита желательно санаторно-курортное лечение. Очень полезны прогулки на свежем воздухе, нормализующие дыхательную функцию, сон и общее состояние. Если в течение 2 лет не наблюдается обострений хронического бронхита, больного снимают с диспансерного наблюдения.Слайд 37Пневмония
Пневмония – это воспаление легочной ткани инфекционного происхождения. Пневмонию могут
вызывать бактерии, вирусы и одноклеточные грибы. В зависимости от возбудителя
меняются и симптомы заболевания и рентгенологическая картина и тактика терапии. Пневмония может быть односторонней, если поражено только одно легкое, и двусторонней. Выделяют очаговую, сегментарную, долевую и тотальную пневмонию.Слайд 38Пневмония
Причины заболевания
Наиболее часто встречается бактериальная пневмония. До изобретения антибиотиков от
такой пневмонии ежегодно умирали сотни людей. В настоящее время бактериальная
пневмония хорошо поддается лечению, а список антибактериальных препаратов постоянно увеличивается. Вирусная пневмония может быть вызвана вирусом гриппа, аденовирусом, респираторно-синцитиальным вирусом и др. Такая пневмония протекает, как правило, очень тяжело и зачастую осложняется присоединением бактериальной инфекции. Грибковая пневмония встречается у пациентов с ослабленным иммунитетом (при иммунодефицитах, онкологических заболеваниях и др). Выделяют внебольничную и госпитальную пневмонию. Такое разделение связано с наличием специфической больничной бактериальной флоры, которая при длительном пребывании в стационаре у ослабленных пациентов может обуславливать развитие пневмонии. Кроме того, выделяют аспирационную пневмонию. Это особый тип пневмонии, которая развивается после вдыхания в легкие инородной массы (рвотные массы при потере сознания, амниотическая жидкость у новорожденных во время родов и др).Слайд 39Пневмония
Симптомы
«Типичная» пневмония характеризуется резким подъемом температуры, кашлем с обильным выделением
гнойной мокроты, одышкой и в некоторых случаях болями в грудной
клетке. Боли в грудной клетке, как правило, связаны с вовлечением в патологический процесс плевры. «Атипичная» пневмония характеризуется постепенным началом, сухим, непродуктивным кашлем, преобладанием в клинической картине второстепенных симптомов — головной боли, миалгии, боли и першения в горле, слабости и недомогания при минимальных изменениях на рентгенограмме. Этот тип пневмонии вызывают атипичные возбудители, такие как Mycoplasma pneumoniae, Legionella pneumophila, Chlamydia pneumoniae, Pneumocystis carinii, а также вирусы и др.Слайд 40Пневмония
Лечение
Пневмония – это серьезное заболевание, которое при неадекватном лечении может
привести к тяжелым осложнениям и затяжному течению. Именно поэтому выполнение
всех рекомендаций врача в полном объеме является залогом успешного лечения. Решение о необходимости госпитализации в больницу врач принимает в зависимости от возраста пациента и тяжести состояния. В большинстве случаев взрослые могут получать лечение дома. Однако помните, что рентген грудной клетки до и после лечения, а также выполнение общего анализа крови – являются необходимыми. Основу лечения пневмонии составляют антибактериальные препараты, которые назначают в зависимости от предполагаемого возбудителя и тяжести состояния больного. Принимайте антибиотики ровно столько дней, сколько рекомендовал врач (даже если ваше состояние улучшилось, и температура спала). При неэффективности терапии в течение 3 дней производят замену антибиотика. Используются также препараты, расширяющие бронхи и муколитики. В условиях стационара при тяжелом течении может проводится инфузионная терапия, ингаляции кислорода, массаж грудной клетки для улучшения дренажной функции.Слайд 41Острая дыхательная недостаточность
Первая медицинская помощь при острой дыхательной недостаточности направлена на:
-
восстановление, обеспечение проходимости и дренирование дыхательных путей; - улучшение альвеолярной вентиляции
и легочного газообмена; - улучшение гемодинамики, борьбу с сердечно-сосудистой недостаточностью.Для восстановления проходимости и дренирования дыхательных путей необходимо: - больного, утратившего сознание, уложить на бок (желательно правый), запрокинув голову назад (это предохраняет от западения языка); ввести резиновые или пластмассовые воздуховоды, произвести аспирацию патологического содержимого из трахеи и бронхов; - произвести интубацию трахеи и периодическое отсасывание секрета из трахеи и бронхов; - провести трахеостомию, если интубация невозможна.
Слайд 42Сахарный диабет
Сахарный диабет – хроническое нарушение обмена веществ, в основе
которого лежит дефицит образования собственного инсулина и повышение уровня глюкозы
в крови. Проявляется чувством жажды, увеличением количества выделяемой мочи, повышенным аппетитом, слабостью, головокружением, медленным заживлением ран и т. д. Заболевание хроническое, часто с прогрессирующим течением. Высок риск развития инсульта, почечной недостаточности, инфаркта миокарда, гангрены конечностей, слепоты. Резкие колебания сахара в крови вызывают угрожающие для жизни состояния: гипо- и гипергликемическую комы.Слайд 43Сахарный диабет
Истинный сахарный диабет может быть двух типов:
- инсулинзависимый I
типа (ИСЗД I типа), если собственный инсулин не вырабатывается в
организме или вырабатывается в недостаточном количестве;- инсулиннезависимый II типа (ИНЗСД II типа), если отмечается нечувствительность тканей к инсулину при его достатке и избытке в крови
Слайд 44Сахарный диабет
Клинически сахарный диабет I и II типов проявляют
себя по-разному, однако общими для них являются следующие признаки:
-жажда
и сухость во рту, сопровождающиеся полидипсией (повышенным употреблением жидкости) до 8-10 л в сутки;-полиурия (обильное и учащенное мочеиспускание);
-полифагия (повышенный аппетит);
-сухость кожи и слизистых, сопровождающиеся зудом (в т. ч. промежности), гнойничковые инфекции кожи;
-нарушение сна, слабость, снижение работоспособности;
-судороги в икроножных мышцах;
-нарушения зрения.
Слайд 45Диетическое питание при сахарном диабете
Лечебное питание при сахарном диабете
Лечебное
питание при сахарном диабете играет ключевую роль. И нет принципиальной
разницы, пользуется больной инсулином или принимает пероральные сахароснижающие препараты. Режим питания дробный (5-6 раз в день). В связи с нарушенной функцией печени все блюда готовят преимущественно в отварном виде и на пару. Эффективность диетотерапии сахарного диабета обязательно контролируется периодическим замером уровня глюкозы крови натощак и через 2 часа после приема пищи. Если наблюдается отклонение от контрольных показателей обязательно проводят коррекцию дозы сахароснижающих препаратов и изменение рациона питания. Появление ацетона в моче и фруктового запаха изо рта свидетельствует о дефиците углеводов в организме, часто за счет недостаточного количества углеводов в рационе. В этом случае обязательно проводят , коррекцию диетического режима. В связи с особой чувствительностью почек при сахарном диабете рекомендуется ограничить в рационе количество белка. Широко вводят продукты улучшающие жировой обмен и функцию печени: творог, овсянку, отруби, шиповник, масло преимущественно растительное и др.Слайд 46Диетическое питание при сахарном диабете
Перечень рекомендуемых продуктов и блюд.
Хлеб и
хлебобулочные изделия. Хлеб преимущественно черный или специальный диабетический – 200-300 г
в деньСупы. Преимущественно на овощном отваре. На слабом мясном и рыбном бульоне с овощами 1-2 раза в неделю.
Блюда из мяса и птицы. Говядина, телятина, птица, кролик в отварном и заливном виде.
Блюда из рыбы. Преимущественно нежирные сорта рыбы (судак, треска, щука, навага, сазан) в отварном виде.
Блюда и гарниры из круп, бобовых, макаронных изделий. В ограниченном количестве ( употреблять изредка за счет уменьшения количества хлеба).
Блюда и гарниры из овощей и лиственной зелени. Капуста белокочанная, салат, брюква, редис, огурцы, кабачки. Картофель, свекла, морковь ( не более 200 г в день). В сутки рекомендуется употреблять 800-1000 г овощей в сыром, вареном и печеном виде.
Блюда из яиц. Цельные яйца ( не более 2 шт в день) всмятку, в виде омлетов, а также для добавления в другие блюда.
Сладкие блюда, фрукты, ягоды. Кислые и кислосладкие сорта фруктов, ягод (яблоки антоновские, лимоны, апельсины, красная смородина, клюква и др) до 200г в день в сыром виде, в виде компотов на ксилите, сорбите или других сахарозаменителях.
Молоко и молочные продукты. Молоко, кефир, простокваша, творог натуральный, сыр, сметана, сливки в ограниченном количестве.
Соусы и пряности. Неострые соусы на овощном отваре, молочные.
Закуски. Салаты, винегреты, заливная нежирная рыба.
Напитки. Чай, чай с молоком, кофе некрепкий, томатный сок, фруктово-ягодные соки из кислых сортов ягод, фруктов.
Жиры. Сливочное масло, растительное масло, до 2 столовых ложек в день ( в свободном виде и для приготовления пищи).
Набор продуктов и суточную калорийность изменяют в зависимости от формы тяжести основного и сопутствующих заболеваний.
Слайд 47Гипергликемическая кома
Развитие — постепенное — за несколько часов (суток). Продромальный
период: слабость, утомляемость, сухость во рту, жажда, полиурия, угнетение аппетита,
тошнота, рвота, могут быть боли в животе, м/б нарушение сознания от оглушённости до сопора. Это — прекома. Если не лечить, то может быть кома: сознание отсутствует, реакция на внешние раздражители отсутствует, кожа сухая, горячая, гиперемия лица. Тонус мышц снижен, глазные яблоки мягкие при надавливании. Дыхание Куссмауля (глубокое и шумное), резкий запах ацетона изо рта. Язык сухой, шершавый, повышение температуры тела, тахикардия, гипотония, может быть аритмия.Слайд 48Гипергликемическая кома
Причины гипергликемической комы:
недостаток вводимого инсулина или сахароснижающих таблеток
избыток углеводов
в пище (нарушение диеты)
недиагностированный и нелеченный сахарный диабет
травма, стресс
Первая медицинская
помощь при гипергликемической коме:Раствор натрия хлорида 0,9%-250,0 в/в капельно
Воздуховод, ИВЛ, госпитализация
Слайд 49Гипогликемическая кома
Прекома (её длительность — несколько минут): чувство голода, дрожь,
головная боль, потливость, сердцебиение, агрессивность. Очень быстро наступает кома: кожа
влажная, бледная, сознание отсутствует, тургор кожи сохранён, язык влажный, тонус глазных яблок в норме, дыхание поверхностное.Причины гипогликемической комы:
- избыток вводимого инсулина
- недостаточное поступление углеводов с пищей
- избыточная физическая нагрузка
Первая медицинская помощь:
— Раствор глюкозы 40%- 40-60,0ml — в/в, но не более 120 ml
Слайд 50Желчнокаменная болезнь
Желчнокаменная болезнь вызывается наличием камней в желчном пузыре и
в желчных протоках. У 96 % больных камни образуются в
желчном пузыре и вызывают воспаление его стенки. Поэтому когда говорят о желчнокаменной болезни, имеют в виду прежде всего холецистит, т. к. именно камни в сочетании с некоторыми другими факторами служат причиной воспаления стенки желчного пузыря. Холецистит может быть калькулезным (чаще всего) и некалькулезным.Слайд 51Желчнокаменная болезнь
Наклонность к камнеобразованию отмечается, главным образом, у людей
с различными болезнями обмена веществ — ожирением, атеросклерозом, диабетом и
др. У женщин встречается в 6—10 раз чаще, чем у мужчин. В настоящее время указывают на 3 фактора, приводящих к камнеобразованию: нарушение холестеринового обмена, застой желчи, инфекция и воспаление стенки желчных путей.Слайд 52Желчнокаменная болезнь
Осложнения:
Камни в желчном пузыре могут вызвать ряд осложнений.
Вследствие закупорки шейки желчного пузыря или пузырного протока камнем при
наличии инфекции развивается эмпиема (гнойное расплавление) желчного пузыря. В таких случаях пузырь увеличен, напряжен, резко болезнен при пальпации. Боли мучительные, иногда пульсирующие, резко усиливающиеся при поворотах туловища, сопровождающиеся высокой температурой, ознобами. Лечение этого осложнения оперативное.Слайд 53Желчнокаменная болезнь
Осложнения:
Самое тяжелое осложнение —развитие холангита, т. е. воспаление
внутрипеченочных желчных ходов. Страдают все функции печени. Состояние больного резко
ухудшается, появляются потрясающие ознобы, гектическая температура, резкая слабость, рвота, увеличение печени. Развитию холангита прежде всего благоприятствует застой желчи. Поэтому на фоне тяжелого состояния возникает медленно прогрессирующая желтуха, которая является одним из важных симптомов холангита.Слайд 54Желчнокаменная болезнь
Осложнения:
Закупорка камнем общего желчного протока. Самым частым осложнением камней
протоков является желтуха, которая называется обтурационной. Она возникает на фоне
острого приступа желчнокаменной болезни. На 2-й день появляются характерные симптомы обтурации — вначале пожелтение склер, мягкого нёба и потемнение мочи, затем желтушное окрашивание кожных покровов. Стул обесцвечен, появляется кожный зуд. Камень самостоятельно может отойти в двенадцатиперстную кишку, тогда состояние быстро улучшается, желтуха исчезает к 10—15 дню.Слайд 55Жечнокаменная болезнь
Неотложная помощь
При неосложненной печеночной колике, возникшей
не в первый раз, т. е. диагноз холецистита (калькулезного или
некалькулезного) ранее подтвержден, иногда бывает достаточно ввести внутримышечно растворы спазмолитиков — но-шпы — 2,0; платифиллина 0,2%-ного —1,0—2,0 мл. Если приступ купирован, больному рекомендуют обратиться к хирургу для решения вопроса об операции или консервативного лечения. Если боли держатся, то больной лежа транспортируется в стационар, где имеется хирургическое отделение. При наличии осложнений (холангита, желтухи, перфорации желчного пузыря), когда состояние больного крайне тяжелое, его следует немедленно госпитализировать лежа в хирургический стационар.Слайд 56Желчнокаменная болезнь
Неотложная помощь
Можно ввести вышеуказанные спазмолитики до транспортировки, кроме
обезболивающих средств, особенно противопоказаны морфин и омнопон, которые вызывают резкий
и длительный спазм сфинктера Одди — дистального отдела общего желчного и панкреатического протока, открывающегося в двенадцатиперстную кишку. Повышение внутрипеченочного давления из-за затрудненного и без того оттока желчи вызовет дополнительное повреждение печеночных ходов, усилит боль вплоть до шока. Если предстоит длительная транспортировка больного, следует начать инфузию раствора глюкозы (5%-я — 400 мл) с раствором новокаина (0,25 % — 100 мл) и спазмолитиками. Тепло или холод к животу прикладывать не рекомендуется.Слайд 57Печеночная колика
Печеночная (желчная) колика является одним из основных симптомов желчнокаменной
болезни. Приступы болей могут длиться от нескольких минут до нескольких
часов, иногда до 1-2 дней, в течение которых они то прекращаются, то возобновляются. Боли возникают в правом подреберье и распространяются по всему животу. Приступ болей может начаться при хорошем самочувствии, но чаще ему предшествует тошнота и ощущение тяжести в правом подреберье или подложечной области. Для оказания первой помощи следует положить больного на правый бок на грелку, дать 1-2 таблетки но-шпы. Эти мероприятия можно проводить только в том случае, если точно известно, что у больного желчнокаменная болезнь. Совет. Если печеночная колика (приступ желчнокаменной болезни) случилась впервые, необходимо срочно показаться врачу.Слайд 58Печеночная колика
Среди обстоятельств, провоцирующих появление колик, большое значение имеет жирный
и обильный ужин, прием спиртных напитков. Играют роль переохлаждение, переутомление,
тряска и езда, тяжелые физические работы, резкие эмоции и т. д. Колики могут закончиться выходом камня в кишечник, и иногда удается найти камень в испражнениях через 1-3 дня после приступа. Рекомендуется применение щелочных солей минеральных вод с целью облегчения эвакуации желчи из желчного пузыря и ее разжижения (карлсбадская соль, жженная магнезия, ессентуки-20 и другие минеральные воды). Важно соблюдение диеты с ограничением продуктов, содержащих холестерин, жиры и животные белки. Необходимо регулирование приемов пищи; надо советовать больным есть умеренно, регулярно и часто, так как прием пищи является естественным средством, способствующим оттоку желчи. Кроме того, следует принимать спазмолитические и болеутоляющие средства, а также препараты, растворяющие камни.Слайд 59Почечнокаменная болезнь
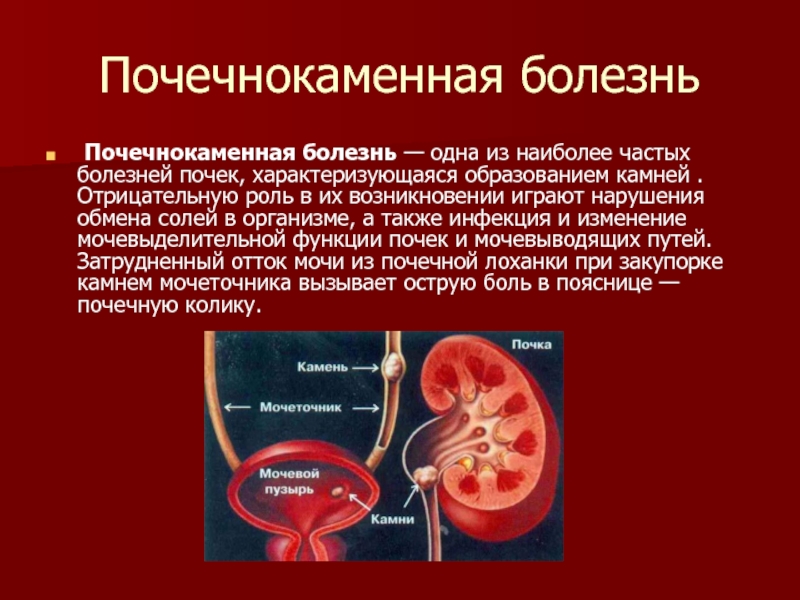
Почечнокаменная болезнь — одна из наиболее частых болезней почек,
характеризующаяся образованием камней . Отрицательную роль в их возникновении играют
нарушения обмена солей в организме, а также инфекция и изменение мочевыделительной функции почек и мочевыводящих путей. Затрудненный отток мочи из почечной лоханки при закупорке камнем мочеточника вызывает острую боль в пояснице — почечную колику.Слайд 60Почечнокаменная болезнь
Симптомы и течение почечнокаменной болезни. Классическими признаками являются
боль, дизурия, кровь в моче, отхождение камней, повышение температуры. Возможно
длительно бессимптомное течение болезни. Почечные колики могут быть первым ее проявлением, встречаются у 2/3 больных, чаще всего при подвижных камнях небольших размеров, особенно в мочеточниках. Боль в пояснице появляется внезапно, бывает очень интенсивной, смещается по ходу мочеточников в паховую область. На высоте приступа может возникнуть тошнота, рвота, задержка стула, ложные позывы к мочеиспусканию. При почечной колике отмечается слабость, сердцебиение, жажда, сухость во рту, повышение температуры, озноб.Слайд 61Почечнокаменная болезнь
Неотложная помощь при почечной колике. Первая помощь при
почечной колике.
Для снятия приступа неосложненной почечной колики (без острого пиелонефрита)
необходимо:1. Обеспечить больному полный покой.
2. Лечение рекомендуется начинать с использования тепловых процедур (горячая ванна или грелки на поясницу и живот), на фоне которых, в целях ликвидации спазма и восстановления оттока мочи, вводят обезболивающие и спазмолитические препараты: 5 мл баралгина внутривенно медленно, 1 мл 0,1% р-ра атропина с 1 мл 1—2% р-ра промедола подкожно, 1 мл 0,2% р-ра плати-филлина подкожно, 2—4 мл 2% р-ра но-шпы внутримышечно.
3. При отсутствии эффекта от вышеуказанных мероприятий через 10—15 мин. начинают вводить наркотики: морфин, промедол, пантопон 1—2 мл п/к.
4. Необходимо отметить, что тепловые процедуры и наркотические анальгетики можно применять только после исключения острой хирургической патологии органов брюшной полости.
Слайд 62Почечнокаменная болезнь
5. При локализации камня в тазовом отделе мочеточника хороший
эффект наблюдается после блокады области семенного канатика у мужчин и
круглой связки матки у женщин 40—60 мл 0,5% р-ра новокаина (блокада по Лорину-Эпштей-ну). При локализации камня в вышележащих отделах мочеточника может быть применена внутритазовая новокаино-вая блокада по Школьникову. Не рекомендуется пользоваться паранефральной блокадой по Вишневскому из-за возможности разрыва напряженной капсулы почки при случайном ее повреждении.6. При отсутствии эфффекта от вышеуказанной терапии — экстренная госпитализация в хирургическое или урологическое отделение, где производится катетеризация мочеточника, пункци-онная нефростомия или оперативное лечение.
7. Больной с почечной коликой, осложненной острым пиелонефритом (высокий подъем тампературы), подлежит немедленной госпитализации в стационар, без попыток проведения вышеуказанного лечения. Тепловые процедуры противопоказаны!
Слайд 63Несъедобные и ядовитые грибы
К несъедобным грибам в первую очередь относятся
так называемые «поганки». Сюда же относятся различные виды шляпочных грибов,
хотя и обладающие в той или иной степени питательностью, но имеющие неприятный вкус или отталкивающий запах. В числе последних имеется несколько видов, обладающих горьким (жгучим) вкусом или являющихся в какой-то степени даже ядовитыми, поскольку они могут вызвать отравления, сопровождающиеся желудочно-кишечными расстройствами, рвотой и общей слабостью. Такие грибы называют еще «подозрительными». Типичными представителями несъедобных грибов являются желчный гриб, очень сходный с белым грибом, в связи с чем его называют еще «ложным белым грибом», ложный опенок серно-желтый, ложный опенок кирпично-красный, ложный валуй, огневка ольховая, перечный гриб, серо-розовый млечник и некоторые другие.К настоящим ядовитым грибам относятся те, потребление которых в пищу вызывает резкие отравления, зачастую кончающиеся смертью.
Слайд 65Несъедобные и ядовитые грибы
Клинические симптомы отравления грибами : могут поражаться самые
различные органы - нервная система, печень, почки, желудочно-кишечный тракт, мускулатура,
кровь, могут быть проявления аллергии. Поэтому при диагностике отравления грибами полагаются в первую очередь на симптомы общего недомогания, второе - на опрос - что ел, третье - признаки желудочного отравления - тошнота, рвота, боли в области желудка.При появлении первых признаков отравления, чем раньше - тем лучше, необходимо промыть желудок большим количеством воды, затем принять 20-40 грамм активированного угля. Так как за первыми признаками заболевания часто следуют признаки поражения печени или почек, то нужно немедленно обратиться за медицинской помощью. Причем, если остались грибы - сдать их для анализа, также как и рвотные массы больного.
Еще одна опасность, идущая от грибов - отравление консервированными грибами, точнее - токсинами бактерий, которых закатали в банку вместе с грибочками - ботулизм. Бактерии эти могут размножаться только в безвоздушной среде, то есть в герметично закрытой банке, они - анаэробы
Слайд 66Несъедобные и ядовитые грибы
Банка с пораженными грибами может измениться на
вид, например, может вздуться крышка, а может выглядеть совсем нормально,
рассол может стать мутным, а может быть и красивым прозрачным, вкус может быть подозрительным, а может быть и совсем нормальным. Так как отличить зараженные грибы от хороших на вид и вкус невозможно, принимайте меры профилактики - никогда не закатывайте герметично банки с грибами.Если после употребления консервированных грибов появилась головная боль, головокружение, боли в животе, сухость во рту, двоение в глазах, общая вялость, плохая реакция зрачков на свет, то нужно сразу промыть желудок водой, можно подсоленой, дать слабительное и срочно обратиться за медицинской помощью, от этого яда есть антидот - ботулиновый анатоксин.
Слайд 67Ядовитые растения
Чаще всего при отравлении ядовитыми растениями поражается нервная система.
В зависимости от яда, содержащегося в растении, возможно как угнетение,
так и возбуждение ее функций.При угнетении нервной системы пострадавшие отмечают сонливость, плохое настроение, понижение кожной чувствительности, затруднение движения (до полной потери). Постепенно наступает полная потеря сознания, коллапс и смерть, если своевременно не оказана первая помощь. К растениям, вызывающим подобные явления, относятся: болиголов (омег пятнистый), белладонна (красавка), хвощ полевой, мак и некоторые другие.
Слайд 68Ядовитые растения
При возбуждении центральной нервной системы отмечаются маниакальные расстройства
сознания (некорректность поведения, агрессивность, стремление достичь недостижимого), дрожание пальцев рук
и ног, судороги отдельных групп мышц, кожный зуд, мелькание мушек перед глазами. При этом зрачки пострадавшего расширены, нарушены акт глотания, управление мышцами лица, кожа сухая и горячая, пульс и дыхание резко учащены. Возбуждение центральной нервной системы и все вышеперечисленные симптомы вызывают такие растения, как дурман, белладонна, аконит, вех ядовитый, и некоторые другие.Слайд 69Ядовитые растения
Еще одна группа ядовитых растений действует непосредственно на
желудочно-кишечный тракт, вызывая очень сильные спастические боли в области желудка
и кишечника, тошноту, рвоту, понос. Организм сильно обезвоживается, и в результате развиваются такие явления, как слабость, одышка, расстройства сердечной деятельности. К группе растений, оказывающих такое действие на организм человека, относятся паслен, горчица, проросший картофель, молочай и некоторые другие.Слайд 70Ядовитые растения
Белена черная
Признаки отравления:
Появляются спустя 30-60 мин. После употребления
семян. Лицо и шея краснеют. Обильное слюнотечение сменяется резкой сухостью
во рту. Иногда возникают тошнота и рвота. Судороги рук и ног. Возбужденное состояние, возникают галлюцинации.Первая помощь:
Промывание желудка раствором поваренной соли (1ст. ложка на 5л. воды), активированный уголь с последующим промыванием желудка слабым раствором перманганата калия.
Слайд 71Ядовитые растения
Дурман обыкновенный
Признаки отравления:
Появляются спустя 30-60 мин. После употребления
семян. Лицо и шея краснеют. Обильное слюнотечение сменяется резкой сухостью
во рту. Иногда возникают тошнота и рвота. Судороги рук и ног. Возбужденное состояние, возникают галлюцинации.Первая помощь:
Промывание желудка раствором поваренной соли (1ст. ложка на 5л. воды), активированный уголь с последующим промыванием желудка слабым раствором перманганата калия.
Слайд 72Ядовитые растения
Волчье лыко
Признаки отравления:
При попадании ягод или сока в
желудок: жжение во рту и глотке, затруднение глотания, слюнотечение, боли
в желудке, понос, рвота. В моче может появиться кровь. Сок, попавший на кожу, может вызвать боль, красноту, отек и даже пузыри и язвы.Первая помощь:
Промывание желудка, прием водной взвеси активированного угля, обволакивающих средств. Кожу промывают водой и раствором перманганата калия.
Слайд 73Ядовитые растения
Ландыш майский
Признаки отравления:
Легкая степень отравления проявляется тошнотой, рвотой, поносом,
сильной головной болью и болью в желудке. В тяжелых случаях
нарушается ритм и частота сердечных сокращений, пульс становится редким. Может наступить смерть в результате остановки сердца.Первая помощь:
Промывание желудка водной взвесью активированного угля или 0,5% раствором танина. При рвоте – глотание мелких кусочков льда
Слайд 74Ядовитые растения
Вороний глаз
Признаки отравления:
Ягоды оказывают действие на сердце. Нарушается ритм
и частота сердечных сокращений. Листья влияют на нервную систему: расстройство
зрения, судороги, потеря сознания. Корневища вызывают рвоту.Первая помощь:
Промывание желудка водной взвесью активированного угля или 0,5% раствором танина. При рвоте – глотание мелких кусочков льда.
Слайд 75Ядовитые растения
Чистотел большой
Признаки отравления:
Тошнота, рвота, понос, боли в животе,
судороги, паралич дыхательного центра.
Первая помощь:
Промывание желудка 0,1% раствором перманганата калия.
Слабительные
средстваСлайд 76Ядовитые растения
Паслен сладко-горький
Признаки отравления:
Учащение пульса, одышка, боль в животе,
тошнота, понос, потеря сознания.
Первая помощь:
Промыть желудок и дать слабительное.
Если без
сознания: уложить на бок, чтобы не запал язык и не наступило удушье.Вызвать скорую помощь.
Слайд 77Ядовитые растения
Вех ядовитый
Признаки отравления:
Частая рвота, обильное слюновыделение, головокружение, кожа бледнеет,
зрачки сильно расширяются, сердечная деятельность и дыхание расстраиваются.
Первая помощь:
Промывание желудка
слабым раствором перманганата калия.Очистительные клизмы.
Слайд 78Ядовитые растения
Красавка или белладонна
Признаки отравления:
Повышается температура тела, расширяются
зрачки, покраснение лица и глазных яблок, головная боль, головокружение, тошнота
Первая
помощь:Промыть желудок: выпить 2-3 стакана воды, а еще лучше крепко заваренного чая. Вызвать рвоту.
Если человек испытывает боль в сердце, следует принять сердечные капли или положить под язык таблетку валидола
Слайд 79Ядовитые змеи
При укусе ядовитой змеи первая помощь должна быть в
основном ограничена иммобилизацией и быстрой транспортировкой в мед. учреждение (если
пострадавший находится не более чем в 3-4 часах езды от больницы). Иммобилизация способствует значительному замедлению распространения яда. Транспортировать больных, укушенных змеями, нужно только в положении лежа, конечности должны быть иммобилизованы с помощью шины или различных подручных средств. Пораженным ходить или сидеть нельзя, потому что нередко возникают головокружение, головная боль, тошнота, рвота, обморочное состояние.Слайд 80Ядовитые змеи
Перевязка должна быть сделана без промедления сразу после обнаружения
укуса, начиная с укушенной части в направлении с наружи к
центральным частям тела. Наилучший способ достижения неподвижного состояния следующий: наложить шину, обеспечить общую неподвижность (например, положить на носилки). Если есть возможность, доставить средство передвижения к пациенту а не наоборот. Если укушена нога, то надо прибинтовать ее к другой, если рука, то зафиксировать ее в согнутом положении. Пострадавшему рекомендуется больше пить — воды, чая, бульона. От кофе лучше воздержаться, так как он оказывает возбуждающее действие.Применение "традиционных" способов оказания первой помощи укушенным змеями с целью обезвреживания яда: прижигание места укуса раскаленным железом, кипящим маслом, порохом, введение в зону укуса различных кислот и щелочей- НЕДОПУСТИМО.
Слайд 81Ядовитые змеи
Самое эффективное средство при укусах особо ядовитых змей -
противоядная сыворотка. Вводить ее надо внутримышечно, желательно не позднее чем
через полчаса после укуса. Поэтому туристам, отправляющимся в места обитания особо ядовитых змей, следует иметь в походных аптечках ампулы с поливалентной противоядной сывороткой "антигюрза" или "антикобра — антигюрза" и все необходимое для ее введения. Хотим подчеркнуть: сыворотка применяется главным образом при укусах гюрзы, кобры, эфы. При укусе менее ядовитых змей можно обойтись без нее.Слайд 82Ядовитые змеи
Алкоголь не является противоядием, как полагают некоторые, а, наоборот,
затрудняя выведение яда из организма, усиливает его действие.
Укусы
в голову, шею и спину - отдельная проблема. Если возможно, сильное давление должно применяться только вокруг укушенного участка. Как только повязка снята, яд начинает очень быстро распространяться по всему организму. Прежде чем снимать повязку нужно доставить пациента туда, где ему будет оказана профессиональная медицинская помощь.
Слайд 84Первая помощь при укушенных ранах
Местная обработка раны
Местная обработка раны чрезвычайно
важна. Чем раньше и тщательней после повреждения будет проведено очищение
укушенной раны, тем больше гарантий, что вирус бешенства будет «вымыт» из раны. Местная обработка раны ни в коем случае не исключает последующей иммунизации.1. Немедленно и обильно промыть рану, царапины и все места, на которые попала слюна животного, мыльным раствором (мыло частично инактивирует вирус бешенства), затем чистой водопроводной водой, с последующей обработкой раствором перекиси водорода. Безотлагательное и тщательное промывание раны водой с мылом предотвращало заболевание бешенством у 90% подопытных животных.
Слайд 85Первая помощь при укушенных ранах
2. Обработать края раны 5% настойкой
йода или раствором бриллиантовой зелени. Сама рана никакими растворами не
прижигается.3. После обработки накладывается давящая асептическая повязка. Целесообразно использовать современные гигроскопические материалы, которые не прилипают к ране
Слайд 86Первая помощь при укушенных ранах
Чего не нужно делать.
Так как вирус
бешенства нацелен на поражение центральной нервной системы, а курс вакцинации
определен длительностью инкубационного периода, а это 10-90 дней, то понятно, что помогать вирусу, самостоятельно влияя на ЦНС недопустимо. Речь идет о недопустимости употреблении алкоголя и иных средств, которые угнетают ЦНС, тем самым помогая вирусу бешенства.Слайд 87Первая помощь при укусах клещей
Лесной клещ — это маленький паразит,
переносящий вирусы клещевого энцефалита — опасного заболевания центральной нервной системы,
нередко оканчивающегося смертельным исходом. Зоны распространения иксодовых клещей встречаются в России, на Украине, в Белоруссии, Прибалтике, во многих областях Казахстана.Слайд 88Первая помощь при укусах клещей
Оказание помощи.
1. Присосавшегося клеща надо обязательно
удалить, при этом ни в коем случае нельзя допустить, чтобы
головка клеща оторвалась и осталась в теле человека. Существует два способа удаления присосавшихся насекомых:а) захватив клеща пинцетом или пальцами, обернутыми в марлю, его извлекают медленными, плавными движениями;
б) при другом способе клеща обвязывают ниткой у места присасывания (между основанием головки и кожей человека) и, растягивая концы нити в стороны, вытягивают из тела.
2. Руки и место укуса обязательно нужно продезинфицировать. Применять вещества, убивающие клещей, нецелесообразно, так как тогда затрудняется извлечение их из кожи.
Слайд 89Первая помощь при укусах клещей
3. Если клещ впился глубоко и
удалить его не удается, надо смазать тело клеща вазелином, растительным
или машинным маслом, лаком для ногтей. Через 10-15 минут повторять попытки удалить клеща.4. Место укуса смазать иодом или зеленкой.
5. Наблюдать за местом укуса и общим самочувствием.
6. Обращаться в больницу обязательно, если:
а) произошел отрыв головки клеща при попытке его удаления, и она осталась в ранке;
б) место укуса сильно распухло и покраснело;
в) появились симптомы общего заболевания (повышение температуры, лихорадка, головные боли, светобоязнь, затрудненность движений глаз и шеи) через 5-25 дней после укуса.
Слайд 90Первая помощь при укусах пчел
ТЕМ, У КОГО НЕТ АЛЛЕРГИИ
Если ужалила
пчела, осторожно, не надавливая, чистой иглой удалите жало.
На место
укуса положите ватку, смоченную нашатырным спиртом, разведенным водой (1:5), или слабым, чуть розовым раствором марганцовокислого калия, или водой с солью (чайная ложка на стакан).Если отек и краснота держатся 1—2 дня и даже усиливаются, надо обратиться к врачу. Не исключена возможность занесения в ранку инфекции, особенно если ужалила оса или шершень—насекомые-мусорщики.
Слайд 91Первая помощь при укусах пчел
ДЛЯ СТРАДАЮЩИХ АЛЛЕРГИЕЙ
Страдающим аллергией к укусам
перепончатокрылых врачи обычно советуют иметь при себе димедрол, преднизолон, эфедрин
и сразу после ужапения выпить по одной таблетке каждого препарата. Кроме того, врачи считают необходимым, чтобы дома у таких людей были шприц и ампулы димедрола, преднизолона, адреналина. И если после приема таблеток общая аллергическая реакция продолжает усиливаться, надо подкожно ввести все три препарата: димедрол и преднизолон—по 1 миллилитру, адреналин—0,3 миллилитра. Желательно самому научиться делать себе инъекции.Теперь удалите оставшееся в коже жало. На место укуса положите чистую ткань, смоченную холодной водой, или подставьте ужаленное место минут на пять под струю холодной воды.