Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Заболевания сосудистого тракта у детей
Содержание
- 1. Заболевания сосудистого тракта у детей
- 2. Радужка: Рисунок и цвет формируется к 10-12
- 3. Функции сосудистого трактаРадужка: Регулирует поступление света в
- 4. Частота проявления и слабовидения при увеитахУвеиты 12%
- 5. Классификация патологии сосудистого трактаВоспалительные – инфекционные и токсико-аллергические заболевания (увеиты);Дистрофии;Опухоли; Травмы; Врожденные аномалии.
- 6. Аномалии сосудистой оболочкиАниридия – отсутствие радужки.Колабома сосудистой
- 7. Воспаления сосудистой оболочкиПередние увеиты – ириты, иридоциклиты;Задние
- 8. Этиология и патогенез увеитовЭкзогенные причины – при
- 9. Частота увеитовЧастота эндогенных увеитов за последние 20
- 10. Классификация увеитовПо течению: острые, подострые, хронические, рецидивирующие.По
- 11. Диагностика увеитовАнамнез жизни, болезни;Общее клиническое исследование организма
- 12. Общая клиническая картина передних увеитов (иридоциклитов)Жалобы: ноющие
- 13. Слайд 13
- 14. Слайд 14
- 15. Слайд 15
- 16. Общая клиническая картина задних увеитов (хориоидиты)Ареактивное, вялое
- 17. Слайд 17
- 18. Слайд 18
- 19. Особенности увеитов различной этиологииРазвивается на фоне хронического
- 20. Слайд 20
- 21. Вирусный увеит: Развивается при гриппе, герпесе;В 25%
- 22. Метастатический увеит: Занос инфекции при менингите, пневмонии,
- 23. Особенности увеитов различной этиологии (продолжение)Гранулематозные увеиты: Туберкулезный
- 24. Слайд 24
- 25. Сифилитический увеит: Встречается во II-III стадиях сифилиса;
- 26. Токсоплазмозные
- 27. Слайд 27
- 28. Основные особенности течения увеитов у детейВстречаются в
- 29. Основные принципы лечения увеитовЦель: Устранение признаков воспаления;Восстановление зрительных функций;Предотвращение рецидивов.
- 30. Неотложная помощь при о.иридоциклите Расширение
- 31. Воздействие на звенья воспалительного процессаНа повышенную проницаемость
- 32. Местное лечение увеитов:Мидриатики – до полного расширения
- 33. Общее лечение увеитов
- 34. Опухоли сосудистого тракта Первичные В.Г. опухоли
- 35. Меланобластома сосудистого тракта (М) Нейроэктодермальная
- 36. Слайд 36
- 37. Стадии динамического роста меланобластомы1 стадия – опухоль
- 38. Ретинобластома Это глиома ретинального происхождения из
- 39. Методы диагностики новообразованийКлинические офтальмологические: передний отдел –
- 40. Общие принципы лечения опухолей сосудистого тракта
- 41. Спасибо за внимание
- 42. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1Заболевания сосудистого тракта
у детей
Лектор: зав.кафедрой офтальмологии ИГМА, докт.мед.наук, профессор
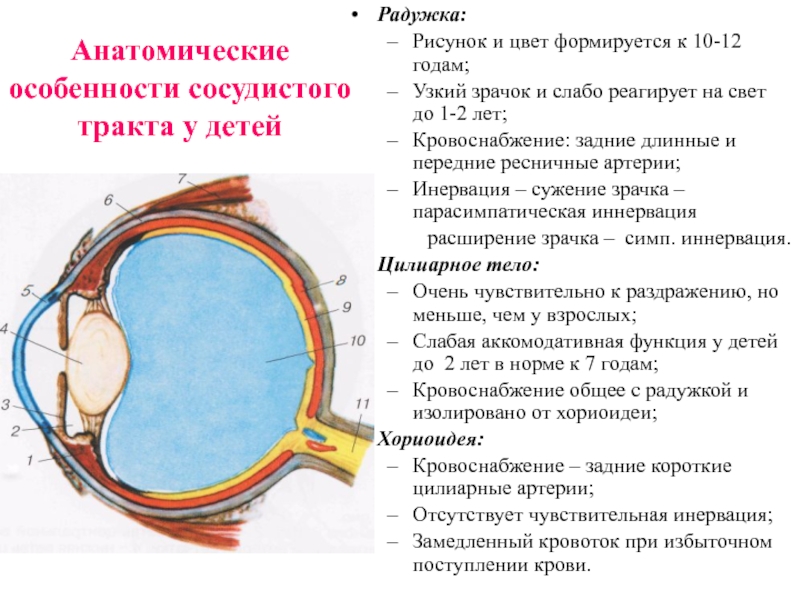
Слайд 2Радужка:
Рисунок и цвет формируется к 10-12 годам;
Узкий зрачок и
слабо реагирует на свет до 1-2 лет;
Кровоснабжение: задние длинные и
передние ресничные артерии; Инервация – сужение зрачка – парасимпатическая иннервация
расширение зрачка – симп. иннервация.
Цилиарное тело:
Очень чувствительно к раздражению, но меньше, чем у взрослых;
Слабая аккомодативная функция у детей до 2 лет в норме к 7 годам;
Кровоснабжение общее с радужкой и изолировано от хориоидеи;
Хориоидея:
Кровоснабжение – задние короткие цилиарные артерии;
Отсутствует чувствительная инервация;
Замедленный кровоток при избыточном поступлении крови.
Анатомические особенности сосудистого тракта у детей
Слайд 3Функции сосудистого тракта
Радужка:
Регулирует поступление света в глаз;
Регулирует температуру
влаги в п/камере;
Цилиарное тело:
Продукция ВГЖ и поддержание ВГД;
Аккомодация;
Хориоидея:
Питает сетчатую оболочку и фотохимические процессы в ней для зрительного восприятия.
Слайд 4Частота проявления и слабовидения при увеитах
Увеиты 12% - всей глазной
патологии у детей;
В 25% увеиты являются причиной слепоты и
слабовидения. Слайд 5Классификация патологии сосудистого тракта
Воспалительные – инфекционные и токсико-аллергические заболевания (увеиты);
Дистрофии;
Опухоли;
Травмы;
Врожденные аномалии.
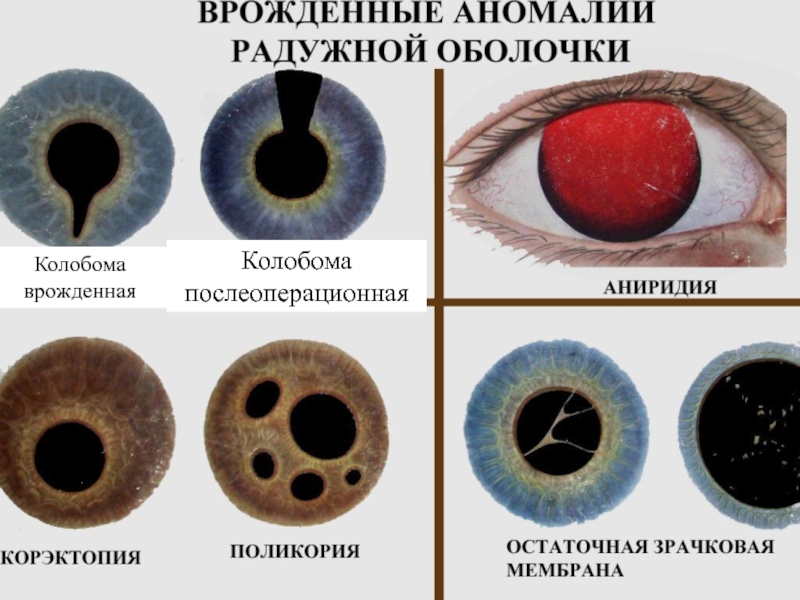
Слайд 6Аномалии сосудистой оболочки
Аниридия – отсутствие радужки.
Колабома сосудистой – дефект, отсутствие
сегмента радужки, ресничного тела, хориоидеи обычно в нижней части.
Поликария –
множественные дырчатые дефекты в радужке. Лечение: иридопластика.Корэктопия – эксцентричное расположение зрачка. Лечение оперативное.
Зрачковая мембрана – у детей колеблющаяся паутинка в области зрачка.
Колобома врожденная
Колобома послеоперационная
Слайд 7Воспаления сосудистой оболочки
Передние увеиты – ириты, иридоциклиты;
Задние увеиты – хориоидиты;
Панувеит – воспаления всех отделов сосудистой оболочки.
Слайд 8Этиология и патогенез увеитов
Экзогенные причины – при прободных ранениях глаза,
после операций, язв роговицы, ожогов глаза;
Эндогенные причины – метастазирование возбудителя
(бактерии, вирусы) в сосудистое руслоТоксико-аллергические факторы сенсибилизации организма и тканей глаза к различным токсинам; Аутоиммунная сенсибилизация.
Слайд 9Частота увеитов
Частота эндогенных увеитов за последние 20 лет возросла в
5 раз;
В 68% увеиты встречаются у школьников;
Преобладают:
Вирусные – 25%;
Стрепто-стафилококковые,
токсико-аллергические при очагах хронической инфекции – 25%;Туберкулезной этиологии – 24%;
Бактериально-вирусные- 26%;
В раннем возрасте преобладают вирусные и бактериально-вирусные увеиты. Передний увеит – в 58%; задний увеит – в 42% случаев.
Слайд 10Классификация увеитов
По течению: острые, подострые, хронические, рецидивирующие.
По патоморфологии:
а) серозные
б)
серозно-фибринозные
в) фибринозно-пластические
г) гнойные
д) геморрагические
е) смешанные
По этиологии:
а) негранулематозные –
ревматический, гриппозный, факогенный, при локальной инфекции, при болезни Стилла;
б) гранулематозные – снафилетический, туберкулезный, токсоплазмозныйСлайд 11Диагностика увеитов
Анамнез жизни, болезни;
Общее клиническое исследование организма (ЛОР, пульмонолог, педиатр,
фтизиатр, стоматолог, рентгенография, ЭКГ);
Обследование органа зрения (visus, периметрия, биомикроскопия, офтальмоскопия,
тонометрия, цветовое зрение);Клинико-лабораторные исследования;
Иммунологические исследования гуморального и клеточного иммунитета;
Вирусологические исследования;
Биохимические исследования.
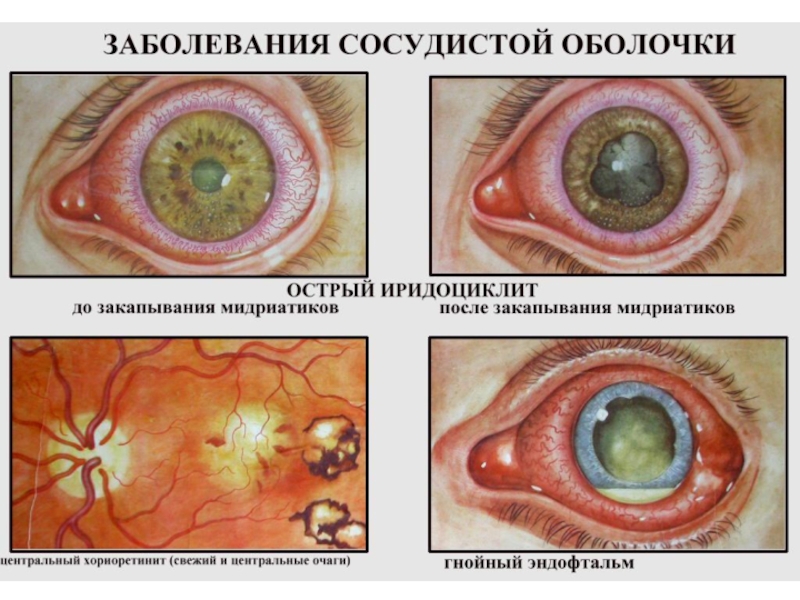
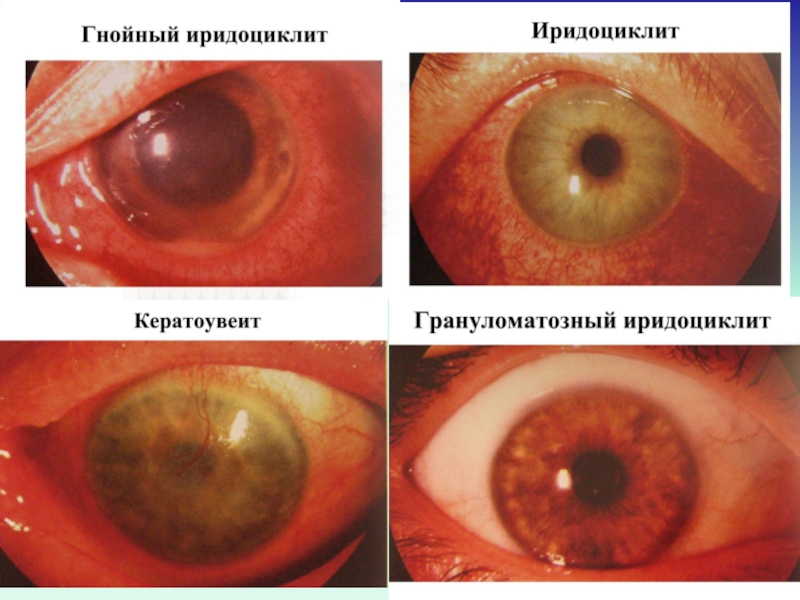
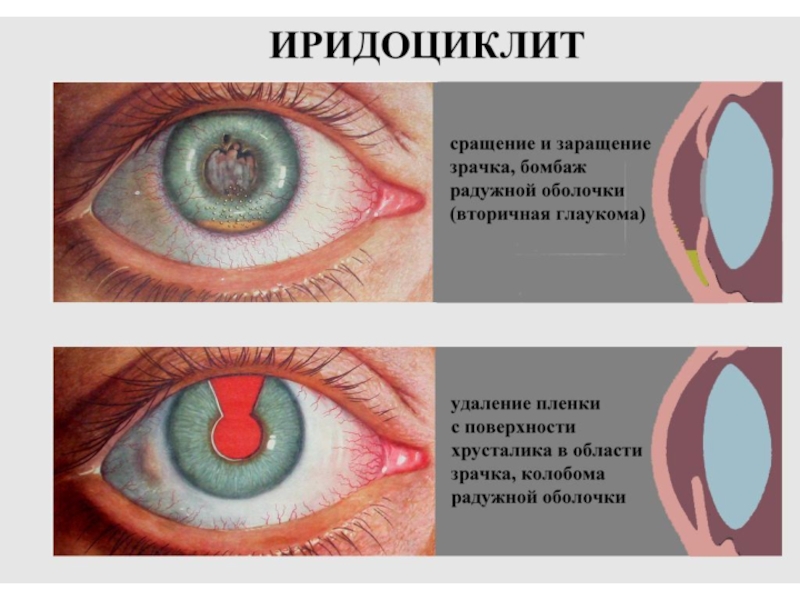
Слайд 12Общая клиническая картина передних увеитов (иридоциклитов)
Жалобы: ноющие боли в глазу,
особенно ночью, жжение, болезненность, при пальпации глаза, снижение зрения, у
детей до 5 лет боли слабые.Общие клинические симптомы:
Перикорнеальная инъекция;
Изменение цвета радужки;
Сужение зрачка и вялая реакция его на свет;
Неправильная форма зрачка (при расширении его) из-за спаек;
Помутнение влаги передней камеры;
Гипопион, гифема;
Преципитаты на задней поверхности роговицы;
Снижение ВГД;
Seсlusio (сращение) и occlusio (заращение) зрачка – при организации эксудата → Бомбаж радужки и вторичная глаукома;
Снижение зрения, зрительный дискомфорт;
Формирование катаракты → помутнение стекловидного тела.
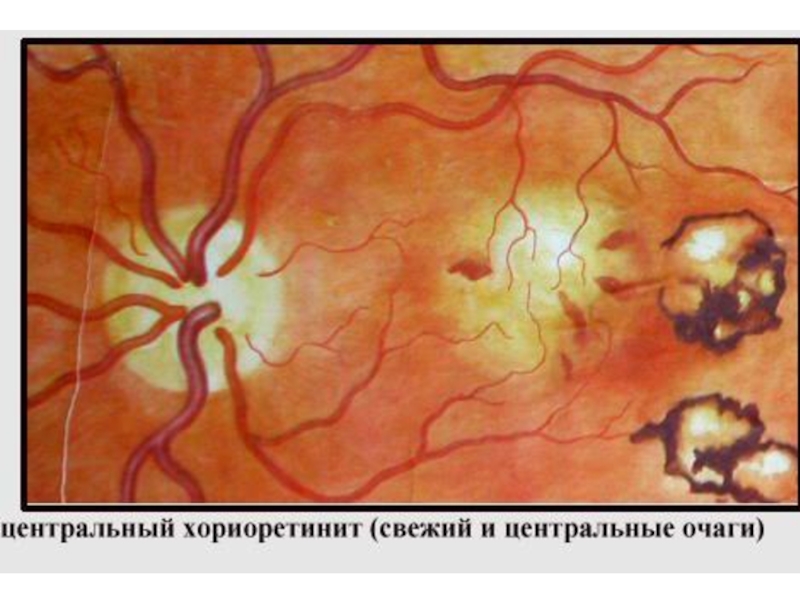
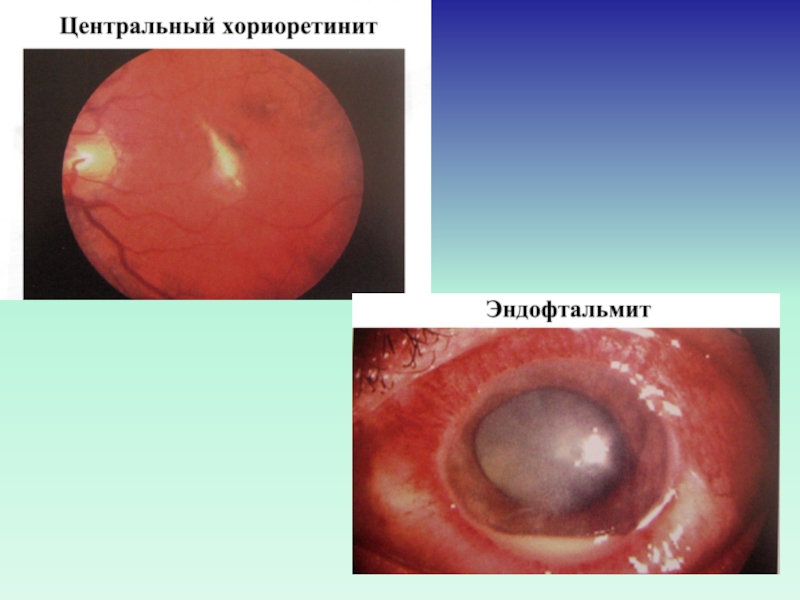
Слайд 16Общая клиническая картина задних увеитов (хориоидиты)
Ареактивное, вялое течение, особенно у
маленьких детей
Делятся на очаговые и диффузные → хориоретиниты.
Очаговые: ограниченные фокусы воспаления на глазном дне: беловато-желтые проминируют границы нечеткие → затем четкие.Симптомы: понижение зрения, метаморфопсии, фотопсии, сужение поля зрения, скотомы, ночная слепота. ВГД в норме.
Диффузные: поражаются все отделы сосудистого тракта.
Признаки: преципитаты; задние синехии; помутнения в стекловидном теле на спокойном глазу; вторичная глаукома.
Течение многолетнее с ремиссиями и обострениями
Исход хориоидитов: светлые плоские атрофические очаги с четкими границами и пигментом.
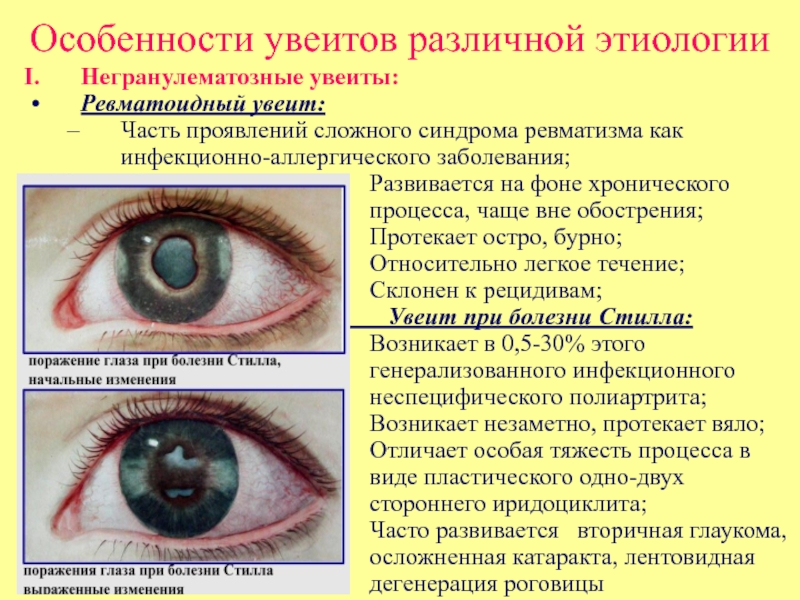
Слайд 19Особенности увеитов различной этиологии
Развивается на фоне хронического процесса, чаще вне
обострения;
Протекает остро, бурно;
Относительно легкое течение;
Склонен к рецидивам;
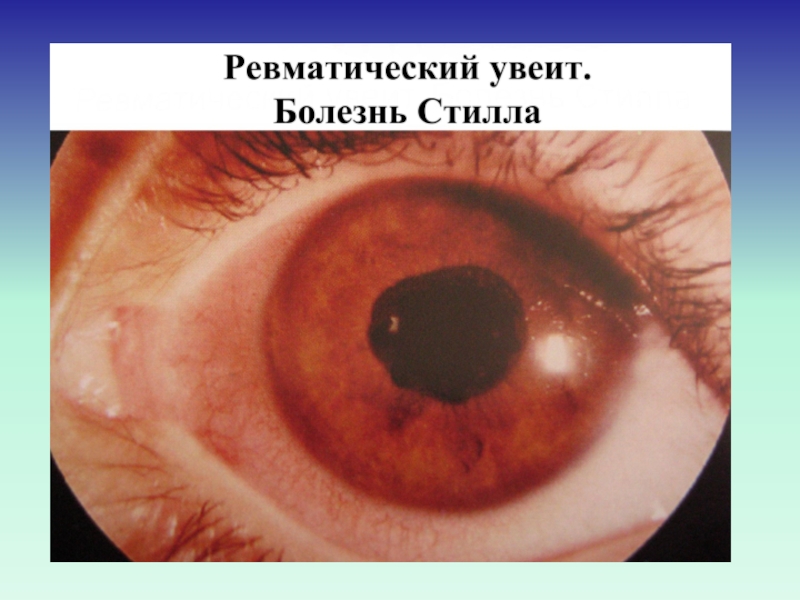
Увеит при болезни Стилла: Возникает в 0,5-30% этого генерализованного инфекционного неспецифического полиартрита;
Возникает незаметно, протекает вяло;
Отличает особая тяжесть процесса в виде пластического одно-двух стороннего иридоциклита;
Часто развивается вторичная глаукома, осложненная катаракта, лентовидная дегенерация роговицы
Негранулематозные увеиты:
Ревматоидный увеит:
Часть проявлений сложного синдрома ревматизма как инфекционно-аллергического заболевания;
Слайд 21Вирусный увеит:
Развивается при гриппе, герпесе;
В 25% случаев воспалительных заболеваний
сосудистого тракта;
Протекает в форме острого серозного иридоциклита;
Характерно снижение тактильной
чувствительности роговицы;Увеит при фокальной инфекции:
Возникает при метастазировании инфекции в глаз из пазух носа, зубов, миндалин;
Синусогенные – обычно генерализованные (полувеит);
Одонтогенные – в форме пластических и серозных иридоциклитов;
Течение острое;
В лечении акцент на санацию очагов.
Особенности увеитов различной этиологии
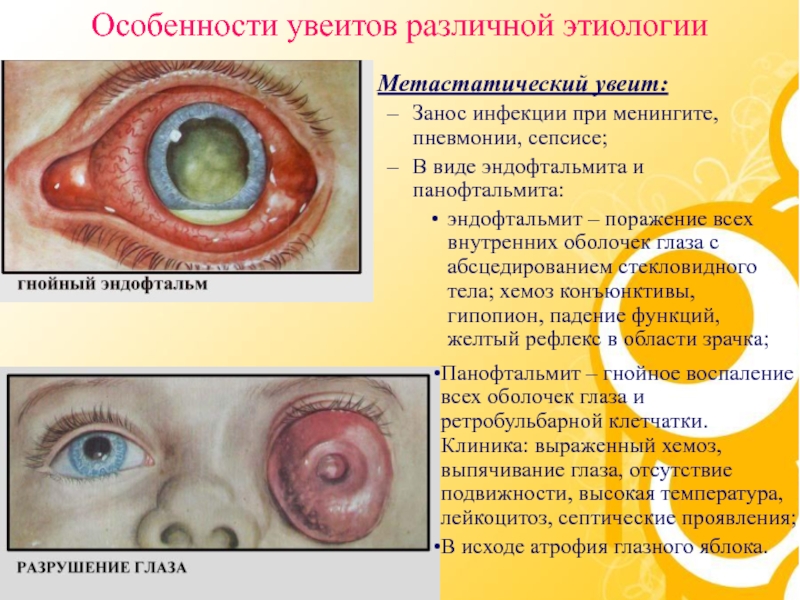
Слайд 22Метастатический увеит:
Занос инфекции при менингите, пневмонии, сепсисе;
В виде эндофтальмита
и панофтальмита:
эндофтальмит – поражение всех внутренних оболочек глаза с
абсцедированием стекловидного тела; хемоз конъюнктивы, гипопион, падение функций, желтый рефлекс в области зрачка; Особенности увеитов различной этиологии
Панофтальмит – гнойное воспаление всех оболочек глаза и ретробульбарной клетчатки. Клиника: выраженный хемоз, выпячивание глаза, отсутствие подвижности, высокая температура, лейкоцитоз, септические проявления;
В исходе атрофия глазного яблока.
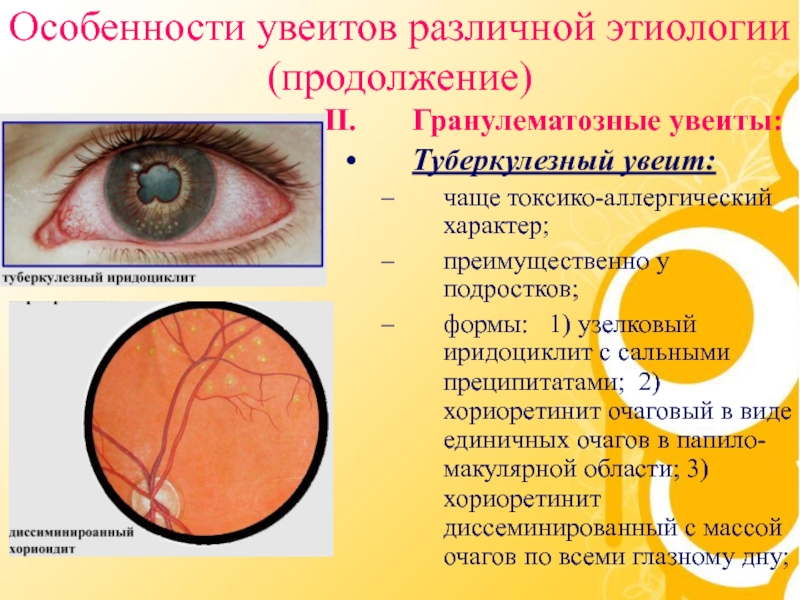
Слайд 23Особенности увеитов различной этиологии (продолжение)
Гранулематозные увеиты:
Туберкулезный увеит:
чаще токсико-аллергический
характер;
преимущественно у подростков;
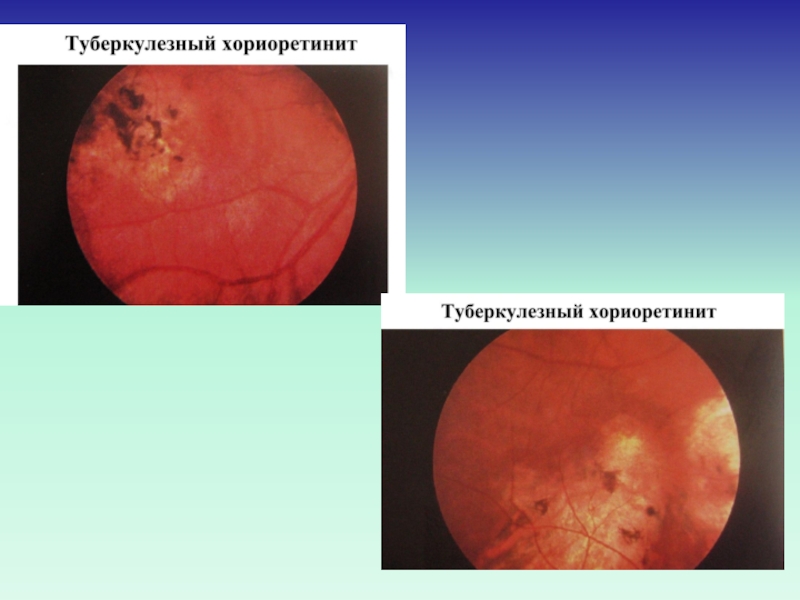
формы: 1) узелковый иридоциклит с
сальными преципитатами; 2) хориоретинит очаговый в виде единичных очагов в папило-макулярной области; 3) хориоретинит диссеминированный с массой очагов по всеми глазному дну;Слайд 25
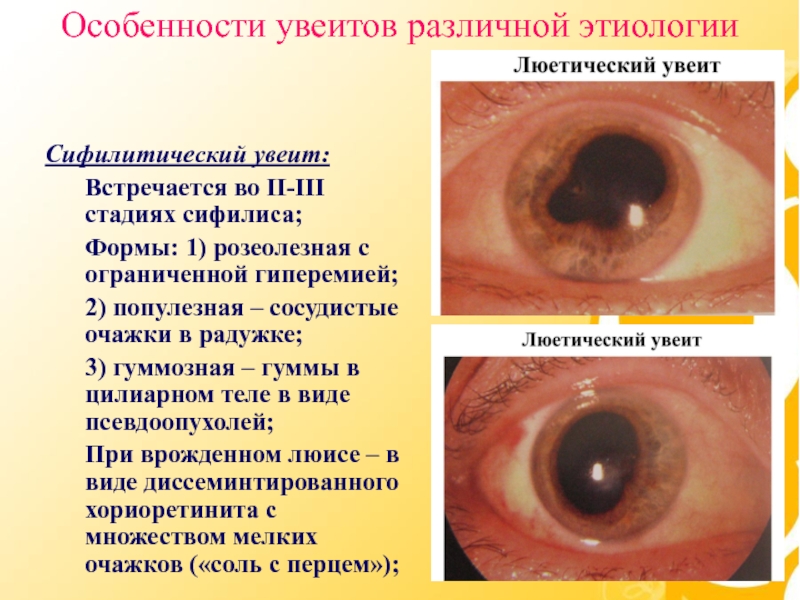
Сифилитический увеит:
Встречается во II-III стадиях сифилиса;
Формы: 1) розеолезная
с ограниченной гиперемией;
2) популезная – сосудистые очажки в радужке;
3) гуммозная – гуммы в цилиарном теле в виде псевдоопухолей;
При врожденном люисе – в виде диссеминтированного хориоретинита с множеством мелких очажков («соль с перцем»);
Особенности увеитов различной этиологии
Слайд 26
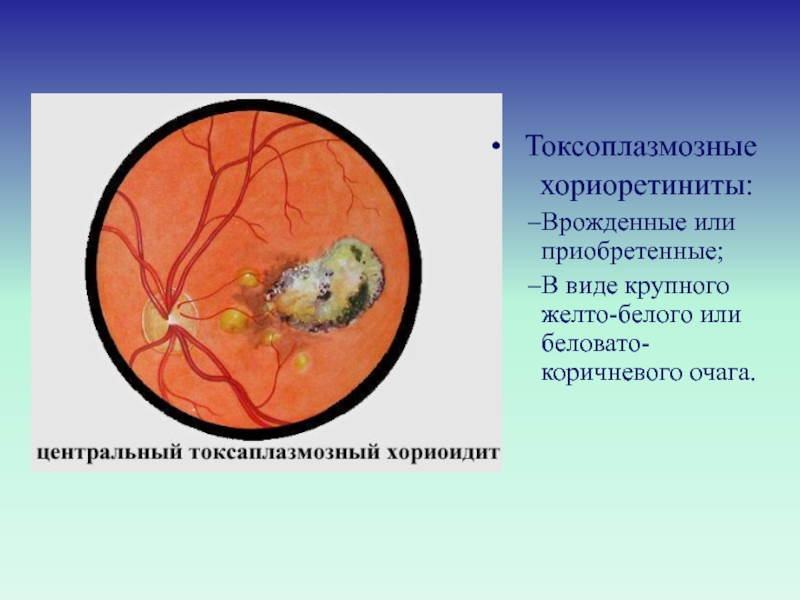
Токсоплазмозные
хориоретиниты:
Врожденные или приобретенные;
В виде крупного желто-белого или
беловато-коричневого очага. Слайд 28Основные особенности течения увеитов у детей
Встречаются в 10 раз реже,
чем у взрослых;
Особенно редко задние увеиты;
Характерные отличительные признаки: Малозаметное начало;
Подострое или хроническое течение;
Невыраженные субъективные ощущения;
Небольшие светобоязнь, блефароспазм, слезотечение;
Незначительная болезненность при пальпации;
Преимущественно двухсторонность заболевания;
Частое вовлечение в процесс стекловидного тела;
Реактивный папилит;
Частые рецидивы;
Постоянное прогрессирующее снижение зрительных функций
Общее правило: проверка зрения и осмотр глаз при любом заболевании ребенка.
Слайд 29Основные принципы лечения увеитов
Цель:
Устранение признаков воспаления;
Восстановление зрительных функций;
Предотвращение рецидивов.
Слайд 30Неотложная помощь при о.иридоциклите
Расширение зрачка: закапывание 2-6
раз в сутки - мидриатиков: 1) холиномитиков
0,5-1% гоматропин, 1% атропин, 0,25% скополамин.Они блокируют холинореактивные системы сфинктера, поэтому превалирует дилятатор зрачка и расширяет его.
Цель: предупредить образование спаек и развитие вторичной глаукомы;
2) Адрено миметиков – 0,1% адреналин, 2-4% эффедрин.
Они стимулируют сокращение волокон дилятатора → мидриаз.
Слайд 31Воздействие на звенья воспалительного процесса
На повышенную проницаемость сосудистой стенки;
На
экссудацию в ткани глаза;
На нарушения общего иммунного статуса.
Слайд 32Местное лечение увеитов:
Мидриатики – до полного расширения зрачка и разрыва
спаек;
Кортикостероиды – часто до 10-12 раз в день
0,5%-1% дексазон, дексаметазон, кортизон, гидрокортизон;Антибактериальные средства (антибиотики, сульфаниламиды, салицилаты);
Ингибиторы протеолиза – Гордокс (фонофорез, в кап.);
Улучшение трофики – 4% тауфон в кап.;
Фибринолитики – лидаза, каллолизин, фибринолизин, трипсин методом фонофореза
Слайд 33Общее лечение увеитов
Должно
учитывать:
Этиологию заболевания (санацию очагов инфекции, антибиотики, неспецифическую противовирусную, противотуберкулезную,
противотоксоплазмозную); Иммунный статус (гипосенсибилизация организма - кортикостероиды длительным курсом; иммностимуляторы при снижении защитных сил – Т-активин, полудан, гипериммунный глобулин;
Снижение биосинтеза простогландинов – индометацин, аспирин, бутодион, вольтарен;
Снижение проницаемости сосудов, улучшение микроциркуляции – дицинон в возрастных дозах, стугерон; - ангиопротекторы (доксиум, продектин, вит.Р, С);
Антигистаминные препараты- производные фенотиазина, пипольфен, дипразин;
Ингибиторы протеолиза, выброса фибрина - Гордокс по 0,5 мл в/м, в/венно;
Улучшение метаболизма – карбоген (вдыхание), тауфон 4%, трентал.
Слайд 34Опухоли сосудистого тракта
Первичные В.Г. опухоли
в 70-80% растут из сосудистого тракта;
в 20-30% - из сетчатки; в 2-3% - метастазы.
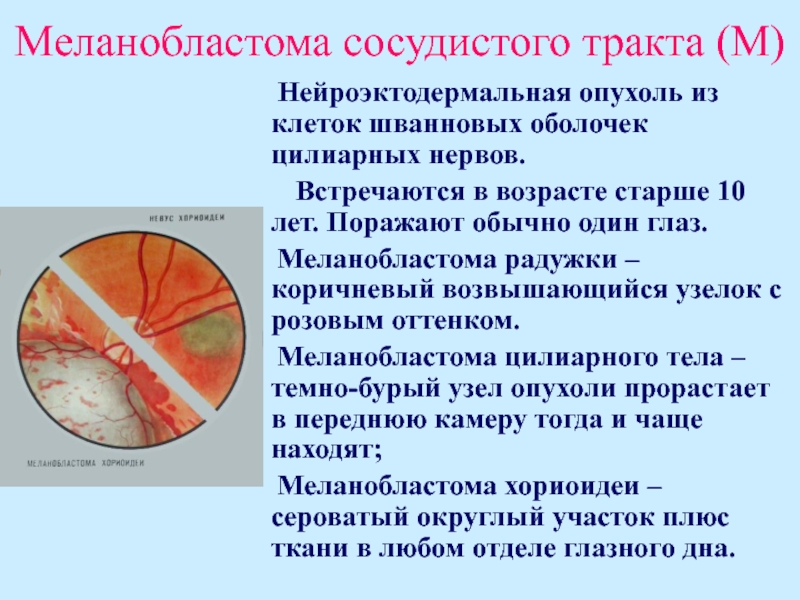
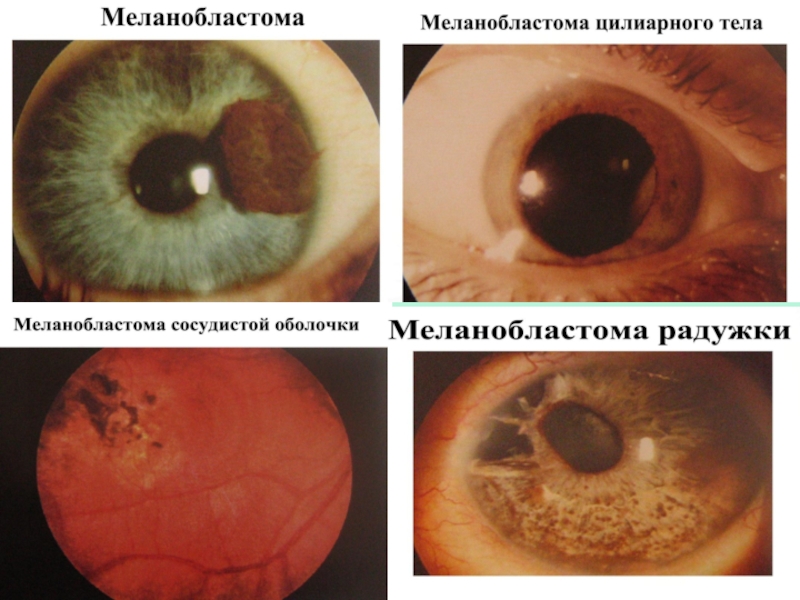
Слайд 35Меланобластома сосудистого тракта (М)
Нейроэктодермальная опухоль из клеток
шванновых оболочек цилиарных нервов.
Встречаются в возрасте старше 10 лет.
Поражают обычно один глаз.Меланобластома радужки – коричневый возвышающийся узелок с розовым оттенком.
Меланобластома цилиарного тела – темно-бурый узел опухоли прорастает в переднюю камеру тогда и чаще находят;
Меланобластома хориоидеи – сероватый округлый участок плюс ткани в любом отделе глазного дна.
Слайд 37Стадии динамического роста меланобластомы
1 стадия – опухоль не превышает 5
мм. в пределах анатомической зоны;
2 стадия – прорастание в соседние
ткани (склеру, сетчатку) до 10 мм.;3 стадия – узел на поверхности склеры → прорастает в глазницу, возникают в глазу вторичные реакции (отслойка сетчатки, вторичная глаукома, катаракта) размер до 15 мм.;
4 стадия – метастазирование опухоли в печень, мозг, желудок.
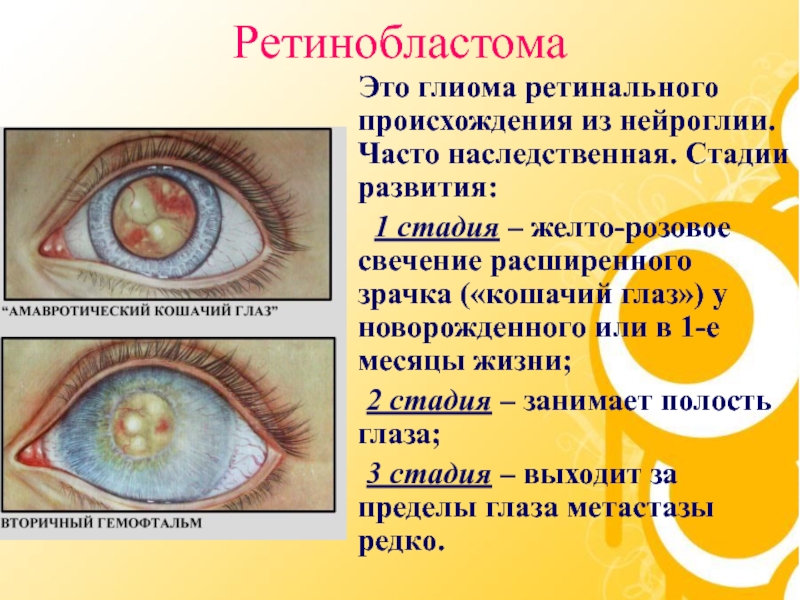
Слайд 38Ретинобластома
Это глиома ретинального происхождения из нейроглии. Часто наследственная.
Стадии развития:
1 стадия – желто-розовое свечение
расширенного зрачка («кошачий глаз») у новорожденного или в 1-е месяцы жизни;2 стадия – занимает полость глаза;
3 стадия – выходит за пределы глаза метастазы редко.
Слайд 39Методы диагностики новообразований
Клинические офтальмологические:
передний отдел – застой вен конъюнктивы,
стафилома склеры, смещение зрачка, темные узлы на радужке
биомикроскопия, гониоскопия (осмотр
угла передней камеры);диафаноскопия увеальн.тракта;
радиоизотопная д-ка опухолевой ткани;
УЗИ плюс ткани для дифференциальной диагностики с отслойкой сетчатки.
Слайд 40Общие принципы лечения опухолей сосудистого тракта
Абсолютное показание к
хирургии – рост истинной опухоли.
В 1 стадии
– иссечение О. в пределах здоровой ткани (иридэктомия, фото и лазеркоагуляция);Во 2 стадии – энуклеация;
В 3 стадии – экзентерация глазницы с опухолью и глазом.
В комплексном лечении – лучевая терапия (рентгено и гамма лечения 5000 рад);
химиотерапия (цитотоксические средства).