Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Хирургическое лечение геморрагического инсульта в условиях первичного сосудистого отделения центральной районной больницы.
Содержание
- 1. Хирургическое лечение геморрагического инсульта в условиях первичного сосудистого отделения центральной районной больницы.
- 2. В 2012-2013 гг. на базе Павловской ЦРБ
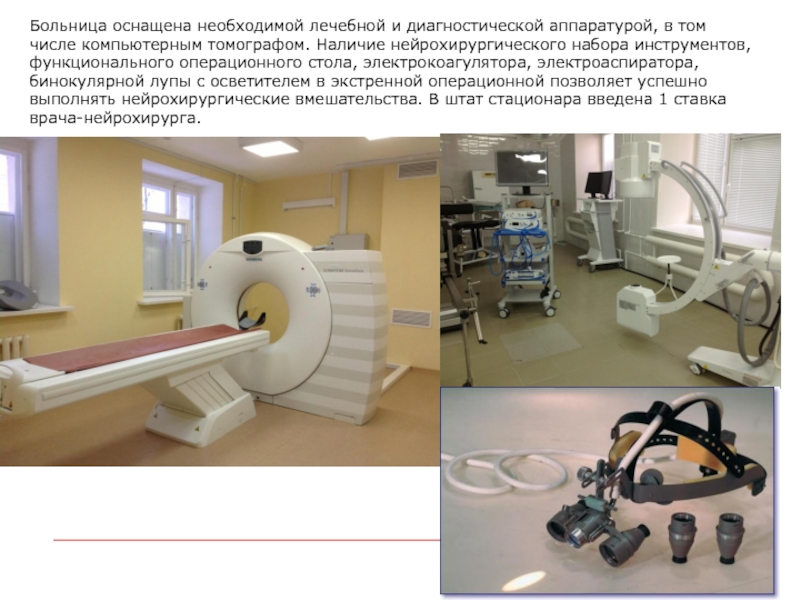
- 3. Больница оснащена необходимой лечебной и диагностической аппаратурой,
- 4. Геморрагический инсульт.Аневризматическая патология.Гипертензивные внутримозговые гематомы.
- 5. Тактика при выявлении геморрагического инсульта.Аневризматическая патология.
- 6. Гипертензивные внутримозговые гематомы (ГВГ). ПСО РСЦПричины,
- 7. Гипертензивные внутримозговые гематомы (ГВГ). ПСО РСЦБольным
- 8. Актуальность оперативных вмешательств при гипертензивных внутримозговых гематомах
- 9. Материалы и методы. С апреля 2013г. по апрель
- 10. Материалы и методы.При удалении полушарных гипертензивных внутримозговых
- 11. Материалы и методы.Показания к хирургическому лечению:путаменальное и
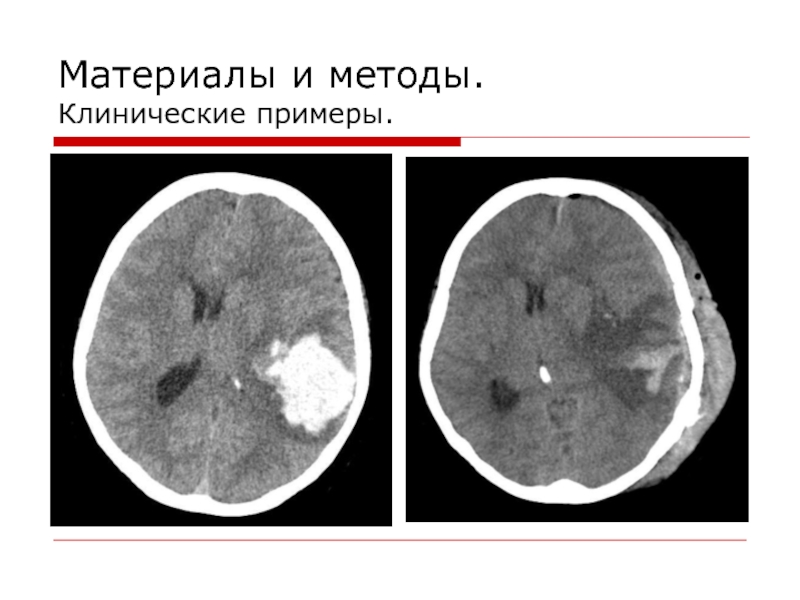
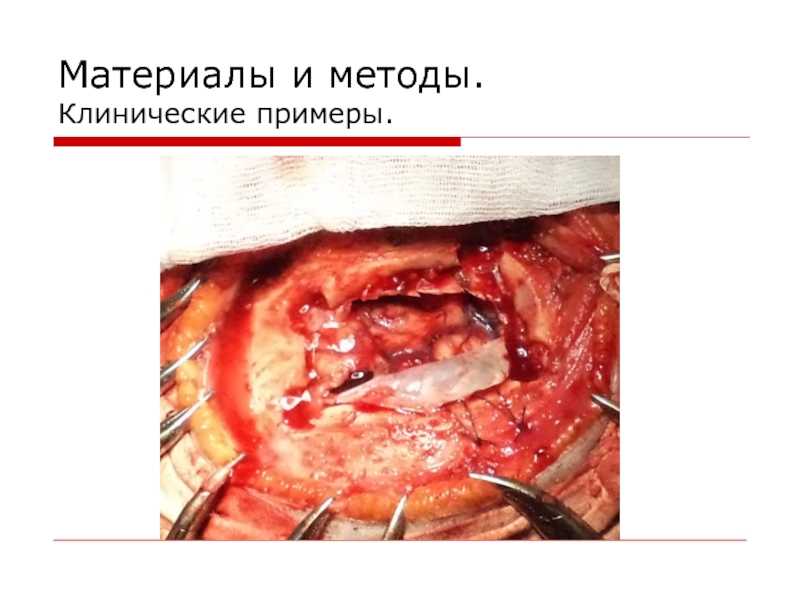
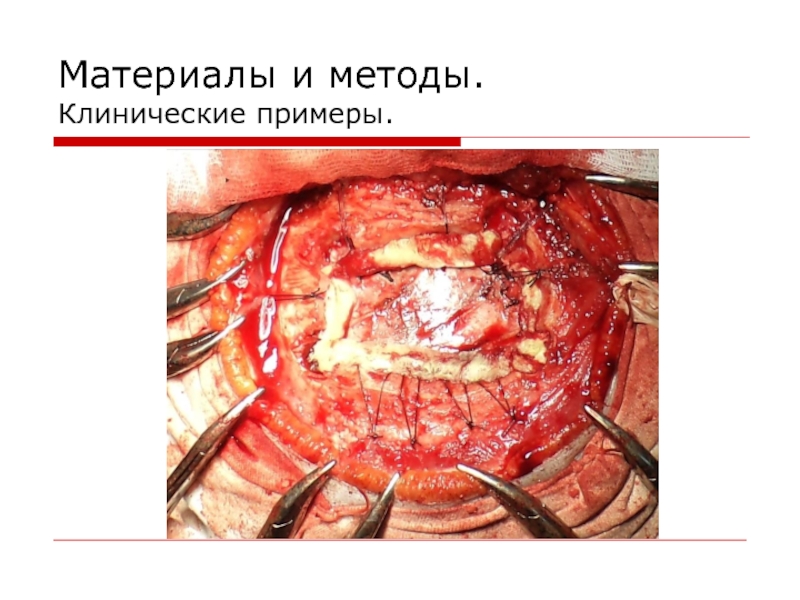
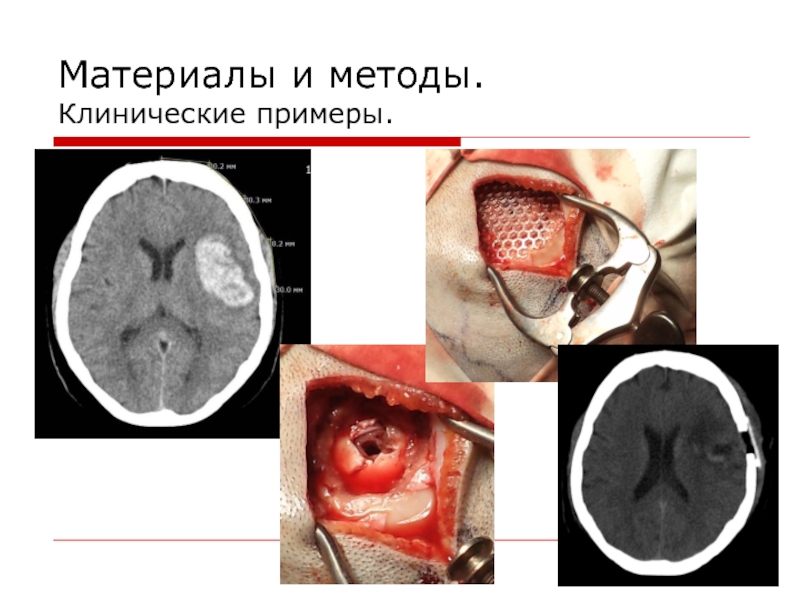
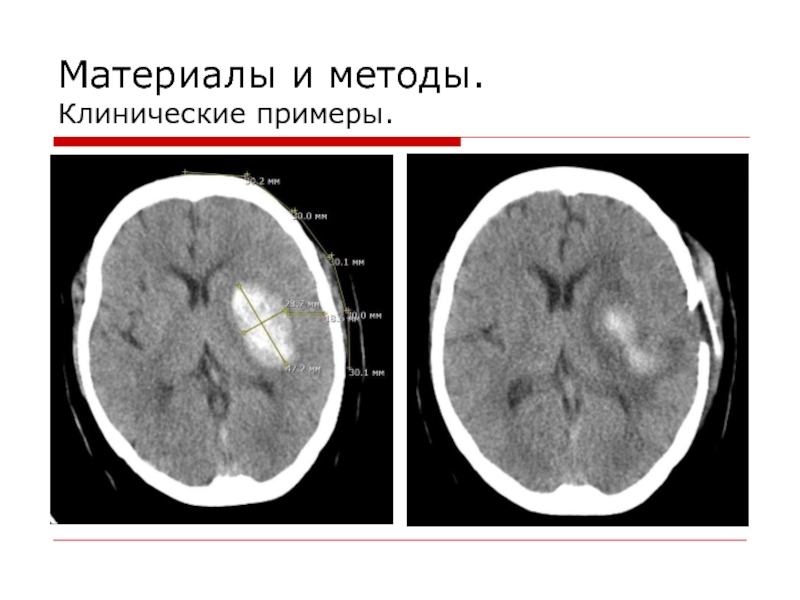
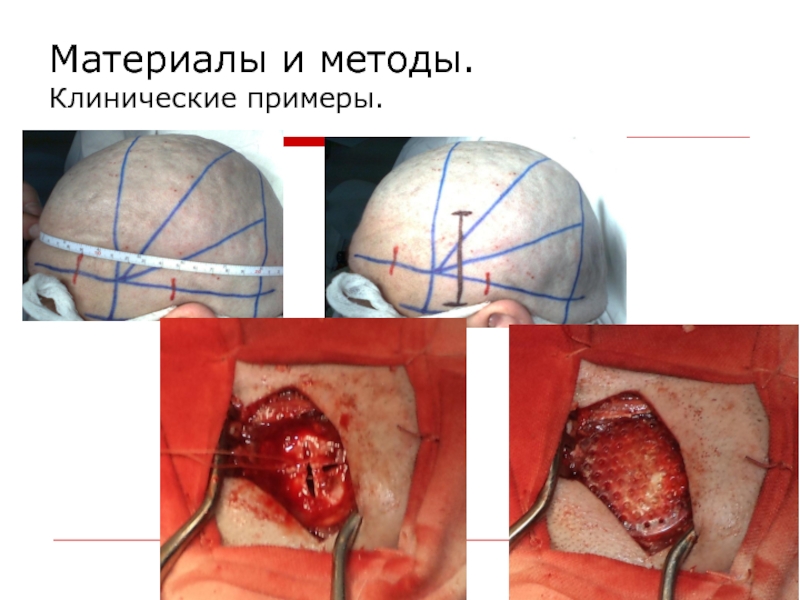
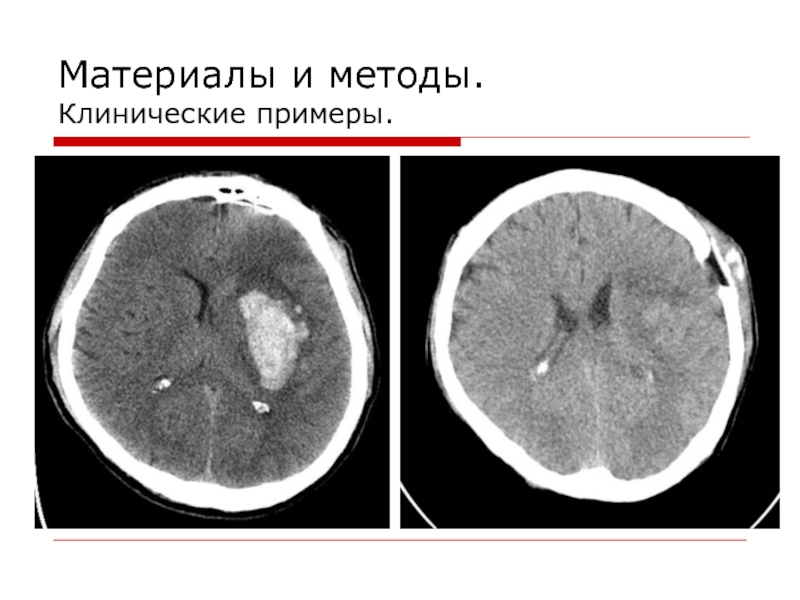
- 12. Материалы и методы. Клинические примеры.
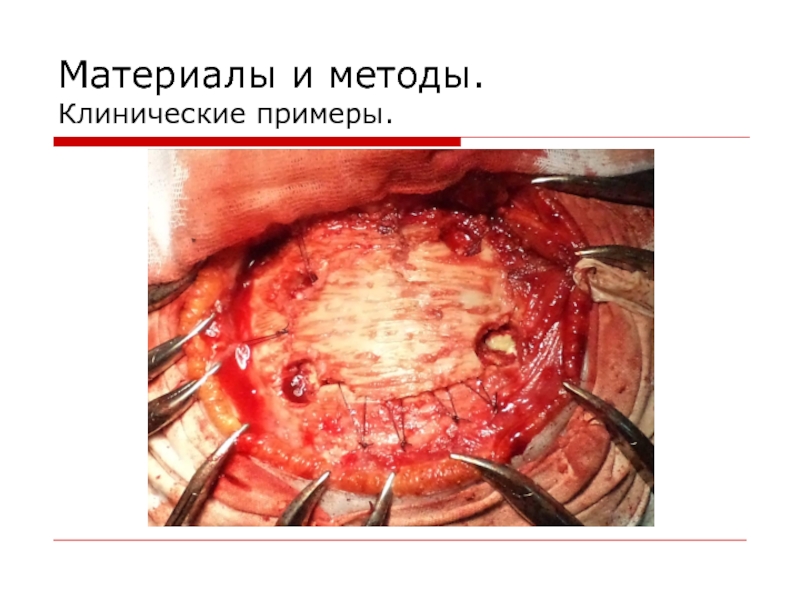
- 13. Материалы и методы. Клинические примеры.
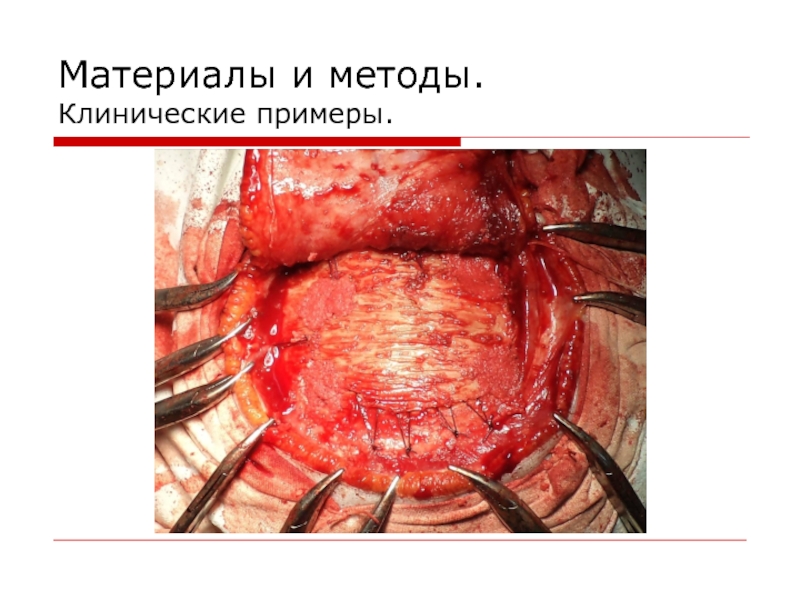
- 14. Материалы и методы. Клинические примеры.
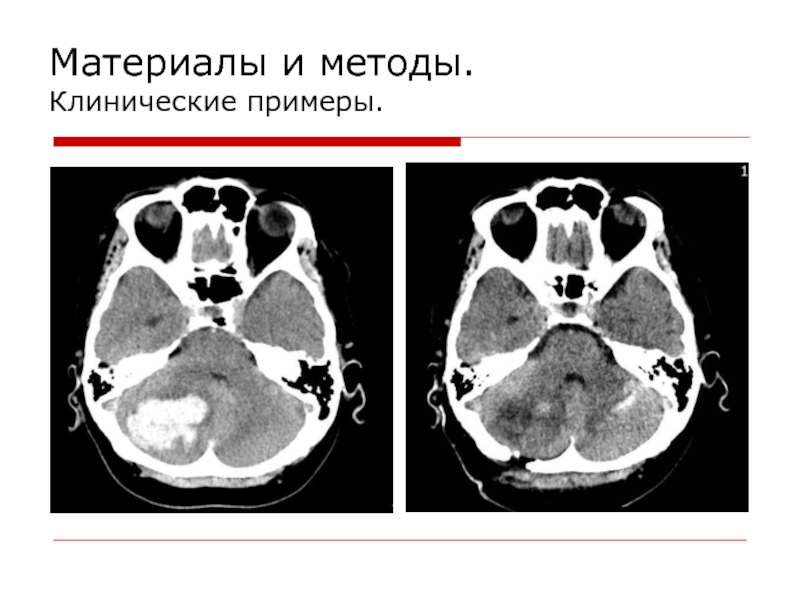
- 15. Материалы и методы. Клинические примеры.
- 16. Материалы и методы. Клинические примеры.
- 17. Материалы и методы. Клинические примеры.
- 18. Материалы и методы. Клинические примеры.
- 19. Материалы и методы. Клинические примеры.
- 20. Материалы и методы. Клинические примеры.
- 21. Материалы и методы. Клинические примеры.
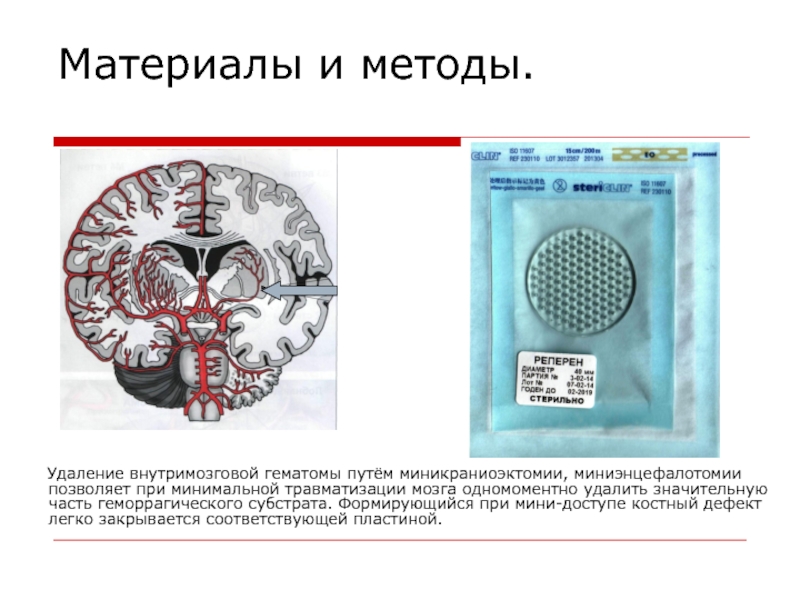
- 22. Материалы и методы. Удаление внутримозговой гематомы путём
- 23. Результаты и обсуждение.Из 20 оперированных летальный исход
- 24. Положительные стороны хирургического лечения ГВГ на уровне
- 25. Заключение.Предложенный вариант оказания нейрохирургической помощи при гипертензивных
- 26. Спасибо за внимание.
- 27. Скачать презентанцию
В 2012-2013 гг. на базе Павловской ЦРБ организовано первичное сосудистое отделение и травматологический центр 2-го уровня. В зоне ответственности травматологического и сосудистого центров включены 7 районов юго-западного
Слайды и текст этой презентации
Слайд 1Павловская центральная районная больница
Нижегородская область, г.Павлово.
Хирургическое лечение геморрагического инсульта в
условиях
Колчанова Т.В.Слайд 2 В 2012-2013 гг. на базе Павловской ЦРБ организовано первичное сосудистое
отделение и травматологический центр 2-го уровня. В зоне ответственности травматологического
и сосудистого центров включены 7 районов юго-западного региона Нижегородской области: Павловский, Сосновский, Вачский, Богородский, Навашинский, Кулебакский, Выксунский с общей численностью населения 300 тыс. человек.Слайд 3Больница оснащена необходимой лечебной и диагностической аппаратурой, в том числе
компьютерным томографом. Наличие нейрохирургического набора инструментов, функционального операционного стола, электрокоагулятора,
электроаспиратора, бинокулярной лупы с осветителем в экстренной операционной позволяет успешно выполнять нейрохирургические вмешательства. В штат стационара введена 1 ставка врача-нейрохирурга.Слайд 5Тактика при выявлении геморрагического инсульта.
Аневризматическая патология. Пациент консультируется нейрохирургом
и при компенсированном состоянии (степень тяжести по шкале Hunt-Hess I
– III) переводится в нейрохирургическое отделение регионального сосудистого центра, где есть необходимые условия для оказания специализированной медицинской помощи: компьютерный томограф с возможность проведения ангиографии, ангиограф, операционный микроскоп и соответсвующие специалисты с необходимой квалификацией (нейрохирург, рентгенхирург).При более тяжёлом состоянии пациент остаётся на лечении в первичном сосудистом центре.
Гипертензивные внутримозговые гематомы
В соответствии с нормативными документами в обязательном порядке консультация нейрохирурга с принятием решения об оперативном вмешательстве или консервативном ведения пациента.
Слайд 6Гипертензивные внутримозговые гематомы (ГВГ).
ПСО РСЦ
Причины, сдерживающие оперативную активность при
ГВГ:
Пациенты находятся, как правило, в тяжёлом состоянии с признаками компресcии
головного мозга имеющейся внутримозговой гематомой, вследствие чего межгоспитальная транспортировка может быть небезопасна. С целью избежать риска избирается консервативная тактика.Перевод больных с ГВГ из ПСО в РСЦ часто откладывается по причинам организационного характера: нет свободных мест в отделении реанимации принимающего стационара, вечернее и ночное время суток, а также выходные и праздничные дни. При этом временной фактор в некоторых случаях играет существенную роль: пациент декомпенсируется (угнетение сознания от глубокого оглушения до сопора и комы 1 ст.), что влечёт отказ от оперативного вмешательства.
Слайд 7Гипертензивные внутримозговые гематомы (ГВГ).
ПСО РСЦ
Больным с внутримозговыми гематомами путаменально-капсулярной
и таламо-капсулярной локализации нередко отказывают в переводе в региональный центр.
Обусловлено это и тяжестью состояния больных, требующей длительного пребывания в реанимационном отделении, и высокой смертностью при данном виде геморрагического инсульта.В итоге:
Перевод в региональный центр и хирургическое вмешательство выполняется только наиболее лёгкой группе пациентов с лобарными субкортикальными гематомами, находящимся в компенсированном состоянии, не отягощённых серьёзной соматической патологией.
Слайд 8Актуальность оперативных вмешательств при гипертензивных внутримозговых гематомах на месте (в первичном
сосудистом отделении).
По данным Сарибекяна А.С. (2009 г.) в России частота
внутримозговых кровоизлияний составляет около 52 случаев на 100 000 населения в год. По мнению автора, около 1/3 из них нуждаются в оперативном вмешательстве, но потребность в оперативном вмешательстве удовлетворяется только на 5-7%. По данным Дашьяна В.Г. (2009) в Российской Федерации количество больных, оперируемых по поводу геморрагического инсульта, чрезвычайно мало и не превышает 15% от минимального числа, которых необходимо оперировать. При компрессии головного мозга внутримозговой гематомой консервативное лечение, как правило, малоэффективно и приводит к постепенной декомпенсации больного с угнетением сознания до глубокой комы.
Слайд 9Материалы и методы.
С апреля 2013г. по апрель 2014 г. в
Павловской ЦРБ выполнено 20 оперативных вмешательств по поводу гипертензивных внутримозговых
гематом.Слайд 10Материалы и методы.
При удалении полушарных гипертензивных внутримозговых гематом выполнялась либо
костно-пластическая трепанация черепа, либо резекционная трепанация черепа с последующей пластикой
дефекта. Такая тактика выбрана по следующим соображениям:1. Гипертонические внутримозговые гематомы, в отличие от травматических внутримозговых гематом при тяжёлой черепно-мозговой травме, являются локальным поражением головного мозга и не сопровождаются отёком головного мозга после удаления компримирующего субстрата. Соответственно, показаний к декомпрессии головного мозга нет.
2. В литературе не найдено указаний на то, что декомпрессивная трепанация черепа улучшает исходы при оперативном лечении геморрагического инсульта.
В 2-х случаях при исходном угнетении сознания 10 баллов по ШКГ после оперативного вмешательства на головном мозге выполнена нижняя трахеостомия с целью профилактики аспирационной пневмонии, облегчения проведения ИВЛ и санации трахеи и бронхов в послеоперационном периоде.
Слайд 11Материалы и методы.
Показания к хирургическому лечению:
путаменальное и субкортикальное кровоизлияния объемом
более
30—40 мл, сопровождающееся выраженным неврологическим дефицитом;
кровоизлияние в мозжечок объемом более
15 мл, сопровождающееся дислокацией IV желудочка и/или окклюзионной гидроцефалией;кровоизлияние в таламус, сопровождающееся гемотампонадой желудочков и/или окклюзионной гидроцефалией, при котором показан вентрикулярный дренаж.
Относительные противопоказания:
угнетение сознания до состояния комы (оценка по ШКГдо 8 баллов)
тяжелые соматические заболевания (почечно-печеночная, сердечно-сосудистая и легочная патология в стадии декомпенсации, коагулопатии, сепсис).
Слайд 22Материалы и методы.
Удаление внутримозговой гематомы путём миникраниоэктомии, миниэнцефалотомии позволяет при
минимальной травматизации мозга одномоментно удалить значительную часть геморрагического субстрата. Формирующийся
при мини-доступе костный дефект легко закрывается соответствующей пластиной.Слайд 23Результаты и обсуждение.
Из 20 оперированных летальный исход в течение 28
суток в 6 (30%) случаях. 1 больная умерла на 40-е
сутки от инфаркта миокарда. Летальные исходы наблюдались преимущественно в группе пациентов с уровнем сознания 10 баллов по ШКГ и ниже (сопор – кома 1-2 ст.).Если исходить из ориентировочного расчёта (52 на 100000)/3 (Сарибекян А.С.) 52 пациентов. За год прооперировано 20, что составляет 38% от расчётного.
Слайд 24Положительные стороны хирургического лечения ГВГ на уровне ПСО
При необходимом оснащении
операционной стационара, на базе которого организовано ПСО, нейрохирургическое вмешательство при
ГВГ вполне может быть успешно выполнено, в том числе и малоинвазивным методом.Исключается межгоспитальная транспортировка.
В организационном аспекте вопрос об оперативном вмешательстве на месте решается проще и быстрее.
Даже при неблагоприятном исходе лечащие врачи и родственники больного удовлетворены хотя бы тем фактом, что внутримозговая гематома была своевременно удалена.
Слайд 25Заключение.
Предложенный вариант оказания нейрохирургической помощи при гипертензивных внутримозговых гематомах на
уровне первичного сосудистого отделения в дополнение к существующей схеме оказания
специализированной медицинской помощи позволит увеличить оперативную активность при данной патологии и улучшить результаты лечения.Требуется более детальная проработка в организационно-методическом аспекте.