Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Рассеянный склероз
Содержание
- 1. Рассеянный склероз
- 2. Рассеянный склероз – хроническое прогрессирующее демиелинизирующее заболевание ЦНС, поражающее преимущественно лиц молодого возраста.
- 3. Пять особенностей рассеянного склероза:поражает лиц молодого
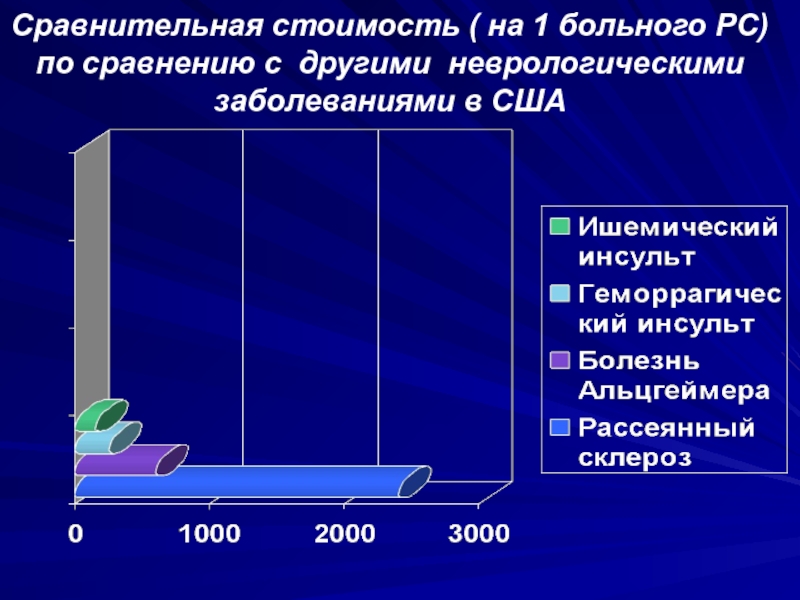
- 4. Сравнительная стоимость ( на 1 больного РС) по сравнению с другими неврологическими заболеваниями в США
- 5. ЭПИДЕМИОЛОГИЯСреди заболеваний ЦНС РС занимает третье по
- 6. ЭпидемиологияИмеются и эндемичные территории с постоянно высокой
- 7. У лиц молодого возраста европеоидной расы
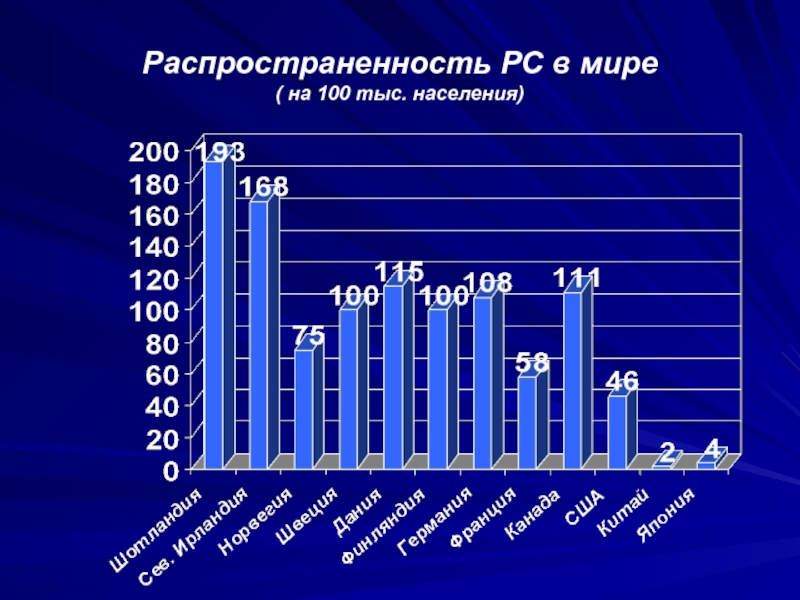
- 8. Распространенность РС в мире ( на 100 тыс. населения)
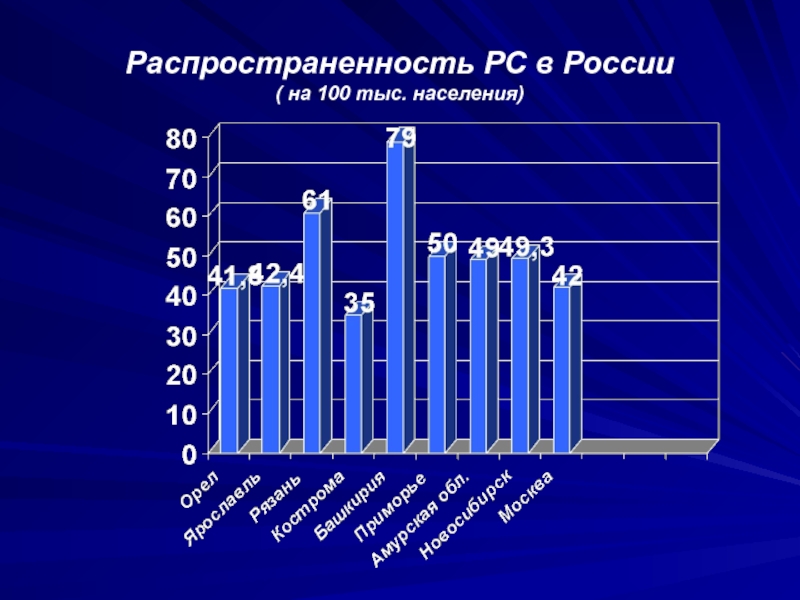
- 9. Распространенность РС в России ( на 100 тыс. населения)
- 10. Особенности распространенности РС в последнем десятилетииУвеличение числа
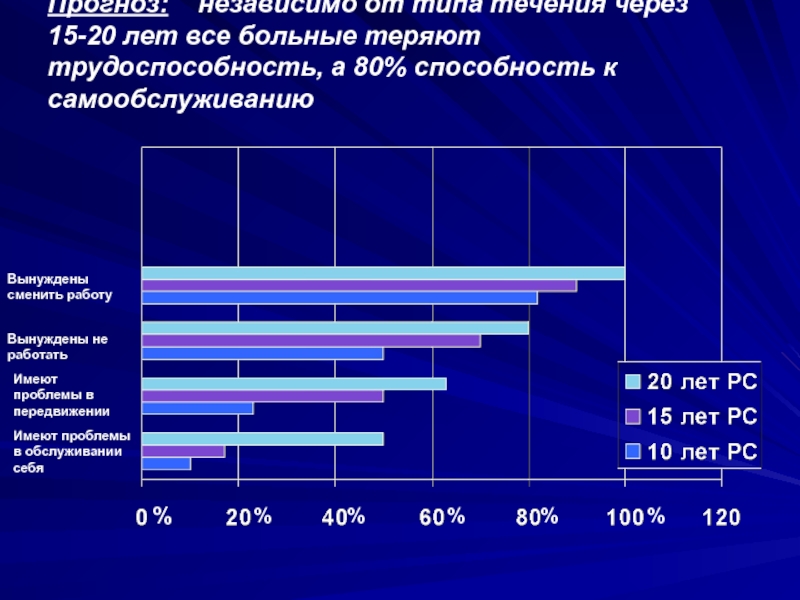
- 11. Прогноз: независимо от типа течения через
- 12. ИСТОРИЧЕСКАЯ СПРАВКАВ 1868 году французский патоморфолог и
- 13. ИСТОРИЧЕСКАЯ СПРАВКАВ 1878 г. Луисом Ранвье был
- 14. ИСТОРИЧЕСКАЯ СПРАВКАВ 1935 г. Томасом Риверсом демиелинизирующее
- 15. Миелин – это белково-липидная мембрана, которая многократно
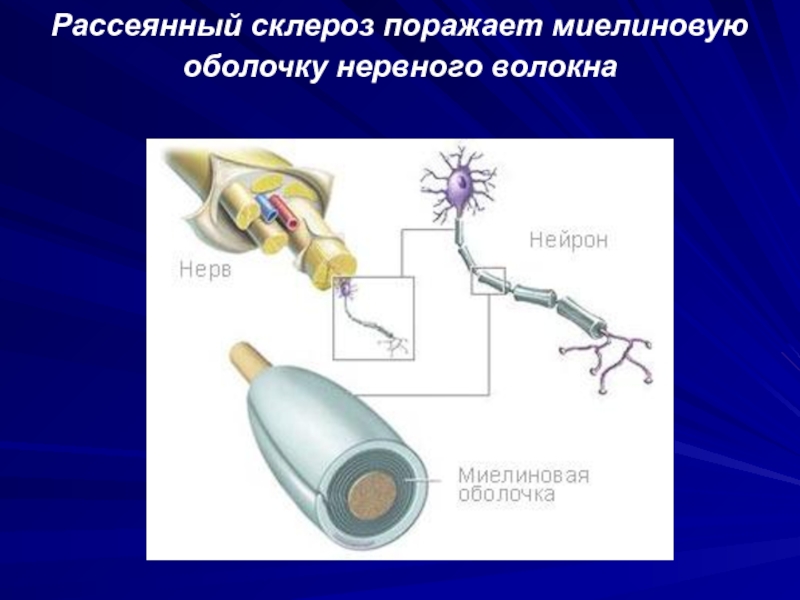
- 16. Рассеянный склероз поражает миелиновую оболочку нервного волокна
- 17. Морфологическая основаочаги разрушения миелина и осевых цилиндров,
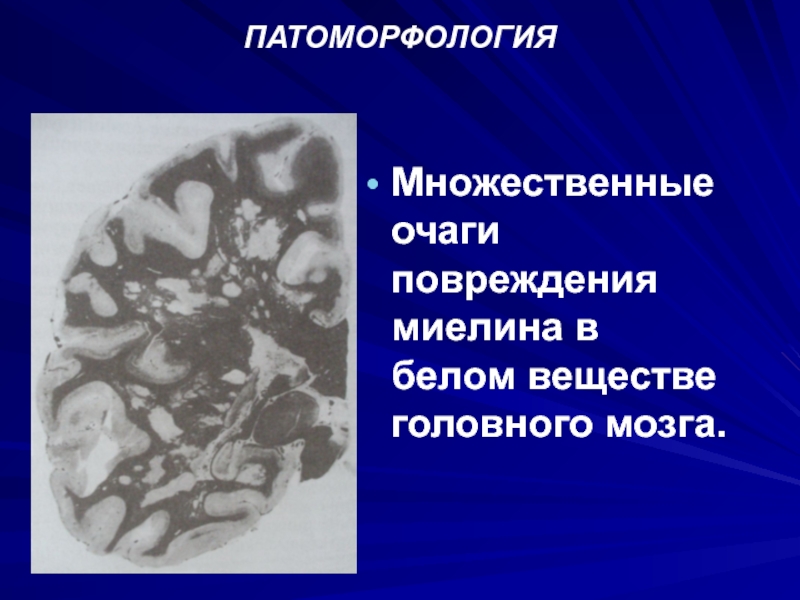
- 18. ПАТОМОРФОЛОГИЯ Множественные очаги повреждения миелина в белом веществе головного мозга.
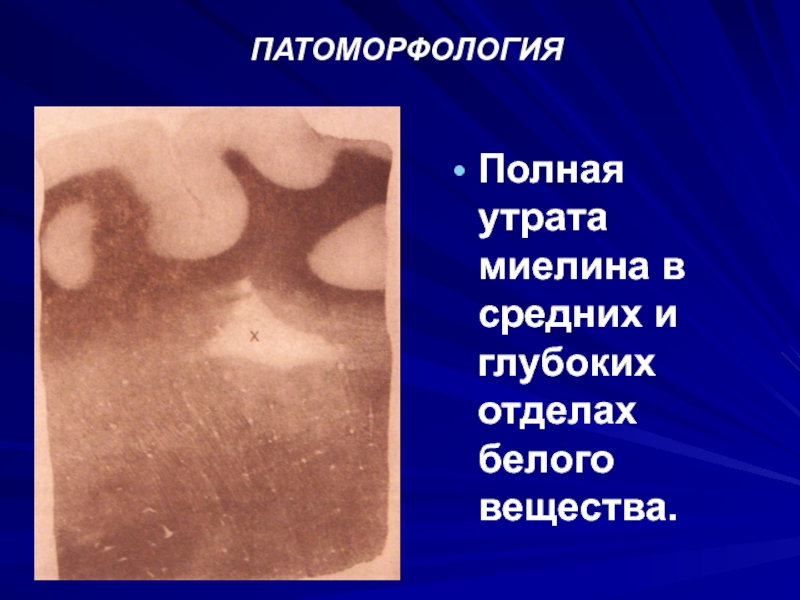
- 19. ПАТОМОРФОЛОГИЯПолная утрата миелина в средних и глубоких отделах белого вещества.
- 20. ПАТОМОРФОЛОГИЯОчаги демиелинизации (бляшки) в боковых и задних столбах спинного мозга.
- 21. Гистология отражает различную степень выраженности периоксиального повреждения
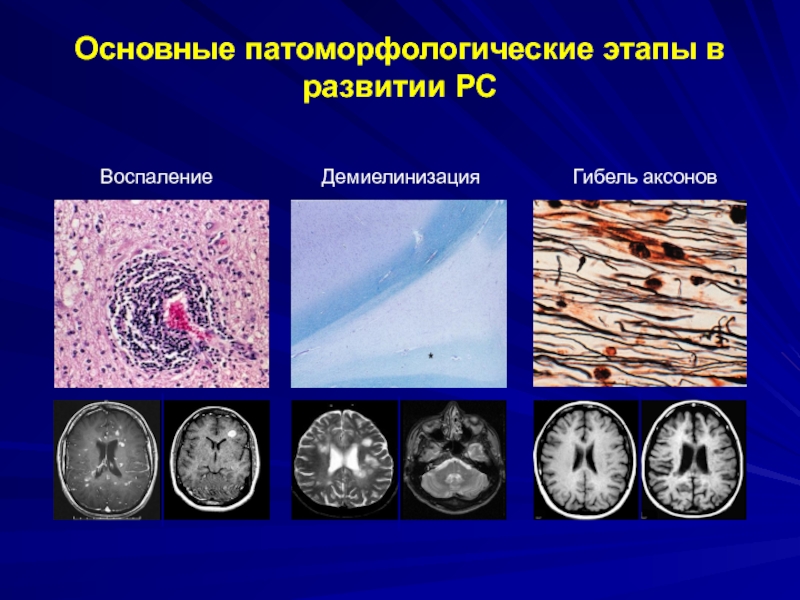
- 22. ДемиелинизацияВоспалениеГибель аксоновОсновные патоморфологические этапы в развитии РС
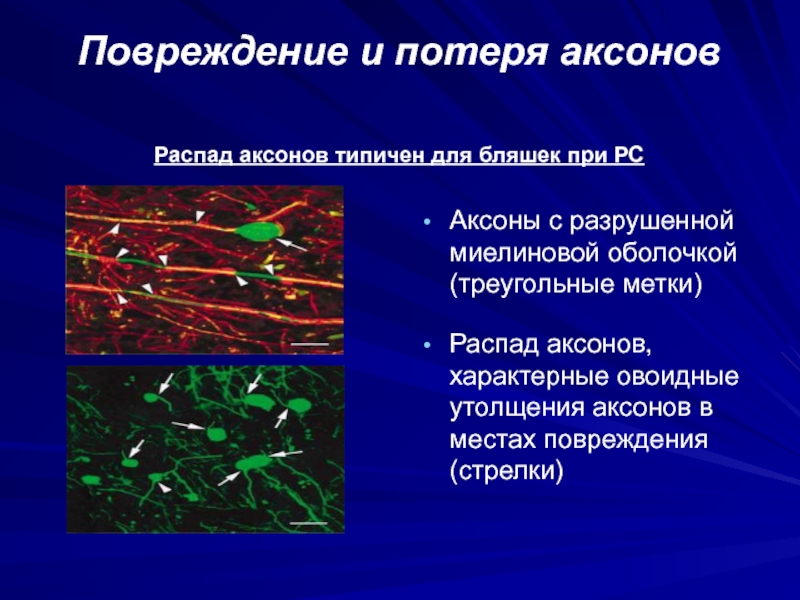
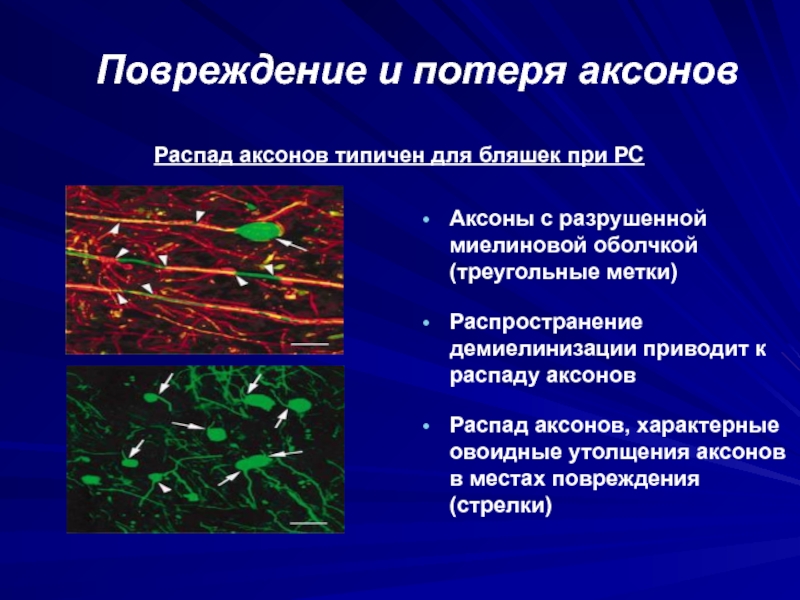
- 23. Повреждение и потеря аксоновАксоны с разрушенной миелиновой
- 24. Этиология – не известна,она имеет две основы
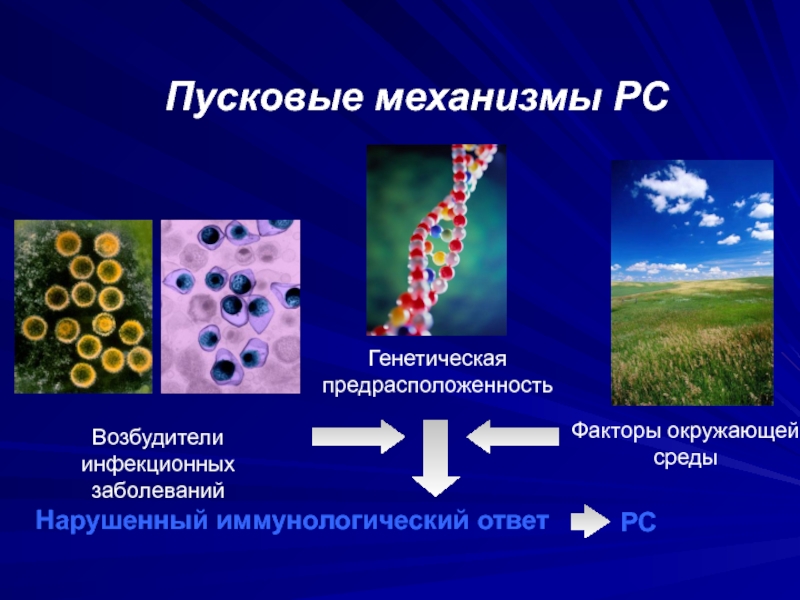
- 25. Факторы окружающейсредыНарушенный иммунологический ответГенетическаяпредрасположенностьВозбудителиинфекционных заболеванийРС Пусковые механизмы РС.
- 26. ГенетикаПолигенное заболевание (нет одного гена). Наиболее типично
- 27. Генетическая предрасположенность к рассеянному склерозу имеет сложный
- 28. Инфекционные факторыУчитываются ретровирусы, герпес, бактериальные инфекции, вирус
- 29. Факторы окружающей среды, повышающие риск развития РС1.
- 30. ПАТОГЕНЕЗ РСТочный патогенез не известен.Иммунологические нарушения при
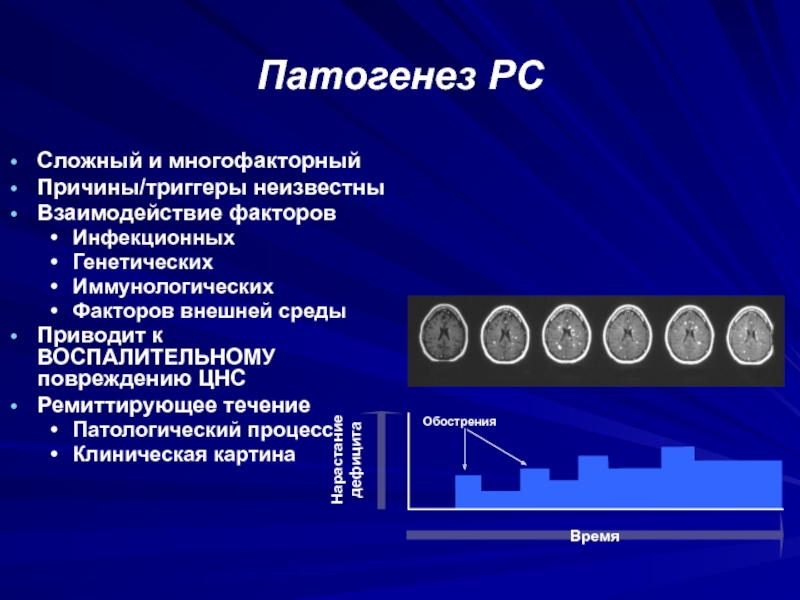
- 31. Патогенез РССложный и многофакторныйПричины/триггеры неизвестныВзаимодействие факторовИнфекционныхГенетическихИммунологическихФакторов внешней
- 32. Гипотеза Заболевание возникает
- 33. События вне ЦНСАктивация аутореактивных анергичных
- 34. T-клеткаAPCCD28TCRXAPC=антигенпрезентирующая клетка Дендритические клетки макрофаги/микроглия
- 35. продуцируют TH1 цито- кины, активирующие макрофагипродуцируют TH2
- 36. Проникновение через ГЭБВ результате повреждения ГЭБ аутореактивные Т-клетки и антитела из крови проникают в ЦНС.
- 37. Активация иммунных клеток в ЦНСВ результате презентации
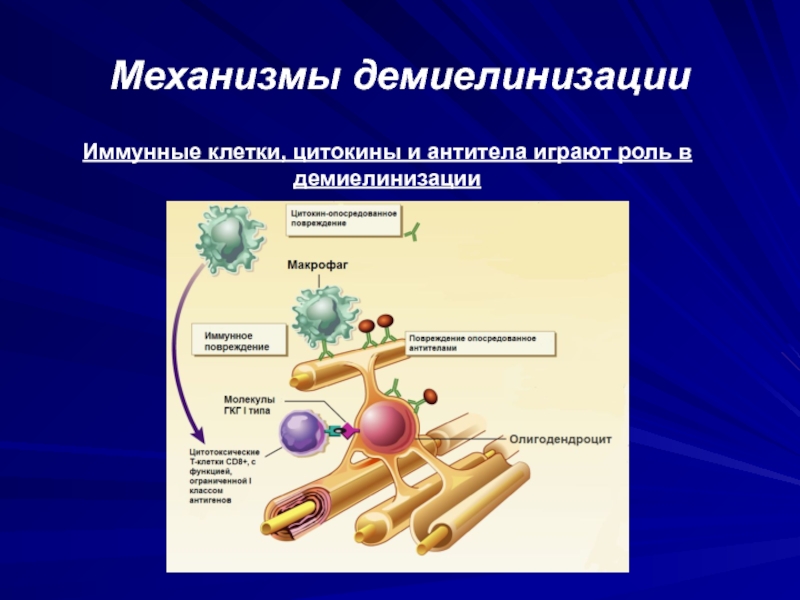
- 38. Механизмы демиелинизацииИммунные клетки, цитокины и антитела играют роль в демиелинизации
- 39. Повреждение и потеря аксоновАксоны с разрушенной миелиновой
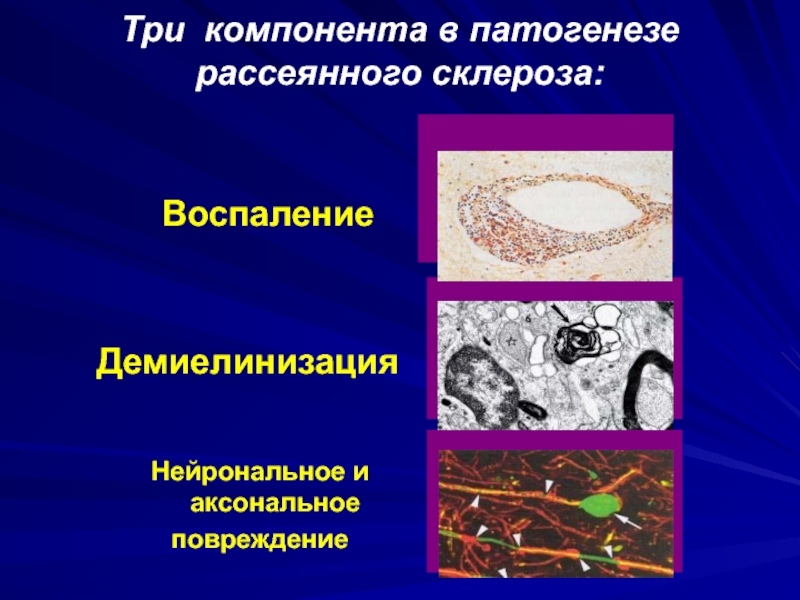
- 40. ДемиелинизацияНейрональное и аксональноеповреждение ВоспалениеТри компонента в патогенезе рассеянного склероза:.
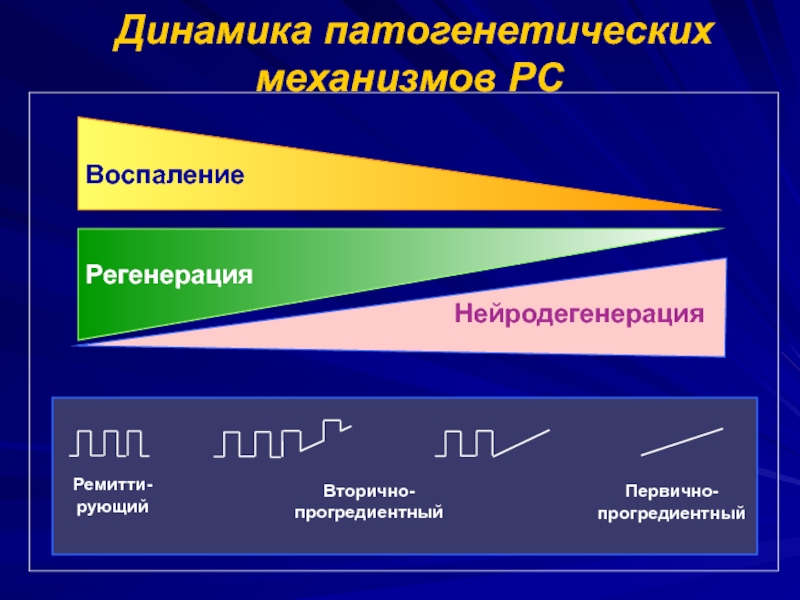
- 41. Динамика патогенетических механизмов РС
- 42. Слайд 42
- 43. Начальные проявления рассеянного склероза
- 44. Частота типичных клинических проявлений PC1. 408 больных,
- 45. Формы РС:ЦеребральнаяСпинальнаяЦереброспинальная
- 46. Слайд 46
- 47. Типы течения РСРемитирующий РС75-80%илиВторично-прогрессирующий РС -50% через 10 летили
- 48. Типы течения РСДоброкачественное течение - 25%Злокачественное течение
- 49. Через 6 - 10 лет после дебюта
- 50. Естественное течение РСНП = низкой плотности; Gd
- 51. Критерии диагностики РСI.Критерии Шумахера (1965) – «диссеминация
- 52. В настоящее время «золотым стандартом» диагностики РС
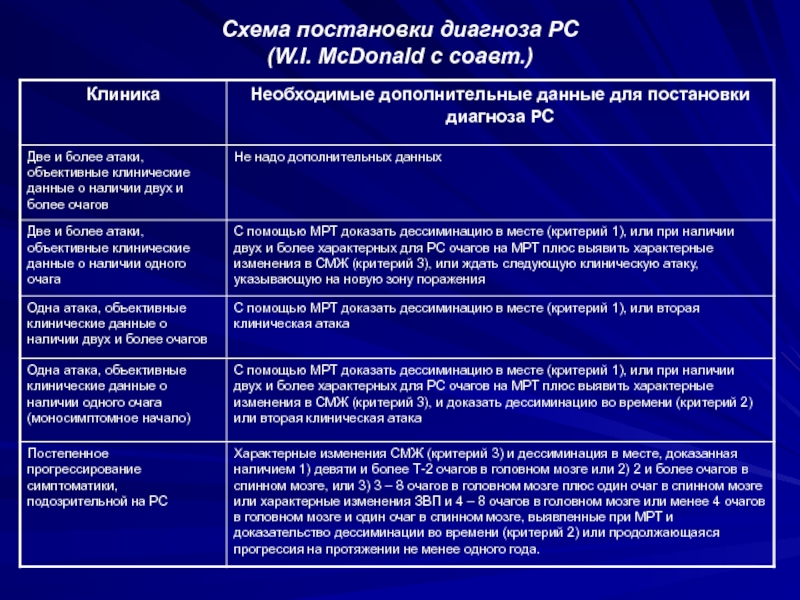
- 53. Схема постановки диагноза РС (W.I. McDonald с соавт.)
- 54. Особое значение придается результатам магнитно-резонансной томографии, как
- 55. Этапы диагностики РССоответствие критериям РСДифференциальная диагностикаДальнейшее уточнение
- 56. Клинические признаки, свидетельствующие в пользу диагноза РС1.
- 57. Клинические признаки, свидетельствующие в пользу диагноза РС5.
- 58. Синдром клинической диссоциации часто является косвенным
- 59. Основа диагностики - клиника (диссеминация в месте
- 60. Причины выявления очагов измененной плотности на МРТ
- 61. Сроки проведения МРТ - исследований - не
- 62. Типичные МРТ-находки при РС:- “Открытое кольцо” при
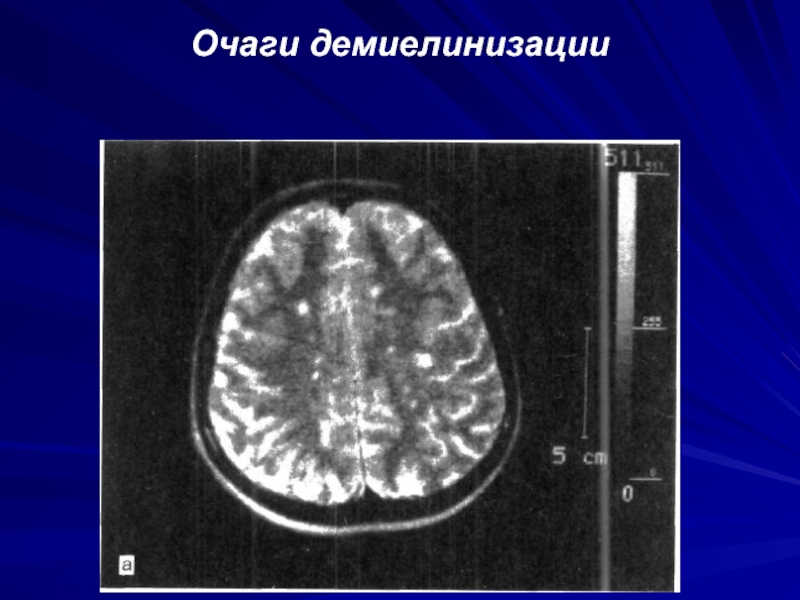
- 63. Очаги демиелинизации
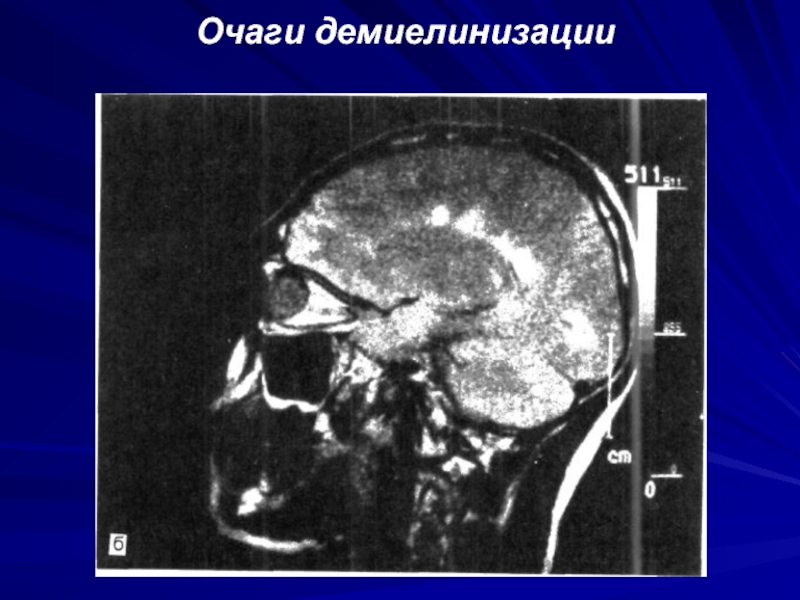
- 64. Очаги демиелинизации
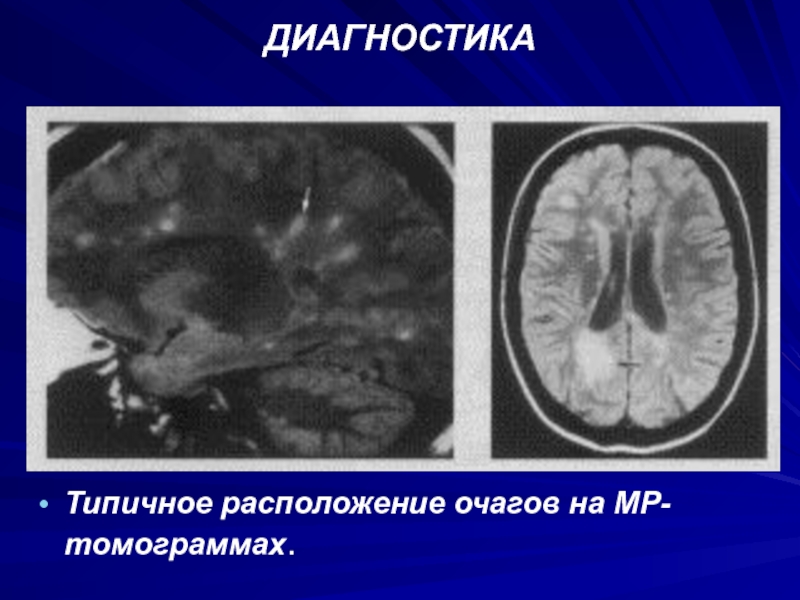
- 65. ДИАГНОСТИКАТипичное расположение очагов на МР-томограммах.
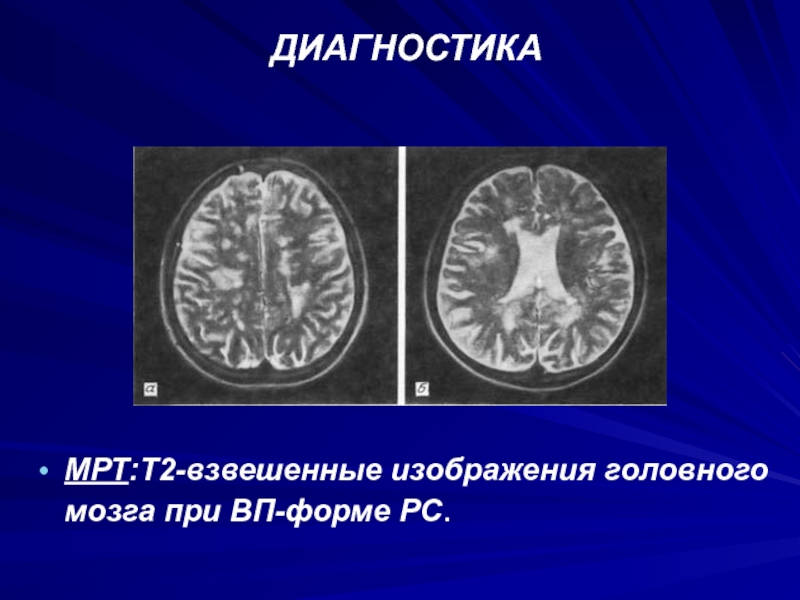
- 66. ДИАГНОСТИКАМРТ:Т2-взвешенные изображения головного мозга при ВП-форме PC.
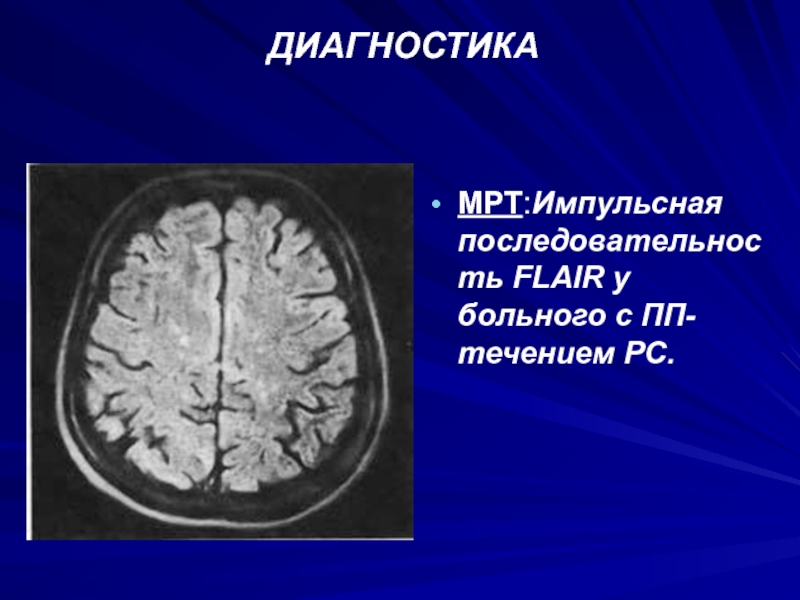
- 67. ДИАГНОСТИКАМРТ:Импульсная последовательность FLAIR у больного с ПП-течением PC.
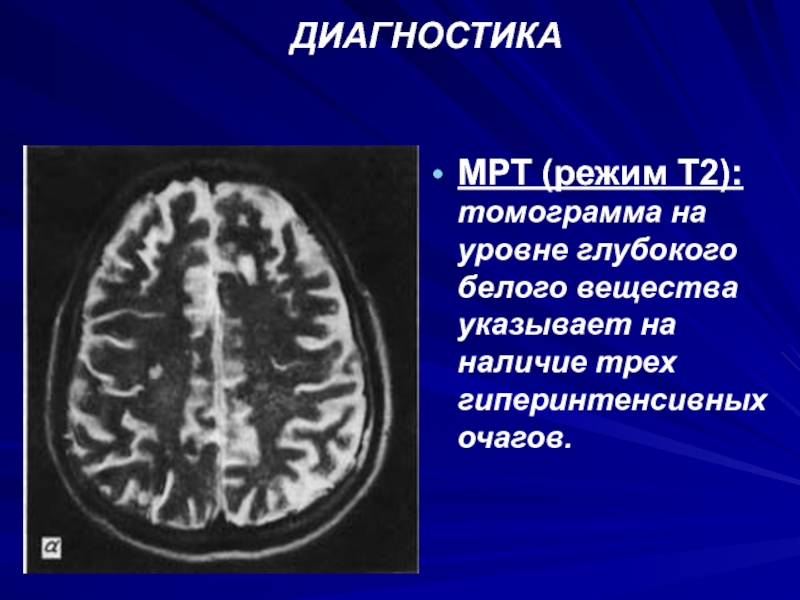
- 68. ДИАГНОСТИКАМРТ (режим Т2): томограмма на уровне глубокого белого вещества указывает на наличие трех гиперинтенсивных очагов.
- 69. ДИАГНОСТИКАМРТ (режим Т2): парасагиттальная томограмма шейного отдела, на которой выявляется обширное поражение спинного мозга
- 70. ДИАГНОСТИКА МРТ(режим Т2): множественные разнообразных размеров и форм очаги в белом веществе полушарий головного мозга.
- 71. ДИАГНОСТИКАМРТ (режим Т2): очаги в мозолистом теле,
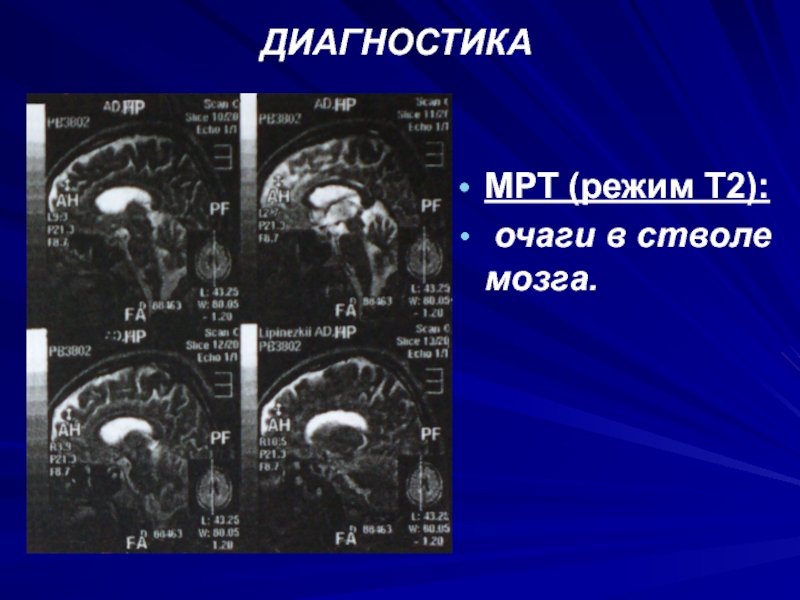
- 72. ДИАГНОСТИКАМРТ (режим Т2): очаги в стволе мозга.
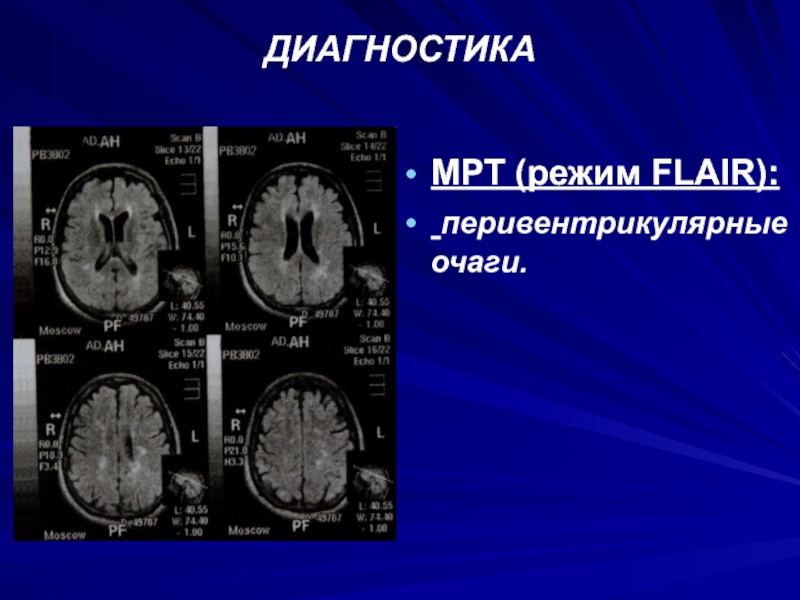
- 73. ДИАГНОСТИКАМРТ (режим FLAIR): перивентрикулярные очаги.
- 74. Эволюция МРТ-очагов при РС.Очаги, накапливающие контраст могут
- 75. Сложность дифференциальной диагностики РС обусловлена: Изменением течения
- 76. Необходимо отметить возможность существования у одного
- 77. Признаки, делающие РС сомнительным – клинические «красные
- 78. Наличие общемозгового синдрома (нарушение
- 79. Параклинические красные флаги МРТ-признаки, делающие диагноз РС
- 80. ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗАутоиммунные заболевания: гранулематозный ангиит, системная красная
- 81. ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗГередитарные заболевания: адренолейкодистрофия,зрительная атрофия Лебера, спиноцеребеллярные
- 82. Расширенная Шкала Инвалидизации (EDSS)0
- 83. Принципы лечения рассеянного склероза
- 84. Задачи : - купировать
- 85. Достижения в лечении :
- 86. Терапия обострений (стандарт терапии) : Глюкокортикостероиды
- 87. Преимущества высоких доз преднизолона : -
- 88. Побочные эффекты метилпреднизолона : -
- 89. Стандарт обследования перед
- 90. Методика проведения плазмофереза: 1.
- 91. Методика сочетания плазмофереза с метипредом
- 92. Иммуномодулирующая терапия РС: препараты трех линий
- 93. Группы препаратов - Первая линия: Бетаферон, Ребиф,
- 94. Интерфероны и Копаксон (глатирамера ацетат)
- 95. Слайд 95
- 96. Интерфероны – группа,
- 97. Механизм действия интерферонов изучен недостаточно.
- 98. Показания к назначению Бетаферона:
- 99. Причины разочарований в использовании
- 100. Противопоказания к назначению
- 101. Побочные эффекты при лечении интерферонами
- 102. Основные интерфероны β, применяемые в лечении РС.
- 103. Современные препараты для лечения РС относятся к
- 104. Отечественные препараты для лечения РС: -
- 105. Копаксон ( глатирамера ацетат) 20 мг №
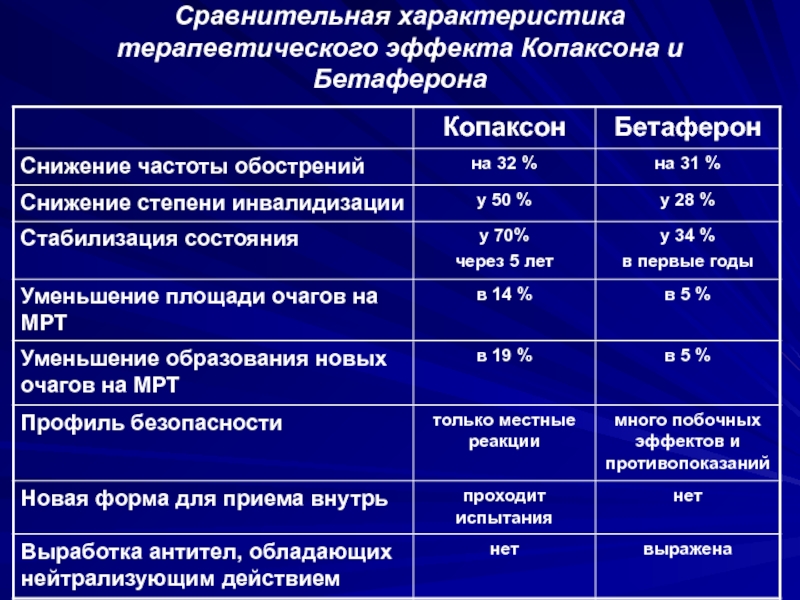
- 106. Сравнительная характеристика терапевтического эффекта Копаксона и Бетаферона
- 107. Препараты второй линии: Митоксантрон – это иммуносупрессант
- 108. Натализумаб (тизабри): 1 раз в 4 недели
- 109. Финголимод (гилениа) Блокирует S 1 P1 рецептор
- 110. Критерии по выбору терапии Вначале меняют препараты первой линииЗатем переходят к препаратам второй линии
- 111. Стратегия терапии:
- 112. Ожидается синтез новых препаратов: терефлунамид Алентузумаб Натализумаб Ритуксимаб Поиск оптимальных препаратов продолжается!
- 113. Таким образом, главным итогом
- 114. Остаются открытыми вопросы :использования цитостатиков
- 115. Благодарю за внимание!
- 116. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1Рассеянный склероз:
диагностика, лечение.
Профессор кафедры неврологии
ВГМУ д м н Гуляева
С.Е.
Слайд 2
Рассеянный склероз –
хроническое прогрессирующее
демиелинизирующее заболевание ЦНС,
поражающее преимущественно лиц молодого возраста.
Слайд 3 Пять особенностей рассеянного склероза:
поражает лиц молодого и среднего возраста;
возникает
в основном у белого населения планеты;
преобладает в северных регионах всех
континентов;отличается многоочаговостью при расположении очагов на разных уровнях путей, реализующих движение;
характеризуется ремитирующим течением.
Слайд 4Сравнительная стоимость ( на 1 больного РС) по сравнению с
другими неврологическими заболеваниями в США
Слайд 5ЭПИДЕМИОЛОГИЯ
Среди заболеваний ЦНС РС занимает третье по частоте место (уступая
сосудистым и эпилепсии ).
В других страна заболеваемость РС
зависит от их географической широты и колеблется от 19 до 64 на 100 000 населения. Наблюдается так называемый градиент широты, когда число первичных случаев РС уменьшается по направлению с севера на юг и с запада на восток.В России зоной высокого риска ( более 50 на 100 000) являются ее Северо-западные территории.
Слайд 6Эпидемиология
Имеются и эндемичные территории с постоянно высокой заболеваемостью, например, район
Горски Катар в Хорватии, города Теплице и Билина в Богемиии
др. Зарегистрированы так же и микроэпидемии или кластеры(гроздья), например, на Фарерских островах (Дания).Чаще болеют молодые женщины и вообще люди в возрасте от 18 до 30 лет.
Слайд 7 У лиц молодого возраста европеоидной расы РС самое распространенное
неврологическое заболевание1
Распространённость РС на
100 000 населения2
РС – это хроническое
аутоиммунное заболевание ЦНСРС страдают до 2,5 млн человек во всём мире1,3
Наибольшему риску подвержены европейцы2
60-140 случаев на 100 000 в северных странах ЕС, США, Канаде, Австралии и Новой Зеландии
до 20 случаев на 100 000 в Центральной и Южной Америке
5 случаев на 100 000 в Азии
У женщин риск развития РС в 2-3 раза выше, чем у мужчин3
РС, как правило, развивается в возрасте 20-40 лет1,3
Слайд 10Особенности распространенности РС в последнем десятилетии
Увеличение числа вновь заболевших;
Максимум роста
в Северной и Центральной Европе, Канаде, США, России;
Увеличение удельного веса
детей и женщин;Болеют лица европейской расы;
Заболевание не встречается у эскимосов, народов Крайнего Севера и Центральной Африки;
Семейный РС составляет 5-10% от всех случаев;
Более раннее начало у женщин;
Менее благоприятные формы и типы течения у мужчин;
Периоды микроэпидемий РС в зонах заболеваемости
Слайд 11Прогноз: независимо от типа течения через 15-20 лет все
больные теряют трудоспособность, а 80% способность к самообслуживанию
Вынуждены
сменить работу
Вынуждены не
работатьИмеют проблемы в передвижении
Имеют проблемы в обслуживании себя
%
%
%
%
%
%
Слайд 12ИСТОРИЧЕСКАЯ СПРАВКА
В 1868 году французский патоморфолог и невролог Жан Мартен
Шарко (1825-1893) обратил внимание на факт обнаружения многоочаговости (рассеянности) поражения
головного и спинного мозга в форме мелких островков глиосклероза (бляшек) при секции лиц, умерших в молодом возрасте, от заболевания с дефектом движений и зрения, которое отличалось ремитирующим течением .Слайд 13ИСТОРИЧЕСКАЯ СПРАВКА
В 1878 г. Луисом Ранвье был открыт миелин и
описаны олигодендроциты, образующие миелин.
С этого времени РС называется демиелинизирующим
заболеванием.Слово «склероз» сохранилось в названии исторически и отражает только конечную стадию формирования фокуса демиелинизации.
Слайд 14ИСТОРИЧЕСКАЯ СПРАВКА
В 1935 г. Томасом Риверсом демиелинизирующее заболевание было воспроизведено
на животных.
В 1942 г. Г.Петте выдвинул понятие о нейроаллергии.
В 1981
г. внедрена магнитно-резонансная томография мозга.
Слайд 15Миелин – это белково-липидная мембрана, которая многократно закручиваясь вокруг нервного
волокна, сопровождает его на всем протяжении, обеспечивая:
защиту;
питание;
изоляцию;
ускорение проведение импульса.
Слайд 17Морфологическая основа
очаги разрушения миелина и осевых цилиндров, преимущественно двигательных путей.
Макроскопически:
наличие, так называемых, «склеротических бляшек» - пятен серовато-розового цвета
различной величины и плотности, преимущественно в перивентрикулярнойзоне головного мозга и в боковых столбах спинного мозга.
Слайд 21Гистология
отражает различную степень выраженности периоксиального повреждения и поражения осевых
цилиндров. Наблюдается разная степень их окраски. В одних случаях повреждение
миелина, в других - восстановление, в третьих - и повреждение и восстановление.Слайд 23Повреждение и потеря аксонов
Аксоны с разрушенной миелиновой оболочкой (треугольные метки)
Распад
аксонов, характерные овоидные утолщения аксонов в местах повреждения (стрелки)
Распад аксонов
типичен для бляшек при РССлайд 24Этиология – не известна,
она имеет две основы для предположений.
1. Наличие
внешнего фактора
- очевидно инфекционного (избирательность поражения путей и
указание на эпидемические вспышки заболевания в отдельных зонах его регистрации).2. Наличие внутреннего фактора
- дефекта набора генов, контролирующих иммунный ответ организма (дебют, формы и течение болезни).
Слайд 25Факторы окружающей
среды
Нарушенный иммунологический ответ
Генетическая
предрасположенность
Возбудители
инфекционных заболеваний
РС
Пусковые механизмы РС
.
Слайд 26Генетика
Полигенное заболевание (нет одного гена). Наиболее типично I L2RA (CD
25 – 5 хромосома)
При проведении геномного поиска (мета-анализа) единственный
универсальный локус был картирован на 6 хромосоме в области молекул HLA II класса главного комплекса гистосовместимости с участием DR 2 (15)Слайд 27Генетическая предрасположенность к рассеянному склерозу имеет сложный характер
У однояйцевых близнецов
пациента с РС шанс развития заболевания составляет 1:31
Генетическая предрасположенность не
связана с генными мутациями1Аллельная вариация в главном комплексе гистосовместимости II класса оказывает наиболее выраженный эффект на генетический риск2
Предрасположенность к РС преимущественно связана с гаплотипами DR2 (DRB1*1501, DRB5*0101 и DQB1*0602), которые вносят основной вклад в повышение риска РС у европеоидов3,4
В крупном мета-анализе были установлены предрасполагающие к РС локусы в TNFRSF1A, IRF8 и CD65
Существует множество других генных полиморфизмов, повышающих предрасположенность к РС (напр., Il7R, Il2R)
Слайд 28Инфекционные факторы
Учитываются ретровирусы, герпес, бактериальные инфекции, вирус Эпштейн-Барра (EBV) –
DNK – вирус.
Имеются доказательства особой связи РС с EBV и
частота связи с мононуклеозом (у больных РС из ЦСЖ выделено 13 клонов клеток специфичных к белку EBV). Слайд 29Факторы окружающей среды, повышающие риск развития РС
1. Giovannoni G and
Ebers G. Curr Opin Neurol 2007; 20:261–268
Вирусные инфекции
вирус Эпштейна-Барр
другие вирусы
(цитомегаловирус, вирус герпеса 6 типа, ретровирусы?)Географическая широта/витамин D
частота выше в умеренных широтах, где меньше воздействие солнечного света
снижена активация провитамина D ультрафиолетом
иммуносупрессивное действие витамина D?
Курение
Слайд 30ПАТОГЕНЕЗ РС
Точный патогенез не известен.
Иммунологические нарушения при PC многообразны и
являются ведущими в механизмах развития заболевания. Считается, что они обусловлены
антигенными структурами центральной нервной системы.Слайд 31Патогенез РС
Сложный и многофакторный
Причины/триггеры неизвестны
Взаимодействие факторов
Инфекционных
Генетических
Иммунологических
Факторов внешней среды
Приводит к ВОСПАЛИТЕЛЬНОМУ
повреждению ЦНС
Ремиттирующее течение
Патологический процесс
Клиническая картина
Нарастание дефицита
Обострения
Время
Слайд 32Гипотеза
Заболевание возникает в организме
с генетически детерминированным дефектом иммунного ответа при воздействии первичного внешнего
патогенного стимула (в виде вирусной инфекции), способного вызвать активацию аутореактивных Т-клеток. Активированные Т-клетки проникают через ГЭБ и атакуют антигены миелина ( клетки глии ). Клетки глии, поглощая и презентируя на своей мембране данные антигены в комплексе с HLA-молекулами II класса, трансформируются в главное звено аутоиммунного процесса. Теперь они выделяют цитокины. Активные метаболиты кислорода, которые выделяются в ходе патологических реакций, запускают реакции окислительного стресса, ускоряя апоптоз. Результатом становится с одной стороны - очаговые разрушения миелина и гибель олигодендроцитов (формирование бляшки ), с другой - под влиянием эндогенных нейротрофических факторов реализуются процессы ремиелинизации. Так возникает сочетание аутоиммунного и нейродегенеративного процессов.Слайд 33События вне ЦНС
Активация аутореактивных анергичных Т-клеток крови
при взаимодействии с антиген-презентирующими (дендритными) клетками.
Пролиферация Т-клеток и их дифференцировка
(Тh1 и Th2).Провоспалительные цитокины активируют В-лимфоциты, макрофаги, другие Т-клетки, а также усиливают экспрессию молекул адгезии
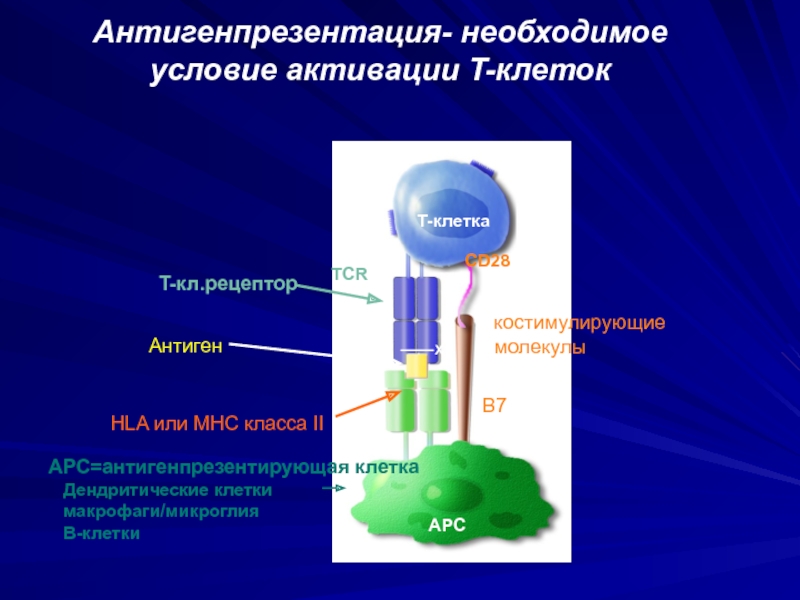
Слайд 34T-клетка
APC
CD28
TCR
X
APC=антигенпрезентирующая клетка
Дендритические клетки
макрофаги/микроглия
B-клетки
костимулирующие
молекулы
HLA или
MHC класса II
Антиген
T-кл.рецептор
B7
Антигенпрезентация- необходимое условие активации T-клеток
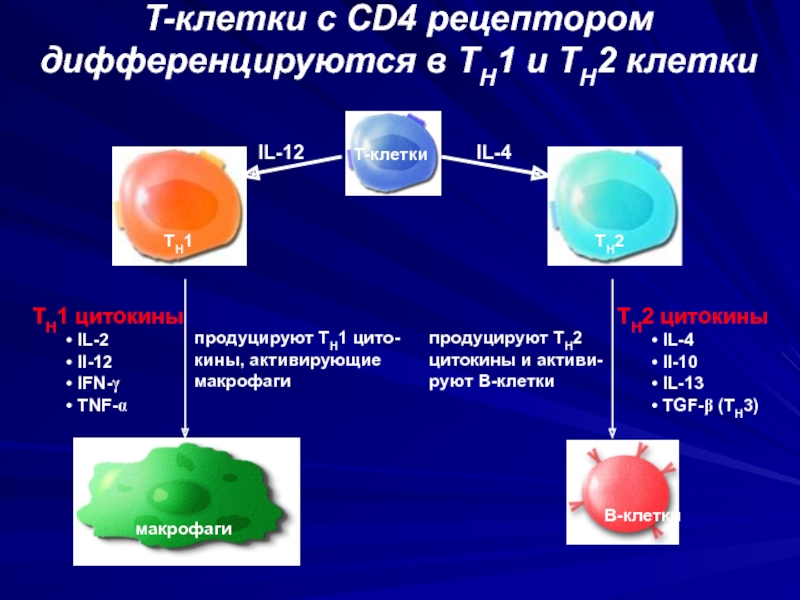
Слайд 35продуцируют TH1 цито- кины, активирующие макрофаги
продуцируют TH2 цитокины и активи-руют
B-клетки
TH1 цитокины
IL-2
Il-12
IFN-γ
TNF-α
TH2 цитокины
IL-4
Il-10
IL-13
TGF-β (TH3)
T-клетки
TH2
макрофаги
IL-12
IL-4
TH1
T-клетки с CD4 рецептором дифференцируются в TH1 и TH2 клетки
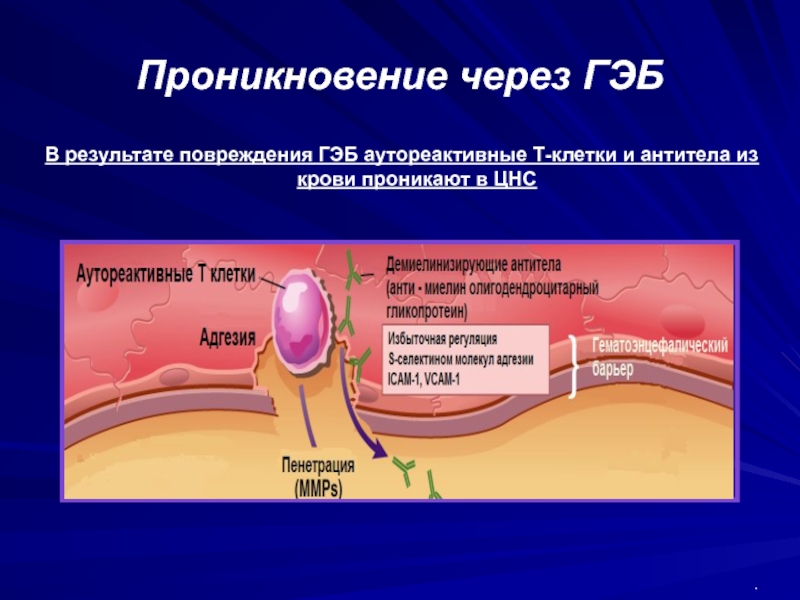
Слайд 36Проникновение через ГЭБ
В результате повреждения ГЭБ аутореактивные Т-клетки и антитела
из крови проникают в ЦНС
.
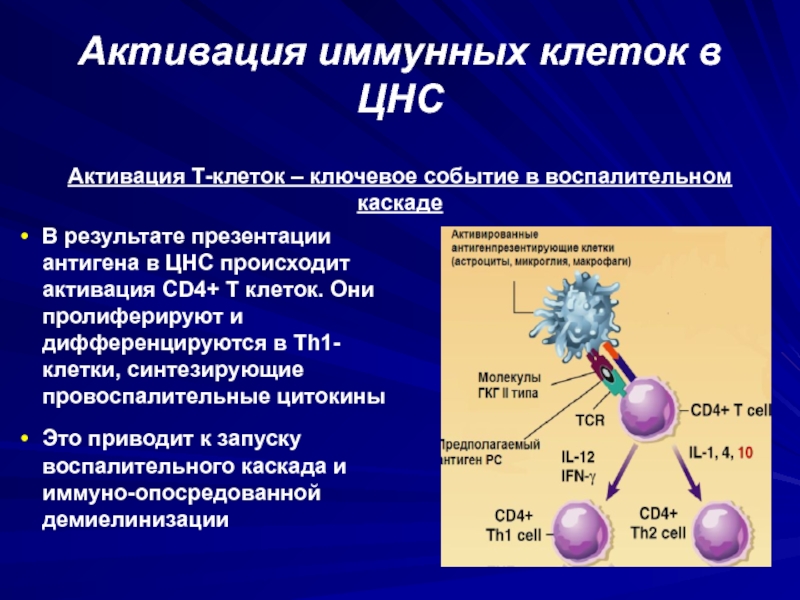
Слайд 37Активация иммунных клеток в ЦНС
В результате презентации антигена в ЦНС
происходит активация CD4+ T клеток. Они пролиферируют и дифференцируются в
Th1-клетки, синтезирующие провоспалительные цитокиныЭто приводит к запуску воспалительного каскада и иммуно-опосредованной демиелинизации
Активация Т-клеток – ключевое событие в воспалительном каскаде
Слайд 39Повреждение и потеря аксонов
Аксоны с разрушенной миелиновой оболчкой (треугольные метки)
Распространение
демиелинизации приводит к распаду аксонов
Распад аксонов, характерные овоидные утолщения аксонов
в местах повреждения (стрелки)Распад аксонов типичен для бляшек при РС
Слайд 40
Демиелинизация
Нейрональное и аксональное
повреждение
Воспаление
Три компонента в патогенезе рассеянного склероза:
.
Слайд 42
Клиника
отражает чередование процессов демиелинизации и ремиелинизации двигательных путей. Поражение их различных уровней приводит к нарушению движений и координации, развитию патологии функции тазовых органов.У каждого больного имеется свой индивидуальный набор симптомов и их особое сочетание.
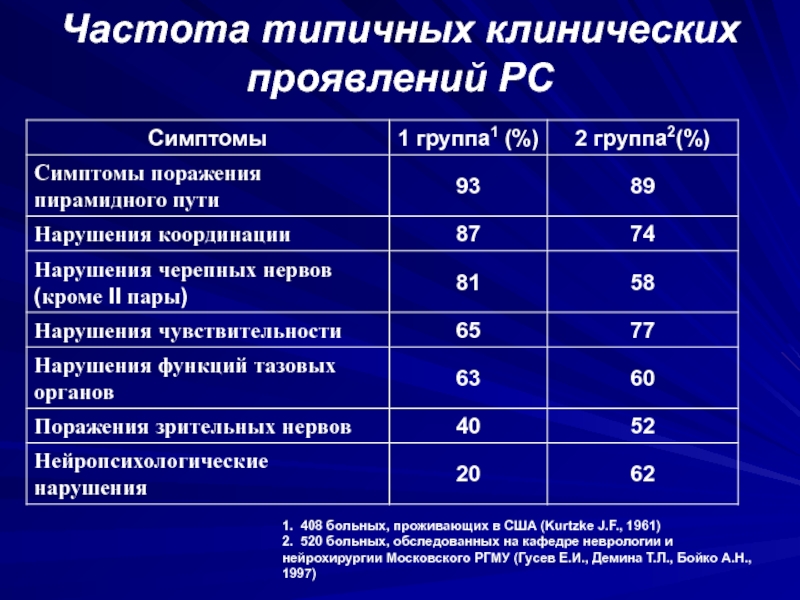
Слайд 44Частота типичных клинических проявлений PC
1. 408 больных, проживающих в США
(Kurtzke J.F., 1961)
2. 520 больных, обследованных на кафедре неврологии
и нейрохирургии Московского РГМУ (Гусев Е.И., Демина Т.Л., Бойко А.Н., 1997)Слайд 46
Течение
рассеянного склероза зависит от:
Длительности ремиссии
(от нескольких месяцев до 10 лет);Частоты обострений;
Степени восстановления функций;
Скорости прогрессирования необратимых нарушений.
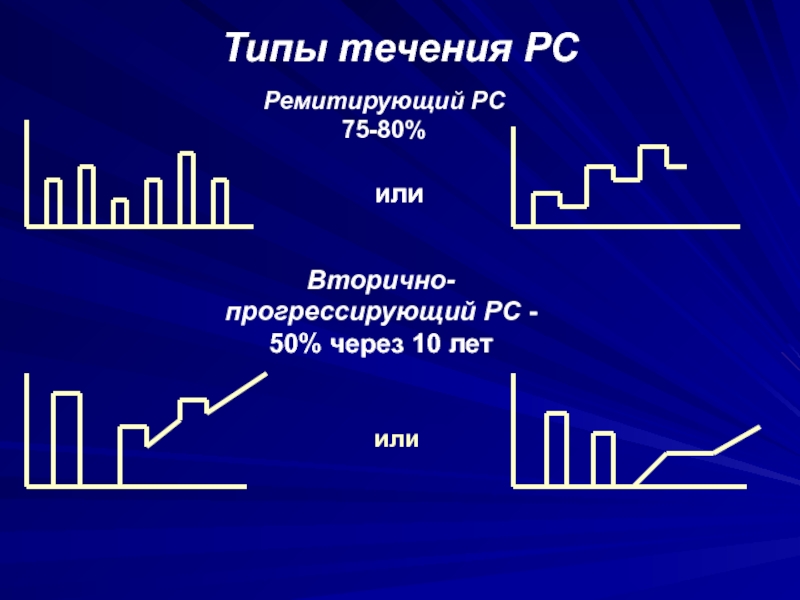
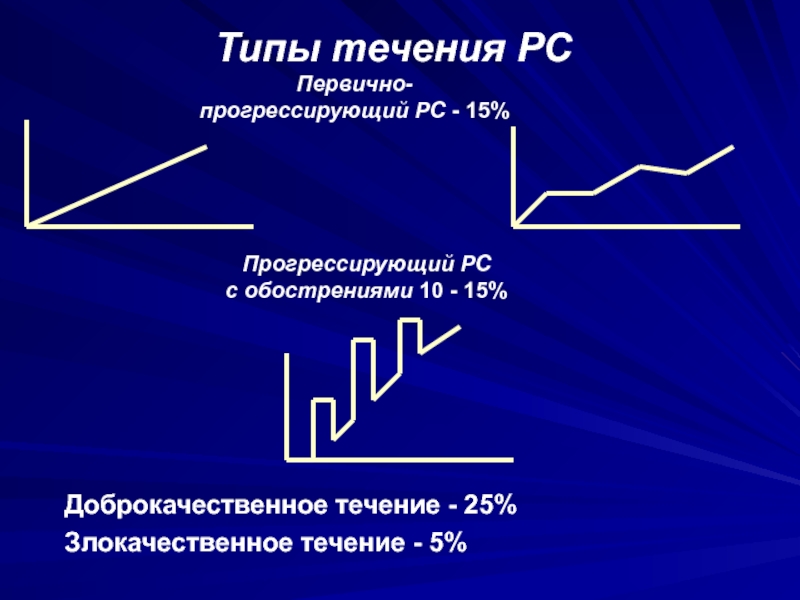
Слайд 48Типы течения РС
Доброкачественное течение - 25%
Злокачественное течение - 5%
Первично-
прогрессирующий РС
- 15%
Прогрессирующий РС
с обострениями 10 - 15%
Слайд 49
Через 6 - 10 лет после дебюта у 30-40% больных
с ремиттирующим РС развивается вторично-прогрессирующий РС
Через 11 - 15 лет
вторично- прогрессирующий РС выявляется у 58% больныхЧерез 25лет вторично- прогрессирующий РС выявляется у 90% больных
Более чем у 80% пациентов с ремиттирующим РС в дальнейшем развивается
вторичное прогрессирование
годы
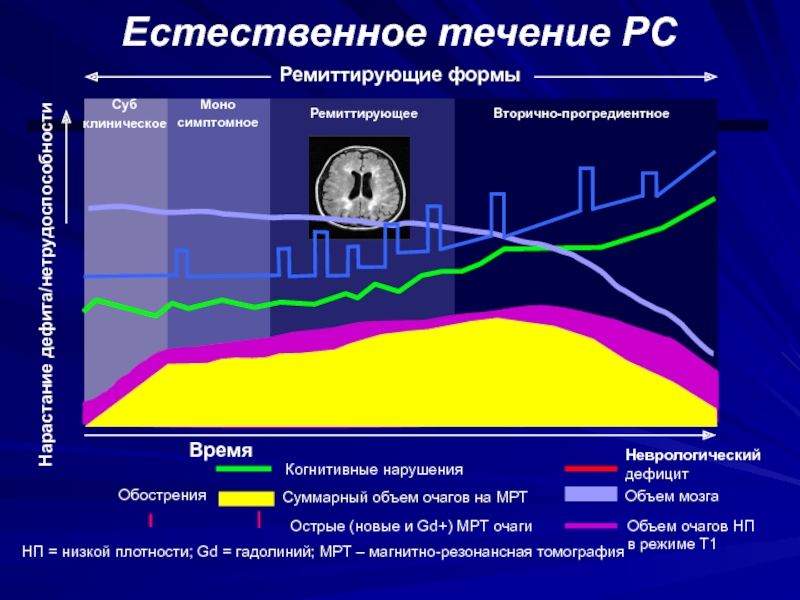
Слайд 50Естественное течение РС
НП = низкой плотности; Gd = гадолиний; МРТ
– магнитно-резонансная томография
Ремиттирующие формы
Время
Нарастание дефита/нетрудоспособности
Суммарный объем очагов на МРТ
Острые
(новые и Gd+) МРТ очагиКогнитивные нарушения
Суб
клиническое
Моно
симптомное
Ремиттирующее
Вторично-прогредиентное
Обострения
Слайд 51Критерии диагностики РС
I.Критерии Шумахера (1965) – «диссеминация в месте и
времени»
II.Критерии Позера (1983) –
«2 обострения + 2 очага»
III.Критерии Мак
Дональда (2001, 2005, 2010) –
«2 обострения + 2 очага + »
Слайд 52 В настоящее время «золотым стандартом» диагностики РС являются:
данные анамнеза
клиническая оценка
заболевания
результаты МРТ
исследование ликвора
(Barkhof F., Filippi M., 1995)
Результаты иммунологических, биохимических,
нейрофизиологических исследований имеют вспомогательное значение в диагностике заболеванияДо настоящего времени нет патогномоничных для РС лабораторных тестов, в силу чего диагноз РС остается диагнозом в первую очередь клиническим
Слайд 54Особое значение придается результатам магнитно-резонансной томографии, как основе постановки диагноза,
что зачастую приводит к игнорированию клиники и постановки диагноза чисто
по данным МРТ.Учитывая тенденцию к смягчению критериев диагноза РС, необходимо поменять тактическую схему диагностики.
Слайд 55Этапы диагностики РС
Соответствие критериям РС
Дифференциальная диагностика
Дальнейшее уточнение диагноза
- тип
течения
- стадия процесса
- синдромальный диагноз
- степень инвалидизации
- патогенетические механизмы,
преобладающие у данного пациентаСлайд 56Клинические признаки, свидетельствующие в пользу диагноза РС
1. Возраст начала заболевания
от 10 до 59 лет;
2. Ремиттирующий характер заболевания с двумя
и более эпизодами ремиссий;3. Достоверное повреждение в двух и более участках ЦНС, с длительностью проявлений не менее 24 часов, которые появились с интервалом не менее чем в 1 месяц («диссеминация в месте и времени»);
4. Наличие поражения двух и более систем (глазодвигательной, зрительной, вестибулярной, мозжечковой, пирамидной и др.);
Слайд 57Клинические признаки, свидетельствующие в пользу диагноза РС
5. Преимущественное поражение белого
вещества;
6. Лабильность, обратимость симптомов (особенно в начале заболевания);
7. Отсутствие в
дебюте заболевания признаков поражения периферической нервной системы;8. Наличие клинических диссоциаций, в том числе между субъективным состоянием и объективными данными;
9.Ухудшение симптоматики при повышении температуры (симптом Утгоффа, тест горячей ванны)
10. Отсутствие других (лучших) объяснений симптоматики
Слайд 58 Синдром клинической диссоциации часто является косвенным признаком диссеминации в
месте и отражает наслоение симптомов поражения различных проводящих систем или
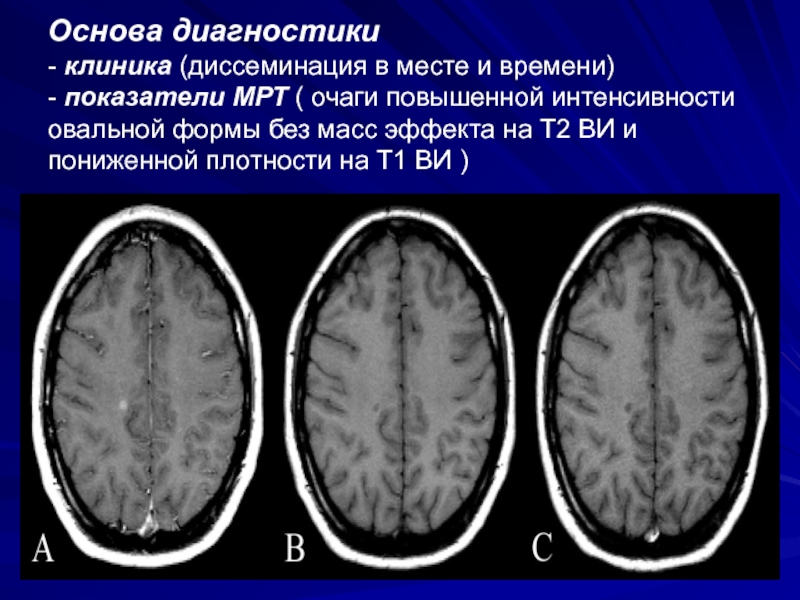
разных уровней поражения, но оценивается только в комплексе с другими проявлениями заболевания.Слайд 59Основа диагностики - клиника (диссеминация в месте и времени) - показатели МРТ
( очаги повышенной интенсивности овальной формы без масс эффекта на
Т2 ВИ и пониженной плотности на Т1 ВИ )Слайд 60Причины выявления очагов измененной плотности на МРТ
Возможность выявления очагов патологии на МРТ связана с характером воспаления
– нарушением четко сформированного порядка воды между слоями миелиновой оболочки. Поскольку вода имеет более длительное время релаксации в магнитном поле, накопление парамагнитного контраста в зонах активного воспаления проводников с миелином позволяет определить динамику их морфологической структуры : активные очаги характеризуются большим накоплением контраста и особой яркостью, в старых - контраст накапливается по периферии и создает впечатление об их увеличении.Слайд 61Сроки проведения МРТ - исследований - не ранее, чем через 6
недель после начала обострения.
Этапы использования МРТ в диагностике РС:
До 1988
г. – критерии Ч. Позера (1983);После 1988 г. - критерии Farekas,1988;
Paty, 1988 Barknoff, 1997
- С 2001 г. - Mc Donald, 2001, 2011
Слайд 62Типичные МРТ-находки при РС:
- “Открытое кольцо” при накоплении контраста
- Перивентрикулярные
очаги (иногда сливающиеся)
- Вовлечение мозолистого тела (пальцы Доусона)
- Вовлечение инфратенториальных
структур- Вовлечение U-образных волокон, прилежащих к коре
- Вовлечение височной доли
- Овальная форма очагов
- Накопление контраста в некоторых очагах
Но диагноз РС никогда не должен ставиться на основании МРТ!!!
Слайд 68ДИАГНОСТИКА
МРТ (режим Т2): томограмма на уровне глубокого белого вещества указывает
на наличие трех гиперинтенсивных очагов.
Слайд 69ДИАГНОСТИКА
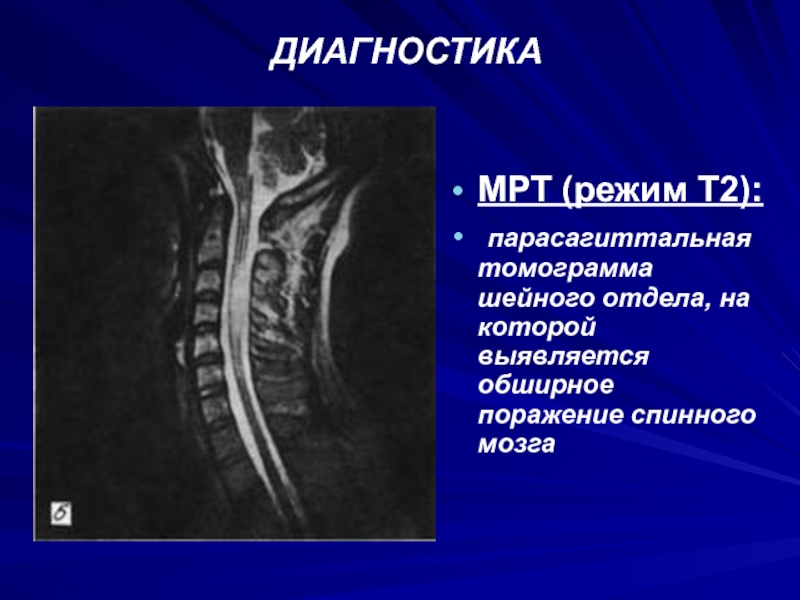
МРТ (режим Т2):
парасагиттальная томограмма шейного отдела, на которой выявляется
обширное поражение спинного мозга
Слайд 70ДИАГНОСТИКА
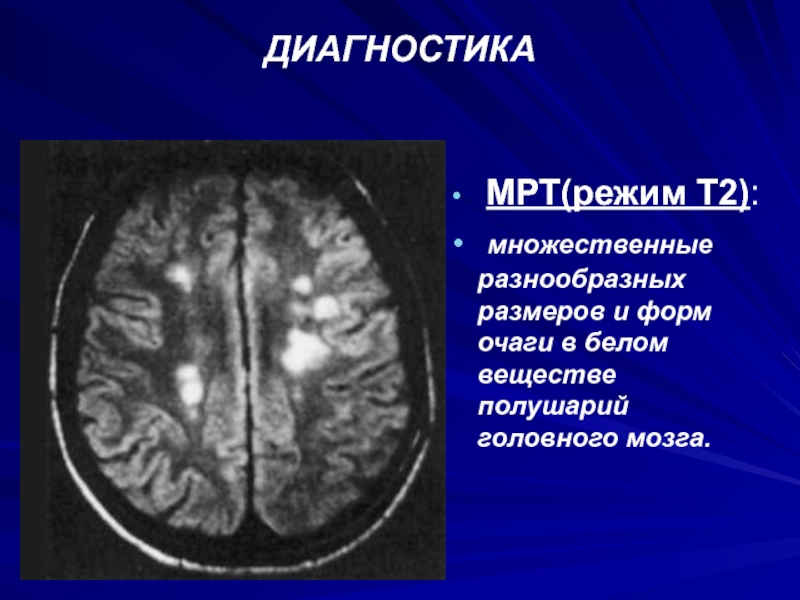
МРТ(режим Т2):
множественные разнообразных размеров и форм очаги в
белом веществе полушарий головного мозга.
Слайд 71ДИАГНОСТИКА
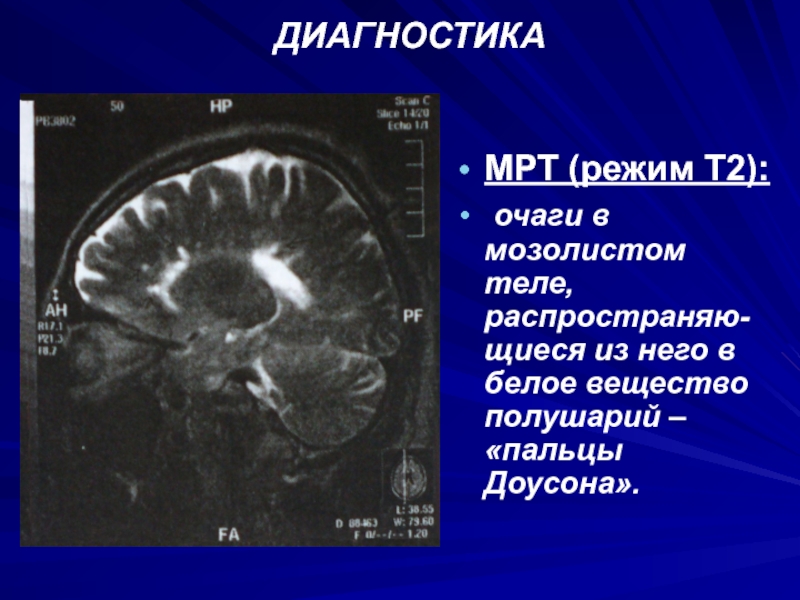
МРТ (режим Т2):
очаги в мозолистом теле, распространяю-щиеся из него
в белое вещество полушарий – «пальцы Доусона».
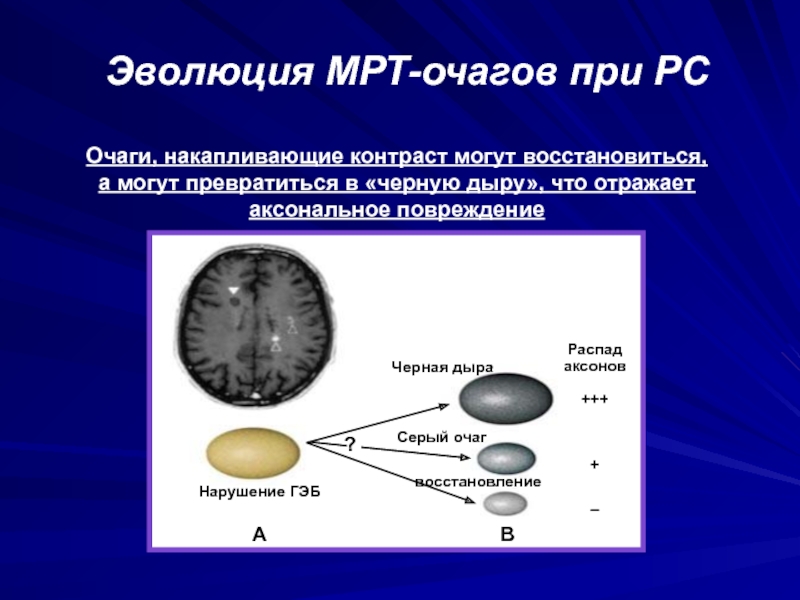
Слайд 74Эволюция МРТ-очагов при РС
.
Очаги, накапливающие контраст могут восстановиться, а могут
превратиться в «черную дыру», что отражает аксональное повреждение
Слайд 75Сложность дифференциальной диагностики РС обусловлена:
Изменением течения заболевания («мягкие», доброкачественные формы,
увеличение числа первично-прогрессирующих форм, детский РС и др.)
Универсальностью патогенетических механизмов,
лежащих в основе повреждения нейронов и глии (нарушения иммунного статуса, нарушения микроциркуляции, активация ПОЛ и др.)Неспецифичностью основных клинических и морфологических признаков заболевания
Переоценкой роли дополнительных методов (МРТ) и недооценкой клинических данных
Слайд 76 Необходимо отметить возможность существования у одного пациента и очагов,
типичных для РС, и иных, в частности - «сосудистых» очагов,
что отражает параллельно текущие патологические процессы – аутоиммунной воспалительной демиелинизации и хронической ишемии головного мозга, что можно видеть, например, в случае развития артериальной гипертензии у пациента с рассеянным склерозом.Слайд 77Признаки, делающие РС сомнительным – клинические «красные флаги» (1)
Нормальный неврологический
статус
Возраст дебюта до 16 и после 50
Семейный анамнез (2 и
более больных с демиелинизирующим заболеванием ЦНС)Длительное благоприятное течение (в течение 5 лет – незначительные симптомы)
Неуклонное прогрессирование заболевания (для РРС)
Ведущей жалобой является боль
Признаки психиатрической патологии (соматоформные расстройства и др.)
Признаки системности поражения
Лихорадка
Слайд 78Наличие общемозгового синдрома
(нарушение уровня сознания)
Признаки поражения
коры больших полушарий (значительная ранняя деменция, эпилептические приступы, афазия и
др.)Признаки поражения периферической нервной системы на ранних стадиях (невропатии, фасцикуляции)
Выпадение полей зрения по типу гемианопсии
Экстрапирамидные нарушения
Остро возникший гемипарез или глухота
Отсутствие типичных для РС симптомов (оптических невритов, тазовых нарушений, с. Лермитта и др.)
Признаки, делающие РС сомнительным – клинические «красные флаги» (2)
Слайд 79Параклинические красные флаги
МРТ-признаки, делающие диагноз РС сомнительным
- Нормальная МРТ-картина головного
мозга (1,5Т)
- Очень маленькие очаги
- Подкорковая локализация (внутренняя капсула)
- Преимущественно
субтенториальная локализация- Значительное вовлечение серого вещества (базальные ганглии)
- Симметричные сливные очаги в полушариях
- Значительный масс-эффект
- Фокальная атрофия мозжечка, ствола
- Отсутствие перивентрикулярных очагов или очагов в мозолистом теле
Слайд 80ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
Аутоиммунные заболевания: гранулематозный ангиит, системная красная волчанка, узелковый периартериит,
гранулематоз Вегенера, синдром Шегрена.
Инфекционные заболевания: боррелиоз, ВИЧ-инфекция, нейросифилис.
Воспалительные заболевания: острый
диссеминированный энцефаломиелит, саркоидоз, болезнь Бехчета. Слайд 81ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
Гередитарные заболевания: адренолейкодистрофия,зрительная атрофия Лебера, спиноцеребеллярные дегенерации, митохондриальные энцефалопатии.
Другие заболевания: подострая комбинированная дегенерация
спинного мозга (дефицит витамина В12),
мальформация Арнольда-Киари,
опухоли головного мозга.
Слайд 82Расширенная Шкала Инвалидизации
(EDSS)
0 Норма в неврологическом статусе
Признаков
инвалидизации нет. Только микросимптомы
Легкие признаки инвалидизации только в одной функциональной
системе (ФС)Передвигается самостоятельно. Умеренные признаки инвалидизации в одной ФС
Может пройти без посторонней помощи или остановки коло 500 метров, относительно выраженные признаки инвалидизации в одной ФС
Может пройти без посторонней помощи или остановки коло 200 метров, Повседневная активность нарушена
Ходьба с периодической или односторонней поддержкой около 100 метров
Не может пройти даже и 5 метров без помощи. Прикован к инвалидной коляске, в которой передвигается самостоятельно
Прикован к кровати или передвигается в инвалидной коляске. Нуждается в посторонней помощи
Беспомощный, прикованный к постели больной
Заболевание является причиной смерти
Слайд 84 Задачи : - купировать обострение инвалидизации; - не допустить обострения
в период ремиссии (стабилизировать патологический процесс); - замедлить прогрессирование на этапе
вторичной прогредиентности; - предупредить трансформацию ремитирующего течения во вторично-прогредиентную форму.Слайд 85 Достижения в лечении : - создание нового поколения
кортикостероидных препаратов (метилпреднизолон); - предложение нового метода иммуносупрессии – плазмофереза; - разработка
новой методики иммуномодулирующей терапии в период ремиссии.Слайд 86Терапия обострений (стандарт терапии) : Глюкокортикостероиды - предпочтительна пульс-терапия метилпреднизолоном. Метипред
в/в 500-1000 мг на 400 мл р-ра Na Cl 3 дня
подряд, затем через день 3-4 раза.Слайд 87Преимущества высоких доз преднизолона : - достаточно безопасны; - не вызывают привыкания; -
снижают риск развития обострений в
дальнейшем.
Слайд 88 Побочные эффекты метилпреднизолона : - желудочно-кишечные кровотечения; - повышение риска переломов
костей;
- аритмии;
- анафилактические реакции;
- возбуждение, эйфория.
Слайд 89 Стандарт обследования перед
назначением кортикостероидов: - гастроскопия; - клин. анализ крови; - об. анализ мочи; - ЭКГ.
Тактика ведения во время лечения метипредом: - щадящая диета; - назначение антацидных средств; - назначение калийсодержащих препаратов; - ограничение приема жидкости; - контроль АД.Слайд 90 Методика проведения плазмофереза: 1. Стартовая – 5 операций
в течение 2-х недель при условии удаления за одну процедуру
1,5 объема плазмы. 2. Стационарная – последующие еженедельные операции в течение 6 недель.Слайд 91 Методика сочетания плазмофереза с метипредом (при грубом неврологическом
дефиците и нарушении витальных функций) : 1. Метипред
500 – 1000 мг ежедневно от 1 до 5 суток 2. Плазмоферез 1 – 4 сеанса по стандартной схемеСлайд 93Группы препаратов - Первая линия: Бетаферон, Ребиф, авонекс, инфибета, экставия, ронбетал; копаксон -
Вторая линия: митоксантрон, гилениа (финголимод), тизабри (натализумаб) - Третья линия: пересадка аутологичных клеток
костного мозгаСлайд 95 История открытия
интерферонов 1957 г. – открытие интерферонов (Исаак и Линдерман). 1983 г. –
с помощью модификации гена β-интерферона получен первый интерферон- β-1б, пригодный для применения в клинике (коммерческое название - Бетаферон). 1986 г. – начало клинических испытаний. 1988 г. – первые результаты по использованию БетаферонаСлайд 96 Интерфероны – группа, включающая: - около 20
интерферонов ά - один β-интерферон - один j-интерферон Это очищенный, стерильный,
белковый продукт, полученный методом рекомбинации ДНК из штамма E. Coli.. Состоит из 165 аминокислот.Слайд 97 Механизм действия интерферонов изучен недостаточно. Предполагают,
что они: - снижают проницаемость ГЭБ; - подавляют активность гамма-интерферонов (цитокинов); - подавляют
активность Т-лимфоцитов; - снижают экспрессию HLA молекул антигенпредставляющими клетками.Слайд 98 Показания к назначению Бетаферона: - ремитирующее течение РС; - наличие
не менее 2-х обострений за последние 2 года; - способность к
самостоятельному передвижению (не более 5,5 баллов по шкале EDSS).Слайд 99 Причины разочарований в использовании интерферонов: - дозозависимый эффект; -
наличие множества противопоказаний; - большой процент побочных эффектов; - выработка антител к
самим интерферонам (неразрешимая проблема).Слайд 100 Противопоказания к назначению интерферонов β –
1б : - нейродегенеративные заболевания; - склонность к депрессиям и суицидам; - беременность
и лактация; - повышенная чувствительность к интерферону β - 1б; - лечение антиконвульсантами; - лечение препаратами, токсически влияющими на ферменты печени.Слайд 101 Побочные эффекты при лечении интерферонами β – 1б
: - гриппоподобные состояния; - сердечно-сосудистая недостаточность; - гематологические реакции (лейкопения, тромбоцитопения); - усиление
неврологических симптомов и появление новых; - депрессия с суицидальными мыслями;Слайд 103Современные препараты для лечения РС относятся к категории дорогостоящих, их
применение требует больших затрат из государственного бюджета. В связи с
этим, актуально внедрение в практику биоаналогов, в том числе - отечественных, не уступающих по эффективности, переносимости и безопасности оригинальному препарату, у которого закончился срок патентной защиты
Слайд 104Отечественные препараты для лечения РС: - Ронбетал – первый отечественный препарат
рекомбинантного человеческого интерферона beta - 1 b (2009);
- Инфибета – Российский биоаналог beta интерферона - 1 b
Слайд 105Копаксон ( глатирамера ацетат) 20 мг № 28
единственный антигенспецифичный препарат
для лечения РС, неинтерфероновой природы;
смесь синтетических полипептидов, образованных 4 аминокислотами;
имеет
сходство с основным белком миелина.Механизм действия:
образует с главным комплексом гистосовместимости более прочную связь, чем ОБМ, вытесняя его из тримолекулярного комплекса и является «ложной мишенью» для аутоагрессивных Т-лимфоцитов (блокирует аутоиммунные реакции);
активация выработки противовоспалительных цитокинов ( ИЛ-4, ИЛ-10);
активация выработки нейротрофических факторов.
Слайд 107Препараты второй линии: Митоксантрон – это иммуносупрессант 20 мг в/в 1 раз
в 3 месяца (5мг/л) 20 мг в/в 1 раз в месяц
в сочетании с 1 г метилпреднизолона в течение 6 месяцев (но могут быть злокачественные заболевания крови) Поэтому его лучше в виде индукции, то есть перед курсом лечения интерферонами и копаксоном однократно.Слайд 108Натализумаб (тизабри): 1 раз в 4 недели тем пациентам, у которых нет
положительного эффекта и агрессивное проявление патологии
(могут развиться шоковые реакции)
Слайд 109Финголимод (гилениа) Блокирует S 1 P1 рецептор При этом лимфоциты Т1
не могут выходить из лимфоузлов. Обладает нейропротективным действием. Показан при агрессивном типе
течения Таблетированный препарат (0,5 мг) На фоне 1 дозы замедление сердечного ритма м.б. AV блокада, внезапная смерть, ИМ, усиление брадикардии (первые 6 мес. мониторинг ЭКГ)Слайд 110Критерии по выбору терапии
Вначале меняют препараты первой линии
Затем переходят
к препаратам второй линии
Слайд 111Стратегия терапии:
- Раннее начало! (можно даже при первом обострении, если имеется
МРТ-подтверждение) - Использовать 2 варианта: 1 – начинать с более сильного препарата; 2 – начинать с менее сильного препарата. - Учитывать симптом опережения препаратом, т.е. - если при назначении Бетаферона, на 6 – 18 месяц низкий эффект (образуются нейтрализующие антитела и м.б. усугубление симптомов), то переходить на копаксон! - При злокачественном течении, если нет эффекта от препаратов первой линии, переходить к препаратам второй линии!Слайд 112Ожидается синтез новых препаратов:
терефлунамид
Алентузумаб
Натализумаб
Ритуксимаб
Поиск оптимальных препаратов продолжается!
Слайд 113 Таким образом, главным итогом последнего 25-летия явилось
:
возможность причислить РС в число курабельных заболеваний;
разработка системы лечения
обострений;синтез новых фармакологических препаратов, модулирующих течение РС в фазу ремиссии;
надежда на внедрение новой формы Копаксона для приема внутрь;
синтез и внедрение новых препаратов интерфероновой природы.