Слайд 1БОЛЕЗНИ ПЕЧЕНИ
Выделяют следующие группы заболеваний печени:
гепатозы
гепатиты
циррозы
рак печени.
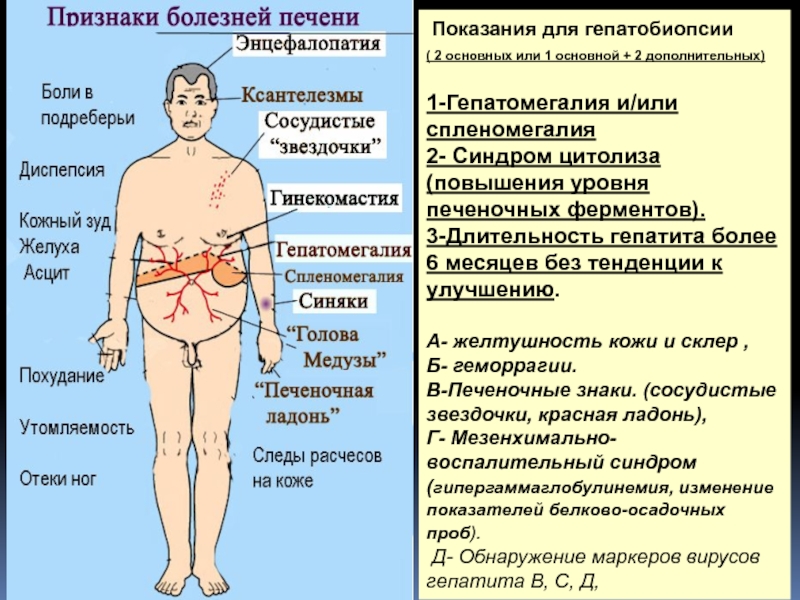
Слайд 2 Показания для гепатобиопсии
( 2 основных или 1 основной +
2 дополнительных)
1-Гепатомегалия и/или спленомегалия
2- Синдром цитолиза (повышения уровня
печеночных ферментов).
3-Длительность гепатита более 6 месяцев без тенденции к улучшению.
А- желтушность кожи и склер ,
Б- геморрагии.
В-Печеночные знаки. (сосудистые звездочки, красная ладонь),
Г- Мезенхимально- воспалительный синдром (гипергаммаглобулинемия, изменение показателей белково-осадочных проб).
Д- Обнаружение маркеров вирусов гепатита В, С, Д,
Слайд 3ГЕПАТОЗЫ
• По происхождению различают наследственные и приобретенные гепатозы
• Приобретенный гепатоз
может быть острым и хроническим
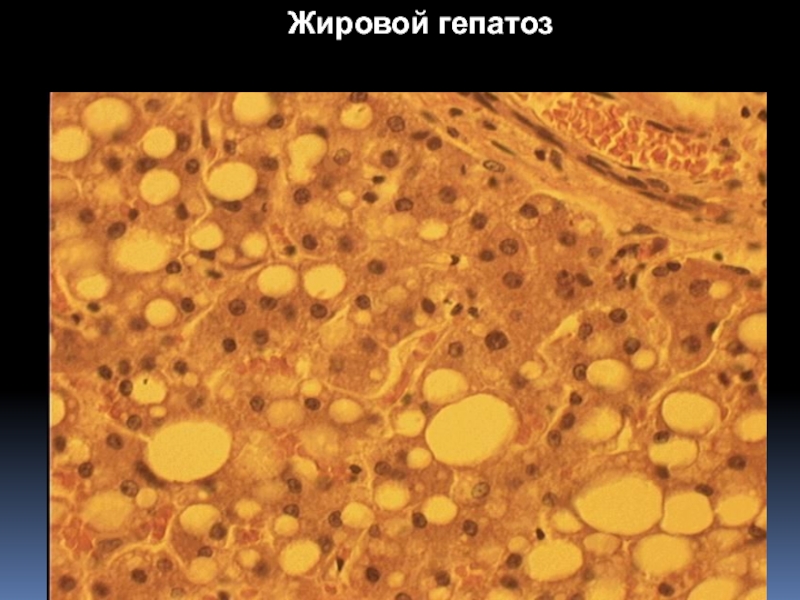
Среди острых приобретенных гепатозов наибольшее значение
имеет массивный прогрессирующий некроз печени, а среди хронических — жировая дистрофия печени.
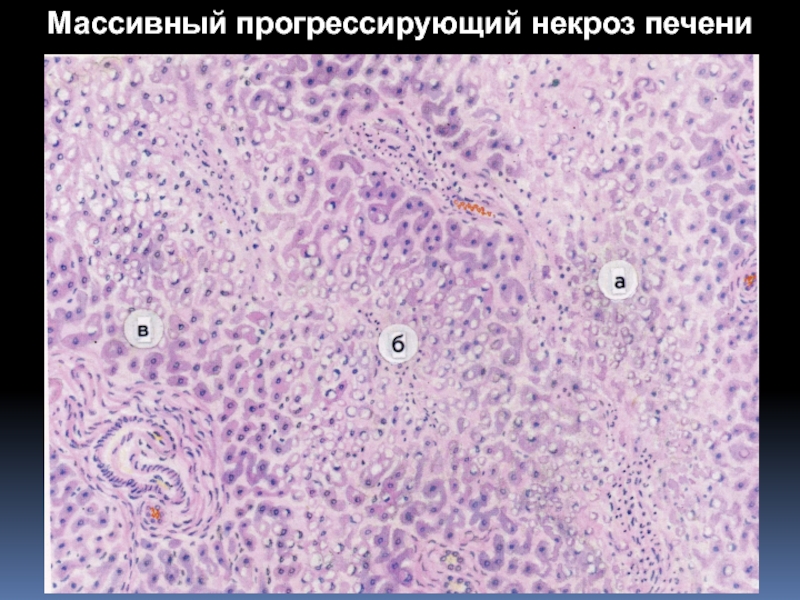
Слайд 4Массивный прогрессирующий некроз печени — заболевание, протекающее остро (редко хронически),
характеризующееся массивным некрозом ткани печени и печеночной
недостаточностью.
Слайд 5
Массивный прогрессирующий некроз печени
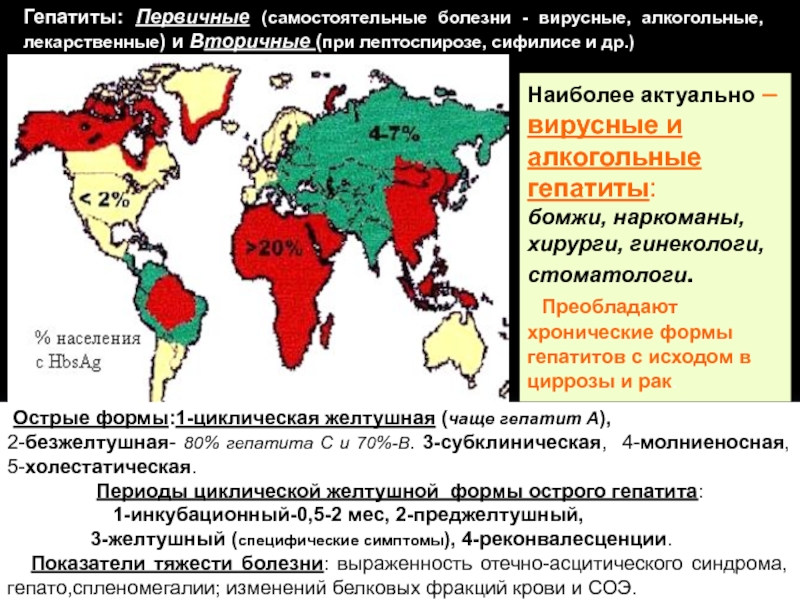
Слайд 7Гепатиты: Первичные (самостоятельные болезни - вирусные, алкогольные, лекарственные) и Вторичные
(при лептоспирозе, сифилисе и др.)
Острые формы:1-циклическая желтушная (чаще
гепатит А),
2-безжелтушная- 80% гепатита С и 70%-В. 3-субклиническая, 4-молниеносная, 5-холестатическая.
Периоды циклической желтушной формы острого гепатита:
1-инкубационный-0,5-2 мес, 2-преджелтушный,
3-желтушный (специфические симптомы), 4-реконвалесценции.
Показатели тяжести болезни: выраженность отечно-асцитического синдрома, гепато,спленомегалии; изменений белковых фракций крови и СОЭ.
Наиболее актуально – вирусные и алкогольные гепатиты:
бомжи, наркоманы, хирурги, гинекологи, стоматологи.
Преобладают хронические формы гепатитов с исходом в циррозы и рак.
Слайд 8ГЕПАТИТЫ
• По течению гепатиты могут быть острыми и хроническими
Слайд 91) Гепатит А (эпидемический гепатит, болезнь Боткина)
• Вызывается РНК-вирусом
• Путь
заражения фекально-оральный
• Инкубационный период 15—45 дней
• Характерны циклическая желтушная или
безжелтушная формы
• Заболевание заканчивается выздоровлением и полной элиминацией вируса (изредка возможна хронизация)
• Носительства вируса и перехода в хронический гепатит не отмечается
Слайд 102) Гепатит В.
• Вызывается ДНК-вирусом, состоящим из сердцевины, содержащей ДНК-геном,
ДНК-полимеразу, сердцевинный (глубинный) антиген HBcAg и HBeAg, и внешней липопротеидной
оболочки, содержащей HBsAg. Полный вирион носит название «частица Дейна»
• Путь передачи парентеральный (при инъекциях, переливаниях крови, любых медицинских манипуляциях), трансплацентарный, половой
Слайд 11• Инкубационный период 40—180 дней
• Часто сопровождается носительством вируса и
переходом в хронический гепатит
• Определение антигенов вируса в сыворотке и
гепатоцитах имеет большое значение HBsAg — показатель носительства вируса (при определении спустя 6 мес от начала заболевания), нали-
чие HBeAg в гепатоците указывает на репликационную активность вируса
Слайд 123) Гепатит С.
• Вызывается РНК-вирусом
• Путь передачи парентеральный, составляет основную
массу «трансфузионного» вирусного
гепатита
• Инкубационный период 15—150 дней
• Быстро прогрессирует с
развитием хронических форм гепатита
Слайд 13МОРФОЛОГИЧЕСКИЕ НЕСПЕЦИФИЧЕСКИЕ МАРКЕРЫ ХРОНИЧЕСКОГО ГЕПАТИТА B И C
Слайд 144) Гепатит D
• Вирус гепатита D — дефектный РНК-вирус, который
может реплицироваться (а следовательно, вызывать заболевание) только при наличии вируса
гепатита В Рассматривается как суперинфекция
• Заболевание протекает более тяжело, чем просто гепатит В
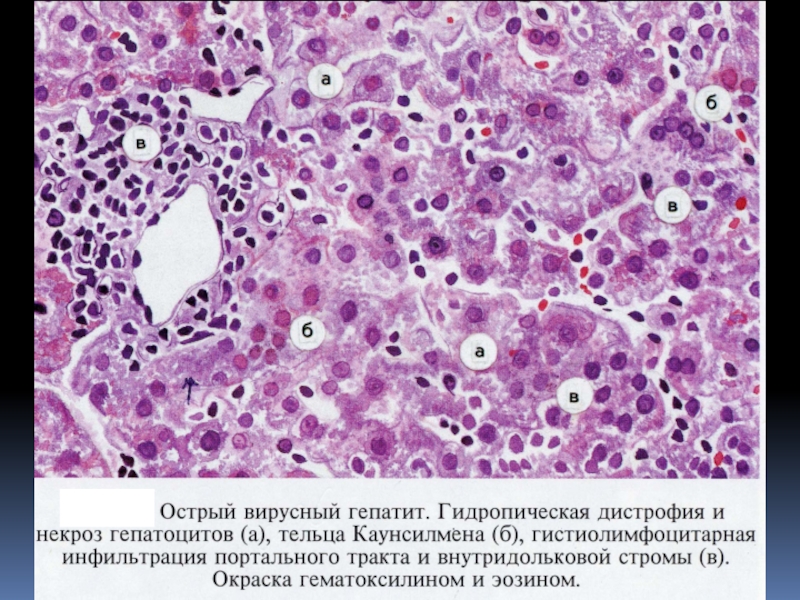
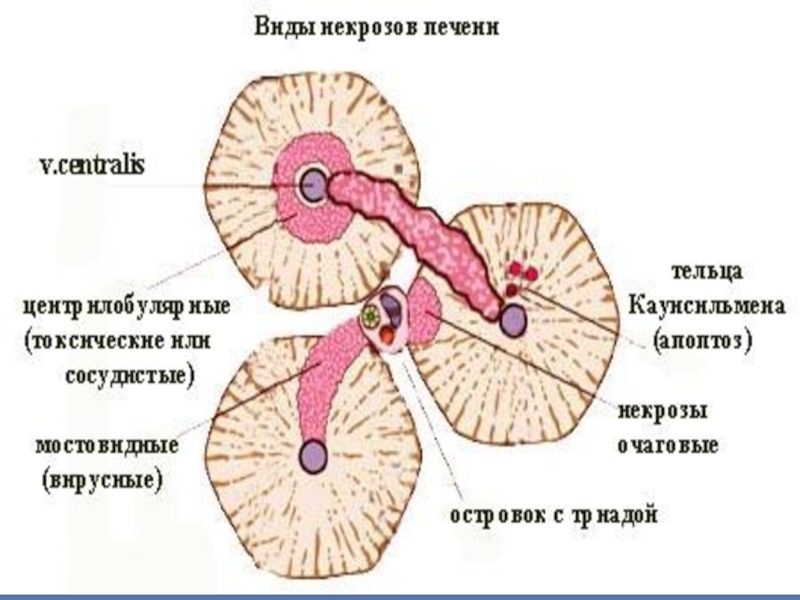
Слайд 16Гепатиты (преобладает воспаление)
а)
Острые: Лейкоцитарная инфильтрация, пролиферация звездчатых ретикулоэндотелиоцитов, гидропическая дистрофия и некрозы.
центральная
вена(норма)
Некрозы в центре
дольки
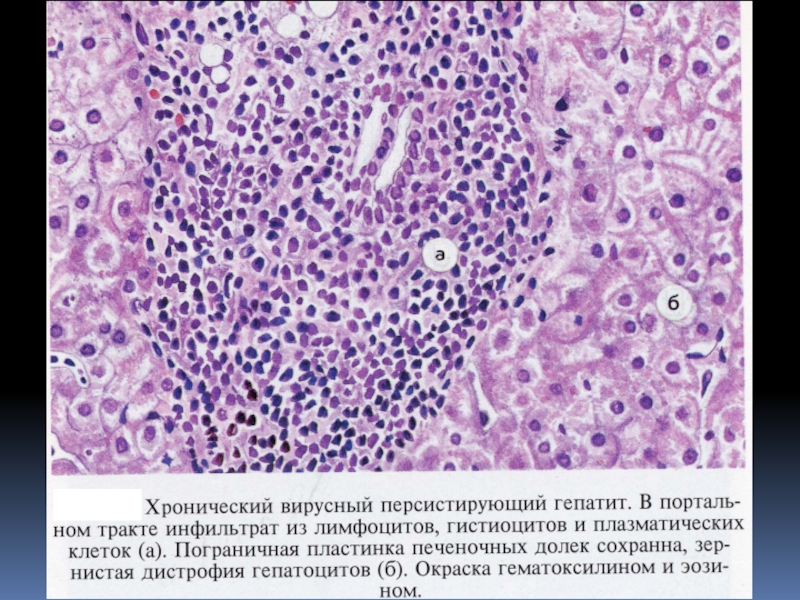
Слайд 17Хронический персистирующий гепатит
характеризуется:
лимфоцитарной инфильтрацией только портальных трактов;
сохранением нормальной архитектоники печени;
отсутствием
или редким некрозом клеток печени;
хорошим прогнозом.
Обычно при хроническом персистирующем гепатите
наблюдается излечение даже без специфического лечения. Исключение составляет ХПГ при вирусном гепатите С, при котором часто наблюдается прогрессия до ХАГ и цирроза.
Слайд 18Хронический активный гепатит характеризуется:
пограничными (по периферии дольки на границе с
портальными трактами) и мостовидными (некроз двух долек с вовлечением портального
тракта, лежащего между ними) некрозами;
инфильтрацией портальных трактов и паренхимы печени;
высоким риском развития цирроза печени.
Слайд 19Микроскопически достоверным признаком ХАГ являются пограничные некрозы, которые являются результатом
воспалительной деструкции клеток печени, расположенных рядом с воспаленным портальным трактом.
Это приводит к постепенному уменьшению числа клеток в дольке и нарушении нормальной архитектоники печени. Иногда при биопсии обнаруживаются специфические признаки, указывающие на причину ХАГ: гиалин Мэллори при алкоголизме, большое количество плазмоцитов и “розеток” из набухших эпителиальных клеток при “люпоидном” нефрите.
Слайд 21Алкогольный гепатит
Алкоголь (этиловый спирт) является частой причиной острого и хронического
повреждения печени. Поражение печени происходит в результате следующих механизмов:
клетки печени
начинают извлекать энергию из более доступного источника – алкоголя, при этом останавливаются процессы окисления жирных кислот, которые являются источником энергии в норме, в результате чего они накапливаются в клетке, т.е. развивается жировая дистрофия; алкоголь, являющийся по сути дела токсином, накапливаясь в клетке, приводит к ее повреждению, развивается воспалительная реакция вокруг погибших клеток;
алкоголь стимулирует выработку коллагена, что ведет к фиброзу, который в первую очередь наблюдается в портальных трактах и/или терминальных венулах.
Подсчитано, что алкогольный цирроз развивается при ежедневном употреблении в течение 5 лет более 120 г этилового спирта для мужчин и 90 г – для женщин.
Слайд 22При биопсии наблюдаются следующие изменения:
жировая дистрофия гепатоцитов;
острый гепатит с накоплением
гиалина Мэллори;
нарушение архитектоники печени: портальный, а затем общий цирроз печени.
Жировая
дистрофия наиболее выражена в гепатоцитах, которые расположены вокруг центральной вены. Она является неспецифическим изменением, т.к. наблюдается и при другой патологии печени. Более специфичным является накопление в гепатоцитах гиалина Мэллори, который образуется в результате накопления промежуточных филаментов. Иногда развивается острое воспаление, которое является неблагоприятным прогностическим фактором, т.к. обычно оно предвещает быстрое развитие цирроза печени.
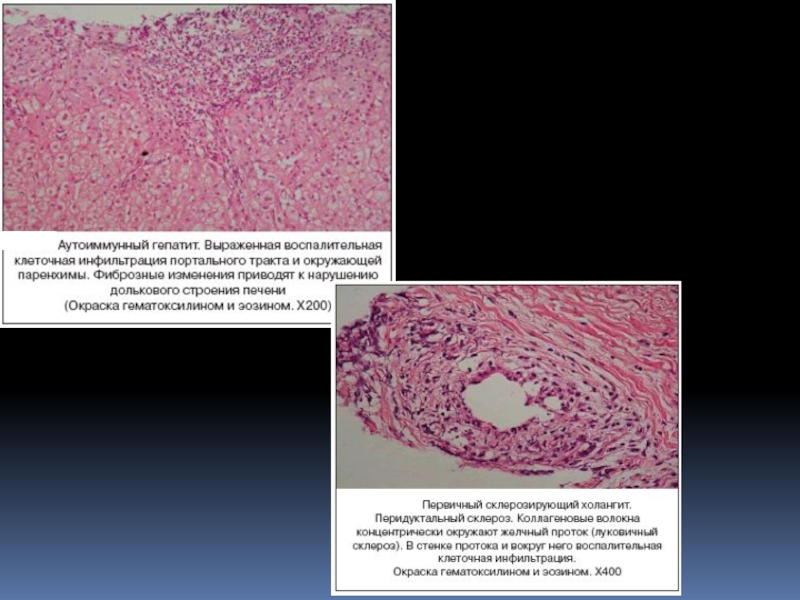
Слайд 23Хронический аутоиммунный гепатит, включенный в группу этиологических видов гепатита, выделен
на основании особенностей патогенеза, а не этиологии - ведь факторы,
снижающие иммунологическую толерантность ткани печени и "запускающие" аутоиммунный процесс при этом заболевании, неизвестны. Поэтому при аутоиммунном гепатите должны отсутствовать иммунологические (серологические) признаки гепатитов В, С, D.
Слайд 24Хронический лекарственный гепатит. Его рассматривают как длительно протекающее воспалительное заболевание
печени, обусловленное негативным эффектом медикаментов. Оно может быть связано как
с прямым токсическим воздействием лекарств или их метаболитов, так и с идиосинкразией к ним. Морфологические проявления этого вида гепатита крайне разнообразны - фокальный некроз гепатоцитов, гранулематоз, мононуклеарно-эозинофильная инфильтрация, холестаз и др.
Слайд 25Степень активности процесса
Установлению степени активности (тяжести) процесса в печени
способствуют как лабораторные ферментные тесты, так и морфологическое исследование биоптата
печени. Биопсия печени важна не только для установления диагноза и оценки эффективности терапии, но и для определения степени активности (тяжести) процесса и стадии болезни, т. е. степени ее хронизации.
Слайд 26А.И. Аруин (1995 г.) выделяет три степени активности. При 1-й
(минимальной) степени перипортальные ступенчатые некрозы ограничены небольшими сегментами только перипортальной
зоны, поражается лишь часть портальных трактов. При 2-й (умеренной) степени активности ступенчатые некрозы также ограничены перипортальными зонами, но в процесс вовлечены почти все портальные тракты.
При 3-й (выраженной) степени активности некрозы проникают в глубь долек, имеются перисептальные сливающиеся мостовидные некрозы.
Слайд 27 Антиподом ХАГ считался хронический персистирующий гепатит (ХПГ). Однако, одни
авторы допускают при ХПГ наличие "небольших ступенчатых некрозов", другие -
рассматривают их как признаки слабовыраженного ХАГ. К тому же ХАГ в стадии ремиссии может иметь черты ХПГ. Руководствуясь этими данными, некоторые авторы (Аруин Л.И., 1995) предлагают отказаться от термина "хронический персистирующий гепатит" и говорить в таких случаях о неактивном гепатите, с чем трудно согласиться.
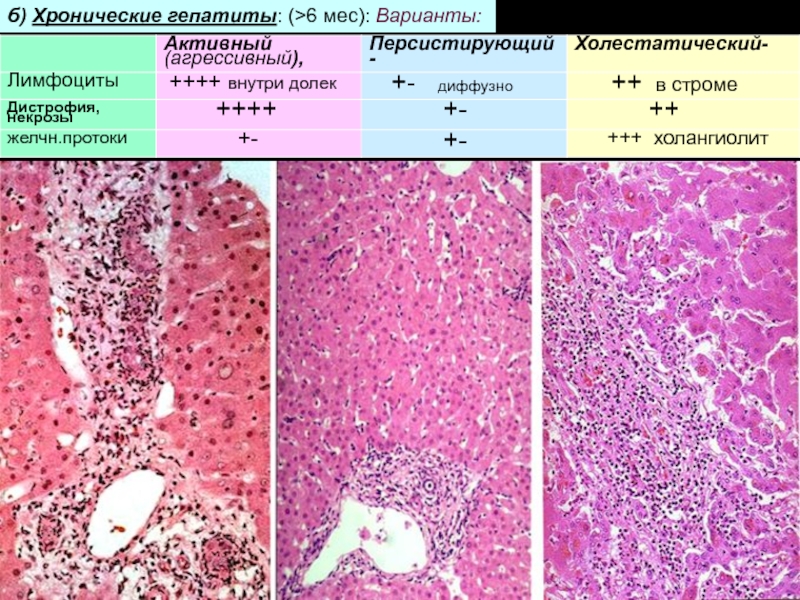
Слайд 28б) Хронические гепатиты: (>6 мес): Варианты:
Слайд 29Новая классификация хронического гепатита рекомендует клиническому патологу не ограничиваться только
качественной характеристикой трех степеней активности (минимальная, умеренная, выраженная), а использовать
для этой цели полуколичественный анализ определения индекса гистологической активностии (ИГА), известный также как "индекс Knodell".
Слайд 30ИГА учитывает в баллах следующие морфологические компоненты хронического гепатита: 1)
-перипортальные некрозы гепатоцитов, включая мостовидные - оцениваются от О до
10 баллов; 2) -внутридольковые фокальные некрозы и дистрофия гепатоцитов - оцениваются от 0 до 4 баллов; 3) воспалительный инфильтрат в портальных трактах - оцениваются от 0 до 4 баллов; 4) - фиброз - оцениваются от 0 до 4 баллов. ИГА от 1 до 3 баллов свидетельствует о наличии "минимального" хронического гепатита; при нарастании активности (ИГА 4 - 8 баллов) можно говорить о "мягком" хроническом гепатите. ИГА в 9-12 баллов характерен для "умеренного", а в 13 - 18 баллов - для "тяжелого" хронического гепатита.
Слайд 31ИНДЕКС ГИСТОЛОГИЧЕСКОЙ АКТИВНОСТИ (ИГА) ПРОЦЕССА И ДИАГНОЗ ХРОНИЧЕСКОГО ГЕПАТИТА
Слайд 36К 70 Алкогольная болезнь печени
К 70.2. Алкогольный фиброз и склероз
печени
К 70.3. Алкогольный цирроз печени
К 70.4. Алкогольная печеночная недостаточность
К 71.
Токсические повреждения печени
К 71.7. Токсическое повреждение печени с фиброзом и циррозом печени
К 72. Печеночная недостаточность
К 72.0. Острая или подострая печеночная недостаточность
К 72.1. Хроническая печеночная недостаточность
К 72.9. Печеночная недостаточность неуточненная
К 74. Фиброз и цирроз печени (исключая: алкогольный фиброз печени, кардиальный склероз печени, алкогольный и врожденный цирроз печени)
К 74.0. Фиброз печени
К 74.1. Склероз печени
К 74.2. Фиброз печени со склерозом
К 74.3. Первичный билиарный цирроз
К 74.4. Вторичный билиарный цирроз
К 74.5. Билиарный цирроз, неуточненный
К 74.6. Другой и неуточненный цирроз печени
К 76.6. Портальная гипертензия
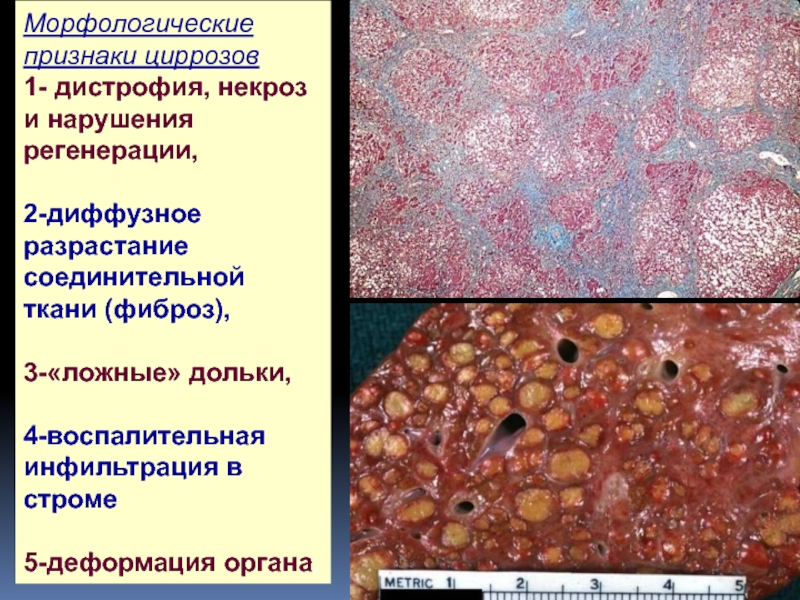
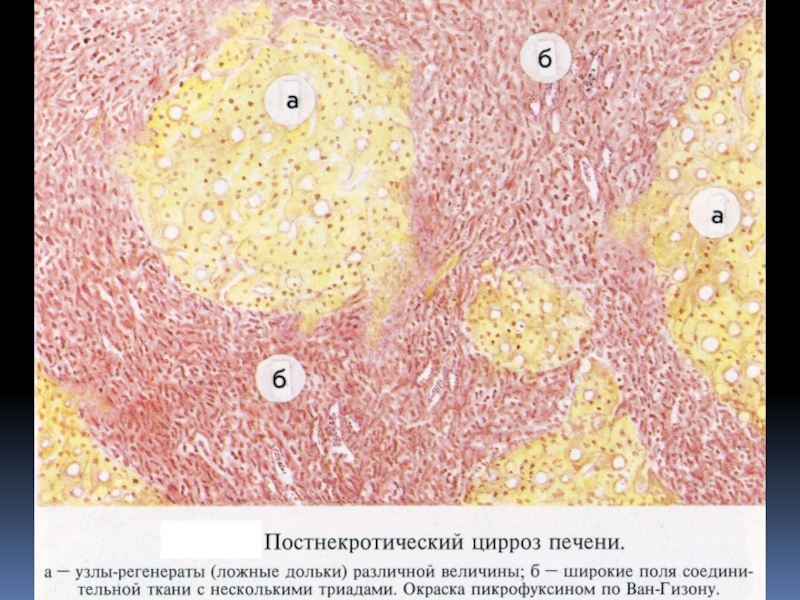
Слайд 37Морфологические признаки циррозов:
1- дистрофия, некроз и нарушения регенерации,
2-диффузное разрастание
соединительной ткани (фиброз),
3-«ложные» дольки,
4-воспалительная
инфильтрация в строме
5-деформация
органа.
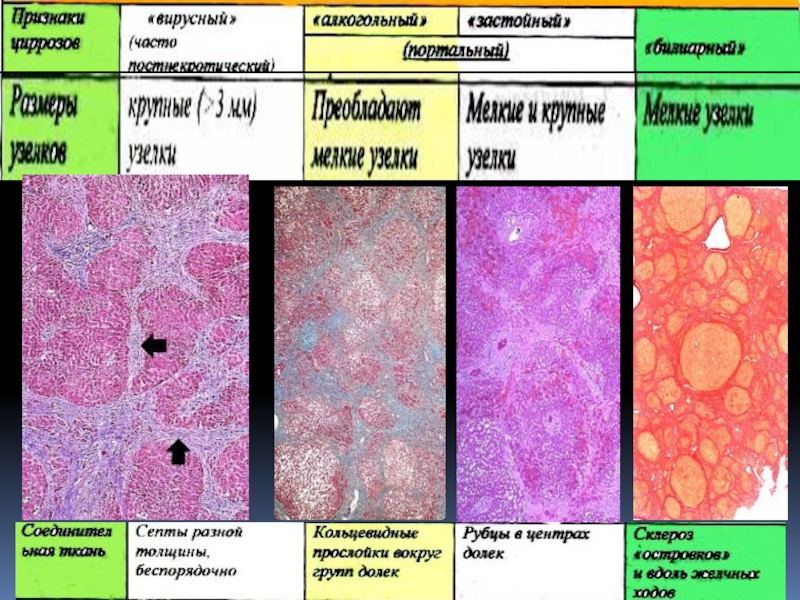
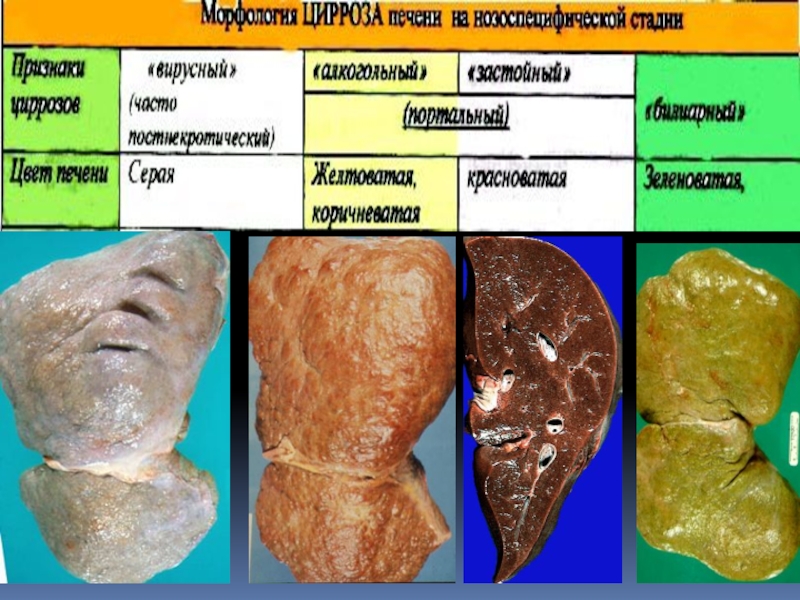
Слайд 38В соответствии с Гаванской (кубинской) классификацией различали три морфологические формы:
портальный, постнекротический и билиарный циррозы с внепеченочной обтурацией и без
нее, а также смешанные циррозы.
Классификация, принятая в 1974 г. (Акапулько), и уточненная экспертами ВОЗ в 1978 г., включала не только морфологическое, но и этиологическое подразделения циррозов печени.
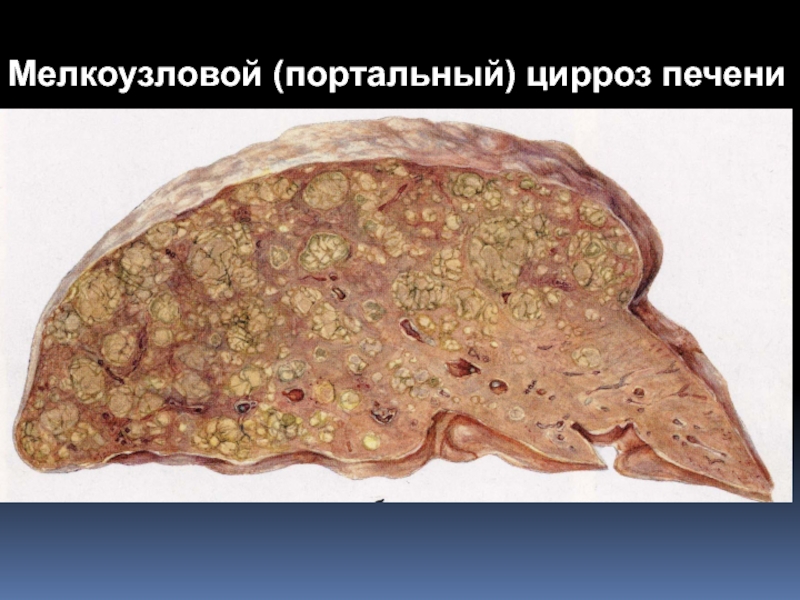
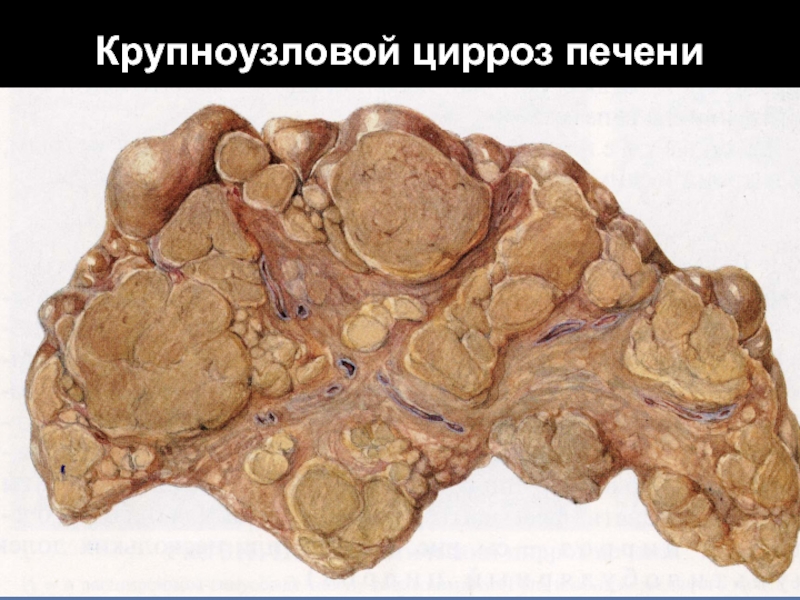
По этой классификации термин «постнекротический» (постгепатитный) заменен на «макронодулярный» (крупноузелковый), а термин портальный (цирроз Лаэннека, регулярный, алиментарный) - на «микронодулярный» (мелкоузелковый).
Слайд 39При микронодулярной форме, часто с нормальными или увеличенными размерами печени,
почти все узелки имеют примерно одинаковые размеры, диаметром 1-3 мм,
окружены фиброзными септами диаметром до 2 мм и одинаковой толщины, редко содержат портальные тракты.
При макронодулярной форме, протекающей в терминальной стадии часто с уменьшенной печенью, диаметр большинства узелков может быть более 3 мм, их величина, как и толщина септ, значительно варьирует и может достигать нескольких сантиметров. Узелки часто состоят из многих долек и содержат беспорядочно расположенные портальные тракты и эфферентные вены.
Слайд 40Микронодулярные узелки состоят из частей одной дольки (монолобулярные псевдодольки), макронодулярные
- из остатков многих долек (мультилобулярные псевдодольки). Макронодулярные формы склонны
к сосудистой, а микронодулярные - к паренхиматозной декомпенсации. Гепатоцеллюлярный рак (клеточный рак) печени при макронодулярной форме развивается в 4,5 раза чаще, чем при микронодулярной, и у мужчин - в 3 раза чаще, чем у женщин. При первичном билиарном циррозе рак печени, как правило, не развивается.
Слайд 41Мелкоузелковые формы свойственны алкогольным циррозам, циррозам при гемохроматозе, обструкции желчных
протоков, обструкции венозного оттока из печени (синдром Бадда-Киари).
Крупноузелковые формы
чаще наблюдаются при вирусном циррозе, болезни Вильсона-Коновалова, при циррозе печени, обусловленном недостаточностью α1-антитрипсина, при «криптогенном», аутоиммунном циррозе. Часто наблюдаются смешанные формы. Конечной стадией эволюции всех морфологических разновидностей цирроза печени является грубоузловая макронодулярная сморщенная печень.
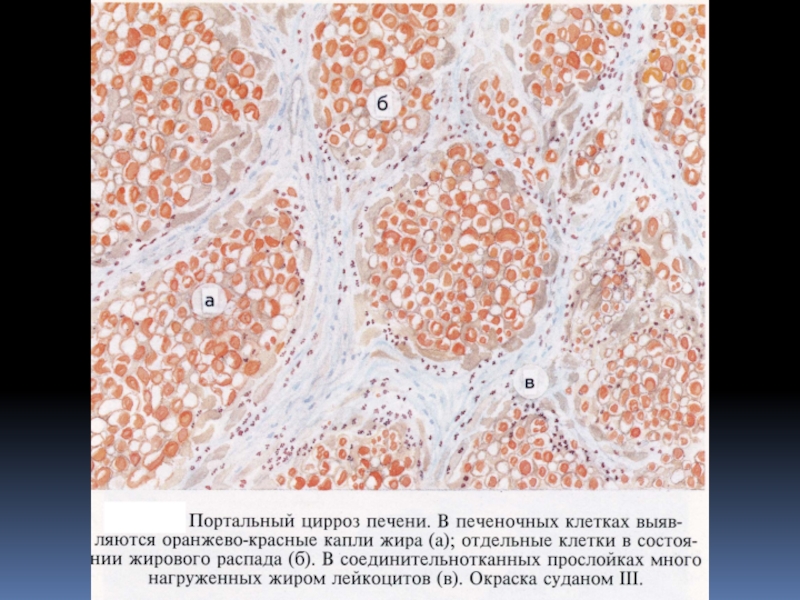
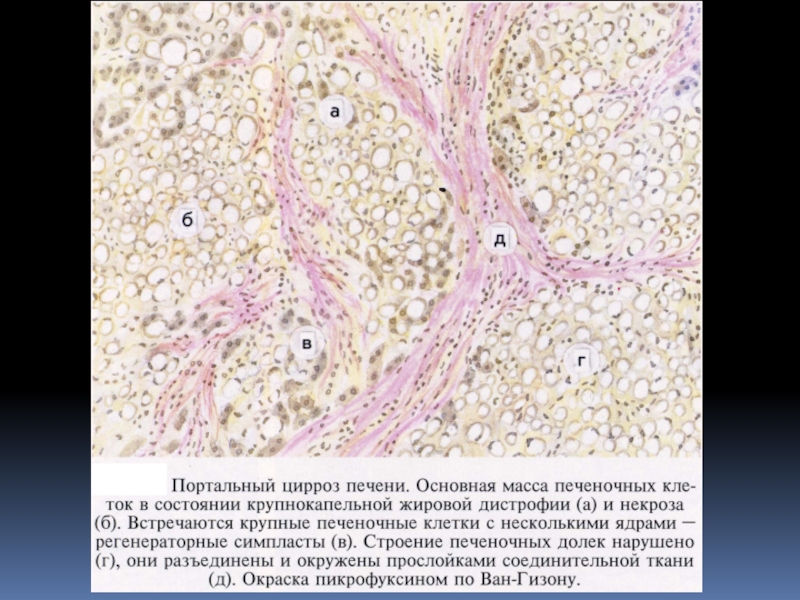
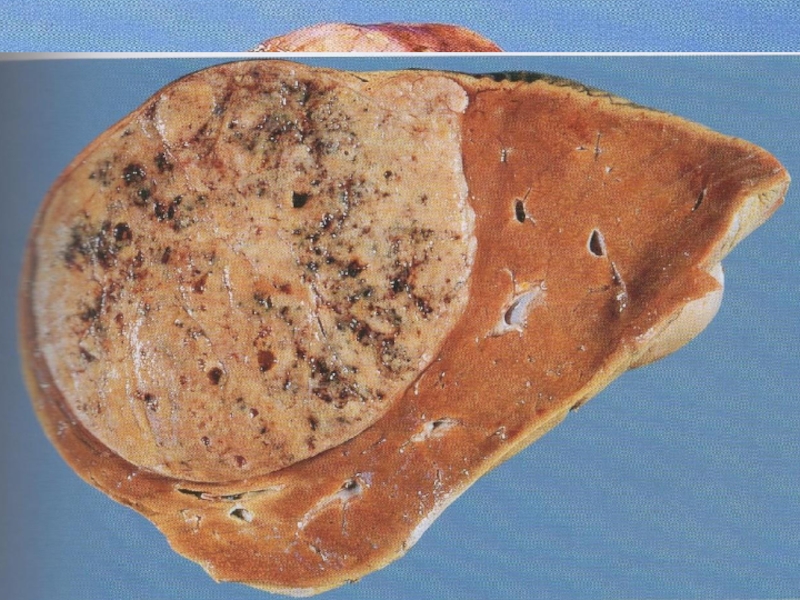
Слайд 44Мелкоузловой (портальный) цирроз печени
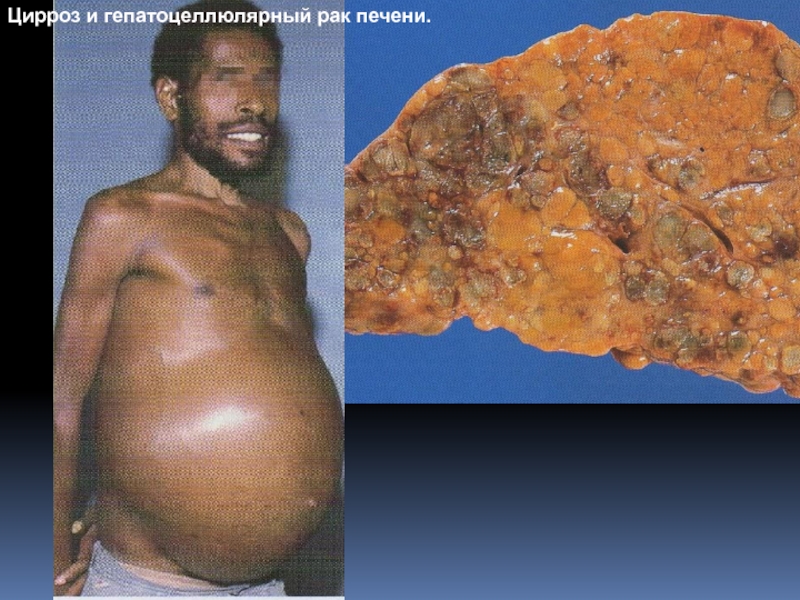
Слайд 49Цирроз и гепатоцеллюлярный рак печени.
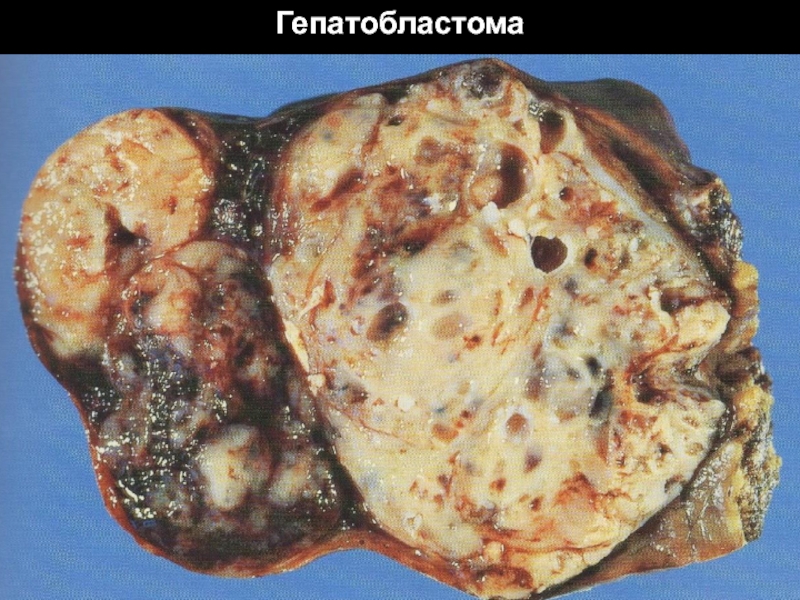
Слайд 52Классификация рака печени
По макроскопической картине: узловой, массивный и диффузный рак.
По
характеру роста: инфильтрирующий, экспансивный
и смешанный рак.
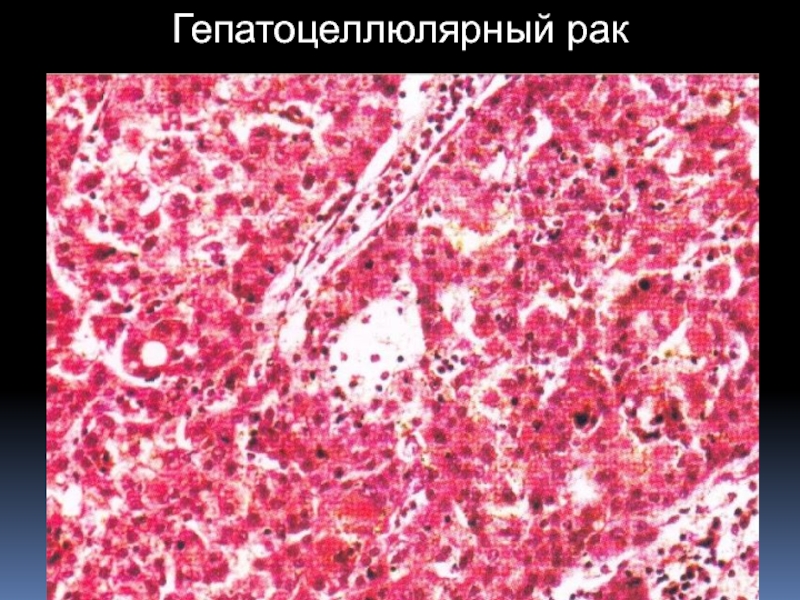
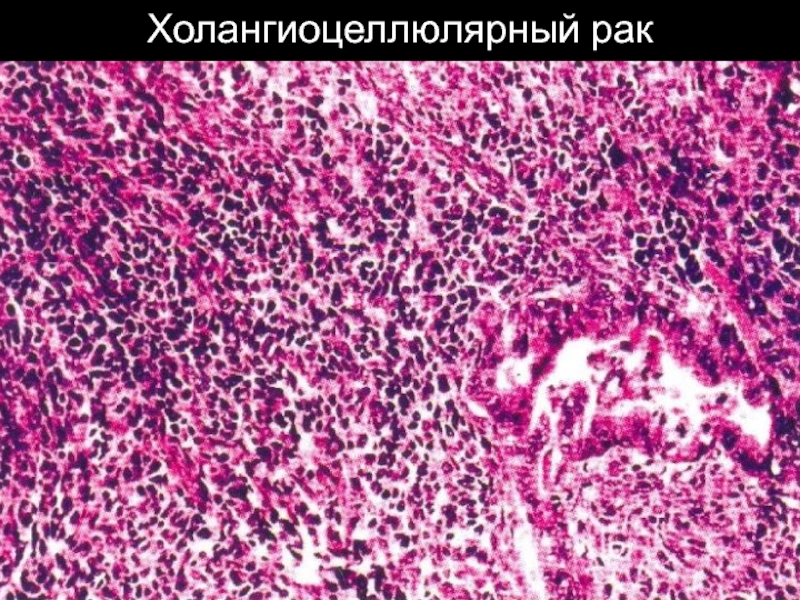
По гистогенезу: гепатоцеллюлярный и холангиоцеллюлярный
рак.
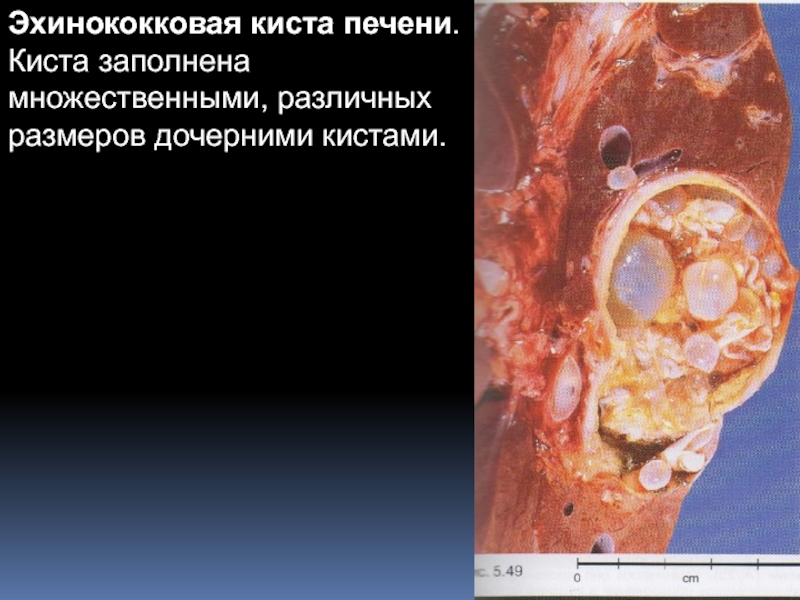
Слайд 56Эхинококковая киста печени. Киста заполнена множественными, различных размеров дочерними кистами.
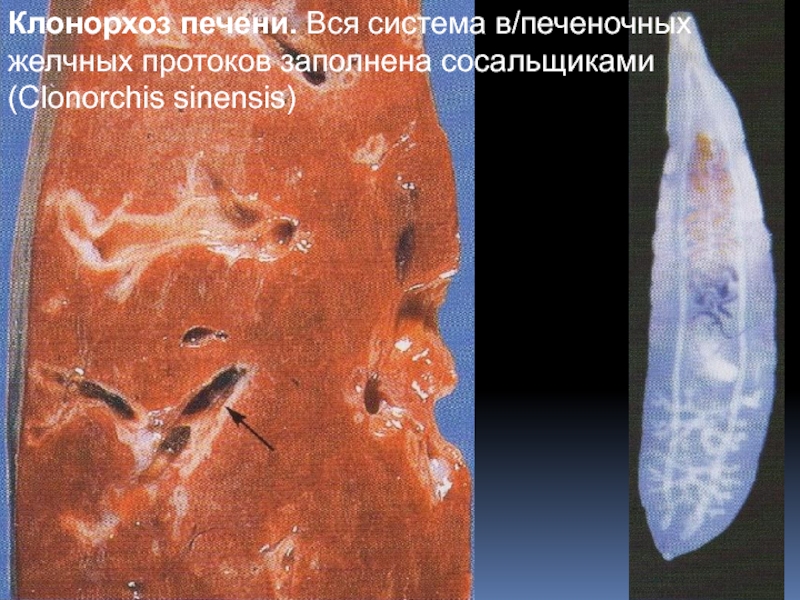
Слайд 57Клонорхоз печени. Вся система в/печеночных желчных протоков заполнена сосальщиками (Clonorchis
sinensis)