Слайд 2
Семиотика болезней
органов дыхания
Слайд 3Краткие анатомические данные и клиническая топография органов дыхания
В понятие системы
органов дыхания входят:
Верхние дыхательные пути (полость носа, носоглотка, ротоглотка, гортань)
Нижние
дыхательные пути (трахея, бронхи)
Лёгочная паренхима, плевра и её полость
Двигательный аппарат (рёбра с прилегающими костными образованиями, дыхательные мышцы)
Слайд 4Топографические линии по передней поверхности грудной клетки
1. Передняя срединная
2.
Грудинная
3. Окологрудинная
4. Срединно-ключичная
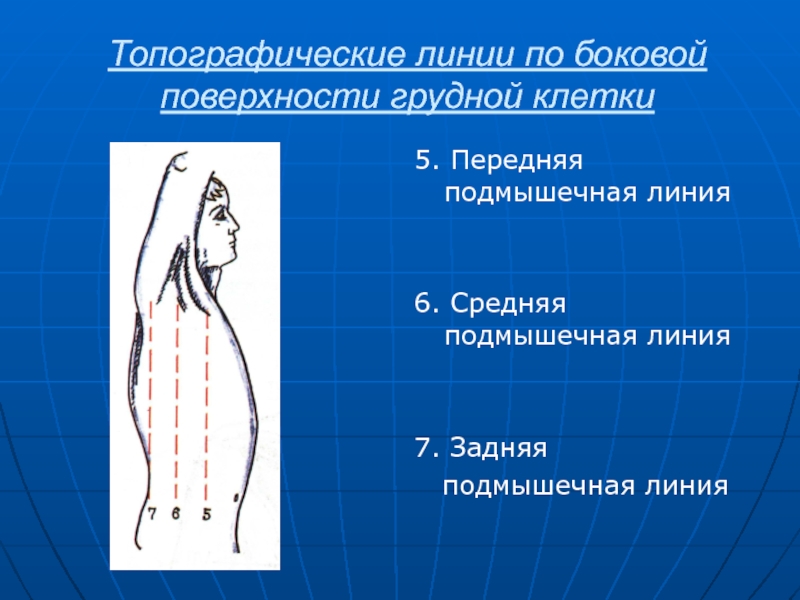
Слайд 5Топографические линии по боковой поверхности грудной клетки
5. Передняя подмышечная линия
6.
Средняя подмышечная линия
7. Задняя
подмышечная линия
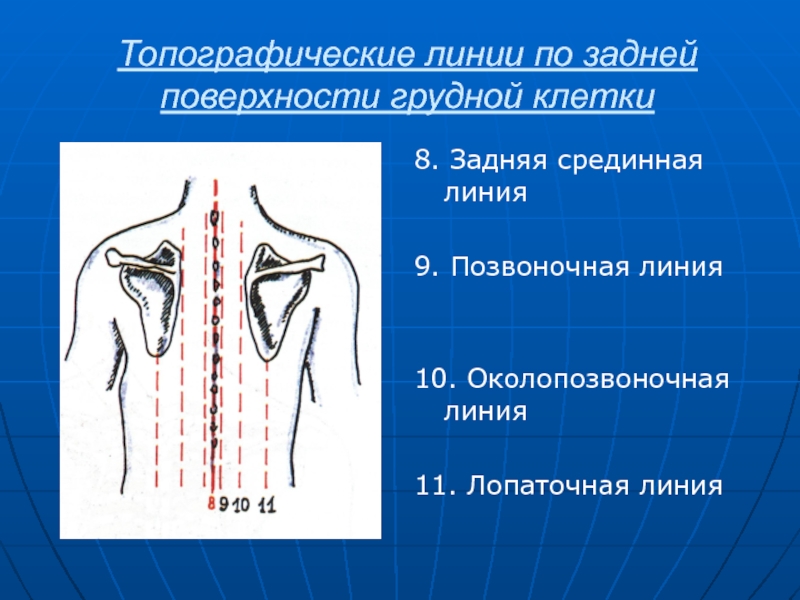
Слайд 6Топографические линии по задней поверхности грудной клетки
8. Задняя срединная линия
9.
Позвоночная линия
10. Околопозвоночная линия
11. Лопаточная линия
Слайд 7Основы физиологии дыхания
Лёгочная вентиляция определяется следующими факторами:
Механический аппарат вентиляции
Проходимость дыхательных
путей
Эластичность лёгочной ткани
Внутрилёгочное распределение газа и адекватность перфузии различных отделов
лёгкого
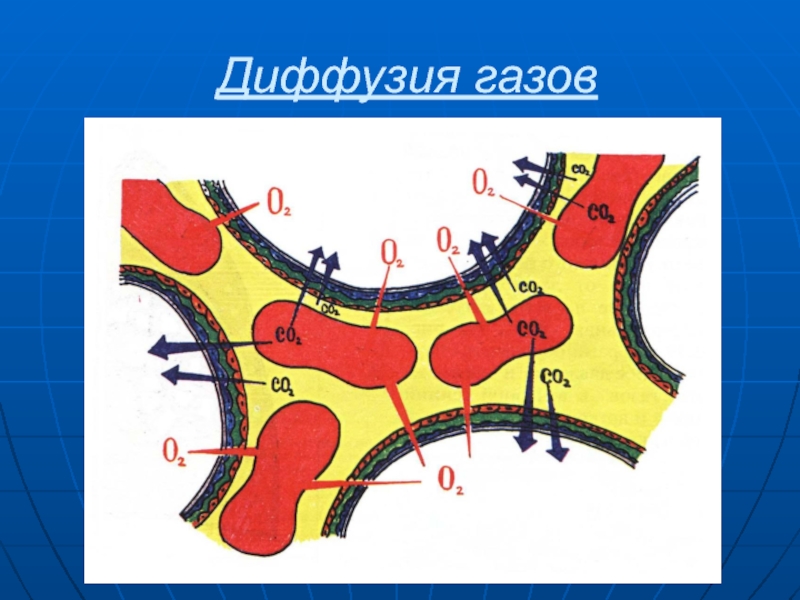
Слайд 9Диффузия газов
Процесс диффузии газов через альвеолярно-капиллярную мембрану зависит от:
Градиента парциального
давления по обе стороны мембраны
Толщины альвеолярно-капиллярной мембраны
Общей парциальной поверхности
Слайд 12Основные жалобы
Боль в грудной клетке
Кашель
Кровохарканье
Мокрота
Одышка
Удушье
Слайд 13Общие жалобы
Озноб
Слабость
Потливость
Головная боль
Повышение температуры тела
Слайд 14Кашель (Tussis)
— это произвольный или непроизвольный рефлекторный толчкообразный форсированный звучный
выдох, направленный на очищение трахеобронхиального дерева от слизи, гноя, крови
и инородных тел
Слайд 15Кашлевой акт состоит из:
Короткий и глубокий вдох
Напряжение дыхательных мышц
при закрытой голосовой щели
Резкий короткий выдох
Слайд 16Виды кашля
Сухой (непродуктивный) кашель
Продуктивный кашель
Малопродуктивный кашель
Слайд 17Роль кашля
Продуктивный:
Самоочищение бронхов
Удаление инородного тела
Сухой:
Приводит к эмфиземе лёгких
Разрыв лёгочной ткани,
пневмоторакс, кровохарканье и др.
Слайд 18Причины
Дыхательные пути:
Инфекция
Аллергия
Интоксикации
Инородные тела
Нарушение лёгочного кровообращения
Давление на n.vagus
Посторонние рецепторы:
Плевра
Патологические изменения брюшной
полости (холецистит, панкреатит и др.
Слайд 19Классификация кашля по времени появления
Утренний (сухой или с мокротой)
Вечерний
(митральный стеноз, бронхит)
Ночной (бронхоаденит, туберкулёз лёгких)
Постоянный (сдавление опухолью, туберкулёз лёгких)
Слайд 20Классификация по характеру кашля
Покашливание (фарингит, ларингит, трахеобронхит)
Лёгочно-бронхиальный (ряд кашлевых
толчков до полного извлечения мокроты)
Приступообразный (наличие инородного тела)
Слайд 21Классификация кашля по тембру возникновения
Короткий (с гримасой боли на лице
– сухой плеврит)
Беззвучный (изъязвление голосовых связок)
Лающий (набухание ложных голосовых связок)
Сиплый
(при воспалении голосовых связок)
Слайд 22Классификация кашля по условию возникновения
Изменение положение тела (абсцесс, бронхоэктазы)
При приёме
пищи (пищеводно-трахеальный свищ, рак пищевода)
Кашель со рвотой (при коклюше и
бронхоэктазах)
Отхождение мокроты полным ртом (вскрытие абсцессов бронхов)
Слайд 23Свойства мокроты
Количество
Консистенция
Характер
Запах
Примеси
Слайд 24Классификация по характеру мокроты
Вязкая
Слизистая (беловатая, прозрачная)
Серозная (жидкая, прозрачная)
Гнойная (зеленоватая
или коричневая)
Слизисто - гнойная
Серозно - гнойная
Слайд 25Примеси мокроты
Частицы пищи
Частицы опухоли
Крючья эхинококка
Примеси крови
Слайд 26Кровохарканье
– это наличие крови в мокроте, выделяемой с
кашлем. Количество крови может быть небольшим, но может быть и
более значительным, в виде малинового желе, примеси алой, пенистой крови или тёмных кровянистых сгустков в мокроте, которая иногда бывает ржавого цвета.
Слайд 27Одышка
– субъективное ощущение нехватки воздуха, сопровождающее изменением частоты, глубины и
ритма дыхательных движений.
Слайд 28Виды одышек
Инспираторная
Экспираторная
Смешанная
Частое поверхностное дыхание
Стридорозное дыхание
Нарушение ритма и глубины
дыхания
Слайд 29Причины экспираторной одышки
Увеличение давления, приводящее к коллапсу мелких бронхов в
самом начале выдоха
Феномен Бернулли (боковое давление во время выдоха на
стенки бронхов велико, что препятствует их спадению. При сужении бронхов давление уменьшается, что способствует раннему спадению мелких бронхов во время выдоха)
Слайд 30Стридорозное дыхание
Дыхание, возникающее при механическом препятствии в верхних дыхательных путях,
при котором затрудняются вдох и выдох.
Оно становится шумным, громким, слышимом
на расстоянии
Слайд 31Причины инспираторной одышки
Патологические процессы, сопровождающие сдавление лёгкого и характеризующиеся ограничением
экскурсии лёгких (гидроторакс, пневмоторакс).
Патологические процессы в лёгких, сопровождающиеся уменьшением растяжения
лёгочной ткани (отёк лёгкого).
Слайд 32Нарушение ритма и глубины дыхания
Дыхание Чейна-Стокса
Дыхание Биота
Дыхание Куссмауля
Дыхание Грокка
Слайд 33Дыхание Биота
Оно характеризуется ритмичными, но глубокими дыхательными движениями, чередующиеся через
равные отрезки времени с продолжительными паузами.
Слайд 34Дыхание Грокка
Периодическое дыхание. Оно напоминает дыхание Чейна-Стокса, только вместо дыхательной
паузы наблюдается слабое поверхностное дыхание с последующим нарастанием глубины дыхательных
движений, затем её уменьшением
Слайд 35Дыхание Чейна-Стокса
После продолжительной дыхательной паузы появляется бесшумное поверхностное дыхание, нарастающее
по глубине, становится шумным, затем убывает в той же последовательности,
заканчивающееся кратковременной паузой
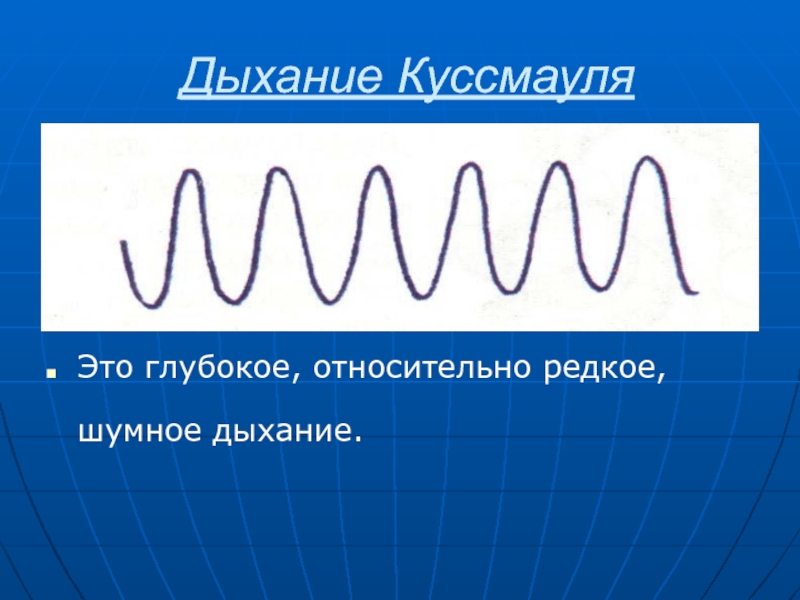
Слайд 36Дыхание Куссмауля
Это глубокое, относительно редкое, шумное дыхание.
Слайд 37Удушье
Внезапно наступающее, очень выраженное чувство нехватки воздуха, сопровождающееся признаками дыхательной
недостаточности.
Основной причиной её является интенсивное возбуждение дыхательного центра.
Слайд 39Формы грудной клетки
Нормостеническая
Гиперстеническая
Астеническая
Слайд 40Патологические формы грудной клетки
Эмфизематозная
Паралитическая
Рахитическая
Воронкообразная
Ладьевидная
Деформация грудной клетки
Изменение вследствие увеличения или уменьшения
объёма только одной половины грудной клетки
Слайд 41Форма грудной клетки
Она определяется по ряду признаков:
Состояние над- и подключичных
пространств
Направление рёбер
Ширина межрёберных промежутков
Соотношение переднезаднего и бокового размеров
Величина эпигастрального угла
Прилегание
лопаток к грудной клетке
Слайд 42Нормостеническая форма
Характеризуется:
Ровными, слегка сглаженными над- и подключичными ямками
Косонисходящим ходом рёберных
дуг
Умеренной шириной межрёберных промежутков
Соотношение переднезаднего и бокового размеров составляет 2:3
Прямой
рёберный угол
Плотное прилегание лопаток к задней поверхности грудной клетки
Слайд 44Астеническая форма
Характеризуется:
Западением над- и подключичных ямок
Рёбра идут косо, почти вертикально
Межрёберные
промежутки увеличены
Поперечный размер значительно преобладает над переднезадним (2:1)
Угол рёберных дуг
меньше 90°
Лопатки неплотно прилегают к грудной клетке
Слайд 46Гиперстеническая форма
Характеризуется:
Отличается выполненностью над- и подключичных ямок
Рёбра идут почти горизонтально
Межрёберные
промежутки узкие
Грудная клетка широкая
Переднезадний размер приближается к поперечному
Эпигастральный угол тупой
Лопатки
плотно прилегают к грудной клетке
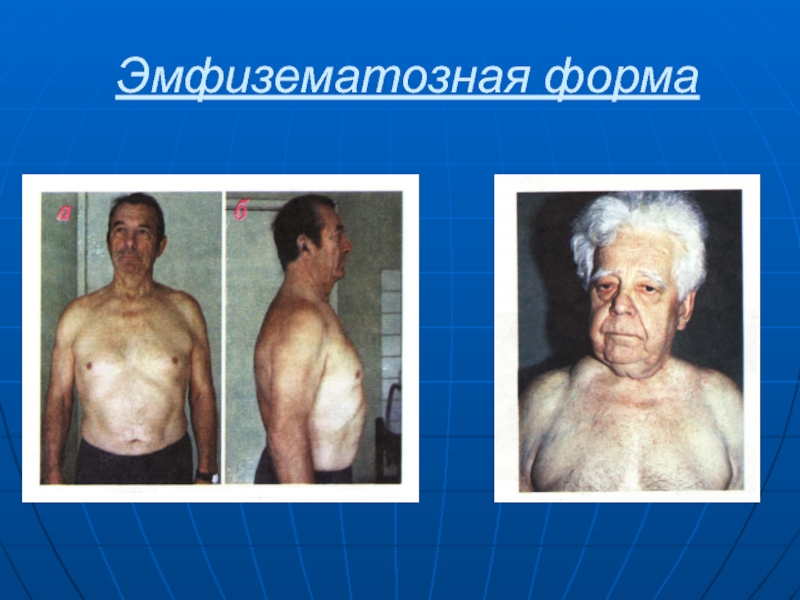
Слайд 48Эмфизематозная форма
Характеризуется:
Увеличение поперечного и переднезаднего размера грудной клетки
Развёрнутый эпигастральный угол
Более
горизонтальное направление рёбер
Увеличение межрёберных промежутков
Набухание или сглаженность надключичных ямок
Плотное прилегание
лопаток к грудной клетке
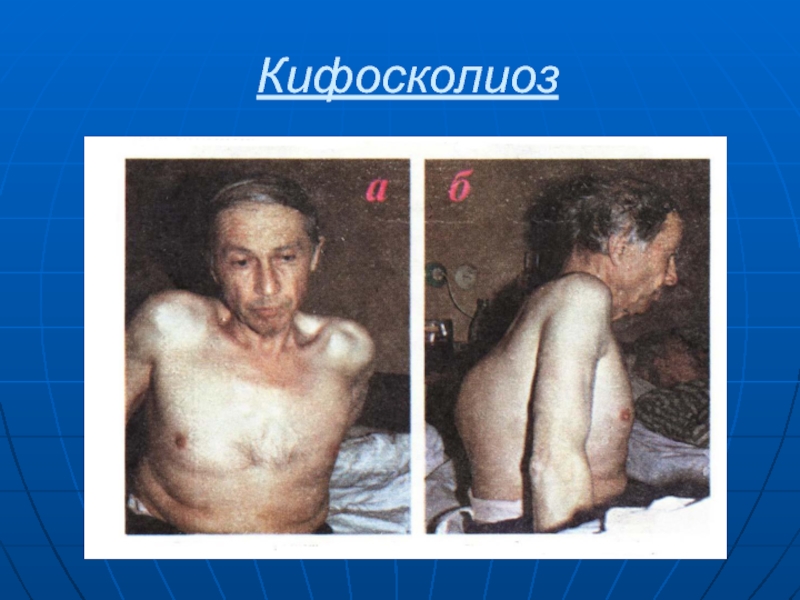
Слайд 50Деформация грудной клетки
Сколиоз (искривление в боковых направлениях)
Кифоз (искривление назад с
образованием горба)
Лордоз (искривление вперёд)
Кифосколиоз (искривление в сторону и кзади)
Слайд 51Паралитическая форма
Грудная клетка уплощена в направлении спереди назад
Переднезадний размер составляет
около ½ бокового
Над- и подключичные ямки западают
Широкие межрёберные промежутки
Лопатки крыловидно
отстают от туловища
Эпигастральный угол меньше 60°
Слайд 52Рахитическая форма
Увеличение переднезаднего размера
Переднебоковые поверхности грудной клетки, сдавленные с двух
сторон, соединяются с грудиной под острым углом
Рёберные хрящи на месте
перехода в кость чёткообразно утолщаются ("рахитические чётки")
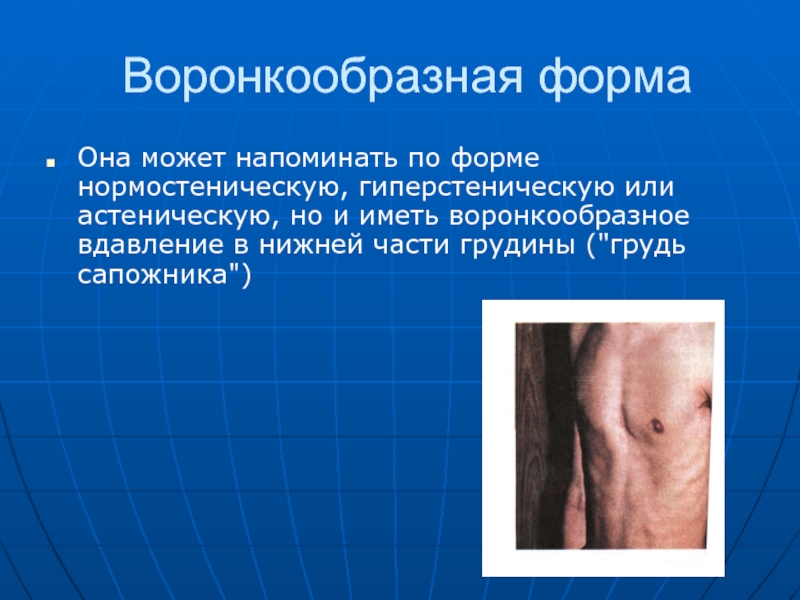
Слайд 53Воронкообразная форма
Она может напоминать по форме нормостеническую, гиперстеническую или астеническую,
но и иметь воронкообразное вдавление в нижней части грудины ("грудь
сапожника")
Слайд 55Изменение объёма одной половины грудной клетки
Увеличение:
Выпот в плевральную полость большого
количества воспалительной жидкости, экссудата, или невоспалительной жидкости
Слайд 56Изменение объёма одной половины грудной клетки
Уменьшение:
Развитие плевральных спаек или полного
заращения плевральной полости
При сморщивании части лёгкого вследствие разрастания соединительной ткани
После
оперативного удаления части или целого лёгкого
В случае ателектаза
Слайд 57Отставание одной половины грудной клетки в акте дыхания
Любые односторонние патологические
процессы в лёгком (абсцесс, ателектаз и т.д.)
Патологические процессы в плевральной
полости, сопровождающиеся скоплением жидкости (экссудативный плеврит, гемоторакс и др.)
Сухой плеврит, межрёберная невралгия, переломы рёбер, сопровождающиеся выраженным болевым синдромом
Слайд 59Тип дыхания
Грудной
Брюшной
Смешанный
Слайд 60Грудной тип дыхания
Дыхательные движения осуществляются за счёт сокращения межрёберных мышц.
Грудная клетка во время вдоха расширяется и приподнимается, а во
время выдоха суживается и незначительно опускается (преимущественно у женщин).
Слайд 61Брюшной тип дыхания
Дыхательные движения осуществляются диафрагмой; в фазе вдоха она
сокращается и опускается, а в фазе выдоха происходит расслабление и
подъём диафрагмы (преимущественно у мужчин)
Слайд 62Смешанный тип дыхания
Дыхательные движения осуществляются за счёт сокращения межрёберных мышц
и диафрагмы (при диафрагматитах, острых холециститах, сухом плеврите и др.)
Слайд 63Частота дыхания
Подсчёт производят по движению грудной или брюшной стенки незаметно
от больного – сначала считают пульс, а затем число дыханий.
В норме составляет 16-20 в минуту (у взрослого человека), 40-45 у новорожденного.
Слайд 64Патологическая частота дыхания
Тахипноэ
Брадипноэ
Слайд 65Тахипноэ
Причины:
Сужение просвета мелких бронхов в результате спазма
или воспаления слизистой оболочки (бронхиолит)
Уменьшение дыхательной поверхности лёгких (экссудативный
плеврит, туберкулёз)
Недостаточная глубина дыхания
Слайд 66Брадипноэ
Причины:
При угнетении функции дыхательного центра и понижение его возбудимости
(менингит, отёк или кровоизлияние в мозг)
Слайд 67Глубина дыхания
Поверхностное (при патологическом учащении дыхания)
Глубокое (при патологическом учащении дыхания)
Слайд 68Симметричность грудной клетки
Оценивают вначале при спокойном дыхании спереди и сзади
при прямом и боковом освещении
Отмечают наличие выбухания или западения одной
из половин грудной клетки
Слайд 69Измерение окружности грудной клетки
Для её определения с помощью сантиметровой
ленты окружность измеряют:
Сзади – на уровне угла лопаток
Спереди
– на уровне четвёртого ребра
Отмечают три размера:
При спокойном дыхании
На высоте глубокого вдоха
При максимальном вдохе
Слайд 71Задачи пальпации
Уточнение некоторых данных, полученных при осмотре (формы грудной клетки,
её размеров, объёма дыхательных движений)
Выявление локальной или разлитой болезненности в
области грудной клетки
Оценки её эластичности или резистентности
Определения голосового дрожания, шума трения плевры, шума плеска жидкости в плевральной полости и треска, напоминающего крепитацию, при подкожной эмфиземе.
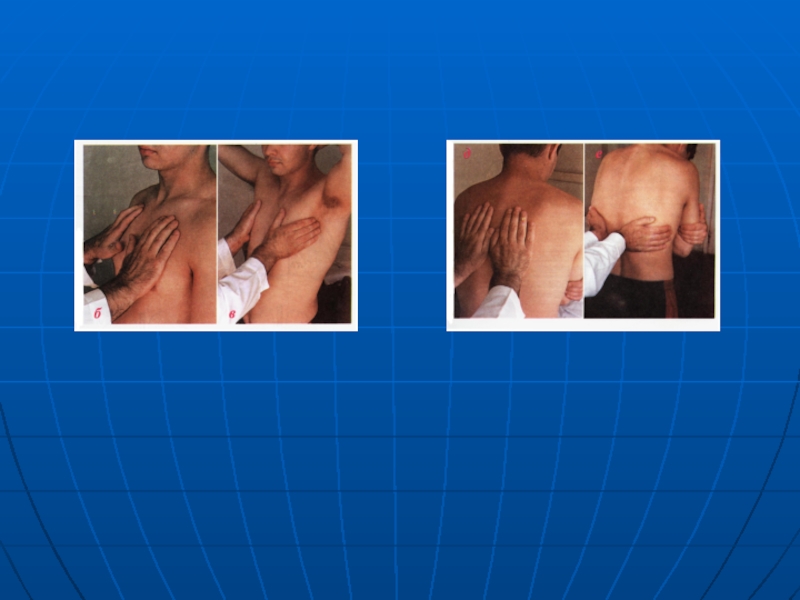
Слайд 72Определение эластичности грудной клетки
Определение эластичности грудной клетки проводят
при сдавлении её в переднезаднем и боковом направлениях. Ладонь одной
руки кладут на грудину, а другую ладонь в области межлопаточного пространства. Надавливание производят преимущественно основанием ладоней довольно энергичными, пружинистыми движениями (1-2 раза)
Слайд 73Методика определения эластичности грудной клетки
Слайд 74Определение голосового дрожания
Это метод проведения низкочастотных звуковых колебаний, возникающих
при произнесении больным слов, содержащих звук "р" ("тридцать три", "сорок
четыре" и т.п.) на поверхность грудной клетки. Пальпацию осуществляют кончиками пальцев обеих рук, которые располагают на строго симметричных участках грудной клетки в надключичных, подключичных областях, боковых отделах и далее в над-, меж- и подлопаточных областях
Слайд 75Методика определения голосового дрожания
Слайд 77Изменение голосового дрожания
Ослабление на стороне поражения
Усиление на стороне поражения
Симметричное, двустороннее ослабление
гидроторакс
обтурационный ателектаз
фиброторакс или шварты
пневмоторакс
полость в лёгком, сообщающаяся
с бронхом
долевое уплотнение
очаговое уплотнение
компрессионный ателектаз
эмфизема лёгких
Слайд 79Способы и методы перкуссии, применяемые при исследовании лёгких
Непосредственная
Опосредованная
Сравнительная
Топографическая
Громкая
Тихая
Слайд 80Общие правила перкуссии лёгких
Положение врача и больного должно быть
удобным для исследования
Палец-плессиметр плотно прижимается к коже
Палец-молоточек перпендикулярен пальцу-плессиметру
Правая рука
параллельна левой (лучезапястные суставы располагаются друг над другом)
Наносятся два перкуторных удара через короткие временные интервалы
Движения руки осуществляются только в лучезапястном заставе
Руки врача должны быть тёплыми
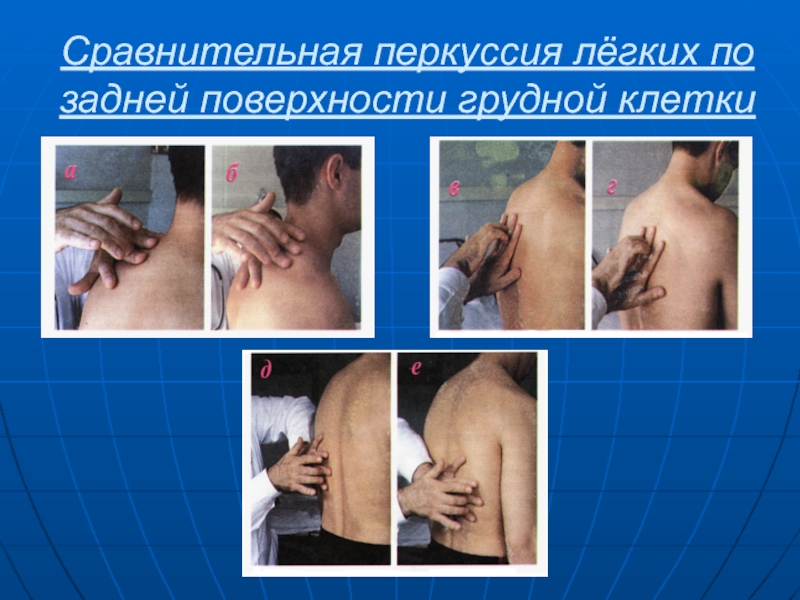
Слайд 81Сравнительная перкуссия лёгких
Техника сравнительной перкуссии
Проводят сравнение характера перкуторных звуков, полученных
на симметричных участках грудной клетки
Наносят перкуторные удары средней силы или
применяют громкую перкуссию
Перкуссия проводится по межреберьям
Слайд 82Сравнительная перкуссия лёгких по передней поверхности грудной клетки
Слайд 83Сравнительная перкуссия лёгких по боковой поверхности грудной клетки
Слайд 84Сравнительная перкуссия лёгких по задней поверхности грудной клетки
Слайд 85Изменение перкуторного звука при проведении сравнительной перкуссии
При уплотнении лёгочной ткани
(долевая или очаговая пневмония, обтурационный ателектаз)
Жидкости в плевральной полости (экссудативный
плеврит, гидроторакс, гемоторакс)
Облитерации полости плевры
Начальные стадии воспаления
Компрессионный ателектаз
Пневмоторакс
Полость в лёгком, сообщающаяся с бронхом
Эмфизема лёгких
Притупление (или тупой)
Притупление с тимпаническим оттенком
Тимпанический
Коробочный
Слайд 86Топографическая перкуссия лёгких
Применяется для определения:
Верхних границ лёгких, или высоты стояния
верхушек и ширины их (поля Кренинга)
Нижних границ лёгких
Подвижности нижних краёв
лёгких
Слайд 87Техника проведения топографической перкуссии лёгких
Перкуссия проводится точно по топографическим линиям
Сила
перкуторного удара – тихая
Перкуссию проводят по рёбрам и межреберьям
Направление
перкуссии – от лёгочного к тупому звуку. Палец плессиметр при этом перемещают во время перкуссии параллельно ожидаемой тупости
Границы лёгкого отмечают по краю пальца, обращённого к ясному звуку (единственное исключение составляет определение дыхательной экскурсии нижнего края лёгких при максимальном выдохе)
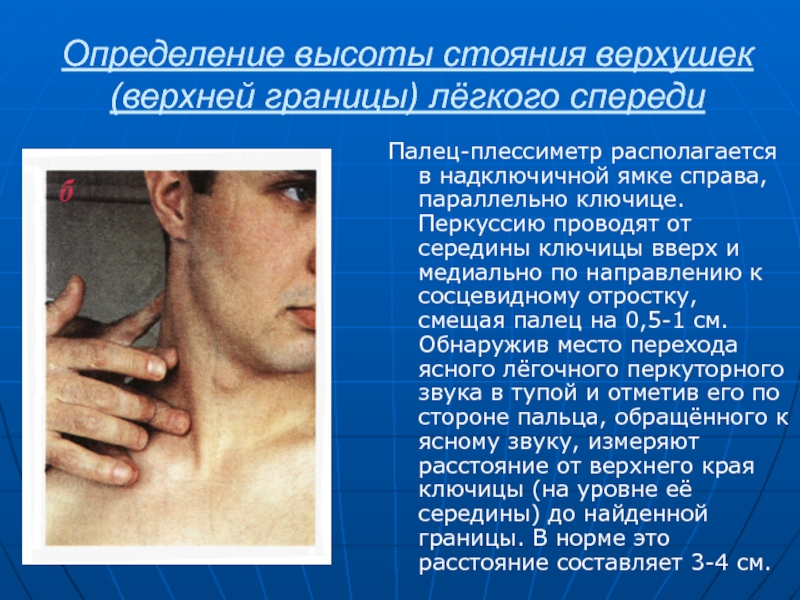
Слайд 88Определение высоты стояния верхушек (верхней границы) лёгкого спереди
Палец-плессиметр располагается в
надключичной ямке справа, параллельно ключице. Перкуссию проводят от середины ключицы
вверх и медиально по направлению к сосцевидному отростку, смещая палец на 0,5-1 см. Обнаружив место перехода ясного лёгочного перкуторного звука в тупой и отметив его по стороне пальца, обращённого к ясному звуку, измеряют расстояние от верхнего края ключицы (на уровне её середины) до найденной границы. В норме это расстояние составляет 3-4 см.
Слайд 89Определение высоты стояния верхушек (верхней границы) лёгкого сзади
Палец-плессиметр располагается над
остью лопатки. Перкуссию проводят по направлению к точкам, расположенным на
уровне остистого отростка VII шейного позвонка на 3-4 см. в сторону от него. Найденную точку перехода ясного лёгочного звука в тупой описывают как верхнюю границу лёгких сзади. В норме верхушки лёгких сзади находятся на уровне остистого отростка VII шейного позвонка.
Слайд 90Определение ширины полей Кренинга
Палец-плессиметр располагают по верхнему краю трапециевидной мышцы,
на её середине. Перкутируют вначале в медиальном направлении, перемещая палец-плессиметр
на 0,5-1 см. до притупления, где отмечают границу. Затем повторяют топографическую перкуссию от исходного положения пальца-плессиметра в направлении плечевого сустава до притупления, где также отмечают границу. Ширина полей Кренинга в норме равна 5-8 см.
Слайд 91Изменение верхней границы лёгкого и ширины полей Кренинга
Смещение верхней границы
вверх и расширение полей Кренинга
Смещение верхней границы вниз и сужение
полей Кренинга
При повышенной воздушности лёгкого, характерной для острой и хронической эмфиземы
При наличии воспалительного отёка и межуточной инфильтрации ткани верхушки лёгкого (туберкулёз, пневмония)
Слайд 92Определение нижней границы лёгкого по срединно-ключичной линии
Определение нижних
границ проводят по топографическим линия справа и слева, причём слева
по парастернальной и срединно-ключичной линиям границы лёгких не определяют из-за имеющейся здесь сердечной тупости. Врач находится справа и несколько спереди от пациента. Палец-плессиметр располагают горизонтально и, начиная от уровня III ребра, перкутируют по указанным линиям сверху вниз до притупления перкуторного звука.
Слайд 93Опущение нижней границы лёгкого
Одностороннее опущение нижней границы
Двустороннее опущение нижней границы
Компенсаторная
эмфизема одного лёгкого при выключении другого лёгкого из акта дыхания
(экссудативный плеврит, гидроторакс, пневмоторакс, односторонний паралич диафрагмы)
Острое расширение лёгких (приступ бронхиальной астмы)
Хроническое расширение лёгких (эмфизема лёгких)
Гипотония диафрагмы
Резкое ослабление тонуса брюшных мышц и опущении органов брюшной полости (спланхноптоз)
Слайд 94Смещение нижней границы лёгкого вверх
Одностороннее смещение:
при сморщивании лёгкого в результате
разрастания в нём соединительной ткани (пневмосклероз)
полной закупорке нижнедолевого бронха опухолью,
которая ведёт к постепенному спадению лёгкого – ателектазу
накоплении в плевральной полости жидкости или воздуха
резком увеличении печени (рак, эхинококк) или увеличении селезёнки (хронический миелолейкоз)
Двустороннее смещение:
при большом скоплении в брюшной полости жидкости (асцит) или воздуха вследствие остро наступившего прободения язвы желудка или двенадцатиперстной кишки, а также при резком метеоризме.
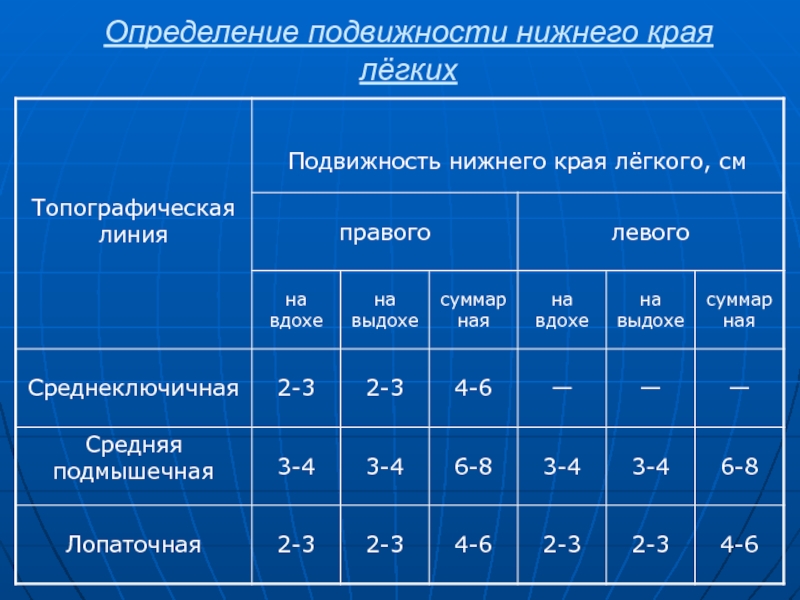
Слайд 95Определение подвижности нижнего края лёгких