Слайд 1АНЕМИИ
ЛЕКЦИЯ
Профессора Воробьева В.Б.
Слайд 2ЧТО ТАКОЕ АНЕМИЯ ?
Анемия – малокровие, - клинико-гематологический синдром, обусловленный
снижением количества гемоглобина и/или эритроцитов в крови, проявляющейся симптомами кислородного
голодания тканей (головокружение, обморочные состояния, общая слабость, повышенная утомляемость, снижением работоспособности, не редко – в виде головной боли, чаще, - одышкой, сердцебиением, бледностью слизистых и кожных покровов, а так же, – не редко, - наличием систолического шума над верхушкой сердца
Ре
Слайд 3РАСПРОСТРАНЕННОСТЬ АНЕМИЙ:
1. Железодефицитная анемия составляет 80-95% всех форм малокровия, -
у 27% детей белой расы и у 40% детей негроидной
расы в возрасте до 1г. В странах Европы – у 7-13% женщин детородного возраста.
4. Пернициозная анемия чаще всего наблюдается в пожилом возрасте и очень редко у людей моложе 30 лет.
2. Болезнь Маркиафавы-Микеле регистрируется с частотой – 1 случай на 500 000 здоровых лиц.
3. Болезнь Миковского-Шоффара широко распространена в Европе, гораздо реже – в Африке и Японии, не редко встречается у нас.
Слайд 4КЛАССИФИКАЦИЯ АНЕМИЙ:
I. Постгеморрагические анемии: - Острые и Хронические.
II. Анемии развившиеся вследствие нарушенного
кровообразования:
1. Железодефицитные: ювенильный хлороз, анемии беременных и кормящих, агастральная, аэнтеральная, нутритивная
(у детей).
2. Сидероахрестические: наследственные, приобретённые.
3. В-12-Фолиево-дефицитные анемии.
4. В-12-Фолиево-ахрестические анемии – при эритромиелозе.
5. Гипопластические (апластические) анемии.
6. Метапластические анемии.
III.Гемолитические анемии:
1. Эритроцитопатии. 2.Ферментопатии (фавизм). 3.Гемоглобино-патии (Серповидно-клеточная анемия).
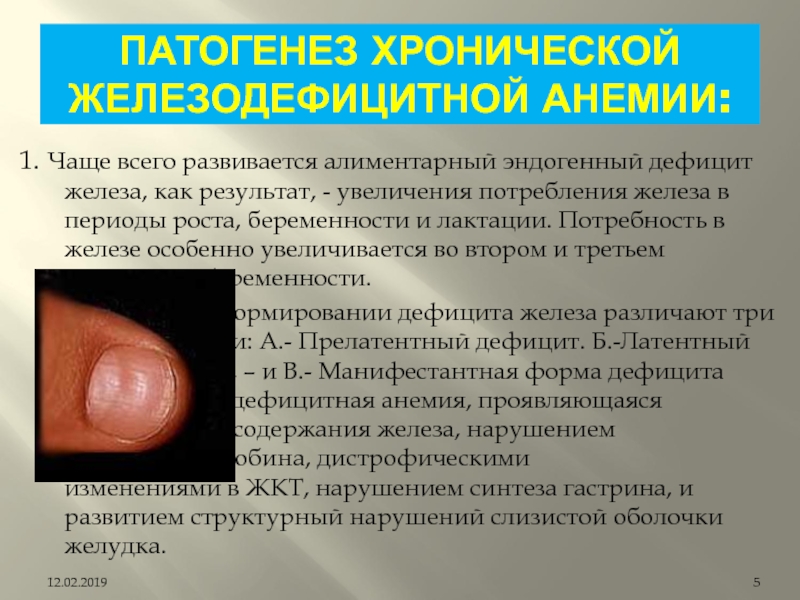
Слайд 5ПАТОГЕНЕЗ ХРОНИЧЕСКОЙ ЖЕЛЕЗОДЕФИЦИТНОЙ АНЕМИИ:
1. Чаще всего развивается алиментарный эндогенный дефицит железа,
как результат, - увеличения потребления железа в периоды роста, беременности
и лактации. Потребность в железе особенно увеличивается во втором и третьем триместрах беременности.
2. В формировании дефицита железа различают три стадии: А.- Прелатентный дефицит. Б.-Латентный дефицит, – и В.- Манифестантная форма дефицита – Железодефицитная анемия, проявляющаяся уменьшением содержания железа, нарушением синтеза гемоглобина, дистрофическими изменениями в ЖКТ, нарушением синтеза гастрина, и развитием структурный нарушений слизистой оболочки желудка.
Слайд 6ОСНОВНЫЕ КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ЖЕЛЕЗОДЕФИЦИТОНОЙ АНЕМИИ
1. Жалобы – на нарастающую слабость, быструю
утомляемость, шум в ушах, потемнение перед глазами, не редко –
тупые ноющие головные боли, учащенное сердцебиение, тошноту, головокружение, обморочные состояния, реже – ухудшение аппетита, тяжесть в подложечной обл., и вздутие живота.
2. Бледность кожи и слизистых, одутловатость лица, психическая вялость, извращение вкуса.
3. Трофические нарушения, очаговые и генерализованные выпадения волос, «койлонихии», повышенная ломкость ногтей, усиленное разрушение зубов, гиперкератоз с образованием трещин в области стоп.
4. С-м Россолимо-Бехтерева – Дисфагия, затруднение при проглатывании. Систолический шум над верхушкой.
5. Заеды, сухость и бледность слизистой рта.
Слайд 7
ЛЕЧЕНИЕ ХРОНИЧЕСКОЙ ЖЕЛЕЗОДЕФИЦИТНОЙ АНЕМИИ:
1.Препараты железа – гемостимулин,
феррокаль,
ферроплекс,
ферковен,
феррум-лек,
ектофер,
фербитол.
2.Трансфузии эритроцитарной массы.
Слайд 8Патогенез болезни Аддисона-Бирмера
1. Наиболее частой причиной развития пернициозной анемии является атрофический
гастрит, нарушающий адсорбцию витамина В-12.
2. Антитела против антигенов цитоплазмы париетальных клеток
желудка.
3. Другими причинами развития В-12, фолиево-дефицитной анемии – является патология внутреннего фактора Кастла (воздействие на него антител принадлежащих к иммуноглобулинам типа G).
4. Фактор Кастла является протеином необходимым для адсорбции витамина В-12 из пищи.
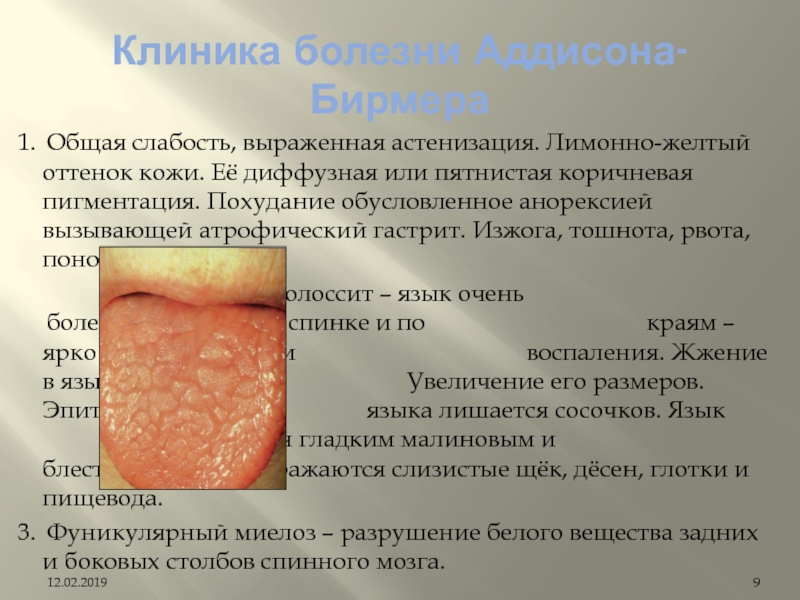
Слайд 91. Общая слабость, выраженная астенизация. Лимонно-желтый оттенок кожи. Её диффузная или
пятнистая коричневая пигментация. Похудание обусловленное анорексией вызывающей атрофический гастрит. Изжога,
тошнота, рвота, понос, боли в ЖКТ.
2. Голоссит – язык очень болезненный, на его спинке и по краям – ярко красные участки воспаления. Жжение в языке. Увеличение его размеров. Эпителий языка лишается сосочков. Язык становится гладким малиновым и блестящим. Реже поражаются слизистые щёк, дёсен, глотки и пищевода.
3. Фуникулярный миелоз – разрушение белого вещества задних и боковых столбов спинного мозга.
Клиника болезни Аддисона-Бирмера
Слайд 10Лечение болезни Аддисона-Бирмера:
1.Введение витамина В-12 – цианокобаламина.
2.Трансфузии эритроцитарной массы.
3.Трансфузии цельной
крови.
4.Полиглюкин.
5.Реополиглюкин.
6.Кортикостероиды.
7.Плазмаферез.
Слайд 11Патогенез болезни Минковского-Шоффара - наследственного микросфероцитоза:
Наследственно обусловленное повреждение в структуре
молекулы белка мембраны эритроцитов, близкого по строению к актину.
Изменение проницаемости
мембраны эритроцитов для ионов натрия.
Накопление воды в эритроцитах.
Приобретение эритроцитов шаровидной формы.
Микросферы эритроцитов из-за генетических повреждений в структуре молекулы белка их наружной мембраны теряют способность менять свою форму и становятся высоко резистентными к внешним воздействиям.
Эритроциты попадая в капилляры и принимая при этом вытянутую форму из-за патологии наружной мембраны – разрушаются
Слайд 121. Жалобы на общую слабость, быструю утомляемость, головокружение, одышку, сердцебиение, желтушность
склер и кожи, тяжесть в левом подреберье (увеличение селезенки), боли
в правом подреберье (билирубиновые или холестерин-билирубиновые камни в жёлчном пузыре), потемнение мочи.
2. Наследственные аномалии – готическое нёбо, башенный череп, косоглазие, врожденный вывих тазобедренного сустава и деформация первого ребра.
3. Желтуха имеет лимонно-желтый характер.
4. Гемолитические кризы. Боли в печени, её увеличение, печёночная недостаточность.
5. Трофические язвы голеней, пигментация, экземы, гемангиомы.
6. Тромбозы и инфаркты селезенки, лёгких и сердца.
Клиника болезни Миковского-Шоффара (наследственного микросфероцитоза):
Слайд 13Лечение болезни Минковского-Шоффара
1.Спленэктомия.
2.Холецистектомия.
3.Профилактика тромбозов – антикоагулянты, антиагреганты.
4.Лечение тромбозов и инфарктов.
5.Трансфузия
отмытых или размороженных эритроцитов.
Слайд 14Патогенез болезни Маркиафавы-Микеле (железного диабета):
1. Пароксизмальная ночная гемоглобинурия обусловлена разнообразными приобретёнными
дефектами в гемопоэтических клетках, прежде всего в – эритроцитах.
2. Дефекты структуры
наружной мембраны эритроцитов обуславливают их повышенную чувствительность к комплементу сыворотки крови.
3. Результатом данного взаимодействия является разрушение эритроцитов.
4. Аналогичные дефекты имеют лейкоциты и тромбоциты, которые так же разрушаются.
5. Наряду с этим, имеет место нарушение как белкового ,так и жирового обмена в клетках крови, что содействует снижению продолжительности их жизни.
Слайд 15Клиника болезни Маркиафавы-Микеле (пароксизмальной ночной гемоглобиноурии):
1. Общая слабость, повышенная утомляемость, сердцебиение,
одышка.
2. Темная моча ночью или по утрам. Частые инфекции.
3. Бледность кожи с
желтушным оттенком, реже – желтуха.
4. Боли в костях связанные с микротромбообразованием в надкостнице.
5. Увеличение печени (дистрофия, жировой гепатоз, фиброз), и селезенки.
6. Болезненность при пальпации почек, мочеточников и мочевого пузыря.
7. Тромбозы и тромбоэмболии, осложняющиеся дыхательной недостаточностью, шоком, коллапсом, приводящие не редко к смерти.
8. Тромбогеморрагический синдром.
9. Гемолитические кризы – повышение Т, боли в пояснице, в подреберьях, головная боль, тошнота, рвота, падение АД, резкое усиление желтухи, олигоурия или анурия с азотемией. Продолжительность – до 2-3 дней.
10. Тромбозы брюшной полости – абдоминальная стенокардия, панкреатит, картина ЖКБ, аппендицита, язвы желудка, инфарктов ЖКТ.
Слайд 16Лечение болезни Маркиафавы-Микеле
1. Трансфузии отмытых (не менее 5 раз) или размороженных
эритроцитов.
2. Переливание свежезаготовленной цельной крови или эритроцитарной массы сроком хранения менее
7 дней противопоказано из-за возможности усиления гемолиза.
3. Анаболические препараты – нерабол 30-50мг в сутки не менее 2-3 месяцев.
4. Гепарин. Непрямые антикоагуляныты. Антиагреганты.
5. Антиферменты.
6. Плазмафераз.
7. Пересадка аллогенного гистосовместимого костного мозга.